
LEKI WPŁYWAJĄCE NA
LEKI WPŁYWAJĄCE NA
AGREGACJĘ PŁYTEK KRWI,
AGREGACJĘ PŁYTEK KRWI,
UKŁAD KRZEPNIĘCIA I
UKŁAD KRZEPNIĘCIA I
FIBRYNOLIZĘ
FIBRYNOLIZĘ
LEKI WPŁYWAJĄCE NA
LEKI WPŁYWAJĄCE NA
AGREGACJĘ PŁYTEK KRWI,
AGREGACJĘ PŁYTEK KRWI,
UKŁAD KRZEPNIĘCIA I
UKŁAD KRZEPNIĘCIA I
FIBRYNOLIZĘ
FIBRYNOLIZĘ

Czynniki wpływające na prawidłową
agregację
Czynniki wpływające na prawidłową
agregację
LEKI ANTYAGREGACYJNE
LEKI ANTYAGREGACYJNE
• TXA2 # Prostacykliny
• ADP
• AVP (argininowa wazopresyna)
• Czynnik vWf
• Kolagen
• Układ adrenergiczny
• Receptory GP IIb/IIIa
• TXA2 # Prostacykliny
• ADP
• AVP (argininowa wazopresyna)
• Czynnik vWf
• Kolagen
• Układ adrenergiczny
• Receptory GP IIb/IIIa
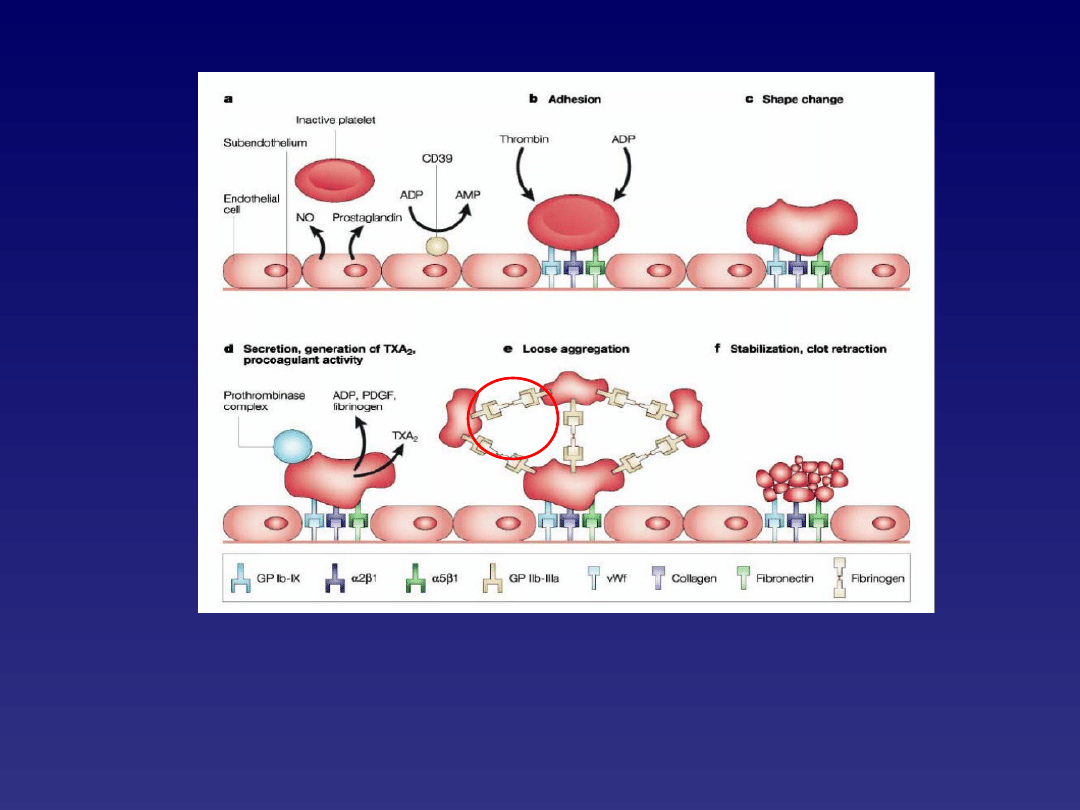
Proces adhezji i agregacji płytek
Molekuły adhezyjne
GPIIa/IIIb
w niezaktywowanych
płytkach wykazują niskie powinowactwo do fibrynogenu,
natomiast po aktywacji ich zdolność do łączenia się z
fibrynogenem znacznie wzrasta i odgrywa istotną rolę w
procesie agregacji płytek i formowaniu się zakrzepu
płytkowego
GPIIb/IIIa
!!
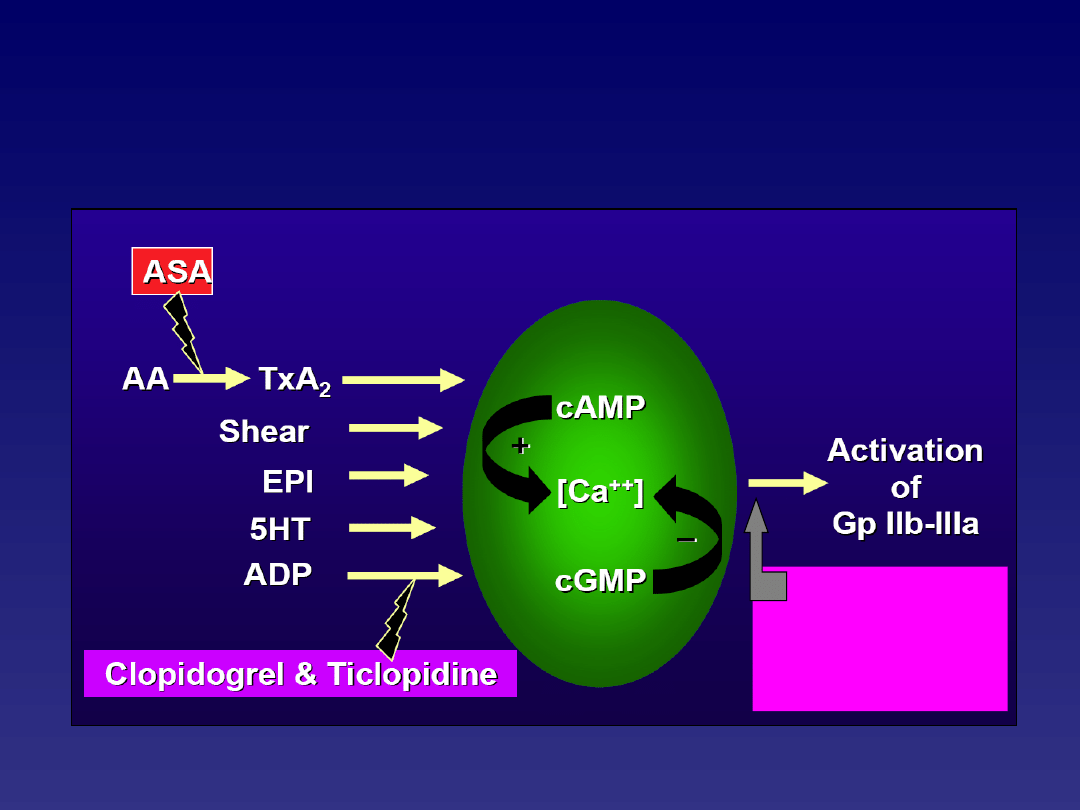
Mechanizm działania leków
antyagregacyjnych
Abciximab
Tirofiban
Eptifibatyd
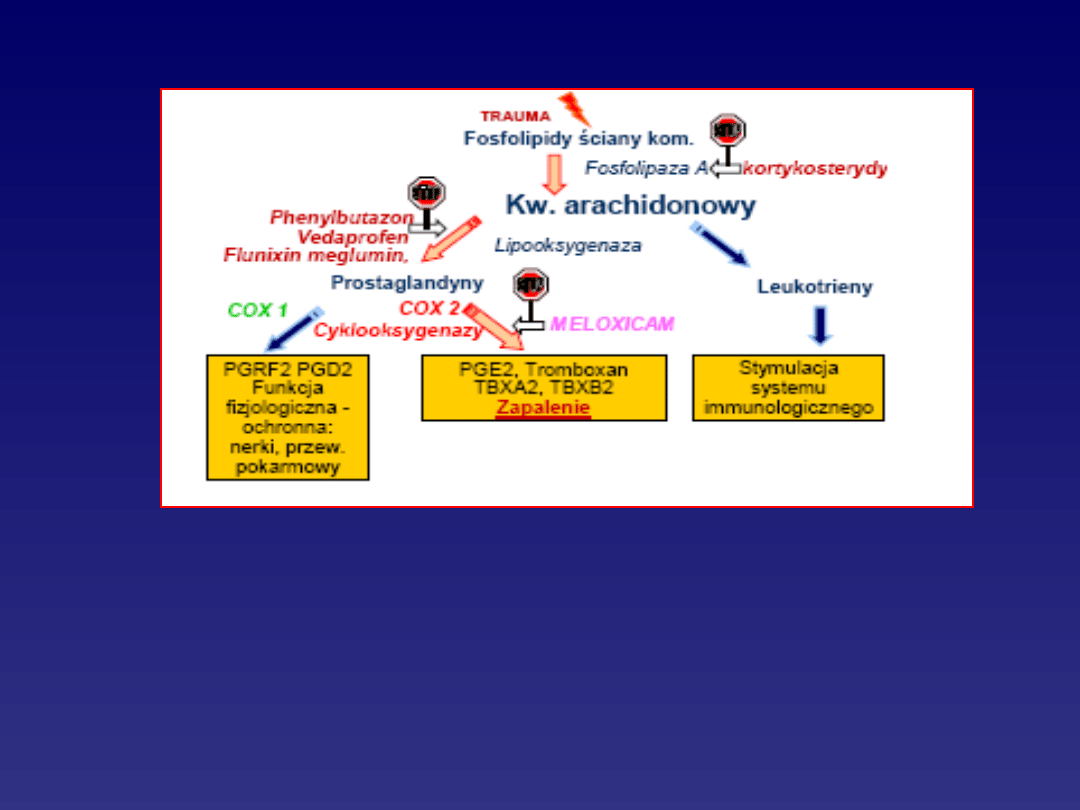
KASKADA KWASU ARACHIDONOWEGO
KASKADA KWASU ARACHIDONOWEGO
W trombocytach – z PGG
2
powstaje TXA
2
• zwęża naczynia krwionośne
• zwiększa adhezję; agregację i rozpad płytek
W trombocytach – z PGG
2
powstaje TXA
2
• zwęża naczynia krwionośne
• zwiększa adhezję; agregację i rozpad płytek
W endothelium i miocytach z PGG
2
- powstaje
przeciwstawnie działająca prostacyklina PGI
2
.
W endothelium i miocytach z PGG
2
- powstaje
przeciwstawnie działająca prostacyklina PGI
2
.

W mastocytach powstają
prostaglandyny PGE
2
W mastocytach powstają
prostaglandyny PGE
2
• zwiększają przepływ w błonie śluzowej
żołądka
• zwiększają wydzielanie śluzu
• hamują wydzielanie HCl (choroba
wrzodowa)
• działają cytoprotekcyjnie
• zwiększają przepływ w błonie śluzowej
żołądka
• zwiększają wydzielanie śluzu
• hamują wydzielanie HCl (choroba
wrzodowa)
• działają cytoprotekcyjnie
DROGA LIPOOKSYGENCJI
DROGA LIPOOKSYGENCJI
Produktami tego szlaku są
leukotrieny
Produktami tego szlaku są
leukotrieny
LTA
4
LTA
4
LTB
4
(cz.
chemotaktyczny)
LTB
4
(cz.
chemotaktyczny)
LTC
4
LTC
4
LTD
4
LTD
4
LTE
4
LTE
4
LTF
4
LTF
4
Vit. P
Vit. P
GGTP
GGTP
Skurcz
miocytów
oskrzeli
Skurcz
miocytów
oskrzeli
Punkt uchwytu blokerów
receptora leukotrienowego
Punkt uchwytu blokerów
receptora leukotrienowego
γ
glutamylotranspeptyd
aza

Powstają izoprostany w wyniku reakcji
kwasu arachidonowego z reaktywnymi
formami tlenu w płytkach krwi; zwiększają
dezintegrację białek; proliferację miocytów
i modyfikację DNA
Powstają izoprostany w wyniku reakcji
kwasu arachidonowego z reaktywnymi
formami tlenu w płytkach krwi; zwiększają
dezintegrację białek; proliferację miocytów
i modyfikację DNA
DROGA IZOPROSTANOWA
DROGA IZOPROSTANOWA

Aspiryna
TXA
2
(0,075 - 0,5)
Ticlopidine
ADP (2 x 0,25)
Klopidogrel
ADP (1 x 0,075)
Abciximab
GP IIb/IIIa (0,25
mg/kg
0,125 g/kg/min.)
Tirofiban
GP IIb/IIIa (0,01 mg/kg
0,15
g/kg/min.)
Eptifibatyd
GP IIb/IIIa (0,18
mg/kg
2
g/kg/min.)
Aspiryna
TXA
2
(0,075 - 0,5)
Ticlopidine
ADP (2 x 0,25)
Klopidogrel
ADP (1 x 0,075)
Abciximab
GP IIb/IIIa (0,25
mg/kg
0,125 g/kg/min.)
Tirofiban
GP IIb/IIIa (0,01 mg/kg
0,15
g/kg/min.)
Eptifibatyd
GP IIb/IIIa (0,18
mg/kg
2
g/kg/min.)
LEKI ANTYAGREGACYJNE
LEKI ANTYAGREGACYJNE

Odstawienie leków przeciwpłytkowych
przed zabiegami chirurgicznymi
W trakcie przyjmowania ASA wykonywane
mogą być:
• operacje kardiochirurgiczne
• biopsje narządowe
• ekstrakcje zębów
Przyjmowanie ASA zwiększa częstość
poważnych krwawień jedynie u chorych
poddawanych operacjom wewnątrzczaszkowym
i prostatektomii przezcewkowej

Tienopirydyny
• tiklopidyna,
• klopidogrel
preferowany jest klopidogrel ze względu na lepszy
profil bezpieczeństwa
9% leczonych tiklopidyną
: biegunka (także przewlekła
po 3-8 tygodniach leczenia na podłożu zmian zapalnych jelita
grubego), nudności, wymioty;
często (2-3%) wysypka skórna lub świąd skóry;
2,1-2,4% - neutropenia (mechanizm toksycznego
uszkodzenia), rozwijająca się zazwyczaj w ciągu pierwszych 4
miesięcy, początkowo bezobjawowa (co 2 tygodnie przez 4
miesiące badanie morfologii z rozmazem);
<1% agranulocytoza; opisywano także przypadki aplazji
szpiku i zakrzepowej plamicy małopłytkowej,
żółtaczka cholestatyczna
Nieodwracalnie modyfikują strukturę płytkowego
receptora ADP o nazwie P2Y
12
, bezpośrednio i
swoiście hamując wiązanie ADP do receptora i
hamując wywoływaną przez ADP aktywację
kompleksu glikoprotein GPIIb/IIIa.

Klopidogrel
Działania niepożądane:
•zakrzepowa plamica małopłytkowa,
•krwawienie z przewodu pokarmowego (2%), z
nosa, krwawienie w miejscu podania leku,
wyjątkowo krwotok śródczaszkowy (0,1-0,4%).
W przypadku przedawkowania dochodzi do
przedłużenia czasu krwawienia

Tiklopidyna vs Klopidogrel
• Klopidogrel – zarejestrowany do stosowania w
ostrych zespołach wieńcowych
• mniej działań niepożądanych (neutropenia,
trombocytopenia, nudności, biegunka, alergia,
zmiany poziomu enzymów wątrobowych)
• szybszy czas rozpoczęcia działania
• mniej interakcji lekowych (nie wpływa na
farmakokinetykę blokerów pompy protonowej,
digoksyny)
• Niewskazane jest równoległe stosowanie
klopidogrelu i
, gdyż warfaryna może
nasilać krwawienie.
• Inhibitory receptora glikoproteinowego IIb/
mogą zwiększać ryzyko krwawienia i nie
powinny być stosowane razem z klopidogrelem.
• Klopidogrel nie zmienia wpływu heparyny na
krzepnięcie krwi.

Odstawienie tienopirydyn przed
zabiegami chirurgicznymi
Aktualne wytyczne American College of Cardiology (ACC)
i American Heart Association (AHA):
zachowanie 5-dniowego odstępu od
ostatniej dawki klopidogrelu do operacji
.

Monitorowanie pacjentów leczonych
przeciwpłytkowo
• badanie morfologii krwi (ryzyko neutropenii, trombocytopenii,
anemii)
• monitorowanie pacjentów pod kątem wystąpienia krwawienia
z przewodu pokarmowego
• antykoncepcja u pacjentek w wieku rozrodczym stosujących
leczenie p/płytkowe pochodnymi tienopirydynowymi
Pacjenci z planowanym kolejnym etapem
angioplastyki wieńcowej
Kastrati i wsp.(Circulation 2004) wykazali, że podanie
dawki nasycającej pacjentom już przyjmującym
klopidogrel w dawce podtrzymującej spowodowało
zwiększenie zahamowania agregacji płytek krwi
Brak prospektywnego badania klinicznego!

Zjawisko oporności płytek
• u pacjentów z incydentami zakrzepicy tętniczej pomimo
stosowanwgo leczenia p/płytkowego – rozważenie zjawiska
oporności płytek
- oporność na ASA: 5-60%
- oporność na klopidogrel: 10-30%
- łacznie na ASA i klopidogrel: 11%
• możliwe przyczyny:
- czynnościowa i genetyczna zmienność izoenzymów cytochromu
P450
- niedostateczne wytwarzanie aktywnego metabolitu w wątrobie
- czy „jedna dawka dla wszystkich”? – indywidualizacja problemu
Brak standardów postępowania!

Rodzina Heparyn
• klasyczna Heparyna (APTT)
• Hirudyna (
kontrola APTT - ang. Activated
Partial Thromboplastin Time – czas częściowej
tromboplastyny po aktywacji, in. czas kaolinowo-
kefalinowy
)
• Ximelagatran (
doustny bezpośredni inhibitor
trombiny )
Rodzina Heparyn
• klasyczna Heparyna (APTT)
• Hirudyna (
kontrola APTT - ang. Activated
Partial Thromboplastin Time – czas częściowej
tromboplastyny po aktywacji, in. czas kaolinowo-
kefalinowy
)
• Ximelagatran (
doustny bezpośredni inhibitor
trombiny )
LEKI PRZECIWKRZEPLIWE
LEKI PRZECIWKRZEPLIWE
Antymetabolity
wit. K
• Acenokumarol
• Warfaryna
Antymetabolity
wit. K
• Acenokumarol
• Warfaryna
(INR
)

KASKADA UKŁADU
KRZEPNIĘCIA
KASKADA UKŁADU
KRZEPNIĘCIA
Fibrynogen
(cz.I)
Fibrynogen
(cz.I)
Cz. XII
Cz. XII
Cz. Xa
Cz. Xa
Protrombina (cz. II)
Protrombina (cz. II)
Fibryna
Fibryna
Trombina (cz. IIa)
Trombina (cz. IIa)
Ca
2+
Ca
2+
Cz. XIII
Cz. XIII
Heparyna
Hirudyna
Ximelagatra
n
Heparyna
Hirudyna
Ximelagatra
n

Heparyna
standardowa dawka: 100 j./kg
1000-1600 j./h
obniżona dawka: 70 j./kg
1000-1600 j./h
(z blokerem GP IIb/IIIa i/lub
klopidogrelem)
Hirudyna – analogi:
Lepirudyna: 0,15 mg/kg/h
wg APTT
Biwalirudyna: 0,15-0,2 mg/kg/h
wg APTT
Ximelagatran
2 x 24 mg lub 2 x 36 mg
Heparyna
standardowa dawka: 100 j./kg
1000-1600 j./h
obniżona dawka: 70 j./kg
1000-1600 j./h
(z blokerem GP IIb/IIIa i/lub
klopidogrelem)
Hirudyna – analogi:
Lepirudyna: 0,15 mg/kg/h
wg APTT
Biwalirudyna: 0,15-0,2 mg/kg/h
wg APTT
Ximelagatran
2 x 24 mg lub 2 x 36 mg
HEPARYNY DROBNOCZĄSTECZKOWE
Dawka
wstępna
(bolus i.v.)
Dawka
podtrzymując
a
Enoksaparyna
30 mg
1 mg/kg co 12
h
Dalteparyna
-
120 j/kg co 12
h
Nadroparyna
0,1 ml/10 kg
0,1 ml/10 kg
Fondaparynux
1 x 2,5 mg (bez HIT)

Hamują zależną od witaminy K wątrobową
syntezę czynników krzepnięcia: II, IIa, VII, IX, X.
Hamują zależną od witaminy K wątrobową
syntezę czynników krzepnięcia: II, IIa, VII, IX, X.
(INR
)
Acenokumarol
(1-4 mg/d)
Warfaryna
(5-10 mg/d)
Acenokumarol
(1-4 mg/d)
Warfaryna
(5-10 mg/d)
Najczęstsze interakcje: NLPZ, metronidazol,
sulfonamidy, leki p/grzybicze, H
2
-blokery,
amiodaron, metyloksantyny
Najczęstsze interakcje: NLPZ, metronidazol,
sulfonamidy, leki p/grzybicze, H
2
-blokery,
amiodaron, metyloksantyny
LEKI
FIBRYNOLITYCZNE
LEKI
FIBRYNOLITYCZNE
Plazminogen
Plazminogen
Stabilizacja
Stabilizacja
Plazmina
Plazmina
Fibryna
Fibryna
Produkty
degradacji
Cz. XIII
Cz. XIII
Punkt
uchwytu

Leki fibrynolityczne to zewnętrzne
aktywatory plazminogenu

Antygenowość
Antygenowość
Streptokinaza
Anistreplaza
Urokinaza
Alteplaza (tPA)
Tenecteplaza (TNK–tPA)

Specyficznoś
ć
Specyficznoś
ć
Streptokinaza
Anistreplaza
Urokinaza
Alteplaza (tPA)
Tenecteplaza (TNK–tPA)

Okres półtrwania
(T
0,5
)
Okres półtrwania
(T
0,5
)
Anistreplaza
Streptokinaza
Urokinaza
Alteplaza (tPA)
Tenecteplaza (TNK–tPA)
0
45
90
min

PRZYKŁADY DAWKOWANIA
Streptokinaza – 1,5 mln. j ( 30 – 60 min)
Anistreplaza - 30j ( 5 – 10 min)
Alteplaza ( tPA) ( stężenie 1 mg/ml)/ OZW
bolus – 15 mg
wlew – 30 min – 50 mg
wlew – 60 min – 35 mg
100 mg

Tenecteplaza ( TNK – tPA) – tylko bolus (5 – 10 s)
1 ml= 1000j. ( 5 mg)
1000 j/ 10 kg ( Pacjent ok. 80 kg -----8.000j)

Żylna choroba zakrzepowo-
zatorowa
Zagrożenie inwalidztwem i/lub zgonem:
duże
Diagnostyka: trudna i kosztowna
Leczenie:
- nie zawsze skuteczne
- nie pozbawione powikłań
Diagnostyka i leczenie: małe możliwości
poprawy
Rozwiązanie problemu
Rozwiązanie problemu
Profilaktyka
Profilaktyka
?
?

W jaki sposób wyliczyć
ryzyko indywidualne
ŻChZZ?
Kiedy wkraczać z
profilaktyka
farmakologiczną?

•Profilaktyka farmakologiczna jest zalecana u pacjentów >
40 roku życia z ograniczoną ruchomością i/lub ostrą chorobą:
– niewydolność serca (NYHA III-IV)
– choroba układu oddechowego (ostra niewydolność
oddechowa lub zaostrzenie choroby przewlekłej)
– choroba nowotworowa wymagająca leczenia
– poważne infekcje lub sepsa
– udar niedokrwienny
– zawał serca
•Pacjenci z ograniczoną ruchomością i ostrą chorobą i
dodatkowym czynnikiem ryzyka:
– przebyty wcześniej epizod żylnej choroby zakrzepowo-
zatorowej
– choroba nowotworowa
– wiek > 75 lat
Wytyczne Międzynarodowej Unii Angiologicznej
(2006)
Nicolaides AN i wsp., International Angiology, 2006

•Profilaktyka farmakologiczna (stopień rekomendacji A)
– heparyna standardowa 3 x 5000 j. sc
– dalteparyna 1 x 5000 j. sc
– enoksaparyna (Clexane) 1 x 40 mg sc
Jeśli przeciwwskazania do profilaktyki farmakologicznej –
pończochy o stopniowanym ucisku lub aparat do
pneumatycznego ucisku
(stopień rekomendacji B)
Wszyscy pacjenci z ostrą chorobą „internistyczną” powinni być
ocenieni
pod kątem obecności czynników ŻChZZ i celowości
zastosowania profilaktyki
Wytyczne Międzynarodowej Unii
Angiologicznej (2006)
Nicolaides AN i wsp., International Angiology, 2006

Przeciwwskazania do profilaktyki
farmakologicznej
• Udokumentowane skazy krwotoczne
• Stany chorobowe zapowiadające ryzyko
krwotoku
• Duży zabieg chirurgiczny do 3 miesięcy
wstecz (względne)
• Niekontrolowane nadciśnienie tętnicze
• Nieprawidłowe czasy krzepnięcia
• Ciężka niewydolność nerek
• Ciąża
• Nadwrażliwość na heparyny

Profilaktyka przeciwzakrzepowa
wnioski dla Lekarza Praktyka
• Wiele ostrych chorób leczonych w warunkach
domowych istotnie zwiększa ryzyko zakrzepicy żylnej
i zatorowości płucnej.
• Rejestry prowadzone wśród pacjentów
ambulatoryjnych pokazują, że 50-70% pacjentów
leczonych w domu spełniałoby kryteria do
prowadzenia profilaktyki w szpitalu
Ta populacja powinna być przedmiotem szczególnego
zainteresowania
Lekarzy Rodzinnych i Lekarzy POZ
• Dawki leków przeciwzakrzepowych stosowanych w
profilaktyce pierwotnej nie powodują zwiększonej
częstości powikłań krwotocznych

Pacjenci z chorobą
nowotworową
• Są obciążeni 6-krotnie większym ryzykiem
ŻChZZ.
• Ryzyko szczególnie duże w przypadku
gruczolakoraków:
• trzustki,
• płuc,
• żołądka,
• jajnika,
• jelita grubego.
• Zakrzepica jest najczęstszym
powikłaniem i drugą z kolei przyczyną
śmierci chorych na nowotwory.

Niektóre stany chorobowe oraz zabiegi
operacyjne mogą nadmiernie aktywować układ
fibrynolizy. Powstająca w nadmiarze plazmina
trawi fibrynogen oraz osoczowe czynniki
krzepnięcia prowadząc do wystąpienia skazy
krwotocznej. Hamowanie procesu fibrynolizy
osiągamy przez stosowanie inhibitorów
naturalnych lub syntetycznych . Związki te
hamują tkankowe aktywatory plazminogenu
(tPA), a w wyższych stężeniach zmniejszają
również aktywność plazminy.
Niektóre stany chorobowe oraz zabiegi
operacyjne mogą nadmiernie aktywować układ
fibrynolizy. Powstająca w nadmiarze plazmina
trawi fibrynogen oraz osoczowe czynniki
krzepnięcia prowadząc do wystąpienia skazy
krwotocznej. Hamowanie procesu fibrynolizy
osiągamy przez stosowanie inhibitorów
naturalnych lub syntetycznych . Związki te
hamują tkankowe aktywatory plazminogenu
(tPA), a w wyższych stężeniach zmniejszają
również aktywność plazminy.
LEKI PRZECIWFIBRYNOLITYCZNE
LEKI PRZECIWFIBRYNOLITYCZNE

Wskazania do stosowania leków
przeciwfibrynolitycznych: po przedwczesnym
odejściu łożyska w czasie porodu, w profilaktyce
zabiegów operacyjnych (gruczołu krokowego, płuc,
migdałków podniebiennych), nadmierne krwawienia
miesiączkowe, w stomatologii - przed ekstrakcją
zęba.
Przeciwskazania: zakrzepica , zespół uogólnionego
wykrzepiania naczyniowego ( DIC = disseminated
intravascular coagulation), niewydolność nerek
(główna droga wydalania), I trymestr ciąży.
Wskazania do stosowania leków
przeciwfibrynolitycznych: po przedwczesnym
odejściu łożyska w czasie porodu, w profilaktyce
zabiegów operacyjnych (gruczołu krokowego, płuc,
migdałków podniebiennych), nadmierne krwawienia
miesiączkowe, w stomatologii - przed ekstrakcją
zęba.
Przeciwskazania: zakrzepica , zespół uogólnionego
wykrzepiania naczyniowego ( DIC = disseminated
intravascular coagulation), niewydolność nerek
(główna droga wydalania), I trymestr ciąży.
LEKI PRZECIWFIBRYNOLITYCZNE
LEKI PRZECIWFIBRYNOLITYCZNE

Działania niepożądane : osłabienie i bóle mięśni,
skórne odczyny alergiczne, zaburzenia żołądkowo-
jelitowe, podciśnienie ortostatyczne .
Preparaty i dawkowanie:
Kwas aminokapronowy (EACA = Acidum E-
aminocapronicum, Epsikapron) amp. 4g/20 ml, 5%
granulat, 20% syrop; Dawkowanie: doustnie 4.0-6.0
co 6 godzin lub 100-250 mg/kg m.c./dobę dożylnie.
Kwas traneksamowy (TAMCHA = Tranexamic acid,
Exacyl) amp. 0.5/5 ml, tabl. 0.5, płyn do picia 1.0/10
ml; Dawkowanie: doustnie 0,5 2-3 razy na dobę prze
7 dni lub 10mg/kg m.c./dobę dożylnie.
Działania niepożądane : osłabienie i bóle mięśni,
skórne odczyny alergiczne, zaburzenia żołądkowo-
jelitowe, podciśnienie ortostatyczne .
Preparaty i dawkowanie:
Kwas aminokapronowy (EACA = Acidum E-
aminocapronicum, Epsikapron) amp. 4g/20 ml, 5%
granulat, 20% syrop; Dawkowanie: doustnie 4.0-6.0
co 6 godzin lub 100-250 mg/kg m.c./dobę dożylnie.
Kwas traneksamowy (TAMCHA = Tranexamic acid,
Exacyl) amp. 0.5/5 ml, tabl. 0.5, płyn do picia 1.0/10
ml; Dawkowanie: doustnie 0,5 2-3 razy na dobę prze
7 dni lub 10mg/kg m.c./dobę dożylnie.
LEKI PRZECIWFIBRYNOLITYCZNE
LEKI PRZECIWFIBRYNOLITYCZNE

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
Wyszukiwarka
Podobne podstrony:
krzepniecieWyklad 2007
Krzepniecie Krwii
LEKI WPLYWAJACE NA KRZEPNIECIE I HEMOSTAZE, 000-Nasze Zdrowko, Leki i Witaminy
12 POMIAR CZASU KRZEPNIECIA ODLEWU I PARAMETROW TERMOFIZYCZNYCH FORMY PIASKOWEJ(1)
Kopia wykaz czynników krzepnięcia
LEKI WPŁYWAJĄCE NA KRZEPNIĘCIE 31.03.2011, farmakologia n
Krzepnięcie krwi
Niedobor czynnikow krzepniecia krwi u krow Radwinska(wyklad), Gospodarskie
krzepnięcie
Krzepnięcie prezentacja cz II
Krzepnięcie, Biochemia
Laboratorium Podstaw Fizyki spr Skalowanie termopary i wyznaczanie temperatury krzepnięcia stopu
Patofizjologia, Nadkrzepliwość występuje w przewlekłych zespołach wewnąt, Nadkrzepliwość występuje
04 - ukl krzepniecia, Biochemia - IV
Krzepnięcie krwi skazy krwotoczne
krzepniecie
krzepnięcie
więcej podobnych podstron