
ANATOMICZNE PODSTAWY
POWSTAWANIA WYBRANYCH
ZESPOŁÓW
NEUROLOGICZNYCH

Pojęcie deficytu neurologicznego
Patologii układu nerwowego
towarzyszy często ubytek lub
zniekształcenie jego czynności,
który nazywamy deficytem
neurologicznym.

Pojęcie deficytu neurologicznego
W ujęciu tzw. neurologii układowo-
zespołowej, każdej strukturze nerwowej
przypisana jest specyficzna czynność.
Brak danej czynności świadczy o
uszkodzeniu określonej struktury.
Na podstawie obrazu zaburzeń czynności
można ustalić deficyt neurologiczny,
który może być zmierzony przy pomocy
odpowiednich skal

Podstawowe czynności układu nerwowego
można sprowadzić do funkcji:
1. dla ruchów dowolnych
2. koordynacji ruchowej
3. informacyjno-poznawczej
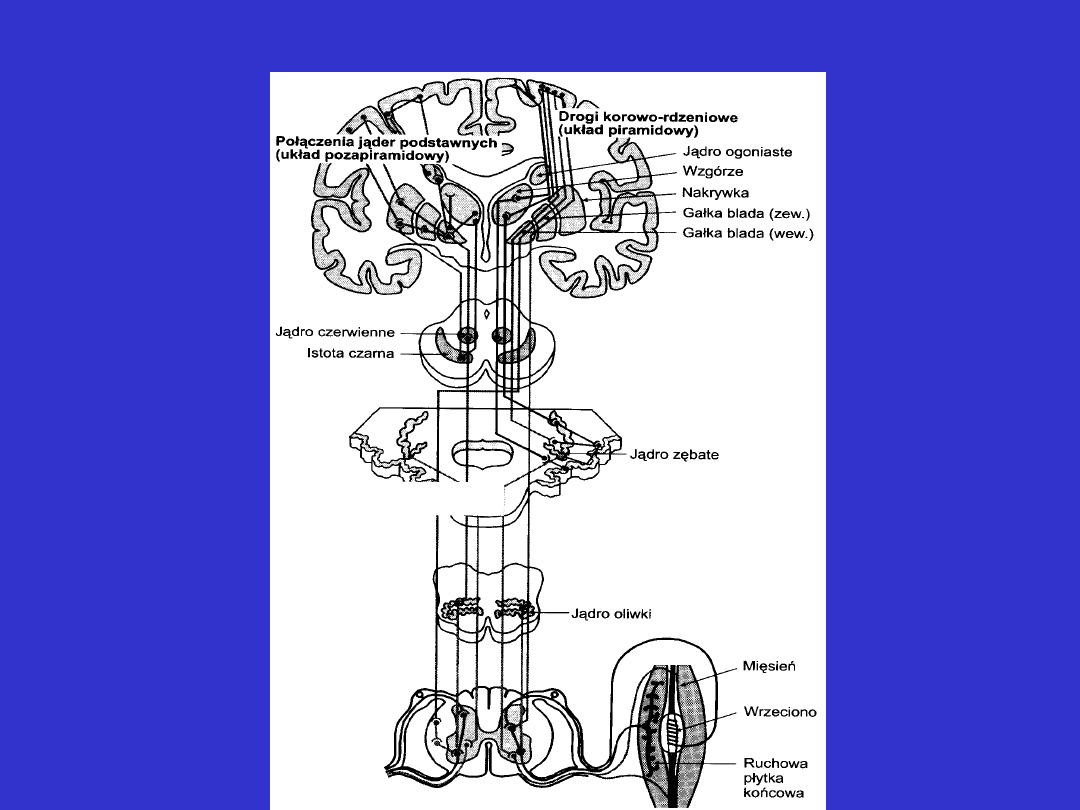
Nerwowa organizacja kontroli ruchu

Uszkodzenia układu dla ruchów dowolnych
Dla uszkodzeń układu dla ruchów
dowolnych charakterystyczny jest
niedowład lub porażenie, określane za
pomocą obrazu zespołów:
spastycznego
wiotkiego

Objawy uszkodzenia obwodowego i ośrodkowego
neuronu ruchowego
Najważniejsze struktury układu nerwowego
związane z neuronem ruchowym ośrodkowym i
obwodowym
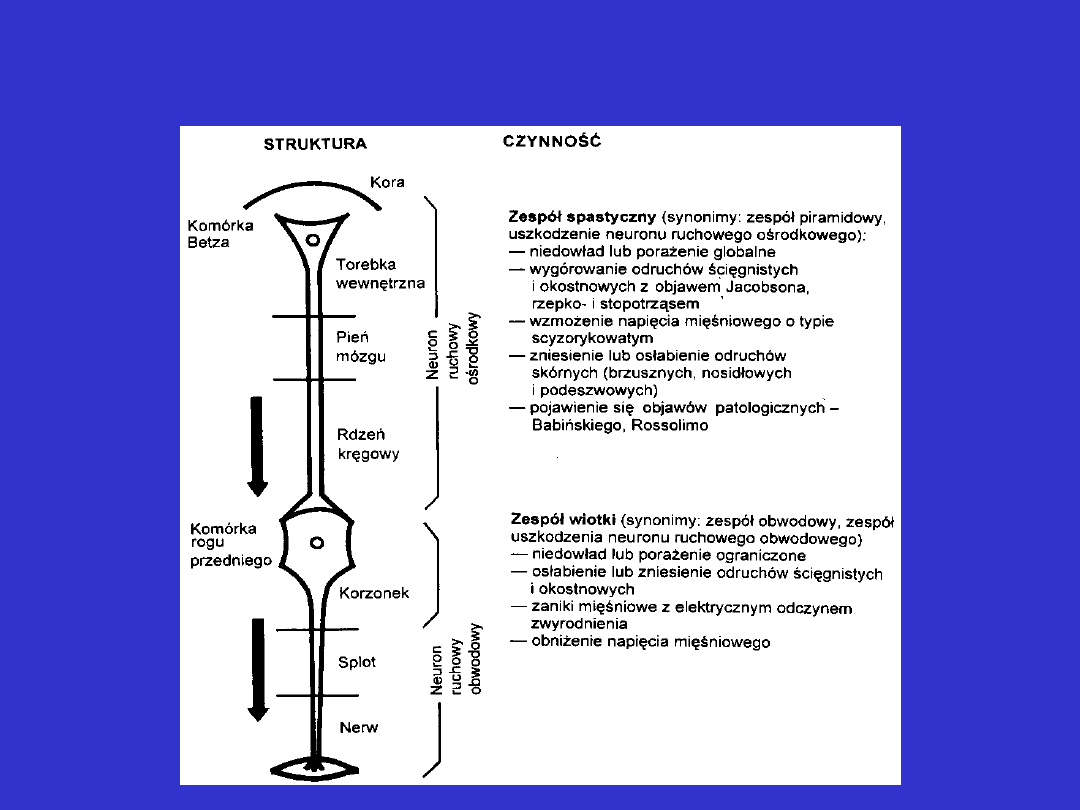
Objawy kliniczne towarzyszące uszkodzeniu
neuronu ruchowego ośrodkowego i
obwodowego
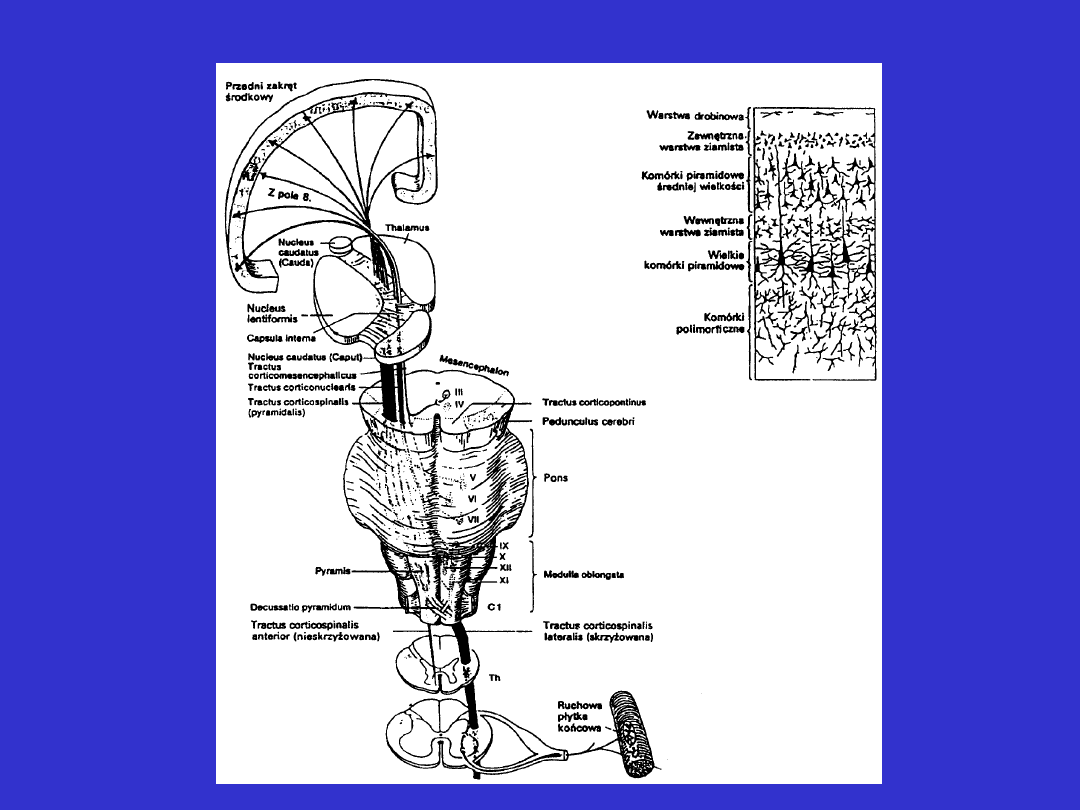
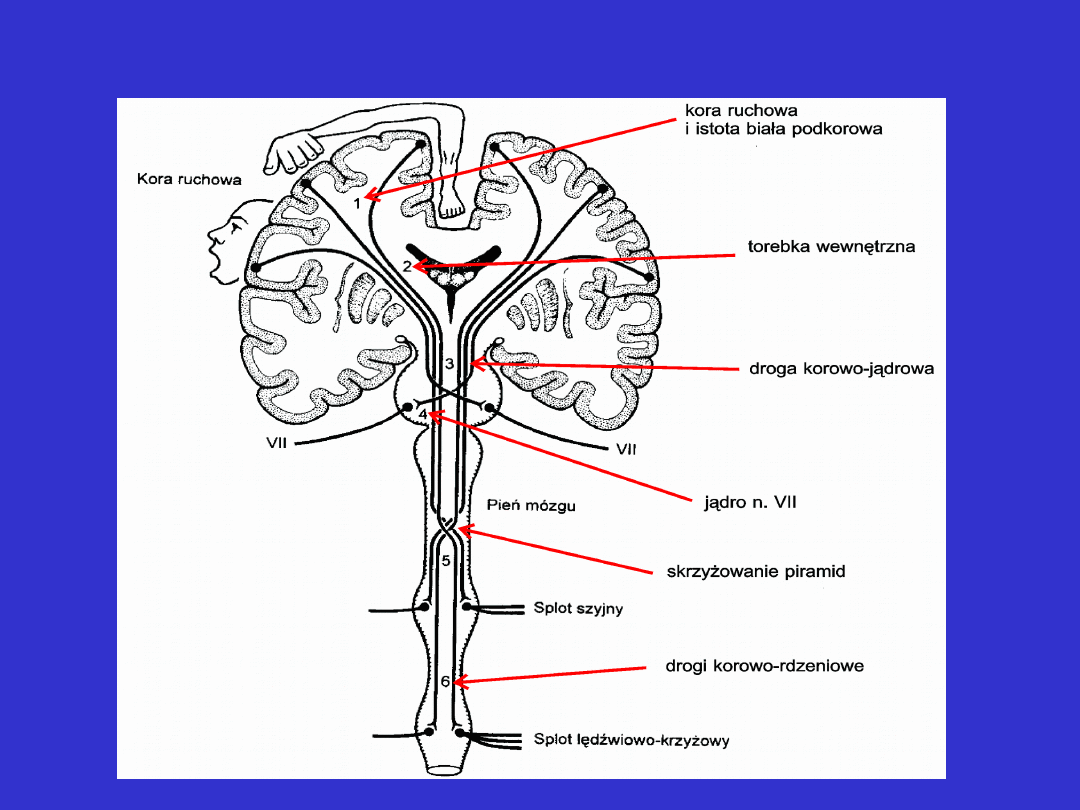
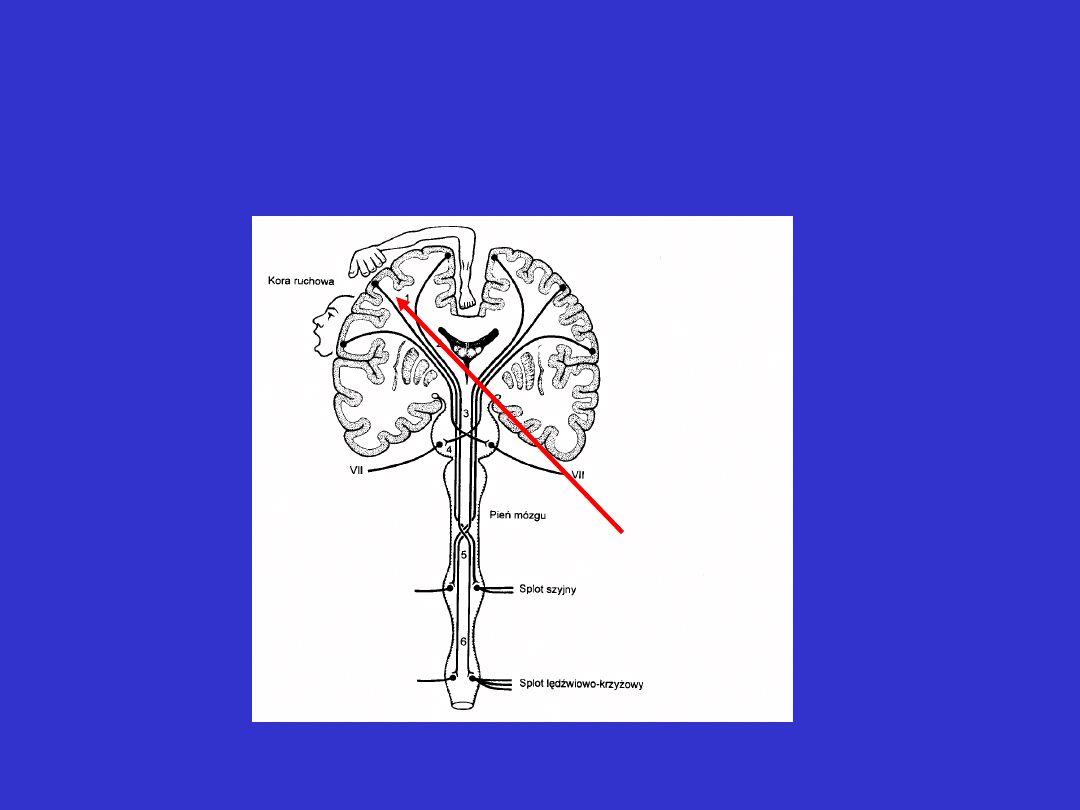
Przebieg drogi korowo-opuszkowej i korowo-
rdzeniowej
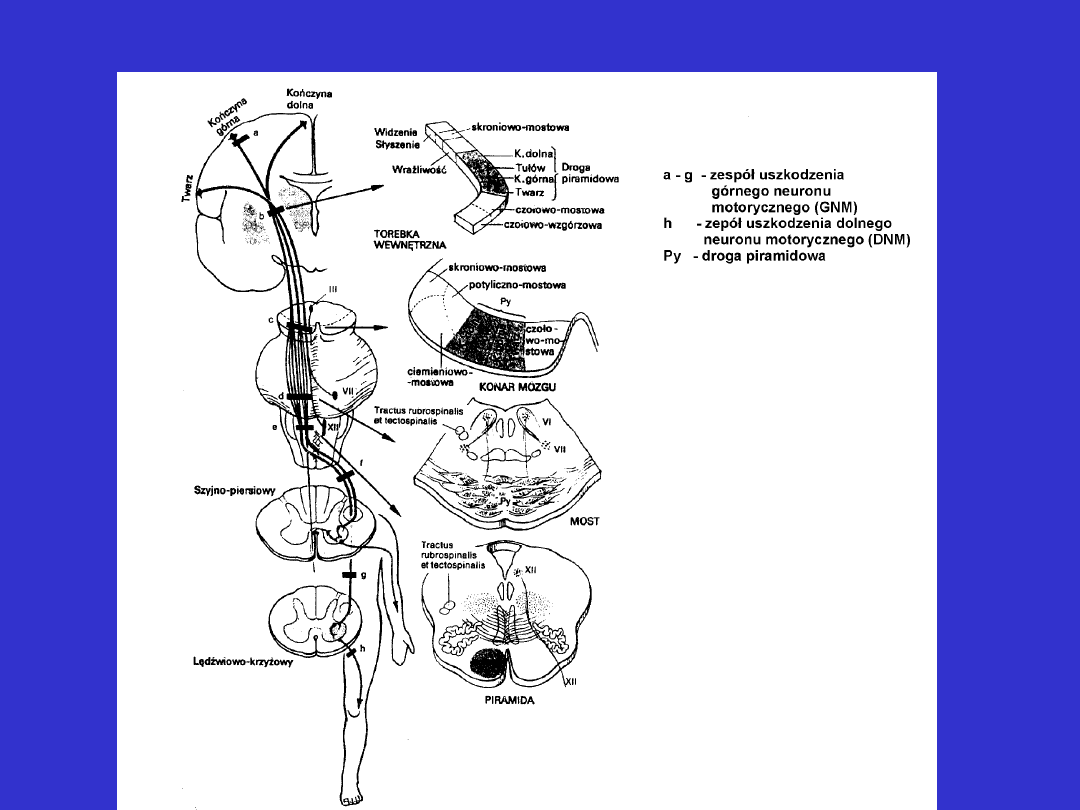
Przebieg drogi piramidowej – poziomy uszkodzeń

Uszkodzenia układu dla ruchów dowolnych
- niedowład ośrodkowy
• ma z reguły charakter globalny (globalny charakter wynika z
warunków anatomicznych towarzyszących przebiegowi drogi
piramidowej)
• można stwierdzić:
- niedowład całej kończyny (monoparesis)
- niedowład połowiczy (hemiparesis)
- niedowład kończyn dolnych (paraparesis)
- niedowład trzech (triparesis) lub czterech
(tetraparesis)
kończyn
• niedowład (paresis) lub porażenie (plegia) związane z
uszkodzeniem neuronu ośrodkowego mogą przejawiać się
obniżonym napięciem mięśniowym (szczególnie w początkowym
okresie choroby)
• wzmożone napięcie mięśniowe o charakterze spastyczności
pojawia się, jeżeli w proces patologiczny włączone zostaną drogi
tworu siatkowatego
• odruchy ścięgniste - najczęściej wygórowane (w początkowym
okresie uszkodzenia mogą być nie zmienione)
• o rozpoznaniu decyduje często rozległość niedowładu
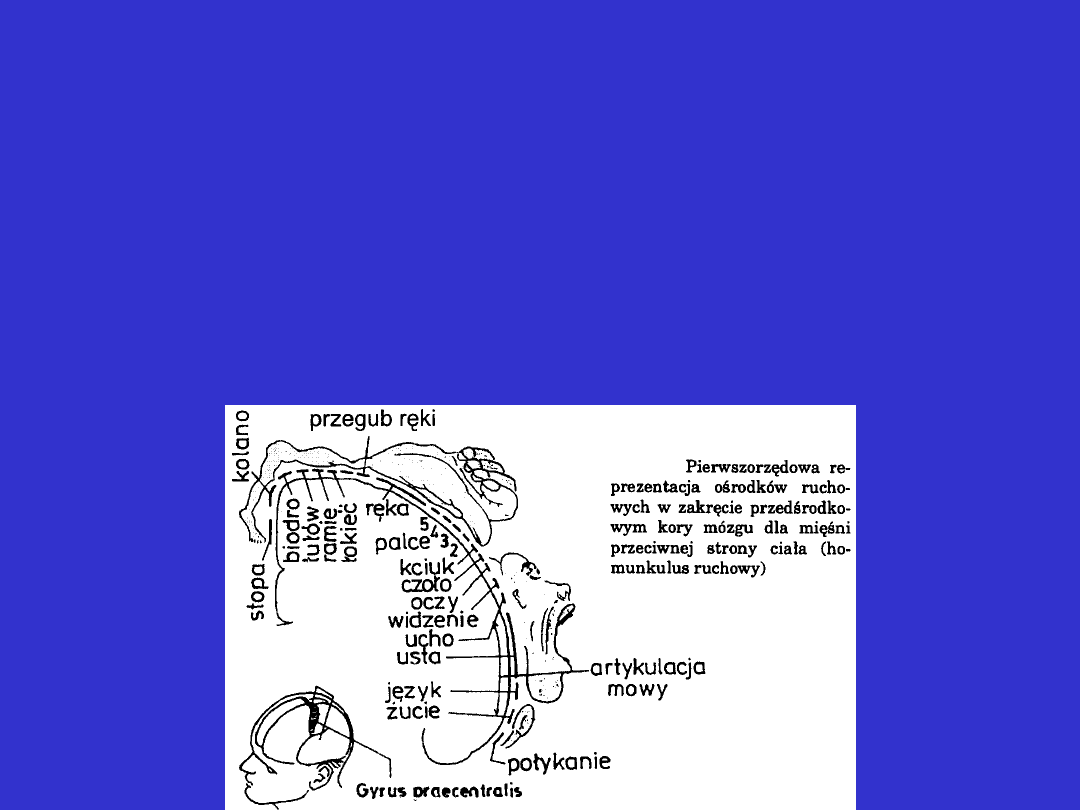
Kora mózgu
• najbardziej uszkodzone są czynności ruchowe, które mają
największą reprezentację w korze
• niedowład widoczny jest przede wszystkim w mięśniach dolnej
części twarzy i ręce
• często obserwuje się dłoń opadającą, co przypomina tzw. rękę
promieniową przy uszkodzeniu nerwu promienowego lecz nie
występują typowe zaburzenia czucia
• niedowład występuje po stronie przeciwnej do ogniska uszkodzenia
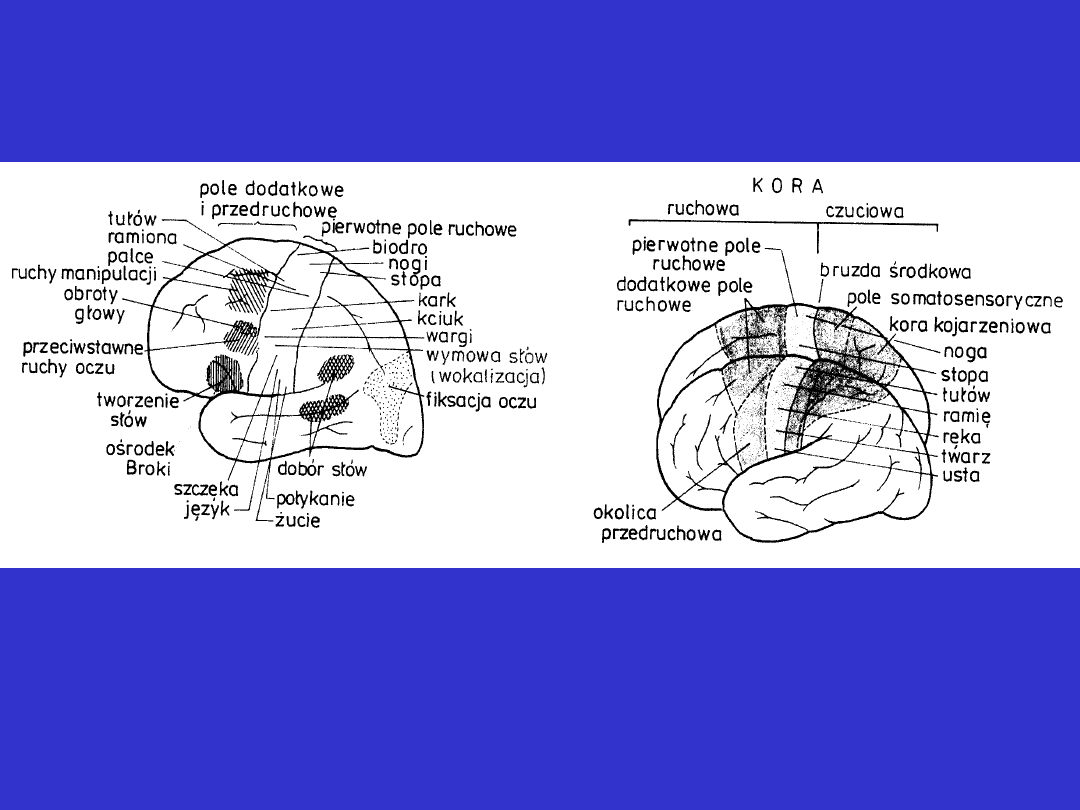
Kora ruchowa i czuciowa
Istota biała
• niedowład ograniczony jest do jednej kończyny i dolnej części
twarzy po stronie przeciwnej do uszkodzenia
istota
biała
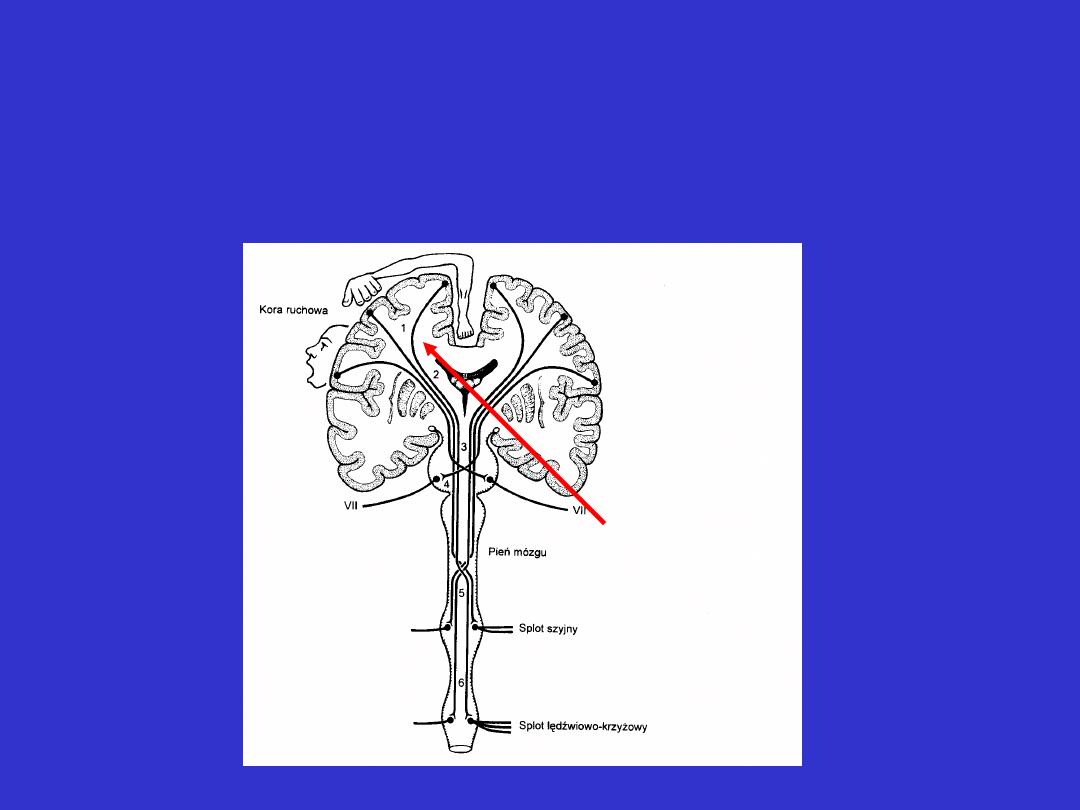
Torebka wewnętrzna
• niedowład połowiczy lub porażenie z osłabieniem mięśni dolnej
części twarzy, któremu mogą towarzyszyć zaburzenia czucia i
niedowidzenie połowicze
torebka
wewnętrzn
a

Zespół rzekomoopuszkowy
Uszkodzenie lub czasowe dysfunkcje dróg korowo-jądrowych w obu
półkulach mózgu prowadzą do pojawienia się zespołu
rzekomoopuszkowego
Objawy kliniczne:
• zaburzenia połykania (krztuszenie się, zaleganie śliny)
• mowa dyzartryczna z charakterystycznym przydźwiękiem
nosowym
• labilność afektu (przymusowy płacz lub śmiech)
• wygórowanie odruchu żuchwowego, pojawienie objawu
pyszczkowego
i innych objawów deliberacyjnych (odruchy dłoniowo-bródkowy,
rogówkowo-bródkowy)
Wymienionym objawom towarzyszy obustronny niedowład w postaci
tri- lub tetraparezy, zazwyczaj o niewielkim nasileniu.
Zespół rzekomoopuszkowy łączy się z rozsianym obustronnym
uszkodzeniem dróg półkul mózgu.
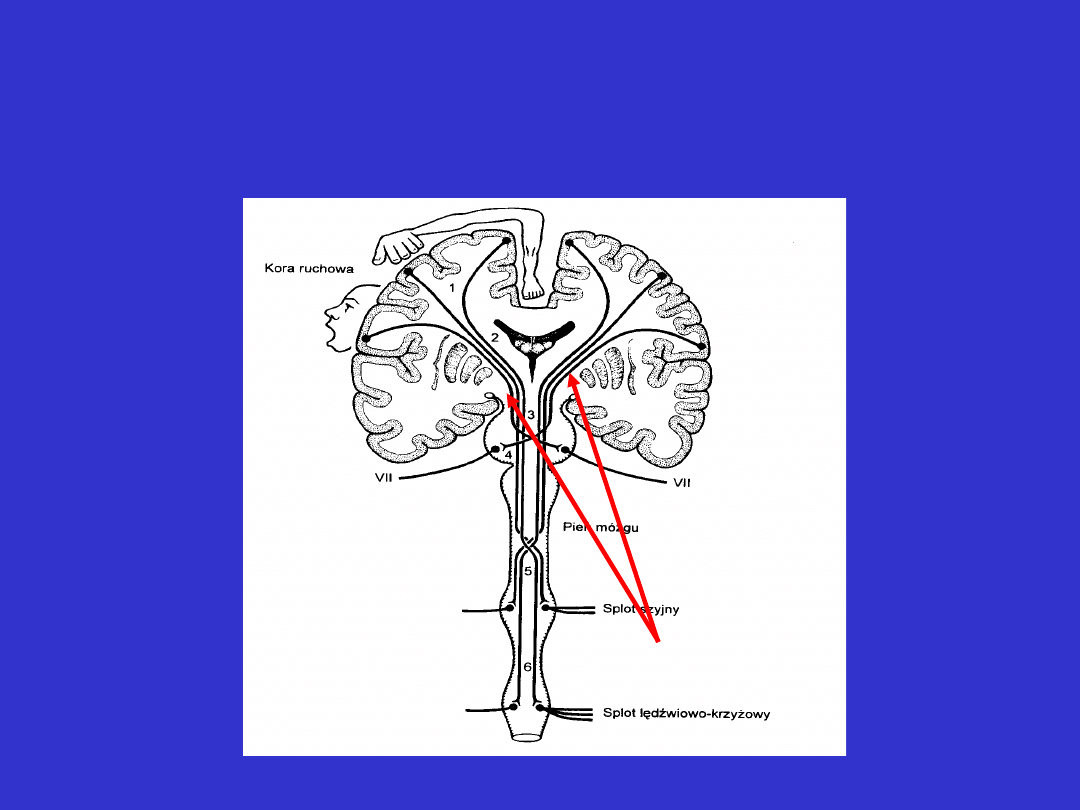
Zespół rzekomoopuszkowy c.d.
drogi korowo-
jądrowe
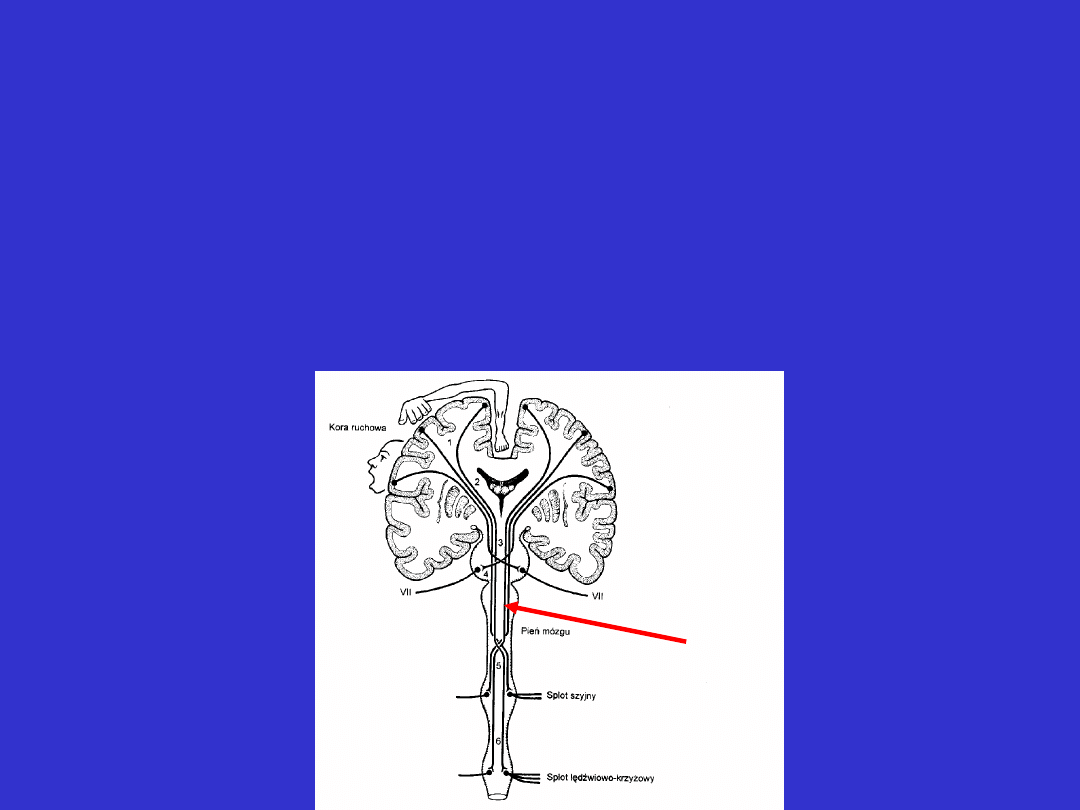
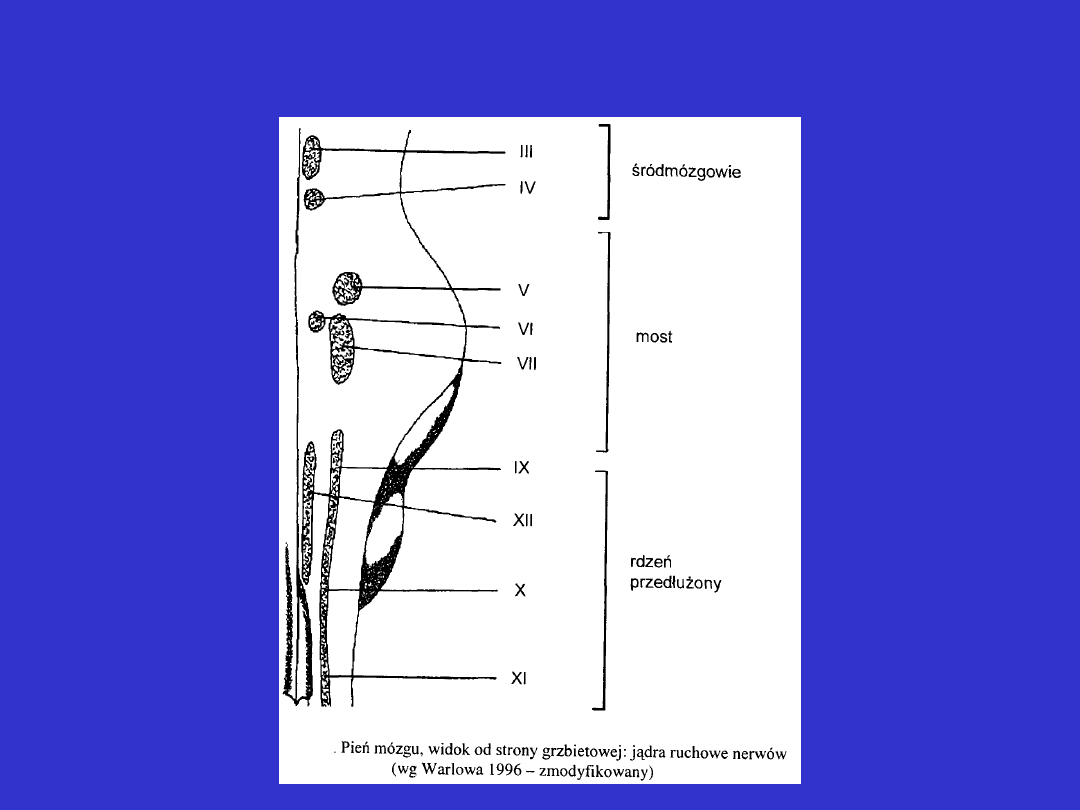
Pień mózgu
• niedowłady trzech lub czterech kończyn
• zazwyczaj towarzyszące zaburzenia ze strony nerwów czaszkowych
• na podstawie lokalizacji jąder ruchowych nerwów czaszkowych
wnioskuje się o poziomie uszkodzenia pnia mózgu
• może wystąpić Zespół naprzemienny – po stronie ogniska
uszkodzenia niedowład nerwu czaszkowego, a po stronie przeciwnej
niedowład połowiczy lub zaburzenia czucia
pień
mózgu
Pień mózgu
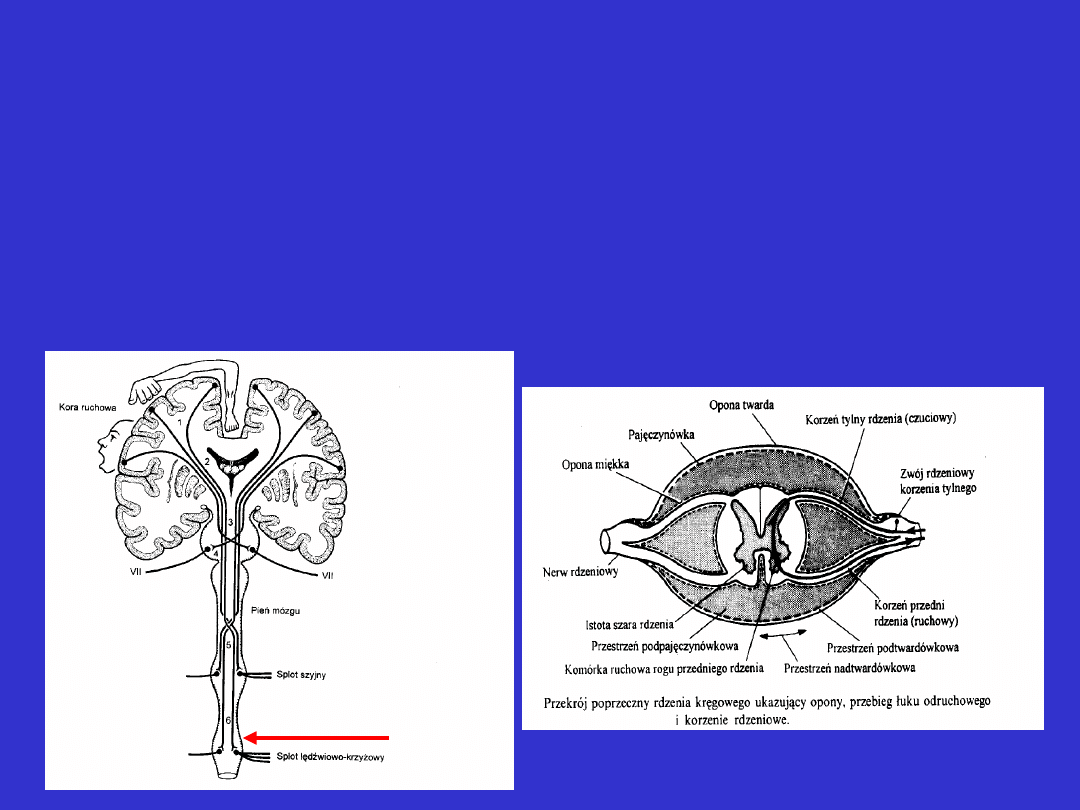
Rdzeń kręgowy
• część szyjna – niedowład lub porażenie czterech kończyn (tetraparesis,
tetraplegia) bez niedowładu dolnej gałęzi nerwu twarzowego
• część piersiowa – niedowład lub porażenie kończyn dolnych (paraparesis,
paraplegia), osłabienie lub brak odruchów brzusznych i nosidłowych
• część lędźwiowa - niedowład lub porażenie kończyn dolnych
(paraparesis, paraplegia), odruchy brzuszne zachowane
rdzeń
kręgowy

Uszkodzenia neuronu ruchowego
obwodowego
- komórki rogów przednich rdzenia
• niedowład ograniczony z zanikiem mięśni
• obniżenie napięcia mięśniowego
• osłabieniem odruchów
• brak zaburzeń czucia
• w przypadku wolno narastającego procesu uszkadzającego
komórki rogów bocznych (np. SLA) obserwuje się drżenia
mięśniowe w niedowładnych mięśniach
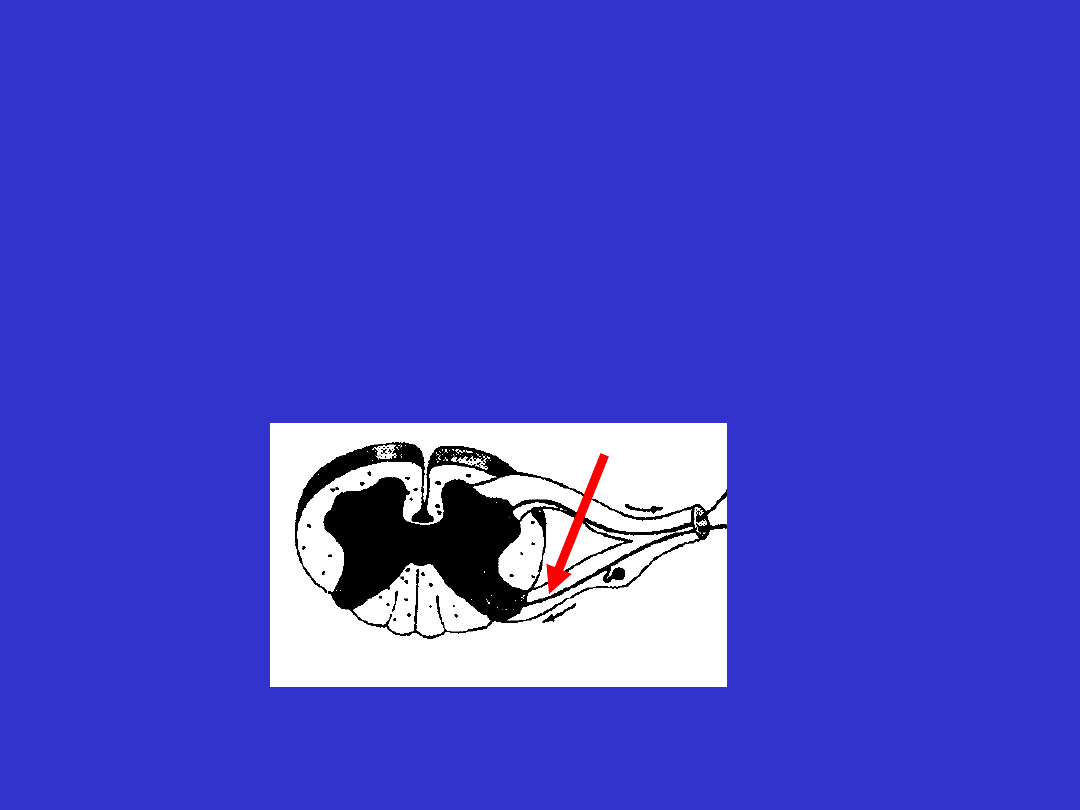
Uszkodzenia neuronu ruchowego
obwodowego
- korzeń nerwu
• ograniczony niedowład niedużego stopnia
• obniżenie napięcia mięśniowego
• osłabienie lub zniesienie odruchów
• zaniki mięśniowe
• zaburzenia wszystkich rodzajów czucia o typie korzeniowym
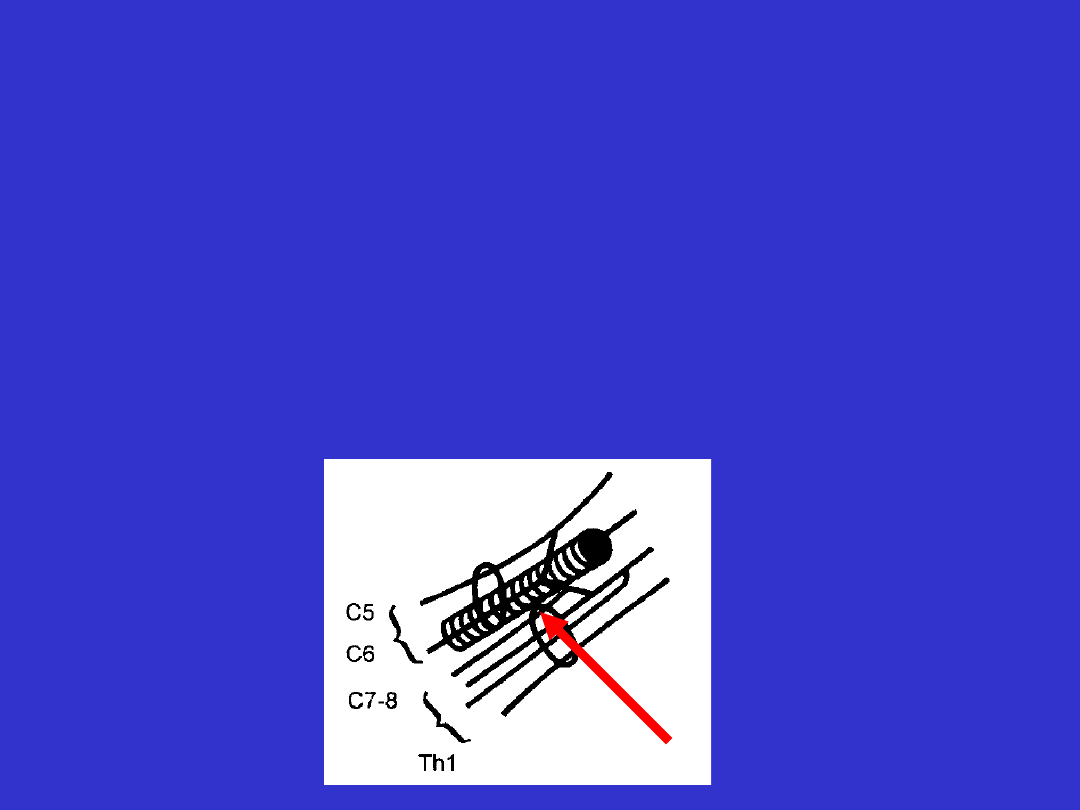
Uszkodzenia neuronu ruchowego
obwodowego
- splot nerwowy
• niedowład ograniczony, rzadziej globalne porażenie kończyny
• uszkodzenie splotu barkowego – zwisająca kończyna górna,
„cepowata”
• obniżenie napięcia mięśniowego
• osłabienie odruchów lub ich zniesienie
• zaburzenia czucia o typie splotowym

Uszkodzenia neuronu ruchowego
obwodowego
- nerw obwodowy
• niedowład ograniczony
• zanik mięśni
• osłabienie lub zniesieni odruchów
• zaburzenie wszystkich rodzajów czucia odpowiadających
danemu nerwowi

Zespół opuszkowy
Zespół ten wiąże się z uszkodzeniem jąder ruchowych nerwów
czaszkowych dolnej części pnia mózgu. Wykazuje wszystkie cechy
niedowładu wiotkiego
Objawy kliniczne:
• zaburzenia połykania (krztuszenie się, zaleganie śliny)
• mowa dyzartryczna, niewyraźna, nosowa, która w skrajnych
przypadkach może przejść w afonię (bezgłos)
• twarz maskowata, amimiczna, z zanikami mięśni twarzy
• opadania żuchwy
• zanik mięśni języka
• zniesienie odruchu żuchwowego.
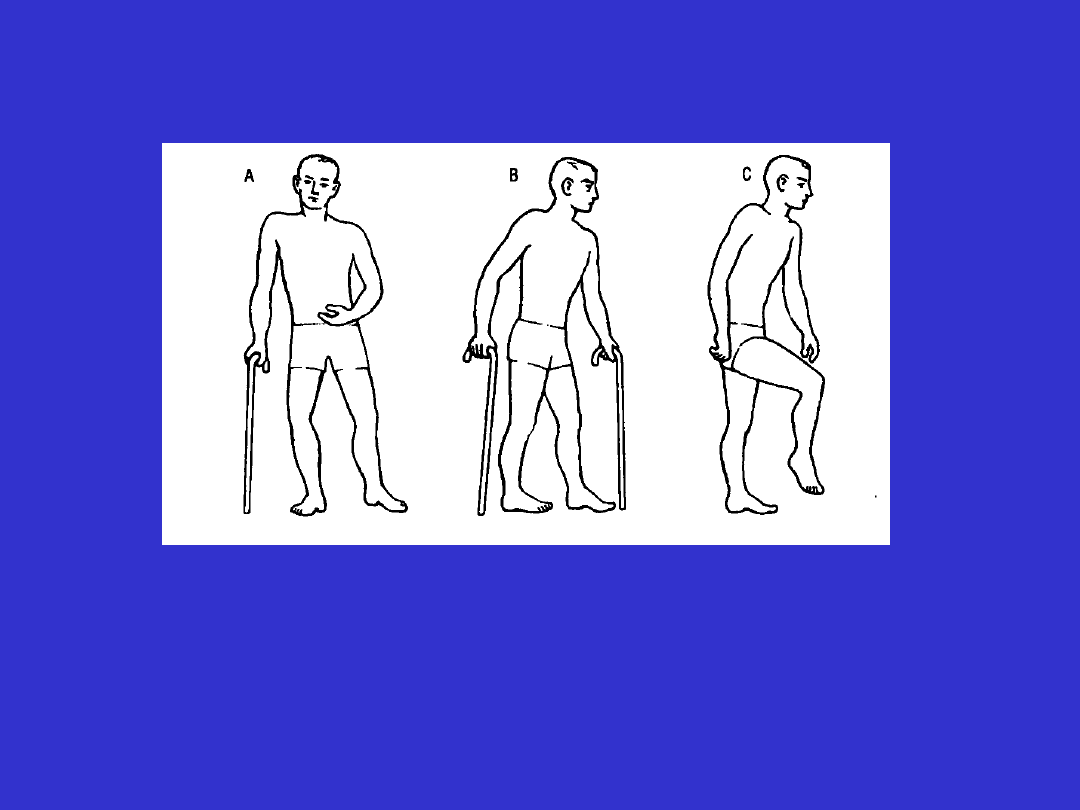
Obraz deficytu neurologicznego
charakterystyczny dla uszkodzenia układu
ruchów dowolnych
A. Niedowład połowiczy lewostronny
B. Niedowład kończyn dolnych (uszkodzenie
neuronu obwodowego)
C. Porażenie nerwu strzałkowego prawego
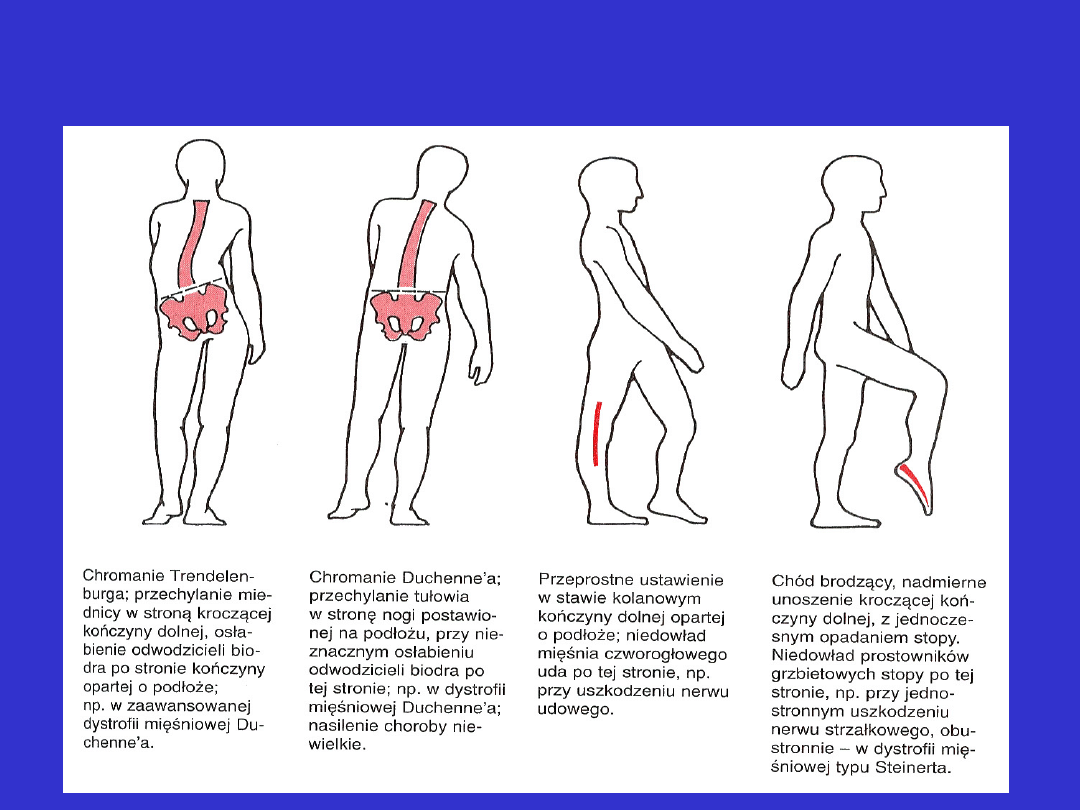
Obraz deficytu neurologicznego
charakterystyczny dla uszkodzenia układu ruchów
dowolnych cd.

Uszkodzeniu układów koordynacyjnych
towarzyszą zespoły:
pozapiramidowy
móżdżkowy
błędnikowy

Układ koordynacyjny:
Układ koordynacji ruchowej:
• czuwa nad celowością i płynnością ruchu
• bierze udział w sterowaniu osią ciała
Warunkiem wykonania ruchu złożonego jest
współdziałanie układu ruchów dowolnych z układem
koordynacyjnym

Układ koordynacyjny cd:
Struktury odpowiedzialne za koordynację
ruchową:
•układ pozapiramidowy
•móżdżek
•układ przedsionkowy
•układ odpowiedzialny za czucie ułożenia

Układ koordynacyjny cd:
W modelu ruchowo-koordynacyjnym , stanowiącym o
motoryce ogólnej ciała można wyróżnić 3 elementy:
• chód
• ruchy poszczególnych części ciała
• postawę ciała
Ruch:
• lokomocyjny (przemieszczanie całego ciała w
przestrzeni)
• nielokomocyjny (ruch poszczególnych części ciała
bez przemieszczania się całego ciała w przestrzeni)

Układ koordynacyjny – postawa ciała:
Postawa ciała ulega w trakcie ruchu ciągłym zmianom,
czemu towarzyszy ustawiczne przesuwanie środka ciężkości
ciała.
Postawa ciała wyraża gotowość do działania, stanowi
pozycję wyjściową do aktywnego ruchu. W neurologii coraz
częściej używa się pojęcia „oś ciała”. Brak sterowania osią
ciała powoduje niemożność lub znaczne utrudnienie zmiany
pozycji, mimo, że nie ma uszkodzeń w układzie
wykonawczym ruchu chory nie potrafi:
• obrócić się w łóżku z boku na bok
• przejść z pozycji leżącej w siedzącą
• stanąć
• chodzić
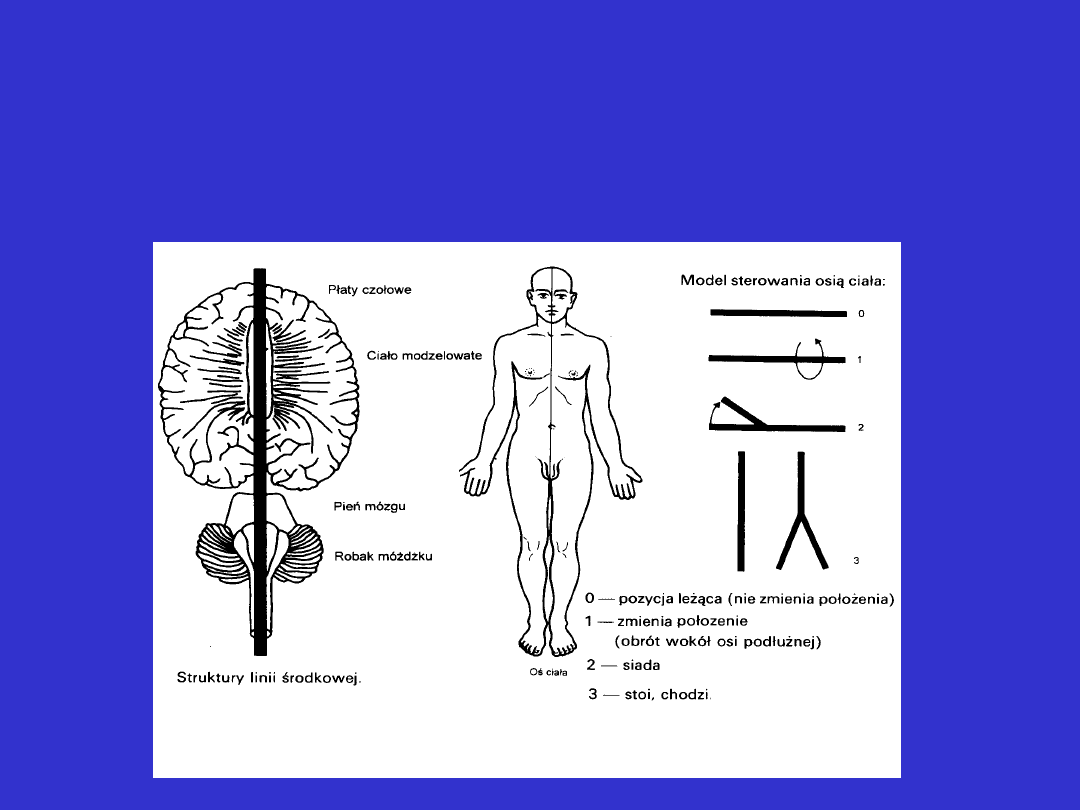
Układ koordynacyjny – struktury linii
środkowej:
Za sprawne sterownie osią ciała odpowiedzialne są
tzw. struktury linii środkowej

Układ koordynacyjny – struktury linii
środkowej cd.:
Badanie sprawności mechanizmu sterowania osią
ciała sprowadza się do :
• zmiany pozycji ciała z boku na bok
• siadania, „łamania osi ciała”
• stania, chodzenia , utrzymywania pionowej
pozycji ciała w bezruchu i ruchu

Układ koordynacyjny – struktury linii środkowej
cd:
Uszkodzenie struktur linii środkowej ciała, którego wyrazem jest
zaburzenie sterowania osią ciała powoduje niemożność wykonania
ruchów lokomocyjnych, przy nierzadko zachowanych ruchach
nielokomocyjnych.
Prawidłowa koordynacja ruchu jest konieczna zapewnienia celowości
i płynności ruchu. Wiąże się ona z napięciem mięśni, które musi być
ciągle korygowane. Obserwując czynność układu koordynacji
ruchowej można wysunąć hipotezę, że w układzie tym zgromadzone
są zarówno wrodzone, jak i nabyte programy ruchowe, z których
codziennie korzystamy.
Programy ruchowe wrodzone wiążą się ze strukturami podkorowymi
i pniem mózgu; kodowanie programów nabytych (wyuczonych),
tworzących tzw. ruchowy stereotyp dynamiczny odbywa się na
poziomie kory motorycznej.

Układ pozapiramidowy:
Do układu pozapiramidowego zalicza się następujące struktury
podkorowe:
• jądro ogoniaste
• jądro soczewkowate (składające się ze skorupy i gałki bladej)
• jądro brzuszne przednio-boczne wzgórza
• jądro niskowzgórzowe
• istotę czarną
•jądro czerwienne
Elementy układu pozapiramidowego są związane:
• z półkulami mózgu
• z pniem
• z móżdżkiem
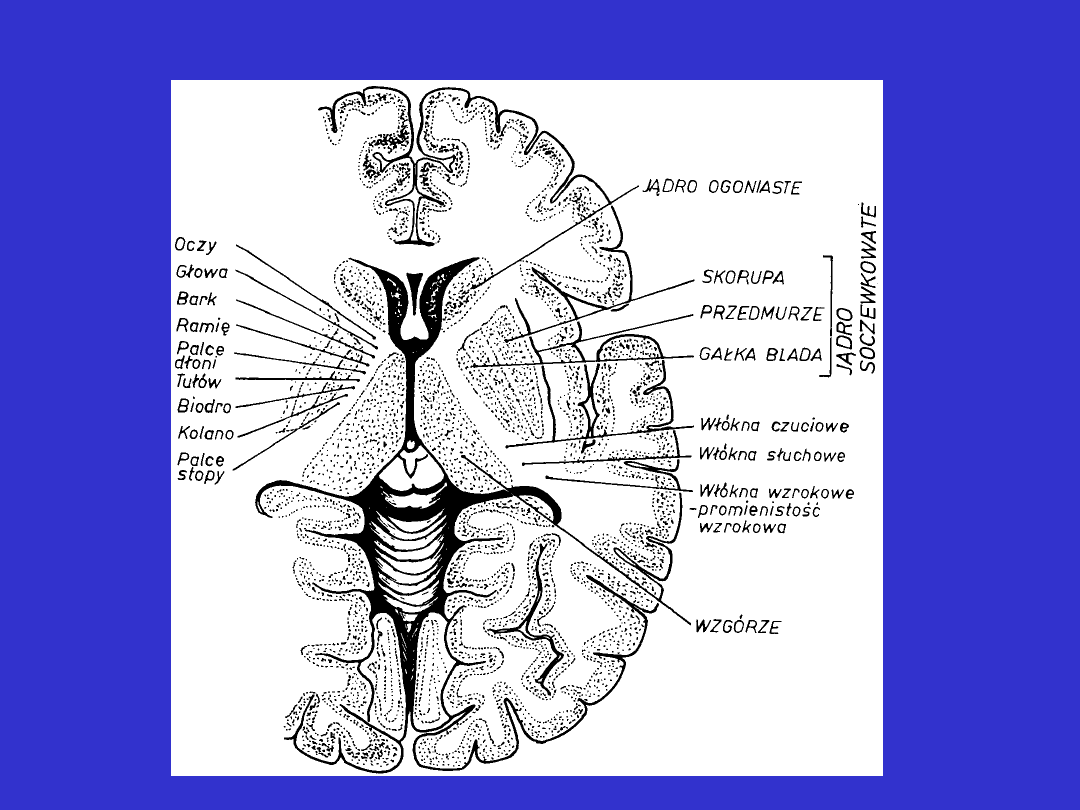
Układ pozapiramidowy przekrój:
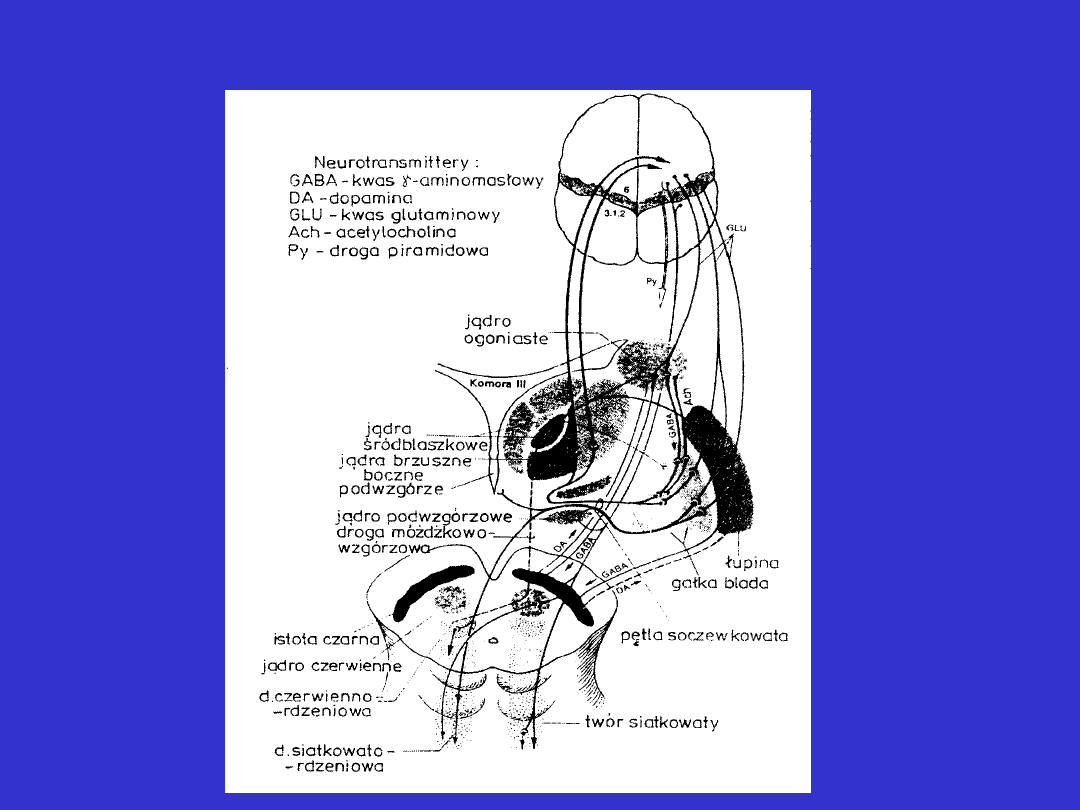
Układ pozapiramidowy schemat:
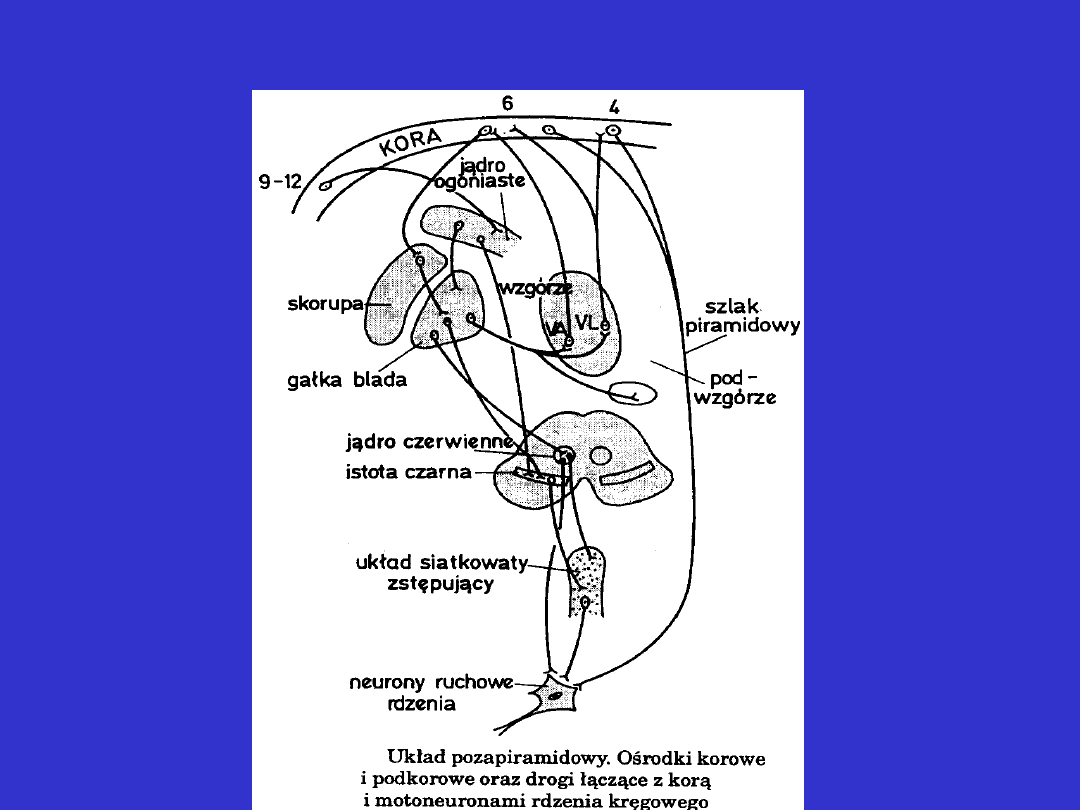
Układ pozapiramidowy połączenia:

Układ pozapiramidowy:
Uszkodzenie struktur układu pozapiramidowego może manifestować
się:
• hipokinezą (np. w zespole parkinsonowskim)
• hiperkinezą (zespół pląsawiczy, zespół atetotyczny)
Zmiany w strukturach pozapiramidowych doprowadzają do zaburzeń
płynności ruchu celowego oraz uniemożliwiają szybką zmianę
postawy ciała
Do najczęściej spotykanych zespołów pozapiramidowych należą:
• zespół parkinsonowski (parkinsonizm)
• zespół pląsawiczy (pląsawica)
• zespół atetotyczny (atetoza)

Zespół parkinsonowski:
Zespół ten wiąże się z uszkodzeniem (lub zaburzeniem czynności)
prążkowia i istoty czarnej. U podłoża objawów zespołu
parkinsonowskiego leży wzmożone napięcia mięśniowego, czyli
sztywność (rigor), która kształtuje postrzegane objawy. Napięcie
może mieć charakter intermitujący („koła zębatego”) lub plastyczny
(„rury ołowianej”). W pierwszym okresie obserwuje się objawy po
jednej stronie ciała – połowicze. W miarę postępu choroby stają się
bardziej symetryczne., obejmują drugą połowę ciała. Parkinsonizm
jest zespołem hipokinetycznym

Objawy zespołu parkinsonowskiego
Obraz kliniczny zespołu parkinsonowskiego może być zróżnicowany.
Nierzadko dominują objawy sztywności. Chory nie może wstać, ubrać
się, przygotować posiłków. U innych chorych przeważa grubofaliste
drżenie rąk uniemożliwiające posługiwanie się łyżką i widelcem, picie
ze szklanki.
Objawy zespołu parkinsonowskiego:
• spowolnienie ruchowe (hipokineza)
• trudności w rozpoczęciu i zatrzymaniu ruchu
• mowa zamazana, cicha
• twarz maskowata, hipo- lub amimiczna
• chód drobnymi kroczkami
• charakterystycznie przygarbiona postawa ciała
• daszkowate ustawienie palców rąk z drżeniem spoczynkowym
przypominającym często liczenie pieniędzy
•napady wejrzeniowe (występują rzadko)

Zespół pląsawiczy
Jest wywołany uszkodzeniem jądra ogoniastego i skorupy. Należy on
do zespołów hiperkinetycznych. Mimowolne ruchy pląsawicze
nakładają się na ruchy dowolne, zniekształcając je w sposób
groteskowy. Zamieniają one np.. normalny chód w tzw. chód
pląsawiczy – taneczny
Ruchy mimowolne dotyczą:
• twarzy
• języka
• kończyn górnych i dolnych
• tułowia
Podobnie jak drżenie spoczynkowe w zespole parkinsonowskim ruchy
pląsawicze nie zawsze są symetryczne. Napięcie mięśniowe jest
obniżone. Najczulszym testem pozwalającym wykryć nawet nieduże
ruchy pląsawicze jest próba utrzymania języka na brodzie. Obserwuje
się także tzw. rękę pląsawiczą.

Zespół atetotyczny
Pojawienie się objawów zespołu atetotycznego jest związane z
uszkodzeniem prążkowia i gałki bladej.
Ruchy atetotyczne są
• powolne
• „robaczkowe”
• obejmują odsiebne części kończyn
W czasie wykonywania ruchów dowolnych występują współruchy
obejmujące grupy mięśni odległych od tych, które wykonują ruch.
Zaburzenia atetotyczne wpływają również na mowę, która jest
wybuchowa, szorstka, gardłowa

Móżdżek
Móżdżek składa się z trzech zasadniczych części:
• robaka
• układu kłaczkowo-grudkowego
• dwóch półkul móżdżku
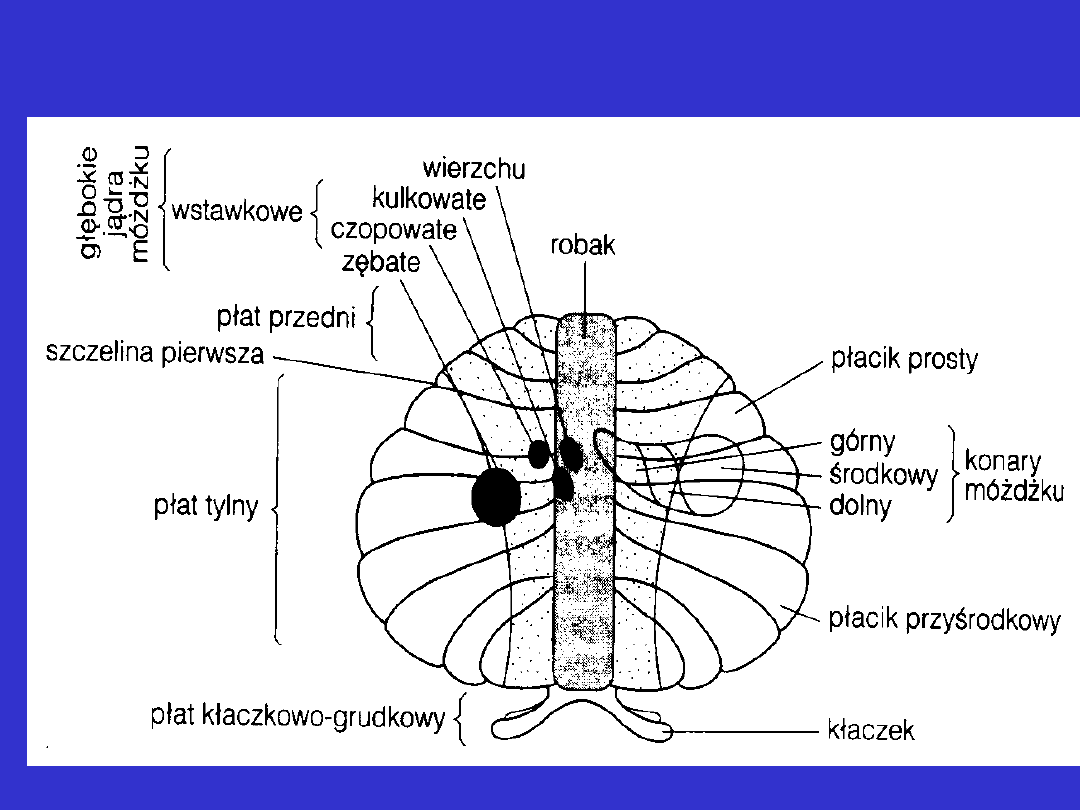
Schemat rozpostartego móżdżku – widok z góry
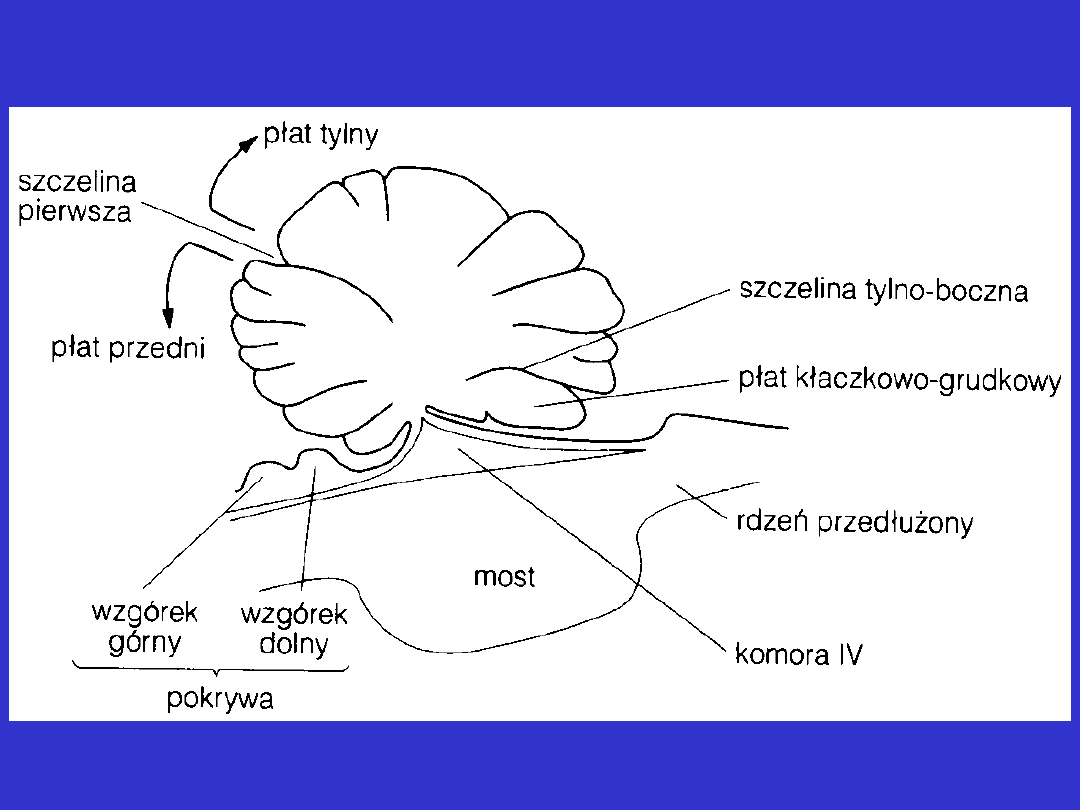
Przekrój strzałkowy przez pień mózgi i móżdżek

Móżdżek - badanie
Badając czynność móżdżku sprawdza się jego czynność w
zakresie:
• koordynacji motoryki
• współdziałaniu w utrzymywaniu równowagi
• regulacji napięcia mięśniowego
Zasadniczym objawem uszkodzenia móżdżku są
zaburzenia postawy, natomiast uszkodzenie półkul
móżdżku wywołuje zakłócenie motoryki celu.
Stwierdzając tzw. objawy móżdżkowe należy pamiętać, że
nie zawsze dotyczą one samego móżdżku. mogą one
także występować przy uszkodzeniu połączeń móżdżku z
pniem mózgu lub płatami czołowymi

Oddziaływanie móżdżku na ośrodkowy układ
nerwowy
Móżdżek oddziaływuje na:
• korę mózgu
• struktury podkorowe
• motorykę gałek ocznych
• jądra przedsionka
• regulację napięcia mięśniowego
Na czynność móżdżku wpływają docierające do
niego informacje słuchowe i wzrokowe

Uszkodzenie
struktur móżdżkowych
Uszkodzenie struktur móżdżkowych
powoduje pojawienie się dwóch
zespołów klinicznych związanych z
zaburzeniem czynności robaka móżdżku
i półkul móżdżku:
• zespół robaka móżdżku
• zespół półkul móżdżku

Zespół robaka móżdżku
Głównym objawem uszkodzenia robaka móżdżku są
zaburzenia motoryki postawy, które można zauważyć
podczas stania, chodzenia oraz pozycji siedzącej bez
podparcia.
Zaburzeniom tym towarzyszą następujące objawy
kliniczne:
• chwianie się w pozycji stojącej przy oczach zamkniętych
(objaw Romberga)
• chód na szerokiej postawie, tzw. chód marynarski
• asynergia tułowia, polegająca na nienadążaniu górnej
części tułowia za dolną w trakcie lokomocji
• chwianie się w pozycji siedzącej bez podparcia

Zespół półkul móżdżku
Objawy:
• oczopląs poziomy, grubofalisty przy spojrzeniu w stronę
uszkodzonej półkuli móżdżku
• ataksja kończyn z dysmetrią
• drżenie zamiarowe uwidaczniające się pod koniec ruchu celowego
(np. próba palec – nos)
• adiadochokineza zauważalna przy ruchach naprzemiennych
• mowa skandowana, zamazana (dyzartria móżdżkowa)
• dodatnia próba mijania – przy wyciągniętych do przodu kończynach
górnych jedna zbacza w kierunku uszkodzonej półkuli móżdżku
• podczas chodzenia w miejscu przy oczach zamkniętych następuje
zbaczanie toru chodu w stronę uszkodzonej półkuli móżdżku lub
uszkodzonego błędnika – dodatnia próba Unterberga (tzw. chód
kompasowy)
• obniżenie napięcia mięśniowego

Twór siatkowaty
Struktury tworu siatkowatego rozmieszczone są przede
wszystkim w:
• pniu mózgu
• międzymózgowiu
• górnym odcinku rdzenia kręgowego
W tworze siatkowatym wyróżnia się:
• część zstępującą
• część wstępującą

Twór siatkowaty – układ zstępujący
Kontroluje:
• czynność odruchową rdzenia kręgowego
• napięcie mięśni szkieletowych (postawa ciała)
• kontroluje czynność ośrodka oddechowego
• kontroluje czynność ośrodków krążeniowych
Układ ten odbiera bodźce z:
• kory mózgu (pola czuciowe, ruchowe)
• jąder podkorowych
• układu limbicznego
• podwzgórza i móżdżku
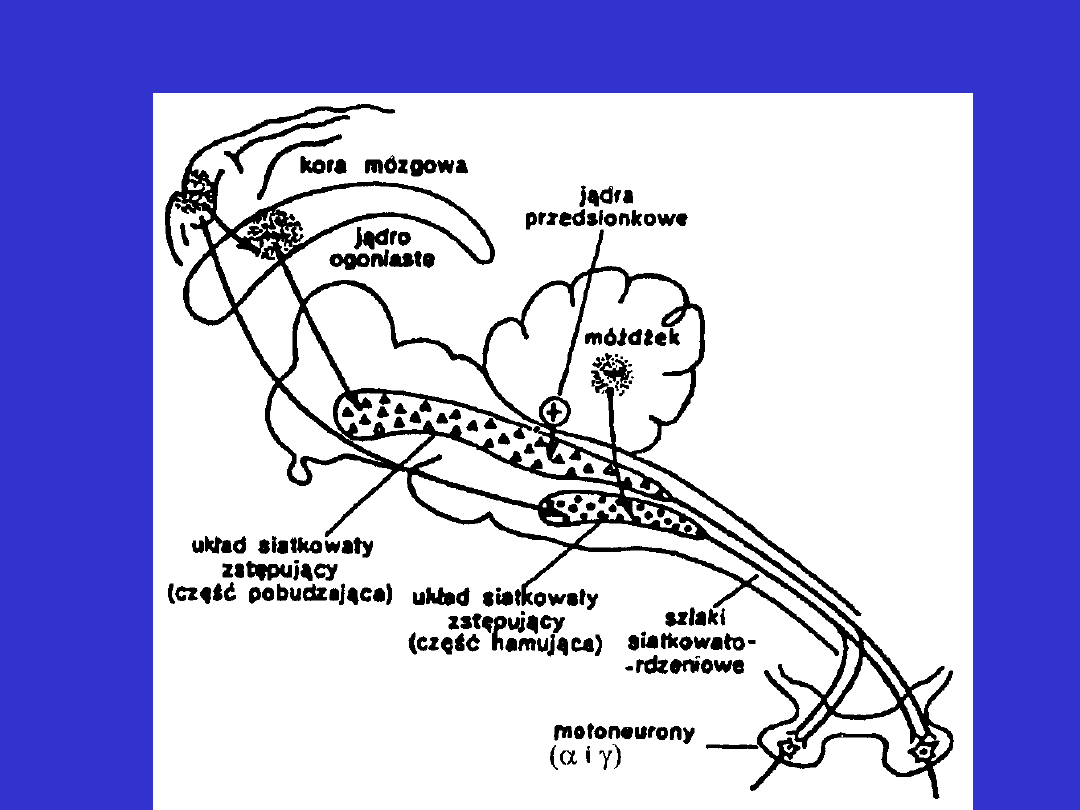
Twór siatkowaty – układ zstępujący

Twór siatkowaty – układ wstępujący
Jest układem nieswoistym aktywującym korę mózgu.
Zgodnie z obecnie panującymi poglądami twór
siatkowaty spełnia funkcję swego rodzaju „zasilacza”,
regulując procesy zachodzące w różnych częściach
OUN. Odpowiedzialny jest za:
• modulowanie bodźców czuciowych i ruchowych
• utrzymywanie stanu czuwania, podczas którego istnieje
możliwość świadomego odbierania różnego rodzaju
sygnałów (bodźców).
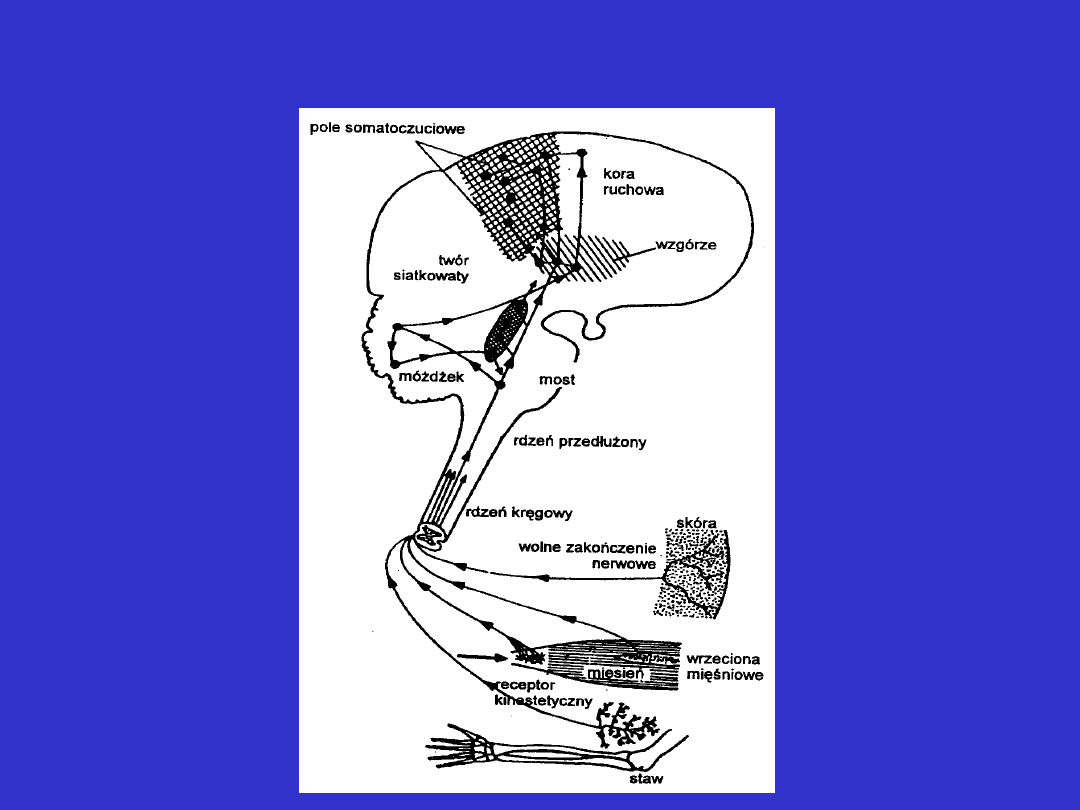
Twór siatkowaty – układ wstępujący

Twór siatkowaty – uszkodzenie
Z punktu widzenia klinicznego z tworem siatkowatym
związany jest stan przytomności (świadomość ilościowa)
Zaburzenia funkcjonowania tworu siatkowatego skutkują:
• zaburzeniami przytomności do śpiączki włącznie
• zanikaniem ruchów dowolnych do całkowitego bezruchu
włącznie
• w końcowej fazie ustają czynności wegetatywne (spadek
tętna oddychania, ciśnienia krwi, temperatury)
Pełne wyłączenie tworu siatkowatego prowadzi do śmierci,
dlatego każde zaburzenie jego czynności objawiające się
zaburzeniami przytomności należy traktować jako stan
zagrożenia życia.
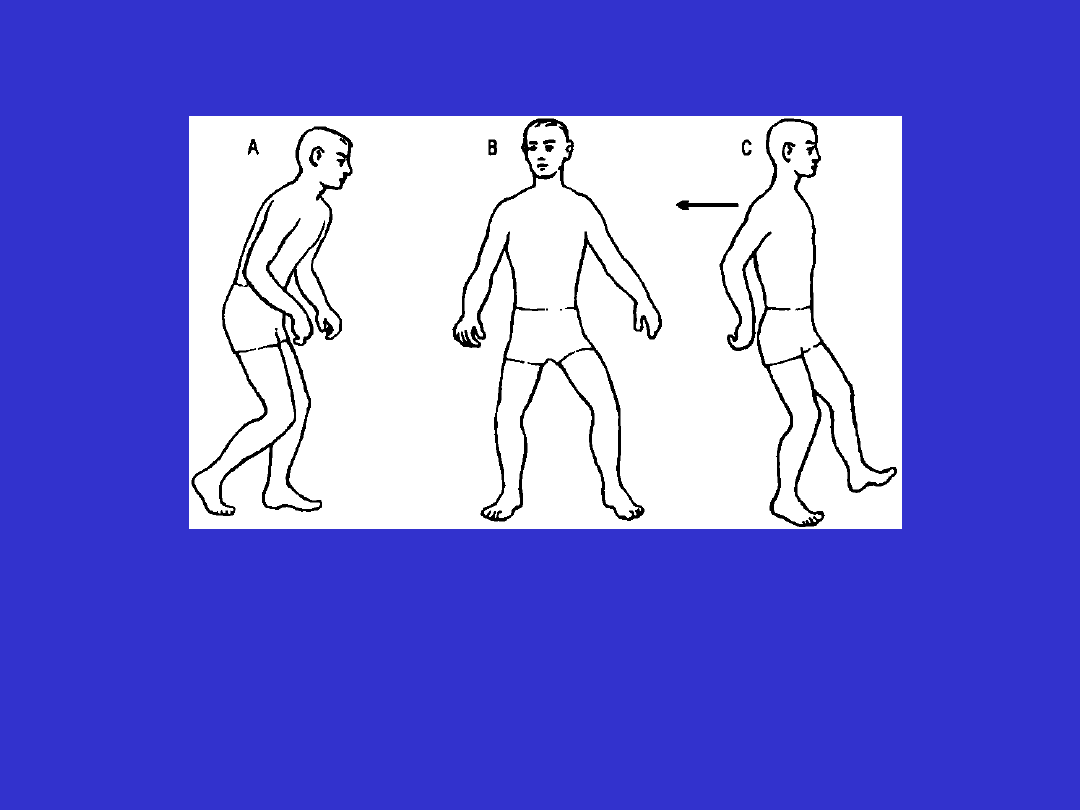
Obraz deficytu neurologicznego
charakterystycznego dla układu
koordynacyjnego
A. Zespół parkinsonowski (uszkodzenie układu
pozapiramidowego)
B. Uszkodzenie układu móżdżkowego (zespół
móżdżkowy).
C. Asynergia tułowia (brak współdziałania różnych części
ciała przy wykonywaniu ruchów złożonych).

Układ informacyjno-poznawczy
Rozpatrując układ informacyjno- poznawczy z punktu widzenia
filogenetycznego, można wyróżnić w nim 4 piętra
• intelekt
• mowa i poznanie
• narządy zmysłów
• czucie powierzchniowe i głębokie
Najniższe piętro (czucie) jest najstarsze pod względem
filogenetycznym. Funkcjonuje ono w sposób mniej
skomplikowany w porównaniu do pozostałych pięter układu.
Jest dość odporne na bodźce uszkadzające. Im wyższe piętro,
tym czynność bardziej złożona i tym mniejsza odporność na
uszkodzenie.
Badanie układu informacyjno-poznawczego jest trudne, gdyż
metody stosowane w tych badaniach opierają się w dużej
mierze na ocenie subiektywnej. Najłatwiej zbadać najniższe
piętro – czucie. Najtrudniej najwyższe – intelekt.
Uszkodzenie układu informacyjno-poznawczego wymaga
ustalenia rodzaju uszkodzenia i jego lokalizacji

Zaburzenia czucia
Badanie zaburzeń czucia opiera się na ocenie:
• receptorów czuciowych
• dróg nerwowych doprowadzających sygnały do OUN
Receptory czuciowe dzieli się na:
• receptory czucia powierzchniowego (bólu, temperatury,
dotyku)
• receptory czucia głębokiego (ułożenia, czucia ruchu i wibracji)
Badanie neurologiczne zmierza do określenia:
• rodzaju zaburzeń czucia
• lokalizacji uszkodzenia
Dla celów kliniczno-praktycznych zaburzenia czucia można
podzielić na:
• objawy podrażnieniowe
• objawy ubytkowe

Objawy podrażnieniowe- parestezje
• odczuwa się jako mrowienie, przebieganie prądu, drętwienia
• spaczone odczuwanie w postaci parestezji występuje po
długim uciśnięciu nerwu kończyny górnej lub dolnej (stan
przejściowy ustępujący po paru minutach)
• zasadniczo występują w zaburzeniach obwodowego układu
nerwowego
• rzadko występują w zaburzeniach czynności drogi rdzeniowo-
wzgórzowej lub jądra nerwu trójdzielnego
• spotykane w SM
• w napadach padaczkowych (napady częściowe proste) –
parestezje napadowe związane z podrażnieniem kory czuciowej
mózgu, przyjmujące często postać „marszu” – sensacje
czuciowe ogarniają coraz większe partie ciała
• parestezje niejednokrotnie mogą poprzedzać wystąpienie
bólu

Ból
Może być początkowo jedynym objawem
wskazującym na zaburzenie czynności organizmu.
Postacie zespołów bólowych:
• ból związany z układem nerwowym
obwodowym
• bóle kauzalgiczne
• bóle fantomowe
• bóle nie związane bezpośrednio z układem
nerwowym

Ból związany z układem nerwowym
obwodowym
• korzeniowy
• splotowy
• nerwowy
Nazywa się neuralgią lub rwą (np.. rwa barkowa, rwa
kulszowa, rwa twarzowa). Bóle tego rodzaju mają
charakter napadowy i można wówczas ustalić
charakterystyczny tor bólowy (promieniowanie) np.
biegnący wzdłuż danego korzenia lub nerwu.
Bóle neuralgiczne odczuwa się jako przechodzenie prądu,
rwanie, palenie, a niekiedy pieczenie

Bóle kauzalgiczne
Bóle palące, piekące o napadowym przebiegu nasilające
się przy dotyku i ucisku miejsca lokalizacji.
Bóle kauzalgiczne występują najczęściej przy
uszkodzeniach nerwów pośrodkowego i kulszowego.
Występowanie bólów kauzalgicznych w obrębie tych
nerwów tłumaczy się obecnością w nich dużej liczby
włókien autonomicznych, które mogą ulec uszkodzeniu. Z
tego względu kauzalgiom towarzyszą zaburzenia troficzne
oraz zmiany w ukrwieniu.
Bóle kauzalgiczne występują najczęściej wówczas, gdy
dochodzi do niepełnego uszkodzenia nerwu.

Bóle fantomowe
Obserwuje się u ludzi po amputacji kończyn. Chorzy
odczuwają ból w miejscu po amputowanej kończynie lub
innych częściach ciała np. palcach. Bóle są niekiedy
bardzo silne, o charakterze kauzalgicznym.
Z reguły ustalenie lokalizacji bólów pochodzących z
obwodowego układu nerwowego jest dość proste. Ból
nasila się przy ucisku wzdłuż przebiegu korzenia lub pnia
nerwu, a także podczas ich rozciągania.

Bóle nie związane bezpośrednio z układem
nerwowym
Pochodzą z narządów wewnętrznych, mięśni, stawów,
kości, ścięgien i mają inny charakter.
Są najczęściej tępe, świdrujące i trudno określić ich
lokalizację. Chory ma uczucie jakby ból znajdował się
głęboko pod powierzchnią ciała.
Tego rodzaje bóle są ciągłe, rozlane, ponieważ powstają w
związku z podrażnieniem włókien autonomicznych
(wegetatywnych) – niektórzy nazywają je bólami
wegetatywnymi.
Obserwuje się je niekiedy w jamistości rdzenia
(syringomyelia)

Objawy ubytkowe
Czuciowe objawy określane przez chorego jako:
• brak czucia
• osłabienie czucia („dotknięcie jak przez papier”)
• niemożność odróżnienia przedmiotów gorących od zimnych
(uleganie poparzeniom)
Wyróżniamy 2 rodzaje czucia ubytkowego
• powierzchniowe (zaburzenia bólu, temperatury, dotyku)
• głębokie (zaburzenia ułożenia, wibracji)
Z punktu widzenia diagnostyki neurologicznej Określenie
samego rodzaju zaburzenia czucia jest niewystarczające.
Istnieje konieczność określenia jego lokalizacji, co pozwala z
kolei powiązać go z odpowiednimi strukturami układu
nerwowego.

Lokalizacja zaburzeń czucia
Biorąc po uwagę lokalizację uszkodzenia układu
nerwowego zaburzenia czucia można podzielić
na:
• ośrodkowe (centralne)
• obwodowe
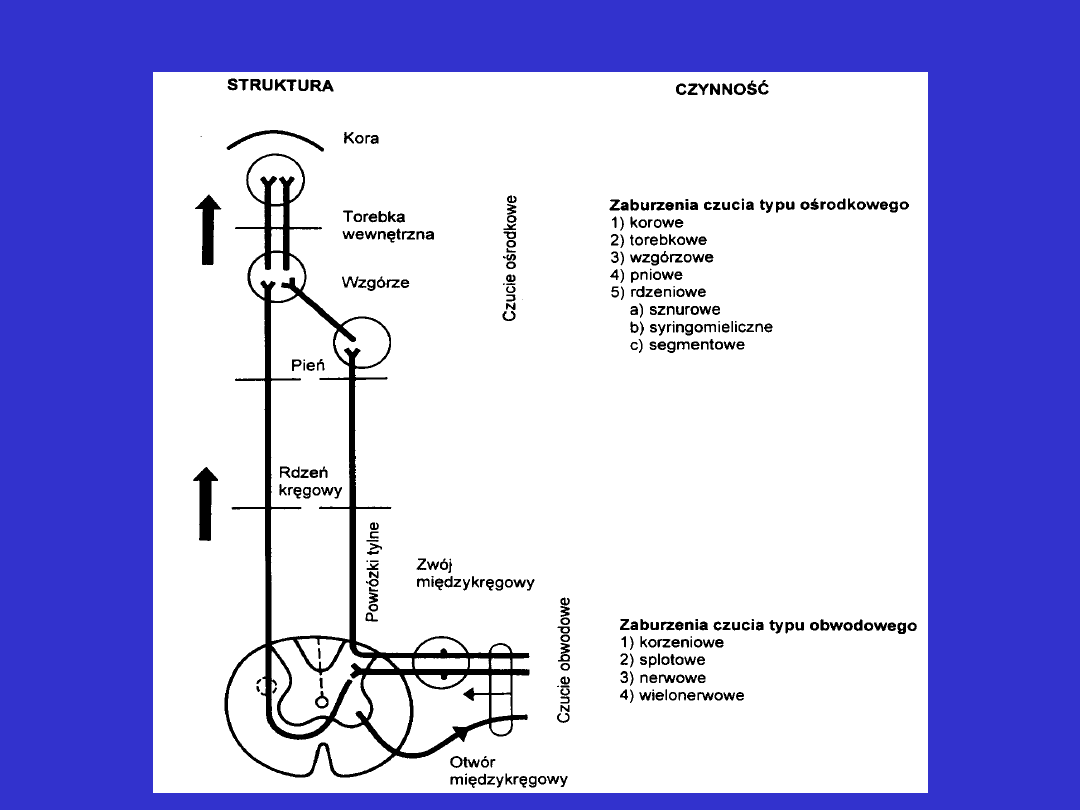
Model lokalizacji zaburzeń czucia

Centralne zaburzenia czucia
wyróżniamy w postaci zespołów:
korowych
torebkowych
pniowych (naprzemiennych)
rdzeniowych
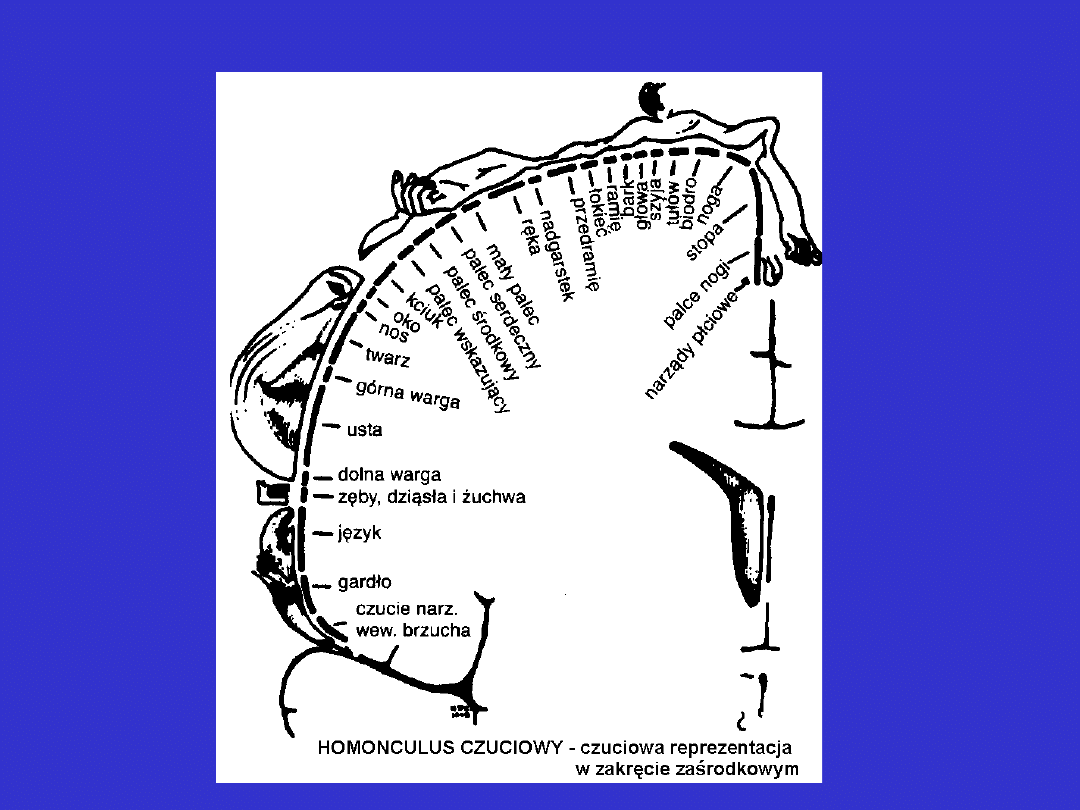
Zaburzenia czucia korowe

Zaburzenia czucia korowe cd.
• stwierdzane zmiany wiążą się ściśle z polem
projekcyjnym kory czuciowej w zakręcie zaśrodkowym
półkuli mózgu
• zaburzenia czucia są często plackowate
• niezaburzone jest czucie wibracji i temperatury
• korowe zaburzenia czucia wiążą się z upośledzeniem
precyzji ruchu w kończynach, ponieważ do prawidłowego
przebiegu ruchu potrzebny jest układ informacyjny
• nie zdarza się aby chory skarżył się na ból
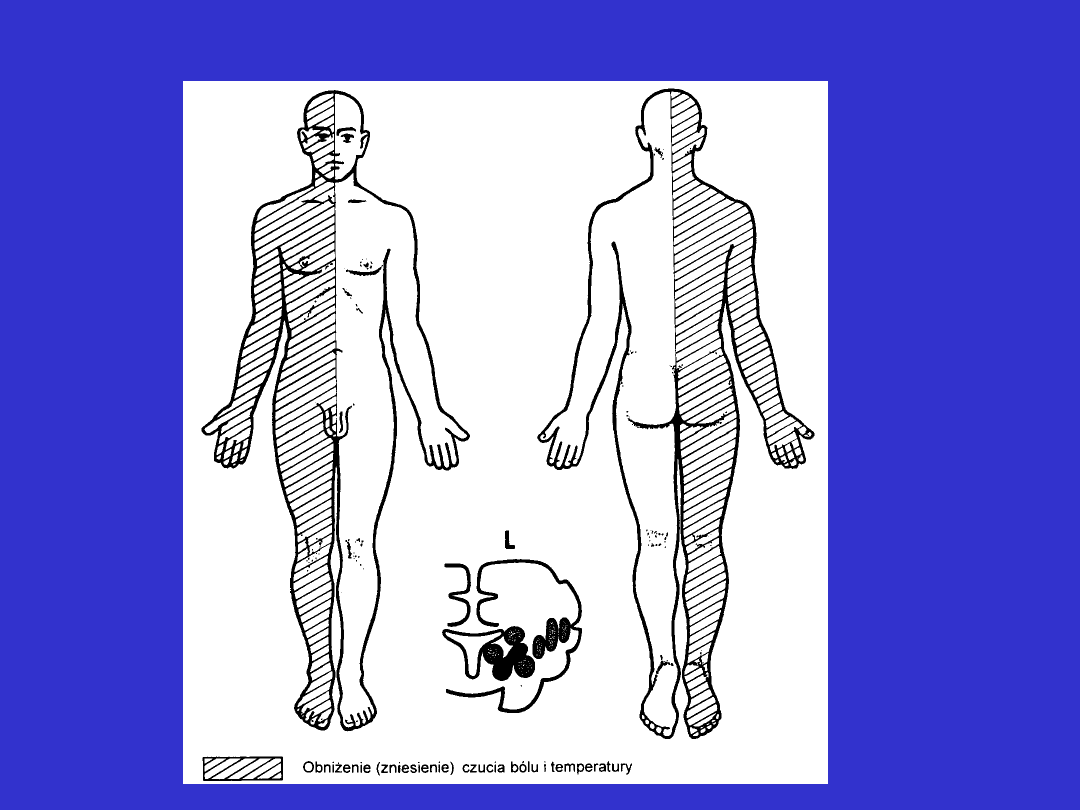
Zaburzenia czucia torebkowe

Zaburzenia torebkowe cd.
• dotyczą połowy ciała po stronie przeciwnej do uszkodzenia
• zaburzenia dotyczą wszystkich rodzajów czucia
• za torebkową lokalizacją zaburzeń czucia przemawiają inne
współistniejące objawy związane z tym obszarem
- kurczowy niedowład połowiczy
- zaburzania w polu widzenia o charakterze
niedowidzenia połowiczego
Obecność niedowładu połowiczego oraz zaburzeń w polu widzenia
wynika z bliskiego położenia drogi piramidowej i wzrokowej w
stosunku do drogi czuciowej w torebce wewnętrznej.

Wzgórzowe zaburzenia czucia
Klasyczne zaburzenia czucia wzgórzowego występują w
przypadkach zamknięcia naczyń wzgórzowych.
Zespół ten cechuje:
• połowicze zaburzenia czucia
• ból ma charakter pieczenia, kłucia, palenia
• ból ma charakter samoistny wyzwalany przez dotyk
(hiperpatia)
• chory z trudem określa lokalizację bólu wzgórzowego
• osłabione jest przez wszystkim czucie głębokie, co powoduje
niemożność identyfikacji znanych przedmiotów za pomocą
dotyku i ruchów manipulacyjnych palców rąk

Wzgórzowe zaburzenia czucia cd.
Poza bólem w zespole wzgórzowym stwierdza się:
• przemijający niedowład połowiczy z obniżonym napięciem
mięśniowym
• niedowład nerwu twarzowego o typie ośrodkowym
(dotyczącym tylko unerwienia dolnej części twarzy). Nie
stwierdza się asymetrii ust w czasie emocji, np. podczas
śmiechu, płaczu itp.
• ruchy mimowolne o charakterze pląsawiczo-atetotycznym lub
zaburzenia ataktyczne, które towarzyszą ruchom celowym.
Zaburzenia te wiążą się z upośledzonym czuciem ułożenia,
• „rękę wzgórzową” (ustawienie ręki położnika), niekiedy
niedowidzenia połowicze
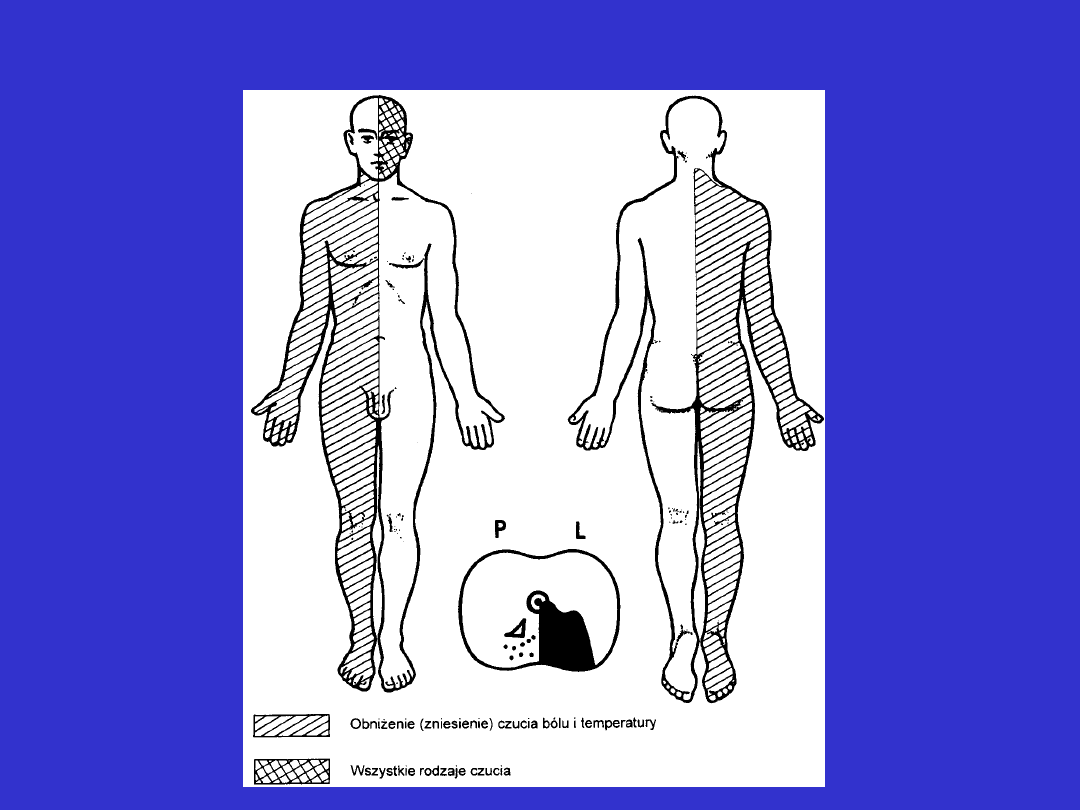
Zaburzenia czucia pniowe (zespoły
naprzemienne)

Zaburzenia czucia pniowe cd.
Uszkodzenie dróg nerwowych na poziomie pnia mózgu
powoduje
• zaburzenia czucia o charakterze połowiczym po stronie
przeciwnej do ogniska uszkodzenia
• niedowłady lub porażenia nerwów czaszkowych występujące
po stronie ogniska (stąd określenie – „naprzemienne zaburzenia
czucia”
Miejsce uszkodzenia drogi czuciowej wyznacza jednocześnie
jądra nerwu czaszkowego, np. :
• jądro nerwu twarzowego (n. VII) – most
• jądro nerwu okoruchowego (n. III) – śródmózgowie
• jądro nerwu językowo-gardłowego (n. IX), jądro nerw
błędnego (n. X) – opuszka
• itd.. zgodnie z lokalizacją innych jąder nerwów czaszkowych
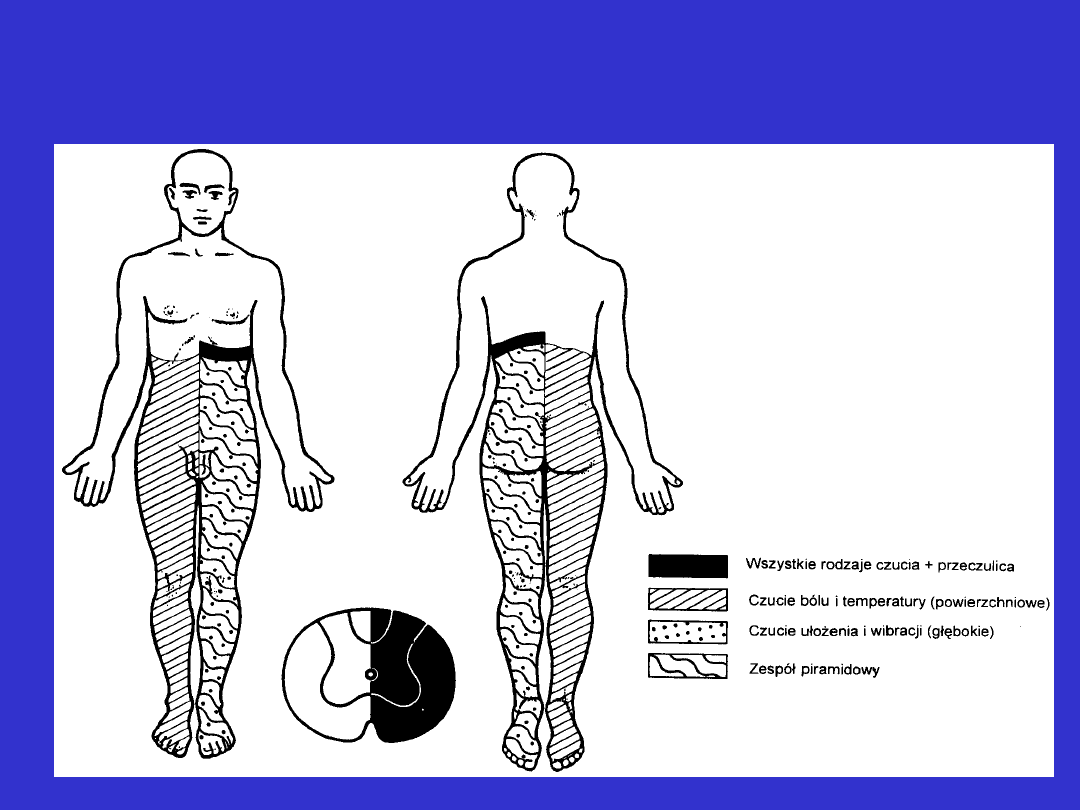
Zaburzenia czucia rdzeniowego (Th7).
Zespół połowiczego uszkodzenia rdzenia typu
Brown-Sequarda
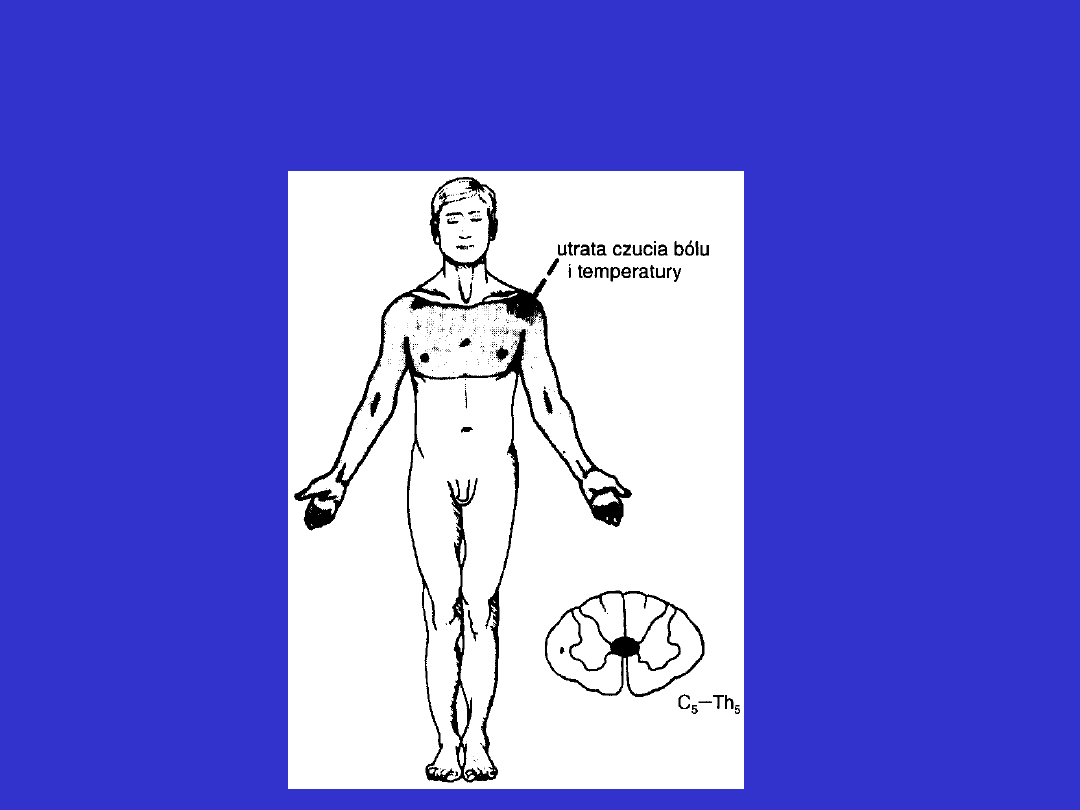
Zaburzenia czucia rdzeniowego.
Jamistość rdzenia - uszkodzenie krzyżujących się dróg
rdzeniowo-wzgórzowych

Rdzeniowe zaburzenia czucia
• zależą od lokalizacji i rozległości uszkodzenia dróg rdzeniowych
przewodzących bodźce czuciowe
• dla wewnątrzrdzeniowej lokalizacji uszkodzenia charakterystyczne
jest czucie rozszczepienne
• proces zewnątrzrdzeniowy uszkadzający drogi czuciowe daje
objawy „wstępowania zaburzeń” czucia – początkowo brak czucia w
stopach, w miarę narastania uszkodzenia niedoczulica rozszerza się
na podudzia, uda i dolne partie tułowia
• rozległość zaburzeń czucia zależy od wielkości ogniska
uszkadzającego, a ich granica wskazuje w przybliżeniu na poziom
uszkodzenia

Obwodowe zaburzenia czucia
dzielimy na:
korzeniowe
splotowe
nerwowe
wielonerwowe
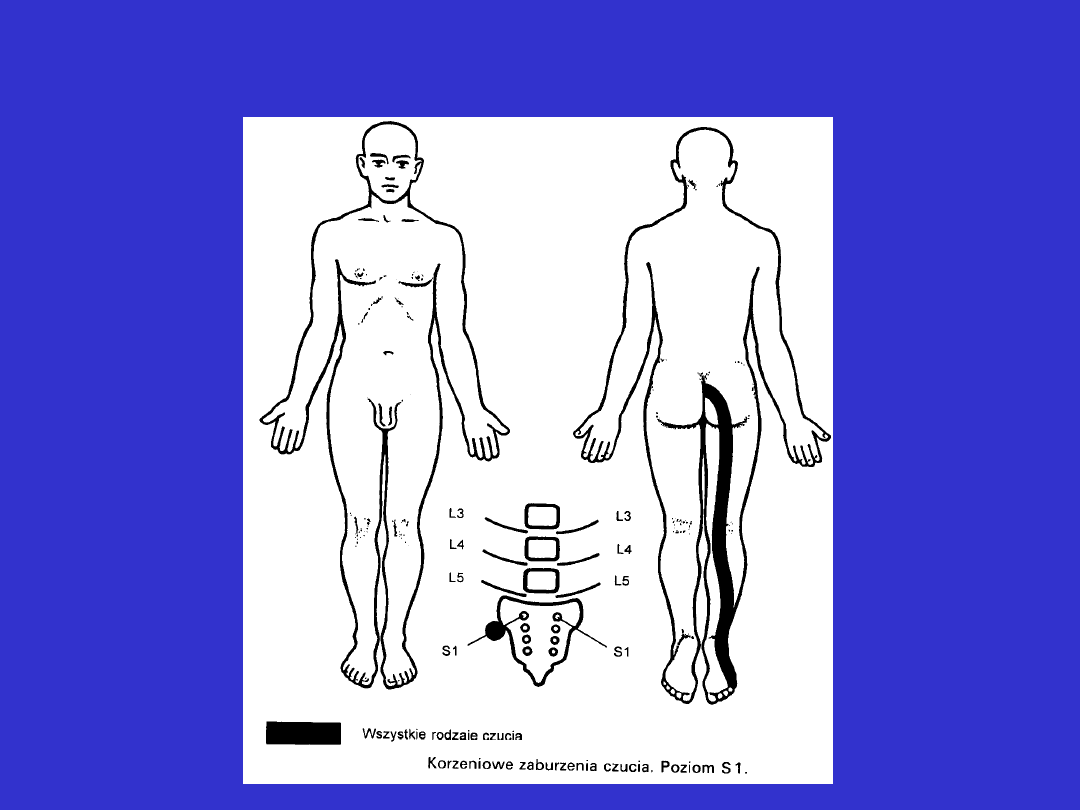
Zaburzenia czucia typu korzeniowego

Korzeniowe zaburzenia czucia
• występują w postaci pasów, co wynika z metamerycznej
budowy ciała i związanego z nią segmentowego unerwienia
przez poszczególne korzenie
• przy zaburzeniu czucia w zakresie jednego korzenia objawy
mogą być niewielkie – wynika to z dachówkowatego
zachodzenia na siebie unerwienia korzeniowego
objawy:
• rwący ból zlokalizowany wzdłuż przebiegu danego korzenia
• nierzadko współistniejące zaburzenia autonomiczne w postaci
kauzalgii, obrzęków i zasinienia
Korzeniowe zaburzenia czucia dotycz najczęściej korzeni
unerwiających kończyny górne i dolne
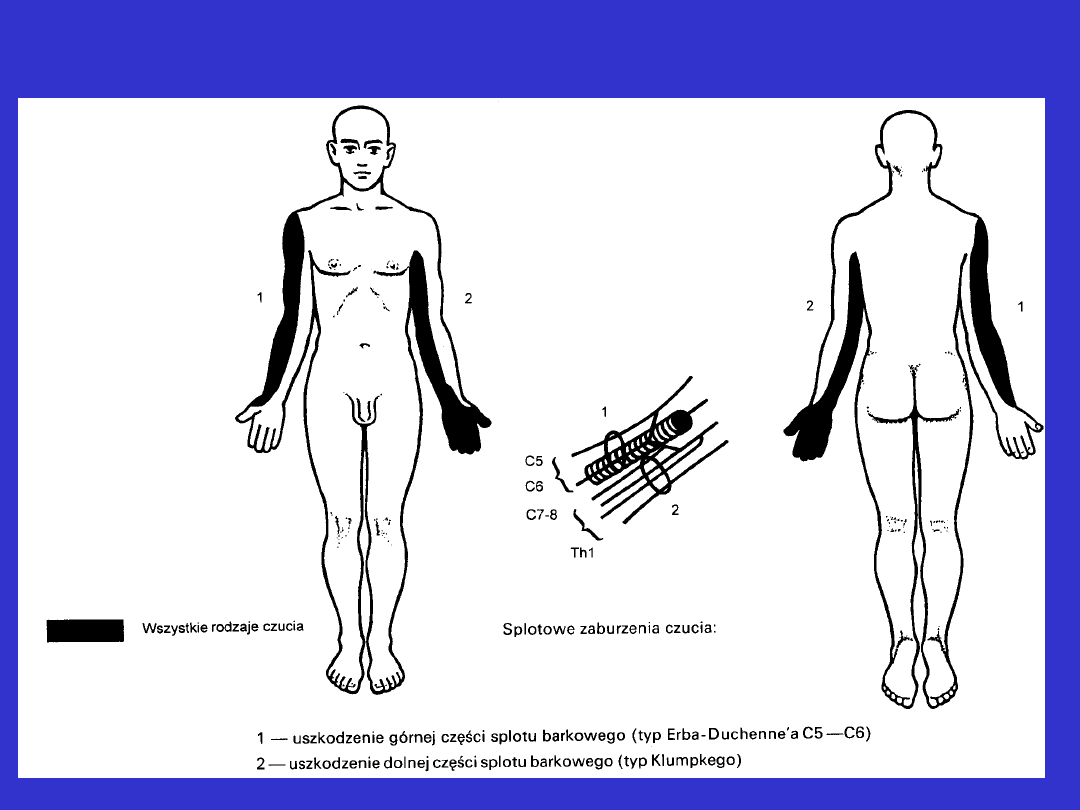
Zaburzenia czucia typu splotowego

Zaburzenia czucia typu splotowego cd.
• odpowiadają topografii unerwienia skórnego przez splot
• uszkodzeniu splotu poza zaburzeniami czucia towarzyszy
zawsze niedowład lub porażenie wiotkie
• mogą występować bóle o charakterze kauzalgicznym i
zaburzenia autonomiczne
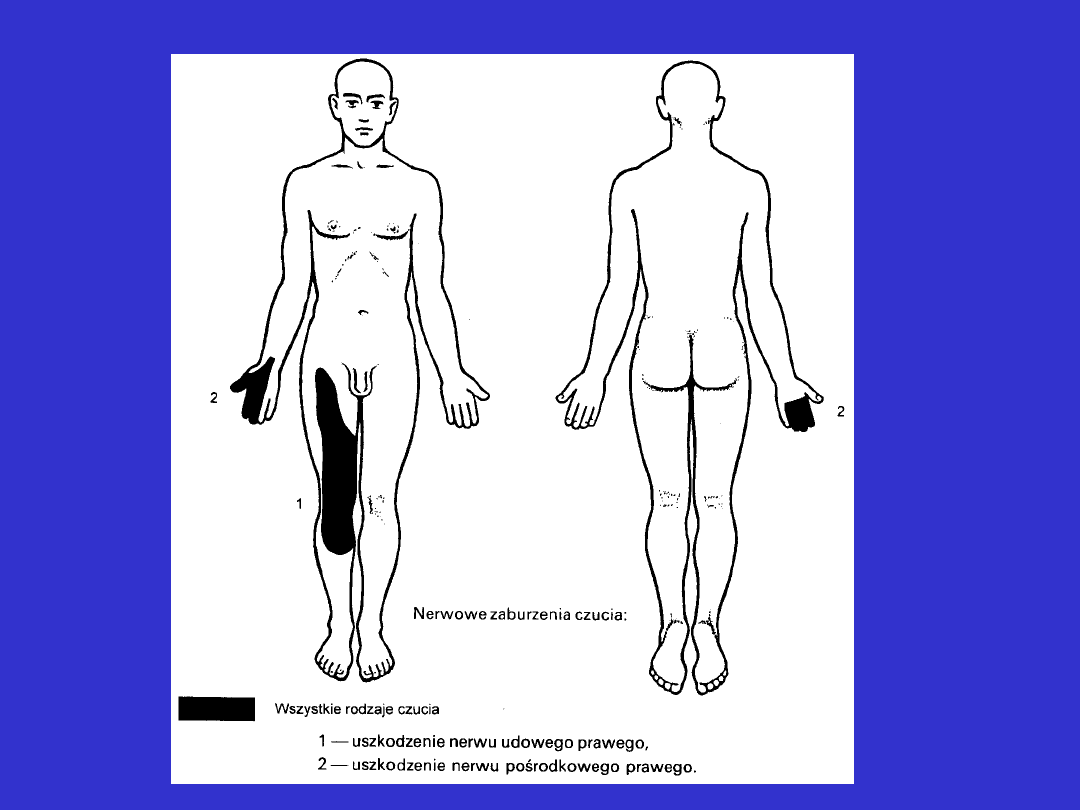
Zaburzenia czucia typu nerwowego

Zaburzenia czucia typu nerwowego cd.
• odpowiadają unerwieniu skórnemu przez nerw, który uległ
uszkodzeniu
• może występować niedowład lub porażenie wiotkie
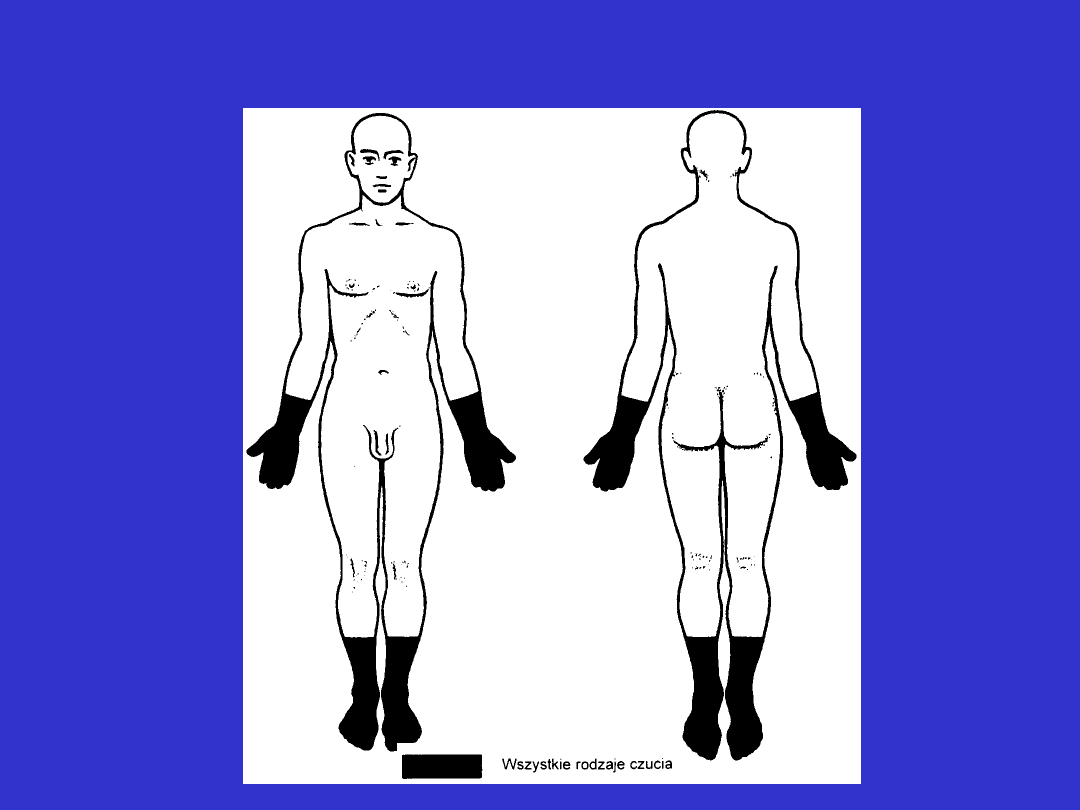
Zaburzenia czucia typu wielonerwowego (rękawiczek i
skarpetek)

zaburzenia czucia typu wielonerowego cd.
• cechują się symetrycznym upośledzeniem czucia o
charakterze „rękawiczek i skarpetek”
• zaburzeniom tym towarzyszy nierzadko niedowład wiotki w
odsiebnych częściach kończyn
• mogą występować parestezje lub kauzalgia
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
- Slide 86
- Slide 87
- Slide 88
- Slide 89
- Slide 90
- Slide 91
- Slide 92
Wyszukiwarka
Podobne podstrony:
Podstawy działania wybranych usług sieciowych
16. Specyfika kultury rosyjskiej XVII i XVIII wieku na podstawie analizy wybranych zjawisk, 35 specy
pojęcia, WYBRANE POJĘCIA Z NEUROLOGII, WYBRANE POJĘCIA Z NEUROLOGII
16. Specyfika kultury rosyjskiej XVII i XVIII wieku na podstawie analizy wybranych zjawisk, 35 specy
pojęcia, WYBRANE POJĘCIA Z NEUROLOGII, WYBRANE POJĘCIA Z NEUROLOGII
Podstawy psychologii – wybrane zagadnienia
Podstawy rehabilitacji w urazie mozgowo, neurologia
Podstawy rehabilitacji w urazie mózgowo, neurologia
WYBRANE POJECIA Z NEUROLOGII, Zdrowie
Podstawy kliniczne zespow otpiennych(neurologia)
Wybrane zespoly neurologiczne u, Neurologia
Wybrane zespoły neurologiczne u dzieci i młodzieży, Prywatne, Rok III, pediatria
więcej podobnych podstron