
CHOROBY PRZENOSZONE
DROGĄ PŁCIOWĄ
Ewa Firląg - Burkacka
Poradnia Profilaktyczno-Lecznicza
Wojewódzki Szpital Zakaźny

Wiele krajów, w tym Polska realizuje z
powodzeniem program walki z chorobami
przenoszonymi drogą płciową. Główny
nacisk
kładzie
się
na
badania
profilaktyczne
i
leczenie
kontaktów
seksualnych. Na podstawie analizy danych
uzyskanych w Poradni Profilaktyczno –
Leczniczej można stwierdzić jak ważna jest
profilaktyka
i
leczenie
chorób
przenoszonych drogą płciową u pacjentów
zakażonych wirusem HIV.

Choroby przenoszone drogą płciową
• Kiła, rzeżączka, kłykciny kończyste,
nierzeżączkowe zapalenie cewki
moczowej NGU ( Chlamydia
trachomatis, Ureoplasma
urealyticum, Herpes simplex
Trichomonas vaginalis, i inne ).

• Badania epidemiologiczne wykazały, że
pacjenci zakażeni HIV często chorują na
choroby przenoszone droga płciową a
pacjenci z STD częściej zakażają się
wirusem HIV
• Łatwo do zakażenia dochodzi gdy
występują owrzodzenia i mikrourazy na
narządach płciowych
• Ryzyko zakażenia HIV w porównaniu do
zdrowej populacji zwiększa się z 3,3 – 5 a
nawet 18,2 razy.
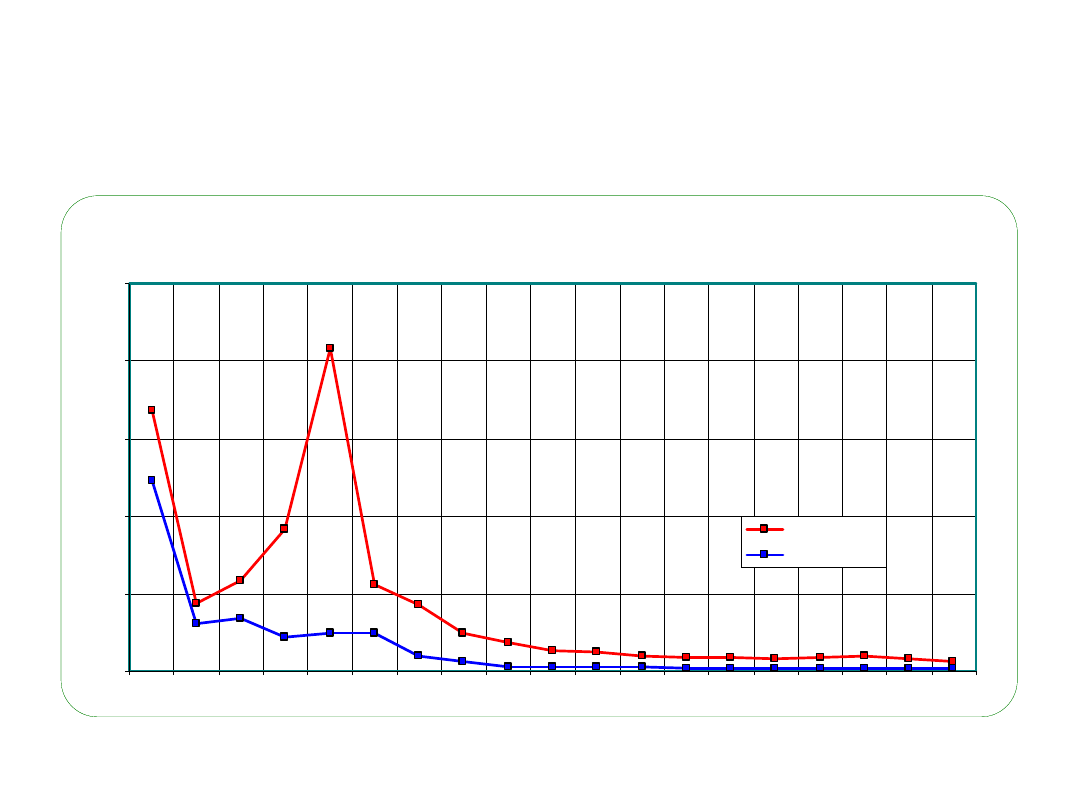
Kiła wczesna i kiła późna 1950-2004
0
5000
10000
15000
20000
25000
1950 1955 1960 1965 1970 1975 1980 1985 1990 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004
Kiła wczesna
Kiła późna

• 1970 – wzrost zachorowań na STD
• powołanie Instytutu Wenerologii
• opracowanie nowego programu
działań profilaktycznych
• bezpłatne przymusowe leczenie STD
• badania profilaktyczne populacji
• utworzenie sieci Poradni
dermatologicznych

• lata 90
• Pogorszenie sytuacji epidemiologicznej
w województwach wschodniej Polski
• wzrost zachorowań na STD u
cudzoziemców i ich partnerów
seksualnych ( ściana wschodnia )
• odsetek wahał się od 14,3% do 50%
na kiłę i 8,5% do 42,2% na rzeżączkę.
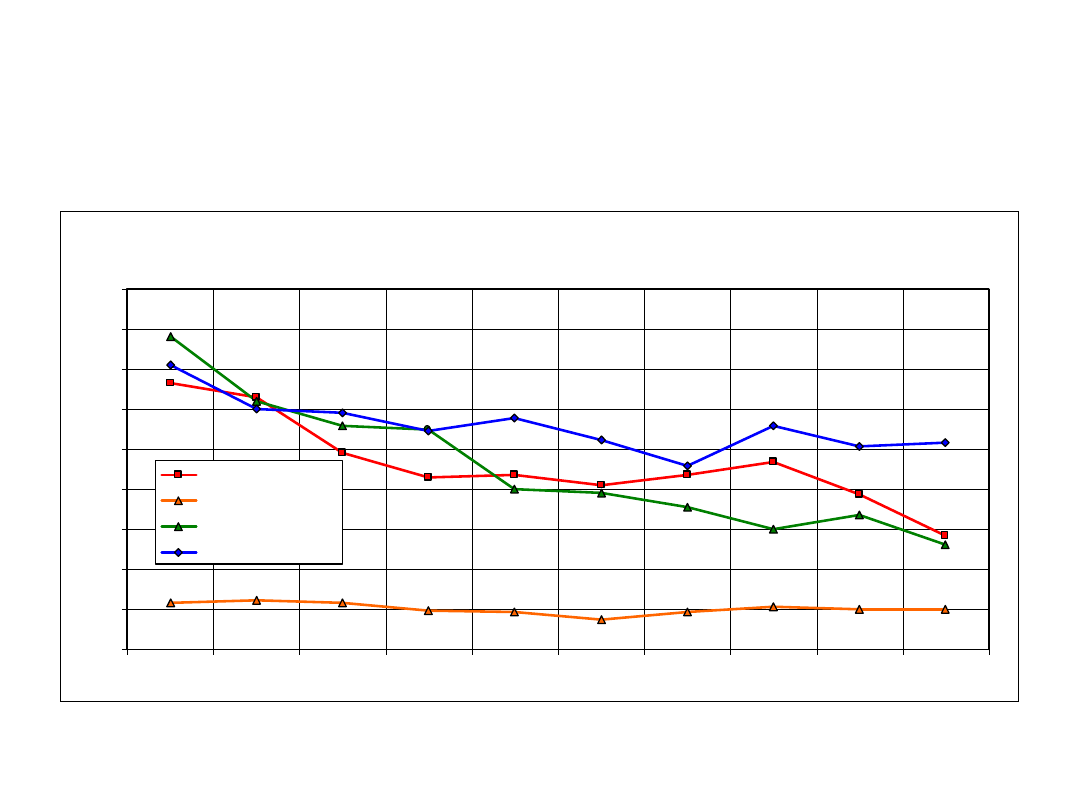
Zarys sytuacji epidemiologicznej w
Polsce
Zarys sytuacji epidemiologicznej w Polsce
0
200
400
600
800
1000
1200
1400
1600
1800
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
Kiła wczesna
Kiła późna
Rzeżączka
Kłykciny kończyste

• ponowny wzrost zachorowań na STD 2001-
2002
• rok 1999 reforma Służby Zdrowia
• drastyczne ograniczenia środków
finansowych na STD
• ograniczenie zakresu badań
profilaktycznych w tym kobiet ciężarnych.
• zaowocowało to wzrostem przypadków kiły
wrodzonej i ponownie postawiło Polskę w
czołówce krajów europejskich( ryc. 2 )
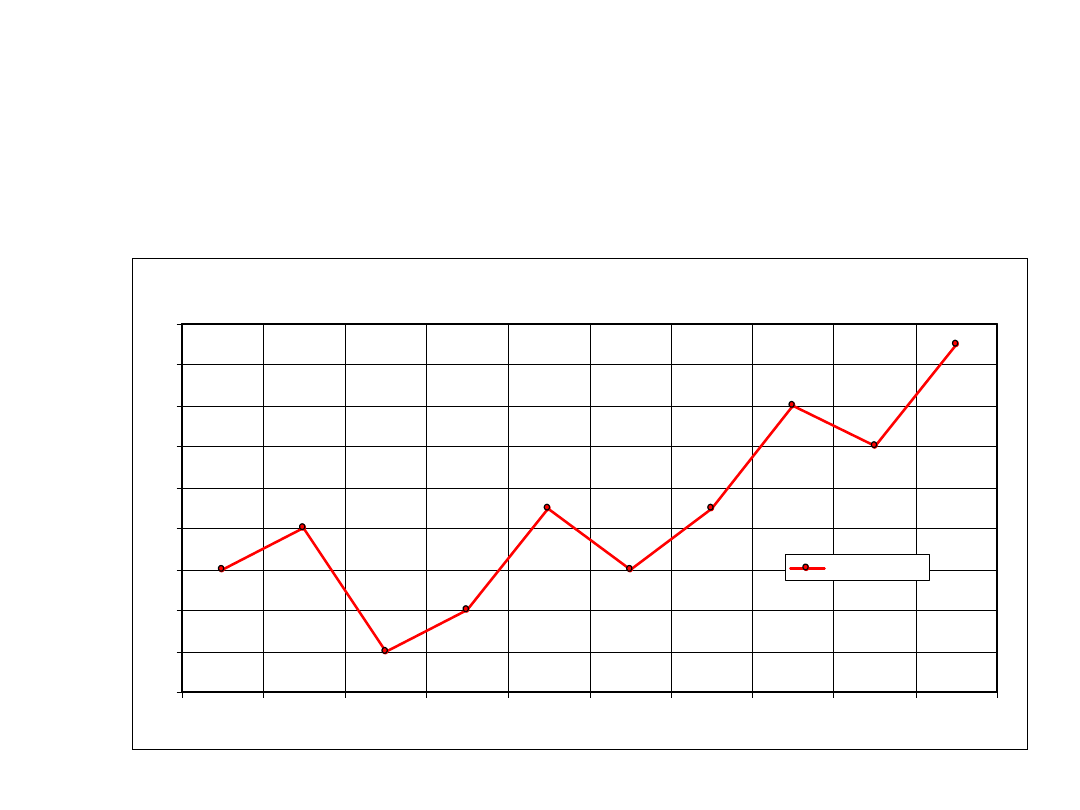
Kiła wrodzona 1995-2004
Kiła wrodzona w latach 1995-2004
0
2
4
6
8
10
12
14
16
18
1995
1996
1997
1998
1999
2000
2001
2002
2003
2004
Kiła wrodzona

Epidemiologia u pacjentów zakażonych
HIV
• Podobną sytuacje epidemiologiczną
obserwujemy w grupie pacjentów
zakażonych HIV( ryc. 3 )
• Działania profilaktyczne w kierunku STD
prowadzimy od roku 1990
• Od roku 1997 rozszerzona profilaktyka o
badania w kierunku chlamydii i zakażeń
brodawczakiem ludzkim u kobiet oraz
kłykcin kończystych u mężczyzn ( ryc. 3),
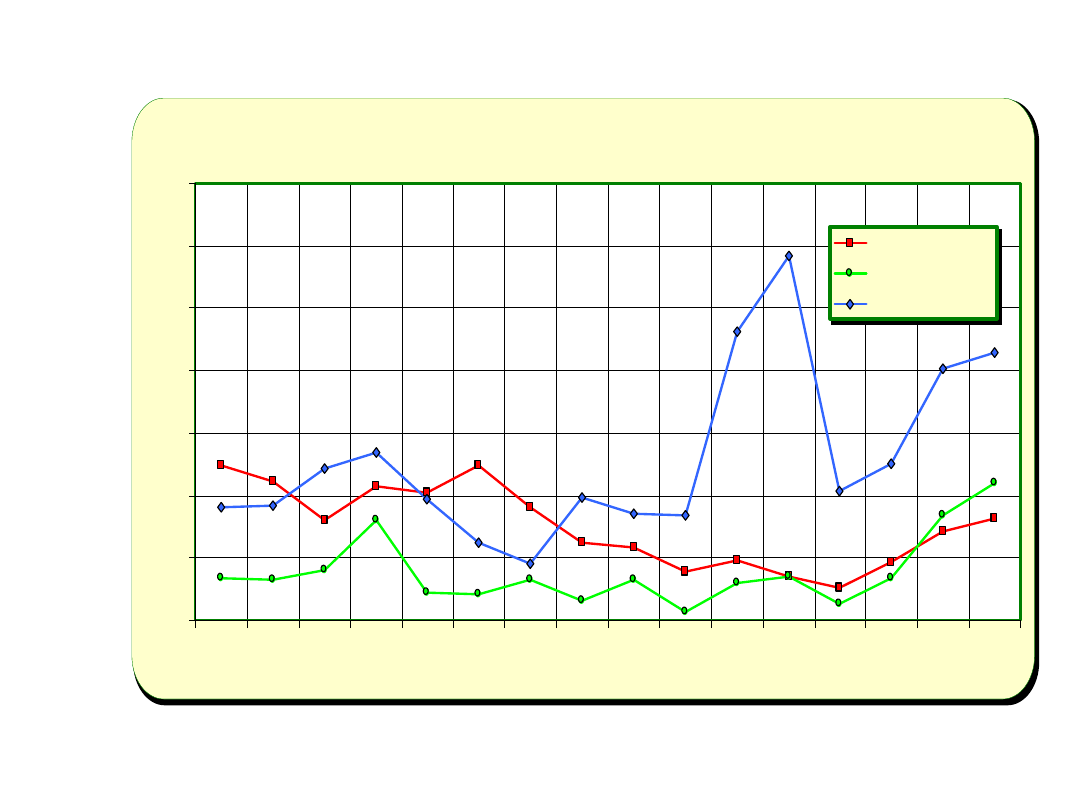
Kiła, rzeżączka i kłykciny kończyste u pacjentów Poradni PL zakażonych HIV
(1990-2005)
0%
5%
10%
15%
20%
25%
30%
35%
1990 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 2001 2002 2003 2004 2005
Kiła
Rzeżączka
Kłykciny kończyste

W Poradni zdiagnozowano:
-
179 przypadków kiły
-
93 rzeżączki
-
62 kiły i rzeżączki
- 231 kłykcin kończystych
Chlamydie
badano metodą PCR.
Wykonano
299
oznaczeń:
149 mężczyzn
150 kobiet
Wynik dodatni uzyskano u 3 kobiet i 4
mężczyzn.
Wykonano
319
badań w kierunku HPV.
HPV o wysokim ryzyku transformacji
nowotworowej stwierdzono u
104 pacjentek
.

W latach 1997 – 2005 zdiagnozowano:
Histopatologiczne
• CIN I
7
• CIN II
5
• CIN III/CIS
22
• VIN II
1
• VIN III
1
przeprowadzono
Leczenie
»
Elektrokonizacja
17
» Amputacja szyjki 3
» Usunięcie macicy 11
» Radioterapia
2
» Wycięcie sromu
1
Raka inwazyjnego stwierdzono tylko u 2 pacjentek.

REKOMENDACJE
DIAGNOSTYCZNE

Zalecenia:
Wszyscy noworejestrowani
pacjenci zakażeni HIV powinni
mieć: przeprowadzony wywiad
dermatologiczno –
wenerologiczny a kobiety
ginekologiczny
Wywiad dotyczy: drogi zakażenia,
kontaktów seksualnych, przebytych
chorób wenerycznych, zakończonej i
nie zakończonej kontroli serologicznej,
chorób alergicznych, wypalanych
papierosów, narkotyków, ciąż,
poronień.
Badanie przedmiotowe dotyczy:
skóry, węzłów chłonnych i okolic
narządów moczowo - płciowych.

Kiła
• Wywołuje ją krętek blady ( Treponema pallidum )
• Okres wylęgania 3-4 tygodni
• Do zakażenia dochodzi drogą kontaktów
płciowych
• Cechuje się wieloletnim przebiegiem z
następującymi po sobie okresami objawowymi i
bezobjawowymi
• Może przebiegać w sposób utajony, ulegać
samowyleczeniu lub wywoływać poważne zmiany
narządowe
• Może przenosić się z matki na płód

Kiła
• Zakażenie HIV może zmienić przebieg kiły
• Kiła II okresu może występować z kiłą I
okresu
• Wcześnie obserwuj się objawy kiły
złośliwej z zajęciem OUN i zajęciem
nerwów czaszkowych
• W kile II okresu odczyny serologiczne
mogą być bardzo wysokie lub ujemne
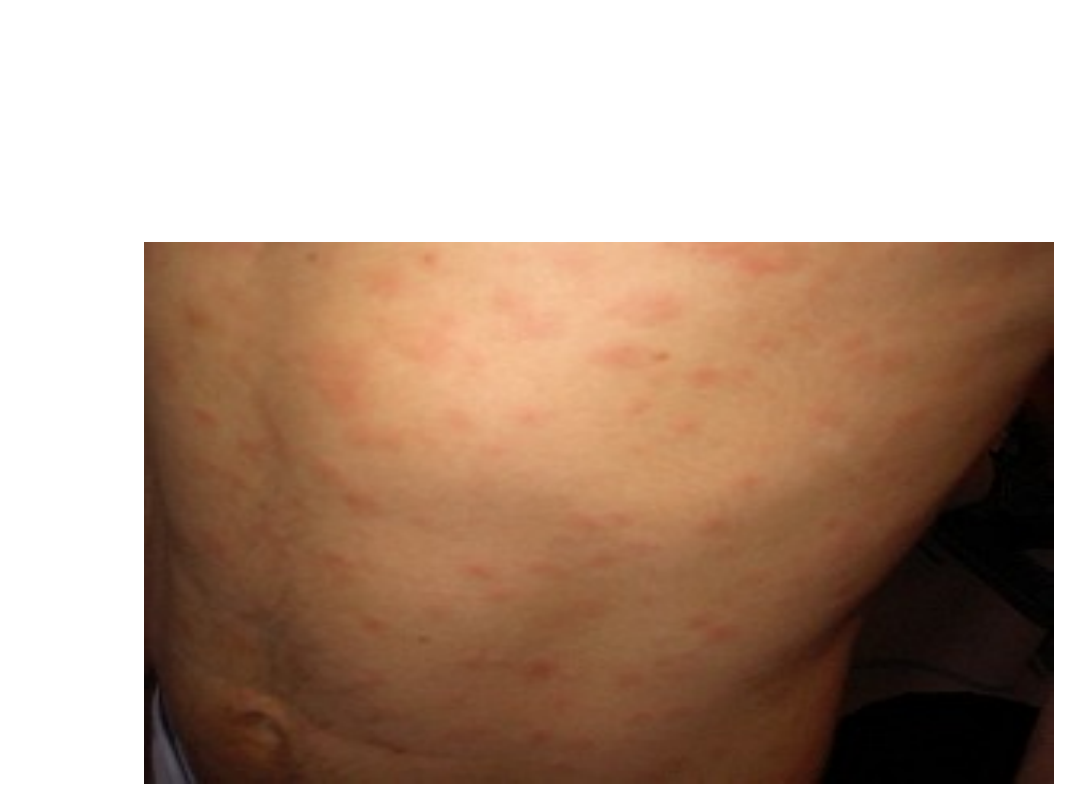
Kiła
Osutka nawrotowa plamisto-
grudkowa
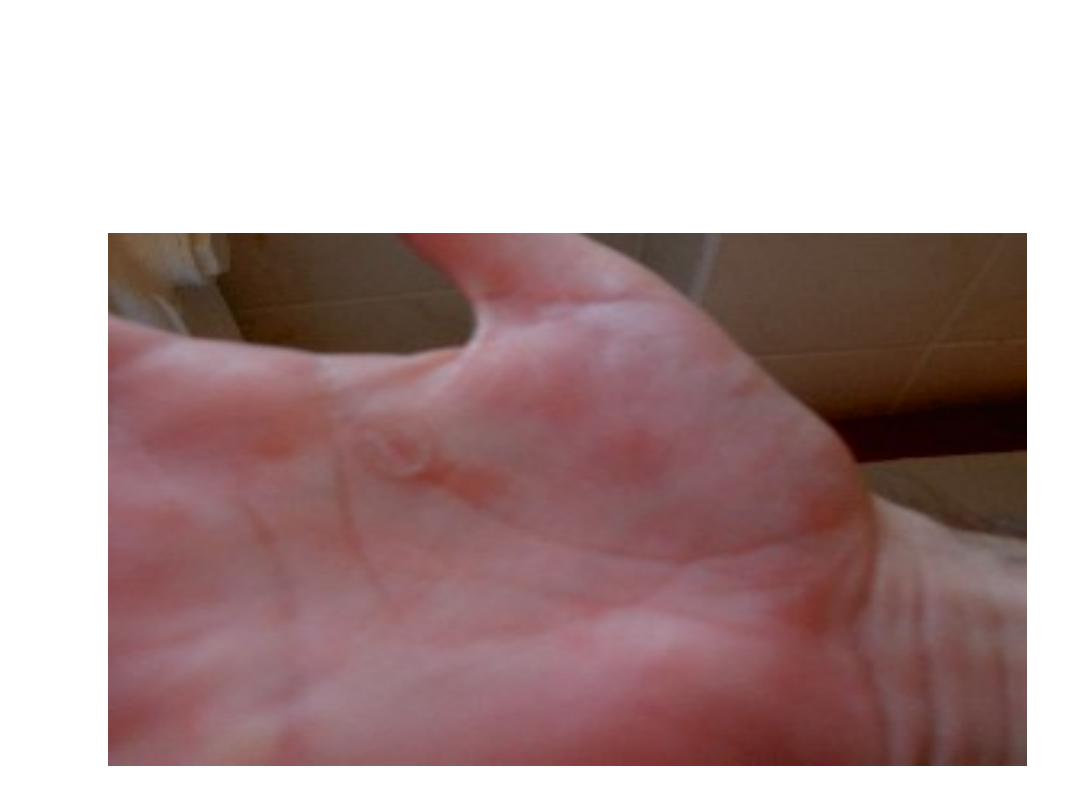
Kiła
Zmiany plamisto-grudkowate na
dłoni

Kiła
Zmiany plamisto-grudkowate na
dłoni
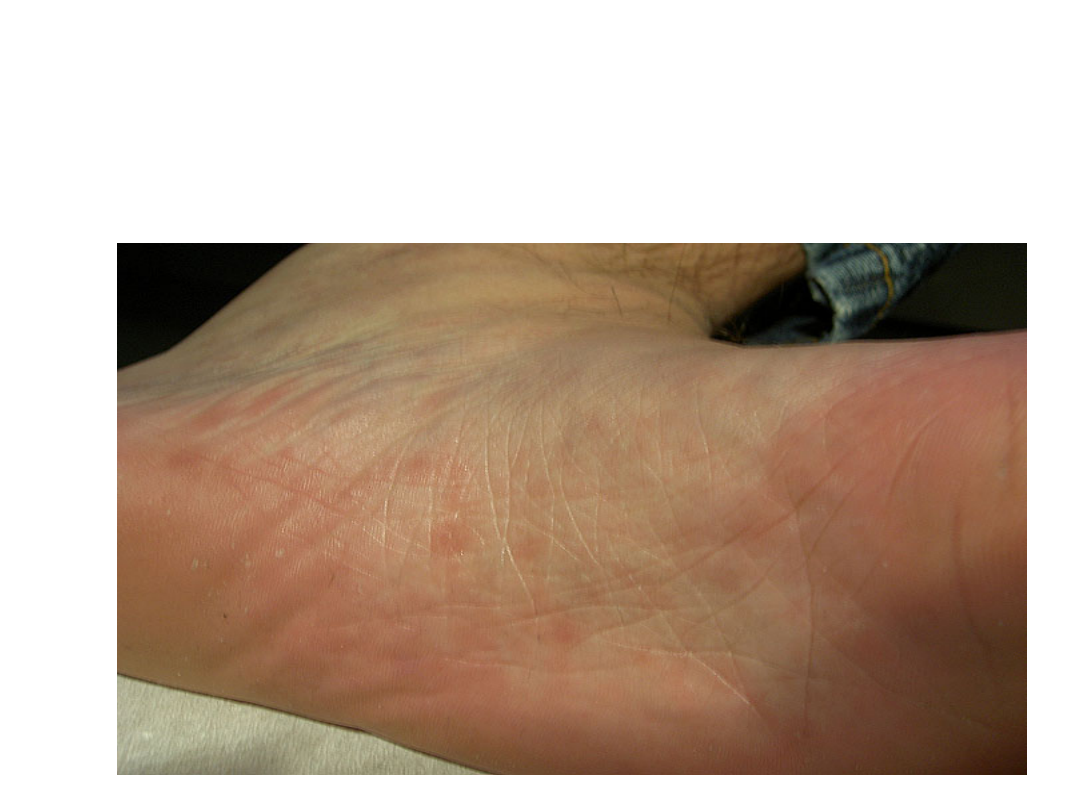
kiła
Kiła
Zmiany plamisto-grudkowe na
podeszwie stopy
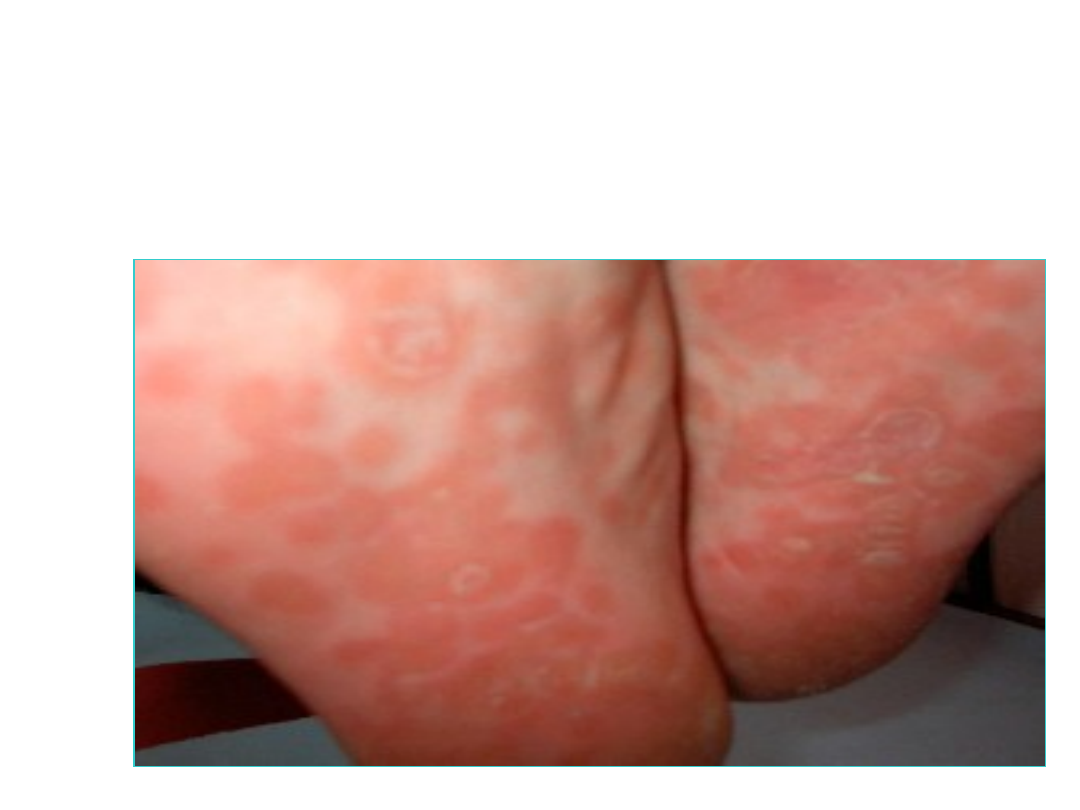
Kiła
Zmiany plamisto-grudkowe na
podeszwach stóp
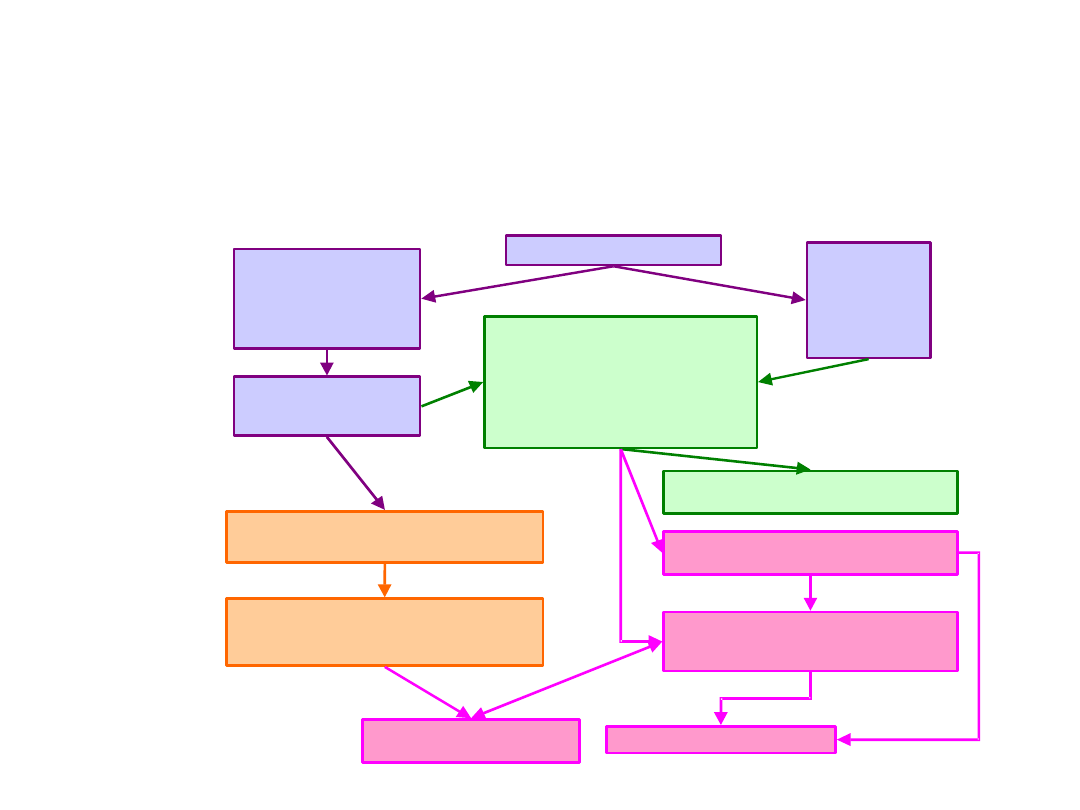
Diagnostyka kiły
Wywiad wenerologiczny
Wywiad co do:
- przebytej kiły
- kontaktów seksualnych
- ilości partnerów
Wywiad dotyczący kontroli
odczynów serologicznych
po przebytej kile
Badania
kliniczne:
- skóry,
- śluzówki
- węzły chłonne
ZALECENIA
U wszystkich pacjentów HIV(+)
profilaktycznie wykonuje się odczyny
serologiczne co 6 miesięcy:
1) VDRL
2) FDA-ABS
Zakończona wcześniej kontrola serologiczna:
- Odczyny serologiczne co 6 miesięcy
Nie zakończona kontrola serologiczna:
- Odczyny serologiczne w zależności od okresu
rozpoznania kiły
Jeśli odczyny serologiczne (-) to badania
profilaktyczne co 6 miesięcy
Odczyny serologiczne (+) - badania kliniczne:
skóry, błon śluzowych, węzłów chłonnych
Odczyny serologiczne kiły >1/32 VDRL to
wskazane badania płynu mózgowo-
rdzeniowego
Konsultacja neurologiczna i
internistyczna
Rozpoznanie i leczenie kiły

Rzeżączka
To druga co do częstości
występowania choroba przenoszona
drogą płciową. Wywołuje ją Gram-ujemna
dwoinka (Neisseria gonorrhoeae).
Rzeżączka w większości przypadków
jest zakażeniem miejscowym
ograniczającym się do cewki moczowej
u mężczyzn, szyjki macicy i cewki
moczowej u kobiet, odbytu i worka
spojówkowego, gardła u mężczyzn i
kobiet.

Rzeżączka
• wydzielina ropna, śluzowo-ropna
• objawy dysurii ( ból, pieczenie w trakcie oddawania moczu )
• zaczerwienienie i obrzęk ujścia cewki moczowej u kobiet
tarczy szyjki macicy
• wywiad wskazujący na okres wylęgania choroby u
mężczyzn
( 2-8 dni )
• u kobiet dłuższy ( 7-14 dni )
• badanie mikroskopowe ( barwienie błękitem metylenowym,
metoda Grama).
• UWAGA
• Każde rozpoznanie rzeżączki jest wskazaniem do wykonania
odczynów serologicznych VDRL + FTA – ABS. 0-1-2 miesiące

Powikłania rzeżączki u mężczyzn
• - rzeżączkowe zapalenie najądrzy
• - gruczołu krokowego
• - gruczołów Tysona
• - zapalenie pęcherzyków nasiennych
Powikłania rzeżączki u kobiet
• - rzeżączkowe zapalenie gruczołu Bartholina
• - zakażenie gruczołów Skenego
• - zapalenie rzeżączkowe pochwy i sromu

Powikłania rzeżączki wspólne dla obu
płci
• -
rozsiane zakażenie rzeżączkowe
• - zespół stawowo-skórny
• - zapalenie stawu kolanowego
• - zapalenia innych stawów z artralgią
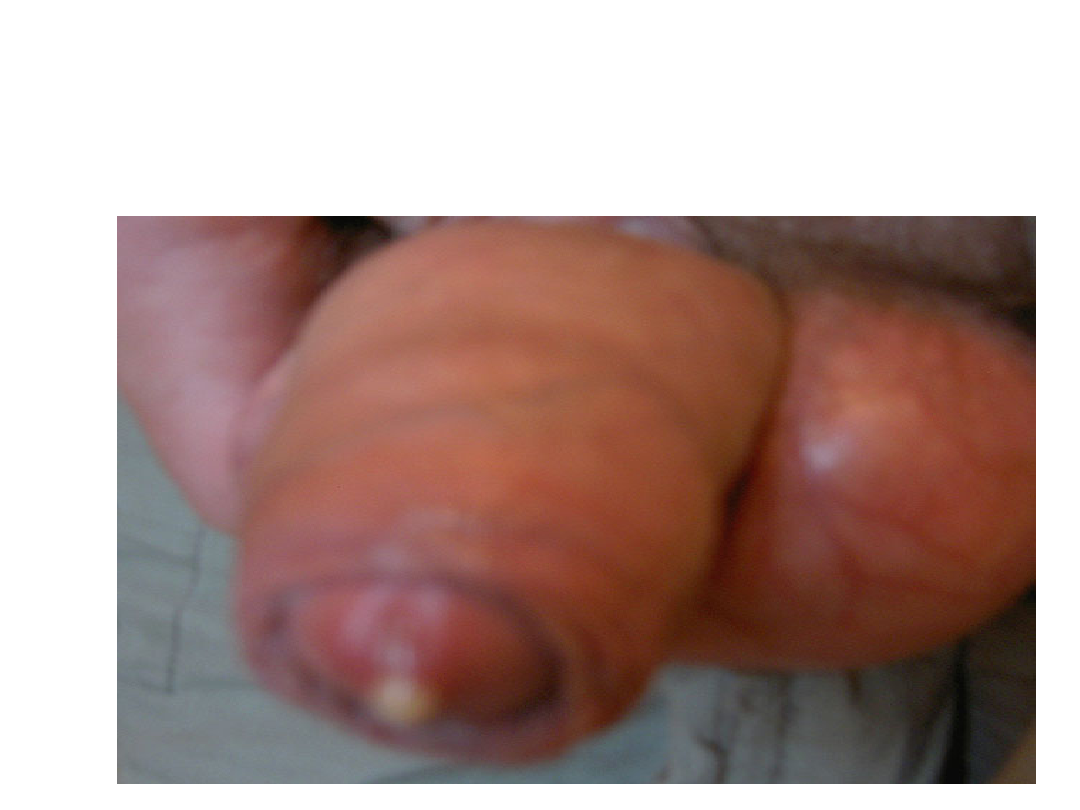
Rzeżączka
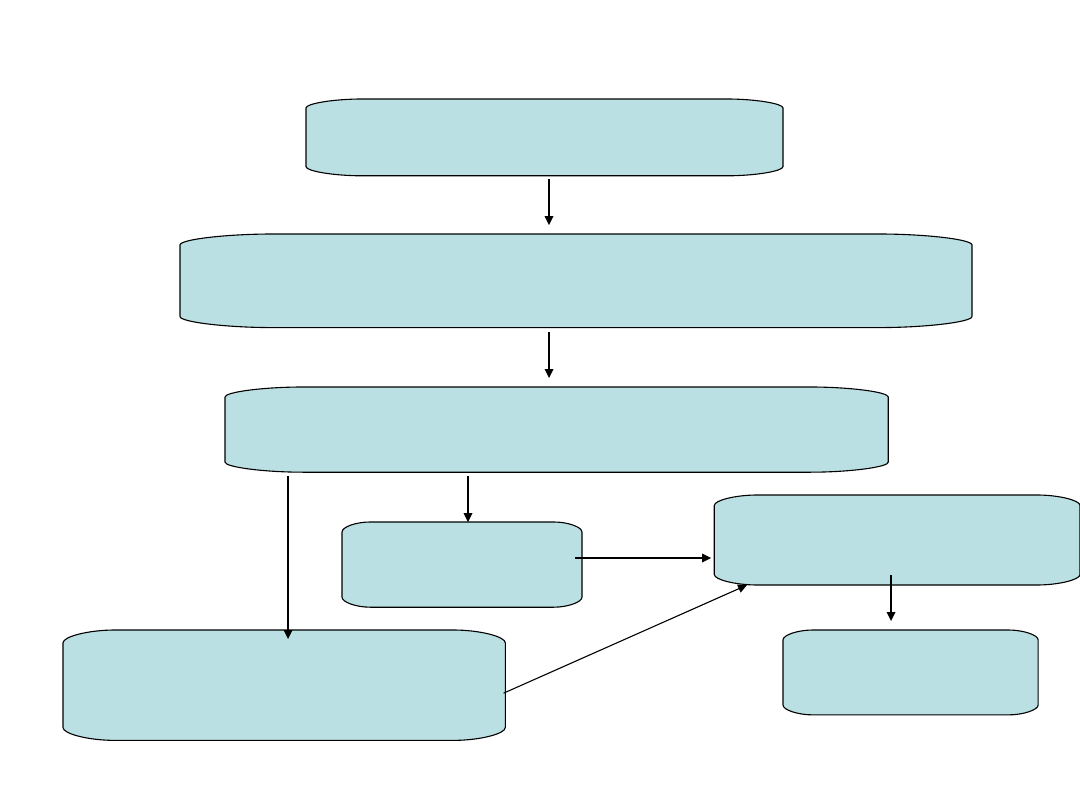
BADANIA KLINICZNE + WYWIAD
OBECNOŚĆ ROPNEJ WYDZIELINY
(cewka moczowa, szyjka macicy, odbyt, spojówki, gardło)
BADANIE MIKROSKOPOWE
PCR
ROZPOZNANIE RZEŻĄCZKI
HODOWLA
(przypadki trudne diagnostycznie -
skąpa wydzielina )
LECZENIE
Diagnostyka rzeżączki
Diagnostyka rzeżączki
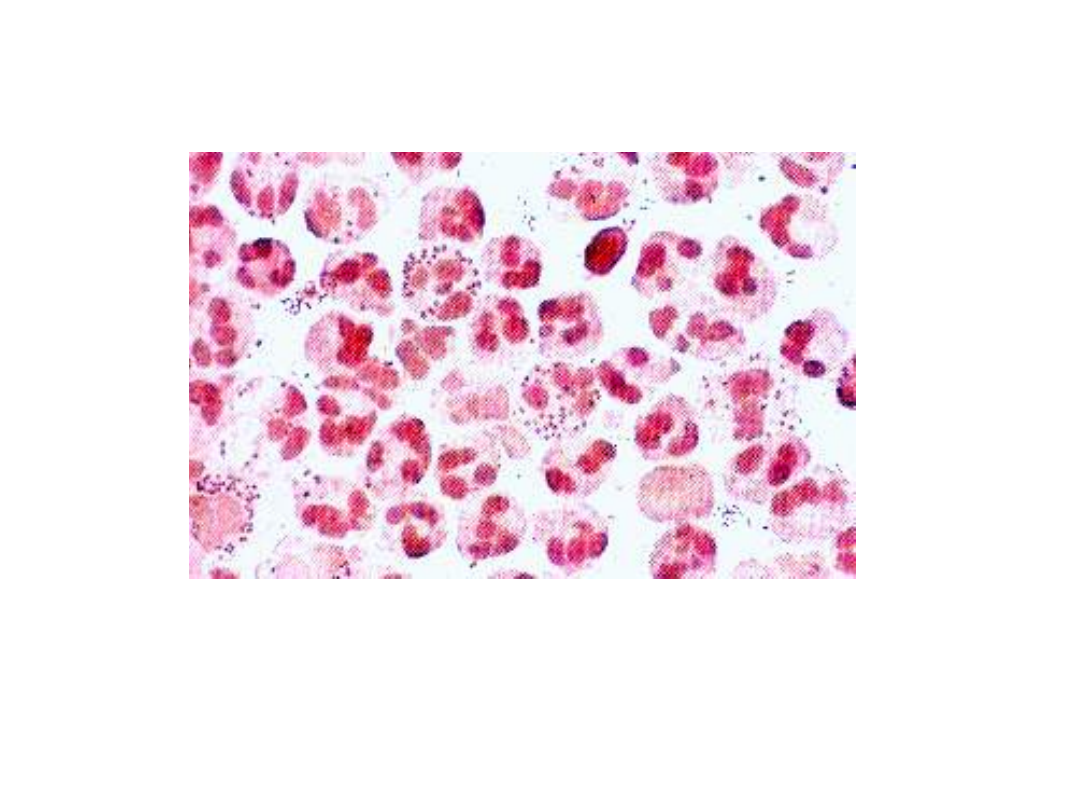
rzeżączka - preparat mikroskopowy
mężczyzny
• Barwienie metodą Grama
• Liczne leukocyty, dwoinki rzeżączki w leukocytach i poza nimi
„Choroby przenoszone drogą płciową” pod redakcją Tomasza F. Mroczkowskiego.

rzeżączka - preparat mikroskopowy kobiety
• Barwienie metodą Grama
• Liczne leukocyty, dwoinki rzeżączki w leukocytach
• Liczne bakterie
„Choroby przenoszone drogą płciową” pod redakcją Tomasza F. Mroczkowskiego

Zakażenia wirusem brodawczaka
ludzkiego
UMIEJSCOWIENIE
TYPY HPV
ZMIANY CHOROBOWE
Srom
Prącie
Odbyt
6,11,42,55
6,11,54
16,34
16,33
16,18
Kłykciny kończyste
Kłykciny olbrzymie
Buschkego-
Lowensteina
Bowenoid papulosis
Choroba Bowena
Rak inwazyjny
Szyjka macicy
pochwa
6,11
6,11,42,43,44
16,18,31,33,35,3
9
45,51,53,56-
59,68
Kłykciny płaskie
Dysplazje i raki
inwazyjne
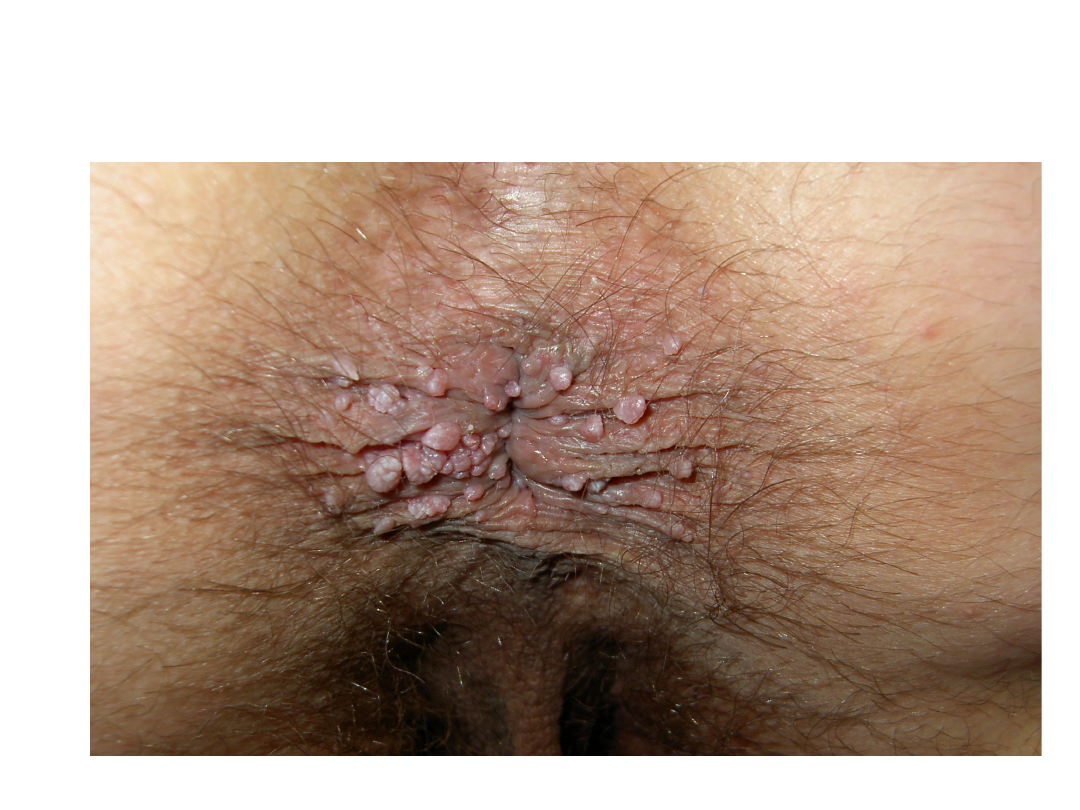
Kłykciny kończyste
Kłykciny kończyste
• Przerosłe, uszypułowane twory brodawkowate o
kalafiorowatej powierzchni
„
Choroby przenoszone drogą płciową” pod redakcją Tomasza F. Mroczkowskiego
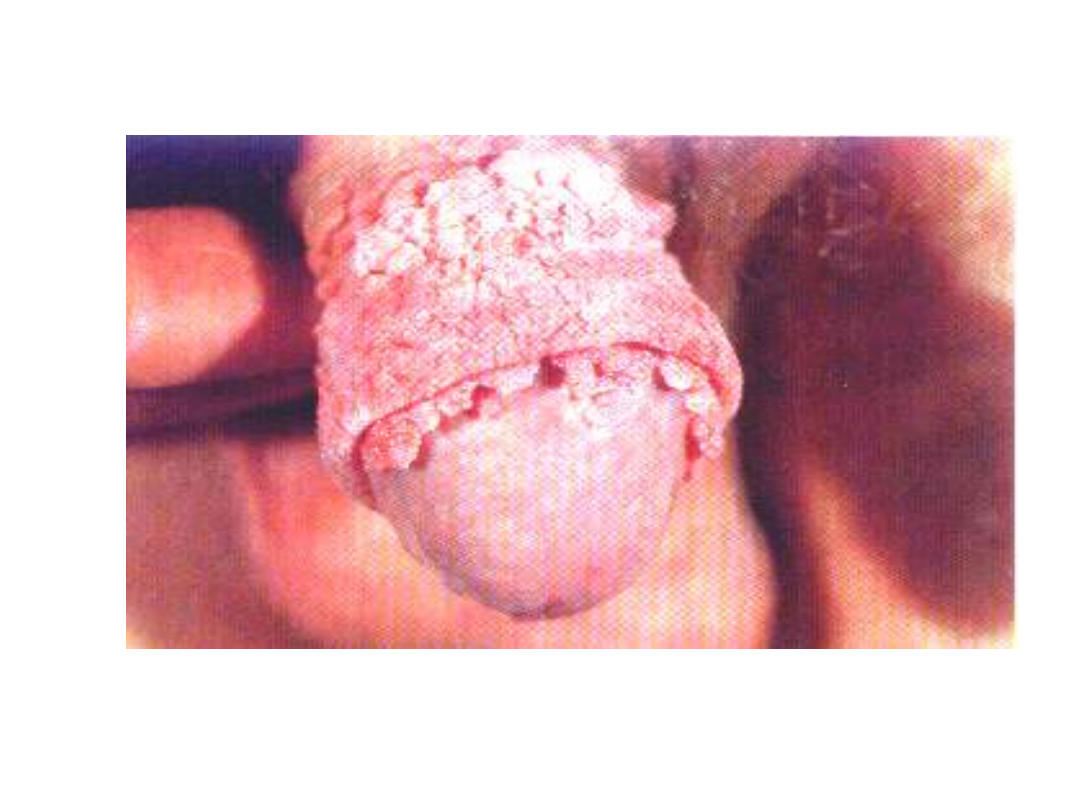
Kłykciny kończyste
• Uszypułowan
e brodawki –
guzy
• Powolny
wieloletni
przebieg
• Związane z
zakażeniem
wirusem HPV
6 i HPV 11
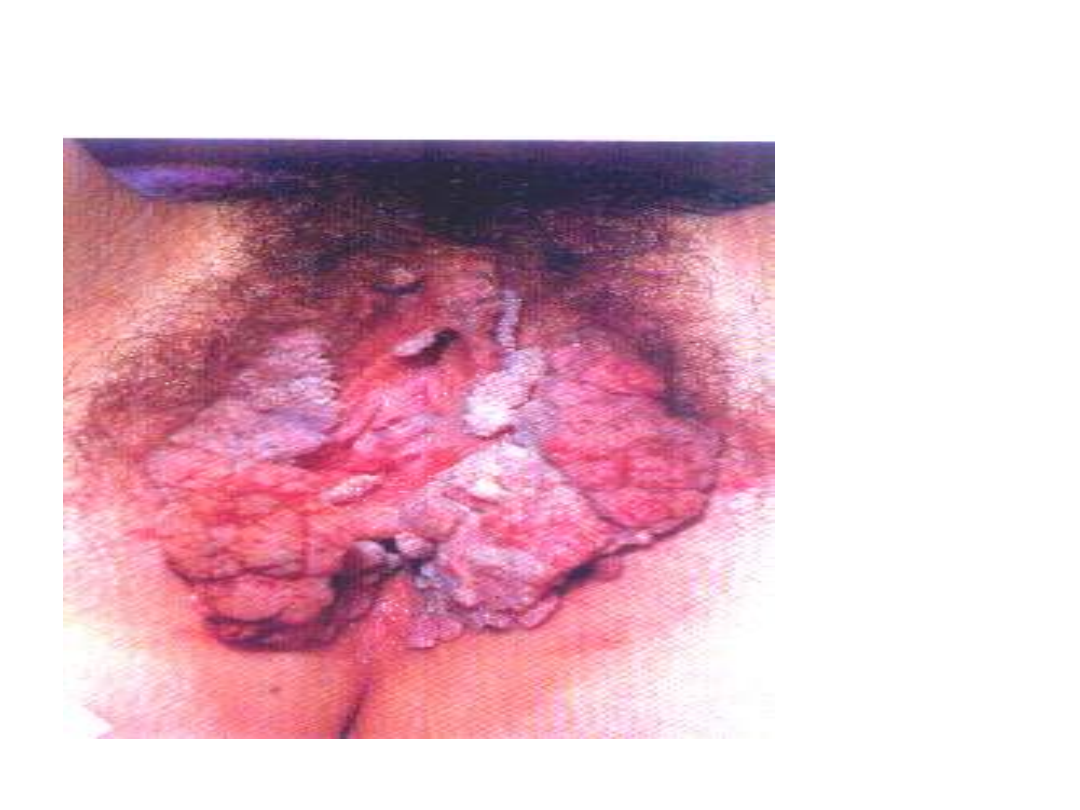
Kłykciny kończyste
Badanie
kliniczne
Histopatologi
a
Rektoskopi
a
Leczenie
VDRL + FTA – ABS (0-1 lub 2 miesiące)
Kolposkopia

Wirus brodawczaka
ludzkiego
( HPV )
Wirusy obdarzone pewnym
potencjałem onkogennym ( typ 16, 18, 31,
33, 35, 39, 51, 52, 53, 61-68 ).
Odgrywają istotną rolę w powstawaniu
raka szyjki macicy, pochwy, sromu, prącia
i odbytu.
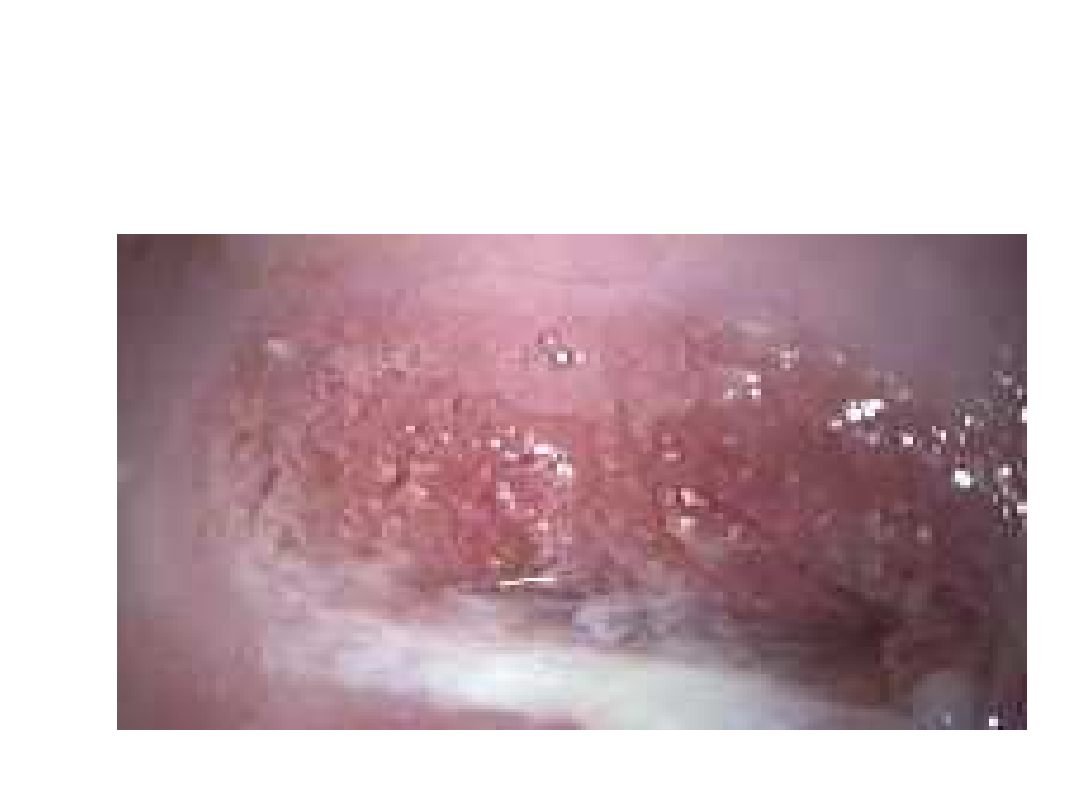
Łagodna dysplazja. CIN I
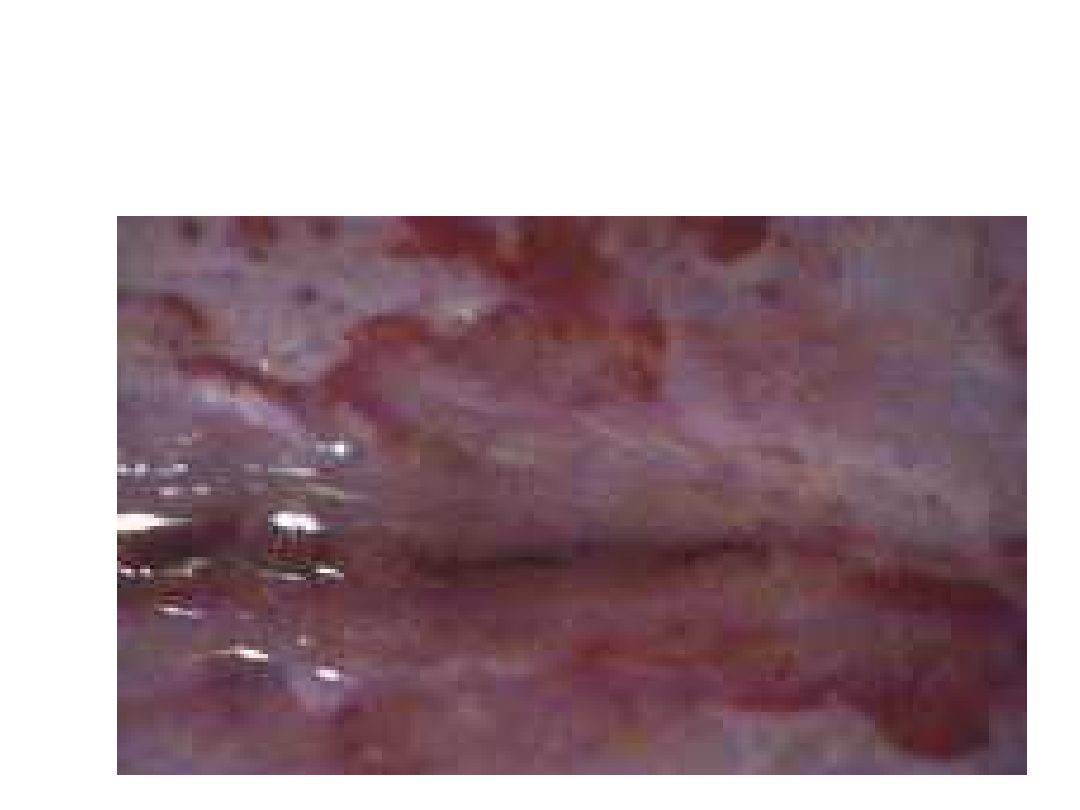
Średnio nasilona dysplazja. CIN II
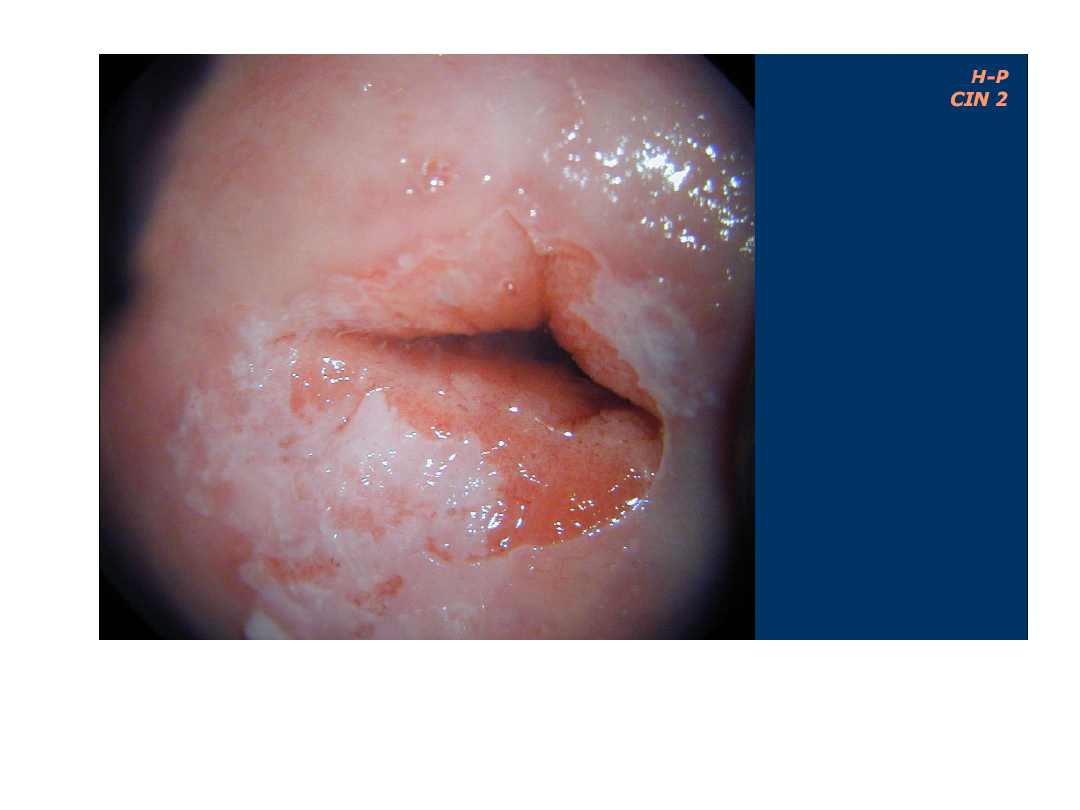
Atlas multimedialny pod redakcją J. Emerich
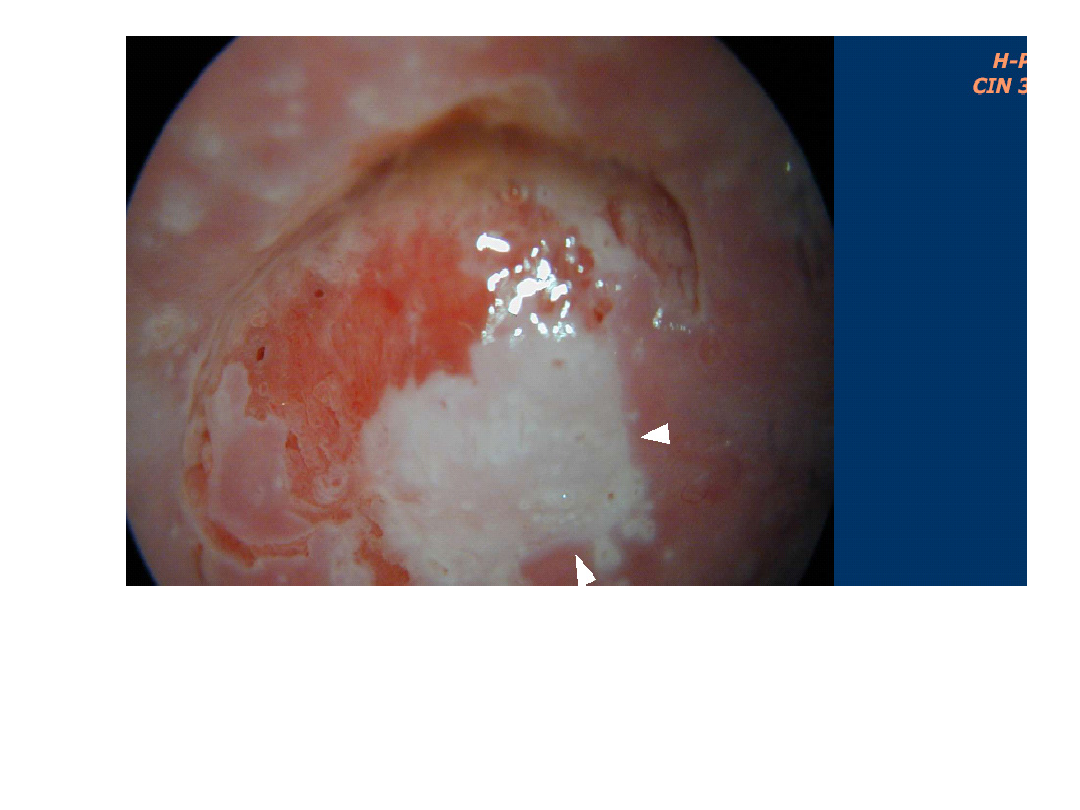
Atlas multimedialny pod redakcją J. Emerich
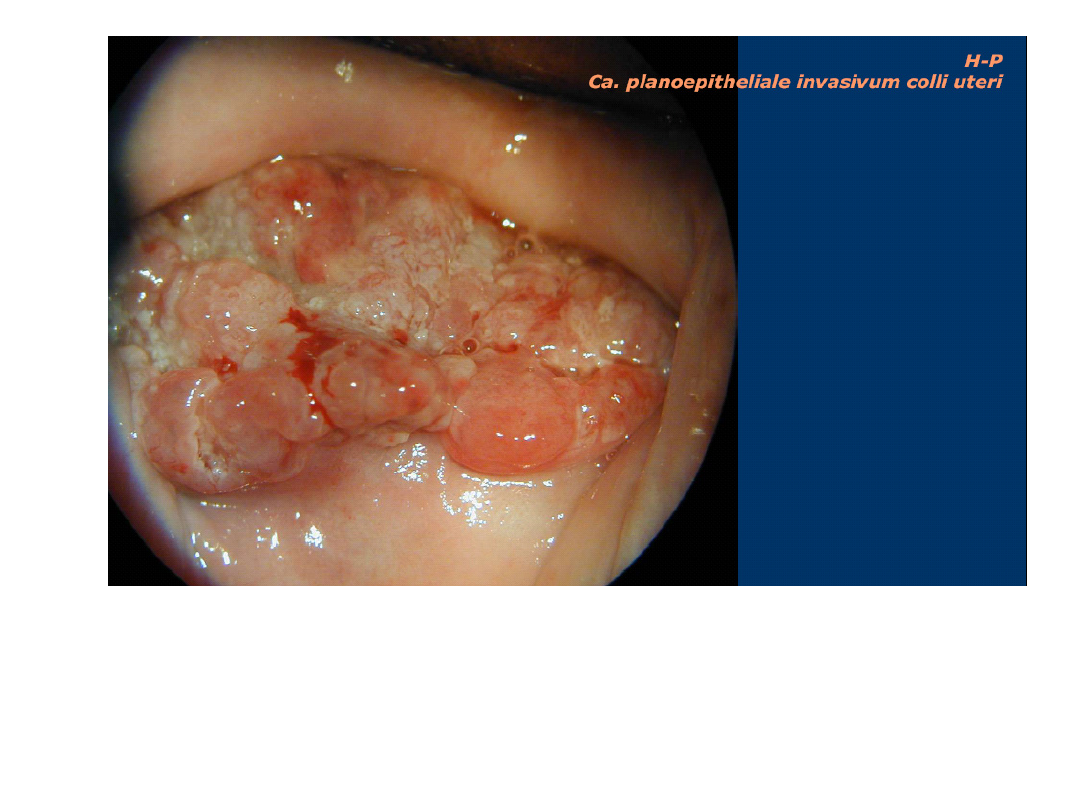
Atlas multimedialny pod redakcją J. Emerich

Profilaktyka raka szyjki macicy
•
badanie ginekologiczne
co 6 miesięcy
•
cytologia
co 6 miesięcy
•
kolposkopia
co 6 miesięcy
W przypadku zmian w cytologii i/lub kolposkopii-
typowanie wirusa HPV - (jeśli jest to możliwe)
•
niskoonkogenne:
typ 6,11,42,43,44
•
wysokoonkogenne:
typ 16,18, 31,45,56
•
VDRL + FTA – ABS
co 6 miesięcy
•
szczepionka
dla pacjentek HPV - ( 0-1-6 m-
cy )
•
dla typów 16,18 Glaxo, dostępna
•
dla typów 6,11,16,18 (Merck 2006-2007 )
Diagnostyka i profilaktyka
raka szyjki macicy
Cytologia - wynik prawidłowy - gr. I i
II
Badanie kontrolne za 6
miesięcy
ASCUS, L-SIL
Kolposkopia
Typowanie wirusa
Leczenie przeciwzapalne
Ponowna cytologia za ok.. 2-3 mies.
Jeśli wynik nieprawidłowy to:
2 lub 3 kolejne badania
cytologiczne ASCUS lub L-SIL
Typowanie wirusa
Kolposkopia
Biopsja celowana
Leczenie
L-SIL, H-SIL, AGUS
Kolposkopia
Typowanie wirusa HPV
Biopsja celowana
Konizacja
Elektrokonizacja, chirurgia
CIN I,II,III Ca ”O”

Chlamydie ( NGU )
• Okres wylęgania 1-3 tyg.
• Wydzielina śluzowa, wodnista,
śluzowo-ropna
• Dysuria
• Badanie mikroskopowe metodą Grama
lub błękitem metylenowym
- Liczba leukocytów powyżej 5 w pięciu
kolejnych polach widzenia
- Brak Gram ujemnych dwoinek rzeżączki
- Posiew w kierunku rzeżączki

Chlamydie ( NGU )
mężczyźni
• Zapalenia najądrzy
• gruczołu krokowego
• odbytu
• zespół Reitera (zap. Stawów, spojówek, cewki
moczowej)
wspólny dla obu płci
kobiety
• zapalenie szyjki macicy
• zapalenie cewki moczowej
• błony śluzowej macicy
• gruczołu Bartholina
Nierzeżączkowe zapalenie cewki
moczowej NGU
Wyciek
Badanie mikroskopowe
LCR
Hodowla
Leczenie
Leczenie
VDRL + FTA – ABS (0-1 lub 2 miesiące)
PCR
Mocz
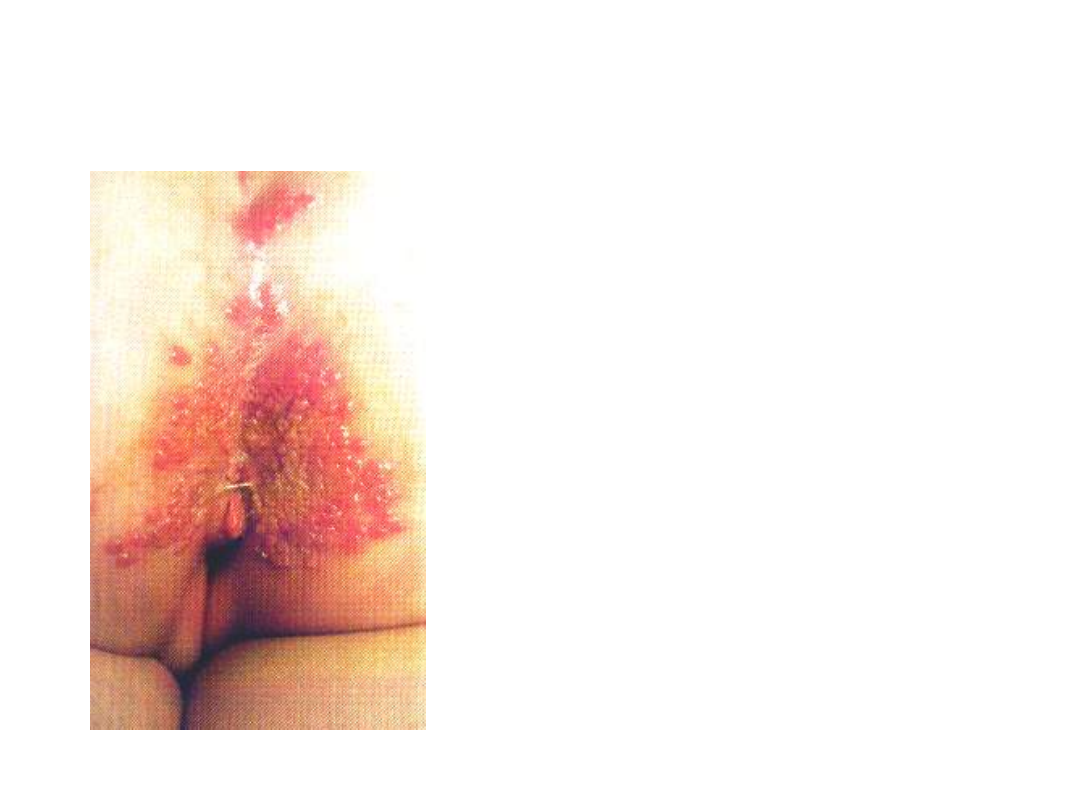
opryszczka narządów płciowych
• Wywołuje ją HSV 2
• Umiejscowienie: okolice
narządów płciowych i odbytu
• Rozległa powierzchnia
• Zlewne pęcherzyki, nadżerki,
owrzodzenia, strupy
• Częste powikłania bakteryjne
Opryszczka narządów
płciowych
Zmiany skórne
i błon
śluzowych
Hodowla
PCR
Leczenie
Metody
immunologiczn
e
VDRL + FTA – ABS (0-1 lub 2 miesiące)

REKOMENDACJE
TERAPEUTYCZNE

Leczenie kiły u zakażonych HIV
Wszystkie postacie kiły współistniejące z zakażeniem HIV
należy leczyć jak kiłę ośrodkowego układu nerwowego
• Penicylina krystaliczna
4x6mln iv przez
10 dni +
Penicylina prokainowa
po 1,2 mln im
przez 20 dni
• Penicylina krystaliczna
4x2-4 mln przez
10-21 dni
• Penicylina krystaliczna
4x5 mln przez
10-14 dni +
Doksocyklina
2x100 mg przez 10 dni
• Penicylina prokainowa
1,2-2,4 mln im +
Probenecid
4x500mg przez 10-21 dni

Kiła
• Erytromycyna
4x500 mg przez 28 dni (
ciąża
)
• Tetracyklina
4x500 mg przez 28 dni
• Ceftraxon
500 mg 1 dziennie przez 14 dni
• Azytromycyna
1 raz 500 mg przez 10-14 dni

Leczenie kiły u
kobiet ciężarnych
Wykonać dwukrotnie w 5 i 8 miesiącu ciąży odczyny:
VDRL, FTA-ABS,
P
rzy wyniku dodatnim –
rozpocząć
leczenie kiły w zależności od okresu
rozpoznania:
Penicylina krystaliczna
4x6mln iv
przez 10 – 14 dni
Penicylina prokainowa
20 dni po 1,2
mln im + 10 dni 4x5 mln
Penicyliny
krystalicznej
iv
• Erytromycyna
4x500 mg przez 28 dni
• Ceftriakson
1x(250 – 500 mg) im przez 10
dni

Leczenie profilaktyczne kiły u
kobiet
ciężarnych
Należy zastosować u wszystkich kobiet,
które były leczone na kiłę przed ciążą
• Penicylina prokainowa
1,2 mln im przez 20
dni w pierwszym i drugim trymestrze ciąży
• Ciężarne
u których rozpoznano i leczono kiłę w
pierwszej połowie ciąży wskazane jest
zastosowanie w drugiej połowie ciąży 20-dniowego
leczenia profilaktycznego penicyliną prokainową
1,2 mln/dobę

Rzeżączka
• Penicylina prokainowa
-
jednorazowo 4,8
mln im u mężczyzn, u kobiet przez 2 kolejne dni + 1 g
Probenecidu.
Inne antybiotyki:
• Cefiksyn
400 mg doustnie
• Ceftriakson
125 mg lub 250 mg domięśniowo
• Ofloksacyna
400 mg doustnie
(nie stosować u
ciężarnych)
• Sumamed
1 g jednorazowo

Kłykciny kończyste - HPV
• Podofilotoksyna
(0,5% roztwór – Condyline) 2 x
dziennie przez 3 kolejne dni, 2-3 tyg. kuracja
(NIE
STOSOWAĆ W CIĄŻY!)
• Podofilina
(10-25% roztwór spirytusowy) 2x tyg. Na
2-6 godz., 2-3 tyg. kuracja
(NIE STOSOWAĆ W CIĄŻY!)
• Krioterapia
• Fotokoagulacja
• Laseroterapia
• Wycięcie chirurgiczne
• Imiquimod
(Aldara) - 5% krem

Chlamydie (NGU)
• Tetracyklina
500 mg 4x na dobę, doustnie przez
10 dni
• Doksycyklina
100 mg 2 x na dobę, doustnie przez
10 dni
• Erytromycyna
400-500 mg 4x na dobę doustnie
przez 10 dni
(ciąża)
• Azytromycyna
(Sumamed) 1000 mg w dawce
jednorazowej, doustnie

Opryszczka narządów płciowych
Zakażenie pierwotne
Acyklowir (Heviran)
5x200-400 mg/dz przez 7 –
10 dni
Walacylkowir (Valtrex)
2x500 mg/dz przez 5 –
10 dni
Pencyklovir
(
Famvir
) 2x125 mg/dz przez 5-10
dni
Zakażenia nawrotowe
Acyklowir
400 mg 3x dz przez wiele miesięcy
800 mg 2x dz przez wiele miesięcy
Walacyklowir (Valtrex)
1x500 mg przez wiele
miesięcy
Ostrożnie w ciąży
Miejscowo
: Zovirax, Viosept, Virolex,

PODSUMOWANIE

Niezwykle ważna dla
zwalczania chorób przenoszonych
drogą płciową jest znajomość
czynników zwiększających ryzyko
zachorowań na te choroby:
- zachowania seksualne
- liczba partnerów
- przygodne kontakty
- preferencje seksualne
- nałogi
- inne choroby przenoszone drogą
płciową.

Wśród pacjentów zakażonych HIV
występują wysokie odsetki zakażeń STD
a zakażenie HIV występuje często wśród
zakażonych STD. W związku z tym zaleca
się aby wszyscy pacjenci zakażeni HIV
byli badani w kierunku STD a pacjenci z
STD w kierunku HIV.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
Wyszukiwarka
Podobne podstrony:
Choroby przenoszone droga płciową
Choroby przenoszone drogą płciową
Choroby przenoszone droga plciowa STOMATOLOGIA
CHOROBY PRZENOSZONE DROGĄ PŁCIOWĄ
STD, CHOROBY PRZENOSZONE DROGĄ PŁCIOWĄ
Choroby przenoszone droga plciowa oraz choroby zakazne
Przegląd chorób przenoszonych drogą płciową
dermatologia w dwa dni, Seminarium 1 - Choroby przenoszone drog pciow, SEMINARIUM 1 - CHOROBY PRZENO
CHOROBY PRZENOSZONE DROGĄ PŁCIOWĄ, Położnictwo i ginekologia, @ Ginekologia
Choroby przenoszone droga plciowa, EDUKACJA ZDROWOTNA, edukacja zdrowotna i promocja zdrowia
Choroby przenoszone droga plciowa fazy rozwoju psychoseksualnego czlowieka, biomedyczne podstawy roz
Choroby przenoszone droga plciowa, KOSMETOLOGIA, Dermatologia
choroby przenoszone drogą płciową
profilaktyka i leczenie chorob przenoszonych droga plciowa
Choroby przenoszone droga plciowa
PROFILAKTYKA CHORÓB PRZENOSZONYCH DROGĄ PŁCIOWĄ
Choroby przenoszone drogą płciową 2
20 Choroby przenoszone drogą płciową
więcej podobnych podstron