PROBLEMY
PSYCHIATRYCZNE OSÓB W
PODESZŁYM WIEKU
PROBLEMY
PSYCHIATRYCZNE OSÓB W
PODESZŁYM WIEKU
ORGANICZNE ZABURZENIA
ORGANICZNE ZABURZENIA
PSYCHICZNE
PSYCHICZNE

Aktualne problemy polskiej
Aktualne problemy polskiej
psychogeriatrii
psychogeriatrii
Aktualne problemy polskiej
Aktualne problemy polskiej
psychogeriatrii
psychogeriatrii
Postęp medycyny i opieki społecznej powoduje w skali globalnej powolne i stałe:
Postęp medycyny i opieki społecznej powoduje w skali globalnej powolne i stałe:
–
wydłużanie się życia ludzkiego
wydłużanie się życia ludzkiego
–
starzenie się populacji całego świata
starzenie się populacji całego świata
W Polsce w 2000 r. było 6 mln osób w tzw. wieku poprodukcyjnym.
Prognozy przewidują, że w 2010 r. w populacji świata, osoby które ukończyły 60
r.ż. stanowić będą do 57%.
U 80% ludzi w wieku powyżej 60 lat występuje przynajmniej jedna choroba, a w
wielu przypadkach może współwystępować kilka schorzeń.
Większość osób w wieku podeszłym wymaga wielospecjalistycznej opieki
medycznej
Obserwuje się narastanie zjawiska „pozbywania” się z domu ludzi starych,
schorowanych oraz niepełnosprawnych i umieszczanie ich w szpitalach na jak
najdłuższy okres, bez istotnych wskazań.
Istotną rolę w psychogeriatrii odgrywają następujące grupy zaburzeń
psychicznych:
- otępienie pierwotnie zwyrodnieniowe (t. Alzheimera)
- otępienie naczyniopochodne
- psychozy parafreniczne
- zaburzenia afektywne (szczególnie depresje)
- psychozy z jakościowymi zaburzeniami świadomości

Zaburzenia psychiczne występujące u osób w podeszłym wieku można
podzielić na takie, które:
ujawniły się dopiero po 60 r.ż.
te, których początek sięga wcześniejszych okresów życia i które przetrwały
do starości
W Stanach Zjednoczonych u osób w przedziale wiekowym 75-84 lat ch.
Alzheimera jest na 4-tym miejscu wśród przyczyn zgonu (po ch. ukł. krążenia,
ch. nowotworowych i urazach). W Polsce na ch. Alzheimera choruje
szacunkowo ok. 200 tys. osób.
Przewiduje się, że w St. Zjednoczonych w połowie XXI w. liczba osób
cierpiących na ch. Alzheimera może osiągnąć 14 mln.
W Stanach Zjednoczonych osoby w podeszłym wieku kwalifikuje się wg
następujących grup:
young old
young old
(młodzi seniorzy)
(młodzi seniorzy)
- 65 – 74 r.ż.
- 65 – 74 r.ż.
old old
old old
(starsi seniorzy)
(starsi seniorzy)
- 75 – 80 r.ż.
- 75 – 80 r.ż.
oldest old
oldest old
(najstarsi seniorzy)
(najstarsi seniorzy)
- 81 – 90 r.ż.
- 81 – 90 r.ż.
długowieczni
długowieczni
- pow. 90 r.ż.
- pow. 90 r.ż.
Fizjologia wieku podeszłego
Fizjologia wieku podeszłego
Fizjologia wieku podeszłego
Fizjologia wieku podeszłego
Zjawisko starzenia polega na obecności:
zmian fizjologicznych, zmian w postawie i reakcjach na otaczający świat.
Starość nie jest stanem zaprogramowanym biologicznie i może przebiegać odmiennie u
różnych osób.
•
starzenie pierwotne
starzenie pierwotne
(charakterystyczne dla każdego człowieka i jest uwarunkowane
genetycznie)
•
starzenie wtórne
starzenie wtórne
(odnosi się do obecności uszkodzeń i dysfunkcji powodowanych przez
niekorzystne czynniki środowiskowe min. takie jak: urazy i choroby)
Fizjologiczne starzenie -
Fizjologiczne starzenie -
jest spowodowanym wpływem różnych
niewykorzystanych czynników
biologicznych na osoby ze swoistym genotypem. Dodatkowo mogą je
nasilać
problemy psychospołeczne – stres, utrata oparcia społecznego,
zaniżona samoocena,
samotność, upokorzenia społeczne i utrata swojej
roli w pracy. Taki stan prowadzi
fizjologicznego upośledzenia
przejawiającego się utratą rezerw, siły, ruchliwości,
spadkiem
odporności, obniżeniem metabolizmu. Stan ten można odwrócić poprzez
minimalizowanie niewydolności (kompensacja), utrzymywanie
aktywności ruchowej,
psychicznej, zachowanie autonomii, kontynuowanie danego stylu życia, poszukiwanie
satysfakcji z życia,
pełnienie nowych ról społecznych.
Istotny wpływ na
sposób starzenia ma
sam człowiek,
którego wola i
determinacja może
spowolnić
niekorzystne
procesy biologiczne.

Choroby układu nerwowego
Choroby układu nerwowego
przebiegające z otępieniem
przebiegające z otępieniem
Choroby układu nerwowego
Choroby układu nerwowego
przebiegające z otępieniem
przebiegające z otępieniem
Wg ICD-10 –
OTĘPIENIE
OTĘPIENIE
– to zespół psychopatologiczny
spowodowany chorobą mózgu, zwykle o charakterze przewlekłym lub
postępującym, w którym zaburzone są takie czynniki korowe jak:
pamięć
pamięć
myślenie
myślenie
orientacja
orientacja
rozumienie
rozumienie
liczenie
liczenie
zdolność uczenia się
zdolność uczenia się
język
język
ocena
ocena
W samym otępieniu świadomość jest przeważnie niezaburzona.
Uszkodzeniu funkcji poznawczych towarzyszy zazwyczaj, a niekiedy je
poprzedzają :
zaburzenia emocjonalne
zaburzenia emocjonalne
Otępienie występuje: w ch. Alzheimera, ch. naczyń mózgowych oraz w
innych stanach chorobowych pierwotnie lub wtórnie wpływających na
funkcjonowanie mózgu.

Przyczyny otępienia
Przyczyny otępienia
Przyczyny otępienia
Przyczyny otępienia
Każda dysfunkcja, czy uszkodzenie mózgu może prowadzić do
otępienia.
Przyczyn otępienia jest co najmniej kilkadziesiąt.
pierwotne z. otępienne
pierwotne z. otępienne
(
(etiologia nieznana)
ch. Alzheimera, ch.
Picka,
ch. Parkinsona,
[Choroby zwyrodnieniowe mózgu]
ch. Huntingtona
Wtórne (nabyte) z. otępienne:
Wtórne (nabyte) z. otępienne:
a). nabyte choroby mózgu:
a). nabyte choroby mózgu:
otępienie naczyniopochodne, uszkodzenia pourazowe, guzy
otępienie naczyniopochodne, uszkodzenia pourazowe, guzy
mózgu, wodogłowie, encefalopatia gąbczasta.
mózgu, wodogłowie, encefalopatia gąbczasta.
b).
b).
inne potencjalne
inne potencjalne
zaburzenia metaboliczne, zaburzenia toksyczne, otępienia w
przebiegu infekcji przewlekłych (HIV, kiła, zapalenie mózgu)

Rozpoznanie otępienia
Rozpoznanie otępienia
pierwotnego:
pierwotnego:
Rozpoznanie otępienia
Rozpoznanie otępienia
pierwotnego:
pierwotnego:
Szczegółowe badanie psychiatryczne obejmujące
Szczegółowe badanie psychiatryczne obejmujące
min.: ocenę:
min.: ocenę:
- pamięci
- badania laboratoryjne (podstawowe i biochemiczne)
- Odczyny swoiste w kierunku kiły i HIV
- EKG, EEG, CT, MR, SPECT
- badanie psychologiczne i neuropsychologiczne
- konsultacje: neurologiczna, okulistyczna (dno oka i
pole
widzenia).
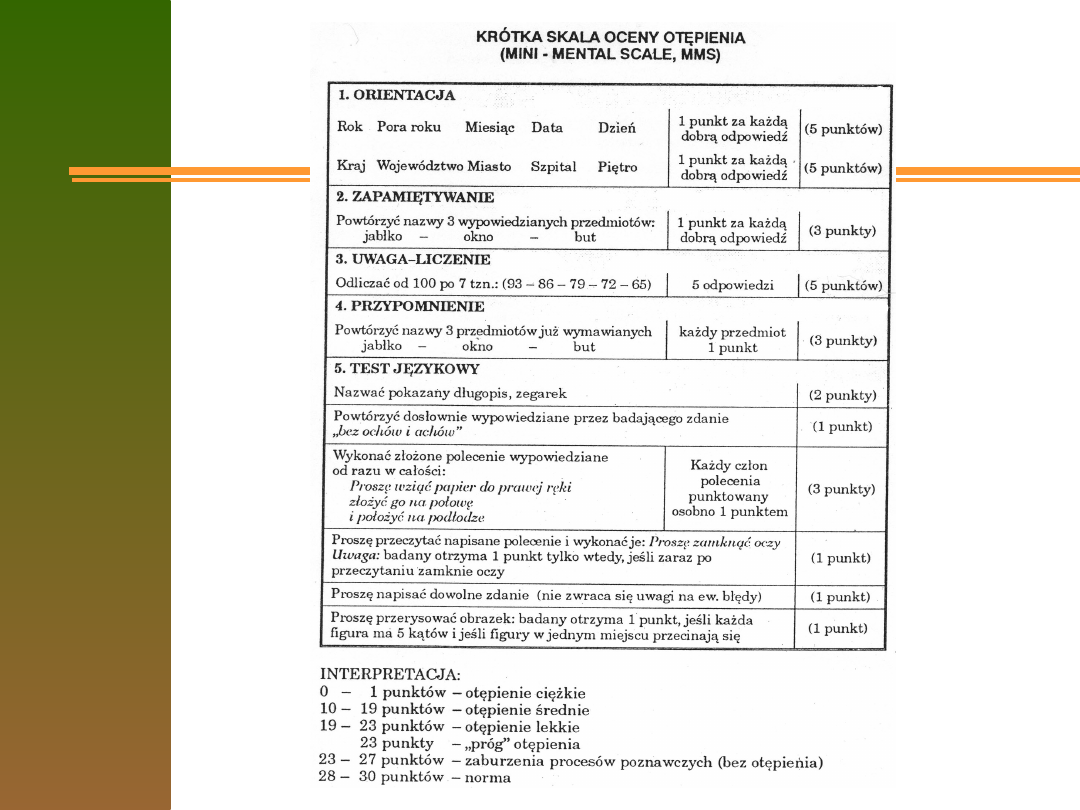
Lekarze POZ-tu powinni przeprowadzić wstępną
ocenę stanu psychicznego (tzw,. Mini Mental State
Examination).
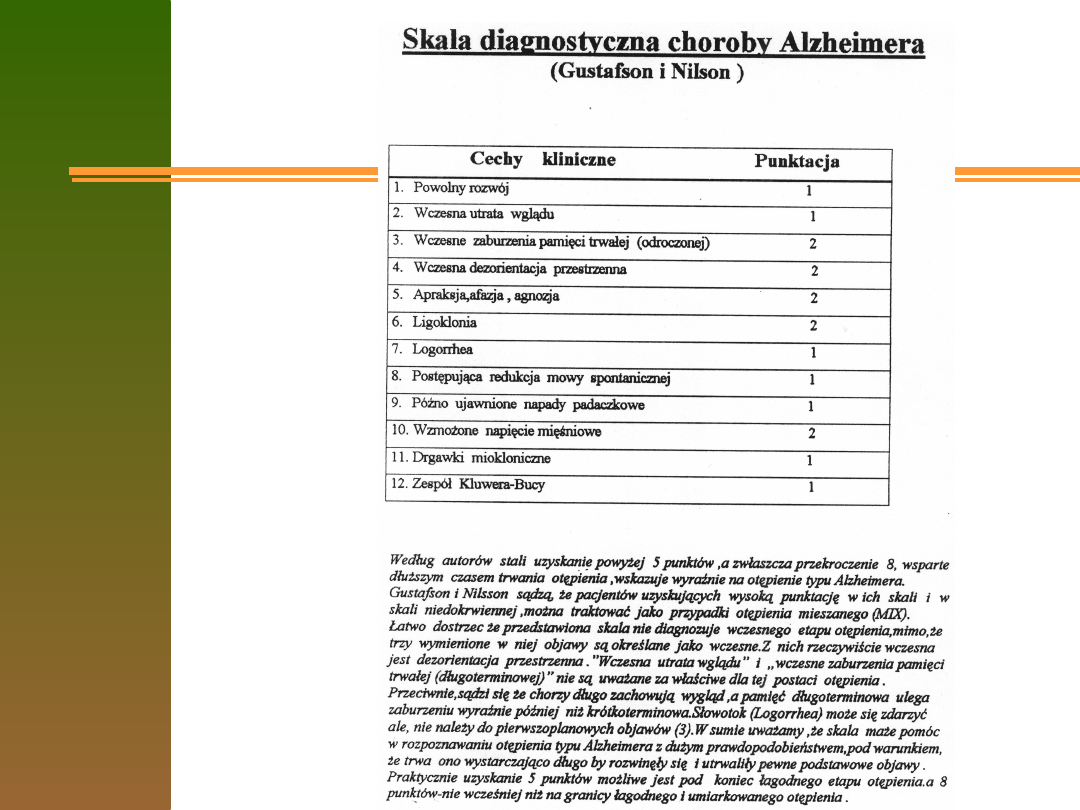
Zespoły otepienne
Zespoły otepienne
pierwotne
pierwotne
Zespoły otepienne
Zespoły otepienne
pierwotne
pierwotne
Choroba Alzheimera
Choroba Alzheimera
– nawet najbardziej precyzyjne metody diagnostyczne
– nawet najbardziej precyzyjne metody diagnostyczne
i kliniczne kryteria rozpoznawcze nie dają 100% pewności przeżyciowego
i kliniczne kryteria rozpoznawcze nie dają 100% pewności przeżyciowego
ustalenia rozpoznania CH.A. Obecnie prawdopodobieństwo rozpoznania
ustalenia rozpoznania CH.A. Obecnie prawdopodobieństwo rozpoznania
prawidłowego ocenia się na 90%. Dopiero badanie pośmiertne i wykrycie
prawidłowego ocenia się na 90%. Dopiero badanie pośmiertne i wykrycie
charakterystycznych zmian neuropatologicznych
charakterystycznych zmian neuropatologicznych
(uogólnione zaniki korowe
(uogólnione zaniki korowe
pł. skroniowych, czołowych i ciemieniowych – makroskopowo i zmiany
pł. skroniowych, czołowych i ciemieniowych – makroskopowo i zmiany
włókienkowe w neuronach, ubytek neuronalny i obecność płytek starczych
włókienkowe w neuronach, ubytek neuronalny i obecność płytek starczych
zawierających
zawierających
-amyloid w istocie szarej – mikroskopowo
-amyloid w istocie szarej – mikroskopowo
), pozwala na
), pozwala na
weryfikację rozpoznania klinicznego. Należy też pamiętać, że ani płytki
weryfikację rozpoznania klinicznego. Należy też pamiętać, że ani płytki
starcze i zwyrodnienie włókienkowe neuronów nie są patognomiczne dla
starcze i zwyrodnienie włókienkowe neuronów nie są patognomiczne dla
CH.A. Zmiany te występują też w innych stanach patologicznych, jak również
CH.A. Zmiany te występują też w innych stanach patologicznych, jak również
u osób w podeszłym wieku nie będących obciążonymi jakąkolwiek patologią.
u osób w podeszłym wieku nie będących obciążonymi jakąkolwiek patologią.
Przeprowadzenie badań może:
Przeprowadzenie badań może:
wykluczyć CH.A.
wykluczyć CH.A.
(nie stwierdzono płytek starczych i zmian włókienkowych
w nerwach)
wyniki wskazują na mozliwość CH.A
wyniki wskazują na mozliwość CH.A
. (obecność pł. starczych i zmiany
włókienkowe w neuronach, brak objawów klinicznych otępienia za życia)
wyniki potwierdzają CH.A.
wyniki potwierdzają CH.A.
(liczne pł. starcze, zmiany włókienkowe w
neuronach w wielu obszarach mózgu i z rozpoznanym za życia otępieniem).

Kryteria diagnostyczne
Kryteria diagnostyczne
i obraz kliniczny CH.A.
i obraz kliniczny CH.A.
Kryteria diagnostyczne
Kryteria diagnostyczne
i obraz kliniczny CH.A.
i obraz kliniczny CH.A.
CH.A.
CH.A.
–
–
charakteryzuje stopniowe narastanie objawów
charakteryzuje stopniowe narastanie objawów
otepienia. Dotąd nie wykryto markera biologicznego
otepienia. Dotąd nie wykryto markera biologicznego
CH.A., a diagnostyka przyżyciowa opiera się głównie
CH.A., a diagnostyka przyżyciowa opiera się głównie
na objawach klinicznych.
na objawach klinicznych.
Rozpoznanie zaawansowanego stadium CH.A. nie
Rozpoznanie zaawansowanego stadium CH.A. nie
sprawia większych trudności, kiedy już mamy do
sprawia większych trudności, kiedy już mamy do
czynienia z głębokim otępieniem.
czynienia z głębokim otępieniem.
Jednak celowe jest jak najwcześniejsze ustalenie
Jednak celowe jest jak najwcześniejsze ustalenie
rozpoznania i wdrożenie właściwego leczenia.
rozpoznania i wdrożenie właściwego leczenia.
Ponieważ stwarza to lepsze warunki do spowolnienia
Ponieważ stwarza to lepsze warunki do spowolnienia
procesu chorobowego i nie dopuszczenie do szybkiego
procesu chorobowego i nie dopuszczenie do szybkiego
pogorszenia funkcji poznawczych i behawioralnych.
pogorszenia funkcji poznawczych i behawioralnych.
Istnieją przypuszczenia, że choroba rozwija się
Istnieją przypuszczenia, że choroba rozwija się
wcześniej, niż dotąd sądzono.
wcześniej, niż dotąd sądzono.
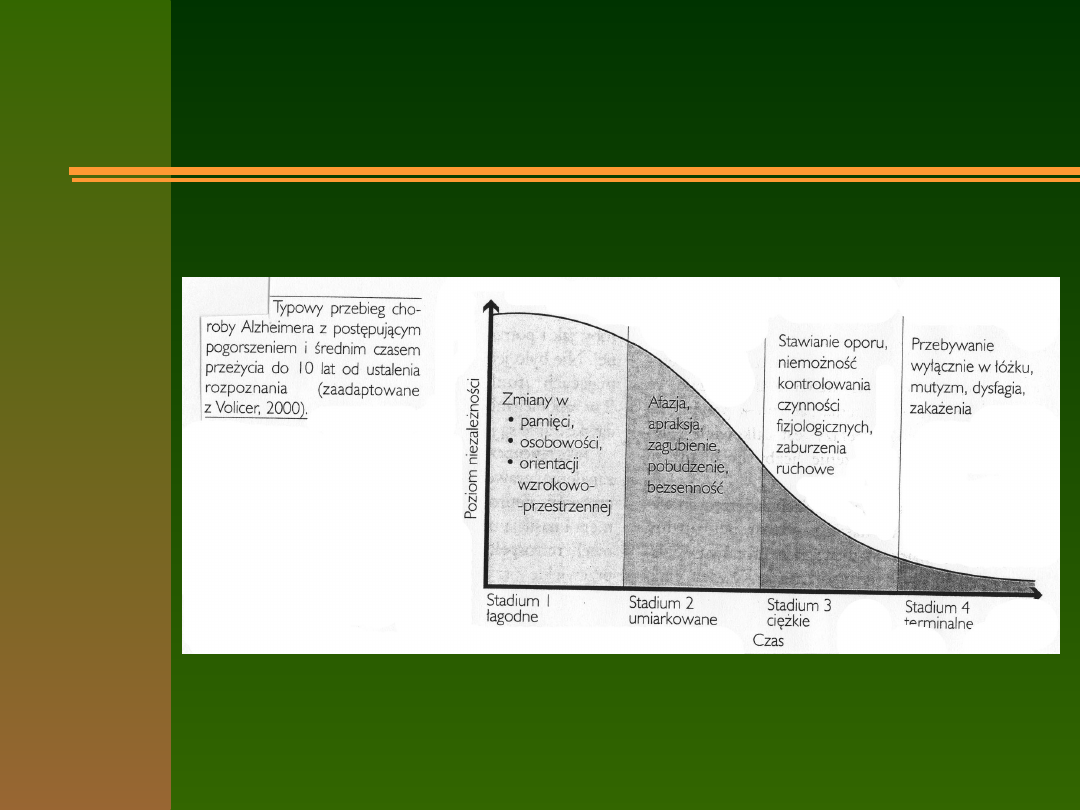
Przebieg CH.A.
Przebieg CH.A.
Przebieg CH.A.
Przebieg CH.A.

Kryteria diagnostyczne CH.A. wg. National
Kryteria diagnostyczne CH.A. wg. National
Institute of Neurological and Communicative
Institute of Neurological and Communicative
Disorders and Stroke (NINCDS) oraz Alzheimers
Disorders and Stroke (NINCDS) oraz Alzheimers
Disease and Related Disorders Association
Disease and Related Disorders Association
(ADRDA)
(ADRDA)
Kryteria diagnostyczne CH.A. wg. National
Kryteria diagnostyczne CH.A. wg. National
Institute of Neurological and Communicative
Institute of Neurological and Communicative
Disorders and Stroke (NINCDS) oraz Alzheimers
Disorders and Stroke (NINCDS) oraz Alzheimers
Disease and Related Disorders Association
Disease and Related Disorders Association
(ADRDA)
(ADRDA)
I.
I.
Kryteria kliniczne rozpoznawania
Kryteria kliniczne rozpoznawania
prawdopodobnej CH.A.
prawdopodobnej CH.A.
1.
1.
otępienie stwierdzane w badaniu
otępienie stwierdzane w badaniu
klinicznym i udokumentowane w
klinicznym i udokumentowane w
testach neuropsychologicznych
testach neuropsychologicznych
(MMSE, skala otępienia Blesseea)
(MMSE, skala otępienia Blesseea)
2.
2.
deficyty w zakresie 2 lub większej
deficyty w zakresie 2 lub większej
liczby funkcji poznawczych
liczby funkcji poznawczych
3.
3.
postępujące pogarszanie się pamięci i
postępujące pogarszanie się pamięci i
innych funkcji poznawczych
innych funkcji poznawczych
4.
4.
brak zaburzeń świadomości
brak zaburzeń świadomości
5.
5.
początek pomiędzy 40 a 90 r.ż.,
początek pomiędzy 40 a 90 r.ż.,
najczęściej po 65 r.ż.
najczęściej po 65 r.ż.
6.
6.
nieobecność ch. układowych i naczyń,
nieobecność ch. układowych i naczyń,
chorób mózgu, które mogą wpływać
chorób mózgu, które mogą wpływać
na postępujące deficyty poznawcze.
na postępujące deficyty poznawcze.
II.
II.
Rozpoznawanie
Rozpoznawanie
prawdopodobnej
prawdopodobnej
CH.A. jest
CH.A. jest
dodatkowo
dodatkowo
potwierdzone przez:
potwierdzone przez:
1.
1.
postępujące pogarszanie się
postępujące pogarszanie się
ogniskowych funkcji psychicznych i
ogniskowych funkcji psychicznych i
pojawienie się afazji, apraksji lub
pojawienie się afazji, apraksji lub
agnozji,
agnozji,
2.
2.
zaburzenia codziennego funkcjonowania
zaburzenia codziennego funkcjonowania
i zmiany zachowania
i zmiany zachowania
3.
3.
występowanie zaburzeń otępiennych w
występowanie zaburzeń otępiennych w
rodzinie zwłaszcza kiedy były
rodzinie zwłaszcza kiedy były
potwierdzo-ne badaniem
potwierdzo-ne badaniem
neuropatologicznym
neuropatologicznym
4.
4.
prawidłowy wynik badania płynu
prawidłowy wynik badania płynu
mózgowo – rdzeniowego, zapis
mózgowo – rdzeniowego, zapis
prawidłowy lub zmiany nieswoiste w
prawidłowy lub zmiany nieswoiste w
EEG, zanik mózgu w CT z progresją
EEG, zanik mózgu w CT z progresją
zmian potwierdzoną w kolejnych
zmian potwierdzoną w kolejnych
badaniach.
badaniach.
Kryteria diagnostyczne CH.A. wg. National Institute of
Kryteria diagnostyczne CH.A. wg. National Institute of
Neurological and Communicative Disorders and Stroke
Neurological and Communicative Disorders and Stroke
(NINCDS) oraz Alzheimers Disease and Related
(NINCDS) oraz Alzheimers Disease and Related
Disorders Association (ADRDA) – c.d.
Disorders Association (ADRDA) – c.d.
Kryteria diagnostyczne CH.A. wg. National Institute of
Kryteria diagnostyczne CH.A. wg. National Institute of
Neurological and Communicative Disorders and Stroke
Neurological and Communicative Disorders and Stroke
(NINCDS) oraz Alzheimers Disease and Related
(NINCDS) oraz Alzheimers Disease and Related
Disorders Association (ADRDA) – c.d.
Disorders Association (ADRDA) – c.d.
III.
III.
Objawy mogące wskazywać na
Objawy mogące wskazywać na
prawdopo-dobieństwo CH.A., po
prawdopo-dobieństwo CH.A., po
wykluczeniu innych przyczyn otępienia:
wykluczeniu innych przyczyn otępienia:
1.
1.
okresy stabilizacjist. klinicznego w
okresy stabilizacjist. klinicznego w
postępującym przebiegu choroby,
postępującym przebiegu choroby,
2.
2.
towarzyszące objawy: depresji, bezsenności,
towarzyszące objawy: depresji, bezsenności,
nietrzymania afektu, urojeń iluzji, omamów,
nietrzymania afektu, urojeń iluzji, omamów,
gwałtownych wybuchów emocjonalnych i
gwałtownych wybuchów emocjonalnych i
słownych, albo gwałtownych zachowań
słownych, albo gwałtownych zachowań
agresywnych, zaburzeń seksualnych, utraty
agresywnych, zaburzeń seksualnych, utraty
masy ciała,
masy ciała,
3.
3.
inne nieprawidłowości neurologiczne,
inne nieprawidłowości neurologiczne,
szczególnie w b. zaawansowanych
szczególnie w b. zaawansowanych
postaciach choroby obejmujące zaburzenia
postaciach choroby obejmujące zaburzenia
ruchowe – zwiększenia napięcia
ruchowe – zwiększenia napięcia
mięśniowego, mioklonie lub zaburzenia
mięśniowego, mioklonie lub zaburzenia
chodzenia,
chodzenia,
4.
4.
napady padaczkowe w zawansowanym
napady padaczkowe w zawansowanym
stadium choroby,
stadium choroby,
5.
5.
prawidłowy dla wieku obraz C.T.
prawidłowy dla wieku obraz C.T.
V.
V.
Objawy nasuwające wątpliwości co do
Objawy nasuwające wątpliwości co do
CH.A.
CH.A.
1.
1.
nagły udarowy poczatek
nagły udarowy poczatek
2.
2.
obecność ogniskowych objawów
obecność ogniskowych objawów
neurologicznych (niedowładu połowiczego,
neurologicznych (niedowładu połowiczego,
zaburzeń czucia, ubytków w polu widzenia,
zaburzeń czucia, ubytków w polu widzenia,
zaburzeń koordynacji występujących we
zaburzeń koordynacji występujących we
wczesnych okresach choroby.
wczesnych okresach choroby.
IV.
IV.
Rozpoznnie kliniczne możliwej CH.A.:
Rozpoznnie kliniczne możliwej CH.A.:
1.
1.
rozpoznanie otępienia po wykluczeniu innych ch.
rozpoznanie otępienia po wykluczeniu innych ch.
neurologicznych, psychicznych i
neurologicznych, psychicznych i
ogólnoustrojowych mogących być jego
ogólnoustrojowych mogących być jego
przyczyną,
przyczyną,
2.
2.
może być ustalone przy rozpoznaniu innych
może być ustalone przy rozpoznaniu innych
chorób mogących powodować otępienie, które
chorób mogących powodować otępienie, które
jednak tym razem nie są brane pod uwagę jako
jednak tym razem nie są brane pod uwagę jako
główna przyczyna z. otępiennego
główna przyczyna z. otępiennego
3.
3.
w badaniach naukowych w razie stopniowego
w badaniach naukowych w razie stopniowego
narastania znacznego deficytu jednej z funkcji
narastania znacznego deficytu jednej z funkcji
poznawczych przy braku innych możliwości do
poznawczych przy braku innych możliwości do
uznania przyczyn otępienia.
uznania przyczyn otępienia.
VI.
VI.
Kryteria rozpoznawania pewnej CH.A.:
Kryteria rozpoznawania pewnej CH.A.:
1.
1.
kliniczne kryteria prawdopodobnej CH.A. (I) oraz
kliniczne kryteria prawdopodobnej CH.A. (I) oraz
typowe zmiany histopotologiczne w materiale
typowe zmiany histopotologiczne w materiale
biologicznym lub autopsyjnym.
biologicznym lub autopsyjnym.
VII.
VII.
Klasyfikacja CH.A. do celów naukowo –
Klasyfikacja CH.A. do celów naukowo –
badawczych powinna uwzględniać
badawczych powinna uwzględniać
następujące podtypy choroby:
następujące podtypy choroby:
1.
1.
rodzinne występowanie
rodzinne występowanie
2.
2.
początek przed 65 r.ż.
początek przed 65 r.ż.
3.
3.
obecność trisomii 21 chromosomu
obecność trisomii 21 chromosomu
4.
4.
współwystępowanie choroby Parkinsona.
współwystępowanie choroby Parkinsona.

CH.A. – to postępująca choroba dotykająca ok. 47% osób w wieku
CH.A. – to postępująca choroba dotykająca ok. 47% osób w wieku
powyżej 85 lat. Postępujące zwyrodnienie jądra Meynerta powoduje
powyżej 85 lat. Postępujące zwyrodnienie jądra Meynerta powoduje
spadek aktywności acetylotransferazy cholinowej. Najnowsze
spadek aktywności acetylotransferazy cholinowej. Najnowsze
badania wykazują, że genetyczne predyspozycje do zachorowania
badania wykazują, że genetyczne predyspozycje do zachorowania
prawdopodobnie występują w 31% populacji ogólnej.
prawdopodobnie występują w 31% populacji ogólnej.
Pierwszym objawem choroby jest niemal zawsze nieznaczne
Pierwszym objawem choroby jest niemal zawsze nieznaczne
pogorszenie pamięci. Chorym często zdarza się odkładanie
pogorszenie pamięci. Chorym często zdarza się odkładanie
przedmiotów na niewłaściwe miejsca, zapominanie nazwisk, gubienie
przedmiotów na niewłaściwe miejsca, zapominanie nazwisk, gubienie
się w drodze do znanych miejsc, Wielu chorych we wczesnej fazie
się w drodze do znanych miejsc, Wielu chorych we wczesnej fazie
choroby traci powonienie.
choroby traci powonienie.
W miarę postępu choroby chorzy tracą zdolność samodzielnego
W miarę postępu choroby chorzy tracą zdolność samodzielnego
funkcjonowania, narasta dezorganizacja w czasie i w miejscu.
funkcjonowania, narasta dezorganizacja w czasie i w miejscu.
Istotnym problemem może się stać błądzenie. Chorzy przestają dbać
Istotnym problemem może się stać błądzenie. Chorzy przestają dbać
o siebie, tracą podstawowe umiejętności społeczne. Ubierają się
o siebie, tracą podstawowe umiejętności społeczne. Ubierają się
często nieodpowiednio do pory roku lub mylą bieliznę z odzieżą
często nieodpowiednio do pory roku lub mylą bieliznę z odzieżą
wierzchnią.
wierzchnią.
Stale pogarsza się pamięć krótkoterminowa, zapamiętywanie i
Stale pogarsza się pamięć krótkoterminowa, zapamiętywanie i
uwaga. Pogarsza się też umiejętność nazywania przedmiotów oraz
uwaga. Pogarsza się też umiejętność nazywania przedmiotów oraz
ogranicza się zasób słownictwa oraz zdolność formułowania pełnych
ogranicza się zasób słownictwa oraz zdolność formułowania pełnych
zdań.
zdań.

W późnym okresie
CH.A. obserwuje się zaburzenia ruchowe, takie
CH.A. obserwuje się zaburzenia ruchowe, takie
jak: słabość, sztywność i spastyczność mięśni, a także nietrzymanie
jak: słabość, sztywność i spastyczność mięśni, a także nietrzymanie
moczu, czasem drgawki. Czas trwania choroby może być różny, okres
moczu, czasem drgawki. Czas trwania choroby może być różny, okres
przeżycia waha się od 6 do 15 lat i więcej lat.
przeżycia waha się od 6 do 15 lat i więcej lat.
Do zaburzeń pamięci dołączają się już we wczesnych okresach
Do zaburzeń pamięci dołączają się już we wczesnych okresach
CH.A. zaburzenia osobowości, obserwowane u ok. 80% chorych.
CH.A. zaburzenia osobowości, obserwowane u ok. 80% chorych.
Nasilają się one w miarę narastania otępienia. Zaburzenia osobowości
Nasilają się one w miarę narastania otępienia. Zaburzenia osobowości
to min.:
to min.:
pogorszenie kontaktów interpersonalnych
pogorszenie kontaktów interpersonalnych
obniżenie aktywności
obniżenie aktywności
narastająca drażliwość
narastająca drażliwość
pogłębiający się smutek
pogłębiający się smutek
pojawienie się zachowań grubiańskich, przekornych,
pojawienie się zachowań grubiańskich, przekornych,
wypowiadanie gróźb popełnienia samobójstwa
wypowiadanie gróźb popełnienia samobójstwa
Wymienione objawy nie są swoiste, dlatego podstawowym
Wymienione objawy nie są swoiste, dlatego podstawowym
zadaniem diagnostycznym jest różnicowanie CH.A. z depresją. Depresja
zadaniem diagnostycznym jest różnicowanie CH.A. z depresją. Depresja
występuje (zwłaszcza we wczesnych stadiach CH.A.) u ok. 25% osób.
występuje (zwłaszcza we wczesnych stadiach CH.A.) u ok. 25% osób.
U ponad połowy chorych pojawiają się urojenia lub urojeniowa ocena
U ponad połowy chorych pojawiają się urojenia lub urojeniowa ocena
intencji otoczenia. Chorzy uskarżają się, że są okradani, że rodzina chce
intencji otoczenia. Chorzy uskarżają się, że są okradani, że rodzina chce
ich pozbawić majątku itp.
ich pozbawić majątku itp.
Możliwości powiązania między depresją a otępieniem
Możliwości powiązania między depresją a otępieniem
:
:
depresja może powodować obniżenie funkcji poznawczych
depresja może powodować obniżenie funkcji poznawczych
depresja bywa wczesnym objawem otępienia,
depresja bywa wczesnym objawem otępienia,
depresja i otępienie mogą współwystępować
depresja i otępienie mogą współwystępować
Najbardziej kłopotliwymi objawami CH.A. dla rodziny chorego są:
Najbardziej kłopotliwymi objawami CH.A. dla rodziny chorego są:
zachowanie agresywne
zachowanie agresywne
wędrowanie i zagubianie się (świadczy to o dezorientacji chorego)
wędrowanie i zagubianie się (świadczy to o dezorientacji chorego)
Chociaż obraz kliniczny CH.A. może być zmienny. Chorzy
Chociaż obraz kliniczny CH.A. może być zmienny. Chorzy
przechodzą od apatii do agresji słownej i fizycznej, a nastrój
przechodzą od apatii do agresji słownej i fizycznej, a nastrój
chorych może się zmieniać kilkakrotnie w ciągu doby.
chorych może się zmieniać kilkakrotnie w ciągu doby.
W późniejszych stadiach CH.A. występują zaburzenia snu,
W późniejszych stadiach CH.A. występują zaburzenia snu,
odżywiania (żarłoczność) i wiele innych.
odżywiania (żarłoczność) i wiele innych.
CH.A. ma charakter postępujący, chociaż zdarzają się okresy
CH.A. ma charakter postępujący, chociaż zdarzają się okresy
względnej stabilizacji.
względnej stabilizacji.

Zaburzenia depresyjne u osób w podeszłym wieku, chociaż są
Zaburzenia depresyjne u osób w podeszłym wieku, chociaż są
często obecne, to przeważnie pozostają nie rozpoznawane i nie
często obecne, to przeważnie pozostają nie rozpoznawane i nie
leczone. Ponadto wielu lekarzy zbyt często bierze depresję za
leczone. Ponadto wielu lekarzy zbyt często bierze depresję za
objaw starości, za normalną część procesu starzenia.
objaw starości, za normalną część procesu starzenia.
Należy pamiętać również, że osoby w podeszłym wieku
Należy pamiętać również, że osoby w podeszłym wieku
cierpiący na depresję przeważnie nie skarżą się na obniżenie
cierpiący na depresję przeważnie nie skarżą się na obniżenie
nastroju, ale raczej zgłaszają objawy mniej specyficzne
nastroju, ale raczej zgłaszają objawy mniej specyficzne
(bezsenność, osłabione łaknienie, nadmierną męczliwość itp.).
(bezsenność, osłabione łaknienie, nadmierną męczliwość itp.).
Nie leczenie depresji nie tylko powoduje obniżenie jakości
Nie leczenie depresji nie tylko powoduje obniżenie jakości
życia, ale także zwiększa ryzyko samobójstwa, powoduje
życia, ale także zwiększa ryzyko samobójstwa, powoduje
spadek sprawności psychofizycznej, oraz pogarsza przebieg
spadek sprawności psychofizycznej, oraz pogarsza przebieg
współwystępujących schorzeń, ponieważ pacjenci depresyjni
współwystępujących schorzeń, ponieważ pacjenci depresyjni
często nie przestrzegają zaleceń przyjmowania leków
często nie przestrzegają zaleceń przyjmowania leków
zaordynowanych im w leczeniu przewlekłych chorób
zaordynowanych im w leczeniu przewlekłych chorób
somatycznych.
somatycznych.

W praktyce klinicznej przydatna jest skala GDS
W praktyce klinicznej przydatna jest skala GDS
(Global Deteriration Scale)
(Global Deteriration Scale)
Barry’ego Reisberga
Barry’ego Reisberga
uwzględniająca
uwzględniająca
7 stadiów:
7 stadiów:
W praktyce klinicznej przydatna jest skala GDS
W praktyce klinicznej przydatna jest skala GDS
(Global Deteriration Scale)
(Global Deteriration Scale)
Barry’ego Reisberga
Barry’ego Reisberga
uwzględniająca
uwzględniająca
7 stadiów:
7 stadiów:
1)
Występują objawy behawioralne. Nie stwierdza się w badaniu zaburzeń pamięci, a
także sami chorzy zgłaszają skargi na zaburzenia pamięci.
2)
Skargi chorych na osłabienie pamięci )zapominanie miejsc położenia rzeczy często
używanych, imion, nazwisk osób dobrze znanych). Funkcjonowanie zawodowe i
społeczne nie jest upośledzone. Badaniem klinicznym też nie stwierdza się zaburzeń
pamięci.
3)
Występują wyraźne deficyty: chorzy gubią się w znanych sobie miejscach, mniejsza
sprawność zawodowa, trudności z przypominaniem imion i nazwisk dobrze znanych
osób, trudności w skupieniu uwagi i uczeniu się nazw i nazwisk. Zaburzenia pamięci
można już stwierdzić w dokładnym badaniu.
4)
W badaniu klinicznym stwierdza się wyraźny deficyt: upośledzona pamięć aktualnych,
niedawnych wydarzeń, zapominanie faktów z własnego życiorysu, trudności w
skupieniu uwagi (mylenie się przy odejmowaniu), trudności z prowadzeniem spraw
finansowych i podróżowaniem.
5)
Niezdolność do samodzielnej egzystencji, wymagana pomoc innych osób. Chory nie
jest w stanie przypomnieć sobie istotnych danych dotyczących obecnego życia, np.
adresu, nr. telefonu, imion najbliższych członków rodziny itp. Występuje dezorientacja
allopsychiczna.
6)
Zdarza się zapominanie imienia najbliższego opiekuna (żony, córki, syna). Wymaga
pomocy w codziennych czynnościach, zanieczyszcza się, nie orientuje się w znanym
sobie terenie. Zakłócenie rytmu dobowego (aktywni w nocy, zasypiają w dzień)
Następują zmiany w sferze osobowości i emocji.
7)
Stadium schyłkowe – chory traci wszelkie umiejętności werbalne. )praktycznie
wypowiada pojedyncze wyrazy). Utrata podstawowych umiejętności motorycznych.
Pojawiają się objawy ogniskowe.

Rozpoznawanie CH.A.
Rozpoznawanie CH.A.
nie jest możliwe bez udziału psychologa
nie jest możliwe bez udziału psychologa
klinicznego a zwłaszcza neuropsychologa – pozwala na bardzo
klinicznego a zwłaszcza neuropsychologa – pozwala na bardzo
precyzyjną ocenę utraty poszczególnych funkcji poznawczych.
precyzyjną ocenę utraty poszczególnych funkcji poznawczych.
Badania neuroobrazowe CT i MR. Jednak do rozpoznania CH.A. nie
Badania neuroobrazowe CT i MR. Jednak do rozpoznania CH.A. nie
wystarcza potwierdzenie istnienia zaniku mózgu. Jednak te badania są
wystarcza potwierdzenie istnienia zaniku mózgu. Jednak te badania są
niezbędne w pierwszym ok. diagnozowania , kiedy należy wykluczyć ew.
niezbędne w pierwszym ok. diagnozowania , kiedy należy wykluczyć ew.
inne schorzenia (guz mózgu, przewlekły krwiak, i inne choroby o.u.n.).
inne schorzenia (guz mózgu, przewlekły krwiak, i inne choroby o.u.n.).
W różnicowaniu otępienia typu Alzheimera z otępieniem
W różnicowaniu otępienia typu Alzheimera z otępieniem
naczyniopochodnym służą: tomografia komputerowa pojedynczych
naczyniopochodnym służą: tomografia komputerowa pojedynczych
fotonów – SPECT oraz pozytronowa tomografia emisyjna – PET.
fotonów – SPECT oraz pozytronowa tomografia emisyjna – PET.
Badanie EEG – jest mało swoiste. Jest b. przydatna w zaawansowanych
Badanie EEG – jest mało swoiste. Jest b. przydatna w zaawansowanych
stadiach CH.A.
stadiach CH.A.
Badanie laboratoryjne – na razie brak biologicznych wskaźników
Badanie laboratoryjne – na razie brak biologicznych wskaźników
diagnostycznych CH.A.
diagnostycznych CH.A.
Badania te służą wykluczeniu lub potwierdzeniu czynników
Badania te służą wykluczeniu lub potwierdzeniu czynników
etiologicznych innych schorzeń o.u.n., niż proces pierwotnie
etiologicznych innych schorzeń o.u.n., niż proces pierwotnie
zwyrodnieniowy (oznaczanie stężenia Vit. B
zwyrodnieniowy (oznaczanie stężenia Vit. B
12,
12,
hormonów tarczycy,
hormonów tarczycy,
badanie pł. mózgowo – rdzeniowego)
badanie pł. mózgowo – rdzeniowego)
Etiologia i patogeneza
Etiologia i patogeneza
CH.A.
CH.A.
Etiologia i patogeneza
Etiologia i patogeneza
CH.A.
CH.A.
Biorąc pod uwagę „wątpliwości” co do jednolitości nozologicznej pojęcia CH.A., należy
Biorąc pod uwagę „wątpliwości” co do jednolitości nozologicznej pojęcia CH.A., należy
raczej mówić o etiologii i patogenezie zespołów otępiennych typu Alzheimera.
raczej mówić o etiologii i patogenezie zespołów otępiennych typu Alzheimera.
Wszyscy naukowcy są raczej zgodni, że CH.A. to polietiologiczna, a więc
Wszyscy naukowcy są raczej zgodni, że CH.A. to polietiologiczna, a więc
niehomogenna grupa zaburzeń
niehomogenna grupa zaburzeń
Czynniki ryzyka otępienia typu Alzheimera
Czynniki ryzyka otępienia typu Alzheimera
Czynniki pewne
Czynniki pewne
Czynniki
Czynniki
prawdopodobne
prawdopodobne
Inne czynniki
Inne czynniki
•
wiek
•
z. Downa
•
obciążenie dziedziczne
•
genotyp APOE4
•
płeć żeńska
•
przebyte urazy głowy (ale w
połączeniu z innymi
czynnikami)
•
czynniki naczyniowe
•
obciążenie dziedziczne
chorobą
Downa
•
skojarzone z wiekiem
zaburzenia pamięci
•
depresja (szczególnie
wówczas, kiedy występuje u
osób z APOE4)
•
alkohol
•
wykształcenie (niskie)
•
metale (glin)
•
wirus Herpes Simplex typu I

Czynniki genetyczne
Czynniki genetyczne
Czynniki genetyczne
Czynniki genetyczne
Wg aktualnej wiedzy, jednym z najistotniejszych czynników ryzyka
Wg aktualnej wiedzy, jednym z najistotniejszych czynników ryzyka
wystąpienia otępienia t. Alzheimera jest obecność jednego z alleli genu APOE
wystąpienia otępienia t. Alzheimera jest obecność jednego z alleli genu APOE
umiejscowionego na 19 chromosomie.
umiejscowionego na 19 chromosomie.
Kodowana przez ten gen apolipoproteina E (ApoE) bierze udział w transporcie
Kodowana przez ten gen apolipoproteina E (ApoE) bierze udział w transporcie
cholesterolu. Występuje w 3 izoformach. ApoE-2, 3, 4, kodowanych przez trzy
cholesterolu. Występuje w 3 izoformach. ApoE-2, 3, 4, kodowanych przez trzy
odpowiadające im allele. Szczególne znaczenie ma ApoE 4 i stwierdzono ją u
odpowiadające im allele. Szczególne znaczenie ma ApoE 4 i stwierdzono ją u
52% osób cierpiących na CH.A., podczas gdy w gr. kontrolnej tylko 16%.
52% osób cierpiących na CH.A., podczas gdy w gr. kontrolnej tylko 16%.
Współczesne osiągnięcia genetyki i biologii molekularnej dowodzą, że CH.A.
Współczesne osiągnięcia genetyki i biologii molekularnej dowodzą, że CH.A.
jest zaburzeniem genetycznym heterogennym.
jest zaburzeniem genetycznym heterogennym.
Obecnie raczej nie ma wątpliwości, że żaden z cz. r. (pewnych czy
Obecnie raczej nie ma wątpliwości, że żaden z cz. r. (pewnych czy
prawdopodobnych) nie wywołuje choroby samodzielnie. Wydaje się, że
prawdopodobnych) nie wywołuje choroby samodzielnie. Wydaje się, że
dopiero ich skojarzenie i naładowanie się zwiększa możliwość zachorowania.
dopiero ich skojarzenie i naładowanie się zwiększa możliwość zachorowania.
Jedną z cech neuropatologicznych CH.A. jest odkładanie się złogów peptydu
Jedną z cech neuropatologicznych CH.A. jest odkładanie się złogów peptydu
-amyloidu w korze mózgowej i n.n. tętniczych, żylnych i włosowatych
-amyloidu w korze mózgowej i n.n. tętniczych, żylnych i włosowatych
(defekt genu w obrębie chromosomu 21) – wczesna postać CH.A. ok. 40 r.ż.
(defekt genu w obrębie chromosomu 21) – wczesna postać CH.A. ok. 40 r.ż.
Jedna z hipotez wyjaśniających mechanizm neurotoksycznego działania
Jedna z hipotez wyjaśniających mechanizm neurotoksycznego działania
-amyloidu zakłada indukowanie przez niego śmierci neuronalnej w wyniku
-amyloidu zakłada indukowanie przez niego śmierci neuronalnej w wyniku
apoptozy.
apoptozy.

Koncepcje
Koncepcje
neuroprzekaźnikowe
neuroprzekaźnikowe
Koncepcje
Koncepcje
neuroprzekaźnikowe
neuroprzekaźnikowe
W CH.A. występują zmiany w systemach neuroprzeka-
W CH.A. występują zmiany w systemach neuroprzeka-
źnikowych, a zwłaszcza układach:
źnikowych, a zwłaszcza układach:
cholinergicznym
cholinergicznym
glutaminergicznym
glutaminergicznym
serotoninowym
serotoninowym
gabaergicznym
gabaergicznym
dopaminowym
dopaminowym
i innych
i innych
W CH.A. uszkodzeniu ulegają neurony znajdujące się w
W CH.A. uszkodzeniu ulegają neurony znajdujące się w
jądrze Meynerta i w sąsiadującej z nim przegrodzie.
jądrze Meynerta i w sąsiadującej z nim przegrodzie.
Wiadomo, że te neurony są podstawowym źródłem
Wiadomo, że te neurony są podstawowym źródłem
unerwienia cholinergicznego kory mózgu i hipokampa.
unerwienia cholinergicznego kory mózgu i hipokampa.
Defekt ten powoduje upośledzenie neuroprzekaźnictwa
Defekt ten powoduje upośledzenie neuroprzekaźnictwa
cholinergicznego w wymienionych strukturach.
cholinergicznego w wymienionych strukturach.

Rola białka tau
Rola białka tau
Jego rola nie została do końca wyjaśniona w etiopatogenezie CH.A. Przy obecnym
Jego rola nie została do końca wyjaśniona w etiopatogenezie CH.A. Przy obecnym
stanie wiedzy stężenie białka tau w płynie mózgowo – rdzeniowym nie może
stanie wiedzy stężenie białka tau w płynie mózgowo – rdzeniowym nie może
służyć za wskaźnik diagnostyczny CH.A.
służyć za wskaźnik diagnostyczny CH.A.
Teoria wolnorodnikowa
Teoria wolnorodnikowa
Jest jedną ze starszych koncepcji zakładająca, że wolne rodniki wpływają na
Jest jedną ze starszych koncepcji zakładająca, że wolne rodniki wpływają na
proces starzenia. Wykazywano zależność liniową między aktywnością
proces starzenia. Wykazywano zależność liniową między aktywnością
nadtlenkowej dysmutazy (jeden z enzymów inaktywujących wolne rodniki), a
nadtlenkowej dysmutazy (jeden z enzymów inaktywujących wolne rodniki), a
maksymalną długością życia w obrębie gatunku. Wolne rodniki powstają we
maksymalną długością życia w obrębie gatunku. Wolne rodniki powstają we
wszystkich komórkach w następstwie reakcji oksydoredukcyjnych i są następnie
wszystkich komórkach w następstwie reakcji oksydoredukcyjnych i są następnie
inaktywowane przez tzw. wymiatacze wolnych rodników, do których należą min.
inaktywowane przez tzw. wymiatacze wolnych rodników, do których należą min.
wit. E.
wit. E.
Wykazano, że wolne rodniki mogą uczestniczyć również w powstawaniu innych
Wykazano, że wolne rodniki mogą uczestniczyć również w powstawaniu innych
chorób (ch. nowotworowe, miażdżyca, marskość wątroby, cukrzyca, ch.
chorób (ch. nowotworowe, miażdżyca, marskość wątroby, cukrzyca, ch.
Parkinsona i CH.A.)
Parkinsona i CH.A.)
Koncepcja wpływu wolnych rodników na CH.A. jest związana z obecnością glinu w
Koncepcja wpływu wolnych rodników na CH.A. jest związana z obecnością glinu w
płytkach starczych i kłębkach neurofibrylarnych. Glin może przyspieszać i ułatwiać
płytkach starczych i kłębkach neurofibrylarnych. Glin może przyspieszać i ułatwiać
utlenianie lipidów bł. komórkowej neuronów, doprowadzając do ich zniszczenia.
utlenianie lipidów bł. komórkowej neuronów, doprowadzając do ich zniszczenia.

Leczenie
Leczenie
Leczenie
Leczenie
Z metod farmakologicznych dominują leki wpływające na układ
Z metod farmakologicznych dominują leki wpływające na układ
cholinergiczny, a szczególnie inhibitory acetylocholinoesterazy:
cholinergiczny, a szczególnie inhibitory acetylocholinoesterazy:
takryna
takryna
donepezyl (aricept)
donepezyl (aricept)
rywastygmina (exelon)
rywastygmina (exelon)
leki zarejestrowane w Polsce
leki zarejestrowane w Polsce
galantamina (reminyl)
galantamina (reminyl)
Zarejestrowany niedawno lek: memantyna (ebixa).
Jest antagonistą receptora kw. N-metylo-D-asparginowego.
Blokuje eekty patologiczne zwiększonego stężenia glutaminianu, które mogą
prowadzić do zaburzenia czynności neuronów.
Doświadczenie kliniczne skłania raczej do umiarkowanego optymizmu w
ocenie skuteczności leków nootropowych (piracetam, pirytynol, nicergolina,
meklofenoksat, alkaloidy sporyszu, cynaryzyna, fluwaryryna), poprawiających
przepływ i metabolizm mózgowy.
Ponadto w leczeniu osób z CH.A. stosuje się leki psychotropowe o
działaniu objawowym w przypadku występowania powikłań psychotycznych,
depresyjnych i zaburzeń zachowania. Poza leczeniem farmakologicznym istotne
rola przypada troskliwej opiece ze strony otoczenia.

Zaburzenia współistniejące
Zaburzenia współistniejące
Zaburzenia współistniejące
Zaburzenia współistniejące
Zaostrzenie w przebiegu innych chorób i zaburzeń,
zmiany w otoczeniu chorego oraz zakażenie to
najczęstsze przyczyny pogorszenia funkcji poznawczych i
funkcjonowania chorej osoby z otępieniem.
Niewłaściwe leczenie może spowodować trwałe
pogorszenie czynności poznawczych.
Zaleca się:
Zaleca się:
nie podawanie leków (nasennych, cholinolitycznych,
inhibitorów H
2
). Z leków nasennych zalecany jest
trazodon
dbanie o spokojne otoczenie chorego i stały lub rzadko
zmienny personel
regularna aktywność fizyczna w ciągu dnia
ograniczenie do niezbędnego minimum zakładania
cewnika Foleya i podawania płynów drogą pozajelitową.

Postępowanie w zaburzeniach
Postępowanie w zaburzeniach
zachowania
zachowania
Postępowanie w zaburzeniach
Postępowanie w zaburzeniach
zachowania
zachowania
Interwencje socjalne i środowiskowe w celu
Interwencje socjalne i środowiskowe w celu
łagodzenia napięć i stresu:
łagodzenia napięć i stresu:
o
muzykoterapia (muzyka klasyczna), zmniejsza
agresję, pobudzenie i lęk oraz podtrzymuje
pozytywne spojrzenie na świat
o
terapia ruchem (tańce) korzystnie wpływa na
orientację i zdolność wyrażania siebie
o
ćwiczenia fizyczne poprawiają funkcje poznawcze
jak i ogólne samopoczucie
o
delikatny masaż czy nawet samo dotykanie dłońmi
może działać uspokajająco

Poważnym problemem
Poważnym problemem
jest skłonność chorych z CH.A. do
jest skłonność chorych z CH.A. do
wędrowania czego skutkiem może być doznanie urazu lub
wędrowania czego skutkiem może być doznanie urazu lub
zagubienie się.
zagubienie się.
Stawianie ograniczeń może nasilać pobudzenie i agresję
Stawianie ograniczeń może nasilać pobudzenie i agresję
wędrujących pacjentów.
wędrujących pacjentów.
Opiekujący się chorym przebywającym w domu powinni kilka
Opiekujący się chorym przebywającym w domu powinni kilka
razy w ciągu doby przeprowadzać ćwiczenia ruchowe i zachęcać
razy w ciągu doby przeprowadzać ćwiczenia ruchowe i zachęcać
także do umiarkowanej aktywności w przerwach między
także do umiarkowanej aktywności w przerwach między
ćwiczeniami.
ćwiczeniami.
każdy pacjent z CH.A. i skłonnością do wędrowania powinien
każdy pacjent z CH.A. i skłonnością do wędrowania powinien
nosić bransoletkę identyfikacyjną z adresem.
nosić bransoletkę identyfikacyjną z adresem.
Stosowanie neuroleptyków powinno mieć miejsce u chorych z
Stosowanie neuroleptyków powinno mieć miejsce u chorych z
nasilonymi objawami psychotycznymi (risperidon lub olanzapina)
nasilonymi objawami psychotycznymi (risperidon lub olanzapina)
rzadziej dają objawy niepożądane. Zaczynać od małych dawek i
rzadziej dają objawy niepożądane. Zaczynać od małych dawek i
b. wolno je podwyższać w zależności od efektu terapeutycznego.
b. wolno je podwyższać w zależności od efektu terapeutycznego.
Po zmniejszeniu się objawów psychotycznych zmniejszyć dawkę.
Po zmniejszeniu się objawów psychotycznych zmniejszyć dawkę.

Środki wspomagające
Środki wspomagające
Środki wspomagające
Środki wspomagające
Mężczyźni z CH.A. nadmiernie pobudzeni seksualnie
mogą dobrze reagować na estrogeny
Chorzy z dominującym lękiem – dobrze reagują na
–adrenolityki lub niskie dawki leków p/lękowych
(lorazepam, oxazepam). Niekiedy użyteczny może być
buspiron.
Przy zachowaniach agresywnych, skuteczna może być
karbamazepina
Trazodon w małych dawkach może też być stosowany
w stanach pobudzenia i niepokoju
W przypadku depresji (często towarzyszy otępienie)
zwłaszcza gdy pacjent jest apatyczny czy płaczliwy
wskazane są leki p/depresyjne (sertalina, paroksetyna).
należy unikać TLPD z powodu ich działania
cholinolitycznego i wąskiego okna terapeutycznego.

Otępienie czołowo – skroniowe
Otępienie czołowo – skroniowe
– Choroba PICKA
– Choroba PICKA
Otępienie czołowo – skroniowe
Otępienie czołowo – skroniowe
– Choroba PICKA
– Choroba PICKA
Ta postać otępienia występuje znacznie rzadziej, niż CH.A. i z
reguły pojawia się w młodszym wieku (pomiędzy 40 a 65 r.ż.). Zaniki
obejmują zarówno istotę białą, jak i szarą mózgu i dotyczą zwłaszcza
okolicy czołowej i skroniowej.
Chociaż na podstawie obserwacji zachowania zespół ten jest trudny do
odróżnienia od CH.A., jednak charakterystyczna jest grupa objawów
zwana
zespołem Klüvera – Bucy’ego - są to: tępy afekt, wyraźny brak
przeżywania emocji, brak poczucia strachu, dziwaczne upodobania
jedzeniowe (np. chory odżywia się wyłącznie rybami ok. gatunku i
kefirem), bezczynność, nasilenie odruchów ssania i chwytnych oraz
próby poznawania otoczenia przy pomocy wkładania sobie różnych
przemiotów do ust.
Utrata pamięci, akalkulia (niezdolność liczenia), zaburzenia
orientacji przestrzennej rozwijają się z reguły później niż CH.A.
Z kolei zaburzenia osobowości mogą pojawić się wcześniej. Choroba
postępuje gwałtownie i trwa zazwyczaj od 2 do 7 lat.

Otępienie wielozawałowe
Otępienie wielozawałowe
(naczyniopochodne)
(naczyniopochodne)
Otępienie wielozawałowe
Otępienie wielozawałowe
(naczyniopochodne)
(naczyniopochodne)
ICD-10 uwzględnia kilka kategorii
ICD-10 uwzględnia kilka kategorii
diagnostycznych
diagnostycznych
otępienie naczyniowe o ostrym początku
otępienie naczyniowe o ostrym początku
otępienie naczyniowe wielozawałowe
otępienie naczyniowe wielozawałowe
otępienie naczyniowe nieokreślone
otępienie naczyniowe nieokreślone
DSM-IV klasyfikuje zespoły otępienne
DSM-IV klasyfikuje zespoły otępienne
naczyniowe
naczyniowe
:
:
otępienie naczyniowe niepowikłane
otępienie naczyniowe niepowikłane
otępienie naczyniowe z zaburzeniami świadomości
otępienie naczyniowe z zaburzeniami świadomości
otępienie naczyniowe z urojeniami
otępienie naczyniowe z urojeniami
otępienie naczyniowe z zaburzeniami nastroju
otępienie naczyniowe z zaburzeniami nastroju

Otępienie wielozawałowe
Otępienie wielozawałowe
Otępienie wielozawałowe
Otępienie wielozawałowe
Główną rolę w etiopatogenezie O.W. odgrywają liczne drobne zawały (zatory)
Główną rolę w etiopatogenezie O.W. odgrywają liczne drobne zawały (zatory)
mózgu. Należy zaznaczyć, że nie wszystkie zawały muszą prowadzić do
mózgu. Należy zaznaczyć, że nie wszystkie zawały muszą prowadzić do
otępienia. Zaobserwowano, że gdy zostanie uszkodzona mniej niż 50 ml tk.
otępienia. Zaobserwowano, że gdy zostanie uszkodzona mniej niż 50 ml tk.
mózgowej, nie dochodzi do otępienia.
mózgowej, nie dochodzi do otępienia.
Wśród czynników zwiększających ryzyko zachorowania na miażdżycę
Wśród czynników zwiększających ryzyko zachorowania na miażdżycę
wyróżnia się:
wyróżnia się:
przewlekłe nadciśnienie tętnicze
przewlekłe nadciśnienie tętnicze
otyłość
otyłość
cukrzycę
cukrzycę
nadużywanie alkoholu
nadużywanie alkoholu
palenie papierosów
palenie papierosów
zwiększone stężenie cholesterolu
zwiększone stężenie cholesterolu
stresy fizyczny i psychiczny
stresy fizyczny i psychiczny
Znacząca rola przypada uwarunkowaniom genetycznym. Przebycie jednego
Znacząca rola przypada uwarunkowaniom genetycznym. Przebycie jednego
udaru niedokrwiennego rzadko bywa przyczyną powstania otępienia. Jednak
udaru niedokrwiennego rzadko bywa przyczyną powstania otępienia. Jednak
nawracające incydenty udarowe znacznie zwiększają stopień ryzyka
nawracające incydenty udarowe znacznie zwiększają stopień ryzyka
powstawania otępienia wielozawałowego.
powstawania otępienia wielozawałowego.
Otępienie wielozawałowe (dawna nazwa – otępienie miażdżycowe)
Otępienie wielozawałowe (dawna nazwa – otępienie miażdżycowe)

W obrazie klinicznym otępienia naczyniopochodnego
W obrazie klinicznym otępienia naczyniopochodnego
charakterystyczne jest:
charakterystyczne jest:
nagłe wystąpienie objawów otępiennych
nagłe wystąpienie objawów otępiennych
wyraźny związek czasowy z przebytym kolejnym udarem
wyraźny związek czasowy z przebytym kolejnym udarem
zaburzenia pamięci i innych funkcji poznawczych narastają skokowo
zaburzenia pamięci i innych funkcji poznawczych narastają skokowo
otępienie wykazuje falujący przebieg, z krótkimi okresami poprawy i
otępienie wykazuje falujący przebieg, z krótkimi okresami poprawy i
ponownego pogorszenia
ponownego pogorszenia
objawom otępiennym towarzyszą neurologiczne objawy ogniskowe
objawom otępiennym towarzyszą neurologiczne objawy ogniskowe
wywołane udarem: niedowład, zaburzenia chodu, zaburzenia
wywołane udarem: niedowład, zaburzenia chodu, zaburzenia
zwieraczy, objawy rzekomonerwicowe
zwieraczy, objawy rzekomonerwicowe
Choroba występuje zazwyczaj u osób z nieleczonym lub słabo
Choroba występuje zazwyczaj u osób z nieleczonym lub słabo
kontrolowanym nadciśnieniem tętniczym, szczególnie jeżeli
kontrolowanym nadciśnieniem tętniczym, szczególnie jeżeli
współwystępuje cukrzyca. Badanie MR jest bardzo czułą metodą
współwystępuje cukrzyca. Badanie MR jest bardzo czułą metodą
wykrywającą zmiany w mózgu i pozwala na ocenę rozległości zmian
wykrywającą zmiany w mózgu i pozwala na ocenę rozległości zmian
w mózgu.
w mózgu.
Obraz kliniczny O.W. zależy od rozległości i lokalizacji zmian w
Obraz kliniczny O.W. zależy od rozległości i lokalizacji zmian w
mózgu i jest podobny do otępienia t. Alzheimera. Charakteryzuje
mózgu i jest podobny do otępienia t. Alzheimera. Charakteryzuje
się jednak inną dynamiką.
się jednak inną dynamiką.
Wyróżnia się dwa typy O.W.
Wyróżnia się dwa typy O.W.
I obserwuje się narastanie otępienia w miarę kolejnych
I obserwuje się narastanie otępienia w miarę kolejnych
„zaostrzeń” (udarów) – przebieg skokowy. ich wyrazem są
„zaostrzeń” (udarów) – przebieg skokowy. ich wyrazem są
zaburzenia świadomości oraz objawy ogniskowe o charakterze
zaburzenia świadomości oraz objawy ogniskowe o charakterze
lakunarnym.
lakunarnym.
II nie obserwuje się nagłych pogorszeń, lecz stopniową progresję
II nie obserwuje się nagłych pogorszeń, lecz stopniową progresję
otępienia. Rzadko występują objawy ogniskowe.
otępienia. Rzadko występują objawy ogniskowe.

Leczenie O.W.
Leczenie O.W.
Leczenie O.W.
Leczenie O.W.
Wg najnowszych zaleceń leczenie powinno być stosowane we
Wg najnowszych zaleceń leczenie powinno być stosowane we
współpracy z neurologami.
współpracy z neurologami.
Leczenie:
Leczenie:
trombolityczne, przeciwzakrzepowe, antyagregacyjne i
trombolityczne, przeciwzakrzepowe, antyagregacyjne i
neuroprotekcyjne – ukierunkowane na poprawę metabolizmu i
neuroprotekcyjne – ukierunkowane na poprawę metabolizmu i
przepływu mózgowego na poziomie mikrokrążenia.
przepływu mózgowego na poziomie mikrokrążenia.
Leczenie powinno być nakierowane na poprawę funkcji poznawczych
Leczenie powinno być nakierowane na poprawę funkcji poznawczych
(leki nootropowe i prokognitywne) oraz oddziaływanie profilaktyczne.
(leki nootropowe i prokognitywne) oraz oddziaływanie profilaktyczne.
W terapii O.W. popełnia się błędy, a jednym z nich jest polipragmazja.
W terapii O.W. popełnia się błędy, a jednym z nich jest polipragmazja.
Na rynku farmaceutycznym jest ok.. 200 preparatów, jednak nie
Na rynku farmaceutycznym jest ok.. 200 preparatów, jednak nie
wszystkie wcześniej przeszły poprawne metodologicznie badania
wszystkie wcześniej przeszły poprawne metodologicznie badania
kliniczne.
kliniczne.
Choroba Parkinsona
Choroba Parkinsona
Choroba Parkinsona
Choroba Parkinsona
Jest chorobą zwyrodnieniową o nieznanej etiologii, rozpoczynająca się
Jest chorobą zwyrodnieniową o nieznanej etiologii, rozpoczynająca się
zwykle w dość późnym wieku. Uważa się, że zostaje wywołana niedoborem
zwykle w dość późnym wieku. Uważa się, że zostaje wywołana niedoborem
dopaminy w istocie czarnej mózgu.
dopaminy w istocie czarnej mózgu.
Od samoistnej, czyli pierwotnej CH.P. odróżnia się wtórne zespoły
Od samoistnej, czyli pierwotnej CH.P. odróżnia się wtórne zespoły
parkinsonowskie po zapaleniu mózgu, po zatruciach i lekach
parkinsonowskie po zapaleniu mózgu, po zatruciach i lekach
neuroleptycznych, w przebiegu miażdżycy naczyń mózgowych itd.
neuroleptycznych, w przebiegu miażdżycy naczyń mózgowych itd.
Do typowych objawów należą:
Do typowych objawów należą:
drżenie spoczynkowe
drżenie spoczynkowe
powłóczysty chód
powłóczysty chód
amimiczny wyraz twarzy
amimiczny wyraz twarzy
sztywność
sztywność
zgarbiona postawa ciała
zgarbiona postawa ciała
uogólnione spowolnienie psychoruchowe
uogólnione spowolnienie psychoruchowe
U wielu chorych mogą występować problemy okulistyczne jak:
U wielu chorych mogą występować problemy okulistyczne jak:
porażenie skojarzonego spojrzenia do przodu, zaburzenia ruchów powiek
porażenie skojarzonego spojrzenia do przodu, zaburzenia ruchów powiek
(opadanie, podciągnięcie, kurcz powiek i zmniejszenie częstości
(opadanie, podciągnięcie, kurcz powiek i zmniejszenie częstości
spontanicznego mrugania). Łatwym do uchwycenia objawem tej choroby jest
spontanicznego mrugania). Łatwym do uchwycenia objawem tej choroby jest
mikrografia.
mikrografia.

CH.P. – bardzo często towarzyszy depresja, której rozpoznanie i
CH.P. – bardzo często towarzyszy depresja, której rozpoznanie i
leczenie ma b. istotne znaczenie dla leczenia choroby podstawowej.
leczenie ma b. istotne znaczenie dla leczenia choroby podstawowej.
Objawy depresji występują u ok.. 40 – 50% osób z CH.P. i niekorzystnie
Objawy depresji występują u ok.. 40 – 50% osób z CH.P. i niekorzystnie
wpływają na jakość ich życia.
wpływają na jakość ich życia.
U niektórych chorych, gdzie CH.P. trwa przynajmniej 10 lat rozwijać się
U niektórych chorych, gdzie CH.P. trwa przynajmniej 10 lat rozwijać się
może otępienie typu Alzheimera.
może otępienie typu Alzheimera.
Zdarzają się też powikłania zespołami psychotycznymi (urojeniowymi i
Zdarzają się też powikłania zespołami psychotycznymi (urojeniowymi i
organicznymi halucynozami).
organicznymi halucynozami).
Leczenie:
Leczenie:
Ma charakter objawowy. Stosuje się leki p/parkinsonowskie
Ma charakter objawowy. Stosuje się leki p/parkinsonowskie
(antycholinergiczne) i zwiększające aktywność receptora
(antycholinergiczne) i zwiększające aktywność receptora
dopaminergicznego (L-dopa). Należy pamiętać, że leki p/depresyjne
dopaminergicznego (L-dopa). Należy pamiętać, że leki p/depresyjne
mogą wchodzić w interakcję z selegiliną, powodując z. serotoninowy.
mogą wchodzić w interakcję z selegiliną, powodując z. serotoninowy.
Rokowanie jest niepomyślne z uwagi na postępujący charakter
Rokowanie jest niepomyślne z uwagi na postępujący charakter
choroby.
choroby.

Choroba Huntingtona
Choroba Huntingtona
Choroba Huntingtona
Choroba Huntingtona
Jest chorobą zwyrodnieniową mózgu uwarunkowaną genetycznie.
Jest chorobą zwyrodnieniową mózgu uwarunkowaną genetycznie.
Charakteryzuje się głębokim otępieniem i choreoatetozą. Objawy CH.H.
Charakteryzuje się głębokim otępieniem i choreoatetozą. Objawy CH.H.
pojawiają się najczęściej pomiędzy 30-40 r.ż., to opisywane są przypadki
pojawiają się najczęściej pomiędzy 30-40 r.ż., to opisywane są przypadki
zachorowania w młodszym wieku. W 28% przypadków choroba zaczyna się
zachorowania w młodszym wieku. W 28% przypadków choroba zaczyna się
po 50 r.ż.
po 50 r.ż.
W początkowym okresie choroby pacjenci często stają się bardzo krytyczni
W początkowym okresie choroby pacjenci często stają się bardzo krytyczni
wobec otoczenia, podejrzliwi, ekscentryczni i impulsywni. Niekiedy napady
wobec otoczenia, podejrzliwi, ekscentryczni i impulsywni. Niekiedy napady
złości mogą przechodzić w przygnębienie. Zaburzenia motoryczne ujawniają
złości mogą przechodzić w przygnębienie. Zaburzenia motoryczne ujawniają
się początkowo pod postacią niepokoju ruchowego i manipulacyjnego, które
się początkowo pod postacią niepokoju ruchowego i manipulacyjnego, które
chorzy usiłują ukryć pod pozorami sensownej aktywności. Zaburzenia te
chorzy usiłują ukryć pod pozorami sensownej aktywności. Zaburzenia te
narastają aż do wystąpienia ruchów pląsawiczych, a w późniejszym ok..
narastają aż do wystąpienia ruchów pląsawiczych, a w późniejszym ok..
choroby – przede wszystkim ruchów atetotycznych. Z biegiem czasu ruchy
choroby – przede wszystkim ruchów atetotycznych. Z biegiem czasu ruchy
mimowolne ogarniają wszystkie mięśnie ciała, co ułatwia rozpoznanie.
mimowolne ogarniają wszystkie mięśnie ciała, co ułatwia rozpoznanie.
Nierzadkie są w przebiegu CH.H. napady padaczkowe. U większości chorych
Nierzadkie są w przebiegu CH.H. napady padaczkowe. U większości chorych
przeważa nastrój euforyczny, chociaż niektórzy chorzy są przygnębieni oraz
przeważa nastrój euforyczny, chociaż niektórzy chorzy są przygnębieni oraz
zdarzają się przypadki depresji ze skłonnościami samobójczymi. Niektórzy
zdarzają się przypadki depresji ze skłonnościami samobójczymi. Niektórzy
pacjenci zachowują się gwałtownie i impulsywnie. Rokowanie jest
pacjenci zachowują się gwałtownie i impulsywnie. Rokowanie jest
niepomyślne. Chorzy umierają po 15-20 latach. Leczenie jest objawowe i
niepomyślne. Chorzy umierają po 15-20 latach. Leczenie jest objawowe i
skojarzone na opanowanie lub zmniejszenie ruchów pląsawiczych.
skojarzone na opanowanie lub zmniejszenie ruchów pląsawiczych.

Terapie jest trudna z uwagi na patomechanizm choroby –
Terapie jest trudna z uwagi na patomechanizm choroby –
zaburzenia w równowadze pomiędzy 4 głównymi neuroprzekaźnikami
zaburzenia w równowadze pomiędzy 4 głównymi neuroprzekaźnikami
dopaminą
kw. - aminomasłowym
serotoniną
acetylocholiną
Zalecane są neuroleptyki o silnym działaniu antydopaminowym np..
haloperidol, trilafon.
W przypadku powikłań depresyjnych i psychotycznych należy podać
d=odpowiednio dobrane tymoleptyki i neuroleptyki.

Choroba Creutzfeldta - Jakoba
Choroba Creutzfeldta - Jakoba
Choroba Creutzfeldta - Jakoba
Choroba Creutzfeldta - Jakoba
Uważa się, że ta rzadka lecz śmiertelna choroba
Uważa się, że ta rzadka lecz śmiertelna choroba
zwyrodnieniowa mózgu jest wywołana przez wirusy powolne
zwyrodnieniowa mózgu jest wywołana przez wirusy powolne
lub priony. CH.C.J. rozpoczyna się pomiędzy 55 – 75 r.ż.
lub priony. CH.C.J. rozpoczyna się pomiędzy 55 – 75 r.ż.
Postępującej utracie pamięci, zaburzeniom funkcji
Postępującej utracie pamięci, zaburzeniom funkcji
poznawczych
poznawczych
i afazji towarzyszą:
i afazji towarzyszą:
znaczne zaburzenia osobowości
chwiejność emocjonalna
ataksja móżdżkowa
mioklonie
zaburzenia widzenia (zniekształcone widzenie przedmiotów)
omamy
CH.C.J. postępuje szybko, a większość pacjentów umiera
CH.C.J. postępuje szybko, a większość pacjentów umiera
w ok. 6-12 m-cy od chwili zachorowania.
w ok. 6-12 m-cy od chwili zachorowania.
Szybkość narastania objawów odróżnia CH.C.J. od innych
Szybkość narastania objawów odróżnia CH.C.J. od innych
procesów chorobowych przebiegających z otępieniem.
procesów chorobowych przebiegających z otępieniem.

Otępienie w przebiegu AIDS
Otępienie w przebiegu AIDS
Otępienie w przebiegu AIDS
Otępienie w przebiegu AIDS
Otępienie może być pierwszym przejawem zakończenia HIV lub
Otępienie może być pierwszym przejawem zakończenia HIV lub
też jednym z powikłań już zaawansowanej fazy choroby.
też jednym z powikłań już zaawansowanej fazy choroby.
Do częstych objawów należą:
Do częstych objawów należą:
apatia
osłabienie
ataksja
osłabienie koordynacji ruchowej
postępujące osłabienie k.k. dolnych
nietrzymanie moczu i kału
mutyzm
Uważa się, że wystąpienie otępienia w przebiegu AIDS jest
Uważa się, że wystąpienie otępienia w przebiegu AIDS jest
konsekwencją wniknięcia wirusa do mózgu i zajęcie w
konsekwencją wniknięcia wirusa do mózgu i zajęcie w
szczególności istoty białej. W badaniu płynu mózgowo –
szczególności istoty białej. W badaniu płynu mózgowo –
rdzeniowego stwierdza się obecność wirusa a w MR ogniska
rdzeniowego stwierdza się obecność wirusa a w MR ogniska
zmian w istocie białej mózgu. Otępieniu może towarzyszyć
zmian w istocie białej mózgu. Otępieniu może towarzyszyć
mielopatia, neuropatia obwodowa lub zapalenie wielonerwowe.
mielopatia, neuropatia obwodowa lub zapalenie wielonerwowe.
Choroba występuje zazwyczaj u osób młodych i w średnim wieku,
Choroba występuje zazwyczaj u osób młodych i w średnim wieku,
chociaż należy pamiętać o niej także u osób w podeszłym wieku.
chociaż należy pamiętać o niej także u osób w podeszłym wieku.

Kiła układu nerwowego
Kiła układu nerwowego
– porażenie postępujące
– porażenie postępujące
Kiła układu nerwowego
Kiła układu nerwowego
– porażenie postępujące
– porażenie postępujące
Otępienie jako objaw kiły pojawia się z reguły w 15 – 20 lat od
Otępienie jako objaw kiły pojawia się z reguły w 15 – 20 lat od
chwili zakażenia.
chwili zakażenia.
W skład pełnoobjawowego zespołu wchodzą:
W skład pełnoobjawowego zespołu wchodzą:
drżenie zamiarowe
drgawki
skurcze miokloniczne
dodatni objaw Babińskiego
wygórowanie odruchów
dyzartria
objaw źrenicy Argylla – Robertsona
urojenia wielkościowe
Wczesnymi objawami mogą być drżenie mięśni twarzy, tremor
Wczesnymi objawami mogą być drżenie mięśni twarzy, tremor
rąk i szybka, niewyraźna mowa.
rąk i szybka, niewyraźna mowa.
Leczeniem z wyboru jest dożylne podawanie pencyliny G w dawce
Leczeniem z wyboru jest dożylne podawanie pencyliny G w dawce
20 – 30 mln jednostek na dobę przez 14 dni, z jednoczesnym
20 – 30 mln jednostek na dobę przez 14 dni, z jednoczesnym
doustnym zażywaniem probenecydu co 6 godz. 500 mg.
doustnym zażywaniem probenecydu co 6 godz. 500 mg.
Powikłanie psychiczne leczy się objawowo..
Powikłanie psychiczne leczy się objawowo..

Podsumowanie
Podsumowanie
Podsumowanie
Podsumowanie
Zachowanie chorych i występujące u nich
Zachowanie chorych i występujące u nich
objawy kliniczne są bardzo podobne we
objawy kliniczne są bardzo podobne we
wszystkich zespołach otępiennych.
wszystkich zespołach otępiennych.
Dlatego dokładne rozpoznanie typu
Dlatego dokładne rozpoznanie typu
otępienia pozwala wdrożyć odpowiednie
otępienia pozwala wdrożyć odpowiednie
leczenie i ustalić rokowanie oraz zastosować
leczenie i ustalić rokowanie oraz zastosować
plan dalszej opieki oraz postępowania.
plan dalszej opieki oraz postępowania.
Postępy w badaniach
Postępy w badaniach
neurofizjologicznych mogą sprawić, że w
neurofizjologicznych mogą sprawić, że w
niedalekiej przyszłości wiele postaci otępień
niedalekiej przyszłości wiele postaci otępień
stanie się rzeczywiści uleczalne.
stanie się rzeczywiści uleczalne.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
Wyszukiwarka
Podobne podstrony:
Aktywizacja osób w wieku podeszłym
Zespoły pozapiramidowe u osób w wieku podeszłym
Postawy osob w wieku podeszlym wobec wlasnej starosci
Problemy psychiczne osób uzaleznionych od alkoholu
zywienie osob w wieku podeszlym
Urazy u osob w wieku podeszlym
Żywienie osób w wieku podeszłym
Problemy psychiczne osób uzaleznionych od alkoholu 2
Problemy żywieniowe u osób w wieku starszym
Upadki osób w wieku podeszłym, Pielęgniarstwo, Collegium Medicum, Geriatria
Problemy psychiczne osób niepełnosprawnych, PIELĘGNIARSTWO ROK 3 LICENCJAT
OTĘPIENIE U OSÓB W WIEKU PODESZŁYM, uczelnia - Licencjat, sem 3, geriatria
Zadania pielegniarki w odzywianiu osob w wieku podeszlym
Żywienie osób w wieku podeszłym
Depresyjne zaburzenia nastroju u osób w wieku podeszłym
Zaburzenia układu autonomicznego u osób w wieku podeszłym
Aktywizacja osób w wieku podeszłym
więcej podobnych podstron