Materiał chroniony prawem autorskim autora
wykładu/seminarium oraz autorów
wykorzystanych materiałów ilustracyjnych.
WYŁĄCZNIE DO UŻYTKU WEWNĘTRZNEGO
poprzez EXTRANET Akademii Medycznej w
Gdańsku!
Kopiowanie dozwolone tylko na potrzeby
nauki własnej.
Umieszczanie na prywatnych stronach WWW
a także jakiekolwiek przeróbki są
pogwałceniem praw autorskich i podlegają
karze.
PATOFIZJOLOGIA
CHORÓB
ROZROSTOWYCH
© Jacek Brożek
2007
Układ krwiotwórczy
Szpik dorosłego człowieka:
- czynny czerwony
- nieczynny tłuszczowy
Szpik to:
- 3,5-6% masy ciała
- 4000 ml
- 1,5-3,7 kg
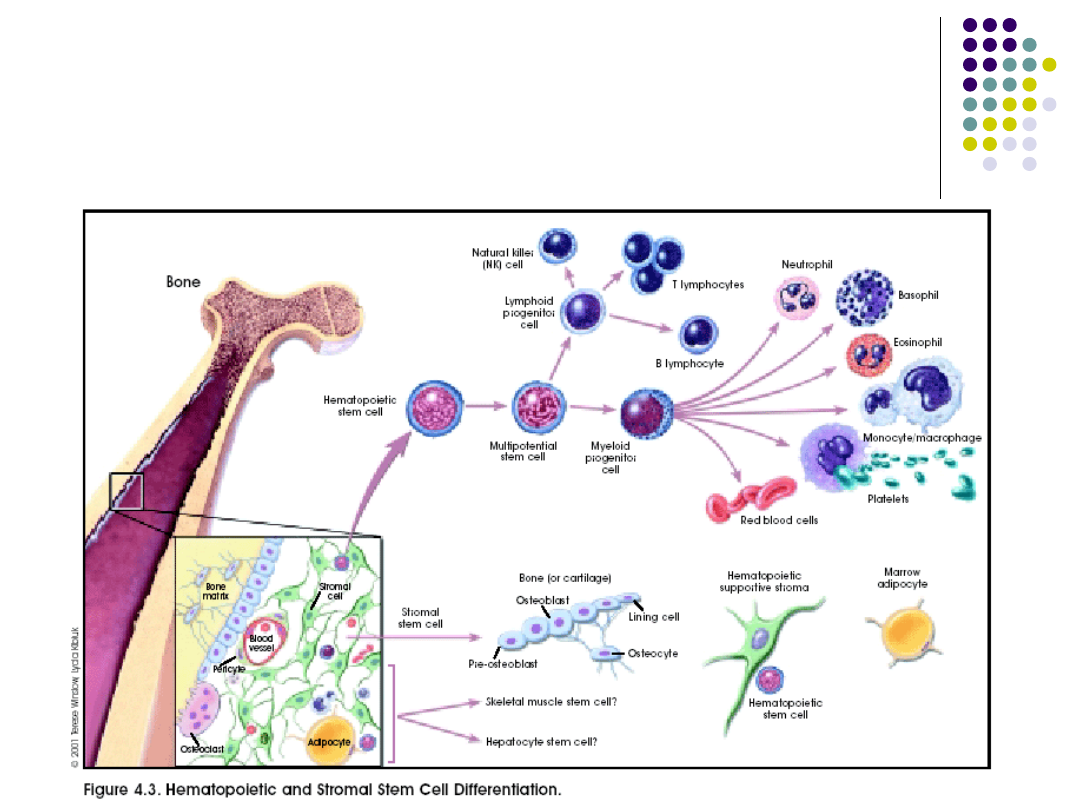
Hematopoeza szpikowa
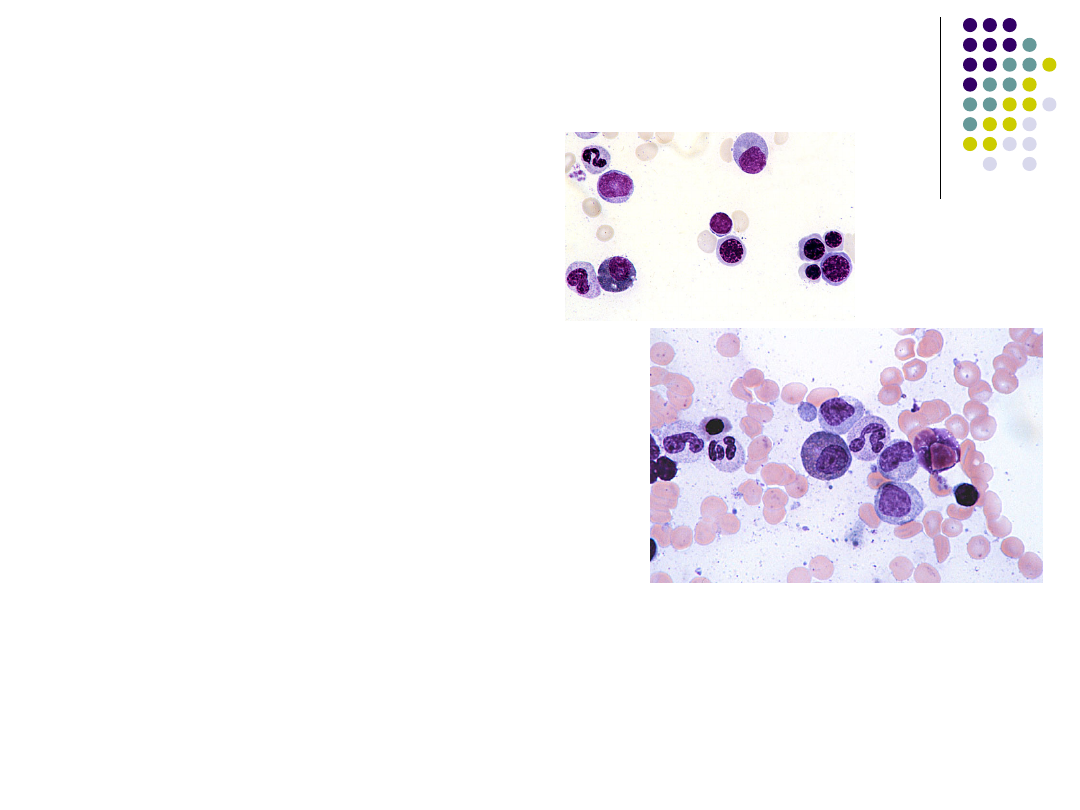
Mielogram
Erytroblasty: zasadochłonne,
ortochromatyczne, kwasochłonne
granulopoeza: mieloblasty, promielocyty,
mielocyty, metamielocyty, pałeczkowate
segmentowe: obojętnochłonne,
kwasochłonne, zasadochłonne
Monocyty, limfocyty, komórki układu siateczkowo-
śródbłonkowego, plazmocyty, megakariocyty
Stosunek układu białokrwinkowego do
czerwonokrwinkowego
3:1 – 4:1
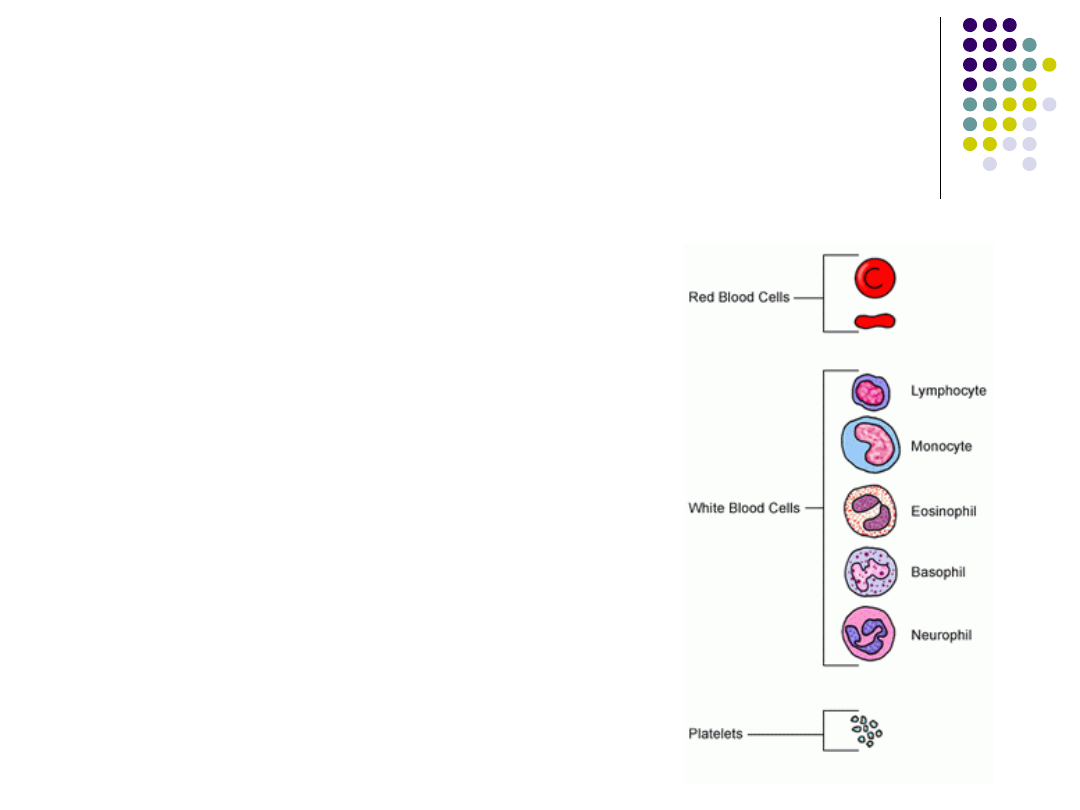
Obraz różnicowy leukocytów we
krwi obwodowej
Leukocyty - WBC
4 000 – 11 000 /l
Rozmaz
Neutrofile pałeczkowate
3 – 5%
Neutrofile segmentowe
50–70%
Eozynofile
2 – 4%
Bazofile 0 – 1%
Limfocyty
25 – 40%
Monocyty
2 – 8%
Ważna LICZBA BEZWZGLĘDNA

CHOROBY ROZROSTOWE
BIAŁACZKI
CHŁONIAKI
ZESPOŁY PROLIFERACYJNE
ZESPOŁY MIELODYSPLASTYCZNE
BIAŁACZKI
OSTRE
PRZEWLEKŁE
LIMFATYCZNE
SZPIKOWE
Ostra białaczka limfoblastyczna -
ALL
Ostra białaczka szpikowa - AML
Przewlekła białaczka limfatyczna -
CLL
Przewlekła białaczka szpikowa -
CML

OSTRE BIAŁACZKI
Definicja
heterogenna grupa złośliwych nowotworów - ostrych
zespołów
mielo- lub limfoproliferacyjnych
,
charakteryzujących się
zahamowaniem różnicowania i
dojrzewania
na wczesnych etapach rozwoju
ontogenetycznego poszczególnych linii krwiotwórczych z
następową
niepohamowaną, klonalną ekspansją
paraleukoblastów
, doprowadzającą do supresji prawidłowego
krwiotworzenia, a w konsekwencji do
trzyukładowej
niewydolności szpiku kostnego
z pancytopenią obwodową
prawidłowych krwinek i jej klinicznymi następstwami.

OSTRE BIAŁACZKI
białaczki ostre są a priori w chwili rozpoznania rozsianymi
nowotworami - chorobami układowymi z obecnością w
organizmie ogromnej liczby komórek białaczkowych
(których ogólna masa często przekracza 1 kg - co
odpowiada 10
12
komórek), naciekających szpik kostny,
śledzionę i wątrobę, węzły chłonne i inne narządy.
Nie leczone prowadzą do śmierci w ciągu kilku tygodni do
2-3 miesięcy, spowodowanej powikłaniami wynikającymi z
trzyukładowej niewydolności szpiku kostnego.

BIAŁACZKI
patogeneza transformacji
białaczkowej
CZYNNIKI ENDOGENNE:
GENETYCZNE
bliźnięta jednojajowe - 20% zagrożenie wystąpienia u
drugiego z bliźniąt
ryzyko wystąpienia białaczki u rodzeństwa jest 4x wyższe niż
w populacji generalnej
zwiększone ryzyko zachorowania w genetycznie
uwarunkowanych zespołach:
Zespół Downa
specyficzne geny – rodzinne występowanie nowotworów
IMMUNOLOGICZNE - stany związane z niedoborami odpornościowymi
Zespół Wiskott - Aldricha
Ataksja-teleangiektazja
BIAŁACZKI
patogeneza transformacji
białaczkowej
CZYNNIKI EGZOGENNE :
PROMIENIOWANIE JONIZUJĄCE
Rentgenoterapia
Radiologiczna diagnostyka położnicza
ŚRODKI CHEMICZNE
benzen, toluen
środki owado-, grzybo- i chwastobójcze
LEKI
środki alkilujące np. melfalan, prokarbazyna
WIRUSY

BIAŁACZKI - objawy
NACIECZENIE SZPIKU
wyparcie prawidłowego krwiotworzenia
•
OSŁABIENIE – niedokrwistość
•
SKAZA KRWOTOCZNA – małopłytkowość
•
INFEKCJE - leukopenia

BIAŁACZKI - objawy
EKSPANSJA POZA SZPIK
• organomegalia - nacieczenie wątroby,
śledziony,
węzłów chłonnych
• objawy neurologiczne - nacieki w OUN
• bóle kostne - naciekanie tkanek
okołostawowych
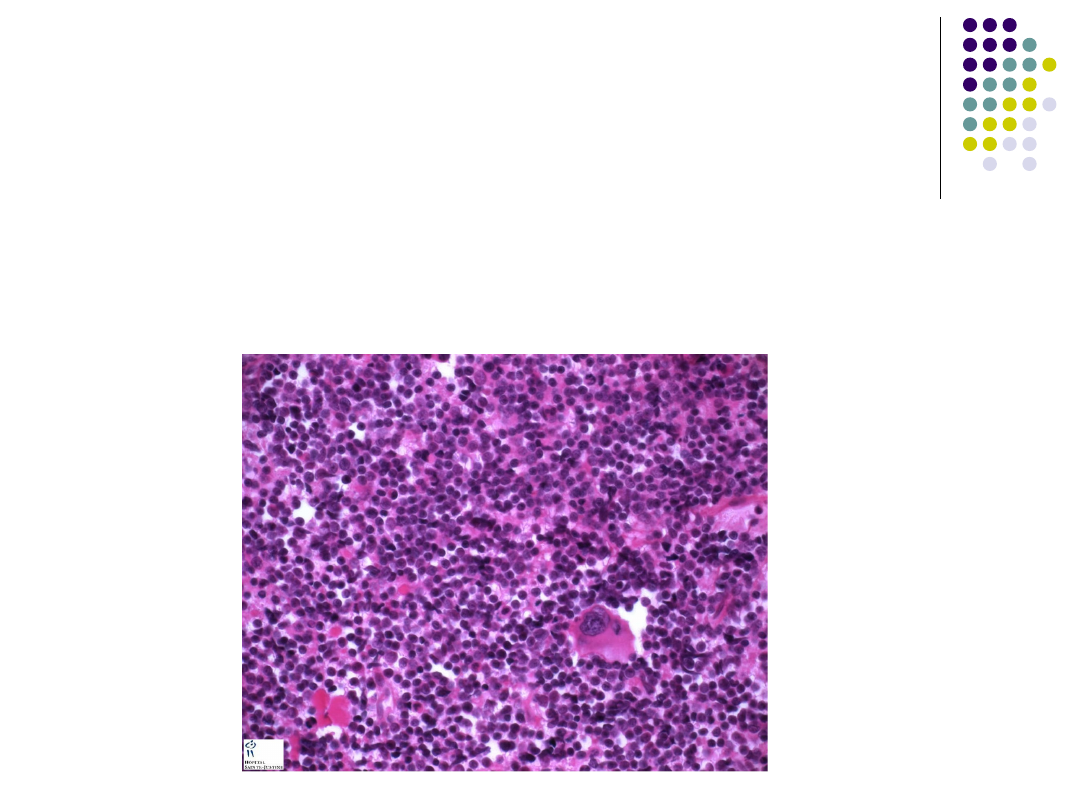
OSTRE BIAŁACZKI
kryterium rozpoznania
Obecność ponad 30% komórek blastycznych w
szpiku kostnym

OSTRE BIAŁACZKI -
różnicowanie
Cecha
AML
ALL
Leukocyty
Rozmaz
Niedokrwistość
Małopłytkowość
Cytochemia:
Sudan, POX,
PAS
Immunofenotyp
Badania cytogenetyczne
Częstość ostrych białaczek
(%)
U dorosłych
U dzieci
, , N
hiatus leucaemicus
+++
+++
+
-
CD 13, CD 14, CD
33, glikoforyna A
M2 - t(8;21)
M3 - t(15;17)
80
20
, , N
obecność
limfoblastów
++
++
-
+
CD 19, CD 10, CD 22,
CD 7
t(4;11), t(1;19),
t(9;22)
L3 - t(2;8), (8;14),
t(8;22)
20
80
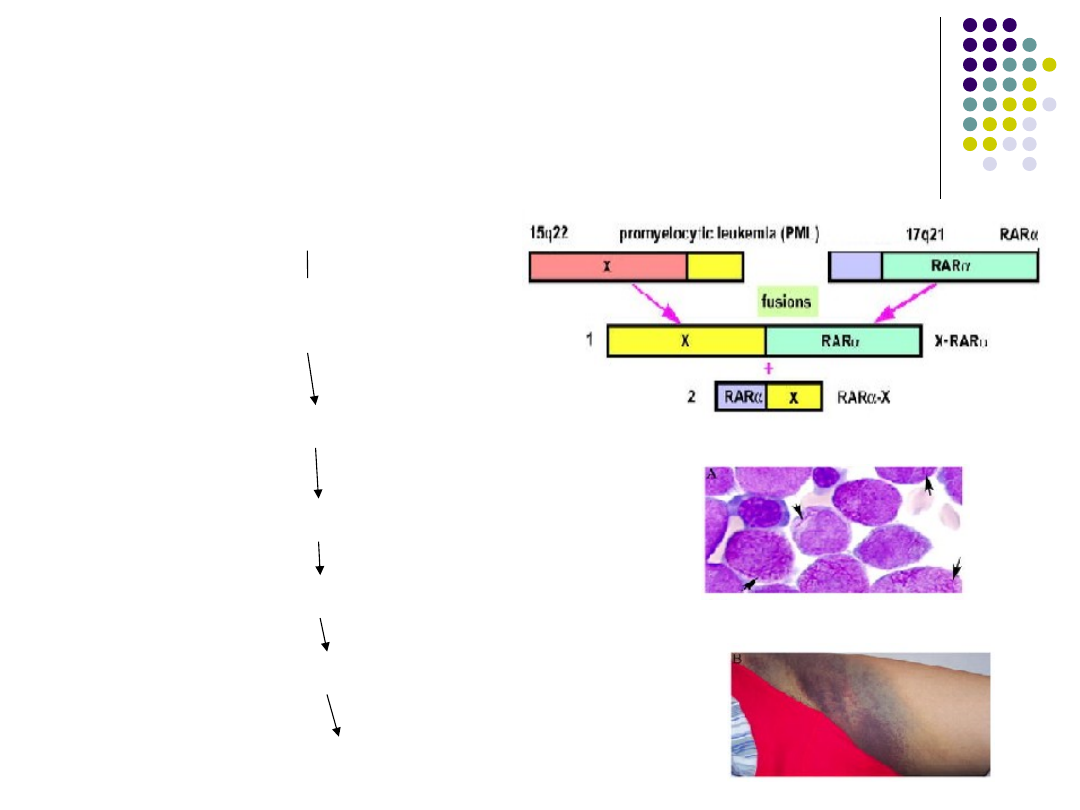
Patogeneza objawów w
wybranych podtypach białaczek
– AML - M3
AML – M3
t(15;17)
zmiana w obrębie genu kodującego
receptor dla retinoidów
brak reakcji receptora na retinoidy
zaburzenia dojrzewania promielocytów
rozpad promielocytów
uwolnienie ziarnistości tromboplastycznych
DIC (zespół wewnątrznaczyniowego wykrzepiania)
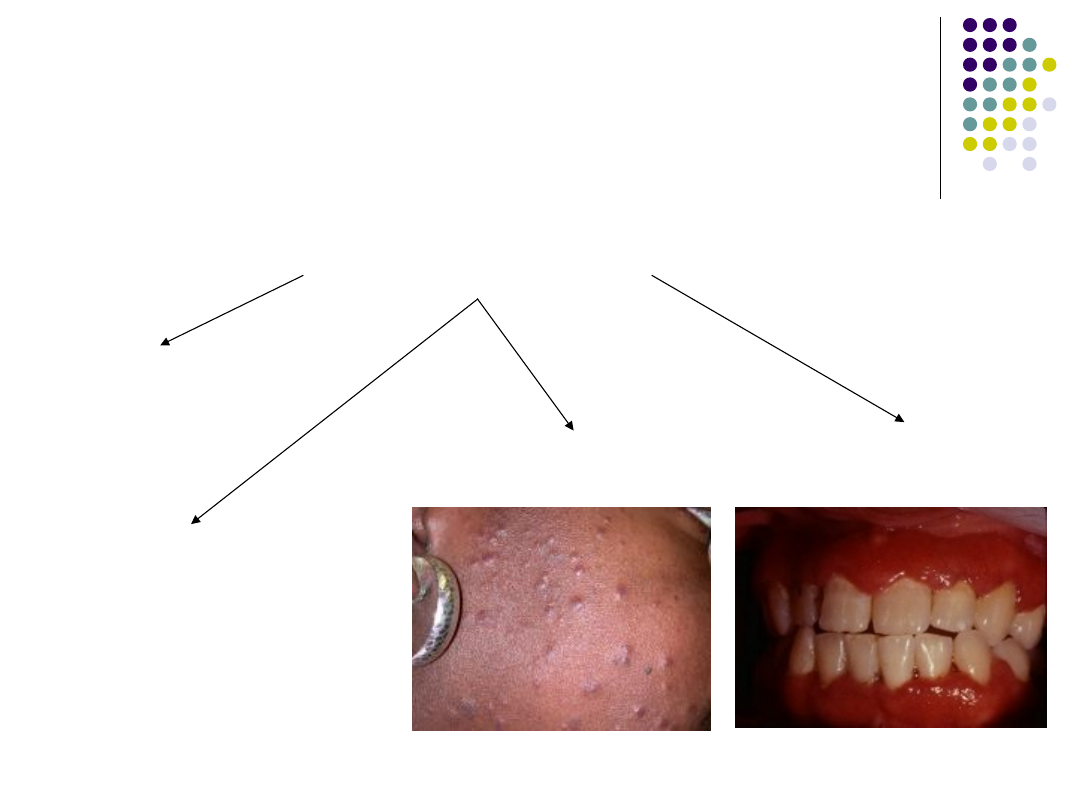
Patogeneza objawów w
wybranych podtypach białaczek
– AML – M4, M5
Nacieki pozaszpikowe
przerost dziąseł
zmiany skórne
OUN –
objawy neurologiczne
powiększenie
wątroby, śledziony
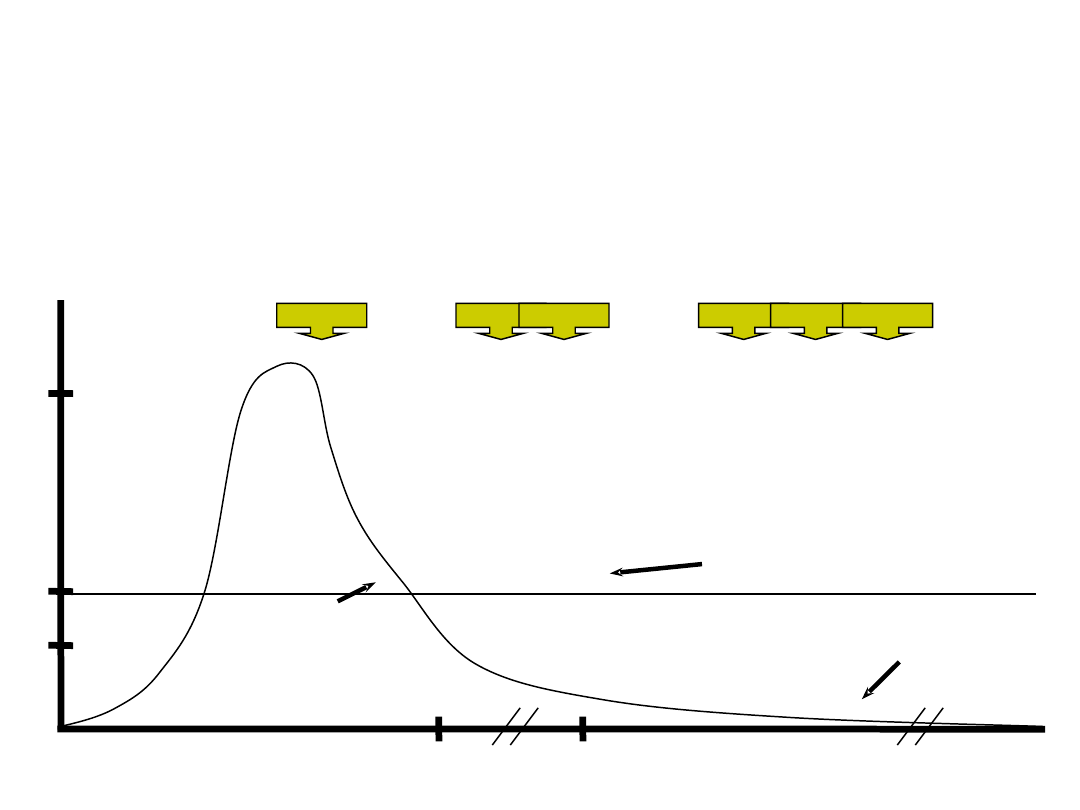
CHEMIOTERAPIA OSTRYCH
BIAŁACZEK
L
ic
zb
a
b
la
s
tó
w
w
s
zp
ik
u
miesiące
1 4 24
10
12
10
6
10
9
INDUKCJA
KONSOLIDACJA
PODTRZYMANIE REMISJI
1 kg
= 1 bilion komórek – liczba zabójcza
1 g
1 mg
Objawy kliniczne
- diagnoza
CR
bezobjawowa
resztkowa
choroba białaczkowa
remisja laboratoryjna i kliniczna
remisja biologiczna
= wyleczenie
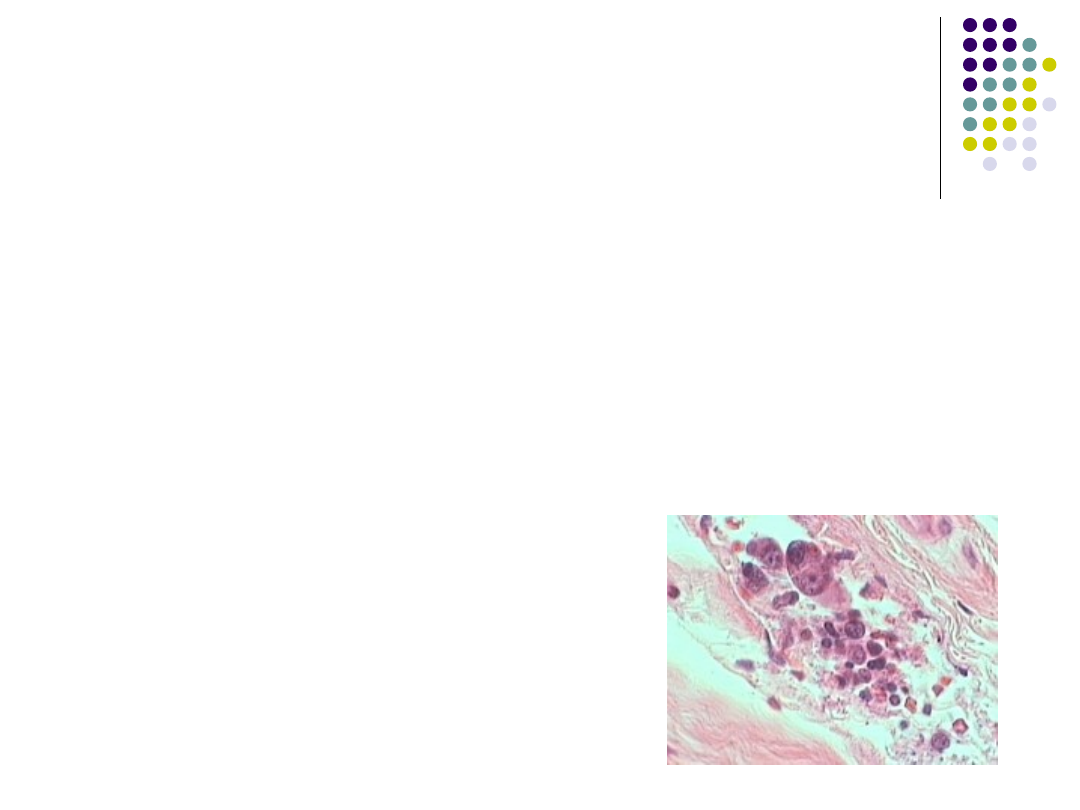
LEUKOSTAZA
Nieprawidłowa agregacja leukocytów zachodząca
wewnątrz naczyń krwionośnych może prowadzić do
ich niedrożności.
Najczęściej zajęte są naczynia mózgowe i płucne.
Stan ten wymaga agresywnego leczenia
cytoredukcyjnego w tym może wymagać
leukoferezy.
Należy odróżnić go od
NACIEKU BIAŁACZKOWEGO.
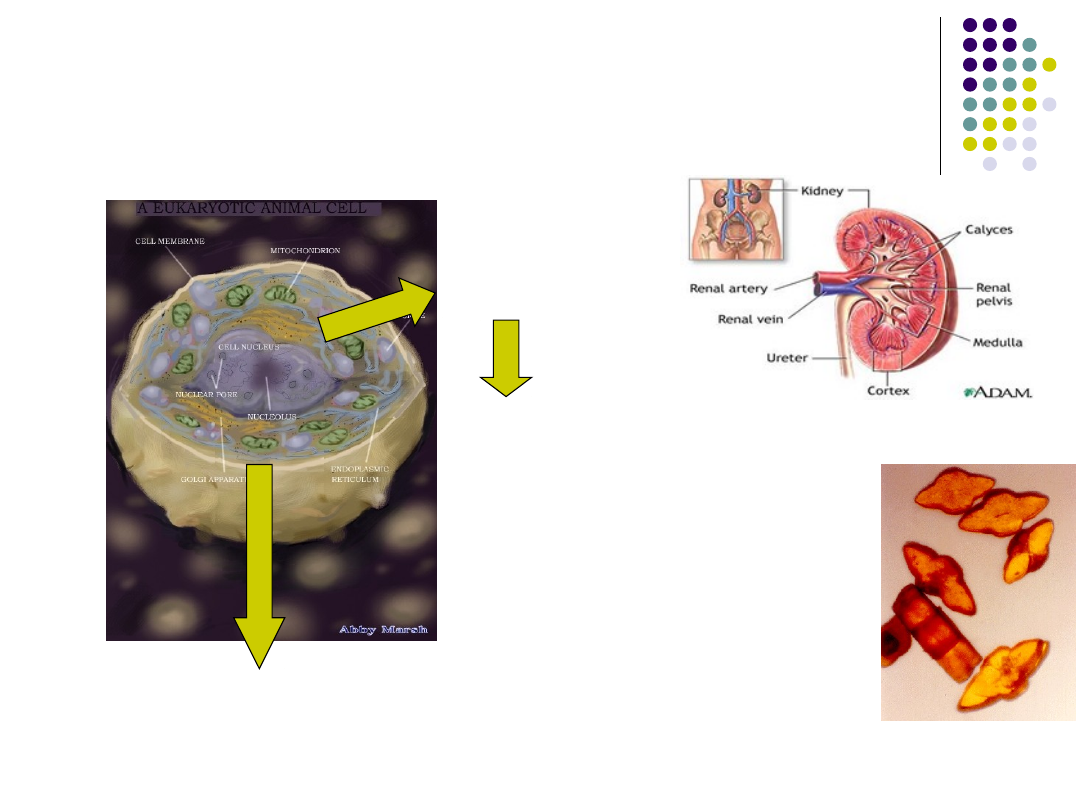
ZESPÓŁ LIZY GUZA
DNA
KWAS MOCZOWY
Potas
Fosforany
w kwaśnym pH moczu
bardzo źle rozpuszczalny
-krystalizuje
-zatyka kanaliki nerkowe
NIEWYDOLNOŚC NEREK

ZESPOŁY
MIELOPROLIFERACYJNE
Przewlekłe choroby mieloproliferacyjne
przewlekła białaczka szpikowa
czerwienica prawdziwa
nadpłytkowość samoistna
mielofibroza
grupa klonalnych chorób komórki macierzystej

przewlekła białaczka
szpikowa
Definicja: choroba nowotworowa układu
krwiotwórczego o charakterze klonalnym dotycząca
komórek macierzystych ukierunkowanych do układu
granulocytowo-monocytarnego, co ujawnia się
zwiększoną liczbą granulocytów na różnych szczeblach
rozwoju.
Cechy charakterystyczne:
obecność wszystkich form rozwojowych granulocytów w
rozmazie krwi obwodowej
znaczna leukocytoza 20 – 50 G/L lub więcej
obecność chromosomu Philadelphia t(9;22)(q34:q11)
powiększenie śledziony
FAG (fosfataza alkaliczna)
wiek najczęściej 20 – 30 lat
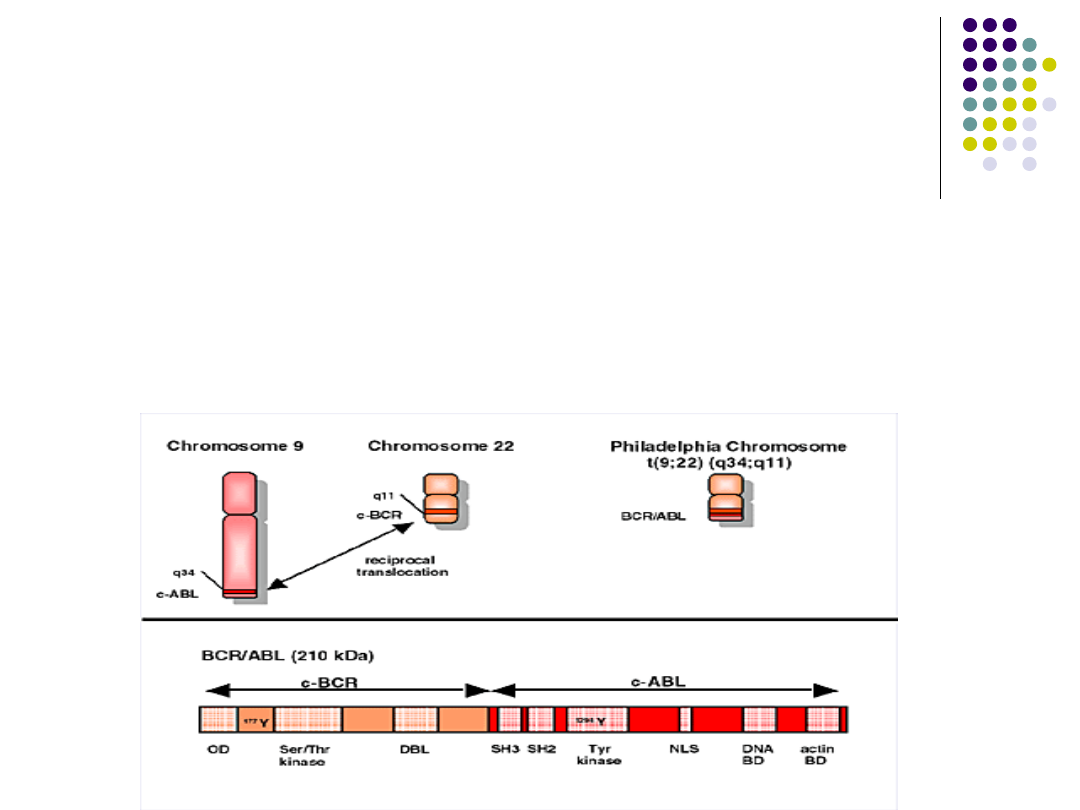
przewlekła białaczka
szpikowa
chromosom Philadelphia t(9;22)(q34:q11)
Chromosom 9 – gen C-ABL koduje polipeptyd z aktywnością kinazy
tyrozynowej
Chromosom 22 – bcr, zmienne miejsce złamania
Gen hybrydowy BCR-ABL – białko p-210 z aktywnością kinazy tyrozynowej
zwiększa proliferację tych komórek pod wpływem niewielkich stężeń
czynników wzrostu i upośledza zdolność ich do dojrzewania
przewlekła białaczka
szpikowa
Fazy
choroby
1. Przewlekła
2. Akceleracji
3. Blastyczna

Mielofibroza -
zwłóknienie
szpiku
Zespół mieloproliferacyjny w którym zachodzi
klonalny rozrost utkania hemopoetycznego i
współistniejący rozrost fibroblastów
Tworzenie ognisk hematopoezy pozaszpikowej w wątrobie, śledzionie i w innych tkankach
Postępujące zniszczenie mikrostruktury szpiku
Spadek rozkładania kolagenu
Wydzielanie dużej ilości kolagenu i włókien retikulinowych
Pobudzenie fibroblastów
Płytkowy czynnik wzrostu
Patologiczne megakariocyty
Nowotworowa proliferacja megakariocytów
NOWOTWORY
Wybrane mechanizmy
niepowodzeń leczenia
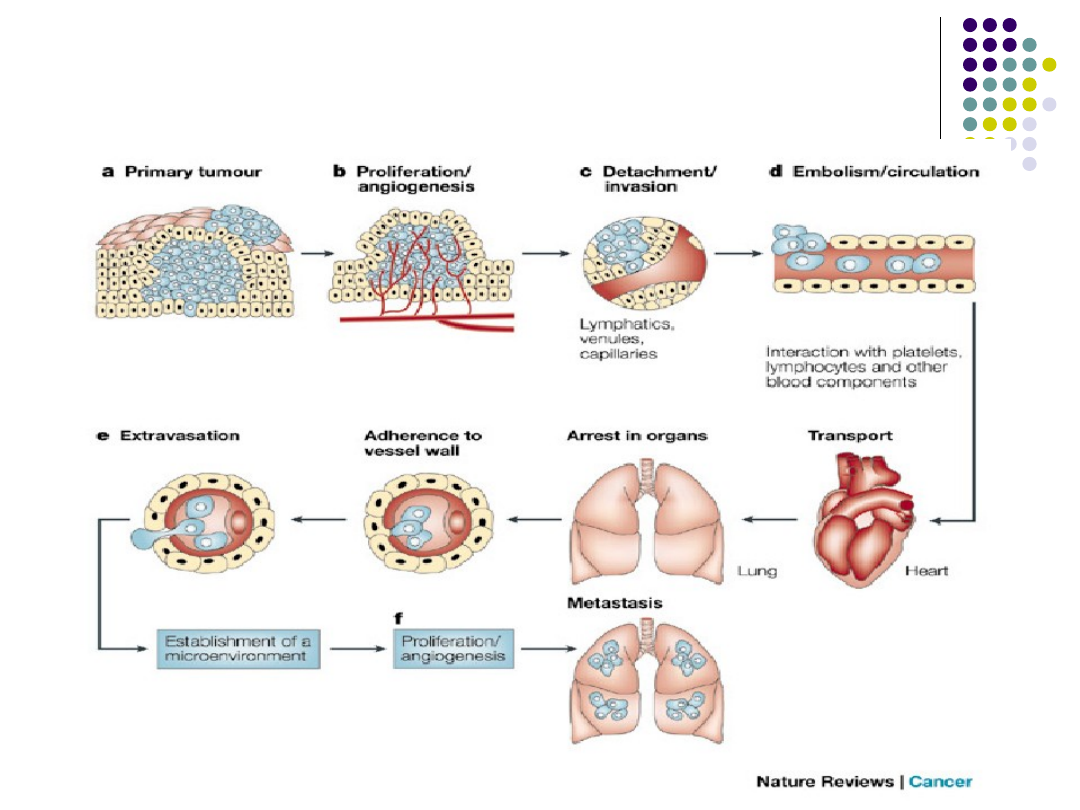
Główne etapy formowania przerzutów
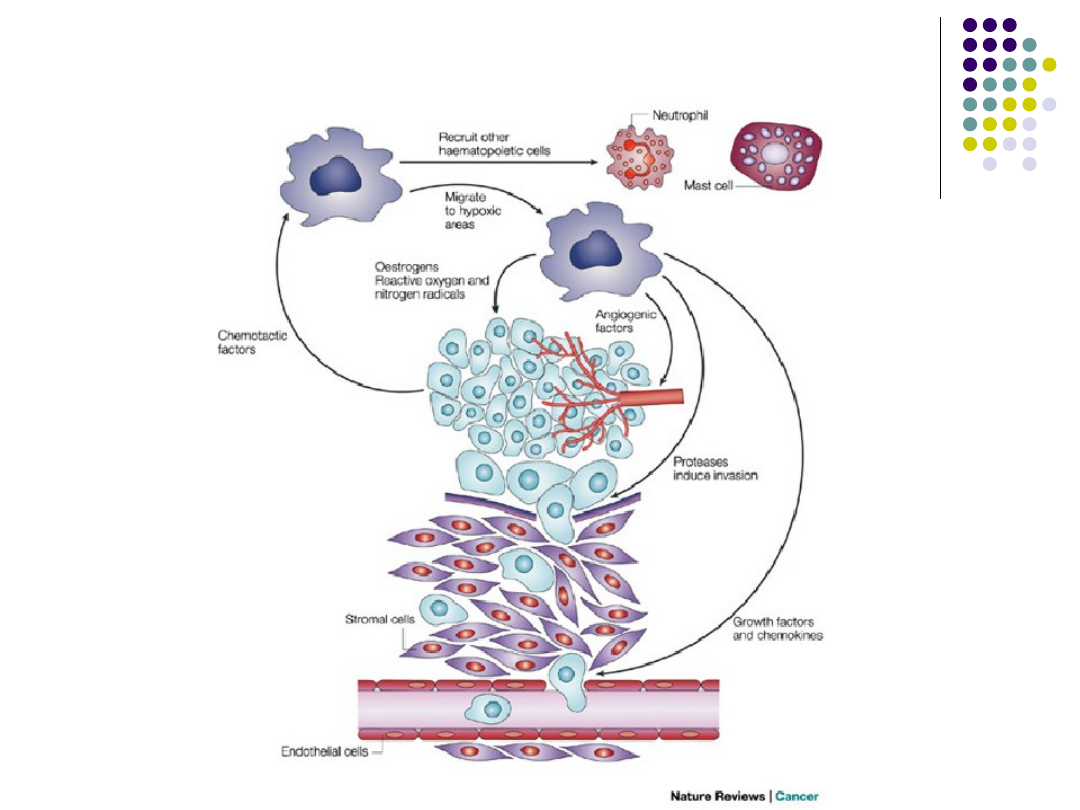
Makrofagi promują progresje i przerzuty nowotworu

Makrofagi promują progresje i przerzuty nowotworu
Makrofagii migrują do obszarów hipoksemicznych
nowotworu i powodują:
- stymulację angiogenezy (czynnik wzrostu śródbłonka,
angiopoetyna 1 i 2)
- rozsiew nowotworu poprzez proteazy (urokinaza,
metaloproteinazy), które uszkadzają błony podstawne i
strukturę tkanki
- proliferację, migrację komórek nowotworowych do
naczyń, oraz blokują sygnały apoptozy poprzez
czynniki wzrostu, IL-8, TNF
- wzrost mutagenezy poprzez aktywne formy tlenu
- dalszy rozwój nowotworu poprzez produkcję estrogenu
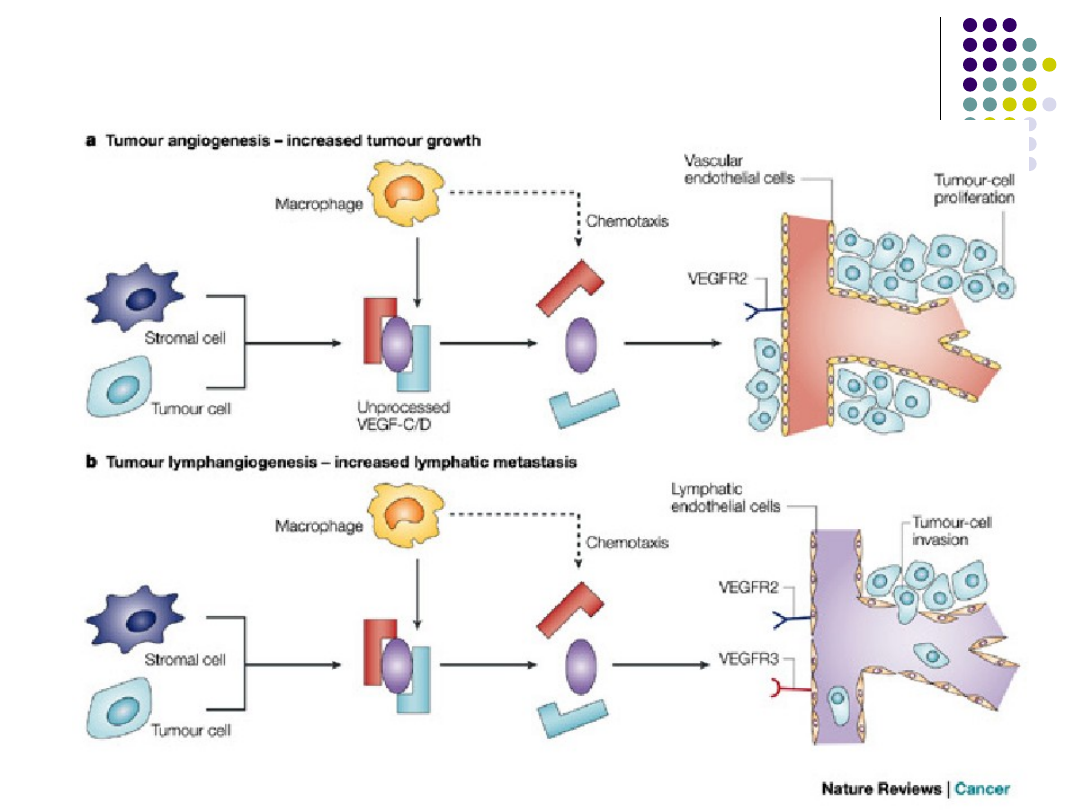
Nowotworowa angiogeneza i limfangiogeneza
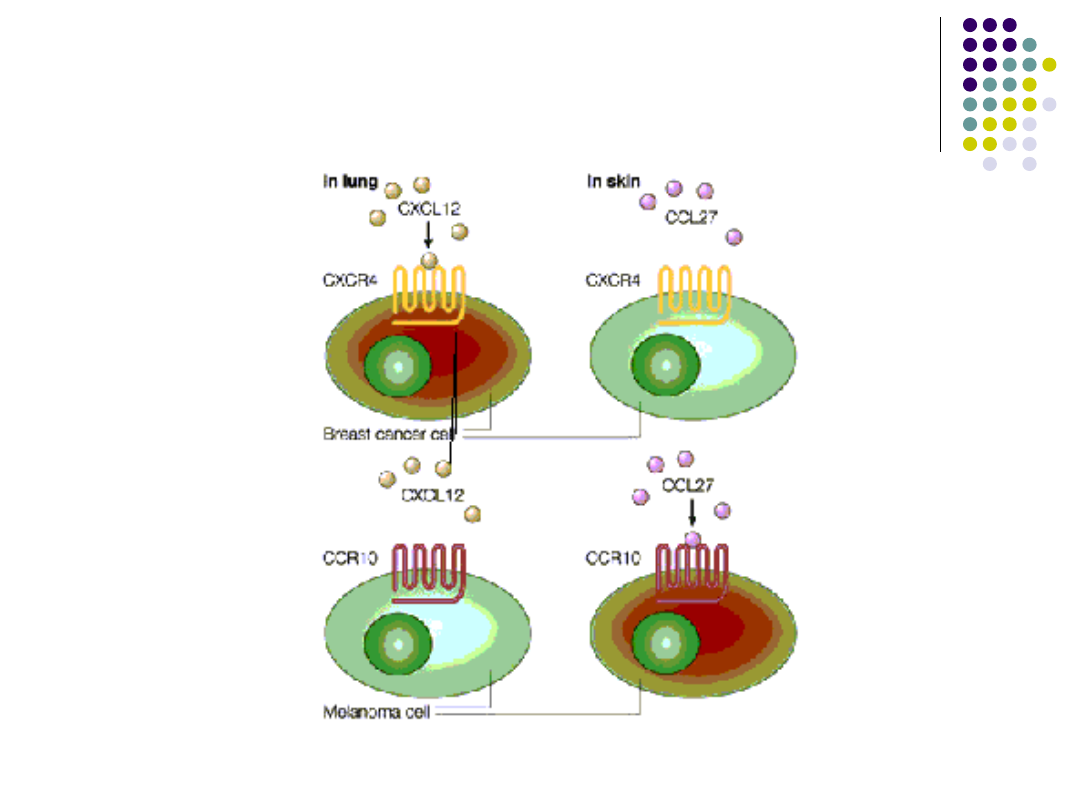
Rozsiew komórek nowotworowych
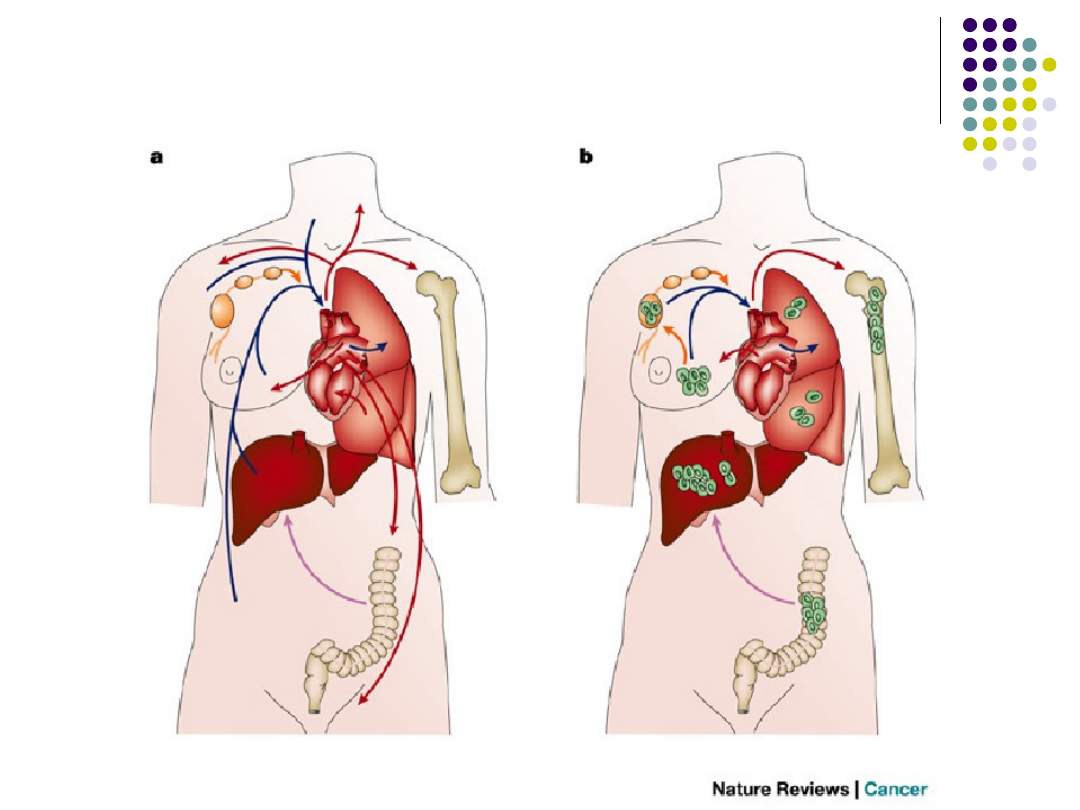
Narządowe preferencje przerzutów
nowotworowych
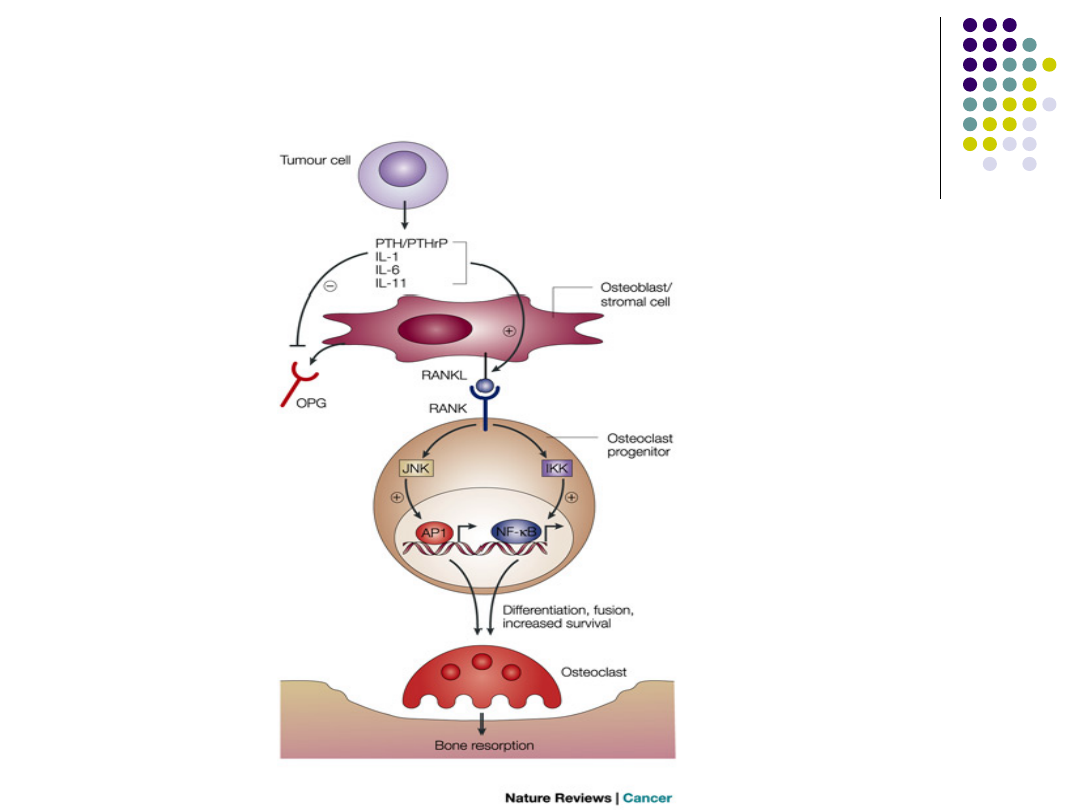
Osteolityczne przerzuty do kości
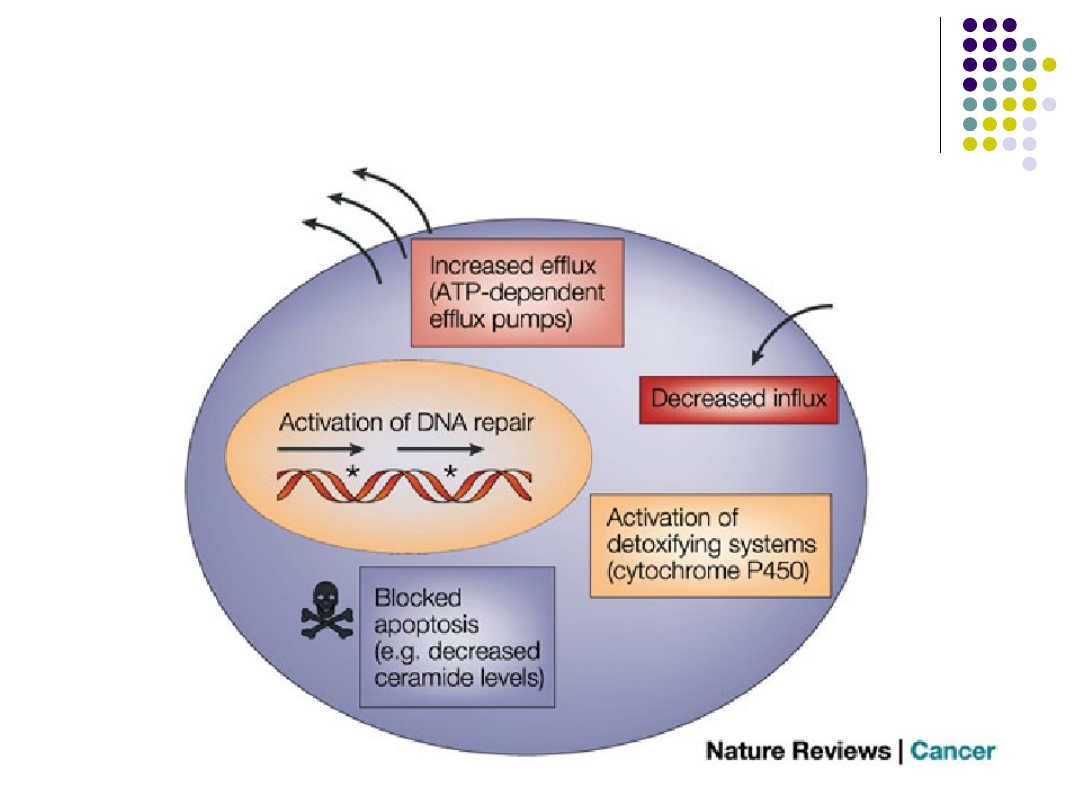
Mechanizmy lekooporności

MECHANIZMY OPORNOŚCI NA CYTOSTATYKI
- oporność zależna od transportu
spadek napływu leku
wzrost usuwania leku
spadek transportu do jądra komórki
- oporność metaboliczna
spadek aktywacji leku
wzrost inaktywacji leku
- zmiany w procesach naprawczych DNA
- zmiany w procesach uruchamiających
programowaną śmierć komórki

CZYNNIKI RYZYKA RAKA PIERSI
- czynniki etniczno-demograficzne – Północna Ameryka i
północna Europa
- tłuszczowa dieta
- występowanie rodzinne (mutacje BRCA)
- wczesna pierwsza menstruacja i późna menopauza
- późna pierwsza ciąża lub brak
- naświetlanie dużymi dawkami promieni X
- podwyższony poziom endogennych estrogenów
środowiska wewnątrzmacicznego

PRZYCZYNY RAKA JELITA GRUBEGO
-
Rak sporadyczny 65-85%
-
Rak występujący rodzinnie 10-30%
-
Dziedziczny rak jelita grubego bez polipowatości
(HNPCC), zespół Lynch 1-5%
-
Zespół gruczolakowatej polipowatości rodzinnej (FAP)
0,5%
- Inne zespoły polipowatości poniżej 0,5%

CZYNNIKI RYZYKA RAKA JELITA GRUBEGO
Środowiskowe
- bogatotłuszczowa, wysokokaloryczna dieta
- dieta uboga w błonnik, warzywa i owoce
- smażone i wędzone pokarmy
-
dym tytoniowy
Wewnętrzne
- gruczolaki
-
Wrzodziejące zapalenie jelita grubego – 20-krotny wzrost ryzyka
-
Zespół Leśniewskiego-Crohna - 5-krotny wzrost ryzyka

CZYNNIKI RYZYKA RAKA JELITA GRUBEGO
Genetyczne
-
Dziedziczny rak jelita grubego bez polipowatości (HNPCC),
zespół Lynch
-
mutacje genów naprawy DNA ( najczęściej MSH-2 i MLH-1 )
-
prawdopodobieństwo zachorowania nosiciela mutacji 90%
-
Zespół gruczolakowatej polipowatości rodzinnej (FAP)
- mutacje genu APC – białko APC blokuje aktywność beta-
kateniny pobudzającej proliferacje
-
prawdopodobieństwo zachorowania nosiciela mutacji 100%
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
Wyszukiwarka
Podobne podstrony:
W16 Patofizjologia chorób infekcyjnych
choroby rozrostowe układu krwiotwórczego
10 Patofizjologia chorób przyzębiaid 10597 ppt
patofizjologia chorób krwi i narządów krwiotwórczych
patofizjologia choroby układu krwiotwórczego
MASKI KLINICZNE CHORÓB ROZROSTOWYCH UKŁADU KRWIOTWÓRCZEGO
Patofizjologia chorób tarczycy
Seminarium popołudniowe - choroby nowotworowe, Medycyna, Pediatria, semestr VIII, tydzień II
Patofizjologia chorób układu krążenia, 1.Lekarski, III rok, Chirurgia, Choroby wewnętrzne
Patofizjologia chorób infekcyjnych
Patofizjologia chorób tkanki łącznej
Wykład 6 Patofizjologia chorób infekcyjnych
4.PATOFIZJOLOGIA - CHOROBY KRWI, Wykłady
PATOFIZJOLOGIA CHORÓB NEREK
więcej podobnych podstron