
1
Znieczulenie dziecka cz.2
Mariusz Mielniczuk
Katedra i Klinika Anestezjologii i Intensywnej
Terapii
Collegium Medicum w Bydgoszczy
UMK w Toruniu

Ryzyko zgonu z powodu znieczulenia u dzieci wynosi
w przypadku planowych zabiegów 1:20 000-1:40 000
znieczuleń
Zwykle niedostateczne utlenowanie krwi w następstwie
nieprawidłowej wentylacji płuc
Ryzyko znieczulenia ulega podwyższeniu w obecności
dodatkowych obciążeń i zabiegów w trybie nagłym.
Stopień ryzyka oceniany jest na podstawie stanu
fizycznego wg skali ASA.

U noworodków nie wykonuje
się zabiegów planowych
Zabiegi planowe lepiej wykonać po ukończeniu 60
tygodnia (od poczęcia)
-
ośrodkowa kontrola oddychania u noworodka urodzonego
o czasie pozostaje niedojrzała co najmniej przez 3 tyg. ,
- wydłużony czas eliminacji anestetyków,
- zwiększone ryzyko bezdechu i niedotlenienia w okresie
okołooperacyjnym
Najczęściej wymagają operacyjnego leczenia wad
rozwojowych;

Najczęstsze wskazania do zabiegów
operacyjnych u noworodków
Niedrożność przełyku,
Pylorostenoza,
Niedrożność dwunastnicy,
Niedrożność jelit (cienkiego lub grubego),
Niedrożność odbytu
NEC – Martwicze zapalenie jelit - martwica, perforacja jelita
Przepuklina oponowo-rdzeniowa
Wodogłowie
Przepuklina przeponowa
Wrodzone wytrzewienie
Przepuklina pępowinowa

Sala operacyjna
Ogrzewanie materacykiem + bierna ochrona
przed utratą ciepła (wata, folia, czapka)
Ogrzewanie nawiewem ciepłego powietrza
Operacja w inkubatorze
Ogrzane płyny infuzyjne
Nawilżane i ogrzewane gazy oddechowe

Monitorowanie podstawowe
pulsoksymetria
stężenie podawanego tlenu (oksymetria),
EKG
krzywa oddechu,
kapnometria,
ciepłota ciała,
nieinwazyjna ocenę ciśnienia tętniczego,
stetoskop przedsercowy

Monitorowanie rozszerzone
Hemodynamiczne: ciśnienie tętnicze metodą
bezpośrednią, OCŻ
Monitorowanie przewodnictwa nerwowomięśniowego

8
Problemy w trakcie indukcji znieczulenia
Trudna intubacja (odrębności anatomiczne u
noworodka, wady wrodzone twarzoczaszki)
Laryngospazm (zbyt płytkie znieczulenie,
wydzielina w drogach oddechowych)
Bronchospazm (Zwiększona reaktywność dróg
oddechowych u wcześniaków, BPD, leki
uwalniające histaminę-tiopental)
Sztywność klatki piersiowej (Fentanyl, Alfentanyl)
Rozdęcie żołądka przy wentylacji na maskę

9
Intubacja noworodka – potencjalne
trudności
• Niewielka objętość jamy ustnej
• Duży język
• Długa, sztywna nagłośnia
• Wysokie ustawienie krtani
• Zwężenie podgłośniowe (ryzyko zwężenia
pourazowego)
• Krótka tchawica (noworodek donoszony – 4-
5 cm)

WPROWADZENIE DO ZNIECZULENIA
A. Indukcja wziewna
zachowanie samodzielnego oddechu własnego dziecka podczas
wprowadzania, bez narzucania oddechu zastępczego
rezygnacja z rozbierania dziecka, które dla wielu małych
chorych jest przeżyciem wybitnie stresującym,
obecność rodzica podczas wprowadzenia, o ile jest osobą
opanowaną (np. może trzymać dziecko na kolanach),
używanie przezroczystych masek a nawet całkowita z nich
rezygnacja na korzyść swobodnego przepływu gazów nad
twarzą dziecka lub z zastosowaniem dłoni ułożonej w kształt
lejka,
nadawanie masce twarzowej przyjemnego zapachu poprzez
posmarowanie jej odpowiednim olejkiem lub aromatem
spożywczym (np. truskawkowym, cytrynowym).
dopuszcza się wykonanie indukcji wziewnej znieczulenia
ogólnego przed uzyskaniem dostępu żylnego

WPROWADZENIE DO ZNIECZULENIA
B. Indukcja dożylna
nałożenie kremu EMLA na jedno lub dwa najbardziej
prawdopodobne miejsca wykonania dostępu dożylnego 45-60
min przed zabiegiem
Tiopental – uwaga na depresję krążenia u noworodków
Propofol - ze względu na ból podczas podawania konieczny
jest dodatek lidokainy, podobnie jak tiopental zmniejsza
ciśnienie krwi i zwalnia akcję serca,
Ketamina - brak depresyjnego wpływu na układ krążenia,
minimalna depresjia oddechu(o ile nie jest zbyt szybko
podawana), możliwość podawania drogą domięśniową,
doustną a nawet doodbytniczą,ze względu na nasilanie
produkcji śliny, poprzedzić jej użycie podaniem atropiny.

INTUBACJA DOTCHAWICZA
wskazana <1 r.- podwyższone ryzyko zaburzeń drożności
górnych dróg oddechowych
korzystna przy zabiegach trwających >1 h, przeprowadzanych
w pozycji na boku lub na brzuchu, zabiegów w obrębie szyi,
nosogardła, ezofagoskopii czy gastroskopii
w innych przypadkach wystarczające może być użycie maski
krtaniowej (mniejsze ryzyko obrzęku krtani i stridoru).
przed zabiegiem intubacji dotchawiczej – obowiązkowo
preoksygenacja 5-10 min,
zmniejszenie saturacji podczas intubacji występuje u dzieci
znacznie szybciej niż u dorosłych

ZNIECZULENIE PRZEWODOWE
Wykonywane u dzieci po wprowadzeniu w
stan sedacji lub znieczulenia ogólnego

ZNIECZULENIE PRZEWODOWE
blokada nerwu biodrowo-pachwinowego i biodrowo-
podbrzusznego (0,25-0,5% bupiwakaina) - przyśrodkowo od
kolca biodrowego przedniego górnego – operacje przepukliny
pachwinowej lub niezstąpionego jądra;
blokada nerwu grzbietowego prącia – np. poprzez okrężne
ostrzyknięcie podstawy prącia (blokada okrężna) (0,25%
bupiwakaina) - operacja stulejki (unikanie adrenaliny z powodu
ryzyka niedokrwienia i martwicy);
blokada podpajęczynówkowa - u dzieci obniżenie ciśnienia
tętniczego i bóle głowy po jej wykonaniu występują znacznie
rzadziej niż u dorosłych. Jest polecana u niemowląt z dysplazją
oskrzelowo-płucną celem uniknięcia intubacji.
blokada zewnątrzoponowa z dostępu krzyżowego lub
lędźwiowego

15
Podaż środków znieczulajacych miejscowo
do przestrzeni nadoponowej u dzieci
• zwiększona przepuszczalność bariery krew-
mózg
• niepełna mielinizacja wł.nerwowych –
łatwiejsza i szybsza dyfuzja i penetracja ŚZM
(neurotoksyczność)
• niewykształcenie krzywizn kręgosłupa (szybsze
rozprzestrzenianie się leku w przestrzeni ZO w
kierunku dogłowowym)

16
Układ nerwowy
rdzeń kręgowy (sięga do L3, opona do S IV),
- kręgi krzyżowe nie są zrośnięte,
- wyrostki kolczyste są ułożone poprzecznie,
- kręgosłup stanowi jeden łagodny łuk,
- prawdopodobnie istnieje u niektórych dzieci
wzdłużna przegroda w przestrzeni
zewnątrzoponowej

17
Hipowolemia – nieodczuwalna utrata wody
Hipertermia
Promiennik
Pobudzenie (niedostateczna sedacja,
analgezja)
Mała wilgotność otoczenia
Otwarcie jam ciała

PODAŻ PŁYNÓW
Podczas zabiegów trwających >30 min;
u dzieci zagrożonych większą utratą krwi,
wymiotami pooperacyjnymi (operacja
niezstąpionego jądra, korekcja zeza,
usunięcie migdałków), przetaczanie płynów
– najlepiej roztworów zbilansowanych
(PWE, PPW)

19
Śródoperacyjna płynoterapia
Wyrównanie deficytu płynowego (karencja
pokarmowa, wymioty, biegunka, utrata do
trzeciej przestrzeni)
+
Zapotrzebowanie podstawowe
+
Utrata płynów wynikajaca z otwarcia jam ciała

20
Śródoperacyjna płynoterapia
Wyrównanie deficytu płynowego
- deficyt płynowy
uzupełniamy powoli: 50% podczas 1 h zabiegu, następnie w
ciągu kolejnych 2 h po 25%
mc. dziecka:
< 10 kg
- 4 ml/kg x liczba godzin od ostatniego pojenia
10-20 kg - 40 ml + 2 ml/kg mc. powyżej 10 kg x liczba
godzin
> 20 kg - 60 ml + 2 ml/kg mc. powyżej 20 kg x liczba
godzin
- wyrównanie płynów utraconych przez PP (wymioty, biegunka)
- ucieczka płynów do trzeciej przestrzeni – uzupełnienie
dodatkowo w zależności od objawów klinicznych: dodatkowo
2-10 ml/kg mc

21
Śródoperacyjna płynoterapia
Zapotrzebowanie podstawowe:
mc. dziecka:
< 10 kg: 4 ml/kg/h
10-20 kg: jw. + 2 ml/kg/h powyżej 10 kg
> 20 kg: jw. + 1 ml/kg/h powyżej 20 kg
Rozległe zabiegi z otwarciem jam ciała:
dodatkowo 8-10 ml/kg/h

22
Niewielka całkowita objetosć krwi !
Wcześniak: 80-100 ml/kg mc
Noworodek: 80-85 ml/kg mc.
6 tydzień życia - 2 rż.: 75 ml/kg mc.
2 rż. – 15 rż.: 72 ml/kg mc.
Dorośli - Mężczyźni: 70 ml/kg mc.
- Kobiety: 60 ml/kg mc.

23
Zaburzenia homeostazy
Homeostaza cieplna
Gospodarka kwasowo-zasadowa
Gospodarka wodna
Gospodarka elektrolitowa
Glikemia
Analgezja i sedacja

24
Hipotermia
Jest poważnym powikłaniem w
znieczuleniu noworodka
- noworodek kompensuje straty cieplne
zwiększoną przemianą materii
- hipoksemia
- metabolizm beztlenowy

25
Zapewnienie temperatury neutralnej
Ciepłota otoczenia przy której noworodek nie
traci, ani nie pozyskuje ciepła i przy której
konsumpcja tlenu jest minimalna
Zakres temperatur, przy których noworodek
utrzymuje bilans termiczny, jest znacznie
węższy niż u dorosłych
Wcześniaki: 37˚C, Noworodki donoszone: 33 ˚C,
dorośli: 28˚C

26
Termoregulacja
tylko donoszone noworodki są w stanie przez
krótki czas utrzymać temperaturę wewnętrzną
ciała bez pomocy z zewnątrz
noworodek 43-45 % energii przeznacza na
utrzymanie temperatury ciała
najwięcej ciepła traci noworodek poprzez
parowanie ( w warunkach normy jest to około
20%, w chorobie nawet 60%, z tego 60 % jest
tracone poprzez skórę głowy )

27
Termoregulacja
noworodek nie ma możliwości wytwarzania ciepła
na drodze dreszczy
wykorzystuje brunatną tkankę tłuszczową ( 1%
masy ciała wcześniaka i około 5 % dziecka
donoszonego):
- zlokalizowana w okolicy naczyń szyjnych, nerek,
nadnerczy,
kręgosłupa, dołów pachowych i w śródpiersiu

28
Konsekwencje oziębienia
• Hipoksja, nasilenie zaburzeń oddychania
• Nasilenie kwasicy metabolicznej w wyniku
metabolizmu brunatnej tkanki tłuszczowej
oraz uwalniania kwasów tłuszczowych i
metabolizmu beztlenowego
• Obkurczenie łożyska płucnego w wyniku
kwasicy metabolicznej
• Hipoglikemia

29
Konsekwencje oziębienia c.d.
• Wylewy śródczaszkowe (IVH)
• Bradykardia
• Oliguria
• Skaza krwotoczna

30
Postępowanie zapobiegawcze
Monitorowanie ciepłoty skórnej i głębokiej
Klimatyzacja ogrzewająca powietrze w s.operacyjnej
Izolacja termiczna noworodka (owijanie watą
nieosłoniętych partii ciała, osłonięcie głowy)
Urządzenia ogrzewające (promienniki ciepła,
materacyki grzewcze)
Przetaczanie płynów i preparatów krwiopochodnych
w temp. 37 ˚C łaźnia wodna, Warmer-Animec)
Przemywanie pola operacyjnego ciepłymi r-rami
środków dezynfekcyjnych
Ogrzewanie i nawilżanie gazów oddechowych

31
Gospodarka kwasowo-zasadowa
Kwasica metaboliczna:
- hipoksja - zaburzenia dostawy tlenu do
tkanek: niedostateczna wymiana
gazowa, anemizacja, hipowolemia,
wzrost oporu naczyń obwodowych –
hipotermia, niedostateczna analgezja
- uogólnione procesy infekcyjne
- zaburzenia hemodynamiczne (wady
serca)

32
Na spadek objętości krwi krążącej
dziecko reaguje przyspieszeniem
częstotliwości akcji serca !
Spadek ciśnienia tętniczego – późny
objaw

33
Gospodarka wodno-elektrolitowa
Składnik
Noworodek (%mc.)
Dorosły (% mc.)
Całkowita woda
ustrojowa
Płyn
wewnątrzkomórkowy
Płyn
zewnątrzkomórkowy
75-85
35
40
55-60
40
20
Dobowa wymiana wody:
•
Dorosły – 3-4% mc.
•
Niemowlę – 12-16% mc. (łatwe przewodnienie i
odwodnienie)

34
Gospodarka płynowa
podstawowe zapotrzebowanie osoby dorosłej na
wodę to 35-40 ml/kg mc./dobę, a u skrajnie
małego wcześniaka nawet 200 ml/kg mc./dobę
Zwiększona utrata wody przez skórę i płuca
(perspiratio insensibilis)
średnio = 30-40 ml/kg mc./24h

35
Pomiar diurezy
• Małoinwazyjne monitorowanie perfuzji
narządowej
• Spadek diurezy przy odwodnieniu,
krwawieniu, hipoksemii

36
Wydalanie moczu u dzieci
Wiek
ml/kg/godz.
1-4 dni
4-7 dni
>7 dni
do 2 lat
5 lat do wieku
dorosłego
0,3 – 0,7
1 – 3
3
2
1

37
Anestetyki wziewne
• szybsze wchłanianie:
- większa częstość oddychania
- mniejsze FRC (wyższy stosunek
wentylacji pęcherzykowej do FRC)
- niższy współczynnik tkanka/krew i
krew/gaz (gorsza rozpuszczalność
środków we krwi w porównaniu z
dorosłymi)

38
cd. Anestetyki wziewne
1. Szybsza indukcja wziewna u dzieci w
porównaniu z dorosłymi
2. Depresyjny wpływ na ośrodkową regulację
oddychania (częste niereguralne oddychanie,
przyspieszenie oddechu, bezdechy)
3. Depresja układu krążenia
→ noworodki, niemowlęta, małe dzieci
- ujemne działanie inotropowe i
chronotropowe:
Bradykardia, Hipotensja,
Zatrzymanie czynności serca
→ dorośli – głównie zmniejszenie oporu
obwodowego

39
Dystrybucja leków
• Objętość dystrybucji – w okresie
noworodkowym szczególnie duża:
- u najmłodszych dzieci objętości wody
pozakomórkowej (tworzącej objętość
dystrybucji) wynosi 40% całkowitej
wody ustrojowej – u dorosłych – 20%
Konieczność stosowania większych w
przeliczeniu na kg m.c. (nie na
powierzchnię), dawek leków

40
Dystrybucja leków
• Upośledzone wiązanie z białkami osocza w
okresie noworodkowym
– małe stężenie białek, zwłaszcza albumin i α-1-
acidoglikoprotein
→ zwiększenie frakcji wolnej leków (a więc
aktywnej) w osoczu
→ większa aktywność tych leków, które mają
większe powinowactwo do białek
• Sufentanyl w 93% wiąże się z białkami osocza
• Midazolam 97%
• Diazepam 96-99%
Redukcja dawek ww. leków !

41
Wydłużony czas eliminacji leków
• Noworodki – grupa pacjentów słabo
metabolizujących:
- Niewydolność wątrobowych systemów
enzymatycznych (m.in. reakcji sprzęgania z
kw.glukuronowym, układu cytochromu P-
450) → Przedłużone działanie ketaminy, FNT
u noworodków!
- Niedostateczny przepływ krwi przez
wątrobę
- redukcja dawek leków
eliminowanych przez wątrobę (tiopental,
ketamina, propofol, norkuron, rokuronium)

42
Wydłużony czas eliminacji leków
• Upośledzone wydalanie - Niedojrzałość ukł.
wydalniczego do 1 rż.
- redukcja dawek lub niestosowanie leków
eliminowanych przez nerki (antybiotyki
aminoglikozydowe, wankomycyna, norkuron,
rokuronium)

Wybudzenie ze znieczulenia i ekstubacja
Ekstubacja u dzieci – niebezpieczeństwo kurczu
krtani i zatrzymania oddechu
- po znieczuleniu wziewnym
- w stadium pobudzenia (wybudzanie z narkozy)
Przed ekstubacją przygotować kompletny sprzęt
do wentylacji i reintubacji !

Wybudzenie ze znieczulenia i ekstubacja
Ogrzanie dziecka do prawidłowej temperatury
Wydolny oddech spontaniczny
Ekstubacja albo w głębokiej narkozie, albo po
przywróceniu przytomności
Nigdy w stadium pobudzenia!
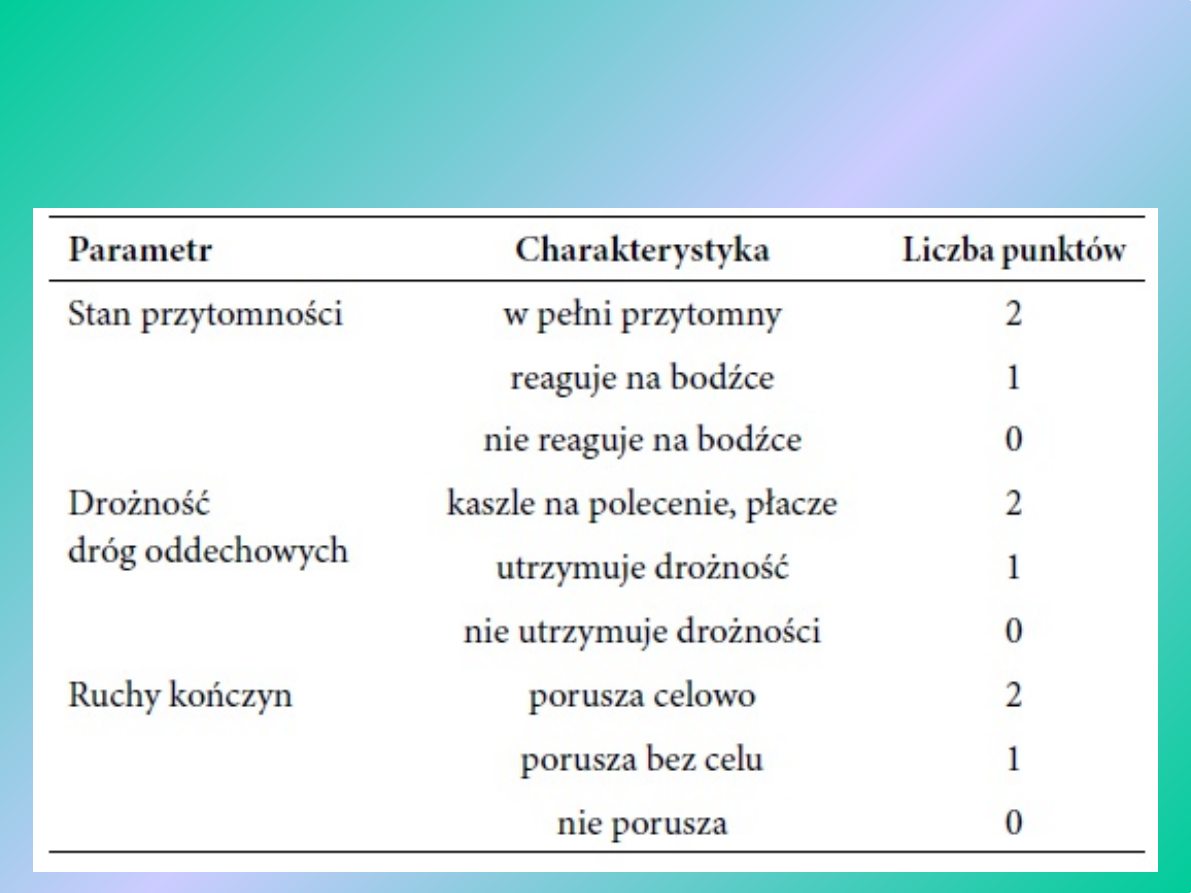
Ocena stopnia wybudzenia po
znieczuleniu

Monitorowanie w okresie
pooperacyjnym
Podobne monitorowanie jak na sali operacyjnej
przez okres co najmniej 2 godzin
Pacjenci ASA III i powyżej, monitorowanie przez
cały okres pobytu pacjenta w oddziale
pooperacyjnym

47
Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
Wyszukiwarka
Podobne podstrony:
6 Znieczulenie dziecka cz 1
Razem w przedszkolu trzylatka-przewidywane osiągnięcia dziecka cz. 2, podręczniki przedszkolne, raze
Postawy rodzicielskie a agresywne zachowania u dziecka cz, KATOLICKA RODZINA
Przewidywane osiagniecia dziecka cz. 1, zerówka - dokumenty n-la, przewidywane osiągnięcia ucznia
Przewidywane osiagniecia dziecka cz. 2, zerówka - dokumenty n-la, przewidywane osiągnięcia ucznia
Inteligencja Twojego Dziecka cz II(1)
Postawy rodzicielskie a agresywne zachowania u dziecka cz
o rozwijaniu zdolności dziecka cz 3
001 Razem w przedszkolu trzylatka. Przewidywane osiągnięcia dziecka cz 1, razem w przedszkolu trzyla
Przeklęte Dziecko cz 2
Inteligencja Twojego Dziecka cz II(2)
Przeklęte Dziecko cz 1
więcej podobnych podstron