
Rehabilitacja
w chorobie Parkinsona

Układ piramidowy
Układ piramidowy odpowiada za czynności
zamierzone, ruchy celowe, wykonywane w sposób
świadomy.
Schematycznie rzecz ujmując, można powiedzieć, że
ma budowę liniową:
▼kora mózgu (zakręt przedśrodkowy płata
czołowego) →
→ wieniec promienisty →
→ torebka wewnętrzna →
→ konary mózgu →
→ skrzyżowanie piramid w rdzeniu przedłużonym →
→ drogi piramidowe przednia i boczna rdzenia
kręgowego →
→ komórki ruchowe rogów przednich rdzenia
kręgowego.

Układ piramidowy
Uszkodzenie układu piramidowego
powoduje zniesienie ruchów dowolnych
poniżej poziomu uszkodzenia (porażenia
lub niedowłady spastyczne).

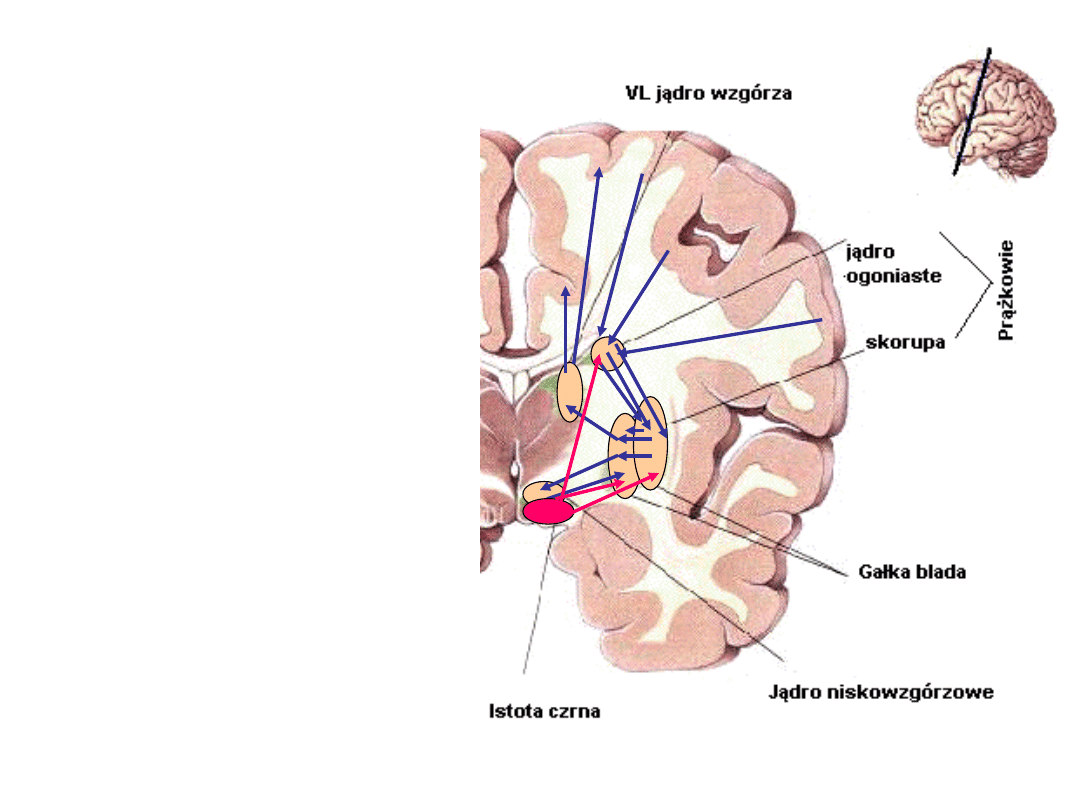
Układ pozapiramidowy
Układ pozapiramidowy odpowiada za
automatyzmy ruchowe, postawę ciała,
napięcie mięśni, inicjowanie czynności
ruchowych oraz kontynuację ruchów
wykonywanych cyklicznie, powtarzalnie
(np. chód). Tworzą go jądra podkorowe.
Największe ich skupisko to ciało
prążkowane, w którego skład wchodzą:
- jądro ogoniaste (nucleus caudatus),
- skorupa (putamen),
- gałka blada (globus pallidus).
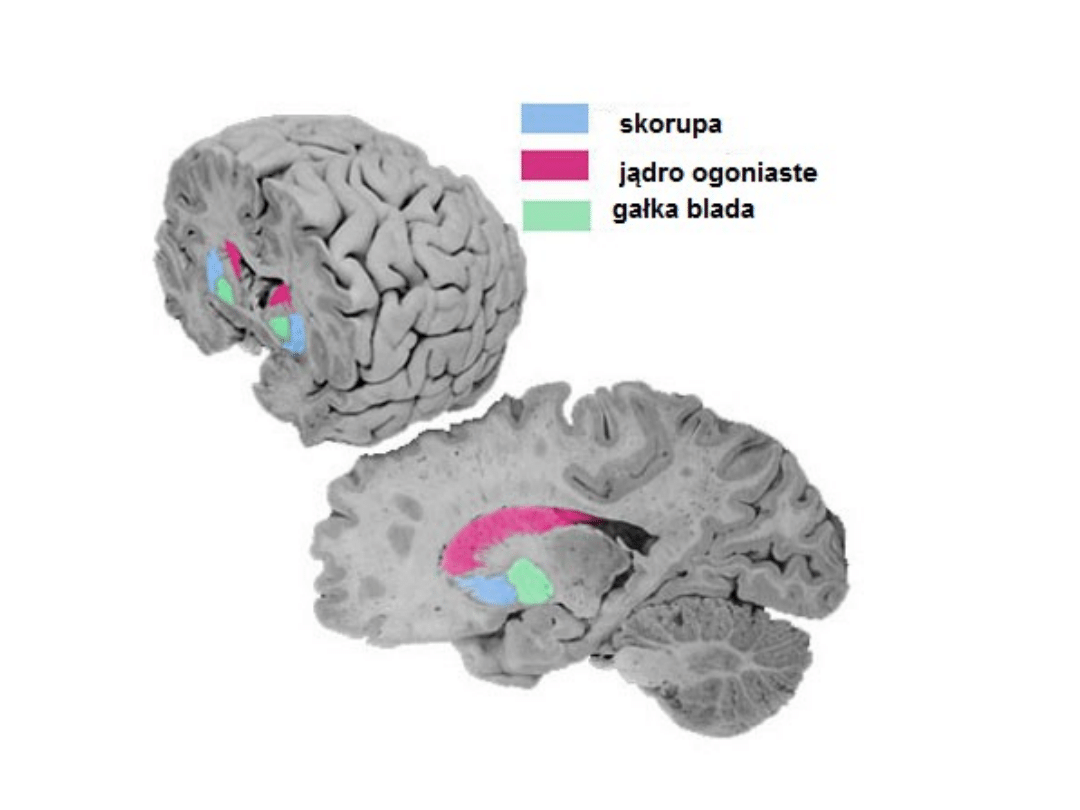

Układ pozapiramidowy
Poza nimi układ pozapiramidowy tworzą:
- jądro brzuszne boczne wzgórza (n.
ventro-
lateralis thalami),
- jądro niskowzgórzowe (n.
subthalamicus),
- istota czarna (substantia nigra).
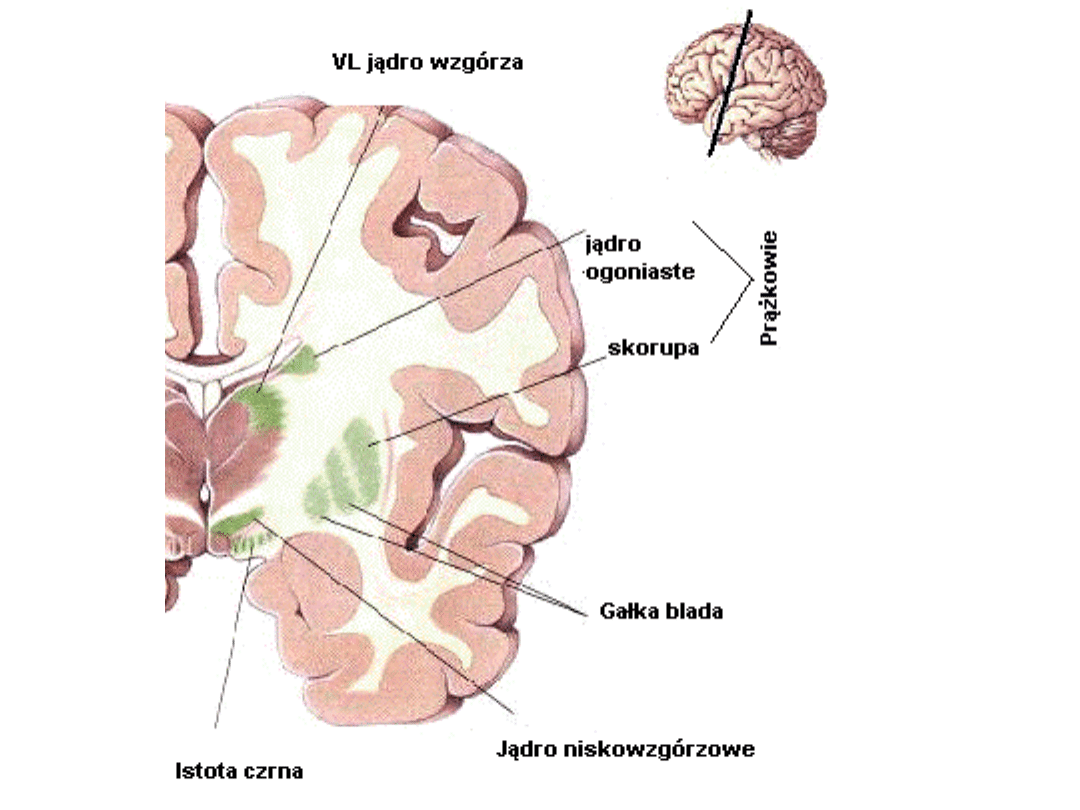
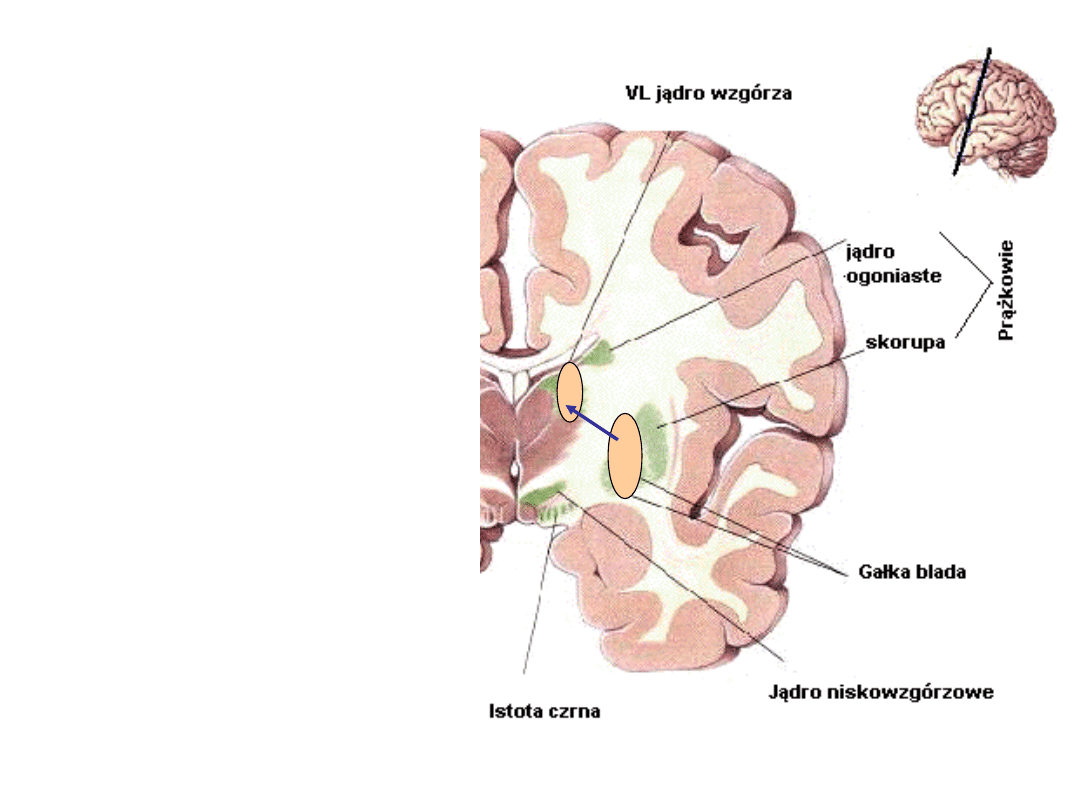
Układ
pozapiramidowy
funkcjonuje na
zasadzie pętli. Za
jej punkt centralny
uznaje się gałkę
bladą. Ma ona
połączenia
neuronalne z
jądrem brzusznym
bocznym wzgórza.
Stąd następuje
projekcja do kory
mózgowej. W
sterowaniu ruchem
istotną rolę
odgrywa nie tylko
kora ruchowa, ale
również dodatkowe
pole ruchowe.
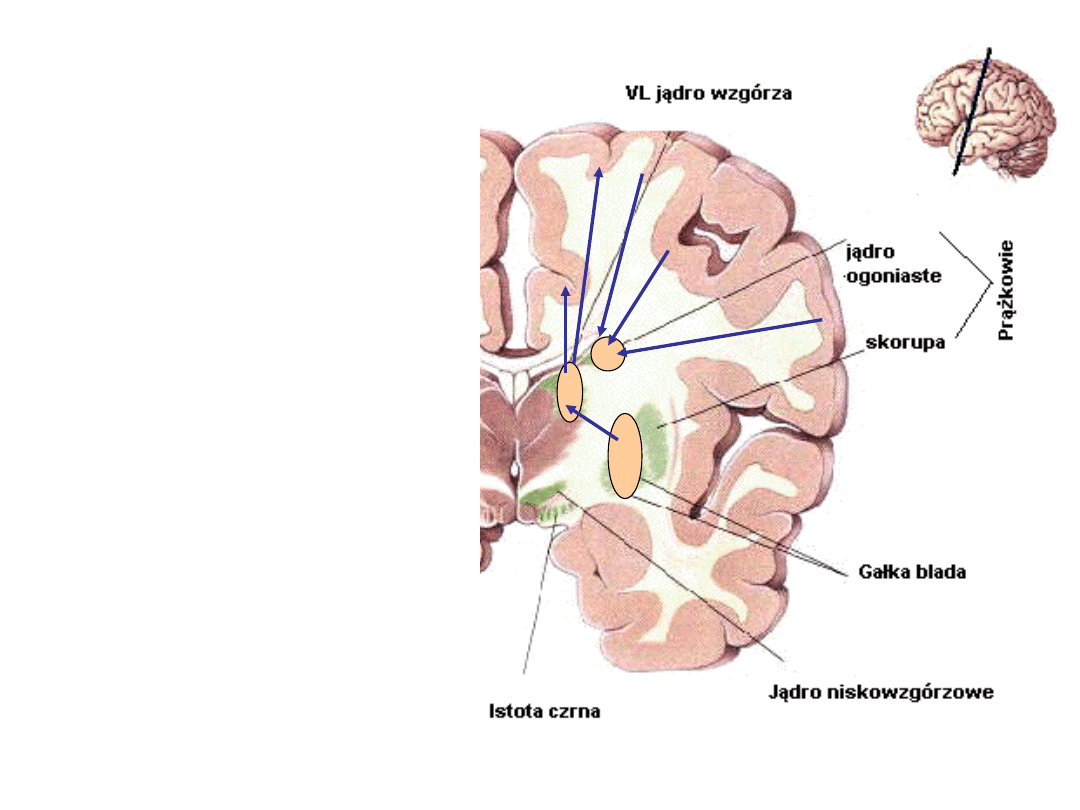
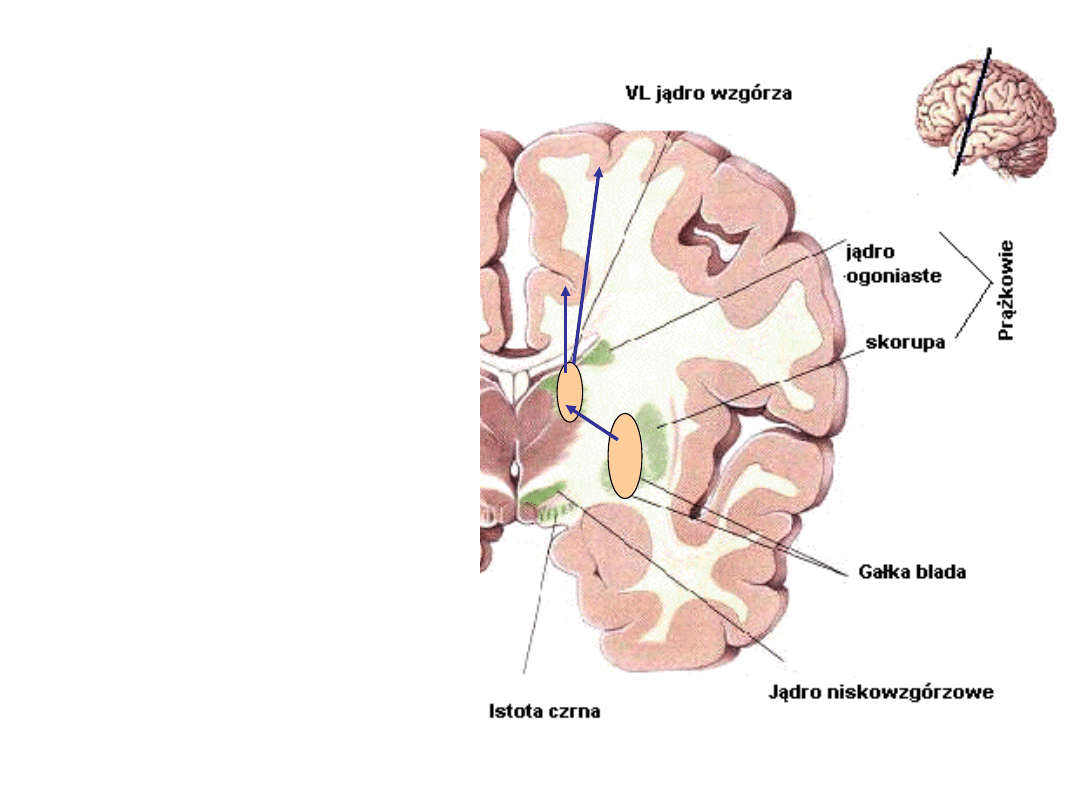
Z kory impulsy
przekazywane są do jądra
ogoniastego. Jest ono
zbudowane z głowy, trzonu
i ogona, ma więc podłużny,
„zawinięty” kształt, co jest
uzasadnione funkcją.
Mianowicie jądro to
otrzymuje informacje z
wielu ośrodków korowych-
wzrokowego, słuchowego,
równowagi, czucia itd.
Dzięki temu „skupieniu”
możliwa jest zintegrowana
reakcja ruchowa w
odpowiedzi na różnorodne
bodźce, a więc zachowanie
organizmu może być
adekwatne do potrzeb
danej chwili.
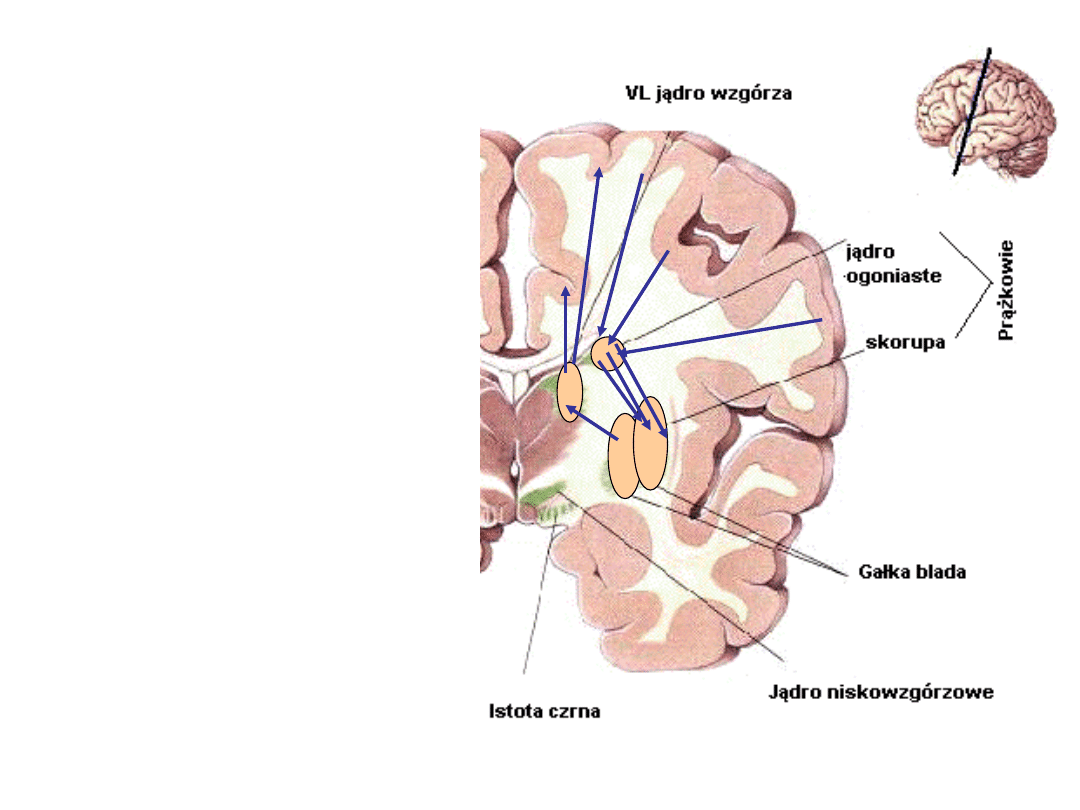
Jądro ogoniaste
funkcjonalnie, ale
również
anatomicznie jest
„zespolone” ze
skorupą
(połączenie głowy
j. ogoniastego z
przednią częścią
skorupy), tworząc
razem z nią
prążkowie.
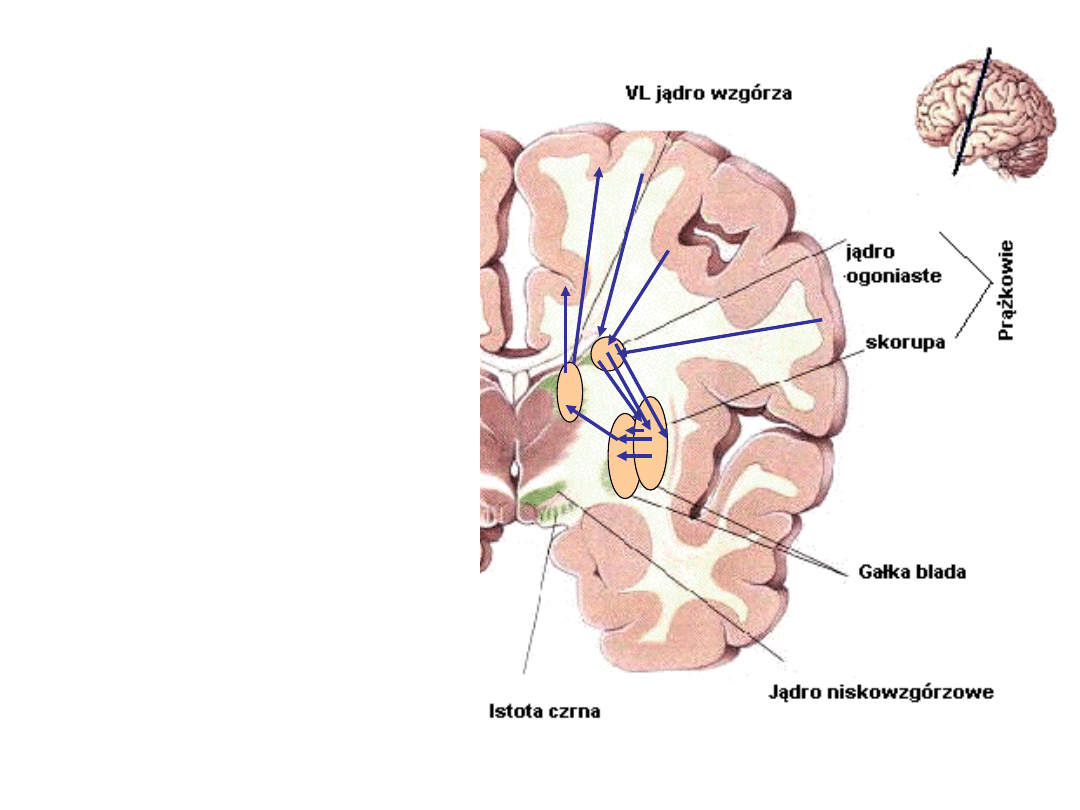
Skorupa z kolei
ściśle przylega do
gałki bladej i
również
funkcjonalnie jest
ściśle z nią
zespolona.
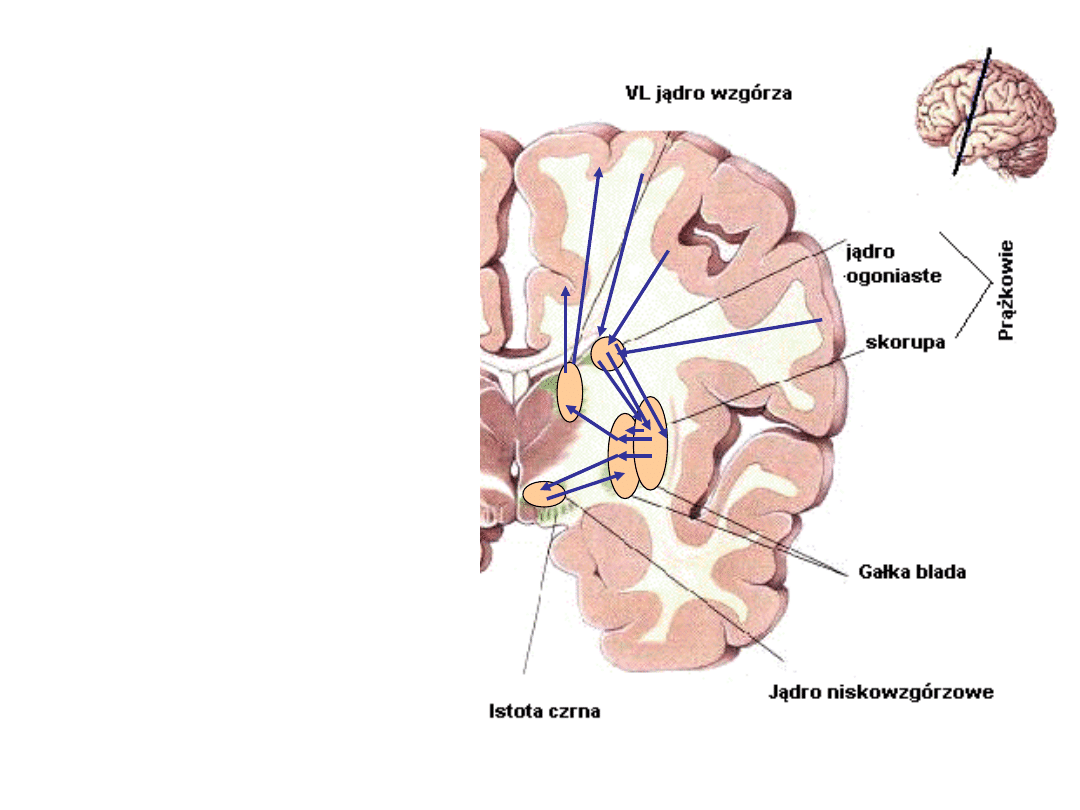
Jądro niskowzgórzowe
położone jest na
uboczu
przedstawionej pętli,
w istotny sposób
wpływa jednak na
funkcję gałki bladej, z
którą jest zwrotnie
sprzężone, tzn.
otrzymuje z niej
połączenia
neuronalne oraz takie
połączenia do niej
„wysyła”.

Układ pozapiramidowy
Tak więc schematycznie można przedstawić pętlę
układu pozapiramidowego w następujący sposób:
→ gałka blada →
→ jądro brzuszne boczne wzgórza →
→ kora mózgowa →
→ prążkowie →
→ gałka blada →
Najważniejszymi neuroprzekaźnikami w pętli
układu pozapiramidowego są
acetylocholina
(ACh) i
kwas gamma- aminomasłowy-
GABA
(gamma amino-butric acid).
Istota czarna mózgu,
a ściślej jej część
zbita, zbudowana
jest z komórek
dopaminergicznych-
wytwarzających
neuroprzekaźnik-
dopaminę. Pod
wpływam komórek
dopaminergicznych
są gałka blada, jądro
ogoniaste i skorupa.

Zaburzenie funkcji układu
pozapiramidowego powoduje
Zaburzenia napięcia mięśni w postaci
zespołów:
- hypertoniczno- hypokinetycznego
lub
- hypotoniczno- hyperkinetycznego
oraz
ruchy mimowolne.

Ruchy mimowolne
Ruchy
pląsawicze
to, szybkie, energiczne
ruchy kończyn całkowicie poza kontrolą
chorego.
Ruchy
dystoniczne
to powolne ruchy
wykonywane jakby z wysiłkiem i bólem. Na
ruch dowolny nakłada się wzmożone
napięcie mięśni. Jęśli ruchy dystoniczne
dotyczą tułowia lub karku, to mówimy o
ruchach
torsyjnych
.

Ruchy mimowolne
Ruchy
atetotyczne-
powolne ruchy
wykręcające palce i nadgarstki prowadzące
do „groteskowych” ustawień ręki. Mogą
prowadzić do utrwalonych nieprawidłowych
pozycji poprzez utrwalenie przykurczy.
Ruchy
baliczne
są wynikiem gwałtownych
skurczów mięśni proksymalnych kończyn i
mają charakter wyrzucania kończyny. Zwykle
są stereotypowe. Wynikają z zaburzeń
czynności jądra niskowzgórzowego. Jeśli
występują połowiczo to mówimy o
hemibalizmach
.

Ruchy mimowolne
Drżenia
to szybki naprzemienne ruchy
kończyn lub ich części o zróżnicowanej
amplitudzie (od kilku mm do kilkudziesięciu
cm) i częstotliwości. Wyróżnia się drżenie:
-
spoczynkowe
(np. choroba Parkinsona)
-
zamiarowe
(np. SM- postać móżdżkowa)
-
posturalne
(np. drżenie samoistne- postać
ortostatyczna)
Tiki
to szybki krótkotrwałe napięcia mięśni o
stereotypowym charakterze. Mogą nasilać
się pod wpływam emocji.

Zapamiętaj!
1.
Układ piramidowy
ma budowę
liniową i odpowiada za czynności
zamierzone- ruchy dowolne, a
układ
pozapiramidowy
funkcjonuje na
zasadzie pętli i odpowiada za napięcie
mięśni i automatyzmy ruchowe.
2. Dla prawidłowej funkcji układu
pozapiramidowego konieczna jest
równowaga neurotransmiterów

Układ pozapiramidowy
moduluje
funkcję
układu piramidowego

Uszkodzenie układu piramidowego
powoduje całkowite zniesienie
możliwości ruchowych,
ale
przy sprawnym układzie
piramidowym,
a niesprawnym pozapiramidowym,
ruchy dowolne są poważnie utrudnione
bądź też niemożliwe do wykonania.

Choroba Parkinsona
Definicja
Choroba Parkinsona to choroba
degeneracyjna układu pozapiramidowego
wynikająca z zaniku komórek
dopaminergicznych części zbitej istoty
czarnej mózgu
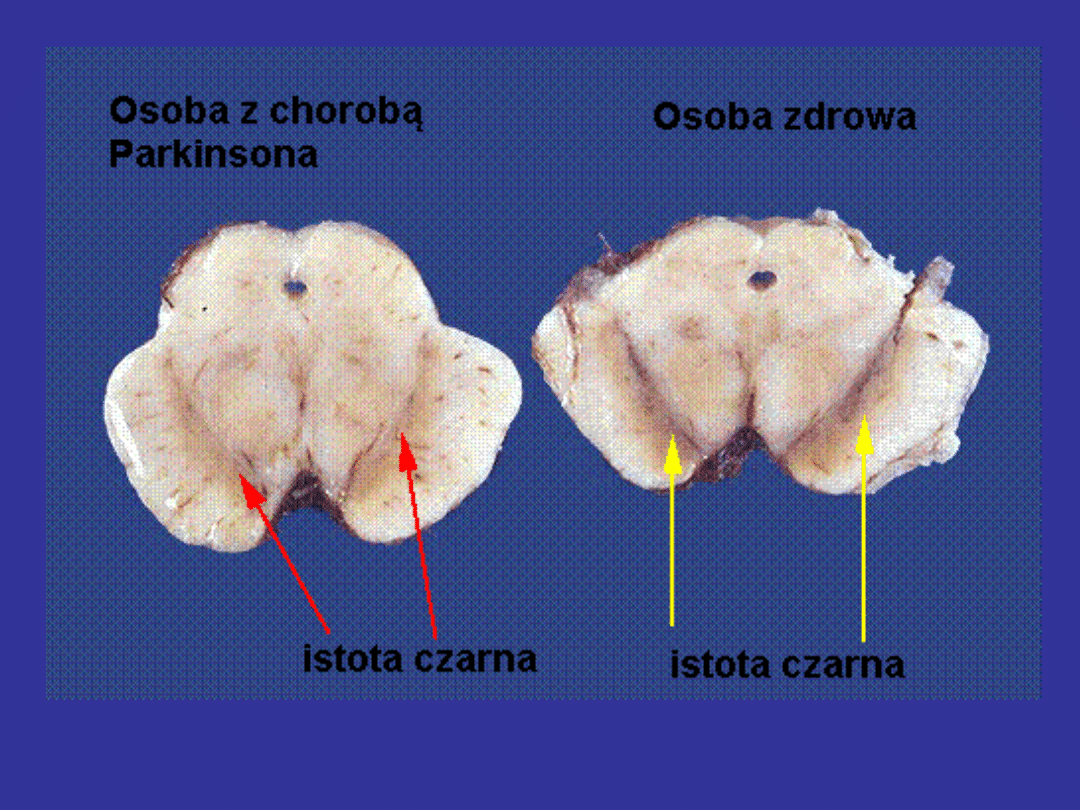

Etiologia
nie jest znana. Prawdopodobnie nakładają się na
siebie czynnik genetyczny i jakiś czynnik zewnętrzny
(chemiczny?, biologiczny?). Istotną rolę odgrywa
wiek.
Występowanie
Jest to jedna z częstszych chorób układu nerwowego.
Częstość zachorowań szacuje się na 20/100 000 w
całej populacji, w grupie wiekowej powyżej 50 lat-
100/ 100000 ale powyżej 70 lat- już 1500/ 100 000.
Mężczyźni chorują równie często jak kobiety. Częściej
chorują ludzie rasy białej.

Rozpoznawanie
Chorobę rozpoznaje się po objawach klinicznych
• drżenie spoczynkowe
• sztywność pozapiramidowa
• hypokineza, bradykineza
• reakcja na L-dopę- prekursor dopaminy
• wiek rozpoczęcia choroby- najczęściej 50- 70 lat, ale
zdarza się również początek przed 40.
• oprócz PET, żadne inne badanie obrazowe nie
wykazuje zmian w mózgu.

W sytuacji, gdy objawy kliniczne wskazują
na chorobę Parkinsona, a poziom
dopaminy jest prawidłowy (brak reakcji na
L-dopę), mówimy o
zespole
parkinsonowskim
. Szacuje się, że około
15% osób z objawami parkinsonizmu ma
właśnie ten zespół. Może mieć on różne
pochodzenie- urazowe, neuroinfekcje,
działanie toksyn, po udarach mózgu i inne.

Pozostałe objawy ruchowe
• zaburzenia koordynacji
• zaburzenia automatyzmów ruchowych
• zaburzenia układu rytmu ruchu
• zanik współruchów
• zaburzenia postawy ciała
• zaburzenia chodu

Zaburzenia mowy
• dyzartria- trudności z wyraźną artykulacją głosek.
• hypofonia- mowa przyciszona
• aprozodia- brak akcentowania i intonacji- wyżej- niżej,
ciszej- głośniej; mowa monotonna
• iteracja (palilalia)- wielokrotne powtarzanie tego
samego słowa, sylaby
Z powodu ww. zaburzeń oraz zaburzonego kontaktu
pozawerbalnego (mimika, gestykulacja, mowa ciała,
mikrografia) kontakt z chorym jest coraz trudniejszy i
stanowić może jeden z najważniejszych problemów
życiowych.

Zaburzenia wegetatywne
• nadmierne wydzielanie śliny
• dysfagia
• nadmierne pocenie się
• wzmożona aktywność gruczołów łojowych
• zaburzenia oddychania
• sen
• hypotonia ortostatyczna
• zaparcia
• zaburzenia potencji

Zaburzenia psycho- intelektualne
- depresja
- zburzenia zdolności poznawczych
- zaburzenia koncentracji uwagi
- zaburzenia psychotyczne

Ocena zaawansowania choroby
• Podział stadiów choroby wg Hoehna i Yahra
• Skala oceny stopnia ciężkości zespołu
Parkinsona wg Webster- Rating scale
• Skala aktywności codziennej – Schwab-
England- 100%- 0%
• Ujednolicona skala oceny choroby
Parkinsona (Unified Parkinsons Disease
Rating Scale- UPDRS 30)
• Skala zaburzeń równowagi Berga

Podział stadiów choroby
wg Hoehna i Yahra
I Symptomatyka jednostronna lub niewielkie
osłabienie czynności
II Sympt. obustronna, bez zaburzeń
równowagi
III Zaburzone odruchy postawne, niepewność
podczas odwracania się, odruch utrzymania
równowagi, pewien stopień niesprawności,
może być aktywny zawodowo, niezależność
IV W pełni rozwinięta silnie wyrażona
symptomatyka, samodzielność chodzenia,
znaczny stopień niesprawności
V Wymaga pomocy, jeździ na wózku lub leży w
łóżku

Skala oceny stopnia ciężkości zespołu
Parkinsona wg Webster- Rating scale
1. bradykineza rąk
6. drżenie
2. sztywność
7. mimika twarzy
3. postawa
8. łojotok
4. balans kończynami
9. mowa
5. chód
10. samodzielność
Ocena zaburzeń:
0 – brak zaburzeń
1 – zaburzenia lekkie
2 - umiarkowane nasilenie zaburzeń
3 - ciężkie zaburzenia

Skala oceny stopnia ciężkości zespołu
Parkinsona wg Webster- Rating scale
Wartość sumaryczna:
0 - 10 - stadium wczesne
11- 20 - umiarkowane nasilenie
niesprawności
21- 30 - ciężka i zaawansowana
niesprawność

Skala aktywności codziennej – Schwab-
England-
Ocena możliwości samodzielnego funkcjonowania
oraz stopnia niesprawności w skali procentowej, ze
stopniami zaburzeń opisywanymi skokowo co 10%
(100%, 90%, 80% itd.)gdzie:
100%- chory całkowicie niezależny od otoczenia,
wykonuje wszystkie codzienne czynności bez
trudności i spowolnienia, normalna sprawność
ruchowa, brak poczucia jakiejkolwiek
niesprawności
0%- chory unieruchomiony w łóżku, zaburzenia
niektórych czynności wegetatywnych (połykanie,
oddawanie moczu i stolca)

Ujednolicona skala oceny choroby
Parkinsona (Unified Parkinsons Disease
Rating Scale- UPDRS 30)
• Skala oceniająca wszelkie aspekty życia
osoby z chorobą Parkinsona
• Ocena każdej badanej dziedziny w skali od
0-norma- do 4- głębokie zaburzenie, jeśli
dana dysfunkcja narasta stopniowo (np.
drżenie)
lub 0- 1, jeśli tylko określa się, czy dane
zaburzenie występuje, czy nie (np.
hypotonia ortostatyczna)

I- stan intelektualny i zaburzenia nastroju
1. Zaburzenia funkcjonowania intelektualnego
2. Zaburzenia spostrzegania i myślenia
3. Depresja
4. Motywacja- inicjatywa
II- życie codzienne (należy ocenić oddzielnie
dla fazy „on” i „off”)
5. Mowa
6. Ślinienie się
7. Połykanie
8. Pismo
9. Jedzenie i posługiwanie się sztućcami

II- życie codzienne- c.d.
10. Ubieranie się
11. Utrzymywanie czystości higieny
12. Obracanie się w łóżku, korzystanie z kołdry i
prześcieradła
13. Upadki nie wynikające z „dreptania”
14. „Dreptanie”
15. Chód
16. Drżenie
17. Zaburzenia czuciowe związane z
parkinsonizmem

III- badanie układu ruchowego
18. Mowa
19. Wyraz twarzy
20. Drżenie spoczynkowe
21. Drżenie zamiarowe lub pozycyjne rąk
22. Sztywność
23. Szybkie ruchy palców L i P (przeciwstawianie
kciuka i palca wskazującego)
24. Ruchy dłoni (otwieranie i zamykanie pięści)
25. Szybkie ruchy naprzemienne (nawracanie i
odwracanie przedramienia)
26. Szybkie ruchy kończyn dolnych (uderzanie piętą
o podłoże)

III- badanie układu ruchowego
27. Wstawanie z krzesła
28. Sylwetka
29. Stabilność postawy (odpowiedź na pociągnięcie
za barki do tyłu)
30. Chód
31. Spowolnienie
IV- Powikłania leczenia
A. Dyskinezy- czy występują
32. Czas trwania
33. Stopień upośledzenia w wyniku dyskinez

IV- Powikłania leczenia c.d.
34. Bolesność dyskinez
35. Dystonia wczesnego poranka
B. Fluktuacje- czy pacjent zgłasza
36. Dające się przewidzieć stany „off” (w związku z
przyjmowaniem leków)
37. Nie dające się przewidzieć stany „off” (w
związku z przyjmowaniem leków)
38. Nagłe „off” (ponad kilka sekund)
39. Jaki procent dnia zajmuje przeciętnie stan „off”?
C. Inne powikłania
40. anoreksja, nudności lub wymioty
41. Czy pacjent cierpi na zaburzenia snu?
42. Objawowa hypotonia ortostatyczna

V. Drżenie
43. Jedzenie za pomocą łyżki lub widelca
44. Pismo
45. Szkody socjalne spowodowane poprzez drżenie
spoczynkowe
46. Drżenie w spoczynku (w pozycji prowokującej-
ręce na kolanach)
47. Drżenie przy trzymaniu (np. szklanki)
48. Drżenie przy ruchach celowanych (trzykrotna
próba chwytu szklanki z wodą stojącej na stole)

Leczenie farmakologiczne
Lewodopa- prekursor dopaminy-
w początkowym
okresie choroby w znacznym stopniu poprawia
funkcjonowanie chorych znosząc objawy
parkinsonowskie. W okresie późniejszym- znaczne
dawki leków są mało skuteczne, a wywołują
dyskinezy dystoniczne lub pląsawicze i fluktuacje.
Seligilina-
powoduje spowalnianie rozkładu
dopaminy w mózgu, a poprzez to wzrost jej
poziomu.
Agoniści receptora dopaminergicznego-
pobudzają
receptory dopaminergiczne w prążkowiu, przez co
niższy poziom dopaminy może wykazywać
prawidłowe działanie

Leczenie farmakologiczne
Leki antycholinergiczne-
przywracają równowagę
między układem cholinergicznym a
dopaminergicznym.
Amantydyny
to substancje zwiększające
produkcję dopaminy w mózgu.
Inhibitory COMT-
blokują rozkład L-dopy i
dopaminy.

Dieta w chorobie Parkinsona
Dieta ma istotne znaczenie dla osób
cierpiących na chorobę Parkinsona z tego
względu, że
białko zaburza wchłanianie
lewodopy
. Dlatego, lek należy przyjmować w
odpowiednim czasie po i przed posiłkiem (w
zależności od tego, co ile godzin pacjent
przyjmuje lewodopę). Posiłki z większą ilością
białka lepiej spożywać na kolację niż na
śniadanie. Ewentualny wpływ na wchłanianie
leku będzie wówczas mniej dokuczliwy.

Leczenie operacyjne
• Zabiegi ablacyjne- polegają na uszkodzeniu za
pomocą elektrody wprowadzonej do mózgu jądra
brzusznego bocznego wzgórza (
talamotomia
;
thalamus- wzgórze) u chorych z dominującym
drżeniem,
lub gałki bladej (
palidotomia;
globus pallidus-
gałka blada) u chorych z dominującą sztywnością
mięśni.
• Wszczepianie
stymulatorów-
elektroda
wprowadzona do jądra niskowzgórzowego działa
korzystnie zarówno na drżenie jak i na sztywność.

Leczenie operacyjne
Zabiegi te obarczone są niskim ryzykiem
powikłań (1- 2%), są mało obciążające dla
organizmu chorego (znieczulenie miejscowe) i
zwykle przynoszą istotną poprawę w zakresie
możliwości funkcjonowania chorych. Pomimo to
powinny być wykonywane tylko w sytuacjach,
gdy wyczerpują się możliwości farmakoterapii.
Podeszły wiek nie jest przeciwwskazaniem do
tego typu zabiegu, a jedynie ogólny stan
pacjenta (wydolność krążeniowo- oddechowa,
krzepliwość krwi) i jego stan funkcjonalny.

Rehabilitacja- uwagi ogólne
Istnieje szereg ograniczeń sprawności
chorych wynikających z istoty choroby
Parkinsona. Ograniczenia te stanowią
zarazem wyznaczniki w usprawnianiu
chorych podczas opracowywania
programów rehabilitacyjnych

I. Depresja i obniżona motywacja
• ograniczanie wraz z rozwojem choroby inicjatywy
chorego i motywacji do podejmowania wszelkich
działań, w tym działań na rzecz własnego zdrowia i
sprawności. W związku z tym konieczne staje się
działanie mające na celu:
- pobudzanie i wzmacnianie inicjatywy i motywacji u
samych chorych poprzez różne formy psychoterapii;
- zwiększanie samodzielności i aktywności psycho-
ruchowej poprzez kinezyterapię i odpowiednią
postawę terapeuty prowadzącego zajęcia;
- zwrócenie uwagi na istniejący problem rodzinie
(opiekunom) chorego, poinstruowanie o zalecanych
formach i sposobach zachowań i postępowania
wobec chorego.

II. Obniżona zdolność uczenia się
nowych ruchów
• Drugi wyznacznik to zmniejszająca się wraz z
postępem choroby zdolność uczenia się
nowych ruchów. Dlatego też ważne jest, by:
- we
wczesnym okresie
choroby dążyć do jak
najdłuższego zachowania tej umiejętności
poprzez jak największe zróżnicowanie
ćwiczeń- ich formy, rodzaju, intensywności,
tempa, środowiska
- w
zaawansowanej postaci
choroby
utrzymywać zdolność wykonywania
wyuczonych czynności i ćwiczeń w celu jak
najdłuższego zachowania zdolności ich
samodzielnego wykonywania.

III. Zmniejszająca się stabilność
podczas stania i chodzenia
• W związku z tym konieczne jest:
- od momentu postawienia diagnozy rozpoczęcie
ćwiczeń równoważnych, ćwiczeń koordynacyjnych i
ogólnousprawniających zarówno w pozycjach
stabilnych jak i chwiejnych;
- we
wczesnym okresie
choroby wzmacnianie i
utrzymywanie odruchów obronnych w momentach
utraty równowagi oraz umiejętności bezpiecznego
zachowania się w
okresie zaawansowanym
, kiedy
odruchy obronne już zanikają lub całkowicie zostały
utracone;
- zwrócenie uwagi na szczególną wartość długich
spacerów w różnych warunkach terenowych dla
zachowania samodzielności w zakresie chodzenia
przez jak najdłuższy czas.



IV. Patologia chodu
- stawianie drobnych, powłóczących kroków, chód na
wąskiej podstawie wynikający ze zmniejszenia zakresu
ruchów czynnych, a wraz z rozwojem choroby również
biernych, we wszystkich stawach kończyn dolnych;
- trudności z zapoczątkowaniem chodzenia i
zatrzymywaniem się;
- problemy ze zmianą kierunku chodu oraz zanik
współruchów jako wyraz zniesienia kontrrotacji obręczy
barkowej w stosunku do bioder (apraksja osiowa);
- pojawiające się i narastające trudności z
pokonywaniem drzwi, wąskich przejść itp. (tzw. objaw
tunelu);
- pulsje (propulsje, retropulsje lub lateropulsje) jako
wyraz zaburzeń odruchowej kontroli równowagi;
- stany zastygnięcia (ang. freezing) jako efekt akinezji.
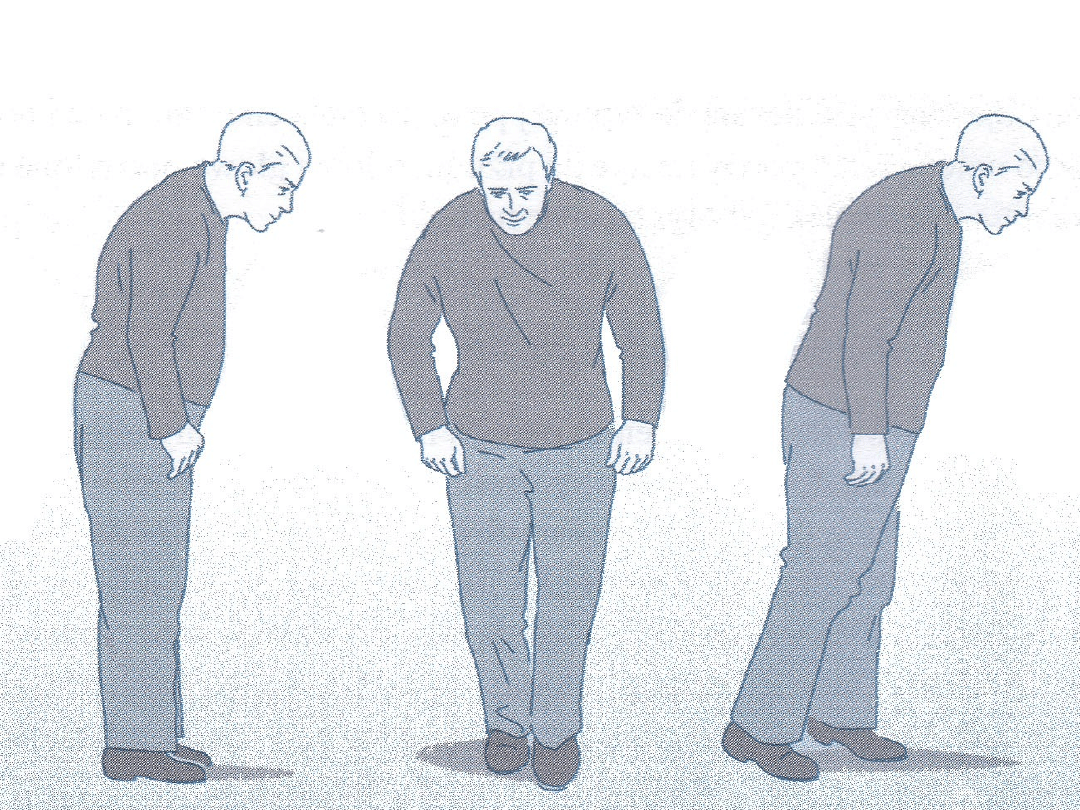

IV. Patologia chodu c.d.
- trudność z zatrzymywaniem się polega
najczęściej na tym, że krok staje się coraz
krótszy i przechodzi w „drobienie”, natomiast
środek ciężkości bezwładnie i w sposób
niekontrolowany przemieszcza się nadal do
przodu, prowadząc do utraty równowagi i
upadku. Upadki w chorobie Parkinsona
kończą się często poważnymi urazami, gdyż z
powodu degradacji układu
pozapiramidowego zanikają odruchy
obronne.
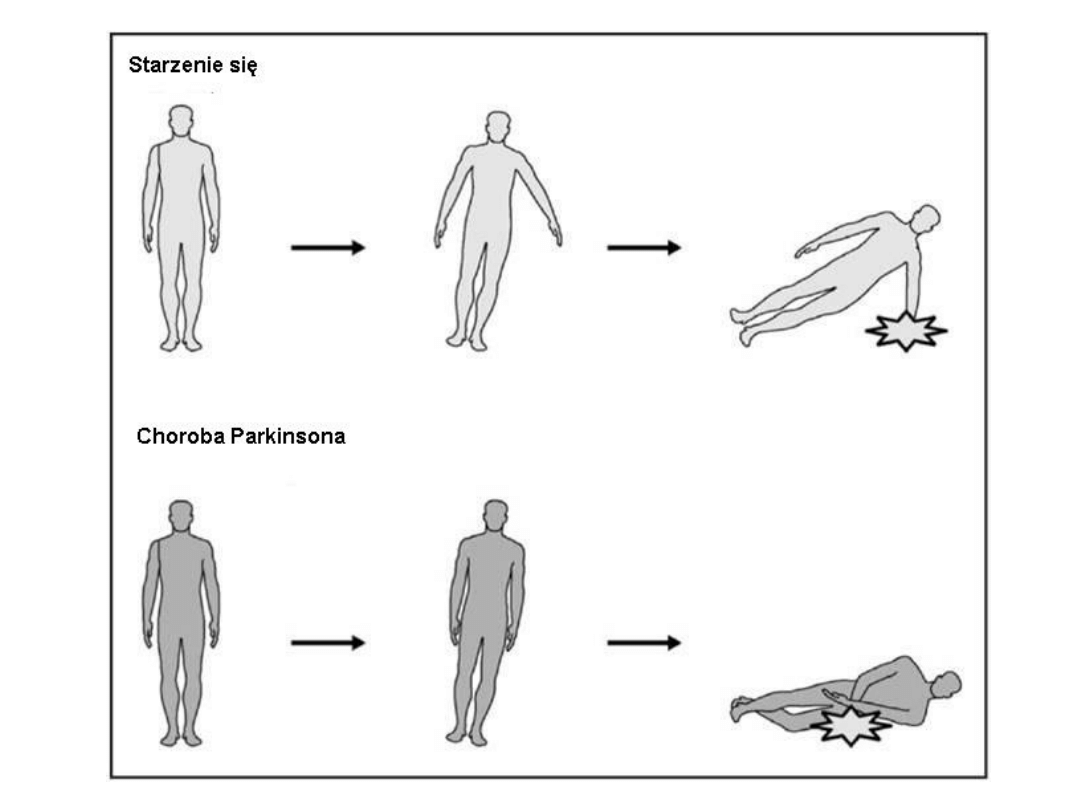

V. Utrata zdolności wykonywania
ruchów złożonych
czyli stanowiących sekwencję paru kolejno po sobie
występujących ruchów prostych, np. przejście z
pozycji leżącej na łóżku do pozycji siedzącej, a
następnie stojącej. W związku z tym:
- we
wczesnym okresie
choroby konieczne jest
zwrócenie uwagi na wprowadzanie podczas ćwiczeń
usprawniających jak największej ilości ruchów
złożonych, najlepiej imitujących czynności dnia
codziennego;
- u chorych ze
znacznym stopniem
zniedołężnienia
konieczne jest postępowanie odwrotne tzn.
zwrócenie uwagi na to, że wszystkie czynności
złożone są sumą kilku ruchów prostych, które muszą
być wykonane w odpowiedniej sekwencji.
Przeprowadzenie analizy takich czynności wraz z
chorym oraz ćwiczenie poszczególnych ruchów
prostych daje możliwość zwiększenia samodzielności.


VI. Utrata zdolności wykonywania
dwóch czynności równocześnie
np. wyciąganie kluczy z kieszeni podczas chodu.
Biorąc ten element pod uwagę również konieczne jest
różnicowanie postępowania w zależności od stopnia
zaawansowania choroby. A zatem:
- w
okresie wczesnym
należy podczas ćwiczeń kłaść
nacisk na łączenie kilku czynności w tym samym
czasie (np. wykonywać różne czynności podczas
chodu, cenne są ćwiczenia z partnerem);
- chorych z
zaawansowanymi zaburzeniami
należy
uczyć, by najpierw zakończyli wykonywać jedną
czynność, a dopiero wówczas niech przystępują do
następnej (np. najpierw muszą dojść do drzwi i się
zatrzymać, a dopiero wówczas wyjąć klucze z
kieszeni).

VII. Pozapiramidowa sztywność mięśni
i związane z nią zaburzenia posturalne oraz
przykurcze mięśniowe, a w dalszym
przebiegu choroby- również stawowe. Trzeba
tu pamiętać, że oddziaływanie
fizjoterapeutyczne cechuje stosunkowo niska
skuteczność w stosunku do neurologicznie
uwarunkowanej sztywności mięśni,
natomiast poprzez ćwiczenia ruchowe i
zabiegi fizykalne przez długi czas efektywnie
można zapobiegać zarówno zaburzeniom
postawy ciała, jak i ograniczeniom
ruchomości w stawach.

VIII. Hypokineza i bradykineza
Są one wypadkową sztywności
pozapiramidowej i zmniejszonej funkcji
układu pozapiramidowego w zakresie
zapoczątkowania i kontynuacji akcji
ruchowej. Przejawiają się spowolnieniem i
zubożeniem ruchowym dotyczącym nie
tylko funkcji kończyn, ale również mięśni
mimicznych (hypomimia).

VIII. Hypokineza- zubożenie ruchowe
c.d.
– uboga gestykulacja,
– hypomimia- maskowatość twarzy,
– spowolnienie chodu- skrócenie kroku,
– brak współruchów kończyn górnych w
czasie chodzenia,
– „wyczerpywanie się” ruchu
– mikrografia

Przykład mikrografii i wpływu drżenia na pismo oraz
efekt pięciodniowej rehabilitacji w zakresie pisania
Przykład mikrografii i wpływu pięciodniowej
rehabilitacji na poprawę pisma

IX. Drżenie
W chorobie Parkinsona ma ono charakter
spoczynkowy, choć z czasem może
przybierać formę drżenia posturalnego lub
zamiarowego. Zmniejszanie tego objawu
poprzez stosowanie metod
fizjoterapeutycznych jest mało skuteczne, i
według aktualnej wiedzy- jeśli udaje się
uzyskać pozytywne wyniki, to są one
krótkotrwałe. Natomiast zadaniem leczenia
usprawniającego jest nauka radzenia sobie z
istniejącym problemem.

IX. Drżenie
Ze względu na to, że w pierwszej kolejności
ograniczeniu ulega sprawność manualna,
wskazane jest regularne wykonywanie
czynności podnoszących tą sprawność. I tak
godnymi polecenia są takie formy aktywności
jak szydełkowanie i robienie na drutach, czy
też wyszywanie, haftowanie itp. Korzystne są
również modelarstwo, malarstwo, a
zwłaszcza malowanie precyzyjne np.
malowanie pisanek wielkanocnych lub
bombek choinkowych, układanie puzzli i inne
prace ręczne o podobnym charakterze.
Dobrze jest, gdy udaje się choremu traktować
owe zajęcia jako hobby a nie tylko
obowiązkowe ćwiczenia usprawniające rękę.

Fluktuacje aktywności psychofizycznej
Są spowodowane zmieniającym się poziomem
dopaminy w o.u.n. Poziom aktywności w ciągu dnia
staje się coraz bardziej zmienny wraz z czasem
trwania choroby. Może być tak, że np. o godz. 11
chory leży sztywny i spocony w łóżku niezdolny do
samodzielnego poruszania się a o 11.30 może
sprawnie chodzić i ćwiczyć. Należy dostosować czas
prowadzenia ćwiczeń do aktualnego stanu pacjenta,
a jeśli to niemożliwe- poprosić by pacjent przyjął
przed planowaną godziną rozpoczęcia ćwiczeń
szybko wchłaniający się Madopar rozpuszczalny
(preparat L-dopy), który zwykle pacjent ma zlecony
przez neurologa jako lek do zastosowania w razie
potrzeby.

Strategia wyprzedzania objawów
Oznacza, że w leczeniu usprawniającym
należy kierować się nie tylko działaniami
zwalczającymi już obserwowane zaburzenia,
ale przede wszystkim przedsiębrać kroki
zapobiegawcze zanim jeszcze kolejne
zaburzenia pojawią się- w celu ich
opóźniania i łagodzenia. Np. wiemy, że
pojawią się zaburzenia równowagi- od chwili
postawienia diagnozy pacjent powinien
wykonywać ćwiczenia równoważne.

Dostosowywać ćwiczenia i formy aktywności
do aktualnego stanu neurologicznego
Wiedząc, że pojawiające się objawy
neurologiczne są wynikiem nieodwracalnej
degradacji funkcji o.u.n. i że w bardzo
nieznaczny sposób możemy na nie
wpływać, musimy starać się prowadzić
rehabilitację w kierunku przystosowania
chorego do aktualnego stanu
neurologicznego przez optymalizowanie
jego możliwości funkcjonalnych.

Stymulacje zewnętrzne
Jest to sposób „odwoływania się” do układu piramidowego.
Zewnętrzna stymulacja odbywa się poprzez dostarczanie
bodźców wzrokowych, słuchowych i dotykowych. Bodźcami
wzrokowymi
mogą być oznaczenia na podłodze ułatwiające
regulowanie długości i szerokości kroku (chorzy łatwiej chodzą po
chodniku wykonanym z płytek układających się w kratkę niż po
jednolitej nawierzchni np. asfaltowej), dla ułatwienia
zapoczątkowania chodzenia można użyć jakiegokolwiek
przedmiotu, który w danej chwili znajduje się w zasięgu ręki
(laska, kapeć, książka itp.), który można wykorzystać jako
„przeszkodę” do pokonania. Przeszkoda taka wymaga skupienia
na niej uwagi, a więc „angażuje” ruchowe ośrodki korowe do
zainicjowania czynności, którą przed chorobą pacjent wykonywał
w sposób automatyczny. Ułatwieniem kontynuacji chodu, lub
inaczej- sposobem zapobiegającym wygaszaniu czynności chodu-
może być obserwowanie przez chorego osoby poruszającej się
przed nim i świadome naśladowanie i utrzymywanie rytmu chodu
tej osoby. Takie „przejmowanie” rytmu chodu jest przykładem
zastosowania stymulacji
wzrokowej
.

Stymulacje zewnętrzne c.d.
Stymulacja
słuchowa
to komendy słowne,
rytmicznie podawane tempo czynności
cyklicznych (ćwiczenia ruchowe, chód, jazda
na rowerze). Rytm może dyktować terapeuta
bądź też sam pacjent. Można również
wykorzystywać muzykę w czasie ćwiczeń i
nauki chodzenia. Przy występowaniu
trudności z zapoczątkowaniem czynności
ułatwieniem może być mocny sygnał
dźwiękowy
jak klaśnięcie, głośne, energiczne
podanie hasła np. „hop!” lub „raz!”.

Stymulacje zewnętrzne c.d.
Stymulacja poprzez
dotyk
to wzmacnianie
inicjowania i kontynuacji podjętej czynności przez
bezpośredni kontakt np. ręki terapeuty z kończyną
pacjenta, ręki (rąk) pacjenta z terapeutą, ręki
pacjenta z przedmiotem z otoczenia (ściana,
poręcz, mebel itp.), ręki pacjenta z własnym ciałem
(np. klepnięcie w udo dla zainicjowania chodu) itd.
Błędnym natomiast postępowaniem jest często
obserwowane u niedoświadczonych opiekunów
popychanie lub pociąganie chorego w momencie
niemożności wykonania przez niego ruchu.
Postępowanie niewłaściwe nie tylko nie pomaga,
ale wręcz utrudnia pokonanie tej niemożności.

Rehabilitacja- zalecenia
kinezyterapeutyczne
Rehabilitacja ruchowa pacjentów z chorobą Parkinsona
ma charakter gimnastyki ogólnorozwojowej ze
zwróceniem szczególnej uwagi na:
- ćwiczenia równoważne w warunkach stabilnych i
chwiejnych
- w doborze ćwiczeń czynnych wybierać ruchy
obszerne i egzekwować ich wykonywanie w pełnym
zakresie, ewentualnie wprowadzać czynniki
wspomagające, ułatwiające poprawne wykonanie
ruchu;
- w razie obserwowania „wyczerpywania się” ruchu-
zmienić ćwiczenie- nie doprowadzać do nadmiernego
zmęczenia;

Rehabilitacja- zalecenia
kinezyterapeutyczne
- kłaść nacisk na ruchy rotacyjne w różnych
płaszczyznach i pozycjach, a zwłaszcza
zawierające elementy kontrrotacji obręczy
barkowej w stosunku do bioder;
- przy istniejących już przykurczach mięśniowych i
stawowych stosować ćwiczenia rozciągające
różnego typu: pogłębiane ćwiczenia czynne
wolne, ćwiczenia wspomagane
(samowspomagane), stretching, poizometryczna
relaksację mięśni a nawet delikatne redresje
- wzmacniać mięśnie antagonistyczne dla grup
zagrożonych przykurczami

Rehabilitacja- zalecenia
kinezyterapeutyczne
- stosować ćwiczenia rozluźniające (w
odciążeniu, w ciepłej wodzie)
- ćw. koordynacyjne
- ćw. czynności codziennych- kompleksowe
programy ruchowe
- ćw. manualne
- ćw. mimiczne
- CHODZENIE!!! w różnych warunkach
terenowych i ćwiczenia podczas chodu
- zmiana tempa, kierunku, długości kroku,
wykonywanie czynności podczas chodu

Rehabilitacja- zalecenia
kinezyterapeutyczne
Zalecane są również zajęcia o innym, bardziej
relaksacyjno- rozrywkowym charakterze, np. w
formie
choreoterapii
. Mogą stanowić one doskonałe
uzupełnienie ćwiczeń ogólnorozwojowych i pozwalają
na przeciwdziałanie następującym zaburzeniom:
- apraksja osiowa i zaburzenia balansu tułowia;
- bradykineza i hypokineza;
- zaburzenia koordynacji ruchowej;
- zaburzenia powtarzalnych automatyzmów
ruchowych;
- zaburzenia postawy ciała;
- skrócenie kroku i wąska podstawa;
- powłóczenie stopami.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
Wyszukiwarka
Podobne podstrony:
Reh amb w ch Parkinsona
SM i ch Parkinsona
09 - CH PARKINSONA, V rok, Neurologia
Ćwiczenia gimnastyczne w ch Parkinsona b dużo ćwiczeń
Warunki techniczne - Budynki i ch usytuowanie - Dziennik Ustaw z 2009 r, Budownictwo
Fizjoterapia w Psychiatrii i Geriatrii (Ch Parkinsona)
Skala oceny ch Parkinsona
Reh amb w ch Parkinsona
Fizjoterapia w Psychiatrii i Geriatrii (Ch Parkinsona)
SM i ch Parkinsona
w 7 ch Parkinsona
nadmierna senność w ch parkinsona
9 Ch organiczna WĘGLOWODANY
ch wrzodowa prof T Starzyńska
Dzienniki mowy
więcej podobnych podstron