METODY OCENY
PACJENTÓW PO UDARZE
MÓZGU
Izabella Glabas-Gruszka

Skale punktowe stosowane do
oceny stanu chorych można
podzielić na trzy główne grupy:
Skale uszkodzeń
Skale funkcjonalne
Skale oceniające jakość życia
Służą one m.in. ocenie wyników leczenia,
ustaleniu rokowania, orzecznictwu jak i
również w celu oszacowania potrzeb
chorego w zakresie opieki

Skale uszkodzeń
Służą ocenie rozległości
uszkodzenia mózgowia, ocenie
wyników leczenia oraz ustaleniu
krótkoterminowego rokowania
Stosowane głównie w szpitalach
Najczęściej stosowane:
Skala Uszkodzeń „Repty” (opracowana w
Górnośląskim Centrum Rehabilitacji)
Skala Orgogozo

Skala Uszkodzeń „Repty”
1.Świadomość:
◦
pełna 6pkt.
◦
reaguje na słabe bodźce 3pkt.
◦
reaguje tylko na bodziec bolesny
0pkt.
2.Pytanie o miesiąc i wiek:
◦
obie odpowiedzi prawidłowe
6pkt.
◦
jedna odpowiedź prawidłowa
3pkt.
◦
obie odpowiedzi złe 0pkt.
3.Polecenie zamknięcia lub otwarcia oczu i
wyprostowania lub zgięcia palców:
◦
spełnia obie 6pkt.
◦
spełnia jedno 3pkt.
◦
nie spełnia
0pkt.

4.Ruchy gałek ocznych:
◦
pełne
6pkt.
◦
niepełne
3pkt.
◦
utrwalone zbaczanie
0pkt.
5.Pole widzenia:
◦
prawidłowe
6pkt.
◦
częściowe niedowidzenie połowicze
3pkt.
◦
całkowite niedowidzenie połowicze
0pkt.
6.Niedowład nerwu twarzowego:
◦
brak
6pkt.
◦
częściowy
3pkt.
◦
całkowity
0pkt.
7.Siła mięśniowa kończyny górnej niedowładnej:
◦
pełna
9pkt.
◦
niedowład nieznaczny
6pkt.
◦
niedowład znaczny
3pkt.
◦
bezwład
0pkt.
8.Siła mięśniowa kończyny dolnej niedowładnej:
◦
pełna
9pkt.
◦
niedowład nieznaczny
6pkt.
◦
niedowład znaczny
3pkt.
◦
bezwład
0pkt.

9.Ataksja:
◦
brak
6pkt.
◦
w jednej kończynie
3pkt.
◦
w dwóch (górnej i dolnej)
0pkt.
10.Czucie bólu:
◦
prawidłowe
6pkt.
◦
ból odczuwany jako dotyk
3pkt.
◦
brak
0pkt.
11.Reakcja na bodźce wzrokowe, czuciowe lub
słuchowe:
◦
prawidłowe
6pkt.
◦
częściowe
3pkt.
◦
brak
0pkt.
12.Dyzartria:
◦
brak
6pkt.
◦
mowa bełkotliwa
3pkt.
◦
mowa całkowicie niezrozumiała
0pkt.

13.Afazja:
◦
brak
9pkt.
◦
częściowa
6pkt.
◦
znaczna
3pkt.
◦
całkowita
0pkt.
14.Napięcie mięśniowe:
◦
prawidłowe
4pkt.
◦
znacznie spastycznie wzmożone w jednej kończynie
2pkt.
◦
znacznie wzmożone w obu kończynach lub wiotkie
0pkt.
15.Zwieracze:
◦
prawidłowe
9pkt.
◦
częściowe nietrzymanie moczu i stolca
6pkt.
◦
nietrzymanie moczu lub stolca
4pkt.
◦
nietrzymanie moczu i stolca
0 pkt.

Skala Uszkodzeń „Repty”
minimalna suma punktów do
uzyskania wynosi „0”,
maksymalna „100”, co umożliwia
podawanie stopnia poprawy w
procentach
wyjaśnienie do pozycji 7 i 8:
◦
badany uzyskuje 9 punktów jeżeli
unosi kończynę górną do poziomu
przez co najmniej 10 sekund, zaś
kończynę dolną do kąta 30˚ przez co
najmniej 5 sekund

Skale funkcjonalne
zajmują się oceną samodzielności chorego w
czynnościach dnia codziennego (ang. Activities of
Daily Living, w skrócie ADL)
stosowane do oceny wyników leczenia, kwalifikacji do
rehabilitacji i oceny jej wyników, do
długoterminowego prognozowania, oceny
samodzielności chorego (również w zakresie
samoobsługi), dla oszacowania potrzeby zapewnienia
ewentualnej opieki oraz dla celów orzecznictwa
do najczęściej stosowanych należą:
◦
Indeks Barthel (najbardziej rozpowszechniona)
◦
Skala FIM (The Functional Independence Measure) –
najdokładniejsza skala oceny czynności dnia codziennego
◦
Wskaźnik Funkcjonalny „Repty” – modyfikacja skali FIM
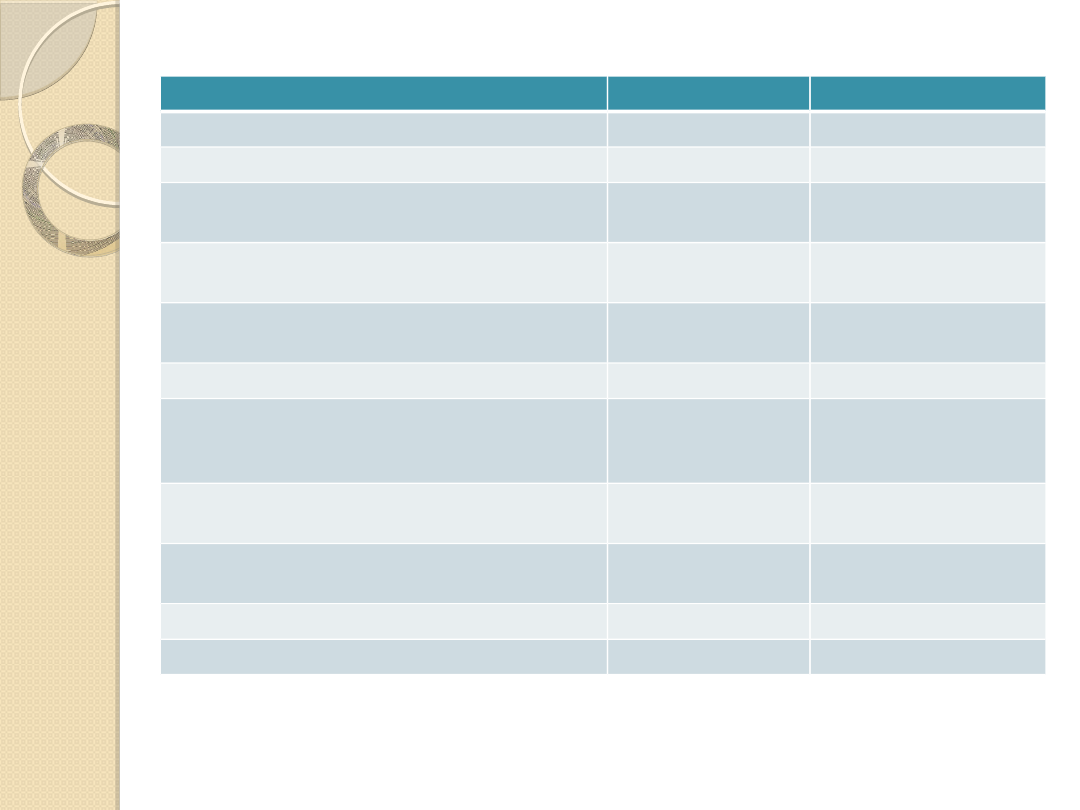
Indeks Barthel
Z pomocą
Samodzielnie
1. Spożywanie posiłków
10pkt
- gdy nie posługuje się nożem
5pkt
2. Przechodzenie z łóżka na krzesło lub
wózek i z powrotem
5-10pkt
15pkt
3. Higiena osobista (mycie, czesanie
się, golenie)
0pkt
5pkt
4. Korzystanie z toalety, rozpinanie i
zapinanie się
5pkt
10pkt
5. Kąpiel
0pkt
5pkt
6. Poruszanie się po płaskim terenie
-chodząc
-na wózku inwalidzkim
10pkt
0pkt
15pkt
5pkt
7. Wchodzenie i schodzenie po
schodach
5pkt
15pkt
8. Ubieranie się, łącznie ze
sznurowaniem obuwia
5pkt
10pkt
9. Kontrola stolca
5pkt
10pkt
10. Kontrola moczu
5pkt
10pkt

Pomiar Niezależności Funkcjonalnej FIM
samoobsługa:
spożywanie posiłków
dbałość o wygląd zewnętrzny i higienę osobistą
kąpiel
ubieranie górnej części ciała
ubieranie dolnej części ciała
toaleta
kontrola zwieraczy:
oddawanie moczu
oddawanie stolca
mobilność:
przechodzenie z łóżka na krzesło lub wózek inwalidzki
siadanie na muszli klozetowej
wchodzenie pod prysznic lub do wanny
lokomocja:
chodzenie lub jazda na wózku inwalidzkim
schody
komunikacja:
zrozumienie
wypowiadanie się
świadomość społeczna
kontakty międzyludzkie
rozwiązywanie problemów
pamięć

FIM - punktacja
7 – pełna niezależność (wykonywanie bezpiecznie i
szybko)
6 – umiarkowana niezależność (z użyciem urządzeń
pomocniczych)
5 – umiarkowana zależność (przez nadzór lub
asekurację)
4 – minimalna pomoc (pacjent wykonuje sam więcej
niż 75%)
3 – umiarkowana pomoc (wykonuje sam od 50 do
75%)
2 – maksymalna pomoc (wykonuje sam od 25 do
50%)
1 – całkowita zależność (wykonuje sam mniej niż 25%)

Wskaźnik Funkcjonalny
„Repty”
samoobsługa:
spożywanie posiłków
dbałość o wygląd zewnętrzny i higienę osobistą
kąpiel
ubieranie górnej części ciała
ubieranie dolnej części ciała
toaleta
kontrola zwieraczy:
oddawanie moczu
oddawanie stolca
mobilność:
przechodzenie z łóżka na krzesło lub wózek inwalidzki
siadanie na muszli klozetowej
wchodzenie pod prysznic lub do wanny
lokomocja:
chodzenie lub jazda na wózku inwalidzkim
schody
komunikacja:
zrozumienie słuchowe lub wizualne
mowa werbalna

Wskaźnik Funkcjonalny „Repty”
- punktacja
7 – pełna niezależność (wykonywanie
bezpiecznie i szybko)
5 – umiarkowana zależność (przez
nadzór lub asekurację, z użyciem
urządzeń pomocniczych)
3 – wymagana pomoc
1 – całkowita zależność

WFR - punktacja
samoobsługa:
przekrojenie bułki, posmarowanie, przeniesienie pokarmu do ust,
żucie, połykanie
mycie się, mycie zębów, czesanie, założenie podpaski, golenie,
używanie ręcznika
zakładanie ortez i protez
używanie papieru toaletowego, podmywanie się, zakładanie
pieluchomajtek, ubranie się po użyciu toalety
kontrola zwieraczy:
◦
oddawanie moczu:
wymaga asekuracji i urządzeń pomocniczych, moczy się mimowolnie
częściej niż raz w tygodniu, lecz rzadziej niż raz dziennie – 5pkt.
jeżeli wymaga pomocy w założeniu urządzeń pomocniczych i moczy
się częściej niż raz dziennie, lecz potrafi wezwać pomoc – 3pkt
◦
oddawanie stolca:
wymaga asekuracji i urządzeń pomocniczych i mimowolnie oddaje
stolec częściej niż raz w miesiącu ale rzadziej niż raz w tygodniu –
5pkt.
wymaga zakładania czopków przez osoby drugie lub lewatywy, nie
utrzymuje stolca częściej niż raz w tygodniu, lecz potrafi wezwać
pomoc – 3pkt.

lokomocja:
przechodzi minimum 50m – 7pkt.
przechodzi z użyciem urządzeń pomocniczych i asekuracją co
najmniej 20m – 5pkt.
przejeżdża na wózku inwalidzkim samodzielnie, szybko i sprawnie co
najmniej 50m – 5pkt.
schody:
wchodzi na dwa piętra – 7pkt.
wchodzi na jedno piętro, wymaga asekuracji i urządzeń
pomocniczych – 5pkt.
rozumienie słuchowe i wizualne
◦
oznacza rozumienie poleceń słownych i pisemnych oraz
konwersację
rozumie i prowadzi konwersację na tematy złożone i abstrakcyjne –
7pkt.
rozumie polecenia z opóźnieniem i prowadzi konwersację lub
rozumie tekst o sytuacjach codziennych – 5pkt
rozumie połowę tekstu i konwersacji, potrzebuje dwa razy więcej
czasu – 3pkt.
rozumie mniej niż 25% - 1pkt.
mowa:
afazja ruchowa nieznacznego stopnia – 5pkt.
afazja ruchowa lub amnestyczna znacznego stopnia – 3pkt.

WFR – zastosowanie:
wszelkie schorzenia neurologiczne i
narządu ruchu
urazy czaszkowo – mózgowe
uszkodzenia obwodowego układu
nerwowego
choroby układu pozapiramidowego
choroby mięśni
bóle krzyża
artrozy
amputacje kończyn i in.

Skale służące ocenie
jakości życia
jakość życia według WHO – jest to „poczucie
jednostki co do jej pozycji życiowej w aspekcie
kulturowym oraz w aspekcie przyjętego systemu
wartości, w którym ona żyje w odniesieniu do jej
osiągnięć, oczekiwań, standardów i
zainteresowań”
u chorych po udarze mózgu obniżenie jakości
życia wynika z uszkodzenia ośrodkowego układu
nerwowego, co powoduje obniżenie
samodzielności w wykonywaniu czynności życia
codziennego (ADL) i prowadzi do inwalidztwa i
zależności od otoczenia
◦
istotny wpływ wywiera depresja i ograniczenie zdolności
poznawczych

pierwszej oceny jakości życia dokonuje się
nie wcześniej niż 3 miesiące po udarze,
najczęściej po upływie pół roku
przeprowadzenie badania po upływie roku,
dwóch, trzech, czterech lub pięciu lat
umożliwia dokonanie oceny odległych
wyników leczenia
skalą najczęściej stosowaną u chorych po
udarze mózgu jest skala SA-SIP (ang.
Stroke-Adapted 30-Item Version of the
Sickness Impact Profile SA-SIP 30)
cechuje się wysoką jednorodnością, rzetelnością,
czułością i porównywalnością
pozwala na odróżnienie chorych z zawałem
lakunarnym od chorych z uszkodzeniem korowym lub
podkorowym

SA – SIP 30
Samoobsługa (higiena osobista, przenoszenie się,
ubieranie):
1.
Mam trudności z poruszaniem się lub potrzebuję pomocy, np.
z wchodzeniem do samochodu i z powrotem, do wanny itp.
2.
Poruszam się rękami lub palcami z ograniczeniem lub z
trudnością.
3.
Wchodzę do łóżka lub wychodzę z łóżka, lub wstaję z krzesła
chwytając się czegoś, używam laski lub chodzika.
4.
Mam problemy z założeniem butów, skarpetek lub pończoch.
5.
Ubieram się tylko z czyjąś pomocą.
Stosunki międzyludzkie:
6.
Wykazuję mniejsze zainteresowanie problemami innych
ludzi, np. nie słucham kiedy opowiadają mi o swoich
problemach, nie oferuję pomocy.
7.
Często działam irytująco na otoczenie, np. przerywam innym
8.
Wykazuję mniejszą wrażliwość.
9.
Wykazuję mniejszą aktywność towarzyską.
10.
Jestem mniej rozmowny.

Mobilność:
1.
Większość czasu spędzam w domu.
2.
Nie wychodzę na miasto.
3.
Nie poruszam się bez czyjejś pomocy w mroku ani w
miejscach nieoświetlonych.
Komunikacja:
4.
Prowadzę konwersację tylko bardzo blisko rozmówcy
lub patrząc na niego.
5.
Mam trudności z mówieniem, np. zacinam się, jąkam
się, połykam słowa.
6.
Nie mówię wyraźnie kiedy jestem w stresie.
Stan emocjonalny:
7.
Mówię, że jestem zły lub niepotrzebny, np. że jestem
ciężarem dla innych.
8.
Nagle śmieję się lub płaczę.
9.
Działam irytująco lub ze zniecierpliwieniem na samego
siebie, np. oskarżam sam siebie o to, co się stało.
10.
Nagle ogarnia mnie strach.

Dbałość o gospodarstwo domowe:
1.
Nie robię niczego dla utrzymania domu lub nie
wykonuję tych napraw, które wykonywałem w domu
lub obejściu.
2.
Nie dokonuję zakupów, których zwykle dokonywałem.
3.
Nie wykonuję żadnych czynności dla utrzymania
czystości w domu, które dawniej wykonywałem.
4.
Nie robię prania, które zwykle robiłem.
Koncentracja uwagi:
5.
Jestem zmieszany i zaczynam wiele czynności z
opóźnieniem.
6.
Popełniam więcej błędów niż zwykle.
7.
Mam trudności z czynnościami wymagającymi
koncentracji i myślenia.
Poruszanie się:
1.
Nie chodzę po pagórkach i wzniesieniach.
2.
Chodzę jedynie z balkonikiem, chodzikiem, o
kulach, z laską lub czepiając się ścian lub mebli.
3.
Chodzę znacznie wolniej.

Testy funkcjonalne w pracy fizjoterapeuty
◦
Test Lovetta – pomiar siły mięśniowej
:
subiektywna metoda oceny siły mięśniowej
stopnie siły mięśniowej:
0˚
brak czynnego skurczu mięśnia
1˚
ślad czynnego skurczu mięśnia
2˚
wyraźny skurcz mięśnia i zdolność wykonania ruchu przy
pomocy i z odciążeniem odcinka ruchomego
3˚
zdolność do wykonania czynnego samodzielnego ruchu z
pokonaniem ciężaru danego odcinka
4˚
zdolność do wykonania czynnego ruchu z pewnym oporem
5˚
prawidłowa fizjologiczna siła, zdolność wykonania czynnego
ruchu z pełnym oporem
może być wyrażona w procentach:
0˚ - 0%
1˚ - 10%
2˚ - 25%
3˚ - 50%
4˚ - 75%
5˚ - 100%

Skala Ashworth (zmodyfikowana
przez Bohannon i Smith)
ocenia stopień spastyczności niezależnie od przyczyny
pierwotnej
0 – brak wzmożonego napięcia mięśniowego
1 – niewielkie wzmożenie napięcia mięśniowego manifestujące
się minimalnym oporem na końcu zakresu ruchu, w czasie kiedy
zajęta część ciała jest poruszana w kierunku zgięcia lub
wyprostu
1+ - niewielkie wzmożenie napięcia mięśniowego manifestujące
się minimalnym oporem w końcowym zakresie ruchu (mniej niż
połowa)
2 – bardziej zaznaczone wzmożenie napięcia mięśniowego w
większości zakresu ruchu, ale ruch możliwy do wykonania
3 – znaczne wzmożenie napięcia mięśniowego, ruch pasywny
trudny do wykonania
4 – zajęta część ciała sztywna w zgięciu lub w wyproście, ruch
pasywny prawie niemożliwy do wykonania

The timed „up and go” test
◦
pozwala ocenić mobilność pacjenta, czy wymaga on pomocy
innych osób bądź pomocy ortopedycznych w trakcie
chodzenia.
◦
test zawiera pomiar czasu od momentu wstania z krzesła (o
wysokości około 46cm), przejścia dystansu 3m, powrót do
krzesła i powtórny siad na krześle
◦
punktacja:
1pkt – norma
2pkt – bardzo delikatne zaburzenia normy
3pkt – łagodne zaburzenia normy
4pkt – umiarkowane zaburzenia normy
5pkt – duże zaburzenia normy
◦
wysokie ryzyko upadków cechuje pacjentów, którzy uzyskali 3
pkty i więcej
◦
pacjenci z zaburzeniami neurologicznymi, jak i zdrowi ludzie,
którzy są niezależni w utrzymywaniu równowagi i
umiejętności ruchowych powinni wykonać test w mniej ni 10s
◦
pacjenci, którzy na wykonanie testu potrzebują więcej niż 30s
są zależni od pomocy innych osób w większości aktywności i
umiejętności motorycznych

◦
wyniki:
<20s
– niezależna mobilność w prostych
transferach
>30s
– pacjent wymaga pomocy
◦
zdrowa osoba do 65 roku życia
powinna przejść założony dystans w
czasie poniżej 10s, a powyżej 65
roku życia w czasie około 14s
◦
czas przejścia
14-30
s wiąże się z
dużym ryzykiem upadków
◦
czas
>30
s - pacjent wymaga
pomocy w każdej aktywności dnia
codziennego

Rivermead Motor Assesment –
Gross Function
test oceniający deficyty
motoryczne u pacjentów po
udarze mózgu
punktacja:
◦
1 – pacjent może wykonać
aktywność
◦
0 – pacjent nie może wykonać
aktywności
pacjent ma możliwość wykonania
trzech prób każdej czynności
każda aktywność musi być
wykonywana samodzielnie

Gross Function:
siad wolny
◦
bez podtrzymywania się, bez podpierania, na brzegu stołu, stopy nie
podparte
zmiana pozycji z leżenia do siadu na brzegu stołu
◦
z użyciem każdej metody
zmiana pozycji z siadu do stania:
◦
może używać rąk do odepchnięcia się
◦
powinien wstawać przez 15s i stać przez 15s,
◦
ze środkiem pomocniczym jeżeli to konieczne
transfer z wózka na krzesło przez stronę bezposrednio zajętą
◦
może używać rąk
chodzenie na odcinku 10m ze środkiem pomocniczym
◦
bez przerwy
samodzielne wchodzenie po schodach
◦
każdym sposobem
◦
może używać barierki i innych pomocy
◦
powinien wejść cały rząd schodów
chodzenie na odcinku 10m bez środków pomocniczych
◦
bez przerwy i bez pomocy

chodzenie na dystansie 10m, podniesienie
torby z podłogi, obrót i przyniesienie jej z
powrotem
◦
pochylenie się w dół
◦
może używać pomocy do chodzenia – jeżeli to
konieczne
chodzenie na zewnątrz na odcinku 40m
◦
może używać pomocy do chodzenia, ale nie może się
zatrzymać
wchodzenie po 4 schodach w górę i w dół
◦
pacjent może używać swoich pomocy, których
zazwyczaj używa, ale nie może się chwytać poręczy
bieg na dystansie 10m
◦
powinien być symetryczny
skok na bezpośrednio zajętej nodze 5 razy
◦
pacjent powinien skoczyć na nodze bez przerwy i
bez utraty równowagi

Trunk Control Test
test w łóżku, na kozetce:
◦
obracanie się na stronę słabą
(bezpośrednio
zajętą)
z pozycji leżenia na plecach do leżenia na boku słabym, może
ciągnąć/pchać na łóżko silną ręką
◦
obracanie się na stronę silną
(pośrednio zajętą)
z pozycji leżenia na plecach do leżenia na boku silnym
12 punktów jeżeli używa silnej kończyny do pomocy
◦
siadanie z pozycji leżenia
z pozycji leżenia na plecach, może używać rąk do pchania i
ciągnięcia
12 punktów – jeżeli używa prześcieradła, barierki, oparcia
◦
równowaga w pozycji siadu
(na brzegu łóżka)
siad na brzegu łóżka, stopy ponad podłogą – równowaga
przez 30s
12 punktów jeżeli potrzebuje rąk do utrzymania pozycji siadu
0 – jeżeli nie potrafi utrzymać siadu przez 30s

punkty
◦
0
– pacjent nie może wykonać
aktywności sam
◦
12
– pacjent jest w stanie wykonać
aktywność, ale z pomocą, np.
ciągnąć za prześcieradło, oparcie,
barierkę, w siadzie używa rąk do
ustabilizowania pozycji
◦
25
– pacjent jest w stanie normalnie
wykonać aktywność

Balance in sitting wg Sandin and
Smith
test możliwości utrzymania równowagi w siadzie
pacjent, który osiągnął niezależną równowagę w siadzie
szybciej staje się niezależny w życiu codziennym
cztery poziomy oceny (4 – norma):
◦
1 (słaby) – brak zdolności utrzymania statycznej pozycji
◦
2 (znośny) – jest w stanie utrzymać statyczną pozycję bez
trudności, ale wymaga pomocy we wszystkich zadaniach z
prostowaniem tułowia
◦
3 (dobry) – jest w stanie utrzymać statyczną pozycję bez trudności,
ale wymaga pomocy w prostowaniu strony bezpośrednio zajętej
◦
4 (norma) – jest w stanie wykonać test bez fizycznej pomocy
wykonanie:
◦
pacjent siada na brzegu łóżka, stopy na podłodze, tułów nie
podparty, ręce na kolanach
◦
jeżeli pacjent jest w stanie utrzymać pozycję bez pomocy przez
15s, terapeuta wytrąca go z równowagi z przodu, z tyłu i z boku
używając niewielkiej siły
Document Outline
- Slide 1
- Slide 2
- Skale uszkodzeń
- Skala Uszkodzeń „Repty”
- Slide 5
- Slide 6
- Slide 7
- Skala Uszkodzeń „Repty”
- Skale funkcjonalne
- Indeks Barthel
- Pomiar Niezależności Funkcjonalnej FIM
- FIM - punktacja
- Wskaźnik Funkcjonalny „Repty”
- Wskaźnik Funkcjonalny „Repty” - punktacja
- WFR - punktacja
- Slide 16
- WFR – zastosowanie:
- Skale służące ocenie jakości życia
- Slide 19
- SA – SIP 30
- Slide 21
- Slide 22
- Testy funkcjonalne w pracy fizjoterapeuty
- Skala Ashworth (zmodyfikowana przez Bohannon i Smith)
- Slide 25
- Slide 26
- Rivermead Motor Assesment – Gross Function
- Gross Function:
- Slide 29
- Trunk Control Test
- Slide 31
- Balance in sitting wg Sandin and Smith
Wyszukiwarka
Podobne podstrony:
Metody specjalistyczne w leczeniu pacjentow po udarze mozgu
5 Udar mózgu opieka pielęgniarska nad pacjentem po udarze mózgu
Rehabilitacja pacjentów po udarze mózgu
Monika Błaszczyszyn Wyniki wczesnej rehabilitacji pacjentów po udarze mózgu – doniesienie wstępne
Proces pielęgnowania pacjenta po udarze niedokrwiennym mózgu
Alina Radajewska Rola zjawiska plastyczności mózgu w procesie usprawniania pacjentów z porażeniem p
Ocena skuteczności postępowania fizjoterapeutycznego u pacjentów po udarze niedokrwiennym mózgu A H
Metoda z wyboru usprawniania pacjentów po udarach mózgu
Usprawnianie po udarze mózgu, Ratownictwo, Rehabilitacja Rusin
PIELĘGNOWANIE NIEPEŁNOSPRAWNYCH Pielęgnowanie chorego po udarze mózgu pielęgnowanie chorego z RZSx
Jakość życia po udarze mózgu Część I — badanie prospektywne
Nowe kierunki w fizjoterapii po udarze mózgu
Usprawnianie kończyny górnej po udarze mózgu w fazie podostrej(1), Fizjoterapia w neurologii
Wskazówki do usprawniania chorych po udarze mózgu, terapia zajęciowa
Masaż po udarze mózgu, TEORIA MASAŻU
więcej podobnych podstron