
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
MINISTERSTWO EDUKACJI
NARODOWEJ
Sławomir Wojtaszko
Aneta Dudek
Wykonywanie badań przy użyciu tomografu
komputerowego 322[19].Z3.05
Poradnik dla ucznia
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy
Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
1
Recenzenci:
prof. dr hab. med. Michał Studniarek
dr n med. Grzegorz Staśkiewicz
Opracowanie redakcyjne:
lek med. Sławomir Wojtaszko
lek med. Aneta Dudek
Konsultacja:
mgr Ewa Łoś
Poradnik stanowi obudowę dydaktyczną programu jednostki modułowej 322[19].Z3.05
„Wykonywanie badań przy użyciu tomografu komputerowego”, zawartego w modułowym
programie nauczania dla zawodu technik elektroradiolog.
Wydawca
Instytut Technologii Eksploatacji – Państwowy Instytut Badawczy, Radom 2007

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
2
SPIS TREŚCI
1.
Wprowadzenie
3
2.
Wymagania wstępne
5
3.
Cele kształcenia
6
4.
Materiał nauczania
7
4.1.
Przygotowanie pacjenta do tomografii komputerowej
7
4.1.1.
Materiał nauczania
7
4.1.2. Pytania sprawdzające
11
4.1.3. Ćwiczenia
12
4.1.4. Sprawdzian postępów
13
4.2.
Wykonanie i utrwalanie tomografii komputerowej
15
4.2.1.
Materiał nauczania
15
4.2.2.
Pytania sprawdzające
20
4.2.3.
Ć
wiczenia
21
4.2.4.
Sprawdzian postępów
23
4.3.
Analizowanie przykładowych obrazów tomografii komputerowej
25
4.3.1.
Materiał nauczania
25
4.3.2.
Pytania sprawdzające
30
4.3.3.
Ć
wiczenia
30
4.3.4.
Sprawdzian postępów
32
5.
Sprawdzian osiągnięć
34
6. Literatura
41

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
3
1. WPROWADZENIE
Poradnik będzie Ci pomocny w przyswajaniu wiedzy i umiejętności potrzebnych do
wykonywania badań przy użyciu tomografu komputerowego.
W poradniku zamieszczono:
–
wymagania wstępne – wykaz umiejętności, jakie powinieneś posiadać aby bez
problemów korzystać z poradnika,
–
cele kształcenia – wykaz umiejętności, jakie opanujesz podczas pracy z poradnikiem,
–
materiał nauczania niezbędny do wykonania ćwiczeń,
–
ć
wiczenia, które pomogą Ci zweryfikować wiadomości teoretyczne oraz ukształtować
umiejętności praktyczne,
–
sprawdzian osiągnięć, przykładowy zestaw zadań. Zaliczenie testu potwierdzi
opanowanie materiału nauczania jednostki modułowej przez Ciebie,
−
literaturę uzupełniającą, w której możesz znaleźć treści uzupełniające.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
4
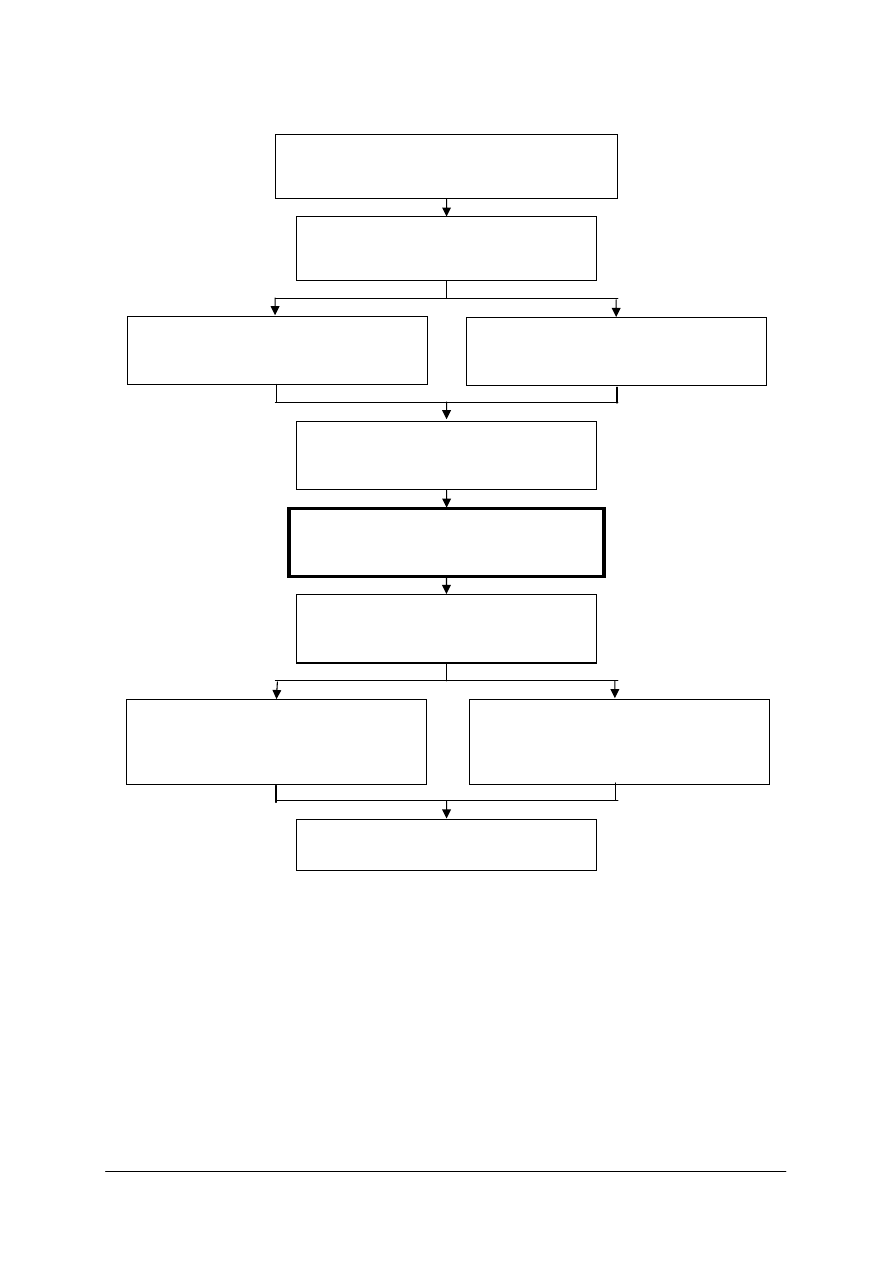
Schemat układu jednostek modułowych
322[19].Z3.03
Wykonywanie mammografii
322[19].Z3.01
Wykonywanie rentgenografii
i asystowanie podczas rentgenoskopii
322[19].Z3.02
Wykonywanie radiodiagnostyki
stomatologicznej
322[19].Z3.04
Asystowanie podczas wykonywania
badań
ultrasonograficznych
322[19].Z3.05
Wykonywanie badań przy użyciu tomografu
komputerowego
322[19].Z3.06
Wykonywanie badań przy użyciu rezonansu
magnetycznego
322[19].Z3.07
Wykonywanie badań i zabiegów
z zakresu radiologii interwencyjnej
oraz hemodynamiki
322[19].Z3
Diagnostyka obrazowa
322[19].Z3.08
Wykonywanie densytometrii
322[19].Z3.09
Wykonywanie badań izotopowych

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
5
2. WYMAGANIA WSTĘPNE
Przystępując do realizacji programu jednostki modułowej powinieneś umieć:
−
korzystać z różnych źródeł informacji,
−
nawiązać kontakt z pacjentem i współpracownikami,
−
komunikować się z pacjentem i współpracownikami,
−
współpracować w zespole terapeutycznym,
−
wykonywać czynności zgodnie ze wskazówkami,
−
przestrzegać praw pacjenta,
−
przestrzegać tajemnicy zawodowej,
−
zastosować procedury udzielania pierwszej pomocy osobom dorosłym i dzieciom,
−
scharakteryzować budowę i czynności układu narządów ruchu, układu trawiennego,
układu oddechowego, układu krążenia, układu krwiotwórczego, czynności układu
chłonnego, układu moczowo-płciowego, układu nerwowego, gruczołów wydzielania
wewnętrznego,
−
wskazywać położenie poszczególnych układów i narządów organizmu człowieka,
−
wyjaśniać
mechanizm
podstawowych
procesów
fizjologicznych
zachodzących
w organizmie człowieka,
−
posługiwać się normami anatomicznymi, antropometrycznymi oraz fizjologicznymi,
−
posługiwać się podstawową terminologią z zakresu patofizjologii,
−
wyjaśniać podstawowe procesy patologiczne,
−
charakteryzować typowe choroby układu krwiotwórczego, układu krążenia, układu
chłonnego, układu oddechowego, układu trawiennego, układu moczowego, układu
płciowego, układu ruchu, układu nerwowego, narządów wydzielania wewnętrznego,
−
charakteryzować najczęściej występujące choroby wrodzone wieku dziecięcego,
−
posługiwać się podstawowymi prawami i pojęciami z zakresu fizyki i biofizyki,
−
charakteryzować promieniowanie jonizujące – jego powstawanie, rodzaje i właściwości,
−
charakteryzować promieniowanie rentgenowskie – jego powstawanie, rodzaje
i oddziaływanie z materią oraz określić jego zastosowanie w medycynie,
−
charakteryzować budowę i wyjaśnić działanie aparatów do wykonywania tomografii
komputerowe,
−
określać formy narażenia na promieniowanie jonizujące,
−
określać wpływ promieniowania jonizującego na organizmy żywe i ustrój ludzki oraz
skutki jego oddziaływania,
−
charakteryzować czynniki mające wpływ na wielkość skutków napromienienia oraz
metody zmniejszania ryzyka narażenia,
−
określać zasady ochrony radiologicznej,
−
dobierać sposoby ograniczenia oddziaływania promieniowania jonizującego na pacjentów
i pracowników,
−
stosować urządzenia ochronne i zabezpieczające przed promieniowaniem jonizującym,
−
dobierać środki ochrony indywidualnej,
−
dostosowywać się do regulaminów oraz instrukcji dotyczących ochrony radiologicznej,
−
obsługiwać komputer,
−
użytkować aparaturę i sprzęt zgodnie z instrukcją obsługi,
−
zabezpieczać pacjenta i otoczenie w sytuacji awarii sprzętu i aparatury medycznej,
−
przestrzegać przepisów bezpieczeństwa i higieny pracy, ochrony przeciwpożarowej,
ochrony od porażenia prądem elektrycznym, oraz ochrony środowiska podczas
wykonywania pracy zawodowej,
−
stosować podstawowe zasady aseptyki i antyseptyki,
−
stosować podstawowe zasady higieny i fizjologii pracy.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
6
3. CELE KSZTAŁCENIA
W wyniku realizacji programu jednostki modułowej powinieneś umieć:
−
określić zasady bezpiecznej pracy w pracowni tomografii komputerowej,
−
scharakteryzować wyposażenie pracowni tomografii komputerowej,
−
określić wskazania i przeciwwskazania do wykonania badania przy użyciu tomografii
komputerowej,
−
scharakteryzować metody skaningu,
−
nawiązać i utrzymać kontakt z pacjentem oraz współpracownikami,
−
zarejestrować pacjenta,
−
udzielić informacji dotyczących przygotowania pacjenta do badania oraz miejsca
i terminu badania,
−
przygotować psychicznie i fizycznie pacjenta do przeprowadzenia tomografii
komputerowej bez użycia środka cieniującego,
−
przygotować psychicznie i fizycznie pacjenta do przeprowadzenia tomografii
komputerowej z użyciem środka cieniującego,
−
zorganizować stanowisko pracy do wykonania tomografii komputerowej, zgodnie
z wymaganiami ergonomii,
−
ułożyć pacjenta do badania, zgodnie ze zleceniem lekarskim i diagnozą wstępną,
−
przygotować sprzęt i aparaturę medyczną do tomografii komputerowej,
−
ocenić sprawność techniczną aparatury do wykonywania tomografii komputerowej,
−
zastosować środki ochrony radiologicznej pacjenta i osoby wykonującej badanie,
−
dobrać środek cieniujący odpowiednio do rodzaju badania i zlecenia lekarza,
−
przeprowadzić tomografię komputerową i przygotować ją do opisu przez lekarza,
−
utrwalić obraz tomografii komputerowej w ciemni automatycznej i cyfrowej oraz
skopiować jej obraz,
−
określić wartość techniczną i diagnostyczną obrazu tomografii komputerowej,
−
zinterpretować obraz tomograficzny,
−
określić cechy prawidłowego technicznie radiogramu TK,
−
rozpoznać struktury uwidocznione na obrazie tomografii komputerowej i zlokalizować
zmiany patologiczne,
−
udokumentować wyniki przeprowadzonych badań tomograficznych,
−
określić zastosowanie tomografii komputerowej w diagnostyce chorób,
−
posłużyć się specjalistycznymi programami komputerowymi,
−
zastosować zasady bezpieczeństwa i higieny pracy, ochrony przeciwpożarowej, ochrony
od porażenia prądem elektrycznym, ochrony radiologicznej oraz zasady aseptyki
i antyseptyki.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
7
4. MATERIAŁ NAUCZANIA
4.1. Przygotowanie pacjenta do tomografii komputerowej
4.1.1. Materiał nauczania
Fizyczne przygotowanie pacjenta do badań
Przygotowanie psychiczne i fizyczne pacjenta do badania tomograficznego w dużym
stopniu zależy od obszaru badania, więc przy planowaniu badania TK należy zdecydować,
jakiego przygotowania wymaga pacjent. Wiele badań w nagłych przypadkach, można
wykonać bez przygotowania.
U pacjentów, u których istnieją przeciwwskazania do badania z podaniem środka
cieniującego należy rozważyć inne metody obrazowania.
Przeciwwskazania do podawania środka cieniującego:
- pacjenci z zaburzeniami czynności nerek: jodowe środki cieniujące mogą uszkodzić nerki
poprzez zmiany w przepływie nerkowym oraz bezpośredni wpływ toksyczny. Jako główne
czynniki ryzyka wymienia się:
1.
wcześniej istniejąca niewydolność nerek,
2.
nefropatię cukrzycową,
3.
zastosowanie dużej ilości środka cieniującego,
4.
odwodnienie.
Jako wskaźnik prawidłowej funkcji nerek stosuje się poziom kreatyniny w osoczu.
Przy przygotowaniu pacjenta do badania TK, w celu zabezpieczenia go przed nefropatią
wywołaną podaniem środka cieniującego, ważne jest odpowiednie nawodnienie. Nawadnianie
powinno być również kontynuowane przez 24 godziny po badaniu. W żadnym wypadku nie
wolno dopuścić u pacjentów zagrożonych nefropatią, do zmniejszenia podaży płynów przed
podaniem środka kontrastującego. Przed badaniem należy również wyrównać ewentualne
zaburzenia wodno- elektrolitowe. Jeśli jest to możliwe pacjent powinien również na 24
godziny przed badaniem odstawić leki neurotoksyczne.
−
pacjenci z alergią na środek cieniujący: ryzyko reakcji na jonowy środek cieniujący
możemy zmniejszyć farmakologicznie, stosując: profilaktyczne krótkotrwałe podanie
leków
przeciwhistaminowych,
lub
leczenie
profilaktyczne
kortykosteroidami
(w większości przypadków łączy się obie te metody). Jeżeli do badania stosujemy
niejonowe środki cieniujące, leki przed badaniem stosujemy u pacjentów, u których
wcześniej wystąpiły ciężkie reakcje na podobne środki cieniujące.
−
pacjenci z zaburzeniami czynności tarczycy: jawna nadczynność tarczycy jest
przeciwwskazaniem do podawania jodowych środków cieniujących, ich podanie może
wywołać przełom tarczycowy, ponieważ dawka podawanego podczas badania jodu
przekracza wielokrotnie minimalne dzienne zapotrzebowanie na jod. Podawanie leków
tyreostatycznych może być korzystne na terenach z niedoborem jodu, ale nie jest zalecane
na obszarach z wystarczającą ilością jodu. Podawanie leków jest także korzystne
u pacjentów z rakiem tarczycy.
Przygotowanie do badania tomografii komputerowej głowy:
−
przy wykonywaniu badania TK głowy z dożylnym podaniem środka cieniującego,
pacjent powinien pozostać na czczo przez 4-6 godzin przed planowanym badaniem,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
8
−
przy wykonywaniu badania TK głowy bez podania środka cieniującego, nie jest
konieczne by pacjent pozostawał na czczo, zaleca się to jednak ze względu na
ewentualność dożylnego podania środka cieniującego, jeżeli zajdzie taka konieczność,
−
pacjent powinien zażyć wszystkie leki przyjmowanych na stałe,
−
pacjent powinien skompletować i dostarczyć wyniki wszystkich poprzednich badań
obrazowych głowy i kręgosłupa,
−
w wypadku stanów nagłych, pacjentów nieprzytomnych, nie jest wymagane żadne
szczególne przygotowanie do badania.
Przed badaniem:
−
zapewnia się dostęp do naczynia,
−
dzieciom i osobom pobudzonym podaje się środki uspokajające,
−
u bardzo małych dzieci stosuje się znieczulenie ogólne.
Przed badaniem koniecznie zapytaj pacjenta /pacjentkę o:
−
ewentualność ciąży,
−
fazę cyklu miesięcznego, jeśli istniała możliwość zapłodnienia,
−
uczulenia na środki kontrastowe, problemy występujących przy poprzednich badaniach
TK,
−
alergie, choroby nerek, choroby tarczycy,
−
lęk przed pozostawaniem w zamkniętych pomieszczeniach (klaustrofobia).
Przed wykonaniem badania z podaniem środka cieniującego, ważne jest zapewnienie
dostępu dożylnego, poprzez użycie odpowiedniej kaniuli, w celu podania środka cieniującego
lub leczenia ewentualnych powikłań w trakcie i po badaniu. W niektórych przypadkach do
badania tomograficznego wskazane jest zapewnie dostęp do żył głębokich, żyły udowej lub
dostęp dotętniczy.
Psychiczne przygotowanie pacjenta do badań
Nie przed każdym badaniem tomograficznym pacjent wymaga przygotowania fizycznego,
natomiast przygotowanie psychiczne powinno być częścią przygotowania do każdego badania
TK, niezależnie od badanego obszaru. Przed każdym badaniem tomograficznym należy
poinformować pacjenta, jaki będzie zakres badania i jak będzie przebiegało, podać
przybliżony czas jego trwania. Należy zaznaczyć, iż badanie tomograficzne jest zasadniczo
niebolesne, jedynym dyskomfortem, który mogą odczuwać pacjenci jest nakłucie naczynia
i moment podania środka cieniującego. Należy jednakże poinformować pacjenta, iż badanie
niesie ze sobą pewne zagrożenia, związane z działaniem promieniowania rentgenowskiego na
organizm oraz powikłaniami po podaniu środka cieniującego. Wyjaśnić te zagrożenia.
W trakcie rozmowy należy zapytać pacjentkę/pacjenta o ewentualną ciążę, uczulenia na środki
kontrastowe, inne uczulenia lub stwierdzone alergie, choroby tarczycy, choroby nerek, lęk
przed przebywaniem w zamkniętych pomieszczeniach, problemy występujące przy
poprzednich badaniach TK. Należy poprosić pacjenta o ewentualne pytania, odpowiedzieć na
nie i wyjaśnić wątpliwości. Należy też bezwzględnie upewnić się czy pacjent jest
poinformowany w zadowalający dla niego sposób i czy wyraża zgodę na wykonanie badania.
Rozmawiając z pacjentem należy unikać pośpiechu i poświęcić mu tyle czasu ile potrzebuje.
Rozmowę należy przeprowadzić tak aby nie spowodować u pacjenta poczucia lęku.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
9
Przy przygotowywaniu dzieci do tomografii komputerowej, należy wziąć pod uwagę wiek
dziecka i spróbować wyjaśnić mu w sposób odpowiedni do wieku, cel badania, jego przebieg,
czas trwania. Bardzo ważne jest zaznaczenie, iż badanie może być przeprowadzone
w obecności rodziców i jest zasadniczo niebolesne, a ból związany z nakłuciem naczynia
i podaniem środka cieniującego jest niewielki i krótkotrwały. Należy poprosić dziecko
o ewentualne pytania, odpowiedzieć na nie i wyjaśnić wątpliwości. Należy też bezwzględnie
upewnić się czy dziecko poinformowane jest w zadowalający dla niego sposób. W trakcie
rozmowy należy unikać pośpiechu i poświęcić na nią tyle czasu ile potrzebuje dziecko.
Ułożenie pacjenta w zależności od rodzaju badania
Niezależnie od rodzaju badania pacjent powinien być ułożony symetrycznie,
w komfortowej pozycji z zapewnieniem odpowiedniej ochronny przed promieniowaniem. Pod
głowę, kolana lub podudzia pacjenta należy położyć poduszkę, by zwiększyć jego wygodę
i zredukować powstawanie artefaktów ruchowych. Należy chronić przed promieniowanie
narządy szczególnie promienioczułe: piersi, gonady, jeżeli znajdują się one w obszarze
skanowania. Aby zapobiec artefaktom, ramiona powinny być usunięte z pola skanowania.
Z pola badania powinny być także usunięte wszystkie metalowe przedmioty (zamki, spinki,
biżuteria, elektrody i inne).
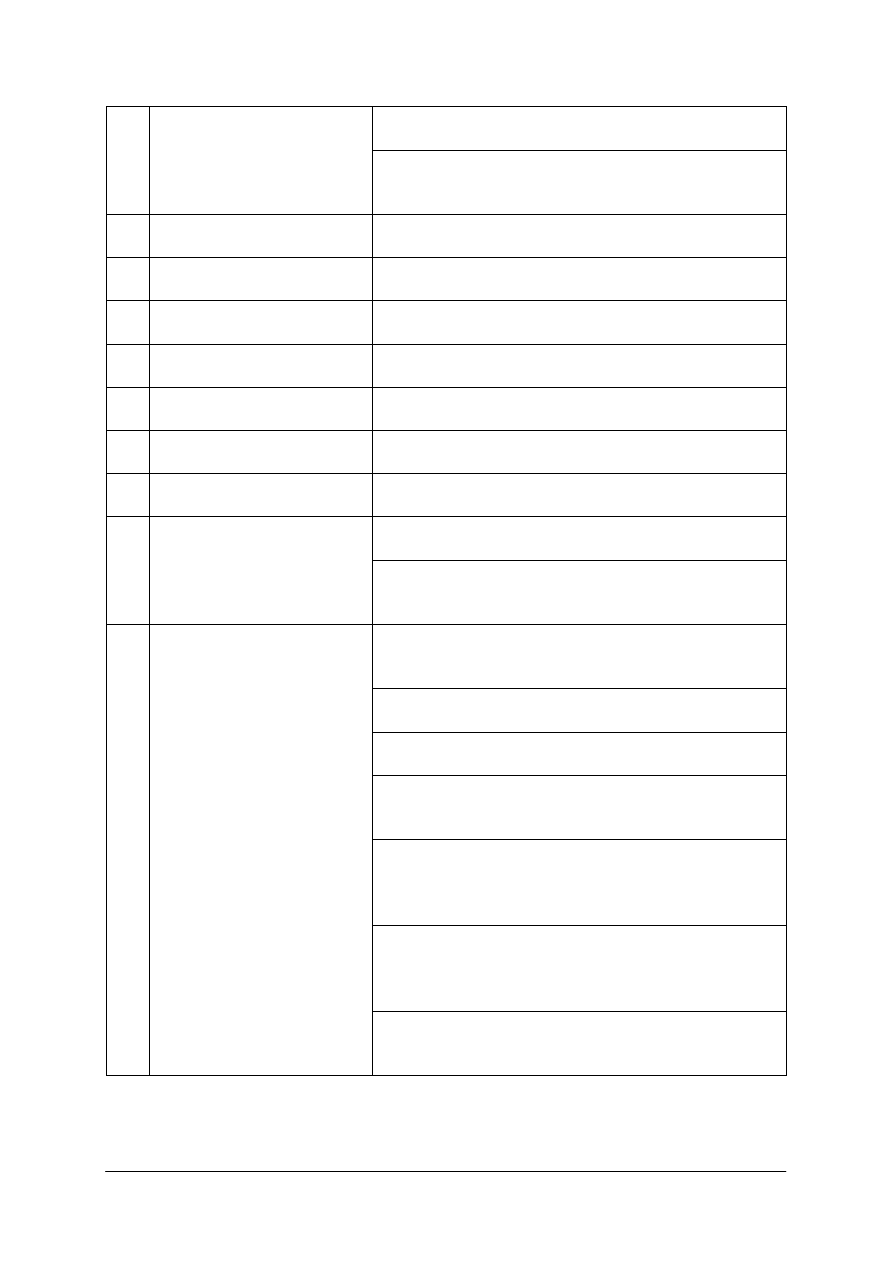
Tabela 1. Ułożenie pacjenta do badania TK.
Ułożenie pacjenta do badania TK w zależności od obszaru badania
L.p. Rodzaj badania
Ułożenie badanego
1.
TK głowy
Ułożenie na plecach, ręce ułożone wzdłuż tułowia,
głowa umieszczona w zagłówku.
Dla wykonania obrazów w płaszczyźnie osiowej:
ułożenie w pozycji leżącej na plecach , symetrycznie
wzdłuż osi długiej ciała, ręce położone wzdłuż ciała,
ramiona opuszczone.
2.
TK szyi
Dla wykonania obrazów w płaszczyźnie czołowej:
ułożenie w pozycji leżącej na brzuchu, z odchyloną
głową.
Standardowo: ułożenie w pozycji leżącej na plecach,
z ramionami uniesionymi ku górze.
3.
TK klatki piersiowej
Opcjonalnie: ułożenie w pozycji leżącej, twarzą w dół
z wyciągniętymi ramionami, np. dla odróżnienia
nacieku od obrzęku.
4.
TK serca
ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
5.
TK śródpiersia, opłucnej,
ś
ciany klatki piersiowej
Ułożenie w pozycji leżącej na plecach z podniesionymi
ramionami.
6.
TK wątroby
Ułożenie w pozycji leżącej na plecach z rękami nad
głową.
7.
TK dróg żółciowych
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
8.
TK śledziony
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
10
Standardowo: ułożenie w pozycji leżącej na plecach
z uniesionymi rękami.
9.
TK trzustki
Opcjonalnie: pozycja leżąca na prawym boku,
w wypadku gdy u pacjenta są przeciwwskazania do
podania leków rozkurczowych.
10.
TK przewodu pokarmowego Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
11.
TK jamy otrzewnej
i przestrzeni zaotrzewnowej
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
12.
TK nadnerczy
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
13.
TK nerek
Ułożenie w pozycji leżącej na plecach z uniesionymi
do góry rękami.
14.
TK pęcherza moczowego
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
15.
TK miednicy żeńskiej
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
16.
TK miednicy męskiej
Ułożenie w pozycji leżącej na plecach z uniesionymi
ramionami.
Standardowo: ułożenie w pozycji leżącej na plecach
z uniesionymi ramionami.
17.
TK układu naczyniowego
Do badania tętnic szyjnych, naczyń tętniczych głowy
i mózgowia: ułożenie w pozycji leżącej na plecach, ręce
wzdłuż tułowia
Do wszystkich badań: ułożenie w pozycji leżącej na
plecach z uniesionymi ramionami., dające komfort
i pozwalające uniknąć bólu.
Modyfikacja pozycji przy TK kręgosłupa
i densytometrii TK: zgięte kolana na podkładce
Modyfikacja pozycji przy TK kręgosłupa szyjnego:
kończyny górne przywiedzione do tułowia
Modyfikacja pozycji przy TK stawu barkowego:
kończyna górna po stronie przeciwnej do badanej
uniesiona nad głowę, okolica badana w centrum gantry.
Modyfikacja pozycji przy artrografii TK stawu
barkowego: kończyny górne przywiedzione do tułowia,
badanie
wykonywane
w
rotacji
zewnętrznej
i wewnętrznej
Modyfikacja pozycji przy TK stawu łokciowego i TK
ręki: można zastosować pozycje leżącą na brzuchu,
kończyny górne wyprostowane nad głową, okolica
badana w centrum gantry.
18.
TK układu
mięśniowo- szkieletowego
Modyfikacja pozycji przy TK stawu kolanowego i TK
stopy: okolica badana w centrum gantry, pozycja
skośna (kolano zgięte nie jest konieczna).

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
11
Ułożenie pacjenta do badania tomograficznego głowy
Do badania tomograficznego głowy pacjenta układamy na plecach, z rękami ułożonymi
wzdłuż tułowia. Dla uniknięcia artefaktów ruchowych głowę umieszczamy w specjalnym
zagłówku, ewentualnie pacjenta zabezpieczamy pasami.
Ułożenie pacjenta do zabiegów wykonywanych pod kontrolą tomografii komputerowej
Ułożenie pacjenta do zabiegów wykonywanych pod kontrolą tomografii komputerowej
jest bardzo zmienne, możemy stosować ułożenie na plecach, brzuchu, boku lub skośne,
zależnie od planowanej do zabiegu drogi dostępu. Należy zwrócić uwagę, aby zapewnić
pacjentowi stabilną i wygodną pozycję. Przynajmniej jedna ręka pacjenta powinna być
uniesiona nad głową, aby uniknąć artefaktów pasmowatych. Należy zastosować odpowiednie
obłożenie wokół miejsca biopsji. Stół powinien być ustawiony w możliwie niskiej pozycji,
aby zapewnić odpowiednią ilość miejsca do manipulacji przy zabiegu, odbywającego się
wewnątrz gantry.
4.1.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Czy badanie TK głowy można wykonać bez przygotowania?
2.
Jakie znasz przeciwwskazania do podawania środka cieniującego przy wykonywaniu
tomografii komputerowej?
3.
Jakie są szczególne zalecenia w przygotowaniu do badania TK z podaniem środka
cieniującego u pacjenta z zaburzeniami czynności nerek?
4.
Jakie są szczególne zalecenia w przygotowaniu do badania TK z podaniem środka
cieniującego u pacjenta z alergią na środek cieniujący?
5.
Jakie są szczególne zalecenia w przygotowaniu do badania TK z podaniem środka
cieniującego u pacjenta z zaburzeniami czynności tarczycy?
6.
Jakiego przygotowania fizycznego wymaga pacjent do badania tomograficznego głowy
z podaniem środka cieniującego?
7.
Jakiego przygotowania fizycznego wymaga pacjent do badania tomograficznego głowy
bez podania środka cieniującego?
8.
Jakie szczególne postępowanie możemy zastosować w przygotowaniu do badania TK
u pacjentów pobudzonych i małych dzieci?
9.
O co powinniśmy zapytać pacjenta przed rozpoczęciem badania TK?
10.
W jakim celu zapewniamy dostęp dożylny przed wykonaniem badania tomograficznego?
11.
Na czym polega psychiczne przygotowanie pacjenta do badania tomograficznego?
12.
Na czym polega psychiczne przygotowanie dziecka do badania tomograficznego?
13.
Jak należy ułożyć pacjenta do badania tomograficznego głowy?
14.
O czym powinniśmy pamiętać układając pacjenta do TK niezależnie od rodzaju badania
i obszaru objętego badaniem?
15.
Jak układamy pacjenta do badania KT głowy?
16.
Jak układamy pacjenta do badania KT szyi?
17.
Jak układamy pacjenta do badania KT klatki piersiowej?
18.
Jak układamy pacjenta do badania KT serca?
19.
Jak układamy pacjenta do badania KT śródpiersia, opłucnej, ściany klatki piersiowej?
20.
Jak układamy pacjenta do badania KT wątroby?
21.
Jak układamy pacjenta do badania KT dróg żółciowych?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
12
22.
Jak układamy pacjenta do badania KT śledziony?
23.
Jak układamy pacjenta do badania KT trzustki?
24.
Jak układamy pacjenta do badania KT przewodu pokarmowego?
25.
Jak układamy pacjenta do badania KT jamy otrzewnej i przestrzeni zaotrzewnowej?
26.
Jak układamy pacjenta do badania KT nadnerczy?
27.
Jak układamy pacjenta do badania KT nerek?
28.
Jak układamy pacjenta do badania KT pęcherza moczowego?
29.
Jak układamy pacjenta do badania KT miednicy żeńskiej?
30.
Jak układamy pacjenta do badania KT miednicy męskiej?
31.
Jak układamy pacjenta do badania KT układu naczyniowego?
32.
Jak układamy pacjenta do badania KT układu mięśniowo- szkieletowego w zależności
od badanego obszaru?
33.
Jakie zasady powinniśmy stosować przy układaniu pacjenta do zabiegów wykonywanych
pod kontrolą tomografii komputerowej ?
4.1.3. Ćwiczenia
Ćwiczenie 1
Przygotuj pacjenta do badania TK głowy, zgodnie ze zleceniem lekarskim.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragmenty poświęcone przygotowaniu
fizycznemu i psychicznemu pacjenta do tomografii komputerowej głowy,
2)
ustalić odrębności przygotowania fizycznego i psychicznego pacjentów do tomografii
komputerowej głowy w zależności od ich stanu zdrowia i protokołu badania.
3)
ustalić zalecania, których powinni przestrzegać pacjenci przygotowując się do tomografii
komputerowej głowy w zależności od stanu zdrowia i protokołu badania.
4)
przedstawić wyniki w punktach,
5)
przedstawić otrzymane wyniki innym uczniom i nauczycielowi,
6)
porównać otrzymane wyniki z wynikami innych uczniów.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 poradnika,
−
papier formatu A4 lub zeszyt,
−
długopis.
Ćwiczenie 2
Ułóż pacjenta do tomografii komputerowej trzustki.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragmenty poświęcone ułożeniu pacjenta
w zależności od rodzaju badania i zapoznać się z nim,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
13
2)
obserwować czynności wykonywane przez osoby układające pacjentów do tomografii
komputerowej,
3)
zwrócić uwagę na sposób komunikowania się z pacjentem i wydawane mu polecenia,
4)
obserwować postępowanie z pacjentem i jego ułożenie w trakcie wykonywania badania
TK,
5)
obserwować postępowanie z pacjentem po wykonaniu badania TK,
6)
poprosić pacjenta o wejście do pracowni tomografii komputerowej,
7)
poprosić pacjenta o skierowanie na badanie, zapytać pacjenta o dane osobowe, wiek,
wyniki badań dodatkowych,
8)
poprosić pacjenta o rozebranie się i zdjęcie wszystkich metalowych przedmiotów,
9)
zwrócić uwagę czy pacjent zdjął wszystkie metalowe przedmioty,
10)
poprosić pacjenta o położenie się na stole,
11)
ułożyć pacjenta do badania tomografii komputerowej trzustki w pozycji standardowej lub
opcjonalnej, w zależności od zaleceń lekarza,
12)
zwrócić uwagę czy pacjent jest ułożony symetrycznie w komfortowej pozycji,
13)
zabezpieczyć pacjenta pasami w celu uniknięcia artefaktów ruchowych,
14)
zapewnić pacjentowi odpowiednią, dodatkową ochronę przed promieniowaniem, jeśli jest
to możliwe,
15)
poinformować pacjenta, iż w trakcie badania nie powinien się poruszać i wykonywać
podawane polecenia,
16)
podnieść stół,
17)
pomóc pacjentowi po badaniu, przy schodzeniu ze stołu,
18)
zwolnić pacjenta z gabinetu, poinformować o terminie otrzymania wyniku,
19)
uporządkować stanowisko pracy.
Wyposażenie stanowiska pracy:
−
poradnik dla ucznia,
−
literatura zgodna z punktem 6 poradnika,
−
tomograf komputerowy.
4.1.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
podać sytuacje w której badanie TK głowy można wykonać bez
przygotowania?
2)
wymienić przeciwwskazania do podawania środka cieniującego przy
wykonywaniu tomografii komputerowej?
3)
wymienić szczególne zalecenia w przygotowaniu do badania TK
z podaniem środka cieniującego u pacjenta z zaburzeniami czynności
nerek?
4)
wymienić szczególne zalecenia w przygotowaniu do badania TK
z podaniem środka cieniującego u pacjenta z alergią na środek
cieniujący?
5)
wymienić szczególne zalecenia w przygotowaniu do badania TK
z podaniem środka cieniującego u pacjenta z zaburzeniami czynności
tarczycy?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
14
6)
przygotować fizycznie pacjenta do badania tomograficznego głowy
z podaniem środka cieniującego?
7)
przygotować fizycznie pacjenta do badania tomograficznego głowy
bez podania środka cieniującego?
8)
opisać szczególne postępowanie, które możemy zastosować
w przygotowaniu do badania TK u pacjentów pobudzonych i małych
dzieci?
9)
wymienić pytania, które powinniśmy zadać pacjentowi przed
rozpoczęciem badania TK?
10)
określić cel zapewnienia dostępu dożylnego przed wykonaniem
badania tomograficznego?
11)
przygotować psychiczne pacjenta do badania tomograficznego?
12)
przygotować psychiczne dziecko do badania tomograficznego?
13)
ułożyć pacjenta do badania tomograficznego głowy?
14)
przedstawić ogólne zasady stosowane przy układaniu pacjenta do
badania TK niezależnie od rodzaju badania i obszaru objętego
badaniem?
15)
ułożyć pacjenta do badania TK głowy?
16)
ułożyć pacjenta do badania TK szyi?
17)
ułożyć pacjenta do badania TK klatki piersiowej?
18)
ułożyć pacjenta do badania TK serca?
19)
ułożyć pacjenta do badania TK śródpiersia, opłucnej, ściany klatki
piersiowej?
20)
ułożyć pacjenta do badania TK wątroby?
21)
ułożyć pacjenta do badania TK dróg żółciowych?
22)
ułożyć pacjenta do badania TK śledziony?
23)
ułożyć pacjenta do badania TK trzustki?
24)
ułożyć pacjenta do badania TK przewodu pokarmowego?
25)
ułożyć pacjenta do badania TK jamy otrzewnej i przestrzeni
zaotrzewnowej?
26)
ułożyć pacjenta do badania TK nadnerczy?
27)
ułożyć pacjenta do badania TK nerek?
28)
ułożyć pacjenta do badania TK pęcherza moczowego?
29)
ułożyć pacjenta do badania TK miednicy żeńskiej?
30)
ułożyć pacjenta do badania TK miednicy męskiej?
31)
ułożyć pacjenta do badania TK układu naczyniowego?
32)
ułożyć pacjenta do badania TK układu mięśniowo- szkieletowego
w zależności od badanego obszaru?
33)
przedstawić zasady stosowane przy układaniu pacjenta do zabiegów
wykonywanych pod kontrolą tomografii komputerowej?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
15
4.2.
Wykonanie i utrwalanie tomografii komputerowej
4.2.1. Materiał nauczania
Przygotowanie pacjenta do badania TK jamy brzusznej.
Tomografia komputerowa jest jedną z podstawowych metod w diagnostyce jamy
brzusznej. Często stanowi dalszą ocenę zmian wykrywanych w badaniu ultrasonograficznym.
Przygotowanie do badania TK jamy brzusznej polega na nieprzyjmowaniu pokarmów stałych
przez 4-6 godzin. Jeśli istnieją specjalne wskazania klinicznych do zobrazowania żołądka,
dwunastnicy lub okrężnicy, których ocena jest znacznie utrudniona przy zalegającej w nich
treści, postępowanie jest nieco odmienne:
−
badanie żołądka, dwunastnicy, trzustki- stałe posiłki powinny zostać odstawione 12
godzin przed badaniem, na 6 godzin przed badaniem pacjent powinien zaprzestać
przyjmowania innych pokarmów stałych i płynnych. Pacjent może przyjmować leki
doustne,
−
badanie jelita cienkiego- stosowanie diety ubogoresztkowej, stałe posiłki powinny zostać
odstawione na 24 godziny przed badaniem podawanie dużej ilości płynów, podawanie
ś
rodków przeczyszczających (siarczan magnezu, bisakodyl) na jeden dzień przed
badaniem,
−
badanie okrężnicy- stosowanie diety ubogoresztkowej, zaprzestanie podawania
pokarmów na 2 dni przed badaniem, podawanie dużej ilości płynów, podawanie środków
przeczyszczających (siarczan magnezu, bisakodyl) na 2 dni przed badaniem, opcjonalnie
można wykonać mały doodbytniczy wlew w dniu badania.
Wykonanie tomografii komputerowej jamy brzusznej
W aparatach jednorzędowych możliwe było wykonanie badania jamy brzusznej bez
ś
rodka cieniującego i ewentualne uzupełnienie go fazą wrotno- żylną, ponieważ faza tętnicza
mijała zbyt szybko. Aparaty spiralne umożliwiają szybki skaning całej jamy brzusznej
podczas jednorazowego wstrzymania oddechu. Uchwycenie fazy tętniczej stało się jednak
możliwe dopiero przy zastosowaniu dwufazowej TK- szybkiego powtórzenia akwizycji tego
samego obszaru. Aparaty wielorzędowe dają możliwość jeszcze szybszego powtórzenia
skanowania tego samego obszaru, co pozwala nawet na zarejestrowanie wczesnej i późnej
fazy tętniczej. W związku z tym przy wykonywaniu badania TK jamy brzusznej techniką
z wyboru, jest wielorzędowa tomografia spiralna, która pozwala na objęcie w fazie tętniczej
całej jamy brzusznej.
Planując badanie KT jamy brzusznej powinniśmy wybrać odpowiedni dla niego protokół,
według, którego przygotujemy pacjenta i wykonamy badanie. Zazwyczaj stosuje się protokoły
standardowe, ewentualnie modyfikowane dla indywidualnego pacjenta w zależności od jego
wagi, upośledzonej czynności narządów itp. Specjalne protokoły badania stosuje się jedynie
w wypadku, gdy diagnostyka konkretnego narządu jest głównym celem badania. Wtedy
technika badania jest niestandardowa i dostosowana do wstępnego rozpoznania.
Rozpoczynając badanie TK jamy brzusznej musimy wybrać jego podstawowe parametry.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
16
Określają one sposób wykonania badania, gdyż pozostałe parametry są zmieniane tylko
w wyjątkowych sytuacjach. Przy posługiwaniu się jednorzędowym spiralnym tomografem
komputerowym są to:
1)
kolimacja warstwy- SC (section collimation, slice collimation), określa rozdzielczość
przestrzenną osiąganą wzdłuż kierunku przesuwu stołu, jest to nominalna grubość
obrazowanego przekroju,
2)
przesuw stołu przypadający na jeden obrót lampy- TF (table feed per rotation), nazywany
inkrementem. Współczynnik skoku- P (pitch factor) lub jest to stosunek wielkości
przesuwu stołu, przypadającego na jeden obrót lampy, do kolimacji warstwy. Jeżeli więc
współczynnik skoku wynosi < 1, oznacza to, że warstwy skanowane nakładają się
nawzajem na siebie, bo nominalna grubość warstwy jest większa od inkrementu.
Zwiększa to dawkę promieniowania przyjętą przez pacjenta, ale poprawia obraz
w wypadku wykonywania rekonstrukcji przestrzennych. Jeżeli wartość współczynnika
skoku jest >2, wówczas nominalna grubość warstwy jest mniejsza od współczynnika
skoku, co oznacza, że niektóre fragmenty badanego obszaru są niedostatecznie
próbkowane przy skanowaniu. Prowadzi to do powstawania artefaktów. Na ogół jednak
nie powinno się stosować wartości współczynnika skoku >2. Podwyższenie
współczynnika skoku zmniejsza dawkę promieniowania i zwiększa dostępny zakres
badania, ale nie prowadzi do zwiększenia efektywnej grubości obrazowanego przekroju.
Przy stałej kolimacji i wzroście przesuwu stołu, wzrasta grubość obrazowanego
przekroju. Gdy kolimacja wiązki ulega zmniejszeniu, a przesuw stołu pozostaje stały,
zmniejsza się grubość obrazowanego przekroju. Czas obrotu lampy rentgenowskiej-
zazwyczaj wynosi 1 s. (od 0,4- 2 s) Szybkość przesuwu stołu TS- liczymy dzieląc
przesuw stołu przez czas obrotu lampy TS= TF/RT,
3)
przedział rekonstrukcji - RI (reconstruction interval) – oznacza odstęp pomiędzy
poszczególnymi
obrazami
rekonstrukcji,
określa
wzajemne
nakładanie
się
poszczególnych przekrojów rekonstrukcji wykonanych w płaszczyźnie osiowej.
Tomografia spiralna umożliwia wykonywanie rekonstrukcji wielopłaszczyznowych. Gdy
obrazujemy małe struktury, dla uzyskania optymalnych rekonstrukcji przestrzennych lub
wielopłaszczyznowych, przedział rekonstrukcji nie powinien przekraczać połowy
grubości obrazowanej warstwy. Powoduje to wzajemne nakładanie się przekrojów
i utworzenie większej liczby obrazów niż w badaniu konwencjonalnym. Rekonstrukcje
nie nakładające się wzajemnie prowadzą do pominięcia zmian znajdujących się na
granicy dwóch sąsiednich warstw.
Podstawowymi parametrami, wybieranymi przez użytkownika, przy wykonywaniu
spiralnej wielorzędowej tomografii komputerowej jamy brzusznej są:
1)
kolimacja warstwy- S.C. determinowana jest przez dostępną konfiguracje detektorów.
Cieńsze warstwy stosowane są w badaniach objętościowych, stwarzają lepsza możliwość
rekonstrukcji. Grubsze warstwy wraz z szybkim badaniem spiralnym mają zastosowanie
w aplikacjach rutynowych i w razie konieczności szybkiej akwizycji danych,
2)
przesuw stołu przypadający na jeden obrót lampy- TF,
3)
współczynnik skoku- P (pitch) dla tomografów wielorzędowych stosujemy dwie definicję
współczynnika skoku, zależy ona od tego czy pod uwagę bierzemy kolimację
pojedynczego przekroju, czy też kolimację całej wiązki promieniowania padającej na
rzędy detektorów:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
17
−
objętościowy współczynnik skoku oznaczany P*- współczynnik skoku warstwy,
współczynnik skoku detektora, zwiększa się wraz ze wzrostem liczby detektorów,
−
współczynnik skoku oznaczany P- współczynnik skoku wiązki promieniowania,
niezależny od liczby detektorów,
4)
przedział rekonstrukcji- RI- zmieniany jest tak samo jak w spiralnej jednorzędowej
tomografii komputerowej. Dla większości rekonstrukcji wystarczające jest wzajemne
nakładanie się warstw rzędu 20% ich grubości. Dla rekonstrukcji 3D nakładanie warstw
powinno być rzędu 50 % ich grubości.
5)
efektywna grubość obrazowanego przekroju- w większości aparatów wielorzędowych
grubość warstwy rekonstrukcji może być wybierana niezależnie od kolimacji. Dla
większości rutynowo stosowanych aplikacji stosuje się warstwy 5-8 mm. Mniejsze
grubości warstwy stosuje się jedynie przy specjalnych wskazaniach.
Przy prawie każdym badaniu KT jamy brzusznej, podajemy środek cieniujący za pomocą
strzykawki automatycznej. We wszystkich przypadkach powinien być podany również
doustny środek cieniujący, jedynym wyjątkiem są tu stany nagłe, kiedy badanie musi być
wykonane natychmiastowo.
Tabela.2. Protokół badania jamy brzusznej (wiadomości ogólne)
Doustny środek cieniujący
1000-1500 ml na 30-90 minut przed badaniem
Ułożenie pacjenta
pozycja leżąca na plecach, z rękoma nad
głową.
Zakres akwizycji
Od przepony do spojenia łonowego.
Faza oddechowa
Wdech (TK spiralna).
Ustawienia okna
Zmienne w zależności od fazy badania
i ocenianego narządu.
Właściwe dobranie protokołu badania i czasu akwizycji po dożylnym podaniu środka
cieniującego, jest bardzo znaczące dla uzyskania pożądanych wyników.
TK bez dożylnego podania środka cieniującego
Badanie bez podawania środka cieniującego ma znaczenie przy podejrzeniu krwawienia,
do oceny zwapnień, włóknienia. Najczęściej jednak stanowi część badania wielofazowego,
koniecznego do oceny narządów miąższowych, naczyń i zmian patologicznych.
TK fazy wrotnej
Akwizycja w fazie wrotnej stosowana jest w badaniach całej jamy brzusznej, wskazana
jest u pacjentów ze znaną patologią. Do oceny przed zabiegami wskazane jest jednak badanie
dwufazowe. Wykonując badanie w fazie wrotnej podajemy 100-200ml (1,5 - 2 ml/kg masy
ciała) środka cieniującego z szybkością 3-5 ml/sek.
Dwufazowa spiralna TK
W badaniu spiralnym dwufazowym wykonuje się także akwizycje w fazie tętniczej.
Wykorzystuje się podobne parametry akwizycji jak w badaniu jednofazowym, z wykonaniem
skanowania w fazie tętniczego wzmocnienia kontrastowego (opóźnienie 25sek.) jak i fazie
wrotnej (opóźnienie 60-90 sek.). Szybki przepływ 4-5 ml/sek, poprawia uwidocznienie zmian

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
18
bogato unaczynionych. Badanie dwufazowe wykonuje się przy podejrzeniu bogato
unaczynionych zmian w wątrobie.
Trójfazowa spiralna TK
Może oznaczać badanie wykonane dwufazowo poprzedzone skaningiem przeglądowym,
lub badanie wykonane w trzech różnych fazach wzmocnienia. Przy wykorzystaniu aparatu
spiralnych jednorzędowych na badanie składają się trzy fazy: tętnicza, wrotna
i śródmiąższowa. Dwie pierwsze z wymienionych faz wykonuje się identycznie jak badanie
dwufazowe. Ostatnie skanowanie wykonuje się z opóźnieniem 3-5 minut (faza równowagi
naczyniowej, wczesne opóźnienie) lub z opóźnieniem 10-15 minut (późne opóźnienie, faza
równowagi miąższowej). Faza równowagi naczyniowej pomaga rozpoznać niewielkie torbiele
i naczyniaki. Faza równowagi miąższowej pozwala rozpoznać niewielkie torbiele i guzy
z dużą zawartością tkanki włóknistej.
Badanie naczyniowe jamy brzusznej (angio-TK)
Wykonując badanie naczyniowe jamy brzusznej posługujemy się cienkowarstwowym
obrazowaniem spiralnym sprzężonym z podaniem środka kontrastującego. Parametry badania
ustawiamy tak aby osiągnąć jak najmniejszą grubość warstwy, wystarczająca grubość warstwy
wynosi 1,25-3 mm. Protokół podania środka cieniującego dobieramy indywidualnie
w zależności od stanu wydolności krążenia pacjenta.
Zakres badania zależy od rodzaju wykorzystanego do badania tomografu. W tomografii
wielorzędowej nie ma szczególnych ograniczeń zakresu badania. Badanie rozpoczyna się
ponad pniem trzewnym, a kończy w okolicy pachwinowej. W badaniach wykonywanych przy
pomocy spiralnej tomografii komputerowej zakres badania rozpoczyna się ponad pniem
trzewnym, a kończy w okolicy podziału tętnic biodrowych lub okolicy pachwinowej. Badanie
wykonujemy na wdechu, co minimalizuje artefakty ruchowe. Stosujemy standardowe
parametry: najniższa możliwą kolimacje i wartość współczynnika skoku bliską 2, obrazy
powinny być rekonstruowane z dużym stopniem nakładania. Podanie środka cieniującego
w badaniu angio-KT ma zasadnicze znaczenie, dla uzyskania wystarczającego stopnia
zakontraktowania naczyń. W rutynowych badaniach środek cieniujący podajemy
jednofazowo. Należy określić objętość i szybkość podania środka cieniującego, oraz czas
opóźnienia skanowania.
Dokumentowanie badań tomograficznych
Wynik badania powinien być przedstawiony w formie pisemnej, ewentualnie uzupełniony
dokumentacja zdjęciową lub nagraniem na płycie DVD/CD. Opis badania tomograficznego
powinien składać się z:
1)
opisu istotnych z diagnostycznego punktu widzenia cech obrazu tomograficznego-
położenia, wielkości, kształtu, struktury densyjności, wzmocnienia kontrastowego
struktur prawidłowych i zmian patologicznych itp.
2)
medycznej oceny opisywanych zmian,
3)
ewentualnych zaleceń, co do dalszego postępowania z pacjentem.
Sam opis badania TK jest często wystarczającą jego dokumentacją, jednakże
dokumentacja obrazów tomograficznych jest ważna ze względu na możliwość przedstawienia
poprawności rozpoznania lub bliższych szczegółów badania lekarzowi kierującemu, daje też
możliwość obejrzenia wcześniejszych obrazów w czasie monitorowania przebiegu procesu
chorobowego. Przy wykonywaniu badania za pomocą konwencjonalnych skanerów TK,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
19
obrazy w celu ich oceny i opisu są zazwyczaj drukowane na kliszach. Ważne jest aby
wówczas udokumentować okna o wszystkich parametrach, obrazujących badaną okolicę. Przy
wykonywaniu badania tomografii komputerowej za pomocą skanerów spiralnych
i wielorzędowych oraz systemów archiwizacji cyfrowej i transmisji obrazu, często rezygnuje
się z wykonywania zdjęć na błonach, a ocenę przeprowadza się bezpośrednio na monitorach
kineskopowych lub ciekłokrystalicznych. Daje to również możliwość przechowywania całych
badań i danych w archiwach elektronicznych, ich nieograniczone kopiowanie, przesyłanie
w sieci w formie cyfrowej (teleradiologia) jak i ich przedstawienia na kliszach cyfrowych.
Taka forma archiwizacji pozwala również na wizualne udokumentowanie całego wyniku
badania, w postaci nagrania wszystkich uzyskanych skanów na płytach DVD/CD. Nagrania na
płycie DVD/CD nie mają ograniczenia jeśli chodzi o liczbę dokumentowanych obrazów,
można dokumentować całe badanie wraz z różnorodnymi rekonstrukcjami uwidocznionych
w badaniu obszarów. Ponieważ nagranie na płycie DVD/CD zawiera całe badanie (wszystkie
skany) często jest ono jedynym i wystarczającym wynikiem tomografii komputerowej, lekarz
kierujący nie wymaga opisu badania. Często dokumentacja DVD/CD jest uzupełniana
rekonstrukcjami wielopłaszczyznowymi i przestrzennymi 3D, skanami zawierającymi
pomiary struktur patologicznych itp. jeżeli są one znaczące dla procesu diagnostycznego.
Przy wykonywaniu zdjęcia cyfrowego z badania TK zazwyczaj unika się drukowania
wszystkich skanów, ze względu na zbyt dużą ich liczbę. Wówczas przy wykonywaniu
dokumentacji zdjęciowej należy zwrócić uwagę aby zawierała ona skany obejmujące zmiany
patologiczne, skany wykonane w różnych fazach, w wypadku kiedy badanie wykonano
fazowo,
skany
w
różnych
oknach,
a
także
rekonstrukcje
przestrzenne
3D
i wielopłaszczyznowe, skany przedstawiające pomiary różnych struktur, jeżeli są one
znaczące dla procesu diagnostycznego. Jeżeli badanie jest w granicach normy, wykonując
dokumentacje zdjęciową powinniśmy przedstawić niektóre przekroje znajdujące się od siebie
w podobnej odległości, skany wykonane w różnych fazach, w wypadku kiedy badanie
wykonano fazowo, skany wykonane w różnych oknach, a dokumentacją objąć cały zakres
badania. Można też dokładniej przedstawić okolicę w której podejrzewano patologię, aby
udokumentować brak zmian podejrzanych. Dokumentację zdjęciową i wybór skanów
wykonuje się korzystając z konsoli diagnostycznej, a następnie przesyła się ją na kamerę
cyfrową, służącą do wydruku zdjęć cyfrowych.
Podstawowymi urządzeniami do dokumentowania badań tomograficznego są
nagrywarki płyt DVD/CD, kamera cyfrowa do wykonywania zdjęć w technice cyfrowej.
Dokumentacja na płytach DVD/CD jest pełna i tańsza od zdjęć cyfrowych, jednak
wykonywanie zdjęć cyfrowych daje możliwość ich obejrzenia praktycznie zawsze i szybko,
bez konieczności dostępu do komputera i często długotrwałego przeglądania badań. Przy
dokumentowaniu badań wykonanych za pomocą tomografii spiralnej stosuje się opcję
„pokazu kinowego”. Jednak na filmie, w zależności od typu badania, rejestruje się co drugi,
trzeci lub czwarty obraz. Jednak zmiany patologiczne muszą być rejestrowane
w wystarczającym stopniu, aby móc jej lepiej ocenić. W celu poprawienia jakości obrazu
stosuje się zwiększenie grubości warstwy podczas rekonstrukcji obrazu.
Jeśli wydajesz dokumentację badania TK pacjentowi, umieść opis i zdjęcie lub płytę
w specjalnej podpisanej kopercie, sprawdź zawsze, czy wydajesz właściwy opis i zdjęcie lub
płytę, sprawdź imię i nazwisko pacjenta na opisie i zdjęciu lub płycie. Zdjęcia i płyty bardzo
łatwo trafiają do niewłaściwych kopert. Dołącz dokumentacje wcześniej wykonywanych
badań, jeżeli była ona dostarczona przez pacjenta. Przed oddaniem dokumentacji zapytaj
pacjenta o dane personalne. Poinformuj pacjenta jak powinien postępować ze dokumentacją,
aby zachowała ona długo wartość diagnostyczną. Klisz cyfrowych nie wolno składać, ani
rolować.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
20
4.2.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
W jaki sposób przygotowujemy pacjenta fizycznie do badania TK jamy brzusznej?
2.
Jakie są szczegółowe zalecenia w przygotowaniu pacjenta do badania TK żołądka,
dwunastnicy i trzustki ?
3.
Jakie są szczegółowe zalecenia w przygotowaniu pacjenta do badania TK jelita cienkiego?
4.
Jakie są szczegółowe zalecenia w przygotowaniu pacjenta do badania TK okrężnicy?
5.
W jaki sposób podajemy środki cieniujące przy wykonywaniu tomografii jamy brzusznej?
6.
Jak układamy pacjenta do badania tomograficznego jamy brzusznej?
7.
Jaki jest zakres akwizycji przy wykonywaniu tomografii jamy brzusznej?
8.
W jakiej fazie oddechowej wykonujemy badanie TK jamy brzusznej?
9.
W jakich przypadkach wykonujemy TK jamy brzusznej bez dożylnego podania środka
cieniującego?
10.
Co oznacza pojęcie TK fazy wrotnej?
11.
Co oznacza pojęcie dwufazowa spiralna TK?
12.
Co oznacza pojęcie trójfazowa spiralna TK?
13.
Jak wykonujemy badanie naczyniowe jamy brzusznej?
14.
Z jakich elementów powinna składać się dokumentacja badania TK?
15.
Jakie elementy powinien zawierać opis badania tomograficznego?
16.
Z jakich przyczyn do wyniku badania tomograficznego dołącza się dokumentację zdjęciową?
17.
Jaki jest sposób dokumentacji obrazów uzyskanych przy wykonywaniu badania za
pomocą konwencjonalnych skanerów TK?
18.
W jaki sposób przeprowadza się ocenę badań TK wykonanych za pomocą skanerów
spiralnych i wielorzędowych?
19.
Jaki jest sposób dokumentacji obrazów uzyskanych przy wykonywaniu badania za
pomocą skanerów spiralnych i wielorzędowych?
20.
Co to jest teleradiologia?
21.
Jakie znasz sposoby dokumentacji obrazu w badaniu TK?
22.
Czy nagranie na płycie DVD/CD jest wystarczającą dokumentacją badania
tomograficznego?
23.
Jakie są zasady wyboru skanów przy wykonywaniu zdjęcia cyfrowego dokumentującego
badanie TK?
24.
Do czego służy kamera cyfrowa przy wykonywaniu dokumentacji badania tomograficznego?
25.
Do czego służy nagrywarka DVD/CD przy wykonywaniu dokumentacji badania
tomograficznego?
26.
Jakie są zalety i wady dokumentowania badań na płytach DVD/CD?
27.
Jakie są zalety i wady dokumentowania badań na zdjęciach cyfrowych?
28.
O czym powinieneś pamiętać, jeśli wydajesz pacjentowi dokumentację badania
tomograficznego?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
21
4.2.3. Ćwiczenia
Ćwiczenie 1
Ułóż pacjenta do badania TK jamy brzusznej.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragment poświęcony wykonaniu tomografii
komputerowej jamy brzusznej
i zapoznać się z nim,
2)
zapoznać się z zasadami wykonywania badania tomograficznego jamy brzusznej,
3)
zapoznać się z algorytmami wykonywania badania tomograficznego jamy brzusznej,
4)
zapoznać się z obsługą konsoli w zakresie wykonywania badania tomograficznego,
5)
obserwować czynności wykonywane przez osoby wykonujące tomografię komputerową
jamy brzusznej,
6)
zwrócić uwagę na sposób rejestracji pacjenta oraz sposób wykonywania i kolejność
czynności podczas przeprowadzania TK jamy brzusznej,
7)
wypisać w punktach czynności wykonywane podczas badania TK w zależności od
zastosowanego protokołu.
8)
obserwować postępowanie z pacjentem i jego ułożenie w trakcie wykonywania badania
TK,
9)
prowadzić samodzielnie protokół badania jamy brzusznej pod kontrolą nauczyciela.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 poradnika,
−
tomograf komputerowy,
−
algorytmy wykonywania badań komputerowych,
−
specjalistyczne programy komputerowe do rejestracji pacjentów, dokumentowania badań,
−
zeszyt,
−
długopis.
Ćwiczenie 2
Utrwal i skopiuj obraz TK śródpiersia.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragment poświęcony dokumentowaniu badań
tomograficznych i zapoznać się z nim,
2)
zapoznać się z zasadami wykonywania dokumentacji badania tomograficznego,
3)
zapoznać się z obsługą komputera i drukarki do wydruku opisu badania,
4)
zapoznać się z obsługą konsoli diagnostycznej w zakresie przygotowania i obróbki
dokumentacji badania tomograficznego do jego zapisu na nośniku,
5)
zapoznać się z obsługą konsoli diagnostycznej w zakresie przygotowania badania do
wykonania
dokumentacji,
w
tym
również
wykonanie
rekonstrukcji
wielopłaszczyznowych w standardowych przekrojach,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
22
6)
zapoznać się z obsługą konsoli diagnostycznej w zakresie kopiowania badania
tomograficznego na płytę DVD/CD,
7)
zapoznać się z obsługą i działaniem nagrywarki,
8)
zapoznać się z obsługą konsoli diagnostycznej w zakresie przesyłania przygotowanej
dokumentacji zdjęciowej na kamerę cyfrową,
9)
zapoznać się z obsługą i działaniem kamery cyfrowej,
10)
zapoznać się z obrazem prawidłowej klatki piersiowej i śródpiersia w badaniu TK,
11)
wyszukać, pod kierunkiem nauczyciela, badanie TK klatki piersiowej do skopiowania na
płytę DVD/CD,
12)
obejrzeć wybrane badanie wyszukać widoczne w nim patologię (można posłużyć się
opisem, jeżeli jest on dostępny),
13)
dokonać obróbki obrazów i uzupełnić badanie o dodatkowe obrazy: rekonstrukcje
wielopłaszczyznowe i przestrzenne 3D, skany zawierającymi pomiary struktur patologicznych
itp., pomocne w obrazowaniu struktur anatomicznych i patologicznych w klatce piersiowej,
14)
przedstawić i przedyskutować wyniki swojej pracy z nauczycielem, wprowadzić
ewentualne poprawki i uzyskać zgodę nauczyciela na skopiowanie badania,
15)
skopiować badanie na płytę DVD/CD,
16)
sprawdzić czy badanie zostało prawidłowo skopiowane,
17)
podpisać płytę danymi personalnymi pacjenta i numerem badania,
18)
skompletować całą dokumentację badania tomograficznego i wydać ją pacjentowi,
19)
wyszukać, pod kierunkiem nauczyciela badanie TK klatki piersiowej, do
udokumentowania w postaci zdjęć cyfrowych,
20)
obejrzeć wybrane badanie wyszukać widoczne w nim patologię (można posłużyć się
opisem, jeżeli jest on dostępny),
21)
wybrać obrazy, które muszą znaleźć się na wykonanym zdjęciu cyfrowym (wziąć pod
uwagę: skany obejmujące zmiany patologiczne, skany wykonane w różnych fazach,
w wypadku, kiedy badanie wykonano fazowo, skany w różnych oknach),
22)
dokonać obróbki obrazów i uzupełnić dokumentacje zdjęciową o dodatkowe obrazy:
rekonstrukcje wielopłaszczyznowe i przestrzenne 3D, skany zawierające pomiary struktur
patologicznych itp., pomocne w obrazowaniu struktur anatomicznych i patologicznych
w klatce piersiowej,
23)
przedstawić i przedyskutować wyniki swojej pracy z nauczycielem, wprowadzić
ewentualnie poprawki i uzyskać od nauczyciela zgodę na wydruk,
24)
przesłać, przygotowane zdjęcie lub zdjęcia do druku na kamerę cyfrową,
25)
sprawdzić czy zdjęcie zostało prawidłowo wykonane,
26)
sprawdzić na zdjęciu dane personalne pacjenta i numer badania,
27)
skompletować całą dokumentację badania i wydać ją pacjentowi.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
przykładowe obrazy tomograficzne prawidłowej klatki piersiowej i śródpiersia,
−
konsola do wykonywania dokumentacji badania tomograficznego,
−
nagrywarka DVD/CD,
−
kamera cyfrowa,
−
komputer i drukarka do wykonania i wydruku opisu badania.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
23
4.2.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
opisać fizyczne przygotowanie pacjenta do badania TK jamy
brzusznej?
2)
opisać szczegółowe zalecenia w przygotowaniu pacjenta do badania
TK żołądka, dwunastnicy i trzustki?
3)
opisać szczegółowe zalecenia w przygotowaniu pacjenta do badania
TK jelita cienkiego?
4)
opisać szczegółowe zalecenia w przygotowaniu pacjenta do badania
TK okrężnicy?
5)
wymienić
sposoby
podawania
ś
rodków
cieniujących
przy
wykonywaniu tomografii jamy brzusznej?
6)
ułożyć pacjenta do badania tomograficznego jamy brzusznej?
7)
określić zakres akwizycji przy wykonywaniu tomografii jamy
brzusznej?
8)
określić fazę oddechową, w jakiej wykonujemy badanie TK jamy
brzusznej?
9)
wymienić sytuacje, w których wykonujemy TK jamy brzusznej bez
dożylnego podania środka cieniującego?
10)
wyjaśnić pojęcie TK fazy wrotnej?
11)
wyjaśnić pojęcie dwufazowa spiralna TK?
12)
wyjaśnić pojęcie trójfazowa spiralna TK?
13)
opisać sposób wykonania badania naczyniowego jamy brzusznej?
14)
Poprowadzić protokół TK jamy brzusznej zgodnie z zaleceniem lekarza?
15)
wymienić elementy z jakich powinna składać się dokumentacja
badania TK?
16)
wymienić elementy jakie powinien zawierać opis badania
tomograficznego?
17)
wymienić powody dla których do wyniku badania dołącza się
dokumentacje zdjęciową?
18)
opisać sposób dokumentacji obrazów uzyskanych przy wykonywaniu
badania za pomocą konwencjonalnych skanerów TK?
19)
wyjaśnić sposób przeprowadzania oceny badań TK wykonanych za
pomocą skanerów spiralnych i wielorzędowych?
20)
opisać sposoby dokumentacji obrazów uzyskanych przy wykonywaniu
badania za pomocą skanerów spiralnych i wielorzędowych?
21)
wyjaśnić pojecie teleradiologia?
22)
wymienić sposoby dokumentacji obrazu w badaniu TK?
23)
uzasadnić, że nagrane na płycie DVD/CD badanie tomograficzne
może być wystarczającą jego dokumentacją?
24)
przedstawić zasady wyboru skanów przy wykonywaniu zdjęcia
cyfrowego dokumentującego badanie TK?
25)
wyjaśnić funkcję drukarki cyfrowej przy wykonywaniu dokumentacji
badania tomograficznego?
26)
wyjaśnić
funkcję
nagrywarki
DVD/CD
przy
wykonywaniu
dokumentacji badania tomograficznego?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
24
27)
wymienić zalety i wady dokumentowania badań na płytach
DVD/CD?
28)
wymienić zalety i wady dokumentowania badań na zdjęciach cyfrowych?
29)
wymienić zasady jakie powinieneś stosować, jeśli wydajesz
pacjentowi dokumentację badania tomograficznego?
30)
skopiować badanie tomograficzne na płytę DVD/CD?
31)
wybrać obrazy które powinny znaleźć się w dokumentacji zdjęciowej
badania tomograficznego?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
25
4.3.
Analizowanie
przykładowych
obrazów
tomografii
komputerowej
4.3.1. Materiał nauczania
Podstawowe zasady analizy obrazu tomografii komputerowej
Badanie tomograficzne ma ogromne znaczenie w diagnostyce chorób, jego głównym
celem jest wykrycie i ocena zmian patologicznych. Obraz tomograficzny rzadko jest
jednoznaczny, a pewne rozpoznanie może dać jedynie diagnostyka histopatologiczna. Przy
pomocy TK możliwe jest postawienie wstępnego rozpoznania, zadanie to ułatwiają badania
przedmiotowe, podmiotowe i dodatkowe, które zawężają diagnostykę różnicową. Dlatego tak
ważnym jest by pacjent, zgłaszający się na badanie TK, dostarczył dotychczasową
dokumentacje medyczną. W ocenie zmian patologicznych ważna jest również znajomość
możliwych artefaktów, które mogą ukrywać, albo symulować patologię.
Podstawową zasadą przy ocenie obrazów TK jest ocena wszystkich uzyskanych
w badaniu skanów. Ważne jest by odnaleźć i ocenić wszystkie objęte badaniem struktury.
Wszystkie zmiany, które nie mogą być uznane za prawidłowe wymagają dalszej oceny.
Za pomocą badania można określić ich współczynnik osłabienia promieniowania, lokalizacje,
wielkość, objętość, wpływ na sąsiednie struktury, stopień wzmocnienia kontrastowego, jeżeli
badanie wykonywane było z kontrastem.
Analiza obrazów
Bezpośrednio po badaniu dokonujemy wstępnej oceny uzyskanych skanów, kiedy pacjent
jest jeszcze na stole. Daje to możliwość wykonania dodatkowych skanów, dodatkowej późnej
fazy, lub rozszerzenia zakresu badania, jeśli uznamy to za konieczne (np. ocena układu
moczowego, zmian ogniskowych w wątrobie). Ważne jest wcześniejsze ustalenie protokołu,
według którego będzie wykonywane badanie, fazy opóźnione można wykonywać rutynowo
w pewnych określonych przypadkach klinicznych lub po przeglądzie wykonanych skanów.
Interpretacja
Ocenę badania rozpoczynamy zazwyczaj od przeglądu topogramu i skanów wykonanych
bez wzmocnienia środkiem kontrastowym, a następnie oceniamy skany po dożylnym podaniu
ś
rodka cieniującego i porównujemy obie serie. Przy ocenie badania ważne jest poszukiwanie
„przypadkowych znalezisk”, mogących nie dawać ewidentnych objawów klinicznych, ale
stanowiących patologię np.: zakrzepica żył udowych, drobne krwawienia.
W przypadku odnalezienia zmian patologicznych, należy poszukiwać zmian
towarzyszących. Należy zawsze pamiętać o ocenie wszystkich struktur i narządów, nie tylko
tych które są objęte patologią. Skupienie uwagi na jednej patologii często prowadzi do
przeoczenia innych! Przy ocenie badania szczególnie wykonanego w tomografii spiralnej
wielorzędowej możemy zastosować interaktywną ocenę obrazu: wykonać rekonstrukcje
wielopłaszczyznowe, przestrzenne (3D), projekcje maksymalnej intensywności (MIP),
ułatwiające oglądanie i opisywanie badania tomograficznego. W przypadku wykrycia zmiany,
której nie można rozpoznać, ani przyporządkować określonej strukturze anatomicznej,
musimy prześledzić ją na kolejnych przekrojach. Jeżeli nie możemy zakwalifikować zmiany
jako prawidłowej, uznajemy ją za patologię.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
26
Współczynnik osłabienia promieniowania (pochłaniania promieniowania, gęstość,
densyjność).
Jednostka Hounsfielda (j.H.) - to jednostka osłabienia promieniowania rentgenowskiego
w TK. Stworzono skalę jednostek Hounsfielda, gdzie 0 jest wartością osłabienia
promieniowania dla wody, (-)1000 dla powietrza. Nie jest ustalona górna granica tej skali.
Ś
ciśle określony współczynnik osłabienia mają powietrze, tłuszcz, płyny o małej zawartości
białka i świeża krew. Im gęstsza substancja tym wyższym współczynnikiem osłabienia się
charakteryzuje, na tej podstawie można w uzyskać przybliżoną charakterystykę danej tkanki,
nie można jednak nigdy przeprowadzić pewnego różnicowania tkankowego.
Biorąc pod uwagę pochłanianie promieniowania względem otoczenia, struktury możemy
podzielić na hiperdensyjne, izodensyjne i hipodensyjne. Densyjność zmiany ocenia się zawsze
mając na uwadze densyjność otoczenia. Zmiana o określonym stałym współczynniku
osłabiania promieniowania, może być hipo-, izo- lub hiperdensyjna i zależy to jedynie od
otoczenia w jakim ją obserwujemy.
Tabela. 3. Densyjność zmian
Struktura
Pochłanianie
promieniowania
względem otoczenia
Współczynnik osłabiania
promieniowania
danej
zmiany,
względem
otoczenia
Jasność zmiany
względem
otoczenia
Hiperdensyjna znaczne
większy
jaśniejsza
Izodensyjna
w równym stopniu
równy
równa
Hipodensyjna
słabo
mniejszy
ciemniejsza
Ilościowego pomiaru współczynnika osłabienia promieniowania z podaniem jego
wartości liczbowej, dokonujemy w sytuacjach wątpliwych, często wystarczające jest
porównanie densyjności wzrokowo ze „standardami widocznymi w obrazie” tj. otaczające
powietrze, tkanka tłuszczowa podskórna, kości. Najlepiej gdy współczynnik mierzymy na
obszarze przekraczającym 5 mm
2
(jeśli pozwala na to rozmiar zmiany), a pomiar powtarzamy
na kolejnym przekroju. Obszar pomiaru powinien znajdować się w centralnym punkcie
zmiany, poza miejscem narażonym na występowanie artefaktów. Do pomiaru najlepiej
używać standardowego algorytmu rekonstrukcji. Współczynnik osłabienia promieniowania
ma jednak ograniczone zastosowanie w przeprowadzaniu różnicowania tkankowego, dlatego
iż ściśle określony współczynnik osłabienia mają powietrze, tłuszcz, płyny o małej zawartości
białka i świeża krew.
Powietrze i jego zbiorniki najlepiej oceniać w oknie płucnym, w razie wątpliwości
również dla obszarów poza klatką piersiową. Powietrze lub inne gazy poza tkanką płucną są
zazwyczaj dość łatwe do rozpoznania, gdyż ich współczynnik osłabienia promieniowania jest
znacznie niższy. Współczynnik osłabiania w tkankach miękkich <-150 jednoznacznie
wskazuje na obecność gazu.
Tłuszcz, ma współczynnik osłabiania promieniowania wynoszący -100j.H. (+ /- 20 j.H.).
Jeżeli narządy gromadzą tłuszcz i ulegają stłuszczeniu ich prawidłowy współczynnik
osłabienia promieniowania zmniejsza się o ok. 10 lub więcej j.H. Obniżenie współczynnika
osłabiania promieniowania jest proporcjonalne do nagromadzenia tkanki tłuszczowej
w danym narządzie.
Tkanka mieszana, jej densyjność ma wartość pośrednią pomiędzy densyjnościami
tworzących ją składników, może to powodować błędy interpretacyjne, np. współczynnik

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
27
osłabienia promieniowania wynoszący 0 j.H. dla wody, może być również zmierzony gdy
w tkance mieszanej występuje tłuszcz o ujemnym współczynniku osłabienia promieniowania.
Płyn - woda ma współczynnik osłabienia promieniowania równy 0 j.H, nie jest jednak
możliwe dokładne różnicowanie płynów na podstawie ich współczynnika osłabiania
promieniowania. Błąd pomiaru przy pomiarze densyjności wynosi od około 5 do 10 j.H.
w zależność od aparatu. Przy dobrze skalibrowanym aparacie zmiana o współczynniku
osłabienia mniejszym niż 10 j.H. sugeruje przesięk, powyżej 25 j.H. wysięk lub krwawienie.
Nie można jednak dokonać pewnego zróżnicowania pomiędzy płynami o densyjności
mieszczącej się pomiędzy 10-25 j.H., płyny bogatobiałkowe oraz wynaczyniona krew mogą
wykazywać densyjność powyżej 35 j.H. densyjność. Nie można jednak uznać z całą
pewnością, że tkanka której densyjność zbliża się do 0, jest płynem, gdyż może to być
również stłuszczała tkanka miękka. Zmiany torbielowate zawierające płyn od zmian litych,
można jedynie odróżnić tylko po dożylnym podaniu środka cieniującego i obserwacji
występującego wzmocnienia kontrastowego.
Krew, współczynnik osłabienia osocza krwi wynosi ok. 28 j.H, w przypadku pełnej krwi
jest on proporcjonalny do hematokrytu (im wyższy hematokryt, tym wyższa densyjność).
Krwotok, wartość współczynnika osłabienia promieniowania dla wynaczynionej krwi,
zależy od miejsca wynaczynienia, od czasu jaki upłynął od wynaczynienia, od obecności
skrzeplin. Krwotok świeży i skrzepliny prowadzą do zwiększenia wartości hematokrytu w
danym miejscu, a więc mają większy współczynnik osłabienia promieniowania (do 80 j.H.).
Wraz z rozkładem wynaczynionej krwi, zmniejsza się jej hematokryt, tak więc współczynnik
osłabienia promieniowania dla krwiaka będzie malał z czasem. Krwawienie w początkowym
stadium jest hiperdensyjne w stosunku do otaczających tkanek, a następnie z czasem staje się
hipodensyjne.
Współczynnik osłabienia promieniowania > 100 j.H. jest charakterystyczny dla zwapnień,
metalu lub środka cieniującego.
Densyjność ciał obcych zależy od ich gęstości, bardzo gęste ciała obce takie jak metale
(np.>3000 jH) pochłaniają całkowicie promieniowanie i powodują powstawanie artefaktów
o charakterze pasm hiper- i hipodensyjnych.
Ocena morfologiczna zmian
Wielkość - na dokładność pomiaru wielkości mają wpływ:
−
ostrość obrazu,
−
parametry skanowania przede wszystkim grubość warstwy,
−
przy pomiarze objętości ważne jest czy pacjent zdołał wstrzymać oddech na cały okres
skanowania,
−
dobór okna o właściwym zakresie.
Znacznik narzędzia pomiarowego powinien być umieszczany w środkowych częściach
krzywej stanowiącej zarys zmiany. Zmiany ogniskowe mierzymy poprzez przeprowadzenie
dwóch prostopadłych linii określającym maksymalne wymiary zmiany. Wymiar podłużny
określamy poprzez pomiar zmiany w rekonstrukcji wielopłaszczyznowej lub określenie
pozycji stołu dla pierwszego i ostatniego skanu, na którym zmiana jest jeszcze widoczna.
Jeżeli zmiana ma kształt elipsoidalny jej objętość możemy liczyć z równania V=(a x b x c)/2,
gdzie a, b, c są wzajemnie prostopadłymi wymiarami zmiany. Obecnie przy pomiarze
objętości coraz częściej korzysta się z programów automatycznego pomiaru objętości.
Powierzchnie graniczne - aby lepiej określić powierzchnie graniczne między
zobrazowanymi strukturami, możemy zastosować cienkie warstwy i rekonstrukcje
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
28
wielopłaszczyznowe. Jednakże w przypadku gdy kontrast między zmianą, a jej otoczeniem
jest mały, czasami nie można jednoznacznie stwierdzić czy granica między zmianami jest
wyraźna (brak naciekania) czy też nie (naciekanie nowotworowe).
Lokalizacja zmiany- czyli przypisanie jej do konkretnego narządu, nie powoduje
trudności gdy zmiana szeroka podstawą kontaktuje się tylko z jednym narządem. Gdy zmiana
obejmuje przynajmniej dwa narządy, oceniamy kąt pomiędzy zmianą a narządem. Kąt
rozwarty lub wzajemne wpuklanie się zmiany i narządu sugeruje, iż zmiana wywodzi się
właśnie z niego. Kąt ostry lub wcięcie sugeruje położenie zmiany poza narządem.
Ocena wzmocnienia kontrastowego
Stopień zakontrastowania zależy od wartości parametrów wstrzyknięcia i pojemności
minutowej serca. Krew zakontraktowana i niezakontrastowana mieszają się ze sobą w prawej
komorze serca, stąd maksymalne wzmocnienie kontrastowe naczyń płucnych i aorty jest
prawie jednakowe. Tętnice płucne wzmacniają się ok. 5 sek. wcześniej niż żyły płucne.
Najlepsze zróżnicowanie kontrastowe na poszczególne fazy uzyskuje się przy podaniu
krótkiego bolusa, o określonej objętości i dużej prędkość przepływu.
Faza tętnicza - czas silnego wzmocnienia narządów uzależnionego od obecności środka
cieniującego w naczyniach tętniczych. Wzmocnienie wzrasta wraz z podawaniem środka
cieniującego i spada po zaprzestaniu jego podawania. Wzmocnienie kontrastowe aorty, zależy
od prędkości przepływu krwi i rozpoczyna się 10-60 sek. po podaniu środka cieniującego.
Faza tętnicza trwa 10-15 sekund, do momentu utrzymywania się dużego stężenia środka
cieniującego dostarczanego przez w aortę. Dlatego indywidualnie dla każdego pacjenta
powinno stosować się bramkowanie lub bolus testowy. Skanowanie dużego obszaru w tej
fazie wymaga użycia tomografu wielorzędowego.
Tabela 4. Wzór wzmocnienia kontrastowego narządów w fazie tętniczej.
Narząd
Wzór wzmocnienia kontrastowego w fazie tętniczej
ś
ledziona
kręte hiper- i hipodensyjne obszary, jako wynik zróżnicowanej perfuzji
między czerwona i białą miazgą - wzór tygrysi
nerki
faza korowo- rdzeniowa (intensywne wzmocnienie korowe i słabe
rdzeniowe
wątroba
niewielkie wzmocnienie prawidłowego miąższu, większość krwi
w układzie wrotnym
trzustka
silne wzmocnienie na koniec fazy
tarczyca
intensywne wzmocnienie całego narządu
Faza wrotna - po 20-30 sekund od początku wzmocnienia tętniczego, zakontraktowaniu
ulega układ wrotny, środek cieniujący pojawia się w żyle śledzionowej, następnie w żyłach
krezkowych, żyły kończyn dolnych i układ żył nieparzystych kontrastują się najwolniej.
Faza miąższowa - czas silnego wzmocnienia miąższu narządów. Prędkość wzmocnienie
zależy od narządu. Faza często nakłada się na fazę tętniczą i śródmiąższową. Wzmocnienie
kontrastowe trzustki zależy od dystrybucji tętniczej (40-60 sekund od początku iniekcji).
Wzmocnienie wątroby zależy od dystrybucji kontrastu żyłą wrotną, w związku z czym
maksymalne zakontraktowanie pojawia się w czasie fazy wrotnej 60-90 sekund od początku
iniekcji. Faza miąższowa w obrębie nerek rozpoczyna się w chwili równomiernego
zakontraktowania kory i rdzenia czyli 80-100 sekund po rozpoczęciu iniekcji. Błona śluzowa
jelita najsilniej wzmacnia się na początku fazy miąższowej. Mięśnie nie wykazują
wzmocnienia w fazie miąższowej.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
29
Tabela 5. Wzór wzmocnienia kontrastowego narządów w fazie miąższowej.
Narząd
Wzór wzmocnienia kontrastowego w fazie miąższowej
ś
ledziona
wzmocnienie jednorodne po 60 sek. od początku iniekcji
nerki
wzmocnienie jednorodne po 80-100 sek. od początku iniekcji
wątroba
wzmocnienie jednorodne po 40-60 sek. od początku iniekcji
trzustka
wzmocnienie maksymalne po 60-120 sekundach od początku iniekcji
jelita
słabnące wzmocnienie śluzówkowe
Faza wzmocnienia śródmiąższowego- faza uzależniona od dyfuzji kontrastu do tkanki
ś
ródmiąższowej i z powrotem. Utrzymuje się wzmocnienie małych narządów, naczynia
w większości narządów są izodensyjne w stosunku do ich miąższu.
Faza wydalnicza- środek cieniujący po 3-5 minutach od początku iniekcji pojawia się
w układzie moczowym. Faza pomocna jest przy ocenie układu moczowego i narządów
miednicy. Środek cieniujący rzadko wypełnia pęcherz moczowy w całości, tak więc ocena
pęcherza wymaga zazwyczaj podania środka cieniującego bezpośrednio do pęcherza. Ok. 2 %
ś
rodka cieniującego wydalane jest z żółcią, zakontraktowanie pęcherzyka żółciowego
występuje od 6 do 24 godzin po podaniu środka cieniującego.
Ocena wybranych zmian ogniskowych
Patologiczne zmiany ogniskowe mają zazwyczaj zbliżoną densyjność do miąższu
narządu, ale ich unaczynienie jest zazwyczaj patologiczne. Podanie środka cieniującego
pozwala na uwidocznienie zmiany oraz jej diagnostykę. Najlepsza do wykrywania zmiany
jest ta faza, w której uzyskamy najlepsze jej odgraniczenie od otaczających tkanek. Jeżeli
zmiana jest dobrze unaczyniona, uzyskamy jej silne wzmocnienie w fazie tętniczej
i uwidoczni się ona jako ognisko hiperdensyjne, jeżeli skaning zostanie wykonany zbyt późno
wówczas niektóre z takich zmian mogą zostać przeoczone. Do zmian tego typu zaliczamy:
raka jasnokomórkowego nerki, mięsaki, złośliwe guzy hormonalnie czynne, gruczolaki nerek
i inne.
Guzy charakteryzujące się obrączkowym wzmocnieniem kontrastowym w fazie tętniczej,
a niekiedy również w fazach późniejszych, z powodu silniejszego unaczynienia na obwodzie,
obserwujemy najczęściej w wątrobie. Zazwyczaj są to przerzuty.
Guzy słabo unaczynione, są wyraźniejsze fazie największego wzmocnienia narządu, w
której mają niższą densyjność niż otaczające tkanki. Mogą być to przerzuty w wątrobie, rak
trzustki. Dobranie właściwego czasu skanowania zależy od czasu maksymalnego
wzmocnienia narządu, w którym podejrzewamy zmiany.
Zmiany poza narządami miąższowymi są zazwyczaj słabo lub umiarkowanie
unaczynione. Wzmocnienie tych guzów następuje w fazie tętniczej lub w fazie
ś
ródmiąższowej. Optymalne obrazowanie takich zmian wymaga opóźnienia 60 i więcej
sekund oraz doboru odpowiedniego okna.
Torbiele nie są unaczynione stąd tez nie ulegają wzmocnieniu kontrastowemu. Kryterium
diagnostyczne stanowi brak zmiany densyjności (<10j.H.) podczas wszystkich faz
wzmocnienia kontrastowego.
Wzmocnienie błony śluzowej w fazie tętniczej jest charakterystyczne dla zapalenia.
O obecności ropnia świadczy centralny obszar nie ulegający wzmocnieniu kontrastowemu
(ok. 30 j.H.) otoczony rąbkiem wzmocnienia, najlepiej widocznym w fazie śródmiąższowej.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
30
4.3.2. Pytania sprawdzające
Odpowiadając na pytania, sprawdzisz, czy jesteś przygotowany do wykonania ćwiczeń.
1.
Co pomaga przy zawężeniu diagnostyki różnicowej i postawieniu wstępnego rozpoznania
przy opisywaniu badania TK?
2.
Jakie znasz podstawowe zasady przy ocenie badania TK?
3.
W jakim celu dokonuje się wstępnej analizy obrazów uzyskanych w badaniu TK?
4.
Od czego rozpoczynamy interpretacje badania?
5.
Co nazywamy interaktywną oceną obrazu?
6.
Co nazywamy „przypadkowym znaleziskiem” w badaniu TK?
7.
Co nazywamy współczynnikiem osłabienia promieniowania?
8.
Jakie struktury mają ściśle określony współczynnik osłabienia?
9.
Co oznacza pojęcie hiperdensyjność?
10.
Co oznacza pojęcie izodensyjność?
11.
Co oznacza pojęcie hipodensyjność?
12.
Jaki jest współczynnik osłabienia promieniowania dla powietrza?
13.
Jaki jest współczynnik osłabienia promieniowania dla tłuszczu?
14.
Jaki jest współczynnik osłabienia promieniowania dla wody, przesięku, wysięku?
15.
Jaki zmienia się współczynnik osłabienia promieniowania dla wynaczynionej krwi
w zależności od czasu?
16.
Jakie struktury charakteryzuje densyjność >100 j.H.?
17.
Jakie są zasady pomiar wielkości w badaniu tomograficznym?
18.
Jakie są zasady pomiaru objętości w badaniu tomograficznym?
19.
Jakie są cechy charakterystyczne fazy tętniczej?
20.
Jaki jest wzór wzmocnienia kontrastowego w fazie tętniczej dla śledziony i wątroby?
21.
Jakie są cechy charakterystyczne fazy miąższowej?
22.
Jaki jest wzór wzmocnienia kontrastowego w fazie miąższowej dla śledziony i wątroby?
23.
Jakie są cechy charakterystyczne fazy śródmiąższowej?
24.
Jakie są cechy charakterystyczne fazy wrotnej?
25.
Jaki jest charakter wzmocnienia dla dobrze unaczynionych zmian patologicznych?
26.
Jaki jest charakter wzmocnienia dla słabo unaczynionych guzów?
27.
Jaki jest charakter wzmocnienia dla zmian patologicznych poza narządami
miąższowymi?
28.
Jaki jest charakter wzmocnienia dla torbieli?
29.
Jaki jest charakter wzmocnienia dla ropnia?
4.3.3. Ćwiczenia
Ćwiczenie 1
Przeanalizuj obraz TK głowy.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragment poświęcony analizie obrazu tomografii
komputerowej głowy i zapoznać się z nim,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
31
2)
zapoznać się, pod kontrolą nauczyciela, z obsługą konsoli diagnostycznej w zakresie
wyszukiwania, otwierania, przeglądania, zamykania badania, obróbki obrazów badania
tomograficznego,
3)
zapoznać się, pod kontrolą nauczyciela, z obsługą konsoli diagnostycznej w zakresie
pomiaru densyjności, wielkości i objętości struktur widocznych w badaniu TK głowy,
4)
wyszukać, pod kierunkiem nauczyciela badania TK głowy do analizy,
5)
określić zakres wykonanego badania, liczbę faz,
6)
obejrzeć wybrane badanie, wyszukać widoczne w nim patologię, jeżeli występują,
7)
dokonać
obróbki
obrazów
i
obejrzeć
badanie
za
pomocą
rekonstrukcji
wielopłaszczyznowych rekonstrukcji przestrzennych 3D, itp., pomocnych w obrazowaniu
struktur anatomicznych i patologicznych,
8)
wypisać w zeszycie struktury anatomiczne głowy, które są w normie oraz zmiany
patologiczne,
9)
określić cechy rozpoznanych struktur prawidłowych i patologicznych, tj. densyjność,
wielkość, objętość, wzmocnienie kontrastowe itp. (jeżeli dysponujesz konsolą
diagnostyczną),
10)
przedstawić wyniki swojej pracy nauczycielowi i kolegom, uzasadnić swój wynik,
11)
przedyskutować otrzymane wyniki z innymi uczniami, pod kontrolą nauczyciela,
12)
omówić z nauczycielem i innymi uczniami ewentualne błędy w rozpoznawaniu
prawidłowych i patologicznych struktur w badaniu tomografii komputerowej głowy oraz
spróbować odszukać ich przyczyny.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 poradnika,
−
tomograf komputerowy,
−
przykładowe obrazy tomograficzne,
−
papier formatu A4 lub zeszyt,
−
długopis.
Ćwiczenie 2
Przeanalizuj obraz TK śródpiersia.
Sposób wykonania ćwiczenia
Aby wykonać ćwiczenie, powinieneś:
1)
odszukać w materiałach dydaktycznych fragment poświęcony analizie obrazu tomografii
komputerowej śródpiersia i zapoznać się z nim,
2)
zapoznać się, pod kontrola nauczyciela, z obsługą konsoli diagnostycznej w zakresie
wyszukiwania, otwierania, przeglądania, zamykania badania, obróbki obrazów badania
tomograficznego,
3)
zapoznać się, pod kontrola nauczyciela, z obsługą konsoli diagnostycznej w zakresie
pomiaru densyjności, wielkości i objętości struktur widocznych w badaniu,
4)
wyszukać, pod kierunkiem nauczyciela badania TK śródpiersia do analizy,
5)
określić zakres wykonanego badania, liczbę faz,
6)
obejrzeć wybrane badanie, wyszukać widoczne w nim patologię, jeżeli występują,

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
32
7)
dokonać
obróbki
obrazów
i
obejrzeć
badanie
za
pomocą
rekonstrukcji
wielopłaszczyznowych,
rekonstrukcji
przestrzennych
3D,
itp.,
pomocnych
w obrazowaniu struktur anatomicznych i patologicznych,
8)
wypisać w zeszycie narządy i struktury, które są w normie oraz zmiany patologiczne,
9)
określić cechy rozpoznanych struktur prawidłowych i patologicznych, tj. densyjność,
wielkość, objętość, wzmocnienie kontrastowe itp. (jeżeli dysponujesz konsolą
diagnostyczną),
10)
przedstawić wyniki swojej pracy nauczycielowi i kolegom, uzasadnić swój wynik,
11)
przedyskutować otrzymane wyniki z innymi uczniami, pod kontrolą nauczyciela,
12)
omówić z nauczycielem i innymi uczniami ewentualne błędy w rozpoznawaniu
prawidłowej i patologicznych struktur w badaniu tomografii komputerowej śródpiersia
oraz spróbować odszukać ich przyczyny.
Wyposażenie stanowiska pracy:
−
Poradnik dla ucznia,
−
literatura zgodna z punktem 6 poradnika,
−
tomograf komputerowy,
−
przykładowe obrazy tomograficzne śródpiersia,
−
papier formatu A4 lub zeszyt, długopis.
4.3.4. Sprawdzian postępów
Czy potrafisz:
Tak
Nie
1)
określić co pomaga przy zawężeniu diagnostyki różnicowej
i postawieniu wstępnego rozpoznania przy opisywaniu badania TK?
2)
wymienić podstawowe zasady przy ocenie badania TK?
3)
wyjaśnić cel wstępnej analizy obrazów uzyskanych w badaniu TK?
4)
wyjaśnić od czego rozpoczynamy interpretacje badania?
5)
wyjaśnić sformułowanie interaktywna ocena obrazu?
6)
wyjaśnić pojęcie „przypadkowe znalezisko” w badaniu TK?
7)
wymienić podstawowe zasady przy ocenie badania TK?
8)
wymienić struktury mające ściśle określony współczynnik osłabienia
promieniowania?
9)
wyjaśnić pojęcie hiperdensyjność?
10)
wyjaśnić pojęcie izodensyjność?
11)
wyjaśnić pojęcie hipodensyjność?
12)
określić współczynnik osłabienia promieniowania dla powietrza?
13)
określić współczynnik osłabienia promieniowania dla tłuszczu?
14)
określić współczynnik osłabienia promieniowania dla wody,
przesięku, wysięku?
15)
określić zmiany współczynnik osłabienia promieniowania dla
wynaczynionej krwi w zależności od czasu?
16)
wymienić struktury charakteryzuje densyjność >100 j.H.?
17)
przedstawić zasady pomiar wielkości w badaniu tomograficznym?
18)
przedstawić zasady pomiaru objętości w badaniu tomograficznym?
19)
określić cechy charakterystyczne fazy tętniczej?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
33
20)
przedstawić wzór wzmocnienia kontrastowego w fazie tętniczej dla
ś
ledziony i wątroby?
21)
określić cechy charakterystyczne fazy miąższowej
?
22)
przedstawić wzór wzmocnienia kontrastowego w fazie miąższowej
dla śledziony i wątroby?
23)
określić cechy charakterystyczne fazy śródmiąższowej?
24)
określić cechy charakterystyczne fazy wrotnej?
25)
opisać charakter wzmocnienia dla dobrze unaczynionych zmian
patologicznych?
26)
opisać charakter wzmocnienia dla słabo unaczynionych guzów?
27)
opisać charakter wzmocnienia dla zmian patologicznych poza
narządami miąższowymi?
28)
opisać charakter wzmocnienia dla torbieli?
29)
opisać charakter wzmocnienia dla ropnia?

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
34
5. SPRAWDZIAN OSIĄGNIĘĆ
INSTRUKCJA DLA UCZNIA
1.
Przeczytaj uważnie instrukcję.
2.
Podpisz imieniem i nazwiskiem kartę odpowiedzi.
3.
Zapoznaj się z zestawem zadań testowych.
4.
Test zawiera 25 zadań. Do każdego zadania dołączone są 4 możliwości odpowiedzi.
Tylko jedna jest prawidłowa.
5.
Udzielaj odpowiedzi na załączonej karcie odpowiedzi, stawiając w odpowiedniej rubryce
znak X. W przypadku pomyłki należy błędną odpowiedź zaznaczyć kółkiem, a następnie
ponownie zakreślić odpowiedź prawidłową.
6.
Pracuj samodzielnie, bo tylko wtedy będziesz miał satysfakcję z wykonanego zadania.
7.
Jeśli udzielenie odpowiedzi będzie Ci sprawiało trudność, wtedy odłóż rozwiązanie
zadania na później i wróć do niego, gdy zostanie Ci wolny czas.
8.
Na rozwiązanie testu masz 50 minut.
Powodzenia!
Materiały dla ucznia:
−−−−
instrukcja,
−−−−
zestaw zadań testowych,
−−−−
karta odpowiedzi.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
35
ZESTAW ZADAŃ TESTOWYCH
1. Dozymetr powinien być noszony
a)
na wysokości obojczyka.
b)
na wysokości serca.
c)
na wysokości lewego talerza biodrowego u osób praworęcznych lub na wysokości
prawego talerza biodrowego u osób leworęcznych.
d)
umieszczenie dozymetru, można wybrać dowolnie kierując się własną wygodą.
2.
Wybierz stwierdzenia prawdziwe dotyczące wielorzędowych spiralnych tomografów
komputerowych
I.
Posiadają pojedynczy rząd detektorów.
II.
Wykorzystują technologię II generacji.
III.
Lampy rentgenowskiej i układ detektorów obracają się wokół pacjenta.
IV.
Pozwalają skrócić czas badania.
V.
Dają możliwość wykonywania rekonstrukcji wielopłaszczyznowych.
Prawdziwe stwierdzenia to
a)
I, II, III.
b)
III, IV, V.
c)
Tylko III i IV.
d)
wszystkie stwierdzenia są prawdziwe.
3.
Biorąc pod uwagę wiek pacjenta, badania TK nie wykonuje się u
a)
osób starszych powyżej 85 roku życia.
b)
niemowląt.
c)
młodzieży w okresie dojrzewania.
d)
wiek pacjenta nie stanowi przeciwwskazania do wykonywania tomografii
komputerowej.
4.
Wykonanie skaningu przeglądowego oznacza
a)
wykonanie topogramu.
b)
wykonanie kolimacji.
c)
wykonanie badania bez użycia środka cieniującego.
d)
odpowiedzi b i c są prawidłowe.
5.
Przed wykonaniem badania tomograficznego należy zapytać pacjenta o
a)
ewentualność ciąży.
b)
klaustrofobię- lęk przed zamkniętymi przestrzeniami.
c)
zaburzenia czynności tarczycy.
d)
wszystkie odpowiedzi są prawidłowe.
6.
Prawidłowy wzór wzmocnienie kontrastowe dla śledziony w badaniu TK to
a)
faza tętnicza- kręte hiper- i hipodensyjne obszary, jako wynik zróżnicowanej perfuzji
między czerwona i białą miazgą.
b)
faza tętnicza- wzór tygrysi.
c)
faza śródmiąższowa-wzmocnienie jednorodne po 60 sekund od początku iniekcji.
d)
wszystkie odpowiedzi są prawidłowe.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
36
7.
Wykonując badanie TK jamy brzusznej z podaniem środka cieniującego
a)
posługujemy się jedynie skaningiem przeglądowym.
b)
możemy wykonać je trójfazowo.
c)
posługujemy się wyłącznie opcją angio.
d)
wszystkie odpowiedzi są fałszywe.
8.
W przeglądowym badaniu tomografii komputerowej (bez podawania środka cieniującego)
u pacjenta po urazie głowy, świeżo wynaczyniona krew w obrębie mózgowia
a)
będzie miała obraz ognisk lub obszarów hypodensyjnych.
b)
będzie miała obraz ognisk lub obszarów hyperdensyjnych.
c)
może być hyper- lub hypodensyjna w zależności od miejsca wynaczynienia.
d)
w badaniu przeglądowym jest izodensyjna i niewidoczna, dlatego przy podejrzeniu
krwawienia konieczne jest podanie środka cieniującego.
9.
W przygotowaniu do badania tomografii komputerowej należy
a)
powstrzymać się od spożywania posiłków na 24 godziny przed planowanym
badaniem, jeżeli jest to badanie TK głowy bez podania kontrastu.
b)
zaprzestać przyjmowania wszystkich leków, jeżeli jest to badanie TK jamy brzusznej
z podaniem kontrastu.
c)
zastosować dietę ubogoresztkową, jeżeli jest to badanie TK jamy brzusznej ze
szczególna oceną nerek i pęcherza moczowego.
d)
uzyskać zgodę na badanie od pacjenta lub opiekuna ustawowego, z wyłączeniem
stanów nagłych.
10.
Organizując stanowisko pracy w pracowni tomograficznej należy zwrócić uwagę na
a)
zapewnienie właściwej ochrony przed promieniowaniem rentgenowskim, zarówno dla
personelu jak i pacjentów.
b)
wyposażenie pracowni we właściwe meble i zapewnienie właściwe oświetlenia
miejsca pracy.
c)
zapewnienie przestronnego pomieszczenia z odpowiednio szerokimi drogami
komunikacyjnymi dla pacjentów i personelu medycznego.
d)
wszystkie wymienione aspekty są ważne dla organizacji wygodnego i ergonomicznego
stanowiska pracy w pracowni tomograficznej i należy starać się je realizować.
11.
Wykonując badanie tomograficzne trzustki
a)
pacjenta układamy na plecach z ramionami uniesionymi nad głowę, opcjonalnie
stosujemy pozycje leżąca na prawym boku.
b)
w wypadku podejrzenia guza głowy trzustki pacjenta układamy na brzuchu
z ramionami uniesionymi nad głowę.
c)
pacjenta układamy na plecach z rekami wzdłuż ciała, opcjonalnie stosujemy pozycje
na lewym boku.
d)
pacjenta układamy na brzuchu z rękami położonymi wzdłuż ciała, stroną dłoniową
skierowaną do wewnątrz.
12.
Szybkość przesuwu stołu (TS) dla kolimacji (SC) wynoszącej - 5 mm i czasu obrotu
lampy (RT) wynoszącego – 2 sekundy , jest równa
a)
2,5 mm/s.
b)
2,5 s/ mm.
c)
10 mm/s.
d)
na podstawie podanych danych nie można obliczyć szybkości przesuwu stołu.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
37
13.
Test fantomowy
a)
jest najlepszym narzędziem w ocenie stawowych zmian zwyrodnieniowych.
b)
to inaczej wykonanie inkrementu.
c)
sposób oceny sprawności tomografu komputerowego.
d)
rodzaj badania TK wykonywanego przy bólach fantomowych amputowanych kończyn.
14.
W określaniu narażenia na promieniowanie u osób wykonujących badania tomografii
komputerowej nie ma znaczenia
a)
czas ekspozycji.
b)
odległość między źródłem promieniowania a operatorem.
c)
stosowanie osłon.
d)
wszystkie powyższe aspekty mają znaczenie.
15.
Wybierz zdanie fałszywe dotyczące środków cieniujących stosowanych w badaniu
tomograficznym
a)
szczególną ostrożność przy dożylnym podawaniu środków cieniujących należy
zachować u pacjentów z zaburzeniami czynności nerek i tarczycy.
b)
doustne środki cieniujące stosowane w badaniu TK jamy brzusznej, dzielimy na
pozytywne i negatywne, w zależności, czy pochłaniają więcej czy mniej
promieniowania , niż ściany przewodu pokarmowego.
c)
jonowe środki cieniujące podawane dożylnie, powszechnie stosowane przy badaniu
TK, znacznie rzadziej wywołują reakcje niepożądane, niż środki niejonowe.
d)
powietrze jest środkiem cieniującym stosowanym przy wykonywaniu wirtualnej
kolonoskopii.
16.
Wybierz zdania prawdziwe dotyczące wykonywania badań TK w diagnostyce układu
nerwowego
a)
do uwidocznienia wodogłowia, wystarczy badanie TK bez podania środka
cieniującego.
b)
TK jest najlepszą metodą do oceny rdzenia kręgowego.
c)
TK nie daje możliwości uwidocznienia przerzutów do mózgu.
d)
TK jest metodą z wyboru przy podejrzeniu zapalenia mózgu.
17.
Przy wykonywaniu badania za pomocą konwencjonalnych skanerów TK, obrazy w celu
ich oceny i opisu są zazwyczaj
a)
drukowane na kliszach.
b)
przedstawiane na monitorach kineskopowych.
c)
przedstawiane na monitorach ciekłokrystalicznych.
d)
nagrywane na płyty CD/DVD.
18.
Ź
ródłem artefaktów w badaniu wykonywanym przy użyciu tomografu komputerowego
mogą być
I. Kończyny przywiedzione do ciała w obszarze skanowania,
II. Ruchy oddechowe,
III. Metalowe implanty,
IV. Pozostałości barytu w przewodzie pokarmowym,
V. Tętnienie serca,
VI. śebra.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
38
Wybierz zestaw właściwych odpowiedzi:
a)
I, II, III.
b)
I, II, III, IV.
c)
I, II, III, IV, V.
d)
I, II, III, IV, V, VI.
19.
Z poniższych zdań, dotyczących densyjności opisywanych w badaniu tomografii
komputerowej, wybierz zdanie prawdziwe
a)
zmiana
hipodensyjna
to
zmiana
o
ujemnym
współczynniku
osłabienia
promieniowania.
b)
zmiana hiperdensyjna to zmiana jaśniejsza od otoczenia.
c)
zmiana hipodensyjna to zmiana jaśniejsza od otoczenia.
d)
zmiana hiperdensyjna to zmiana o mniejszym względem otoczenia współczynniku
osłabienia promieniowania.
20.
Radiogram TK
a)
jest inaczej nazywany skanem pilotażowym.
b)
jest używany do lokalizacji i określenia obszarów, które zostaną zbadane.
c)
odpowiada skaningowi przeglądowemu.
d)
odpowiedzi a i b są prawdziwe.
21.
Dla świeżego krwiaka nadtwardówkowego w badaniu tomograficznym głowy
charakterystyczne jest
a)
hyperdensyjny półksiężycowaty obszar przylegający do półkuli mózgu.
b)
ogniska hyperdensyjne w strukturach głębokich mózgowia oraz krew w komorach
bocznych.
c)
poszerzenie układu komorowego, niekiedy z jego nieznacznym przemieszczeniem
oraz wyrównanie rowków mózgowych.
d)
ż
adne z powyższych.
22.
Oceniając węzły chłonne śródpiersia i wnęk w badaniu KT klatki piersiowej możemy
a)
wykonać dokładną ocenę węzłów chłonnych, jedynie po podaniu środka cieniującego.
b)
wykryć węzły chłonne powiększone w osi krótkiej powyżej 1 cm, w skaningu
przeglądowym.
c)
odpowiedzi a i b są prawidłowe.
d)
wystarczająco ocenić węzły chłonne już po wykonaniu tomogramu.
23.
Przy poszukiwaniu ognisk zatorowości w tętnicach płucnych w badaniu tomografii
komputerowej zastosujemy
a)
badanie tylko w skaningu przeglądowym, ze względu na to, iż podanie kontrastu
w wypadku zatorowości wiąże się z licznymi powikłaniami.
b)
badanie w skaningu przeglądowym oraz w fazie żylnej gdyż taki protokół pozwala na
najlepsze zobrazowanie ewentualnej zatorowości.
c)
badanie w skaningu przeglądowym oraz w opcji angio- TK (tzw. opcji na zatorowość).
d)
badanie tylko w fazie tętniczej i żylnej, w grubych warstwach (5 mm), aby jak
najbardziej skrócić czas badania, co jest bardzo ważne u pacjentów z narastającą
dusznością.

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
39
24.
Dokumentowanie badania tomograficznego w postaci cyfrowej pozwala na
a)
wyświetlenie badania KT na monitorze.
b)
przesyłanie badań w sieci do innych ośrodków.
c)
archiwizacje badań w archiwach cyfrowych.
d)
wszystkie odpowiedzi są prawidłowe.
25.
Tomografia komputerowa jest odpowiedzialna za duży odsetek, pochłoniętego z przyczyn
medycznych promieniowania, na które narażona jest ogólna populacja. Aby zmniejszyć
całkowita dawkę radiacyjną stosujemy
a)
właściwy dobór parametrów badania.
b)
prawidłowy dobór pacjentów do badania TK z rozważeniem innych metod
diagnostycznych.
c)
różnego rodzaju osłony przed promieniowaniem.
d)
wszystkie powyższe odpowiedzi są prawidłowe.
„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
40
KARTA ODPOWIEDZI
Imię i nazwisko..........................................................................................
Wykonywanie badań przy użyciu tomografu komputerowego
Zakreśl poprawną odpowiedź.
Nr
zadania
Odpowiedź
Punkty
1
a
b
c
d
2
a
b
c
d
3
a
b
c
d
4
a
b
c
d
5
a
b
c
d
6
a
b
c
d
7
a
b
c
d
8
a
b
c
d
9
a
b
c
d
10
a
b
c
d
11
a
b
c
d
12
a
b
c
d
13
a
b
c
d
14
a
b
c
d
15
a
b
c
d
16
a
b
c
d
17
a
b
c
d
18
a
b
c
d
19
a
b
c
d
20
a
b
c
d
21
a
b
c
d
22
a
b
c
d
23
a
b
c
d
24
a
b
c
d
25
a
b
c
d
Razem:

„Projekt współfinansowany ze środków Europejskiego Funduszu Społecznego”
41
6.
LITERATURA
1.
Prokop M.: Galanski M.: Spiralna i wielorzędowa tomografia komputerowa człowieka.
Polski Cement, MediPage Warszawa 2007
2.
http://www.cmlim.pl/pl/Vademecum pacjenta. Badania od A do Z/Tomografia
komputerowa głowy
Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron