
kwartalnik Zakładu Ubezpieczeń Społecznych
PREWENCJA
i REHABILITACJA
nr 4
(10)
2005
ISSN
1731-8971

1
O lecznictwie uzdrowiskowym
— Tomasz Kasiński
6
Rehabilitacja po urazach kręgosłupa i rdzenia kręgowego
— Jerzy E. Kiwerski
11
O środowiskowych czynnikach ryzyka raka płuca
— Beata Snarska
17
Międzynarodowy kongres kardiologiczny – Sztokholm 2005
— Jadwiga Kawwa
19
Stanowisko Rady Ochrony Pracy w sprawie przestrzegania przepisów dotyczących
zatrudniania pracowników (z uwzględnieniem pracy „na czarno”)
z dnia 29 września 2005 r.
20
Stanowisko Rady Ochrony Pracy w sprawie
bezpieczeństwa wykonywanych świadczeń przez wolontariuszy
z dnia 29 września 2005 r.
20
W Ustroniu…
— Anna Serafińska
22
Wydarzenia, opinie – 2005
— Anna Sójka
Spis treści
Spokojnych i radosnych
Świąt Bożego Narodzenia
oraz wszelkiej pomyślności
w Nowym Roku
życzy Redakcja
PREWENCJA
i REHABILITACJA

PREWENCJA I REHABILITACJA 4/2005
1
Niniejszy artykuł dotyczy dwóch kwestii: miejsca lecznictwa
uzdrowiskowego w systemie opieki zdrowotnej w Polsce oraz
aktualnie obowiązujących w naszym kraju zasad kierowania
pacjentów na leczenie uzdrowiskowe.
Jego autor – Tomasz Kasiński, konsultant wojewódzki ds. balneo-
logii i medycyny fizykalnej dla województwa kujawsko-pomor-
skiego – informuje też Czytelników o zmianach legislacyjnych
dotyczących lecznictwa uzdrowiskowego w Polsce.
O lecznictwie uzdrowiskowym
Tytułem wprowadzenia
Doskonale składa się, że temat został wywołany
w okresie przemian politycznych w naszym kraju,
w trakcie dyskusji nad projektami zasad funkcjono-
wania i organizacji finansowania opieki zdrowotnej,
a ponadto w okresie zmian legislacyjnych dotyczą-
cych ochrony zdrowia, w szczególności zaś zagad-
nień lecznictwa uzdrowiskowego.
W dniu 28 lipca 2005 r. – po ponad 16 latach prac
– Sejm RP uchwalił ustawę o lecznictwie uzdro-
wiskowym, uzdrowiskach i obszarach ochrony
uzdrowiskowej oraz o gminach uzdrowiskowych
1
.
Weszła ona w życie 1 października 2005 r. i zastąpiła
przepisy ustawy z 1966 r. Aktualnie przygotowy-
wane są – wynikające z zapisów tej ustawy – akty
wykonawcze w postaci rozporządzeń i instrukcji
Ministra Zdrowia.
Uchwalenie nowej ustawy regulującej zagad-
nienia dotyczące uzdrowisk jest dużym sukcesem.
W tym akcie prawnym, będącym efektem pracy
wielu specjalistów, po raz pierwszy zapisano, iż
lecznictwo uzdrowiskowe jest integralną częścią
powszechnego systemu ochrony zdrowia.
Miejsce lecznictwa uzdrowiskowego
w systemie opieki zdrowotnej
Miejsce lecznictwa uzdrowiskowego w systemie
ochrony zdrowia można postrzegać w wielu aspek-
tach i oceniać z różnych punktów widzenia. Trudno
rozdzielić lecznictwo uzdrowiskowe i zagadnienia,
które ściśle się z nim wiążą. Bo „uzdrowiska” to
rozległy dział gospodarki, skupiający uwagę róż-
nych środowisk. Krzyżują się i łączą w nim interesy
różnych grup osób i instytucji: pacjentów, lekarzy,
turystów, badaczy, ekologów, wydobywców kopalin,
klimatologów, techników, producentów różnych towa-
rów (np. aparatury medycznej, wyposażenia zakładów
leczniczych), dostawców rozmaitych usług, organiza-
torów turystyki, mieszkańców uzdrowiska, władz lo-
kalnych, instytucji ubezpieczeniowych i finansowych,
wreszcie – polityków różnego kalibru.
O miejscu lecznictwa uzdrowiskowego w sys-
temie ochrony zdrowia wygłoszono w przeszłości
wiele opinii. Wypowiadały się na ten temat osoby
wybitne. Korzystając w części z ich wiedzy i do-
świadczenia, ograniczę się do zasygnalizowania
kilku nowych poglądów odnośnie miejsca lecz-
nictwa uzdrowiskowego pośród innych działań
medycznych w systemie ochrony zdrowia. Jest to
o tyle konieczne, że nawet w środowisku lekarskim
istnieją na ten temat fałszywe wyobrażenia lub brak
wiedzy.
r
Spadkobierca tradycji leczenia naturalnego
Lecznictwo uzdrowiskowe nie uzurpuje sobie
miejsca w głównym nurcie współczesnej medycyny.
Jest to gałąź stosowanej wiedzy medycznej i umie-
jętności, zajmująca jedynie ściśle określone miejsce
pośród różnych specjalności.
Z historycznego punktu widzenia lecznictwo
uzdrowiskowe jest najstarszą i najlepiej poznaną
metodą terapeutyczną. W zasadzie cała medycyna
zaczęła się przy źródłach wód i złożach błot leczni-
czych, w promieniach słońca i przy cieple ognisk.
Lecznictwo uzdrowiskowe jest spadkobiercą tej
tradycji leczenia naturalnego, wzbogaconą o zdoby-
cze techniki, pozwalające na zastosowanie nowych,
sztucznych źródeł energii i urządzeń stosowanych
przy terapii schorzeń.
1
Dz.U z 2005 r. nr 167, poz. 1399.

PREWENCJA I REHABILITACJA 4/2005
2
PREWENCJA I REHABILITACJA 4/2005
3
Rolą lecznictwa uzdrowiskowego jest zapewnienie
osobom przewlekle chorym na niektóre schorzenia
i niesprawnym możliwości fizjologicznego treningu
i doskonalenia funkcji organizmu, prowadzonych
z wykorzystaniem bodźców fizykochemicznych.
Ten rodzaj działalności wiąże się przede wszystkim
z wykorzystaniem dobrego, leczniczego wpływu kli-
matu, zastosowaniem lokalnych, naturalnych surow-
ców leczniczych o potwierdzonej efektywności oraz
prowadzeniem leczenia w szczegółowo określonych
warunkach.
Lecznictwo uzdrowiskowe jako gałąź medycyny
bazującej bardziej na tradycjach niż na technologii
– choć i to się zmienia – miało w ostatnich dwóch
stuleciach w Polsce wzloty i upadki.
Kiedy w powijakach była jeszcze nowoczesna
chirurgia i inne specjalności, nie rozwinęły się
jeszcze nowoczesne technologie diagnostyczne
wykorzystujące osiągnięcia elektroniki i informatyki,
a ponadnarodowe konsorcja farmaceutyczne nie
zawładnęły sercami, umysłami i kieszeniami lekarzy
oraz ich pacjentów, leczenie uzdrowiskowe było
osią działań medycznych w wielu specjalnościach.
Leczono wówczas w uzdrowiskach naturalnymi
metodami (z różnym skutkiem) przewlekłe choroby
degeneracyjne i zapalne, następstwa niektórych
chorób zakaźnych, schorzenia psychosomatyczne
i inne, całkiem dziś już egzotyczne dolegliwości,
znane współczesnym medykom jedynie z podręcz-
ników historii medycyny.
Dziś – przy geometrycznym tempie rozwoju
technologii medycznych, przy fascynacji techniką,
biochemią, genetyką, transplantologią, w okresie
dynamicznego rozwoju nowych metod operacyj-
nych, upowszechnienia implantów i przewartościo-
wywania poglądów na przyczyny i sposoby leczenia
trapiących ludzkość chorób przewlekłych, w tym
głównie chorób cywilizacyjnych – lecznictwo uzdro-
wiskowe broni się dzięki kompleksowości oddzia-
ływań terapeutycznych na ludzki organizm i dzięki
minimalnym skutkom ubocznym leczenia. Ponadto
– dzięki racjom ekonomicznym.
Dla naprawdę profesjonalnego prowadzenia
terapii w warunkach uzdrowiskowych konieczne
jest uzyskanie przez lekarza odrębnej specjalności:
balneologii i medycyny fizykalnej. Fachowa wiedza
o przypisanych medycynie uzdrowiskowej meto-
dach diagnostycznych, o sposobach leczenia i jego
dynamice, dawkowaniu zabiegów i subtelnościach
ich oddziaływania, o skutkach stosowania zabiegów
balneofizykalnych pozwala oczekiwać sukcesów
terapeutycznych. Należy jednak mieć świadomość,
że zabiegi, o których mowa, mają określony pułap
skuteczności, limitowany czas trwania poprawy
samopoczucia i stanu zdrowia pacjenta, ale –
w porównaniu z innymi terapiami – nie wywołują ne-
gatywnych skutków ubocznych.
Oczywiste jest, że kiedy analizuje się wpływ
leczenia uzdrowiskowego na ludzki organizm
i jego funkcjonowanie, należy zachować zdrowy
rozsądek. Leczenie balneofizykalne – w większo-
ści wypadków – nie sięga przyczyn schorzeń,
lecz jedynie na pewien czas pozwala złagodzić
ich negatywne skutki. Jest tanim sposobem na
prowadzenie terapii w schorzeniach przewlekłych;
schorzeniach wymagających łagodnych środków
zaradczych, cierpliwości, a także przekazania pa-
cjentowi wiedzy o ich naturze i nauczenia go, jak
żyć z tymi dolegliwościami.
Uzdrowiskowe metody terapeutyczne niosą ze
sobą energię, która – odpowiednio dawkowana,
dostarczana organizmowi pacjenta w dawkach
podprogowych – wywołuje reakcję zwiększającą
odporność organizmu, usprawnia funkcje narzą-
dów, sprzyja przyspieszeniu regeneracji tkanek
i skróceniu okresu rekonwalescencji po ciężkich
i ostrych schorzeniach.
r
Forma terapii doceniana w innych krajach
Rozpowszechniane od czasu do czasu poglą-
dy o bezwartościowości terapii uzdrowiskowej,
wskazywanie państw, w których ten rodzaj działań
medycznych nie istnieje, to przykład tzw. czarnej
propagandy.
Niewiele jest w świecie państw, w których lecz-
nictwo uzdrowiskowe nie zyskałoby sobie zwo-
lenników, szczególnie pośród pacjentów, którzy
najbardziej doceniają jego dobrodziejstwa. Faktem
jest natomiast, że w wielu państwach nie jest to for-
ma działań medycznych finansowanych ze środków
publicznych lub składek ubezpieczeniowch. Nie
znaczy to, że w tych krajach lecznictwo uzdrowisko-
we nie ma swego miejsca wśród innych rodzajów
terapii.
Wzrasta międzynarodowe zainteresowanie zor-
ganizowanymi formami lecznictwa uzdrowiskowego.
Dowodem na to są próby reaktywacji finansowania
ze środków publicznych lecznictwa uzdrowiskowe-
go, podejmowane np. w Wielkiej Brytanii, a także
rozwój lecznictwa uzdrowiskowego w Izraelu, Turcji,
Japonii, Maroku.
Wbrew powszechnym opiniom terapia o cha-
rakterze uzdrowiskowym jest rozpowszechniona
w Stanach Zjednoczonych Ameryki, jakkolwiek nie
jest objęta systemowym finansowaniem przez ubez-
pieczenia. Rozwijają się przede wszystkim ośrodki
w Teksasie i na Florydzie.
Innym dowodem potwierdzającym rosnące zain-
teresowanie lecznictwem uzdrowiskowym jest zakup
uzdrowiskowych świadczeń zdrowotnych – przez
instytucje ubezpieczeniowe niektórych europejskich
państw – w krajach, w których lecznictwo uzdrowi-
skowe nie zostało jeszcze doszczętnie zdewasto-
wane przez ekonomicznych Hunów. Jest to także
szansa dla Polski, postrzeganej w świecie jako jedno
z niewielu państw o dobrze, wręcz wzorcowo, zorga-
nizowanym systemie lecznictwa uzdrowiskowego.

PREWENCJA I REHABILITACJA 4/2005
2
PREWENCJA I REHABILITACJA 4/2005
3
r
Zwolennicy terapii uzdrowiskowej w Polsce
Negatywne opinie podważające wartość lecz-
nictwa uzdrowiskowego, jakie co jakiś czas poja-
wiają się w publicznych debatach w naszym kraju –
zwykle wskutek nacisków lobbingowych (zarówno
niektórych koryfeuszy medycyny, jak i polityków,
podchwytywane chętnie przez media) – są dość
wątle umotywowane. Dla przeciwwagi wystarczy
przytoczyć kilka prostych argumentów. Oto one:
r
Lecznictwo uzdrowiskowe w Polsce pochła-
nia obecnie niespełna 1% łącznych kosztów opieki
zdrowotnej. Takimi kwotami nie załata się niedobo-
rów w kardiologii, onkologii, transplantologii, nie
stworzy się systemu medycyny ratunkowej. Kwoty
te nie uratują zadłużonych placówek szpitalnych,
a ich wysokość nie jest w stanie wpłynąć na desta-
bilizację systemu powszechnego ubezpieczenia
zdrowotnego.
r
Z lecznictwa uzdrowiskowego z roku na rok
korzysta coraz więcej osób samodzielnie finan-
sujących swoje leczenie, nie ubiegających się
o dofinansowanie przez instytucje publiczne. Co-
raz częściej pacjenci przyjeżdżają do uzdrowisk
po to, aby się leczyć, doceniając wartość kuracji
prowadzonej kompleksowo i w przyzwoitych wa-
runkach. Nie przyjeżdżają głównie w celu wyko-
rzystania pobytu w uzdrowisku na zabawę, wypo-
czynek i turystykę.
r
Finansowanie świadczeń zdrowotnych w ra-
mach powszechnego systemu ochrony zdrowia
nie jest już warunkiem przetrwania części placówek
uzdrowiskowych, które zdołały się przystosować do
przemian rynkowych.
r
Coraz większa jest liczba pacjentów (w niektó-
rych placówkach sanatoryjnych i miejscowościach
sięga 80%) przybywających do polskich uzdrowisk
z zagranicy. Przybywają pacjenci z krajów, w któ-
rych leczenie w uzdrowisku nie jest finansowane
w ramach ubezpieczenia zdrowotnego lub z krajów,
w których wprowadzono znaczne administracyjne
ograniczenia w korzystaniu z tych form terapii. Rów-
nież oni przybywają przede wszystkim po to, aby
leczyć swoje przewlekłe schorzenia i kompensować
dysfunkcje. Oddają z zaufaniem swoje zdrowie i ży-
cie w ręce polskiego personelu medycznego.
Kiedy rozpatrujemy miejsce lecznictwa uzdro-
wiskowego w powszechnym systemie ochrony
zdrowia w Polsce, trzeba pamiętać jeszcze o jednym
ważnym zjawisku: pacjenci chcą móc korzystać
z omawianej formy leczenia. Także poza systemem
finansowania ze środków publicznych.
Coraz częściej właśnie ci pacjenci wracają
cyklicznie do sanatoriów zapewniających im moż-
liwość poprawy stanu zdrowia. Coraz częściej
przywiązują się do miejscowości i do konkretnych
lekarzy, którzy są w stanie zapewnić im właściwy
poziom obsługi i jakość oraz skuteczność lecze-
nia. Poszukują też miejsca, w którym poświęca się
im czas (ich skargom, dolegliwościom) i stosowną
uwagę. Nie wyłącznie techniczny, bezosobowy pro-
fesjonalizm.
Trzeba pamiętać, że z leczenia w uzdrowiskach,
wyłącznie w systemie finansowania przez Narodowy
Fundusz Zdrowia, korzysta rokrocznie blisko 700 tys.
osób. Są to osoby ponoszące zresztą dodatkowe
koszty z tytułu dopłat za podróż, zakwaterowania,
wyżywienia, opłat miejscowych, a także ponoszące
niewygody związane z dotarciem do uzdrowiska
i powrotem z niego. Ze względu na widoczne zapo-
trzebowanie na tę formę leczenia, przy równocześnie
ograniczonych środkach finansowych, Narodowy
Fundusz Zdrowia zamierza wprowadzić administra-
cyjne ograniczenia, jeśli chodzi o częstość korzysta-
nia z leczenia sanatoryjnego.
Osób chętnych do leczenia w uzdrowiskach jest
wiele więcej. Ta część pacjentów, która udaje się na
leczenie niezależnie od finansowania z Narodowego
Funduszu Zdrowia lub innej instytucji, wymownie
potwierdza swoją postawą, że leczenie w uzdrowi-
sku służy zdrowiu i samopoczuciu.
Nie bez znaczenia dla medycyny uzdrowisko-
wej pozostaje czynnik demograficzny – znamienne
wydłużanie się życia oraz gwałtowne starzenie się
społeczeństw. Utrzymanie sprawności organizmu
w wieku zaawansowanym wymaga podejmowania
działań niezbyt radykalnych, ale systematycznych:
treningu, stosowania zewnętrznych bodźców wy-
wołujących naprawcze reakcje organizmu, prowa-
dzące do uzyskania homeostazy
2
na optymalnym
dlań poziomie. I tu właśnie jest miejsce lecznictwa
uzdrowiskowego.
r
Zaplecze rehabilitacyjne i edukacyjne
Zakłady lecznictwa uzdrowiskowego są świetnie
wyposażonym zapleczem rehabilitacyjnym o gigan-
tycznych możliwościach. W części uzdrowisk są lo-
kowane oddziały wczesnej rehabilitacji poszpitalnej,
które korzystają z bazy łóżkowej uzdrowiska, kadry
i jej doświadczenia. W dużej mierze dzięki zwróce-
niu się ku zapleczu uzdrowiskowemu funkcjonuje
program rehabilitacji leczniczej – w ramach prewen-
cji rentowej – Zakładu Ubezpieczeń Społecznych
i Kasy Rolniczego Ubezpieczenia Społecznego.
Polepszają się stopniowo możliwości diagnostyczne
placówek uzdrowiskowych – szczególnie w dzie-
dzinie kardiologii, pulmonologii, gastrologii i w spe-
cjalnościach zajmujących się schorzeniami układu
ruchu czy układu dokrewnego. Aktywnie, we współ-
pracy z ośrodkami akademickimi, prowadzone są
badania naukowe potwierdzające wartość terapii
uzdrowiskowej, zgodne z zasadami Medycyny
Opartej na Faktach (EBM).
2
Zdolność żywego organizmu do zachowania względnie
stałego stanu równowagi, np. składu krwi, temperatury itp., przez
odpowiednią koordynację i regulację procesów życiowych.

PREWENCJA I REHABILITACJA 4/2005
4
PREWENCJA I REHABILITACJA 4/2005
5
Szkoda, że w części potencjał ten jest lekcewa-
żony, lub wręcz zaprzepaszczany, na skutek niewie-
dzy bądź fałszywych wyobrażeń o możliwościach,
zasadach i zakresie leczenia uzdrowiskowego.
Należy podkreślić, że właśnie w uzdrowiskach
– poza działaniami leczniczymi i rehabilitacyjnymi
– jest także czas i miejsce dla wdrażania programów
edukacyjnych i prowadzenia działań profilaktycz-
nych. Ten nurt w kuracji uzdrowiskowej ma szcze-
gólną wartość, wobec braku czasu i możliwości
prowadzenia takich działań w przeciążonych gabi-
netach lekarzy podstawowej opieki zdrowotnej oraz
specjalistów. Ma wartość w zestawieniu z lansowaną
tezą, że najistotniejsze znaczenie dla zachowania
zdrowia przez pacjentów ma, i będzie miała w przy-
szłości, ich świadomość i wiedza – będące następ-
stwem promocji zdrowia, wychowania zdrowotnego
i działań profilaktycznych.
W skrócie zatem – lecznictwo uzdrowiskowe re-
alizuje specyficzne zadania lecznicze, rehabilitacyj-
ne, edukacyjne i profilaktyczne. Jest uzupełnieniem
i kontynuacją innych, tzw. ostrych działań medycz-
nych. To naprawdę ważna gałąź medycyny.
Uzdrowiska – ze szkolącą się coraz chętniej
kadrą medyczną, z coraz lepszymi warunkami by-
towymi, wyposażeniem i doświadczeniem w terapii
różnych schorzeń – są niedocenianą bazą dla
prowadzenia profesjonalnej terapii schorzeń prze-
wlekłych, schorzeń cywilizacyjnych i zapobiegania
bądź kompensowania niepełnosprawności.
Wiedza o zasadach leczenia w uzdrowiskach,
o wskazaniach i przeciwwskazaniach medycznych
do leczenia w nich pacjentów jest – niestety – w śro-
dowisku lekarskim niezbyt rozległa. Należy dodać,
że tylko kilka polskich uczelni medycznych zawarło
tę tematykę w swoim programie studiów. Nadal brak
jest odrębnej placówki koordynującej badania na-
ukowe i prowadzącej dydaktykę podyplomową.
Zasady kierowania pacjentów
na leczenie uzdrowiskowe
r
Rozwiązania wynikające z nowej ustawy
Wspomniana przeze mnie na wstępie ustawa
z dnia 28 lipca 2005 r. o lecznictwie uzdrowiskowym,
uzdrowiskach i obszarach ochrony uzdrowiskowej
oraz o gminach uzdrowiskowych określa główne
kierunki lecznicze uzdrowisk.
Ponadto nakłada ona na lekarzy kierujących
obowiązek oceny stanu zdrowia pacjenta pod
kątem możliwości korzystania przezeń z leczenia
uzdrowiskowego w konkretnym uzdrowisku. Tym
samym nakłada na każdego praktycznie lekarza
powinność sięgnięcia do najbardziej elementarnych
opracowań, w których określone są wskazania oraz
przeciwwskazania medyczne do leczenia w warun-
kach uzdrowiskowych oraz wystawienia zaświad-
czenia, iż takich przeciwwskazań nie ma. Wymóg
dotyczy wszystkich pacjentów kierowanych na
leczenie uzdrowiskowe, w szczególności zaś tych,
którzy korzystają z kuracji za pośrednictwem insty-
tucji powszechnego ubezpieczenia zdrowotnego
i przez nią finansowanej. Jest to novum wprowadzone
do zasad kierowania pacjentów na leczenie uzdrowi-
skowe przez akt prawny wysokiego szczebla.
Można liczyć, że wprowadzenie wymienionego
wyżej obowiązku spowoduje z biegiem czasu upo-
wszechnienie wiedzy o wskazaniach i przeciwwska-
zaniach do leczenia uzdrowiskowego – tak wśród
lekarzy, jak i wśród pacjentów. Z tym obowiązkiem
można też wiązać nadzieję, że finansowane ze
środków publicznych leczenie uzdrowiskowe będzie
bardziej celowe i efektywne, bo wreszcie uda się
wdrożyć zasadę, o której nieco zapomniano: „Wła-
ściwy pacjent powinien trafić we właściwym czasie
do właściwego uzdrowiska”.
Leczenie uzdrowiskowe jest postępowaniem
medycznym wielospecjalistycznym, interdyscypli-
narnym. Wymaga od personelu rozległej wiedzy
z wielu dziedzin medycyny. Pacjent przyjeżdżający
do uzdrowiska na kilkutygodniową kurację choruje
przeciętnie na cztery różne przewlekłe schorzenia,
często ze sobą nie powiązane. Powinien on być le-
czony kompleksowo, na podstawie jak najdokładniej-
szych informacji na temat jego stanu zdrowia. Dostęp
do tych informacji w głównej mierze zależy od lekarza
kierującego pacjenta na leczenie w uzdrowisku.
Skierowanie na leczenie w uzdrowisku powinno
mieć na celu poprawę stanu zdrowia i samopo-
czucia pacjenta, a nie odsunięcie jego problemów
w czasie. Z tego też względu konieczne jest za każ-
dym razem gruntowne przemyślenie przez lekarza
kierującego wszelkich argumentów przemawiają-
cych „za” i „przeciw” takiej formie terapii, a także za-
stanowienie się, gdzie należałoby ją przeprowadzić.
W ustawie z 28 lipca 2005 r. utrzymany został po-
dział na lecznictwo uzdrowiskowe dorosłych i dzieci.
Zachowano też podział na leczenie w szpitalach
uzdrowiskowych, leczenie w sanatoriach uzdrowi-
skowych i leczenie ambulatoryjne. Zdefiniowana zo-
stała kategoria
placówki prewentoryjne; uwzględ-
nione zostały wskazania do leczenia uzdrowiskowe-
go w odniesieniu do schorzeń zawodowych.
Odrębną sprawą, dziś nieokreśloną – podobnie
jak przyszły kształt systemu finansowania ochro-
ny zdrowia – jest sposób finansowania świadczeń
zdrowotnych z zakresu lecznictwa uzdrowiskowego.
Aktualnie w tej sprawie nie można powiedzieć nic
konkretnego. Pozostaje nadzieja, że zapis ostatnio
uchwalonej ustawy, mówiący o integralności lecz-
nictwa uzdrowiskowego z powszechnym systemem
ochrony zdrowia, zezwoli na objęcie tych świad-
czeń finansowaniem ze środków publicznych (czy
to pochodzących ze składek, czy z ubezpieczenia
dodatkowego, czy z budżetu państwa) i umożliwi
korzystanie z omawianej formy terapii także osobom
niezamożnym.

PREWENCJA I REHABILITACJA 4/2005
4
PREWENCJA I REHABILITACJA 4/2005
5
W nowym prawie uzdrowiskowym określono
szczegółowo zasady sprawowania nadzoru nad
lecznictwem uzdrowiskowym i uzdrowiskami, po-
wierzając go ministrowi zdrowia, wojewodzie i jego
delegatowi – naczelnemu lekarzowi uzdrowiska.
Tym sposobem został więc w istotny sposób umoc-
niony nadzór państwa nad walorami uzdrowisk
i prowadzonym w nich lecznictwem.
Minister zdrowia został zobowiązany do wyda-
nia aktów wykonawczych do wymienionej wyżej
ustawy, określających w szczególności:
q
kierunki
działalności uzdrowisk w zakresie lecznictwa uzdro-
wiskowego
q
profile lecznictwa prowadzonego
w poszczególnych uzdrowiskach
q
zasady kiero-
wania i kwalifikowania pacjentów do zakładów lecz-
nictwa uzdrowiskowego
q
wymagania, jakim po-
winny odpowiadać zakłady i urządzenia lecznictwa
uzdrowiskowego
q
zakres zadań i sposób ich reali-
zacji przez naczelnego lekarza uzdrowiska
q
rolę
wojewody
q
system kontroli uzdrowisk.
Istnieje niestety obawa, że zanim zapowiadane
akty wykonawcze ujrzą światło dzienne, a nowy
system prawny zacznie prawidłowo funkcjonować,
zanim nastąpi reorganizacja systemu finansowania
świadczeń zdrowotnych, to uzdrowiska będące ba-
zą dla lecznictwa uzdrowiskowego oraz lecznictwo
uzdrowiskowe jako rodzaj aktywności medycznej
będą same musiały zatroszczyć się o swój los. To
nie wróży dobrze utrzymaniu jakości uzdrowisko-
wych świadczeń zdrowotnych i profesjonalizmu
zakładów lecznictwa uzdrowiskowego.
W powszechnym systemie ochrony zdrowia lecz-
nictwo uzdrowiskowe ma zatem swoje miejsce za-
równo teoretycznie – poprzez określone ustawowo
miejsce w powszechnym systemie ochrony zdrowia,
jak i praktycznie – poprzez autentyczne zaintereso-
wanie leczeniem w uzdrowiskach, wyrażone popy-
tem tzw. pacjentów komercyjnych.
Z medycznego i społecznego punktu widzenia jest
ono określone zadaniami, jakie zostały przywołane wy-
żej. Jest to jedna z gałęzi medycyny, która, posługując
się specyficznymi metodami, zapewnia wielkiej rzeszy
pacjentów szansę na czasową przynajmniej poprawę
komfortu życia oraz dostęp do wiedzy o schorzeniach.
Ma to wartość praktyczną, w wymiarze indywidualnym
i społecznym. Szczególnie dla tych, którym kuracja
rzeczywiście jest potrzebna i pomocna.
r
Przepisy wykonawcze
Zgodnie z aktualnymi przepisami – tj. obowiązu-
jącym nadal rozporządzeniem Ministra Zdrowia
z dnia 15 grudnia 2004 r. w sprawie leczenia uzdro-
wiskowego
3
, które weszło w życie 1 stycznia 2005 r.
– w ramach finansowania ze środków publicznych
na leczenie uzdrowiskowe może kierować pacjentów
każdy lekarz ubezpieczenia zdrowotnego.
Rozporządzenie reguluje szczegółowo sposób
wystawiania skierowania na leczenie uzdrowiskowe,
tryb potwierdzania tego skierowania przez oddziały
wojewódzkie Narodowego Funduszu Zdrowia, wy-
sokość częściowej odpłatności pacjenta za koszty
zakwaterowania i wyżywienia w sanatorium uzdro-
wiskowym oraz okresy pobytu.
Na lekarza kierującego rozporządzenie to na-
kłada obowiązek uwzględnienia w skierowaniu nie
tylko aktualnego stanu zdrowia pacjenta, lecz także
uwzględnienia braku przeciwwskazań do leczenia
uzdrowiskowego i oceny wpływu leczenia uzdrowi-
skowego na stan zdrowia pacjenta.
Do rozporządzenia załączony jest obowiązujący
wzór druku skierowania na leczenie uzdrowiskowe.
Co istotne – druk ten zawiera pole zatytułowane
„Ocena celowości skierowania na leczenie uzdrowi-
skowe”, które pozwala lekarzowi kierującemu zasu-
gerować miejsce i rodzaj leczenia, skłaniając go tym
samym do weryfikacji zasadności wystawionego
skierowania.
Druk skierowania na leczenie uzdrowiskowe, wraz
z dołączonymi doń wynikami badań diagnostycz-
nych, jest analizowany pod kątem merytorycznej
poprawności i aprobowany (lub nie) przez lekarza
specjalistę w dziedzinie balneologii i medycyny fizy-
kalnej, zatrudnionego w odpowiedniej komórce or-
ganizacyjnej oddziału wojewódzkiego Narodowego
Funduszu Zdrowia, a następnie potwierdzany przez
Fundusz, z równoczesnym określeniem rodzaju ku-
racji (szpitalna, sanatoryjna, prewentoryjna, ambula-
toryjna) oraz miejsca i terminu jej odbywania.
Rozporządzenie Ministra Zdrowia z dnia 15 grud-
nia 2004 r. zawiera też inne szczegółowe regulacje,
dotyczące sposobu, warunków, zasad oraz termi-
nów potwierdzania skierowań, kolejności na liście
świadczeniobiorców, drogi odwoławczej itp., o czym
szczegółowo nie chcę się rozpisywać ze względu
na ograniczoną objętość tekstu (zainteresowanych
odsyłam do ww. aktu normatywnego).
Istotne jest określenie w wymienionym rozporzą-
dzeniu czasu trwania kuracji prowadzonej w ramach
finansowania przez Narodowy Fundusz Zdrowia.
Czas ten wynosi:
q
dla leczenia w szpitalach uzdro-
wiskowych – 27 dni w przypadku dzieci, 21 dni
w przypadku dorosłych
q
dla leczenia w sanato-
riach uzdrowiskowych – 21 dni
q
dla leczenia w sys-
temie ambulatoryjnym – do 18 dni. Nadal są to okre-
sy zbyt krótkie dla uzyskania pełnych efektów lecz-
niczych, niemniej nawet w tak krótkim czasie można
liczyć na uzyskanie pozytywnych skutków terapii.
W przygotowywanych obecnie aktach wyko-
nawczych do ustawy o lecznictwie uzdrowiskowym,
uzdrowiskach i obszarach ochrony uzdrowiskowej
oraz o gminach uzdrowiskowych, która weszła w ży-
cie z dniem 1 października 2005 r., zawarte są nowe
propozycje zasad kierowania pacjentów na leczenie
uzdrowiskowe. Trzeba jednak poczekać na ich pu-
blikację, by móc ocenić i skomentować ich treść.
3
Dz.U z 2004 r. nr 274, poz. 2724.

PREWENCJA I REHABILITACJA 4/2005
6
PREWENCJA I REHABILITACJA 4/2005
7
*
W konkluzji. Wydaje się uprawnione stwier-
dzenie, że lecznictwo uzdrowiskowe ma o tyle
swoje miejsce w powszechnym systemie ochrony
zdrowia, o ile ma je w świadomości lekarzy i pa-
cjentów.
Bez popadania w skłonność do nadmiernego
uwielbienia dla lecznictwa uzdrowiskowego, choć
doceniając jego rolę i miejsce w systemie ochrony
zdrowia, można stwierdzić, że pomimo destruk-
tywnych wysiłków niektórych środowisk – niestety
także medycznych – ta forma działań terapeutycz-
nych broni się sama. Niemniej warto dbać o to,
aby rozwijała się, a wiedza o lecznictwie uzdro-
wiskowym była upowszechniana ku zadowoleniu
naszych pacjentów i z myślą o polepszeniu ich
stanu zdrowia.
Tomasz Kasiński
Konsultant wojewódzki
ds. balneologii i medycyny fizykalnej
dla województwa kujawsko-pomorskiego
U
razy kręgosłupa występują znacznie rzadziej
niż urazy kończyn, czaszki i klatki piersiowej.
Stanowią one jednak poważny problem leczniczy
z racji towarzyszących im często uszkodzeń ele-
mentów nerwowych zawartych w kanale kręgowym,
a zwłaszcza – rdzenia kręgowego. Problem ten staje
się tym trudniejszy, bardziej złożony, im wyższy jest
poziom urazu kręgosłupa i głębsze jego uszkodze-
nie. Wysoko zlokalizowane, głębokie uszkodzenie
rdzenia powoduje nie tylko zaburzenie funkcji ze-
społów dynamicznych, propriocepcji, ale prowadzi
do zaburzenia czynności wielu układów i narządów
organizmu. Występują groźne, niebezpieczne dla
życia pacjenta, zakłócenia funkcji układu oddecho-
wego, krążenia, przemiany materii, równowagi elek-
trolitowej, białkowej, układu wydzielania wewnętrz-
nego, układu moczowego, pokarmowego.
Leczenie nie może więc ograniczyć się do lecze-
nia samego urazu kręgosłupa, ale musi być wielo-
aspektowe. Musi uwzględniać wyrównanie wyżej
wymienionych zaburzeń, zapobiegać rozwojowi
i narastaniu niekorzystnych zmian, będących
następstwem zarówno tych zaburzeń, jak i długo-
trwałego, z konieczności znacznego, ograniczenia
aktywności fizycznej i roztrenowania organizmu.
Stąd ogromne znaczenie, we wczesnym okresie
pourazowym, zarówno starannego postępowania
pielęgnacyjnego, zapobiegającego wystąpieniu po-
wikłań, jak i wczesnej rehabilitacji.
P
ielęgnacja chorego, zwłaszcza z uszkodzeniem
rdzenia szyjnego, jest trudna.
Pacjent z uwagi na głęboki niedowład lub po-
rażenie rąk nie jest w stanie zmienić samodzielnie
pozycji ciała, a nawet współuczestniczyć w tej czyn-
ności, nie może też wykonywać samodzielnie pod-
stawowych czynności dnia codziennego. Zniesienie
czucia powoduje, że pacjent nie odczuwa niewy-
gody, ucisku, a trofika jego tkanek, skóry jest upo-
śledzona. Porażone mięśnie kończyn nie spełniają
zadania „pompy mięśniowej” wspomagającej prze-
mieszczenie zalegającej w tkankach krwi i chłonki
(limfy) w kierunku serca. Sprzyja to zaleganiu w nich
krwi żylnej, przesiękom, jak również utrudnia dopływ
do tkanek krwi tętniczej, bogatej w tlen i składniki
odżywcze. Towarzyszące tym zmianom utrata ko-
Rehabilitacja po urazach kręgosłupa
i rdzenia kręgowego
W numerze 3/2005 niniejszego kwartalnika opublikowaliśmy
artykuł pt. „Epidemiologia urazów kręgosłupa”, poświęcony przy-
czynom urazów kręgosłupa w Polsce w latach 1965-1999, pióra
prof. Jerzego E. Kiwerskiego z Akademii Medycznej w Warszawie.
W tym numerze drukujemy kolejny tekst tego autora, dotyczący
rehabilitacji pacjentów po urazach kręgosłupa i rdzenia szyjnego.

PREWENCJA I REHABILITACJA 4/2005
6
PREWENCJA I REHABILITACJA 4/2005
7
lagenu, niedobiałczenie, niedociśnienie, anemizacja
stwarzają w tkankach warunki usposabiające do
powstania – w okolicach szczególnie obciążonych,
uciśniętych – zmian niedokrwiennych, martwicy.
Zmiany te leżą u podstaw tak łatwego powstawania
u pacjentów unieruchomionych odleżyn, głównie
w okolicy kości krzyżowej, krętarzy, pięt.
W późniejszym okresie, gdy chory większość
czasu spędza w wózku inwalidzkim, istnieje pre-
dyspozycja do powstawania odleżyn w okolicach
guzów kulszowych. Odleżyny – będąc źródłem
długotrwałej infekcji, utraty białek – prowadzić mo-
gą do posocznicy, skrobiowicy i innych powikłań,
stanowiących niekiedy nawet zagrożenie dla życia
chorego. Dlatego też postępowanie pielęgnacyjne
jest tak ważnym elementem leczenia chorych po
urazie rdzenia kręgowego.
Łóżko, na którym leczy się chorego po urazie
kręgosłupa, powinno być łatwo dostępne, umoż-
liwiać dokonywanie zmian pozycji ciała, posiadać
zabezpieczenia przeciwodleżynowe. Istnieje duży
asortyment materacy przeciwodleżynowych, po-
zwalających na zmienne odciążenie różnych partii
ciała. Są materace piankowe (gąbkowe), wodne,
powietrzne, podciśnieniowe. Najczęściej stosowa-
ne są materace gąbkowe, których wykorzystanie
nie zwalnia od obowiązku dokonywania zmian
pozycji ciała.
Zmiana pozycji ciała powinna odbywać się nie
rzadziej niż co cztery godziny, a w przypadkach
szczególnej wrażliwości skóry, anemizacji tkanek,
niedobiałczenia – co trzy godziny. Chorego układa
się naprzemiennie na plecach i obu bokach, zwra-
cając uwagę, aby w ułożeniu na boku odciążone
były plecy, pośladki, a zwłaszcza okolica krzyżowa.
U chorych wydolnych oddechowo powinno się ko-
rzystać z dodatkowej pozycji ciała, na brzuchu, co
pozwala na wydłużenie czasu odciążenia innych,
zwłaszcza tylnych, segmentów ciała.
Chorzy z ograniczoną wydolnością oddecho-
wą, zaleganiem śluzu w drogach oddechowych
wymagają przy zmianie pozycji ciała energicznego
oklepywania klatki piersiowej po stronie, na której
pacjent ostatnio leżał, co ułatwia ewakuację zalega-
jącej w drzewie oskrzelowym wydzieliny.
Każdorazowa zmiana pozycji ciała powinna się
wiązać z kontrolą drożności cewnika założonego do
pęcherza moczowego.
Pacjenci z niedowładem lub porażeniem cztero-
kończynowym (tetraplegią) wymagają szczególnej
opieki i pomocy we wszystkich czynnościach dnia
codziennego. Należy dbać o ich toaletę ogólną, ja-
my ustnej, czystość narządów moczowo-płciowych.
Ważna jest też dbałość o regularne wypróżnienia.
P
oglądy na metody leczenia urazu odcinka szyj-
nego kręgosłupa są zróżnicowane, co wynika
z faktu, że pacjenci z takim urazem są leczeni na
oddziałach o różnych profilach.
Przedstawiciele dyscyplin zachowawczych z re-
guły optują za nieoperacyjnym postępowaniem,
uzasadniając takie stanowisko obawami o pogłębie-
nie zmian pourazowych przez operację.
Zwolennicy leczenia operacyjnego są zdania, że
tylko odbarczenie rdzenia od ucisku i wczesna stabi-
lizacja operacyjna kręgosłupa może stworzyć opty-
malne warunki do zminimalizowania następstw urazu
i uzyskania poprawy neurologicznej i funkcjonalnej.
Ten ostatni pogląd wydaje się przeważać
w ostatnich latach, aczkolwiek zawsze należy indy-
widualnie rozważyć, jaka istnieje szansa uzyskania
poprawy stanu neurologicznego na drodze leczenia
operacyjnego, a kiedy ryzyko operacyjne jest nie-
współmierne do spodziewanych korzyści wynika-
jących z przeprowadzenia operacji. Należy jednak
podkreślić, że bez względu na podstawowe postę-
powanie lecznicze (zachowawcze lub operacyjne)
zawsze u chorego po urazie rdzenia kręgowego
niezbędna jest wczesna, staranna pionizacja oraz
równie wczesna, aktywna rehabilitacja.
P
odstawowym postulatem polskiego modelu
rehabilitacji jest wczesne podjęcie leczenia
usprawniającego po zaistnieniu schorzenia lub ura-
zu. Jest to szczególnie ważne w leczeniu chorych
po urazie rdzenia kręgowego w odcinku szyjnym.
Występujące zaburzenie funkcji wielu organów
ustroju stwarza nie tylko problemy lecznicze, ale
i możliwość rozwoju powikłań stanowiących zagro-
żenie dla życia pacjenta.
Już we wczesnym okresie pourazowym istnieje
zagrożenie dla pacjenta wynikające z rozwijającej
się niedomogi oddechowej w następstwie porażenia
mięśni klatki piersiowej, niekiedy niedowładu przepo-
ny, a najczęściej zaburzenia równowagi w działaniu
układu wegetatywnego z dominacją układu para-
sympatycznego. Następstwem tego jest narastające
gromadzenie się w oskrzelach gęstego śluzu, którego
pacjent nie może pozbyć się wobec skurczu oskrzeli
i nieefektywnego odruchu kaszlowego. W takiej sytu-
acji olbrzymie, niekiedy wręcz życiowe znaczenie, ma
wczesne i systematyczne prowadzenie ćwiczeń
oddechowych. Mają one na celu utrzymanie rucho-
mości oddechowej klatki piersiowej, kompensacyjne
wzmocnienie przepony oraz pomocniczych mię-
śni oddechowych, ułatwienie drenażu zalegającej
w drogach oddechowych wydzieliny, a tym samym
usprawnienie wymiany gazowej w płucach.
Szczególne znaczenie ma systematyczne usu-
wanie śluzu zalegającego w drogach oddechowych.
Służy temu energiczne oklepywanie klatki piersiowej
przy zmianach pozycji ciała, a następnie pomoc cho-
remu w ewakuacji śluzu, przemieszczonego do du-
żych oskrzeli, poprzez ucisk – na szczycie wydechu
– na okolicę przepony. Dla ułatwienia odpływu śluzu
siłą ciężkości stosowane są drenaże, a zwłaszcza
pozycja Trendelenburga, którą powinno się stosować
kilka razy dziennie – co najmniej przez 10-15 minut.

PREWENCJA I REHABILITACJA 4/2005
8
PREWENCJA I REHABILITACJA 4/2005
9
Istotnym elementem wczesnego usprawniania, bez
względu na poziom uszkodzenia rdzenia są ćwiczenia
bierne porażonych kończyn. Przy prowadzeniu tych
ćwiczeń niezbędna jest stabilizacja tzw. bliższego od-
cinka ćwiczonej kończyny, wykonywanie płynnego ru-
chu w pełnym zakresie we wszystkich płaszczyznach
fizjologicznego ruchu, z dociskiem na powierzchnie
stawowe, co poprawia odżywienie chrząstki stawowej,
zapobiega jej degeneracji, a jednocześnie dostarcza
bodźców proprioceptywnych. Ćwiczeniami powin-
no się objąć wszystkie stawy porażonej kończyny,
prowadząc je od stawów obwodowych do bliżej zlo-
kalizowanych. Umożliwiają one utrzymanie pełnego
zakresu ruchów w stawie, zapobiegają powstawaniu
przykurczów, niefunkcjonalnemu ustawieniu kończyn.
Pozwalają na zachowanie elastyczności mięśni, wię-
zadeł, utrzymują je w stanie gotowości do podjęcia ich
fizjologicznych zadań w razie ustępowania porażeń
czy głębokich niedowładów. Poprawiają ukrwienie,
trofikę tkanek, zapobiegają powstawaniu obrzęków
ułatwiając odpływ zalegającej krwi w kierunku serca,
a stosowane wcześnie po urazie zapobiegają rozwojo-
wi nadmiernej spastyczności.
Istotne znaczenie ma także zapobieganie nieko-
rzystnemu funkcjonalnie ustawieniu kończyn w okre-
sach między ćwiczeniami oraz w czasie spoczynku
nocnego. Ważne jest zapobieganie przede wszystkim
końskiemu ustawieniu stóp, przeprostowi w stawach
kolanowych, przykurczom przywiedzeniowo-zgię-
ciowym w stawach biodrowych, niefunkcjonalnemu
ustawieniu ręki, przykurczom zgięciowym stawów łok-
ciowych i odwiedzeniowych w stawach barkowych.
Tendencja do takich nieprawidłowych ułożeń
kończyn wynika z niesymetrycznego działania anta-
gonistycznych grup mięśniowych, nasilającego się
w okresie narastania spastycznego napięcia mięśni.
Problem ten dotyczy nie tylko osób porażonych;
często jest bardziej wyrażony w niedowładach,
gdzie asymetria działania mięśni na staw jest niejed-
nokrotnie bardziej zaznaczona. Aby zapobiec tego
typu niekorzystnym następstwom, poza ćwiczenia-
mi biernymi stosuje się różnego rodzaju pomoce
– wałki, poduszki, podkładki, łuski gipsowe lub
z tworzyw sztucznych, aparaty ortotyczne – pozwa-
lające na utrzymanie funkcjonalnie korzystnego
ustawienia porażonej czy niedowładnej kończyny.
U chorych z niecałkowitym porażeniem ruchowym
lub postępującą poprawą neurologiczną, ustępo-
waniem porażeń konieczne jest wdrożenie ćwiczeń
czynnych, których rodzaj zależny jest od siły roz-
wijanej przez niedowładne mięśnie. Przy śladowym
ruchu czynnym egzekwujemy skurcze izometryczne,
stopniowo przechodząc do ćwiczeń w odciążeniu,
początkowo ze znacznym wspomaganiem ruchu
przez prowadzącego ćwiczenia, aż do realizacji
ruchu w kończynie przez osobę niepełnosprawną,
z ograniczanym stopniowo odciążeniem kończyny.
Kolejnym etapem są ćwiczenia wolne (bez wspo-
magania), będące formą przejściową od ćwiczeń
z odciążeniem do ćwiczeń z oporem, dawkowa-
nym odpowiednio do siły rozwijanej przez niedo-
władne zespoły mięśniowe. Należy jednak unikać
zbyt szybkiego zwiększenia wysiłku, gdyż może
to prowadzić do zakwaszenia mięśni i wywierać
odwrotny do zamierzonego skutek, nierzadko
z przejściowym obniżeniem wydolności chorego.
Ważną rolę odgrywa też wczesna pionizacja
chorego. I to zarówno ze względów pielęgnacyj-
nych (poprawa trofiki tkanek, profilaktyka odleżyn,
powikłań płucnych, moczowych), jak i z uwagi na
zapobieganie roztrenowaniu układu sercowo-na-
czyniowego oraz dążenie do odtworzenia odruchu
prawidłowej postawy. Pionizacja chorego umożliwia
podjęcie wczesnych prób sadzania osoby z poraże-
niem czterokończynowym w wózku inwalidzkim lub
podjęcie u chorych z niedowładami, bez długotrwa-
łych, niekiedy burzliwie przebiegających, zaburzeń
naczyniowo-ruchowych, pionizacji czynnej.
Pionizację bierną rozpoczynamy – w miarę możli-
wości już w pierwszych dniach po urazie kręgosłupa
– od uniesienia pacjenta z łóżkiem lub stołem pioni-
zacyjnym do kąta około 30°. Stopniowo zwiększamy
to pochylenie, w zależności od stopnia stabilności
kręgosłupa oraz samopoczucia chorego.
W przypadku występowania objawów hypotonii
ortostatycznej (ból głowy, mroczki przed oczami,
zaburzenia przytomności) konieczne jest okresowe
zaniechanie pionizacji, podawanie środków podnoszą-
cych ciśnienie krwi. Ponowienie pionizacji następuje po
ustąpieniu niekorzystnych objawów krążeniowych, za-
czynając od mniejszego niż uprzednio kąta pionizacji.
U chorych z niskim ciśnieniem tętniczym korzystne jest
zastosowanie farmakoterapii przed pionizacją i założe-
nie choremu pończoch elastycznych.
Po osiągnięciu kąta pionizacji 70-80° bez sensacji
naczyniowych przechodzimy do adaptacji chore-
go do pozycji siedzącej lub do pionizacji czynnej
(w zależności od możliwości funkcjonalnych). Zwykle
rozpoczynamy od siadu na łóżku, z podparciem pod
plecy, przechodząc do siadu na łóżku ze spuszczony-
mi nogami. Dobra tolerancja tej pozycji upoważnia do
podjęcia prób sadzania chorego w wózku inwalidzkim,
ze stopniowym przedłużaniem czasu przebywania
w wózku do 3-4 godzin. Przystępuje się wówczas do
nauki pacjenta w wózku podstawowych czynności
dnia codziennego – ubierania się, przesadzania (jeśli
sprawne są kończyny górne), jazdy na wózku w tere-
nie itp. W okresie tym rozpoczyna się również ćwicze-
nia ogólnokondycyjne, mające na celu zwiększenie
ogólnej sprawności chorego, wytrzymałości, tolerancji
przedłużonego wysiłku, wzmocnienie czynnych grup
mięśniowych. Jest to warunkiem uzyskania przez
pacjenta sprawności w czynnościach codziennych.
Po przygotowaniu ogólnokondycyjnym, jeśli stan neu-
rologiczny na to pozwala, rozpoczynamy pionizację
czynną i naukę chodzenia.
U pacjentów po urazie rdzenia szyjnego poprawa
neurologiczna dotyczy z reguły w większym stop-

PREWENCJA I REHABILITACJA 4/2005
8
PREWENCJA I REHABILITACJA 4/2005
9
niu kończyn dolnych niż górnych, co jest związane
z bezpośrednim lub pośrednim (czynnik naczynio-
wy) uszkodzeniem rogów przednich rdzenia przy
zachowaniu długich szlaków rdzeniowych, zlokalizo-
wanych w tylno-bocznych częściach rdzenia (zespół
centralny). Dlatego też naukę chodzenia w takich
przypadkach należy rozpocząć od poruszania się
chorego z pomocą wysokiego balkonika z podpasz-
nikami, który zapewni choremu większe poczucie
bezpieczeństwa przy niedowładzie i upośledzeniu
czynności chwytnej rąk. Jej celem – trudnym jednak
do osiągnięcia przy masywnych niedowładach czte-
rokończynowych – jest uzyskanie chodu samodziel-
nego, bez zaopatrzenia ortotycznego.
Chorzy z porażeniem lub głębokim niedowładem
czterokończynowym mają ograniczone możliwości
lokomocyjne do poruszania się na wózku inwalidz-
kim. Uzyskanie samodzielności w posługiwaniu się
wózkiem oraz względnej samodzielności w życiu
codziennym uwarunkowane jest w głównej mierze
stopniem sprawności kończyn górnych. Dlatego
też istotne znaczenie ma usprawnianie funkcji rąk,
w czym przydatna jest terapia zajęciowa.
Pacjent szybko się nuży wykonując jednostajne
ćwiczenia zwiększające zakres ruchu czy siłę ze-
społów dynamicznych kończyn górnych. Natomiast
odpowiednio dobrane zajęcia, zgodne z jego zaintere-
sowaniami i możliwościami ruchowymi, sprawiają, że
pacjent przez kilka godzin maluje, rzeźbi, lepi z gliny
– usprawniając, w atrakcyjnej dla niego formie, funkcje
ręki. Szczególnie użytecznymi formami terapii zajęcio-
wej są: praca w glinie (np. garncarstwo), praca przy
warsztacie tkackim, praca w drewnie (np. rzeźbiarstwo,
koszykarstwo), metaloplastyka, malowanie na płótnie
i wyrobach ceramicznych, robótki ręczne.
Terapia zajęciowa służy nie tylko usprawnianiu
funkcji ręki, może być pomocna – przy odpowied-
nim dostosowaniu stanowiska pracy – do zwalcza-
nia ograniczeń ruchu w stawie. Terapia ta może
stanowić również cenny element preorientacji zawo-
dowej, umożliwiając ocenę, czy pacjent będzie mógł
powrócić do uprzednio wykonywanej pracy zawo-
dowej, czy też należy zaproponować mu zmianę
zawodu. Stanowi wreszcie ważny element treningu
w czynnościach życia codziennego, a także postę-
powania psychoterapeutycznego. Możliwość wy-
konywania choćby prostych czynności chwytnych
ma dla pacjenta z porażeniem czterokończynowym
olbrzymie znaczenie, gdyż pozwala na pewną sa-
modzielność w czynnościach codziennych, takich
jak: jedzenie, picie, czytanie itp.
Przeprowadzone przez nas analizy wykazały, że
czynność kończyny górnej w głównej mierze zależna
jest od poziomu uszkodzenia rdzenia
1
. Przy uszkodze-
niu rdzenia na poziomie górnego odcinka szyjnego
kręgosłupa sporadycznie udaje się uzyskać prostą
funkcję ręki. Uszkodzenie na poziomie dolnego od-
cinka szyjnego w większości przypadków pozwala na
odzyskanie takiej funkcji, jednak jest to z reguły „gru-
ba” funkcja oparta w głównej mierze na „trikowym”
chwycie z wykorzystaniem czynnych prostowników
nadgarstka. Dopiero uszkodzenia poniżej tego pozio-
mu pozwalają na wykształcenie sprawnej, niekiedy
nawet precyzyjnej czynności ręki. Pomimo dużych
starań w tym kierunku, w analizowanej grupie pacjen-
tów Centrum Rehabilitacji w Konstancinie, 40% osób
z porażeniem czterokończynowym zakończyło le-
czenie z ręką funkcjonalnie nieużyteczną. W takich
przypadkach konieczne jest wykorzystanie każdej
możliwości przywrócenia choćby prostej czynności
ręki. Funkcję ręki można niekiedy poprawić wykonując
– przy niecałkowitym porażeniu – przeszczepy ścię-
gien czynnych mięśni ręki lub stosując zaopatrzenie
ortotyczne. Przy zachowaniu czynności mięśni barku
i zginaczy łokcia z jednoczesnym porażeniem obwo-
dowej części kończyny można niekiedy przywrócić
prostą funkcję chwytną stosując przeszczep nerwu
mięśniowo-skórnego na nerw pośrodkowy
2
. Prowa-
dzone są – w wielu ośrodkach na świecie – próby wy-
korzystania funkcjonalnej stymulacji nerwów obwodo-
wych kończyny lub poszczególnych mięśni ręki w celu
wymuszania prostej czynności chwytnej ręki
3
.
O
pisane powyżej postępowanie pielęgnacyjne,
zapobieganie odleżynom, wczesne wdrożenie
biernej pionizacji, ćwiczeń biernych jest obowią-
zujące u wszystkich pacjentów po urazie rdzenia
kręgowego, bez względu na poziom urazu. Pro-
filaktyka powikłań oddechowych, systematycz-
ne ćwiczenia oddechowe są tu również istotne,
a szczególnie ważne przy urazach rdzenia w gór-
nym segmencie piersiowym. Patomechanizm po-
wikłań oddechowych jest tu taki sam jak w urazach
rdzenia szyjnego.
Perspektywa uzyskania samodzielności w życiu
codziennym, możliwość nauki chodzenia funkcjo-
nalnie użytecznego są tym większe, przy uszkodze-
niach całkowitych, im niższy jest poziom uszkodzenia
układu nerwowego. Oczywiście decydujące znacze-
nie ma tu również stopień uszkodzenia, warunkujący
stopień niedowładu zespołów dynamicznych koń-
czyn dolnych, tułowia.
Generalnie przyjmuje się, że szanse na naukę
chodzenia, oczywiście po zaopatrzeniu w odpo-
2
J. Kiwerski, M. Krasuski, A. Ogonowski, M. Dziewulski, Moż-
liwość przywrócenia lub poprawy funkcji ręki chorego z tetraple-
gią. Ortopedia, Traumatologia, Rehabilitacja 2000, nr 2/3, s. 28.
3
P.H. Gorman, K.S. Wnolee, P.K. Peckham, D. Peydrick,
Patient selection for an upper extremity neuroprosthesis in tetra-
plegic individuals. Spinal Cord 1997, nr 55, s. 569; J. Kiwerski,
R. Pasniczek, Funkcjonalna elektrostymulacja w uszkodzeniach
rdzenia kręgowego [w:] R. Będziński, K. Kędzior, J. Kiwerski,
A. Morecki (red.), Biomechanika i inżynieria rehabilitacyjna. Aka-
demicka Oficyna Wydawnicza. Exit, Warszawa 2004, s. 581.
1
J. Kiwerski, M. Krasuski, M. Dziewulski, J. Barcińska, Czyn-
ność ręki chorego z tetraplegią pourazową. Postępy Rehabilitacji
2001, nr 15/3/, s. 43.

PREWENCJA I REHABILITACJA 4/2005
10
PREWENCJA I REHABILITACJA 4/2005
11
wiednie ortozy, mają pacjenci z uszkodzeniem
całkowitym rdzenia poniżej poziomu ósmego kręgu
piersiowego, przy istniejących warunkach czynnej
stabilizacji miednicy. U młodych, zaangażowanych
w proces usprawniania osób z wyższym poziomem
uszkodzenia udaje się niekiedy uzyskać możliwość
chodzenia na ograniczonej przestrzeni. Jest to
jednak najczęściej chód stylem „kangurowym”,
wymagający znacznej sprawności zespołów dyna-
micznych obręczy barkowej, wiążący się z dużym
wydatkiem energetycznym.
Znacznie wzrastają szanse na funkcjonalne cho-
dzenie w uszkodzeniach rdzenia poniżej poziomu
dwunastego kręgu piersiowego. W tym przypadku
zachowana częściowo funkcja mięśni czworobocz-
nych lędźwi oraz biodrowo-lędźwiowych poprawia
stabilizację miednicy oraz stwarza możliwość zgię-
cia w biodrze i naprzemiennego przenoszenia koń-
czyn do przodu.
Nauka chodzenia osób z niższym poziomem
uszkodzenia rdzenia następuje po przygotowaniu
ogólnokondycyjnym, wzmocnieniu mięśni obręczy
barkowej oraz kończyn górnych. W pierwszym
etapie podejmuje się pionizację czynną w barier-
kach. Tu pacjent uczy się utrzymywania równowagi,
odczuwania podłoża, przenoszenia ciężaru ciała
z nogi na nogę, stawiania pierwszych kroków. Na-
stępnie rozpoczynamy naukę chodzenia z pomocą
balkonika taczkowego (podpórki). Po opanowaniu
tego sposobu poruszania się przechodzimy do na-
uki chodzenia z pomocą kul łokciowych.
Warunkiem podjęcia pionizacji czynnej i nauki
chodzenia osób z porażeniami lub niedowładami
jest odpowiednie zaopatrzenie ortotyczne pacjen-
ta. Zaopatrzenie takie powinno umożliwić utrzyma-
nie przez pacjenta bezpiecznej pozycji spionizowa-
nej, ułatwić lokomocję, zapobiegając jednocześnie
deformacjom niedowładnych kończyn. Dąży się do
optymalizacji funkcjonalnej sprzętu ortotycznego
tak, aby kompensacja ubytków sensomotorycz-
nych lub strukturalnych była w odczuciu pacjenta
możliwie jak najpełniejsza, a stosowana ortoza była
w użyciu i nie powodowała niekorzystnych odczy-
nów wynikających z jej długotrwałego kontaktu
z tkankami organizmu.
Wyróżnia się najczęściej dwa typy zaopatrzenia
ortotycznego: pasywne i aktywne.
W zależności od poziomu i typu dysfunkcji ru-
chowych stosuje się kilka rodzajów biernego (pa-
sywnego) zaopatrzenia kończyny dolnej: obuwie
ortopedyczne, stabilizatory stawu skokowego, or-
tozy stabilizujące kończynę w stawach kolanowym
i skokowym, ortozy stabilizujące całą kończynę dol-
ną, parapodia (czyli urządzenie do pionizacji).
Zaopatrzenie aktywne obejmuje konstrukcje
egzoszkieletowe oraz wykorzystujące funkcjonalną
stymulację elektryczną (FES). Pierwsze tzw. eg-
zoszkieletony, czyli aparaty ortotyczne z napędem
elektrycznym, pneumatycznym lub hydraulicznym,
powstały w Jugosławii w latach sześćdziesiątych.
Były one kosztowne i mało użyteczne, w warunkach
klinicznych nie znalazły więc szerszego zastosowa-
nia. Wykorzystuje się jednak pewne ich elementy
w nowszych konstrukcjach, np. wymuszanie ruchu
w stawie kolanowym z pomocą napędu elektryczne-
go, elektromagnetyczne blokowanie kolana w fazie
przenoszenia i obciążenia kończyny.
Funkcjonalna elektrostymulacja w zastosowaniu
do czynności lokomocyjnych w paraplegii rozwinęła
się w ciągu ostatnich kilkunastu lat. Umożliwia ona
wspomaganie ortotyki biernej (ortoz stabilizują-
cych kończyny dolne) w akcie wstawania, siadania,
niektórych faz chodu. Dzięki funkcjonalnej elektro-
stymulacji uzyskano nawet możliwość lokomocji
paraplegika na ograniczonej przestrzeni bez użycia
dodatkowego zaopatrzenia ortotycznego. Jest to
jednak metoda bardzo kosztowna, wymagająca
stosowania wielokanałowych stymulatorów ze ste-
rowaniem mikroprocesorowym i w związku z tym
praktycznie niewykorzystywana szerzej w warun-
kach klinicznych.
Nie wszyscy chorzy po urazie rdzenia, zwłaszcza
w piersiowym segmencie, mogą posiąść umiejęt-
ność chodzenia z pomocą zaopatrzenia ortotyczne-
go. Część z nich może poruszać się samodzielnie
jedynie na określonej, zwykle niewielkiej przestrzeni.
Podstawowym ośrodkiem lokomocji pozostaje dla
nich wózek inwalidzki. Ważne jest dobranie wła-
ściwego wózka dla pacjenta, który będzie spędzał
w nim większość dnia; powinien on być odpowied-
nio dobrany do potrzeb i stylu życia pacjenta. Ge-
neralnie przyjmuje się, że wózek inwalidzki powinien
być stosunkowo lekki, ale stabilny i zwrotny.
W procesie rehabilitacji kładziemy nacisk na ada-
ptację chorego nie tylko do pozycji siedzącej, ale
i do trybu życia na wózku inwalidzkim. Ważne jest
nauczanie chorego – po odpowiednim przygotowa-
niu ogólnokondycyinym oraz wzmocnieniu zespołów
dynamicznych barków, grzbietu – takich czynności,
jak przechodzenie z wózka na łóżko i z powrotem,
samodzielne przenoszenie się na sedes, ubieranie
się, zakładanie ortoz, samodzielne wykonywanie
zabiegów higienicznych i innych czynności codzien-
nych. Przydatna jest nauka poruszania się na wózku
w różnych warunkach terenowych, pokonywania
podjazdów, umiejętności podnoszenia się po upadku
z wózkiem, a u osób młodszych, bardziej odważnych
i zaangażowanych, nauka zjeżdżania na wózku po
schodach. Dla osób aktywnych, zaangażowanych
w proces rehabilitacji, doskonałym uzupełnieniem
programu rehabilitacji szpitalnej są – organizowane
przez Stowarzyszenie Aktywnej Rehabilitacji – kursy
doskonalące jazdę na wózku inwalidzkim, uczące jak
żyć poruszając się na co dzień na wózku.
Jerzy E. Kiwerski
Katedra i Klinika Rehabilitacji
Akademii Medycznej w Warszawie
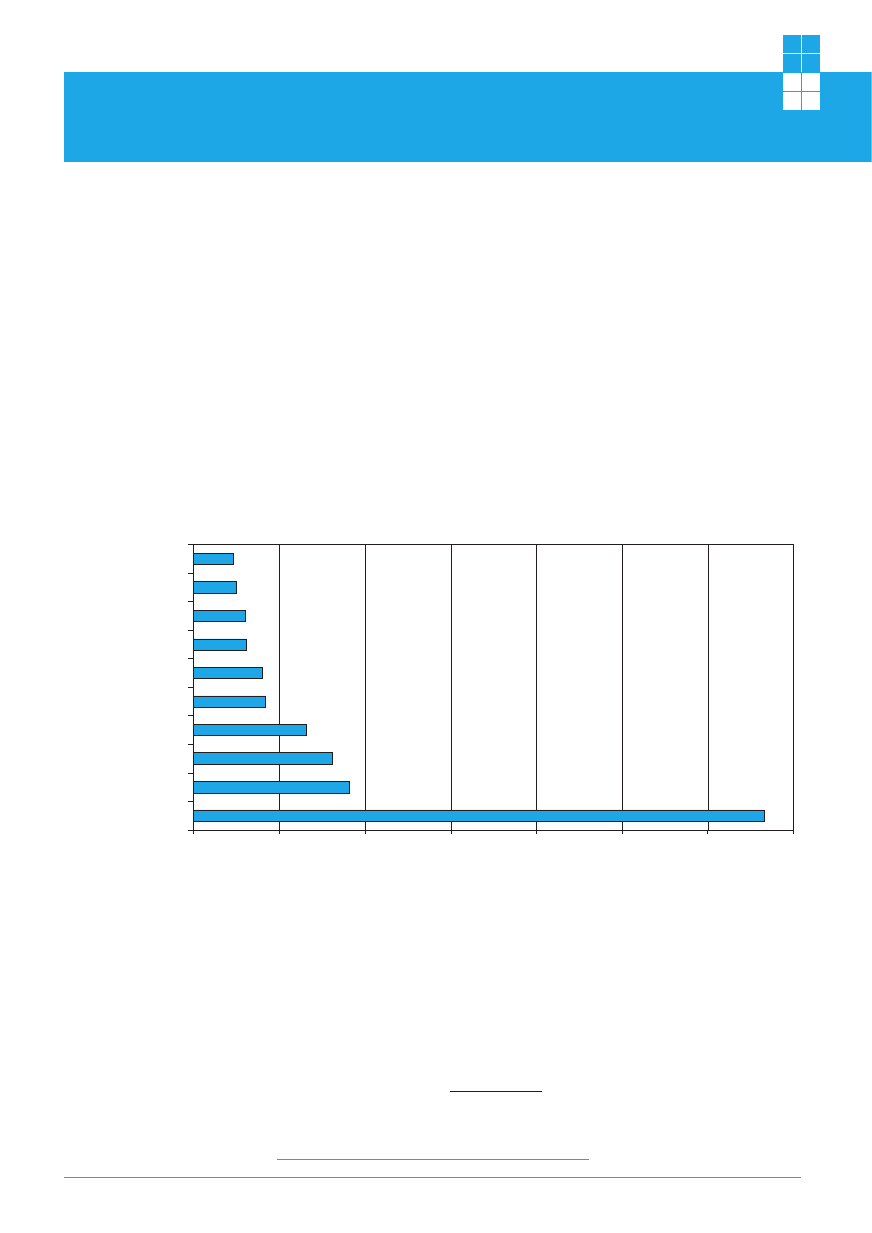
PREWENCJA I REHABILITACJA 4/2005
10
PREWENCJA I REHABILITACJA 4/2005
11
Co czwarty Polak w ciągu swojego życia zachoruje na chorobę nowotworową. Pierwsze miejsce na
liście zabójców wśród nowotworów złośliwych w Polsce, od prawie trzydziestu lat, zajmuje rak płuca.
Dzięki nowoczesnym metodom diagnostyki i terapii, dostępnym również w naszym kraju, rak płuca mo-
że być skutecznie wykrywany i leczony. Jednakże podstawowym warunkiem sukcesu w walce z tą cho-
robą są działania promocyjne, prowadzące do zmniejszenia liczby osób narażonych na czynniki ryzyka
mogące zwiększać ryzyko zachorowania na to schorzenie.
O środowiskowych czynnikach
ryzyka raka płuca
Co wynika z danych statystycznych?
Co roku w Polsce rejestruje się około 20 tys.
nowych przypadków raka płuca. Jest to nowotwór
najczęściej występujący u mężczyzn, ale tendencje
ostatnich lat, podobnie jak te obserwowane w innych
krajach wysoko rozwiniętych, wskazują, że patologia
ta dotyczy coraz częściej również kobiet. Liczba za-
rejestrowanych zachorowań na raka płuca u Polek
– między 1963 r. a 2000 r. – wzrosła z 475 do 4132
nowych przypadków (tj. ponad ośmiokrotnie), nato-
miast u mężczyzn, w analogicznym okresie, z 2492
do 15 307 (tj. ponad sześciokrotnie). Większość
(około 90%) tych przypadków kończy się zgonem.
W 2000 r. odnotowano 15 940 zgonów mężczyzn
i 4011 zgonów kobiet spowodowanych rakiem płuca.
W populacji mężczyzn zgony z powodu tej choroby
nadal zdecydowanie dominują nad zgonami z po-
wodu nowotworów złośliwych innych narządów, sta-
nowiąc 33,3% wszystkich zgonów nowotworowych
(patrz: ryc. 1). W populacji kobiet ostatnio obser-
wuje się niekorzystny, gwałtowny przyrost zgonów
z powodu omawianej choroby, co w konsekwencji
spowodowało, iż nowotwory złośliwe płuca stały się
trzecią z kolei przyczyną zgonów nowotworowych
u kobiet
1
(patrz: ryc. 2).
Od początku lat pięćdziesiątych XX wieku nie ma
żadnych wątpliwości, że dominującym czynnikiem ry-
zyka zachorowania na nowotwory złośliwe płuca jest
palenie tytoniu, szczególnie papierosów. Wśród in-
nych źródeł czynników predysponujących do wystę-
powania tego schorzenia, w ostatnich doniesieniach,
cieszących się szczególnym zainteresowaniem,
należy wymienić: bierne palenie, dietę, ekspozycję
zawodową oraz wrażliwość genetyczną.
1
J. Didkowska, U. Wojciechowska, W. Tarkowski, W. Zatoń-
ski, Nowotwory złośliwe w Polsce w 2000 roku. Centrum Onkolo-
gii-Instytut. Warszawa 2003.
Źródło: J. Didkowska, U. Wojciechowska, W. Tarkowski, W. Zatoński, Nowotwory złośliwe w Polsce w 2000 r. Centrum Onkologii-
-Instytut. Warszawa 2003.
Rycina 1
Główne przyczyny zgonów, z powodu nowotworów złośliwych, mężczyzn w 2000 r.
(% zgonów nowotworowych)
Przełyk
Mózg
Nerka
Krtań
Trzustka
Pęcherz moczowy
Gruczoł krokowy
Żołądek
Jelito grube
Płuco
0
5
10
15
20
25
30
35
2,3
2,5
3,0
4,0
6,6
8,1
9,1
33,3
3,1
4,2

PREWENCJA I REHABILITACJA 4/2005
12
PREWENCJA I REHABILITACJA 4/2005
13
Palenie tytoniu
Z ocen Światowej Organizacji Zdrowia (WHO)
wynika, iż około jedna trzecia dorosłych mieszkań-
ców ziemi – tj. około 1,1 mld osób, w tym 200 mln ko-
biet – jest palaczami tytoniu. Ocenia się, że ta świa-
towa epidemia tytoniowa jest corocznie przyczyną
3,5 mln zgonów. Taka statystyka wynika z faktu, iż
tytoń jest czynnikiem przyczynowym co najmniej
25 grup chorobowych zagrażających życiu, między
innymi: chorób serca, udarów mózgu, chronicznych
chorób płuc, nowotworów mózgu, trzustki, pęcherza
moczowego, gardła oraz szyjki macicy
2
.
Dopiero w 1950 r. amerykańscy lekarze odkry-
li, że wzrastająca liczba zgonów z powodu raka
płuca jest następstwem palenia tytoniu. Obecnie
powszechnie wiadomo, iż około 85-90% wszystkich
zachorowań, a następnie zgonów spowodowanych
rakiem płuca, jest wynikiem palenia tytoniu
3
.
Ryzyko występowania raka płuca u palaczy
tytoniu jest uzależnione od wielu czynników, ta-
kich jak:
q
wiek rozpoczęcia palenia
q
liczba lat
palenia
q
rodzaj wypalanych papierosów (zawar-
tość substancji smolistych, nikotyny, obecność
filtrów)
q
sposób palenia (objętość wdychanego
dymu oraz częstość zaciągania się dymem tyto-
niowym)
4
.
Generalnie ryzyko zachorowania na raka płuca
w przypadku palaczy jest 20-40 razy wyższe niż
w przypadku osób niepalących. Im wcześniejszy
jest wiek inicjacji nałogu palenia i dłuższy okres
jego kontynuacji w wieku dorosłym, tym wyższe jest
prawdopodobieństwo rozwinięcia się tego scho-
rzenia. Ryzyko to rośnie również wraz ze wzrostem
liczby wypalanych dziennie papierosów
5
. Jednakże
okres palenia jest zmienną silniej wpływającą na
zwiększenie ryzyka zachorowania na raka płuca niż
liczba wypalanych papierosów. Na przykład: pale-
nie dwóch paczek papierosów dziennie przez okres
20 lat powoduje mniejszy wzrost ryzyka niż palenie
jednej paczki dziennie przez okres 40 lat. Rodzaj
tytoniu również wpływa na stopień prawdopodo-
bieństwa wystąpienia tego schorzenia. Najwyższe
ryzyko dotyczy tzw. skrętów i tytoniu papierosowe-
go ciemnego
6
.
Wcześniejsze badania wskazywały na mniejsze
zagrożenie tym nowotworem w populacji kobiet niż
mężczyzn. Sugerowano, iż różnice te mogą wynikać
z uwarunkowań biologicznych. Jednakże doniesie-
nia ostatnich lat wskazują, że główną przyczyną te-
go zjawiska są różnice w zachowaniach związanych
z paleniem tytoniu, a więc: późniejsze rozpoczęcie
nałogu palenia, palenie mniejszej liczby papiero-
sów, mniejszy stopień zaciągania się dymem ty-
toniowym. Systematyczne „zbliżanie się” sposobu
palenia tytoniu przez kobiety do sposobu palenia
charakterystycznego dla mężczyzn powoduje sytu-
2
W. Zatoński, Rzuć palenie razem z nami. Centrum Onkolo-
gii-Instytut. Warszawa 1999.
3
D.M. Parkin, P. Pisani, A.D. Lopez, E. Masuyer, At last one in
seven cases of cancer is caused by smoking: global estimates for
1985. International Journal of Cancer 1994, nr 59, s. 494.
4
R. Peto, Influence of dose and duration of smoking on lung
cancer rates [w:] D.G. Zaridze, R. Peto, Tobacco: a major interna-
tional health hazard. IARC Scientific Publications. Lyon 1986.
Rycina 2
Główne przyczyny zgonów, z powodu nowotworów złośliwych, kobiet w 2000 r.
(% zgonów nowotworowych)
Źródło: J. Didkowska, U. Wojciechowska, W. Tarkowski, W. Zatoński, Nowotwory złośliwe w Polsce w 2000 r. Centrum Onkologii-
-Instytut. Warszawa 2003.
Mózg
Pęcherz moczowy
Trzustka
Szyjka macicy
Jajnik
Żołądek
Płuco
Jelito grube
Pierś
0
4
8
12
16
3,2
3,2
5,1
5,6
11,0
11,3
12,9
5,4
5,9
5
International Agency for Research on Cancer. IARC Mono-
graphs on the Evaluation of Carcinogenic Risk of Chemicals to
Humans: Tobacco smoking. IARC. Lyon 1986.
6
P.N. Lee, Lung cancer and type of cigarette smoked. Inhala-
tion Toxicology 2001, nr 13, s. 951.

PREWENCJA I REHABILITACJA 4/2005
12
PREWENCJA I REHABILITACJA 4/2005
13
ację, w której nie obserwuje się różnicy w poziomie
ryzyka zapadalności na raka płuca – biorąc pod
uwagę czynnik, jakim jest palenie tytoniu.
Palenie tytoniu sprzyja powstawaniu wszystkich
typów histopatologicznych raka płuca. Najczęś-
ciej spotykaną postacią histopatologiczną raka
płuca, stanowiącą jeszcze do niedawna 40-50%
wszystkich zachorowań na to schorzenie, jest rak
płaskonabłonkowy. W ostatnich latach obserwuje
się zmianę tego zjawiska na rzecz częstszego
występowania raka gruczołowego, który staje się
typem dominującym
7
. Dzieje się tak z powodu
modyfikacji składu wypalanych papierosów – na
przestrzeni lat – poprzez zmniejszenie zawartości
substancji smolistych, nikotyny, a także wpro-
wadzenie filtrów
8
. Każdy palacz uzależniony od
nikotyny stara się utrzymać optymalne jej stężenie
we krwi. Dlatego też palacze tzw. lekkich papiero-
sów modyfikują swój sposób palenia, zaciągając
się dymem tytoniowym częściej i głębiej oraz
wypalając większą ilość papierosów. Zwiększona
częstość zaciągania się i większa objętość wcią-
ganego dymu powodują wzrost zagrożenia pro-
duktami spalania tytoniu poprzez ich dystrybucję
do dystalnych części układu oddechowego oraz
wydłużenie okresu ekspozycji kancerogennej,
czyli sprzyjającej zachorowaniu na raka. W rezul-
tacie obserwuje się coraz częstsze występowanie
obwodowych postaci raka płuca, w tym dającego
gorsze rokowanie raka gruczołowego
9
.
Istnieje silny związek pomiędzy odejściem od na-
łogu palenia tytoniu a redukcją ryzyka zachorowa-
nia na raka płuca. Obniżenie tego ryzyka następuje
już po 5 latach od momentu zaniechania palenia
i zmniejsza się sukcesywnie wraz z wydłużaniem
się okresu niepalenia. U ekspalaczy, którzy palili
mniejszą liczbę papierosów, palili przez krótki okres
czasu lub zarzucili nałóg w młodszym wieku, obser-
wuje się większy spadek ryzyka występowania tej
lokalizacji nowotworowej
10
. U osób zaprzestających
nałogu palenia przed wiekiem średnim redukcja
prawdopodobieństwa zachorowania na raka płuca
sięga do 90% w porównaniu z osobami nadal uza-
leżnionymi od tego nałogu.
Bierne palenie tytoniu
Dotychczas zajmowano się przede wszystkim
wpływem i następstwami palenia na stan zdrowia
samych palaczy, jednak w ciągu ostatnich lat coraz
więcej uwagi poświęca się badaniom nad wpływem
biernego palenia tytoniu na zdrowie osób na nie na-
rażonych.
W wyniku ogromnego rozpowszechnienia nało-
gu palenia wiele osób eksponowanych jest na dym
tytoniowy znajdujący się w ich otoczeniu. Określa-
ny jest on mianem environmental tobacco smoke
(ETS) i składa się z dwóch komponentów: dymu
wydychanego przez palących do otaczającego
powietrza, tzw. głównego strumienia (GS), oraz
dymu powstającego w wyniku tlenia się papierosa
w przerwach między zaciąganiem się przez pala-
cza dymem tytoniowym, tzw. bocznego strumienia
dymu (BS)
11
.
W dymie tytoniowym zidentyfikowano ponad
4 tys. substancji, w tym większość uznanych i praw-
dopodobnych kancerogenów różnych lokalizacji
nowotworowych, między innymi: benzen, 1,3-buta-
dien, 4-(metylonitrozoamino)-1-(3-pirydylo)-1-buta-
non, benzo(a)piren, 2-naftyloamina, kadm, formal-
dehyd
12
. Stężenia niektórych substancji w bocznym
strumieniu dymu są wyższe w porównaniu z głów-
nym strumieniem, jednakże inhalowane ulegają roz-
cieńczeniu powietrzem. Dla przykładu: z bocznego
strumienia dymu uwalnia się 20-100 razy więcej
N-nitrozodimetyloaminy niż z głównego strumienia.
Benzen, substancja o udowodnionym działaniu
kancerogennym, występuje w BS w stężeniach
10-krotnie wyższych. Również stężenia niektórych
wielopierścieniowych węglowodorów aromatycz-
nych (WWA) w bocznym strumieniu dymu tytonio-
wego wielokrotnie przewyższają te stwierdzone
w głównym strumieniu. BS dymu jest także źródłem
trzydziestokrotnie wyższych stężeń 2-naftyloaminy,
13-30-krotnie zwiększonych wartości dla niklu oraz
siedmiokrotnie dla kadmu
13
.
Pierwsze epidemiologiczne badania dotyczące
niekorzystnego związku pomiędzy biernym pale-
niem a ryzykiem występowania raka płuca prze-
prowadzono 20 lat temu w Japonii oraz w Grecji.
Obejmowały one populacje kobiet narażonych na
dym tytoniowy w związku z paleniem tytoniu przez
ich mężów
14
. Ostatnio opublikowane opracowania
wskazują na około 26% wzrost ryzyka zachoro-
wania na raka płuca u osób niepalących, których
partnerzy są aktywnymi palaczami.
W niektórych badaniach podejmuje się również
próby określenia roli szkodliwego działania dymu
tytoniowego obecnego w środowisku pracy na
7
H. Skuladottir, J.H. Olsen, Epidemiology of lung cancer
[w:] S.G. Spiro, European Respiratory Monographs: Lung cancer.
ERS Journals Ltd. Sheffield 2000.
8
K.S. Bilello Murin, R.A. Matthay, Epidemiology, etiology and
prevention of lung cancer. Lung Cancer 2002, nr 1, s. 1.
9
J. Bonn, Low – tar cigarettes and an aggressive type of lung
cancer. Lancet Oncology 2001, nr 2, s. 225.
10
J.H. Lubin, W.J. Blot, F. Berrino, Modifying risk of develo-
ping lung cancer by changing habits of cigarette smoking. British
Medical Journal 1984, nr 288, s. 1953.
11
U.S. Environmental Protection Agency: Respiratory health
effects of passive smoking: lung cancer and other disorders.
EPA. Washington 1992.
12
International Agency for Research on Cancer, IARC Mo-
nographs on the Evaluation of Carcinogenic Risk of Chemicals
to Humans: Tobacco smoking and tobacco smoke. IARC. Lyon
2002.
13
Patrz przypis 5.
14
T. Hirayama, Non-smoking wives of heavy smokers have
a higher risk for of lung cancer: a study from Japan. British Medi-
cal Journal 1981, nr 282, s. 183.

PREWENCJA I REHABILITACJA 4/2005
14
PREWENCJA I REHABILITACJA 4/2005
15
zwiększenie prawdopodobieństwa wystąpienia
omawianego schorzenia. Jednakże, istnieje duże
ograniczenie w ocenie poziomu ekspozycji na ETS
ze względu na ogromną powszechność tego zja-
wiska i brak biomarkerów narażenia, które byłyby
przydatne w ocenie retrospektywnej. Kotynina,
metabolit nikotyny występujący wyłącznie u palaczy
– najczęściej analizowany przy ocenie narażenia na
szkodliwe działanie dymu tytoniowego obecnego
w środowisku pracy – utrzymuje się w organizmach
osób eksponowanych jedynie przez 48 godzin.
Stwarza to możliwość wyłącznie oceny aktualnej
ekspozycji, a nie narażenia występującego w prze-
szłości
15
.
Dieta
W piśmiennictwie światowym szeroko ujmowana
jest problematyka roli diety jako czynnika wpływa-
jącego na proces kancerogenezy, czyli proces po-
wstawania nowotworu.
Podczas spożywania odpowiednich produk-
tów spożywczych dostarczane są organizmowi
człowieka niezbędne składniki odżywcze. W zależ-
ności od zróżnicowania zawartości tych składników
w produktach spożywczych, te ostatnie możemy po-
dzielić na odpowiednie grupy. Najbardziej zróżnico-
wany jest podział na 12 następujących grup:
q
pro-
dukty zbożowe
q
mleko i produkty mleczne
q
jaja
q
mięso
q
wędliny
q
ryby
q
drób
q
masło
q
in-
ne tłuszcze
q
ziemniaki
q
warzywa i owoce zawie-
rające duże ilości witaminy C
q
warzywa i owoce
zawierające duże ilości karotenu
16
.
Powszechnie znana jest opinia – poparta
badaniami naukowymi – o roli antyoksydantów
żywieniowych w zmniejszaniu uszkodzeń oksyda-
cyjnych, powstających w wyniku zaburzeń równo-
wagi procesów wolnorodnikowych w organizmie,
związanych z reakcją utleniania. Wolne rodniki to
cząsteczki związków organicznych (najczęściej
tlenu) pozbawione jednego elektronu, bez którego
nie mogą stanowić pełnej cząsteczki. Dążą więc do
tego, aby zdobyć brakujący elektron z cząsteczek
związków znajdujących się w innych tkankach. Są
przy tym niezwykle aktywne i przemieszczają się
szybko po całym organizmie. Napotkawszy zdrowe
cząsteczki, błyskawicznie wchodzą z nimi w reak-
cje i zabierają potrzebny im elektron. Powoduje
to uszkodzenia białek, tłuszczów i kwasów nukle-
inowych zdrowych komórek, a także spustoszenie
w naszych zasobach tlenowych. Antidotum na
wolne rodniki są tzw. antyoksydanty, czyli prze-
ciwutleniacze, które dostarczają wolnym rodnikom
elektronu do pary.
r
Dieta bogata w antyoksydanty
Głównymi antyoksydantami występującymi w diecie
są tzw. witaminy antyoksydacyjne, do których zalicza-
my kwas askorbinowy (witamina C), retinol (witamina A)
i karotenoidy oraz tokoferole (witamina E).
Kwas askorbinowy jest związkiem o silnych
właściwościach redukujących, przyczyniających
się – w świetle aktualnej wiedzy – do hamowania
fazy inicjacji i promocji komórek nowotworowych.
Wśród możliwych antykancerogennych mechani-
zmów działania tej witaminy najczęściej wymienia
się przede wszystkim: działanie antyoksydacyjne
(chroniące przed działaniem wolnych rodników),
uniemożliwianie tworzenia nitrozamin, stymulacje
układu immunologicznego oraz hamowanie syntezy
DNA, RNA i białek w komórkach nowotworowych
17
.
Najbogatszym źródłem kwasu askorbinowego są
świeże owoce i warzywa, a w szczególności:
q
owo-
ce cytrusowe, takie jak pomarańcze, cytryny,
grejpfruty (średnio 40-50 mg w 100 g produktu),
w których witamina ta jest wyjątkowo trwała
q
wa-
rzywa kapustne, głównie kapusta, brukselka i bro-
kuły (od 48 do 95 mg/100 g) oraz
q
pomidory
(23 mg/100 g). Znaczną rolę w pokrywaniu zapo-
trzebowania na witaminę C w naszym kraju, z uwagi
na duże spożycie, pełnią również ziemniaki
18
.
Biologiczne znaczenie retinolu w zapobieganiu
powstawania nowotworów polega przede wszystkim
na działaniu antyproliferacyjnym (hamującym wzrost
komórek nowotworowych) i przeciwzapalnym oraz
zapewnieniu prawidłowej czynności tkanki nabłon-
kowej
19
. Źródłem witaminy A są wyłącznie produkty
pochodzenia zwierzęcego, w szczególności wątroba,
mleko i produkty mleczne, jaja, ale może być ona
również wytwarzana w ustroju człowieka z barwni-
ków – karotenoidów – występujących w roślinach.
Zarówno witamina A jak i karotenoidy pełnią
istotną rolę w ochronie organizmu przed szkodliwym
działaniem nadmiernych ilości wolnych rodników i ich
pochodnych (takich jak rodniki hydroksylowe i nad-
tlenki lipidowe) oraz tlenu singletowego (tj. jednej
z toksycznych form występowania cząsteczki tlenu)
i dwutlenku azotu. Przypuszcza się również, że ka-
rotenoidy wzmacniają aktywność połączeń między-
komórkowych poprzez nasilenie ekspresji genu dla
substancji zwanej koneksyną 43. Odpowiednie funk-
cjonowanie tych połączeń zapewnia prawidłowe funk-
cjonowanie komórek i nie pozwala na ich patologiczną
proliferację
20
, czyli niekontrolowane podziały komór-
kowe. Należy jednak podkreślić, iż w przypadku zbyt
15
A. Ruano-Ravina, A. Figueiras, J.M. Barros-Dios, Lung
cancer and related risk factors: an update of the literature. Public
Health 2003, nr 3, s. 149.
16
K. Flis, W. Konaszewska, Podstawy żywienia człowieka.
Wydawnictwa Szkolne i Pedagogiczne. Warszawa 1990.
17
M. Zając, Witaminy [w:] M. Zając, Witaminy i mikroelemen-
ty. Wydawnictwo Kontekst. Poznań 2000.
18
M. Wartanowicz, Witaminy [w:] J. Gawęcki, L. Hryniewiec-
ki, Żywienie człowieka: podstawy nauki o żywieniu. Wydawnictwo
Naukowe PWN. Warszawa 2000.
19
Patrz przypis 17.
20
J. Bertram, Carotenoids and gene regulation. Nutrition
Review 1999, nr 6, s. 182.

PREWENCJA I REHABILITACJA 4/2005
14
PREWENCJA I REHABILITACJA 4/2005
15
dużych dawek witaminy A, wielokrotnie przewyższa-
jących zapotrzebowanie organizmu, ma ona działanie
toksyczne, a beta-karoten, jeden z najaktywniejszych
zmiataczy wolnych rodników, w stężeniach wyższych
niż 5.10
5
mol/l – działanie prooksydatywne
21
.
Karotenoidy, chociaż bezpieczniejsze w suple-
mentacji diety, są znacznie gorzej przyswajane
z pożywienia niż retinol. Całkowite wykorzystanie
beta-karotenu równa się 1/6 aktywności biologicz-
nej retinolu. W związku z różnym stopniem przy-
swajania witaminy A i karotenoidów, zawartość
związków o właściwościach witaminy A wyrażana
jest w równoważnikach (ekwiwalentach) retinolu
(RE-Retinol Equivalents), gdzie:
równoważnik retinolu (µg) = zawartość retinolu (µg) +
+ 1/6 zawartości beta-karotenu (µg) +
+ 1/12 pozostałych karotenoidów (µg)
22
Spośród ponad 600 karotenoidów najlepiej
poznanym i przebadanym jest beta-karoten, który
znajduje się w żółtych i pomarańczowych owocach
i warzywach oraz ciemnozielonych warzywach liścia-
stych. Najbogatszym źródłem tego związku (powyżej
1500 µg beta-karotenu) jest marchew, nać pietruszki,
szpinak, szczaw, dynia oraz morele. Ostatnio wzrasta
zainteresowanie innymi karotenoidami znajdującymi
się w żywności, między innymi likopenem, występu-
jącym głównie w pomidorach, luteiną, obecną w szpi-
naku, brokułach, kukurydzy, oraz beta-cryptoxanthi-
ną, zidentyfikowaną w owocach cytrusowych.
Tokoferole są najbardziej rozpowszechnioną
w przyrodzie grupą związków o właściwościach an-
tyoksydacyjnych. Najlepsze ich źródło stanowią ole-
je z kiełków różnych nasion, ziarna zbóż oraz zielone
warzywa liściaste. Z produktów pochodzenia zwie-
rzęcego największe ilości witaminy E dostarczają
wątroba, jaja, mleko i produkty mleczne.
r
Wyniki badań
W wielu przeprowadzonych dotychczas epidemio-
logicznych badaniach kohortowych i kliniczno-kontro-
lnych obserwowano ochronny wpływ spożywania wa-
rzyw i owoców na rozwój raka płuca. Ten korzystny efekt
dotyczy zarówno kobiet, jak i mężczyzn. W żadnym
z tych badań nie obserwowano, istotnego statystycznie,
przeciwnego zjawiska. Uważa się, że w przypadku osób
stosujących dietę bogatą w warzywa i owoce ryzyko
raka płuca może być nawet o połowę niższe niż w przy-
padku osób o niskim spożyciu tych produktów
23
.
Badano zarówno łączny wpływ diety bogatej w wa-
rzywa i owoce, jak i rolę poszczególnych warzyw i owo-
ców przypisywaną ryzyku występowania raka płuca.
Z przeprowadzonych badań wynika, iż najkorzystniej-
szy efekt dotyczy warzyw i owoców bogatych w likopen,
beta-karoten, luteinę i beta-cryptoxanthinę. Wykazano
również, że spożycie karotenoidów w postaci natural-
nych produktów daje lepszy efekt protekcyjny, czyli
ochronny, niż suplementacja diety tymi substancjami
24
.
Niektórzy autorzy uważają, iż protekcyjny wpływ
konsumpcji warzyw i owoców jest zróżnicowany
w zależności od stosunku badanych do nałogu pale-
nia. Może to być związane z niższym spożyciem tych
produktów wśród osób palących i utrzymywaniem się
zwyczajów żywieniowych u byłych palaczy. Wykaza-
no również, iż poziom spożycia warzyw i owoców za-
leży od intensywności palenia: im większa częstotli-
wość i regularność palenia tytoniu oraz dłuższy czas
palenia, tym mniejsze spożycie tych produktów żyw-
nościowych. Nie ma jednak naukowych dowodów na
to, iż dieta bogata w antyoksydanty może eliminować
ryzyko wystąpienia raka płuca u palaczy.
Dodatkowo wyniki trzech dużych badań – The Be-
ta-Carotene and Retinol Efficacy Trial (CARET)
25
, The
ABC Cancer Prevention Study
26
i The Physicians’ He-
alth Study
27
– wykazały, że suplementacja diety beta-
-karotenem i retinolem, rozdzielnie lub w połączeniu,
powoduje wzrost ryzyka rozwoju raka płuca u osób
palących, w porównaniu z grupą kontrolną. Istnieje
kilka hipotez wyjaśniających występowanie tego zja-
wiska. Pierwsza z nich wskazuje na fakt, iż wysokie
stężenie beta-karotenu w świetle przewodu trawien-
nego hamuje absorbcję alfa-karotenu i likopenu,
a tym samym antyoksydacyjne działanie tych czynni-
ków. Druga hipoteza sugeruje, że połączenie nawyku
palenia i upośledzonego procesu dyfuzji gazów
w płucach u palaczy może hamować działanie anty-
oksydacyjne beta-karotenu i w rezultacie powstawa-
nie wolnych rodników. Z kolei trzecia hipoteza postu-
luje możliwość hamującego mechanizmu działania
beta-karotenu na zjawisko apoptozy (śmierci) komó-
rek przednowotworowych. Przedstawione hipotezy
sugerują więc, iż w organizmach palaczy zachodzą
procesy niwelujące działanie antyoksydacyjne beta-
karotenu i nasilające kancerogenność.
r
Wpływ spożycia produktów mlecznych
Wpływ spożycia produktów mlecznych na ryzyko
występowania raka płuca jest niejednoznaczny.
21
Patrz przypis 17.
22
H. Kunachowicz, I. Nadolna, K. Iwanow, B. Przygoda, War-
tość odżywcza wybranych produktów spożywczych i typowych
potraw. Wydawnictwo Lekarskie PZWL. Warszawa 2001.
23
P. Lange, J. Vestibo, Lung cancer [w:] I. Annesi-Maesano,
A. Gulsvik, G. Viegi, Respiratory epidemiology in Europe. Euro-
pean Respiratory Society Journals Ltd. Sheffield 2000.
24
M.E. Wright, S.T. Mayne, Ch.A. Swanson, R. Sinha, M.C.R. Ala-
vanja, Dietary carotenoids, vegetables and lung cancer risk in
women: the Missouri Women’s Health Study (United States). Can-
cer Causes Control 2003, nr 14, s. 85.
25
G.S. Omenn i wsp., Effects of a combination of beta carote-
ne and vitamin a on lung cancer and cardiovascular disease. New
England Journal of Medicine 1996, nr 18, s. 1150.
26
The effect of vitamin E and beta carotene on the inciden-
ce of lung cancer and other cancer in male smokers. The Alpha
Tocopherol, Beta Carotene Cancer Prevention Study Group. New
England Journal of Medicine 1994, nr 15, s. 1029.
27
C. Hennekens i wsp., Lack of effect of long-term sup-
plementation with beta carotene on the incidence of malignant
neoplasms and cardiovascular disease. New England Journal of
Medicine 1996, nr 18, s. 1145.

PREWENCJA I REHABILITACJA 4/2005
16
PREWENCJA I REHABILITACJA 4/2005
17
Niektórzy badacze uważają, że produkty te mogą
wykazywać działanie niekorzystne, przyczyniając się
do wzrostu ryzyka zachorowania na raka płuca. Inni
natomiast obserwują przeciwne zjawisko i twierdzą,
iż ta grupa żywnościowa może działać protekcyjnie
na rozwój tej choroby. Niekorzystne działanie diety
bogatej w produkty mleczne – sugerowane przez nie-
których autorów – jest najczęściej skorelowane z za-
wartością tłuszczu w tych produktach. W większości
badań obserwuje się wzrost ryzyka zachorowania, ale
w odniesieniu do produktów o dużej zawartości tłusz-
czu, głównie pełnotłustego mleka. Ta sama częstość
spożycia mleka odtłuszczonego powoduje obniżanie
tego ryzyka, w porównaniu z grupą kontrolną.
Produkty mleczne zawierają tzw. nieodżywcze
składniki pożywienia, takie jak: sfingomielina, kwas
masłowy i linolowy, wykazujące działanie przeciwno-
wotworowe. Sfingomielina stanowi główny składnik
mieliny oraz źródło wtórnych przekaźników. Jako
czynnik antyproliferacyjny, oddziałuje na wiele proce-
sów zapalnych i alergicznych oraz indukuje różnico-
wanie i apoptozę komórek. Podobne działanie wyka-
zuje kwas masłowy. Kwas linolowy natomiast należy
do grupy tzw. niezbędnych nienasyconych kwasów
tłuszczowych, koniecznych do utrzymania prawidło-
wego rozwoju i dobrego stanu zdrowia. Działa również
hamująco na proliferację komórek nowotworowych
28
.
Oprócz wymienionych składników produkty
mleczne są dodatkowo bogatym źródłem beta-karo-
tenu, witaminy A i D oraz wapnia.
r
Wpływ innych produktów, w tym alkoholu
Wpływ innych produktów żywnościowych i skład-
ników diety był także przedmiotem zainteresowania
niektórych badaczy. Obserwowano zarówno efekty
niekorzystne (dla takich czynników jak cholesterol,
wysoki poziom tłuszczu całkowitego i tłuszczów
nasyconych), jak i działanie protekcyjne (takich sub-
stancji jak witamina C i E oraz selen).
W niektórych badaniach epidemiologicznych su-
geruje się niekorzystny wpływ spożycia alkoholu na
występowanie raka płuca. Niestety większość z nich
nie odzwierciedla rzeczywistego ryzyka ze względu
na istnienie silnej korelacji pomiędzy spożywaniem
alkoholu a paleniem papierosów, a obserwowany
związek pomiędzy rakiem płuca a piciem alkoholu
nie był istotny po uwzględnieniu palenia.
Alkohol uważa się za silny kokarcynogen, czyli
związek potęgujący działanie innych czynników,
w tym przypadku wykazujący silne działanie syner-
gistyczne w połączeniu z paleniem tytoniu. Jest to
bardzo istotne, gdyż osoby nadużywające alkoholu
w ponad 90% są nałogowymi palaczami.
Mechanizmy kancerogennego działania alkoholu
nie są do końca poznane. Uważa się, że alkohol jako
rozpuszczalnik może zaburzać integralność błon ko-
mórkowych i umożliwiać przedostawanie się substancji
szkodliwych do wnętrza komórek
29
. Wyniki nielicznych
badań wśród osób niepalących – ze względu na małą
zapadalność na raka płuca w tej grupie – nie wykazały
istotnego statystycznie zwiększonego ryzyka wystę-
powania tej choroby w powiązaniu ze spożyciem al-
koholu. Ze względu jednak na małą liczbę obserwacji
konieczna jest kontynuacja badań w tym zakresie, ze
szczególnym uwzględnieniem wpływu palenia tytoniu
jako czynnika zakłócającego ewentualny efekt.
Przeprowadzone liczne badania – w zakresie
zarówno ochronnych, jak i niekorzystnych efektów
działania diety na występowanie raka płuca – dają
podstawę do wniosku, że dieta ta ma znaczący, wie-
lokierunkowy wpływ na prawidłowe funkcjonowanie
organizmu ludzkiego.
Jednak badania nad wpływem diety jako czyn-
nika ryzyka raka płuca muszą zostać poszerzone
o obserwację ewentualnych interakcji poszczegól-
nych składników pokarmowych oraz skojarzonego
działania wielu związków występujących naturalnie,
dodawanych do żywności w określonym celu bądź
też będących zanieczyszczeniami chemicznymi
produktów spożywczych. Ważne jest również
uwzględnienie procesów technologicznych i kulinar-
nych oraz warunków magazynowania.
Polacy, mieszkający jeszcze na początku lat sześć-
dziesiątych XX wieku w kraju niskiego ryzyka rozwoju
raka płuca w Europie, po upływie zaledwie dwudziestu
lat – tj. od lat osiemdziesiątych XX wieku do dnia dzi-
siejszego – należą do społeczeństwa o bardzo wyso-
kim ryzyku zachorowania na nowotwór tej lokalizacji,
szczególnie w odniesieniu do populacji mężczyzn.
Chociaż do rozwoju tej sytuacji niewątpliwie
w największym stopniu przyczyniła się bardzo wysoka
konsumpcja tytoniu, głównie papierosów o wysokiej
zawartości ciał smolistych, to nie należy zapominać
o tak istotnych czynnikach, jak wzrost spożycia alko-
holu czy wielokierunkowy wpływ diety. Dlatego tak
konieczna jest eliminacja tych czynników, a w szcze-
gólności ograniczenie zjawiska palenia tytoniu,
w walce z epidemią raka płuca. I rozwiązanie proble-
mu, który tak dotkliwie dotknął nasze społeczeństwo.
Wysoka zapadalność na raka płuca może też
być związana z narażeniem zawodowym na czyn-
niki kancerogenne, występującym w miejscu pracy.
Znaczeniu tych czynników w patologii raka płuca
będzie poświęcony kolejny artykuł.
Beata Snarska
Zakład Epidemiologii Środowiskowej
Instytutu Medycyny Pracy w Łodzi
29
World Cancer Research Fund in association with Ameri-
can Institute for Cancer Research, Food, nutrition and the pre-
vention of cancer: a global perspective. World Cancer Research
Fund. Washington DC 1997.
28
P. Parodi, Cows’ milk fat components as potentioal anticar-
cinogenic agents. Journal of Nutrition 1997, nr 6, s.1055.

PREWENCJA I REHABILITACJA 4/2005
16
PREWENCJA I REHABILITACJA 4/2005
17
W dniach 3-7 września 2005 r. w Sztokholmie
odbył się doroczny kongres poświęcony osią-
gnięciom w dziedzinie kardiologii, którego or-
ganizatorem jest Europejskie Towarzystwo
Kardiologiczne (European Society of Cardiology
– ESC). W tegorocznym spotkaniu uczestniczyło
około 20 tysięcy kardiologów i kardiochirurgów
z całego świata.
Międzynarodowy kongres kardiologiczny
– Sztokholm 2005
S
zwecja już po raz piąty była miejscem obrad
Europejskiego Towarzystwa Kardiologiczne-
go. Tradycyjnie już spotkania te odbywają się na
przełomie sierpnia i września, a miejscem obrad
są najpiękniejsze miasta Europy. W 2003 r. był to
Wiedeń, w 2004 r. – Monachium, w 2006 r. ma być
Barcelona. Wybierane są miasta nie tylko piękne,
ale – co równie ważne – z odpowiednim zapleczem
targowo-wystawienniczym i hotelarskim. Imprezy,
o których mowa, są bowiem bardzo liczne, goszczą
przybyszów z całego świata, a liczba ich uczestni-
ków z roku na rok wzrasta.
European Society of Cardiology, które skupia
członków regionalnych towarzystw kardiologicz-
nych, w tym także Polskiego Towarzystwa Kardio-
logicznego, jest jedną z trzech największych orga-
nizacji kardiologicznych na świecie – po American
Heart Association (AHA) oraz American College of
Cardiology (ACC). Stąd i ranga dorocznych kongre-
sów jest duża.
J
ęzykiem oficjalnym sztokholmskiego kongresu
był język angielski. Wśród uczestników spotkania
byli lekarze – i to zarówno uczeni, przedstawiciele
największych uczelni medycznych świata, jak i leka-
rze praktykujący – pielęgniarki, technicy medyczni,
a także rehabilitanci, zajmujący się głównie rehabili-
tacją kardiologiczną.
Tematem wiodącym tegorocznych obrad były
schorzenia układu krążenia u kobiet, ze szcze-
gólnym uwzględnieniem choroby niedokrwiennej
serca.
Choroba niedokrwienna serca była dotąd uwa-
żana za typowo „męską” i nawet płeć męska była
uznawana za jeden z czynników ryzyka tego scho-
rzenia. Odkąd jednak, zwłaszcza w krajach Europy
Środkowej, wyraźnie wzrosła aktywność zawodowa
kobiet – a do tego doszedł element rywalizacji w ro-
bieniu kariery, upowszechnienie hormonalnej terapii
zastępczej w okresie menopauzy, rozpowszechnie-
nie się nałogów alkoholizmu i nikotynizmu – zapa-
dalność wśród kobiet na chorobę wieńcową z zawa-
łem serca zastraszająco wzrosła i obecnie dogania-
ją one w tym niechlubnym wyścigu mężczyzn. Jest
to niby jedna i ta sama choroba, ale tak jak kobieta
i mężczyzna stanowią dwa różne światy, tak i choro-
ba niedokrwienna serca – z jej następstwami i roko-
waniem – różni się w swoich objawach i przebiegu
od tej postaci choroby, która dotyka mężczyzn.
Wynika stąd cały szereg trudności diagnostyczno-
-terapeutycznych. I właśnie te odmienności były na
kongresie szeroko omawiane, bo – jak okazuje się –
wciąż na nowo poznajemy tę „starą” chorobę niedo-
krwienną serca.
Nadbrzeże Strömegatan w Sztokholmie.
Fot.: J. Kawwa

PREWENCJA I REHABILITACJA 4/2005
18
PREWENCJA I REHABILITACJA 4/2005
19
Podczas sesji zatytuowanej „Kobieta i serce”
(Women at heart) profesor Michał Tendera – pierw-
szy w historii ESC Polak pełniący od 2002 r. funkcję
przewodniczącego tej prestiżowej organizacji – po-
wiedział, że kobiety są zagrożone chorobą niedo-
krwienną serca w większym stopniu niż nowotwora-
mi, w tym szczególnie rakiem piersi.
T
ematyka kongresu w Sztokholmie obejmo-
wała też najnowsze osiągnięcia technik dia-
gnostycznych i terapeutycznych w kardiologii
inwazyjnej i nieinwazyjnej (takie, jak: tomografia
komputerowa, echokardiografia śródnaczyniowa,
echokardiografia 3D z obrazowaniem harmonicz-
nym), a także osiągnięcia kardiochirurgii z najno-
wocześniejszymi modelami sztucznych zastawek
serca. Obok nowinek technicznych prezentowano
nowości farmakoterapii, np. nowe generacje leków
działających na poziomie molekularnym (m.in. blo-
kery kanału Iƒ).
Za równie ważne, o ile nie ważniejsze z perspek-
tywy prewencji i rehabilitacji – jak wynikało z prezen-
tacji ustnych i w formie plakatów – uznawano zagad-
nienia zachowań prozdrowotnych i właściwej diety,
z uznawaną za modelową dietą śródziemnomorską
na czele. Modne, a może nawet i konieczne, stało się
dążenie nie tylko do zachowania zdrowia i uniknięcia
zawału serca, ale także do powrotu do pracy na do-
tychczasowym stanowisku.
W
trakcie „Sesji gorąca linia” (Hot line session)
podano najnowsze informacje dotyczące du-
żych badań klinicznych (tzw. metaanaliz, czyli badań
na tysiącach, a nawet dziesiątkach tysięcy pacjen-
tów), takich na przykład, jak: CIBIS III, ESSENTIAL,
PREAMI. Tak szeroko zakrojone, randomizowane
1
badania pozwalają wyciągnąć wnioski i wdrożyć do
leczenia nowe leki lub zmodyfikować ich dotychczas
stosowane dawki – np. badania CIBIS III dowiodły
korzystnego działania selektywnych betablokerów
w niewydolności krążenia, do niedawna uważanych
za przeciwwskazane w tym schorzeniu.
Z istotnych dla rehabilitacji kardiologicznej
ciekawostek należy zacytować wniosek z pracy
Jean-Paul Schmid’a, że pacjenci po zawale serca
z dysfunkcją skurczowo-rozkurczową lewej ko-
mory nie powinni pływać. Z kolei badania Greków
dowiodły, że bierne palenie tytoniu zwiększa ry-
zyko chorób serca u osób niepalących.
P
odczas sesji plakatowej niżej podpisana
przedstawicielka Zakładu Ubezpieczeń Spo-
łecznych zaprezentowała wersję angielską opra-
cowania pt. „Tendencje i rozwój rehabilitacji kar-
diologicznej w ramach prewencji rentowej ZUS na
przestrzeni ostatnich lat, z uwzględnieniem rodzaju
schorzenia i struktury społeczno-zawodowej ubez-
pieczonych”, które powstało przy współudziale
dr n. med. Marka Sacharuka – Naczelnego Lekarza
ZUS, dr n.med. Alicji Barwickiej – wicedyrektora
Departamentu Prewencji i Rehabilitacji w Centrali
ZUS oraz mgr Haliny Muszewskiej – naczelnika
Wydziału Analiz i Opracowań w Departamencie
Prewencji i Rehabilitacji.
Wymienione opracowanie powstało na podsta-
wie analizy danych z 5-letniego okresu prowadzenia
rehabilitacji kardiologicznej w Polsce w ramach pre-
wencji rentowej ZUS. Pozwala ono na wyciągnięcie
następujących wniosków:
1
Randomizacja – świadome wprowadzenie przypadkowości
przy podejmowaniu decyzji, mające na celu wyeliminowanie
ewentualnych wpływów mogących powstać z indywidualnych
predylekcji, np. przy sprawdzaniu skuteczności nowych leków.
Centrum kongresowe pod Sztokholmem.
Fot.: J. Kawwa
Koncerthuset w Sztokholmie.
Fot.: J. Kawwa

PREWENCJA I REHABILITACJA 4/2005
18
PREWENCJA I REHABILITACJA 4/2005
19
dokumenty
w sprawie przestrzegania przepisów
dotyczących zatrudniania pracowników
(z uwzględnieniem pracy „na czarno”)
z dnia 29 września 2005 r.
r
Na przestrzeni ostatnich 5 lat zdecydowanie
częściej kierowani są na rehabilitację kardiologiczną
chorzy z rozpoznaniem przebytego zawału serca
i towarzyszącym nadciśnieniem tętniczym jako
schorzeniem współistniejącym .
r
Dobór pacjentów – kierowanych na rehabilita-
cję przez lekarzy orzeczników – jest wyraźnie bardziej
selektywny, co prawdopodobnie wynika z większego
doświadczenia i profesjonalizmu kadry oraz coraz
lepszej bazy diagnostyczno-terapeutycznej.
r
Struktura zawodowa osób skierowanych na
rehabilitację kardiologiczną – w ramach prewencji
rentowej ZUS – w ciągu analizowanych 5 latach właś-
ciwie nie zmieniła się.
r
Od 2002 roku wzrasta odsetek osób podda-
nych rehabilitacji kardiologicznej – w ramach pre-
wencji rentowej ZUS – uznanych za zdolne do pracy
zarobkowej.
Wystąpienie reprezentantki ZUS spotkało się
z zainteresowaniem epidemiologów i lekarzy – zaj-
mujących się prewencją oraz rehabilitacją kardiolo-
giczną po zawale i po operacjach serca – z Czech,
Słowacji, Szwecji i Niemiec.
O
bradom sztokholmskiego kongresu towarzy-
szyły wystawy firm farmaceutycznych i produ-
centów sprzętu medycznego.
Jego organizatorzy zadbali też o strawę ducho-
wą dla uczestników spotkania, organizując cieka-
we imprezy kulturalne, jak chociażby koncert mu-
zyki klasycznej w sali słynnego na cały świat Kon-
certhuset, gdzie dorocznie wręczane są nagrody
Nobla. Na program koncertu – w perfekcyjnym
wykonaniu The Stockholm Sinfonietta, pod dy-
rekcją Ola Kalrlssona, z sopranistką Susanną An-
dersson – złożyły się utwory Feliksa Mendelssoh-
na, Jeana Sibeliusa, Piotra Czajkowskiego, Gioac-
chino Rossiniego, Wolfganga Amadeusa Mozarta
oraz Hugo Alfvén’a.
Jadwiga Kawwa
Departament Prewencji i Rehabilitacji
Rada Ochrony Pracy na posiedzeniu w dniu
27 lipca 2005 r., po rozpatrzeniu przedłożonej przez
Głównego Inspektora Pracy informacji dotyczącej
kontroli Państwowej Inspekcji Pracy w zakresie
przestrzegania przepisów dotyczących zatrudniania
pracowników, przedstawia następującą opinię.
Rada pozytywnie ocenia działania Państwowej
Inspekcji Pracy skierowane na eliminowanie zatrud-
niania niezgodnego z jego prawnym charakterem,
w tym tzw. zjawiska pracy na czarno.
Jest to szczególnie ważne w aktualnej sytuacji na
rynku pracy, w której wysoki wskaźnik bezrobocia
i wynikające z tego trudności w znalezieniu pracy
sprzyjają nielegalnemu zatrudnieniu, gdyż pracownicy
w obawie przed utratą z trudem zdobytego miejsca
pracy akceptują proponowane przez pracodawcę wa-
runki jej wykonywania, często niezgodne z prawem.
Rada zaleca dalsze konsekwentne stosowa-
nie, wobec pracodawców uchylających się od
potwierdzania na piśmie warunków umów o pra-
cę, czy zmuszających do zawierania umów cy-
wilnoprawnych w celu obejścia przepisów prawa
pracy, dostępnych inspektorom pracy środków
prawnych, celem wyegzekwowania przestrzega-
nia prawa.
Istotną rolę w walce z nieprawidłowościami
w tym zakresie Rada Ochrony Pracy przypisu-
je także poradnictwu prawnemu. Wpływa ono
znacząco na wzrost świadomości prawnej pra-
cowników i w konsekwencji na brak ich zgody na
zatrudnianie wbrew obowiązującym przepisom,
natomiast pracodawcom, chcącym postępować
zgodnie z literą prawa, wskazuje właściwą drogę
do jego przestrzegania.
Stanowisko
Rady Ochrony Pracy
PREWENCJA I REHABILITACJA 4/2005
20
PREWENCJA I REHABILITACJA 4/2005
21
uzdrowiska
W Ustroniu…
Rada Ochrony Pracy na posiedzeniu w dniu
27 lipca 2005 r., po rozpatrzeniu przedłożonej przez
Głównego Inspektora Pracy informacji dotyczącej
kontroli Państwowej Inspekcji Pracy przy korzysta-
niu ze świadczeń wykonywanych przez wolontariu-
szy, przedstawia następującą opinię.
Na pozytywną ocenę Rady Ochrony Pracy
zasługują działania rozpoznawcze Państwowej In-
spekcji Pracy zmierzające do ustalenia warunków
korzystania ze świadczeń wykonywanych przez
wolontariuszy.
Rada zwraca uwagę na brak regulacji w zakresie
formy potwierdzania obowiązku informowania wo-
lontariuszy o ryzyku dla zdrowia przez korzystają-
cych ze świadczeń. W praktyce sprawia to trudność
w ustaleniu, czy obowiązek ten jest realizowany,
a w konsekwencji – czy wolontariusze posiadają
dostateczną wiedzę o niebezpieczeństwach zwią-
zanych z wykonywanymi przez nich świadczeniami.
Brak takiej wiedzy może prowadzić do zwiększenia
potencjalnych zagrożeń zdrowia lub życia.
Zdaniem Rady konieczne jest monitorowanie
funkcjonowania tej instytucji oraz współpraca z pod-
miotami uprawnionymi do korzystania ze świadczeń
wolontariuszy celem uświadomienia ciążących na
nich obowiązków, wynikających z ustawy z dnia
24 kwietnia 2003 r. o działalności pożytku publiczne-
go i o wolontariacie (Dz.U. nr 96, poz. 873 ze zm.).
dokumenty
w sprawie bezpieczeństwa
wykonywanych świadczeń przez wolontariuszy
z dnia 29 września 2005 r.
U
stroń jest położony w Beskidzie Śląskim,
w dolinie rzeki Wisły, u stóp gór Czantoria
(995 m n.p.m.) i Równica (884 m n.p.m.).
Status uzdrowiska otrzymał w 1882 r., a prawa
miejskie – w 1956 r. Jest uzdrowiskiem typu pod-
górskiego, o klimacie umiarkowanym, korzystnie
oddziaływującym na organizm.
Pierwsza udokumentowana wzmianka o Ustro-
niu, znajdująca się w aktach archidiakonatu opol-
skiego, pochodzi z 1305 r. W 1754 r. odnotowano
pierwszą informację o pobycie kuracjuszy w tej
miejscowości.
Początkowo Ustroń należał do piastowskich
książąt cieszyńskich, później stał się własnością
szlachecką, a w XVII wieku przeszedł w posiadanie
rodu Habsburgów. W 1772 r., po odkryciu złóż rudy
żelaza, na jego terenie powstała huta żelaza, kuźnia
i walcowania.
Na początku XIX wieku stosowano tu w leczeniu
schorzeń reumatycznych kąpiele żużlowe, przyno-
szące efekty medyczne. Odkryte źródła mineralne
oraz złoża borowiny stały się podwaliną do budowy
– pierwszego na Śląsku Cieszyńskim – zakładu bal-
neologicznego.
O
becnie w Ustroniu leczy się choroby reumatycz-
ne, dróg oddechowych i układu krążenia. Warun-
ki klimatyczne, położenie uzdrowiska, baza leczniczo-
W publikacji z cyklu „Uzdrowiska” – w którym prezentujemy miejscowości uzdrowiskowe i znajdujące
się w nich ośrodki rehabilitacyjne, z którymi ZUS współpracuje realizując program rehabilitacji leczni-
czej w ramach prewencji rentowej – dziś przedstawiamy Ustroń.
Stanowisko
Rady Ochrony Pracy

PREWENCJA I REHABILITACJA 4/2005
20
PREWENCJA I REHABILITACJA 4/2005
21
-hotelowa stwarzają kuracjuszom i turystom możli-
wość leczenia, rehabilitacji, wypoczynku oraz pozna-
nia ciekawych szlaków turystycznych i zabytków.
Aktualnie uzdrowisko posiada ponad 2000 łóżek,
w obiektach sanatoryjnych i szpitalach sanatoryjnych.
Największym dysponentem łóżek sanatoryjnych jest
Przedsiębiorstwo Uzdrowiskowe „Ustroń” S.A., do
którego należy nowoczesny Zakład Przyrodolecz-
niczy. Zakład ten oferuje pełen zakres zabiegów na
bazie własnych tworzyw leczniczych (są to m.in. so-
lanki chlorkowo-jodkowo-bromkowe oraz borowiny
z własnych złóż). Dziennie wykonywanych jest w nim
ponad 5000 zabiegów.
Na szczególną uwagę zasługują w Ustroniu
sanatoria położone malowniczo na zboczu góry,
tzw. piramidy – m.in. sanatoria „Malwa”, „Złocień”,
„Róża”. W ostatnim z nich, czyli w sanatorium „Róża”,
Zakład Ubezpieczeń Społecznych prowadzi od sze-
regu lat rehabilitację leczniczą – w ramach prewencji
rentowej – schorzeń narządu ruchu. Obecnie Zakład
dysponuje 100 miejscami w turnusie. W nowocześnie
wyposażonej części przyrodoleczniczej wykonuje się
zabiegi wodolecznicze (w tym kąpiele perełkowe), za-
biegi światłolecznicze, elektrolecznicze, ultradźwięki,
laseroterapię, magnoterapię, masaże i kinezyterapię.
Wszystkie te zabiegi wykonywane są pod opieką
wysoko wykwalifikowanej kadry medycznej. Pacjenci
mają też do dyspozycji gustownie urządzone pokoje,
z pełnym węzłem sanitarnym.
Gośćmi sanatorium „Róża” są zarówno kuracju-
sze, przyjeżdżający tu na rehabilitację leczniczą, jak
i osoby mający ochotę na połączenie aktywnego
wypoczynku z profilaktyką oraz regeneracją orga-
nizmu. Tym drugim czynny wypoczynek w zimie
umożliwiają świetnie przygotowane trasy narciar-
skie, wyciągi narciarskie oraz kolejka linowa na górę
Czantoria (czynna również latem). Przez 17 minut
podróży kolejką można podziwiać piękne widoki
– panoramę doliny Wisły, Podgórza i Beskidu Ślą-
skiego. Przy górnej stacji kolejki wybudowany został
letni tor saneczkowy.
Ćwiczenia rehabilitacyjne w sali gimnastycznej sanatorium „Róża”.
Fot.: A. Serafińska
Okolice Ustronia.
Fot.: A. Serafińska
Sanatorium uzdrowiskowe „Róża” w Ustroniu.
Fot.: A. Serafińska

PREWENCJA I REHABILITACJA 4/2005
22
PREWENCJA I REHABILITACJA 4/2005
23
Wydarzenia, opinie – 2005
Trasy narciarskie w okolicach Ustronia.
Fot.: A. Serafińska
r
6-8 października w Krakowie odbył się I Środ-
kowoeuropejski Kongres Osteoporozy i Osteoartro-
zy, połączony z XIII Zjazdem Polskiego Towarzystwa
Osteoartrologii i Polskiej Fundacji Osteoporozy.
Kongres został zorganizowany przez Polskie
Towarzystwo Osteoartrologii, Polską Fundację
Osteoporozy, Wielodyscyplinarne Forum Osteopo-
rotyczne oraz Zakład Chorób Kości i Stawów Col-
legium Medicum Uniwersytetu Jagiellońskiego, pod
auspicjami Międzynarodowej Fundacji Osteoporozy
i Dekady Kości i Stawów 2000-2010.
Patronat honorowy nad kongresem objął pre-
zydent Rzeczypospolitej Polskiej Aleksander Kwa-
śniewski.
W obradach uczestniczyli przedstawiciele insty-
tutów, klinik i oddziałów ortopedycznych i rehabilita-
cyjnych z terenu całej Polski, a także goście z Belgii,
Czech, Holandii, Kanady, Libanu, Niemiec, Portu-
galii, Stanów Zjednoczonych, Szwajcarii, Ukrainy
i Wielkiej Brytanii.
Zakład Ubezpieczeń Społecznych reprezento-
wali dr n. med. Hanna Więcławek-Wassermann oraz
dr Krzysztof Rybak – pracownicy Departamentu Pre-
wencji i Rehabilitacji.
Tematyką przewodnią kongresu była osteoporo-
za, ale, niezależnie od tego tematu, zaprezentowano
także dorobek naukowy oraz doświadczenia doty-
czące diagnostyki i leczenia innych schorzeń narzą-
du ruchu. Program naukowy objął 51 wykładów oraz
73 tzw. sesje plakatowe. Tradycyjne formy prezenta-
cji zostały wzbogacone o „Spotkania z ekspertem”
oraz „Dyskusję okrągłego stołu”.
Uroczystego otwarcia kongresu dokonali: prze-
wodniczący Komitetu Organizacyjnego dr hab. med.
Edward Czerwiński, prezes Polskiej Fundacji Oste-
oporozy prof. dr hab. med. Janusz Badurski, prze-
wodniczący Wielodyscyplinarnego Forum Osteopo-
rotycznego prof. dr hab. med. Roman Lorenc oraz
prezes Międzynarodowej Fundacji Osteoporozy
prof. Peter Burckhardt.
Wykład inauguracyjny, pt. „Nowe wyzwania w le-
czeniu osteoporozy”, wygłosił prof. John Kanis.
Obrady były poświęcone m.in. następującym
zagadnieniom:
q
Standardy rozpoznawania oste-
Osobom dbającym o zdrowie i lubiącym piesze
wędrówki czynny i bezpieczny wypoczynek umoż-
liwia wiele, doskonale oznakowanych szlaków tury-
stycznych.
U
stroń posiada też szereg zabytków. W centrum
miasta, przy rynku, od strony północnej, zlokali-
zowane są drewniane zabudowania, stanowiące Mu-
zeum Etnograficzne „Stara Zagroda”. Obiekty sta-
nowią rekonstrukcję pierwotnych budynków miesz-
kalnych, o konstrukcji zrębowej, pochodzących
z 1768 r. Wewnątrz domów i na podwórzu znajdują
się bogate zbiory etnograficzne.
Zabytki Ustronia to również kościoły. Niewąt-
pliwie najstarszym i najbardziej unikalnym z nich
jest kościół pod wezwaniem św. Anny, wzniesiony
w 1769 r. Do innych ważnych obiektów należą
kościół katolicki pw. św. Klemensa oraz kościół
ewangelicki pw. apostoła Jakuba Starszego, wybu-
dowany w 1835 r., który jest największym obiektem
sakralnym w Ustroniu.
Malownicze położenie Ustronia, zabytki, ciepły
klimat, własne złoża mineralne, dobra baza zabie-
gowo-lecznicza złożyły się na warunki sprzyjające
rozwojowi uzdrowiska. Powstała tutaj baza leczni-
czo-rehabilitacyjno-hotelowa na europejskim po-
ziomie.
Na zakończenie warto dodać, że Ustroń jest
obecnie niezwykle atrakcyjnym kurortem. Z jego
usług korzystają nie tylko pacjenci krajowi, ale
również z innych państw Europy i Stanów Zjedno-
czonych Ameryki. Kto raz skorzystał z oferty tego
uzdrowiska, chętnie pojawia się w nim ponownie.
Anna Serafińska
Departament Prewencji i Rehabilitacji

PREWENCJA I REHABILITACJA 4/2005
22
PREWENCJA I REHABILITACJA 4/2005
23
oporozy
q
Zapobieganie upadkom – zapobieganie
złamaniom
q
Jakość kości a złamania osteopo-
rotyczne
q
Leki antyresorpcyjne: teraźniejszość
i przyszłość
q
Skutki złamań osteoporotycz-
nych
q
Menopauza a zdrowie kobiety: nie tylko
osteoporoza
q
Systematyczność i bezpieczeństwo
stosowania leków w osteoporozie
q
Współczesne
leczenie choroby zwyrodnieniowej stawów
q
Pro-
blemy diagnostyczne w osteoporozie
q
Próg
i jakość interwencji leczniczej w osteoporozie
q
Dy-
lematy hormonalnej terapii zastępczej
q
Standardy
leczenia choroby zwyrodnieniowej.
Obradom towarzyszyła prezentacja firm produ-
kujących sprzęt rehabilitacyjny i zajmujących się
jego dystrybucją oraz firm farmaceutycznych.
r
13-14 października w Berlinie odbyło się mię-
dzynarodowe spotkanie przedstawicieli instytucji
i zakładów współpracujących ze sobą w ramach
programu Sieć dla zdrowia.
Konferencja została zorganizowana przez dwie
niemieckie instytucje – Bertelsmann Stiftung i BKK
Bundesverband – głównych sponsorów spotkania.
Obie te instytucje stworzyły sieć promującą współ-
pracę państw z rejonów Europy, Afryki i Ameryki
Północnej, bazującą na partnerstwie i promocji
zdrowia w miejscu pracy. Zadaniem uczestników
sieci jest uczenie się i korzystanie z praktyki innych
przedsiębiorstw, a także pomaganie innym w zdo-
bywaniu własnych doświadczeń. Priorytetem sieci
jest prewencja i promocja zdrowia.
W obradach uczestniczyli przedstawiciele in-
stytucji i zakładów pracy z Austrii, Belgii, Czech,
Finlandii, Francji, Grecji, Holandii, Liechtensteinu,
Luksemburga, Nepalu, Niemiec, Norwegii, Polski,
Portugalii, Stanów Zjednoczonych Ameryki, Szwaj-
carii, Szwecji, Węgier, Wielkiej Brytanii i Włoch.
Zakład Ubezpieczeń Społecznych reprezentowa-
ła dr n. med. Hanna Więcławek-Wassermann – pra-
cownik Departamentu Prewencji i Rehabilitacji.
Konferencję otworzyła prof. Rita Sussmuth – pre-
zydent Sieci dla zdrowia. W swoim wystąpieniu pod-
kreśliła, że sieć w ciągu pięciu lat swego istnienia
starała się doprowadzić do współpracy wielu krajów
i osiągnąć wspólny program walki o aktywne, zdro-
we i długie życie. Spotkania odbywały się w całej
Europie i miały na celu ustalenie najważniejszych
czynników zagrażających zdrowiu i życiu ludzi
w wieku produkcyjnym.
W trakcie konferencji poruszono m.in. takie
zagadnienia, jak:
q
Zmiany demograficzne i sta-
rzenie się pracowników
q
Zdrowotna współpraca
pracodawcy i pracownika
q
Zdrowie psychiczne
a wysoka wydajność
q
Wyzwanie dla wspólnego,
kompletnego zarządzania zdrowiem
q
Zbiorowa
odpowiedzialność społeczna.
Podczas obrad poświęconych zmianom de-
mograficznym stwierdzono, że choroby psycho-
somatyczne z roku na rok dotyczą coraz większej
liczby osób. Do 2020 r. absencja spowodowana
następstwami stresu przewyższy niezdolność do
pracy wywołaną chorobą niedokrwienną serca.
W Stanach Zjednoczonych Ameryki zbadano czyn-
niki ryzyka dla zdrowia – w ciągu dekady obejmu-
jącej lata 1990-2000 – i okazało się, że 29% wszyst-
kich zagrożeń spowodowanych jest czynnikami
psychicznymi. W USA w ciągu ostatnich dziesięciu
lat depresja była przyczyną 200 mln dni absencji.
Wielokrotnie podkreślano, że czynniki psy-
chiczne – związane z intensywną pracą zawodową
i presją czasu, jakiej większość z nas ulega – mają
znaczący wpływ na dolegliwości fizyczne.
Inne czynniki ryzyka dla zdrowia to nikotynizm
i nadwaga. Przedstawiciele Austrii i Norwegii po-
dzielili się swoimi doświadczeniami związanymi
z koncepcją nagradzania. Eksperyment z gratyfiko-
waniem osób, które zdecydowały się rzucić palenie
i zredukować ciężar swojego ciała, przeprowadzono
wśród policjantów i pracowników jednego z norwe-
skich banków. Okazało się, że w grupie uczestniczą-
cej w badaniu absencja spowodowana następstwa-
mi związanymi z wyżej wymienionymi czynnikami
ryzyka spadła o około 15%.
Stwierdzono, że głównymi czynnikami szko-
dliwymi w środowisku pracy są:
q
zbyt mało ru-
chu
q
nadmierny wysiłek związany z wykonywaną
pracą
q
złe warunki socjalne
q
stres. I te właśnie
czynniki powinno się przede wszystkim usuwać.
Wiek pracownika w dzisiejszych czasach nie
powinien być problemem dla pracodawcy. Najważ-
niejsze jest natomiast nauczenie pracownika jak po-
stępować, by żyć i pracować długo. Nie technologia,
ale środowisko pracy jest najważniejsze i dlatego za
wszelką cenę trzeba eliminować z niego czynniki
szkodliwe dla zdrowia. W dzisiejszym świecie trzeba
dostrzec rangę problemu, jakim jest zdrowie w miej-
scu pracy. Tak więc profilaktyka i prewencja – po-
przez najszerzej rozumianą edukację zdrowotną –
powinny mieć priorytetowe znaczenie dla każdego
pracodawcy. Realne koszty przeznaczone na pro-
mocję i ochronę zdrowia powinny wynosić 3% war-
tości produkcji danego przedsiębiorstwa.
Dyskusja była bardzo owocna. Wszyscy uczest-
nicy kongresu zobowiązali się do przekazania zdo-
bytej wiedzy swoim pracodawcom.
r
27 października w Krakowie – w ramach kam-
panii informacyjnej Europejskiego Tygodnia Bez-
pieczeństwa i Zdrowia w Pracy „Stop hałasowi!” –
odbyło się seminarium pt. „Ochrona przed hała-
sem – przepisy i praktyka”.
Organizatorem spotkania był Centralny Instytut
Ochrony Pracy-Państwowy Instytut Badawczy.
Zakład Ubezpieczeń Społecznych reprezentowała
Anna Sójka – pracownik Departamentu Prewencji
i Rehabilitacji.
Podczas spotkania poruszono m.in. następują-
ce tematy:
q
Problem hałasu w środowisku pracy

PREWENCJA I REHABILITACJA 4/2005
24
i życia człowieka
q
Przestrzeganie przepisów bez-
pieczeństwa i higieny pracy w zakresie ochrony
przed hałasem
q
Emisja hałasu maszyn i urządzeń
– zasady oceny zgodności urządzeń używanych na
zewnątrz pomieszczeń z wymaganiami Wspólnoty
Europejskiej
q
Ochrona słuchu przed hałasem –
zasady doboru i stosowania indywidualnych ochron
słuchu
q
Zróżnicowanie składki na ubezpieczenie
wypadkowe w zależności od występujących zagro-
żeń wypadkowych i ich skutków.
Tematyka krakowskiego seminarium była związa-
na z narastającym problemem, jakim jest zagrożenie
hałasem. Miliony pracowników w Europie są codzien-
nie narażone na hałas w miejscu pracy. Najczęstszym
skutkiem ekspozycji na ten czynnik jest uszkodzenie
słuchu. Hałas może także nasilić stres i zwiększyć
ryzyko wypadku w pracy. Jak powiedział jeden z pre-
legentów, prof. Zbigniew Engel, pierwsze uregulowa-
nia dotyczące hałasu – odkryte dzięki wykopaliskom
sumeryjskim – pojawiły się około 4000 lat temu.
W 2003 r. została przyjęta dyrektywa 2003/10/WE
Parlamentu Europejskiego i Rady w sprawie mi-
nimalnych wymagań w zakresie ochrony zdrowia
i bezpieczeństwa dotyczących narażenia pracowni-
ków na ryzyko spowodowane czynnikami fizycznymi
(hałasem). Jej zalecenia mają zostać uwzględnione
przez ustawodawstwo krajowe wszystkich państw
członkowskich Wspólnoty, w tym Polski, do 15 lu-
tego 2006 r. Art. 5 ust. 1 tej dyrektywy stanowi, że
należy podjąć takie działania, aby „ryzyko wynika-
jące z narażania na hałas zostało wyeliminowane
u źródła lub zredukowane do minimum”.
r
9-10 grudnia w Warszawie odbył się III Inter-
dyscyplinarny Kongres Naukowy nt. „Zachowawcze
i paliatywne leczenie zmian zwyrodnieniowych na-
rządu ruchu”.
Patronat nad kongresem objął minister zdro-
wia, natomiast jego głównymi organizatorami byli
Fundacja Edukacji Medycznej i Promocji Zdrowia,
redakcja czasopisma „Ortopedia, Traumatologia,
Rehabilitacja” oraz Katedra i Klinika Ortopedii
i Traumatologii Narządu Ruchu Akademii Medycz-
nej w Warszawie.
Do udziału w spotkaniu organizatorzy zaprosili
m.in. ortopedów, rehabilitantów, fizjoterapeutów, le-
karzy pierwszego kontaktu (specjalistów medycyny
rodzinnej, medycyny pracy, medycyny sportowej).
W spotkaniu uczestniczyli także przedstawiciele
Zakładu Ubezpieczeń Społecznych. Podstawowym
celem kongresu było stworzenie forum do dyskusji
naukowej oraz próba wspólnego wypracowania
jednoznacznych, spójnych zaleceń postępowania
terapeutycznego, które obowiązywałyby specjalistów
ortopedii, rehabilitacji i fizjoterapii. Jak stwierdzili or-
ganizatorzy, poszukiwanie nowych metod i środków
wielokierunkowej profilaktyki, jak również skutecznego
leczenia zachowawczego i paliatywnego odraczające-
go wszczepienie sztucznego stawu, stanowi aktualnie
wyzwanie dla wielu specjalności medycznych.
Podczas kongresu omówiono m.in. następu-
jące zagadnienia:
q
Chirurgiczne postępowanie
paliatywne w zmianach zwyrodnieniowych sta-
wów
q
Epidemiologia choroby zwyrodnieniowej
stawów
q
Inwalidztwo spowodowane zmianami
zwyrodnieniowymi stawów w Polsce i jego koszty
społeczne
q
Współczesne możliwości inwazyjnego
postępowania paliatywnego w zespołach bólowych
i dysfunkcjach w przebiegu artrozy
q
Postępowa-
nie zachowawcze w zmianach zwyrodnieniowych
stawów
q
Współczesne leczenie rehabilitacyjne
zmian zwyrodnieniowych narządu ruchu.
(A.)

Wydawca:
Zakład Ubezpieczeń Społecznych, 00-701 Warszawa, ul. Czerniakowska 16
Rada Programowa:
Bogusław Barański – pracownik naukowy w Instytucie Medycyny Pracy
Anna Hintz – Główny Inspektor Pracy
Aleksandra Wiktorow – prezes Zakładu Ubezpieczeń Społecznych
Marek Sacharuk – Naczelny Lekarz Zakładu Ubezpieczeń Społecznych
Redagują:
Małgorzata Banaszewska, Robert Perzyński, Anna Sójka, Hanna Więcławek-Wassermann
przy współpracy Redakcji Wydawnictw Nieperiodycznych Gabinetu Prezesa
Adres Redakcji:
03-446 Warszawa, ul. 11 Listopada 15a, tel. 814-54-87 w. 24-71, 24-21
Projekt graficzny: Hanna Klimkowska
Redakcja techniczna, skład i druk: Biuro Poligrafii ZUS, 03-829 Warszawa, ul. Podskarbińska 25a
Nakład 1000 egz. Zamówienie nr 4011/05
PREWENCJA
i REHABILITACJA
Sanatorium „Róża” w Ustroniu – nocą.
Fot:. A. Serafińska

Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron