
Profilaktyka i zwalczanie objawów
niepożądanych działań leków
cytostatycznych.
Karolina Szara GS 48
Najczęstsze objawy
niepożądane działania
leków cytostatycznych
Nudności
i
wymioty
wrzody żołądka i dwunastnicy,
stany zapalne błon śluzowych
układu pokarmowego
Mielosupresja
Zespół
rozpadu
nowotworu
Wynaczynienie
cytostatyków
Zapalenie skóry
wywołane przez leki
hamujące EGFR
niepłodność
Wypadanie
włosów
Hepato-, nefro-,
kardio-,
neurotoksyczność
Działanie
teratogenne
Ból
nowotworowy

Nudności i Wymioty
• Występują z różnym nasileniem u 70-80% chorych.
• W zależności od czasu wystąpienia po zakończeniu napromieniania lub podaniu
cytostatyków wyróżnia się
NiW typu wczesnego
(do 24h) i
typu późnego
(po
24h).
• Najsilniejsze działanie emetogenne wykazują:
• Silne działanie emetogenne wykazuje również napromienianie całego ciała.
cisplatyna
(w dawce
≥50mg/𝑚
2
)
cyklofosfamid
(>1500mg/𝑚
2
)
dakarbazyna
karmustyna
(>250 mg/𝑚
2
),
chlormetyna
streptozocyna

Nudności i Wymioty
• Całkowite wyeliminowanie wymiotów typu wczesnego
jest możliwe u 80% pacjentów, a wymiotów typu
późnego u 40-50% chorych. Nudności można
skutecznie kontrolować u >50% chorych.

Nudności i Wymioty
• Przede wszystkim zastosuj profilaktykę NiW przed rozpoczęciem chemio-
lub radioterapii
• Przeciwdziałanie NiW typu późnego polega głównie na optymalnej kontroli
NiW typu wczesnego
• Wybór leków p/wymiotnych zależy od emetogennego potencjału
stosowanej chemio- i radioterapii oraz możliwych działań niepożądanych
leków p/wymiotnych
• w przypadku leczenia skojarzonego postępowanie uzależnij od najbardziej
emetogennego składnika terapii
• Leki p/wymiotne stosuj w najmniejszych skutecznych dawkach
• W celu optymalizacji efektu wskazane jest kojarzenie kilku leków
p/wymiotnych podawanych p.o.

NiW typu wczesnego
Najskuteczniejsze jest połączenie antagonisty
receptora 5-H𝑇
3
z GKS.

NiW typu wczesnego
1. Antagoniści receptora 5-H𝑇
3
• Ondansetron- 8 mg p.o. lub 0,15 mg/kg i.v.
• Tropisetron- 5 mg p.o. lub i.v.
Działania niepożądane: ból głowy, zaparcie, biegunka, uderzenia
gorąca, reakcje alergiczne.
1h przed
podaniem
cytostatyku

NiW typu wczesnego
2. GKS
• deksametazon 8-20 mg i.v.
• metyloprednizolon 40-125 mg i.v.
3. Antagoniści receptora neurokininowego (NK1) substancji P
(receptory te znajdują się w mózgu i ppok):
• aprepitant 80-125 mg p.o.
przed podaniem
cytostatyku
NiW typu wczesnego
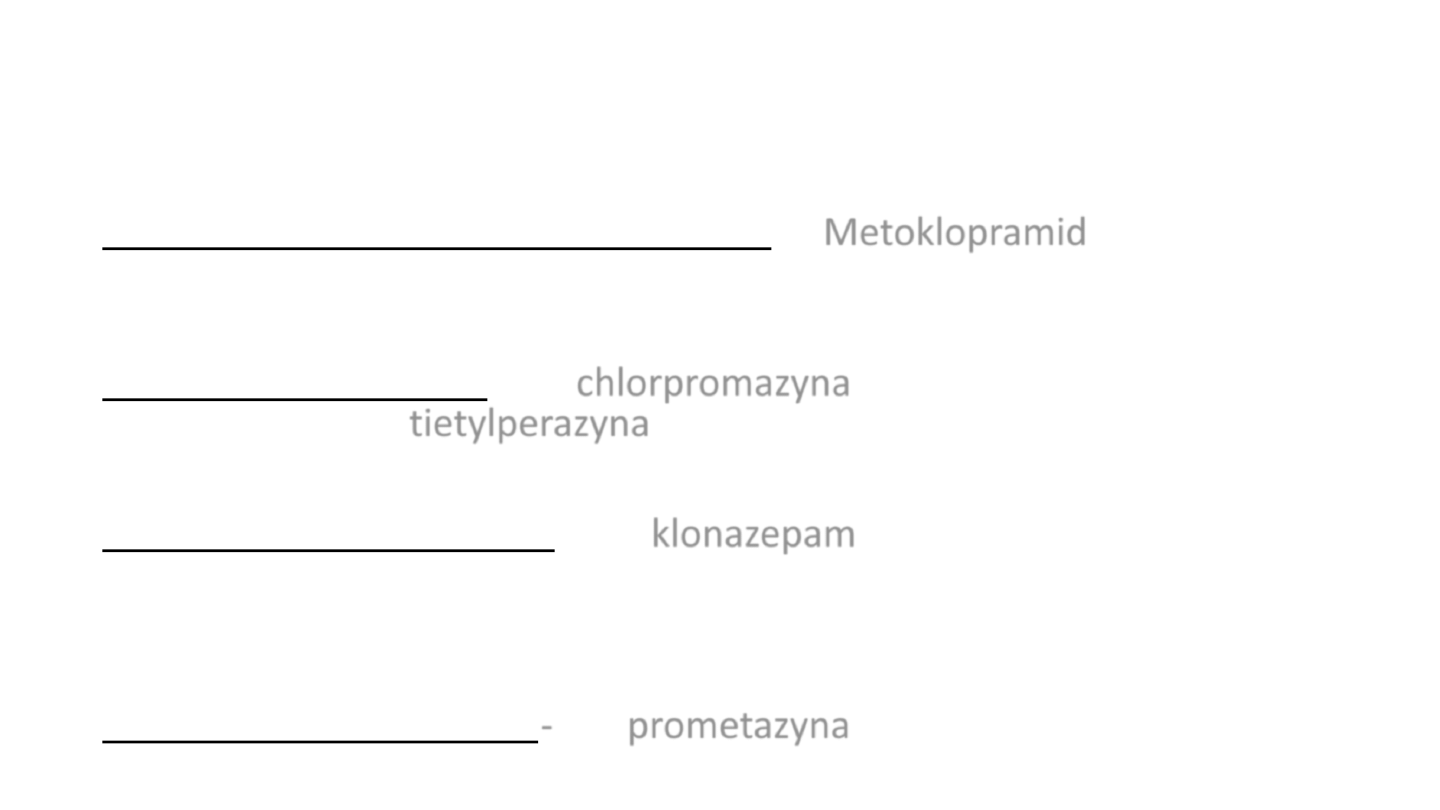
4. Leki uzupełniające.
• Antagoniści receptora dopaminowego- gł. Metoklopramid 2-3 mg/kg i.v.
lub 20 mg p.o. przed podaniem cytostatyku i 2h po podaniu
• Pochodne fenotiazyny - np. chlorpromazyna 12,5- 50 mg i.v. lub 10-25 mg
p.o. co 6-8 h albo tietylperazyna 6,5 mg p.o. lub p.r. co 4-6 h
• Pochodne benzodiazepiny – np. klonazepam 0,5-2 mg i.v. co 4-6 h w dniu
podania cytostatyku lub 0,5-1 mg p.o. wieczorem i rano przed podaniem
cytostatyku
• Leki przeciwhistaminowe - np. prometazyna 0,25-0,5 mg/kg p.o. 4-6 razy
dziennie.

NiW typu późnego
• Najważniejszejest zapobieganie, które polega na optymalnej kontroli
NiW typu wczesnego.
• Leki z grupy antagonistów 5-HT3 są znacznie mniej skuteczne niż w
NiW typu wczesnego
i nie powinny być stosowane w kolejnych
dobach po zastosowaniu chemioterapii.

NiW typu późnego
Proponowane leczenie
:
• metokiopramid 5mg/kg p.o. co 6h (początek 2 doba, czas trwania-3
doby od zakończenia chemioterapii) + deksametazon 8 mg p.o. lub i.v.
co 12 h (2. i 3. doba) i 4 mg p.o. lub co 12 h (4. i 5. doba).
• W przypadku chemioterapii o dużym potencjale emetogennym
stosuje się aprepitant w 1-3 dobie.

NiW występujące pomimo właściwych działań
zapobiegawczych
• Zaleca się ponowne przeprowadzenie starannej oceny ryzyka
wystąpienia wymiotów u chorego.
• Jeśli zastosowano najlepszy w danej sytuacji klinicznej schemat
postępowania przeciwwymiotnego,
trzeba rozważyć dodanie
lorazepamu lub alprazolamu
. Można też zastąpić metoklopramid
(podawany i.v. w dużej dawce) antagonistą receptora 5-HT3 lub dodać
antagonistę receptora dopaminowego.
Mielosupresja
W wyniku supresji szpiku dochodzi do
neutropenii (najczęstściej),
małopłytkowości i niedokrwistości.
• postać nieciężka
• liczba neutrofilów < 1500 komórek w 1μl krwi
• liczba płytek krwi < 50 000 komórek w 1μl krwi
• liczba retikulocytów < 60 000 komórek w 1μl krwi
• postać ciężka
• liczba neutrofilów < 500 komórek w 1μl krwi
• liczba płytek krwi < 20 000 komórek w 1μl krwi
• liczba retikulocytów < 20 000 komórek w 1μl krwi
• postać bardzo ciężka
• liczba neutrofilów < 200 komórek w 1μl krwi
• liczba płytek krwi < 20 000 komórek w 1μl krwi
• liczba retikulocytów < 10 000 komórek w 1μl krwi

Mielosupresja- zalecenia ogólne:
1) chorych z ciężką niedokrwistością aplastyczną niezwłocznie kieruj
do ośrodka hematologicznego
2)
przetaczaj KKCz i KKP tylko w razie konieczności
3)
rozważ wskazania do profilaktycznego stosowania leku
przeciwbakteryjnego i przeciwgrzybiczego
(zwykle konieczne w przypadku
neutropenii <200/µl)
oraz G-CSF i GM-CSF
(w ciężkich zakażeniach, zwłaszcza
patogenami opornymi na antybiotyki i leki przeciwgrzybicze)
-> aby zapobiec
ciężkim zakażeniom (gorączka neutropeniczna!)
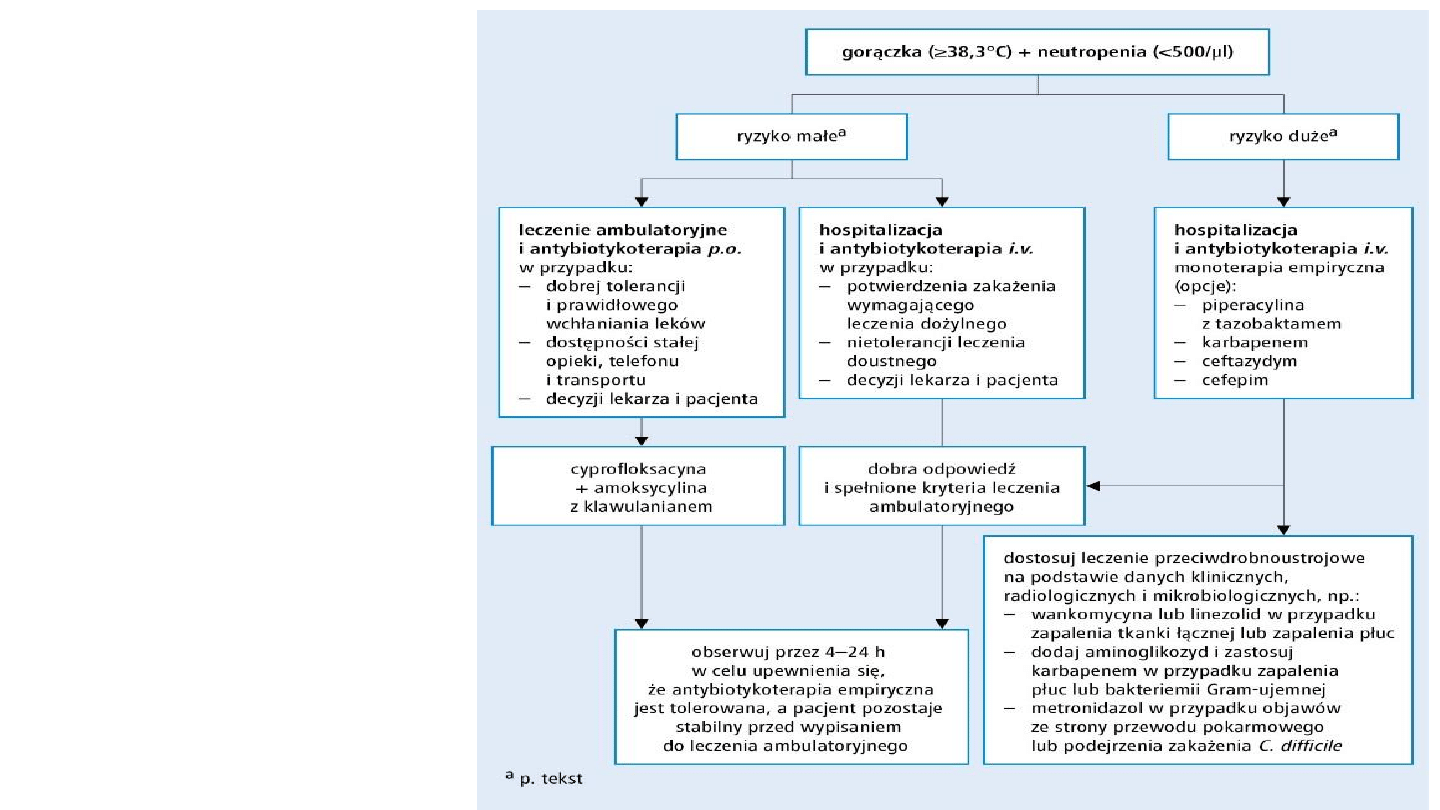
Gorączka
neutropeniczna
Definicja :
1) temperatura w jamie ustnej
≥38,3°C w pojedynczym pomiarze
lub ≥38°C utrzymująca się przez ≥1
h oraz
2) liczba neutrofilów <500/µl lub
przewidywany spadek do <500/µl
w ciągu 48 h.

Wynaczynienie cytostatyków
• W wyniku
przedostania się cytostatyku do przestrzeni
okołonaczyniowej lub bezpośredniego nacieczenia tkanek
,
może dojść do miejscowego staniu zapalnego, owrzodzenia i
martwicy.
• Ostre objawy wynaczynienia
pojawiają zwykle w ciągu kilku
godzin. Należą do nich: silny ból, zaczerwienienie, wzrost
ciepłoty skóry, obrzęk.

Wynaczynienie cytostatyków-Zalecenia ogólne
1.
Wstrzymaj podawanie leku
i pozostaw kaniulę w naczyniu.
2. Ustal i odnotuj nazwę wynaczynionego leku.
3. W celu zmniejszenia ilości/stężenia wynaczynionego leku w tkance
zaaspiruj
go z miejsca wkłucia strzykawką (1–5 ml);
nie używaj większej strzykawki!). Nie
uciskaj obszaru objętego wynaczynieniem.
4. Oznacz długopisem lub pisakiem obszar objęty wynaczynieniem.
5.
Zastosuj swoiste antidotum
, jeśli jest dostępne →niżej. Wstrzyknij je pod
małym ciśnieniem przez pozostawioną kaniulę naczyniową, następnie ją usuń.
Dodatkowo ew. ostrzyknij obszar objęty wynaczynieniem.
6. Kończyna, w której doszło do wynaczynienia, powinna pozostawać uniesiona
przez ≥48 h; po tym czasie stopniowo ją uruchamiaj.
7. Stosuj
zimne albo ciepłe okłady
8. W przypadku rozległego uszkodzenia tkanek i powstania martwicy bywa
konieczne
chirurgiczne opracowanie rany
(czasem wieloetapowe).
9. Każdy incydent wynaczynienia
dokładnie opisz w dokumentacji lekarskiej
.

Wynaczynienie cytostatyków-postępowanie swoiste
1. Antracykliny
1) zimne okłady – zaraz po wynaczynieniu i przez 24–48 h (przez 20 min 4 × dz.)
2) 99% DMSO zaraz po wynaczynieniu w maści miejscowo co 6–8 h przez 7–14 dni
3) deksrazoksan (Cardioxane) – w 1. dobie (w ciągu 5 h od wynaczynienia) i.v. 1000 mg/m2; w 2. dobie 1000 mg/m2,
w 3. – 500 mg/m2 i.v.
2. Alkaloidy barwinka
1) ciepłe okłady – bezpośrednio po wynaczynieniu (na 30–60 min), następnie na 15–20 min 4 × dz. (lub częściej) w ciągu
24–48 h
2) hialuronidaza (Hylase(i)) – 150 j. rozpuść w 1 ml 0,9% NaCl (łącznie przygotuj 1–6 ml); ~0,5–1 ml wstrzyknij przez
kaniulę, resztę w 3–5 wstrzyknięciach s.c. w obszarze wynaczynienia.
3. Taksoidy
1) ciepłe okłady – zaraz po wynaczynieniu i przez 24–48 h (przez 20 min 4 × dz.)
2) hialuronidaza – 150 j. rozpuść w 1 ml 0,9% NaCl (łącznie przygotuj 1–6 ml); ~0,5–1 ml wstrzyknij przez kaniulę, resztę
w 3–5 wstrzyknięciach s.c. w obszarze wynaczynienia.
4. Mitomicyna
: 99% DMSO w maści miejscowo.
5. Cisplatyna, chlormetyna
1) ciepłe okłady – zaraz po wynaczynieniu i przez 24–48 h (przez 20 min 4 × dz.)
2) 2 ml roztworu tiosiarczanu sodu (do 4 ml 10% tiosiarczanu sodowego dodaje się 6 ml wody do iniekcji) wstrzyknij s.c.
w obszar wynaczynienia.
6. Leki nieparzące
: suche zimne okłady.

Wynaczynienie cytostatyków- profilaktyka
1. Wybierz właściwe naczynie
2. Sprawdzaj i zabezpiecz wkłucie tak, aby można
je było łatwo obserwować
3. Właściwe podawanie cytostatyku:
bezwzględnie przestrzegaj określonych przez
producenta zasad podawania cytostatyku!
4. Monitoruj miejsca wkłucia: prowadź kartę
obserwacji wkłucia.

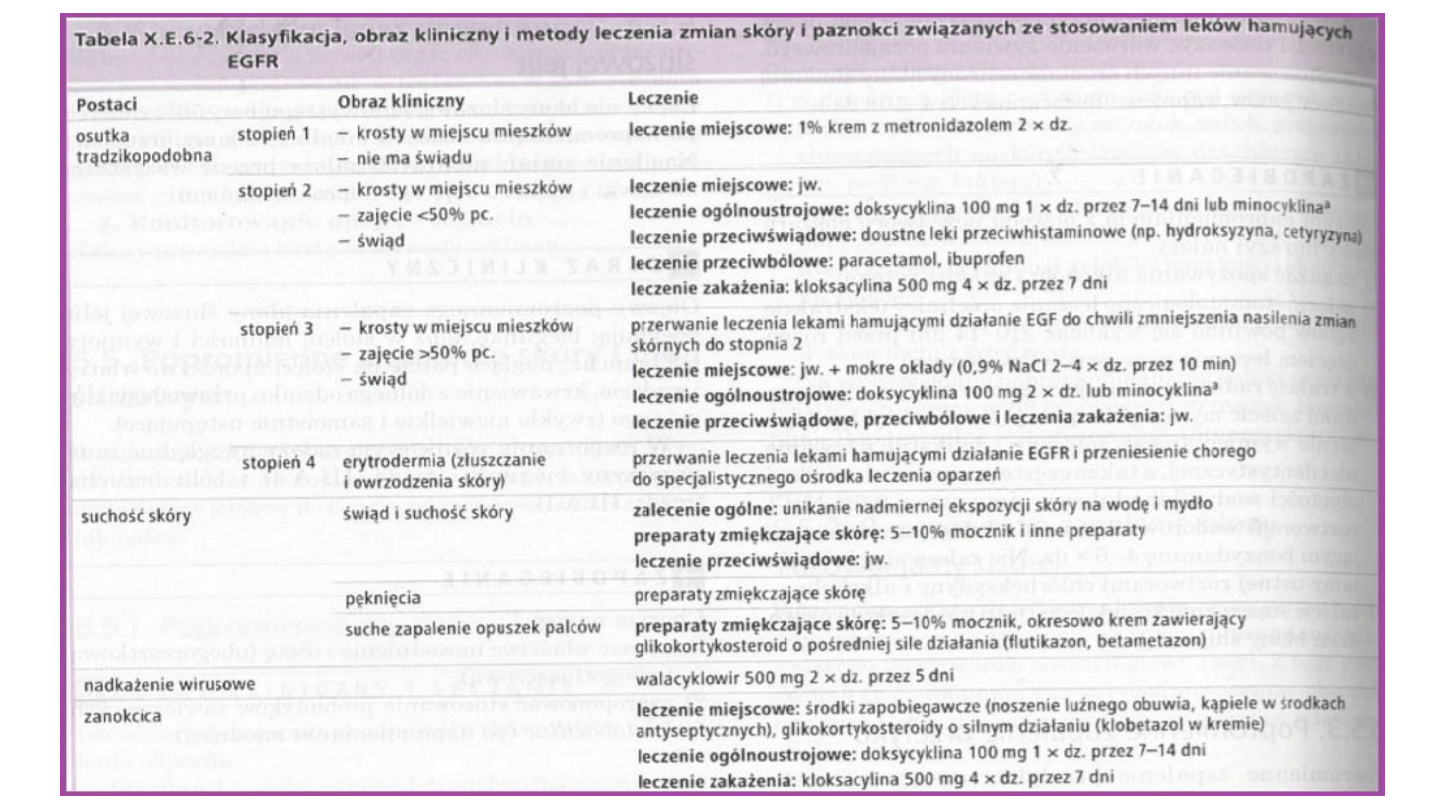
Zapalenie skóry wywołane przez leki hamujące
EGFR
• mają swoiste działania niepożądane, które znacząco pogarszają jakość
życia, a nawet mogą doprowadzić do przerwania leczenia.
• Działania te dotyczą w szczególności skóry
, bowiem niektóre jej
komórki do prawidłowego funkcjonowania wymagają przekazywania
sygnałów przez EGFR.
• Zmiany skórne pojawiają się u 45-100% chorych przyjmujących te leki.
Leki blokujące receptor dla
naskórkowego czynnika wzrostu (EGFR),
tj.
cetuksymab i panitumumab
inhibitory kinaz tyrozynowych
wchodzących w skład szlaków
sygnałowych aktywowanych przez EGFR,
tj.
gefitynib i erlotynib
Zespół rozpadu nowotworu
Zagrażający życiu
zespół zaburzeń metabolicznych wynikających z szybkiego
rozpadu komórek nowotworowych.
Postać utajoną (LTLS)
rozpoznaje się wówczas, gdy wyjściowo występują ≥2 z
następujących kryteriów:
lub jeżeli stężenia w surowicy któregoś z ww. związków ulegają zmianie o ≥25% w
okresie 3 dni przed lub do 7 dni po rozpoczęciu chemioterapii.
hiperurykemia
hiperkaliemia
hiperfosfatemia
hipokalcemia
Zespół rozpadu nowotworu
Postać jawną (CTLS)
rozpoznaje się, jeśli oprócz cech LTLS występuje ≥1
z następujących powikłań:
ostra
niewydolność
nerek
zaburzenia
czynności układu
krążenia
zaburzenia
neurologiczne
(drgawki)

Zespół rozpadu nowotworu
W rozwiniętym zespole stosuj:
• allopurynol
(maks. do 500 mg/m2), podaż płynów 4–5 l/24 h
• diuretyk pętlowy
(np. furosemid 40–80 mg i.v.), tak aby utrzymywać
diurezę >3 l/24 h.
•
Wyrównuj zaburzenia metaboliczne
: hiperkaliemię, hipokalcemię,
hiperfosfatemię. Jeśli utrzymuje się ciężka hiperurykemia (>15 mg/dl),
rozważ leczenie rasburykazą zwykle w dawce 0,2 mg/kg/d.
• W razie rozwoju ONN dostosuj podaż płynów do diurezy i
stosuj
hemodializę.

Zespół rozpadu nowotworu
• Profilaktyka:
Przez ≥2 dni przed chemioterapią należy
podawać:
allopurynol
600-900 mg/d
Przetaczać płyny
(3 l/m2/24 h 0,9% NaCl) w
celu odpowiedniego nawodnienia chorego
W nowotworach układu krwiotwórczego
z dużą masą komórek nowotworowych
rozważ
leukaferezę
.

Niepłodność
• Leki te powodują
zahamowanie dojrzewania i
zmniejszenie liczby pęcherzyków pierwotnych w jajnikach,
zahamowanie spermatogenezy oraz uszkodzenia komórek
płciowych
• Częstość występowania i stopień nasilenia zaburzeń
płodności zależy gł. od właściwości stosowanych
cytostatyków.
• Efekt gonadotoksyczny jest bardziej nasilony u chorych po
40. roku życia oraz otrzymujących większe dawki leków.

Niepłodność
• ryzyko duże
(>80%) - cyklofosfamid, busulfan, melfalan, chlorambucil,
dakarbazyna, prokarbazyna, ifosfamid, tiotepa, mechloretamina
• ryzyko umiarkowane
- doksorubicyna, cisplatyna, karboplatyna,
cytarabina
• Ryzyko małe
(20%) - metotreksat, bleomycyna, fluorouracyl,
merkaptopuryna, winkrystyna.

Niepłodność
• Przez 12 miesięcy od zakończenia chemioterapii chorzy nie powinni
planować zajścia w ciążę
• Wszystkich chorych w wieku prokreacyjnym przed planowanym
leczeniem przeciwnowotworowym należy poinformować o możliwości
przechowywania nasienia, komórek jajowych lub zarodków w celu ich
wykorzystania do zapłodnienia po zakończeniu leczenia.

Wypadanie włosów
• Pojawia się po 1-2 tygodniach od pierwszej
dawki, maksymalne nasilenie po 2-3
miesiącach leczenia
• stopień zależy od zastosowanych leków i
indywidualnie od pacjenta
• dotyczy owłosienia całego ciała
• Utracie włosów na skutek chemioterapii nie
można zapobiec, ale
ma
charakter całkowicie odwracalny
Wypadanie włosów
uszkodzenie DNA
komórek macierzy
włosa
wadliwe podziały lub
wręcz zanik podziałów
komórek macierzy
włosa
wadliwy
budulec
włosa
łamliwość,
pękanie, szybkie
wypadanie i brak
odnowy łodyg
włosa
Uśpienie cebulek
pod skórą, czyli
wyłysienie
Leki
przeciwnowotworowe

Ból nowotworowy
Stosuje się
analgetyki
-
typowe leki przeciwbólowe,
oraz
koanalgetyki
- leki
niebędące analgetykami, ale
w pewnych rodzajach bólu
wykazujące własną
aktywność p/bólową.

Przypadek kliniczny
• Do pracowni endoskopowej zgłosiła się 36-letnia kobieta w celu
wykonania badań diagnostycznych z powodu utrzymujących się od
wielu miesięcy objawów dyspeptycznych. W wywiadach chora nie
zgłaszała chorób przewlekłych ani też objawów alarmujących. Zgłosiła
natomiast nikotynizm (ok. 15 paczkolat) i wczesne zachorowanie na
raka żołądka u matki (40. rż.). W gastroskopii wykryto płasko-wyniosłą
zmianę o wymiarach ok. 20 mm × 10 mm, z centralnym
owrzodzeniem oraz drobnymi nadżerkami na powierzchni (ryc. 1A). Ze
zmiany pobrano wycinek, w którym rozpoznano utkanie nisko
zróżnicowanego raka żołądka. W badaniach dodatkowych nie
stwierdzono rozsiewu nowotworowego.

Przypadek kliniczny
• Chora została zakwalifikowana do leczenia operacyjnego.
• Mając jednak na uwadze bardziej agresywny, rozlany typ nowotworu
i młody wiek, wielospecjalistyczny zespół zadecydował
o chemioterapii okołooperacyjnej według schematu ECF (połączenie
epirubicyny (50 mg/m
2
), cisplatyny (100 mg/m
2
) i 5-fluorouracylu
(800 mg/m
2
).
• Aby zapobiec objawom niepożądanym ze strony przewodu
pokarmowego (NiW), przed podaniem cytostatyków podawano
Ondansetron- 0,15 mg/kg i.v. w połączeniu z deksametazonem 8 mg
i.v.

• Bibliografia:
• Szczeklik „Choroby wewnętrzne”
• www.mp.pl

Dziękuję za uwagę
Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron