
Wybrane zagadnienie z chirurgii
noworodka
Dr n. med. Barbara Antoniak

NEC – MARTWICZE
ZAPALENIE JELIT

HISTORIA NEC
• 1825r - Sibold opisał perforację jelita krętego
u noworodków
• 1943r - Aperty wykonał pierwszą udaną operację
perforacji jelita krętego w przebiegu NEC
• 1953r - wprowadzono nazwę NEC
• 1964r - Bardon opisał cechy kliniczne
i radiologiczne NEC
• 1978r - Bell wprowadził obowiązującą
klasyfikację
• 1980r - wyodrębniono SIP

• 0,3 - 2,4 przypadków na 1000 żywych urodzeń –
USA.
• 2-5% wszystkich noworodków leczonych w OIT
• 5-10% noworodków z VLBW
• Wcześniactwo - najważniejszy czynnik ryzyka
(średnio 30 – 32 Hbd,10% urodzonych o czasie)
• 2,5 raza częściej u dzieci matek przyjmujących
kokainę (niedokrwienie jelit)
• Śmiertelność – ogólnie 9-28%,< 1500g - 45%,
< 750g – wyższa
WYSTĘPOWANIE

PATOGENEZA NEC
•
niedokrwienie jelit.
-
stres okołoporodowy – centralizacja krążenia.
-
incydenty zakrzepowo – zatorowe – cewnikowanie
dużych naczyń.
-
wady serca, oziębienie, zagęszczenie krwi,
indometacyna.
•
kolonizacja bakteryjna.
-
bakteryjna fermentacja.
- endotoksyny i aktywacja mediatorów procesu
zapalnego.

PATOGENEZA NEC c.d.
• niedojrzałość przewodu pokarmowego
• sztuczne karmienie
– brak makrofagów, immunoglobuliny,
laktoferryny
– osmolarność pokarmu
– 10% noworodków z NEC nie jest karmionych
doustnie

Patogeneza NEC – współczesne
hipotezy - PAF
• PAF – wysoki poziom u noworodków
żywionych enteralnie, stężenie PAF (krew +
kał) koreluje z nasileniem NEC
• PAF-AH – enzym rozkładający PAF –
obecny w pokarmie kobiecym,niskie
stężenie u wcześniaków

Patogeneza NEC- inne czynniki
zapalne
• wzrost IL-6 w surowicy i stolcu
• wzrost TNF
• wyraźny wzrost w/w czynników
u noworodków z NEC w stosunku do
noworodków z sepsą
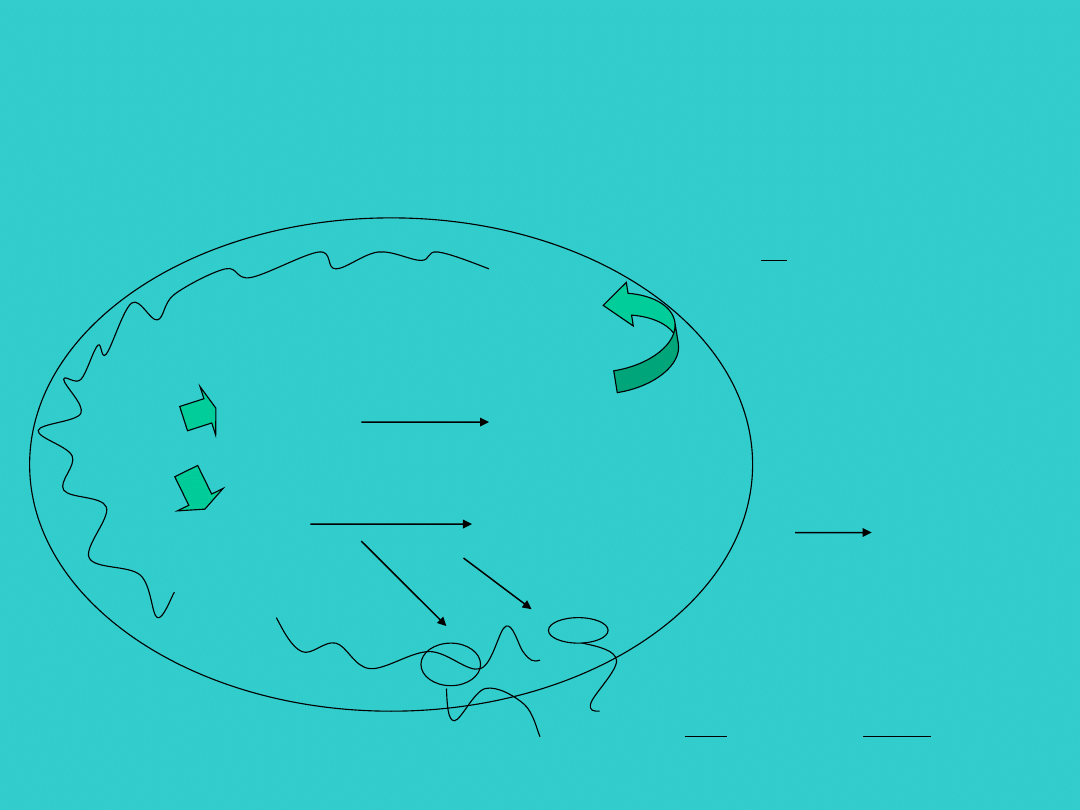
Współczesne hipotezy dotyczące patofizjologii martwiczego
zapalenia jelit
Henry CW, Moss RL, Current issues in the managment of necrotizing enterocolitis
Sem in Perin 28;3:2004 221-233
tłuszcze
pokarm
cukry
Niedojrzałe enzymy
prowadzą do
zaburzeń
wchłaniania
Zaburzenia odporności
związane z ↓IgA i ↓produkcją
limfocytów
Przerost bakterii
Zwiększona produkcja
gazów przez bakterie
Zwiększone
ciśnienie
śródbłonkowe
zaburzenia mototryki jelit
PAF
LPS
Zwiększona
przepuszczalność
błony śluzowej
nasilona
odpowiedź
immunologiczna
zaburzenia
kurczliwości
naczyń
iNOS, uszkodzenie nabłonka
↑IL-12, ↑IL-18, TNF
Nasilona translokacja bakterii
Kwasy tłuszczowe prowadzą
do bez pośredniego
uszkodzenia błony śluzowej

PATOMORFOLOGIA
• zmiany zlokalizowane głównie w końcowym
odcinku jelita cienkiego i okrężnicy (obwodowe
gałęzie tętnicy krezkowej górnej).
• zmiany obejmują ograniczony fragment jelita lub
występują odcinkami.
• ściana jelit cienka, krucha, podatna na perforację.
• miejsce perforacji – granica niezmienionego
i martwiczego jelita.
• pęcherzyki gazu w ścianie jelit.
• Mikroskopowo – niedokrwienna martwica
śluzówki, wylewy krwawe w błonie podśluzowej,
martwica pełnościenna, cechy stanu zapalnego

PRZEBIEG KLINICZNY NEC
U NOWORODKÓW DONOSZONYCH
I WCZEŚNIAKÓW
Gwałtowny
Podstępny
Noworodek donoszony lub
wcześniak
Wcześniak / niska masa urodzeniowa
Nagłe pogorszenie stanu ogólnego
Rozwój choroby przez 1 –2 dni
Niewydolność oddechowa
Nietolerancja karmienia
Wstrząs
Zmiana charakteru stolców
Znaczne wzdęcie brzucha
Okresowe wzdęcie brzucha
Krwiste stolce
Krew utajona w stolcu
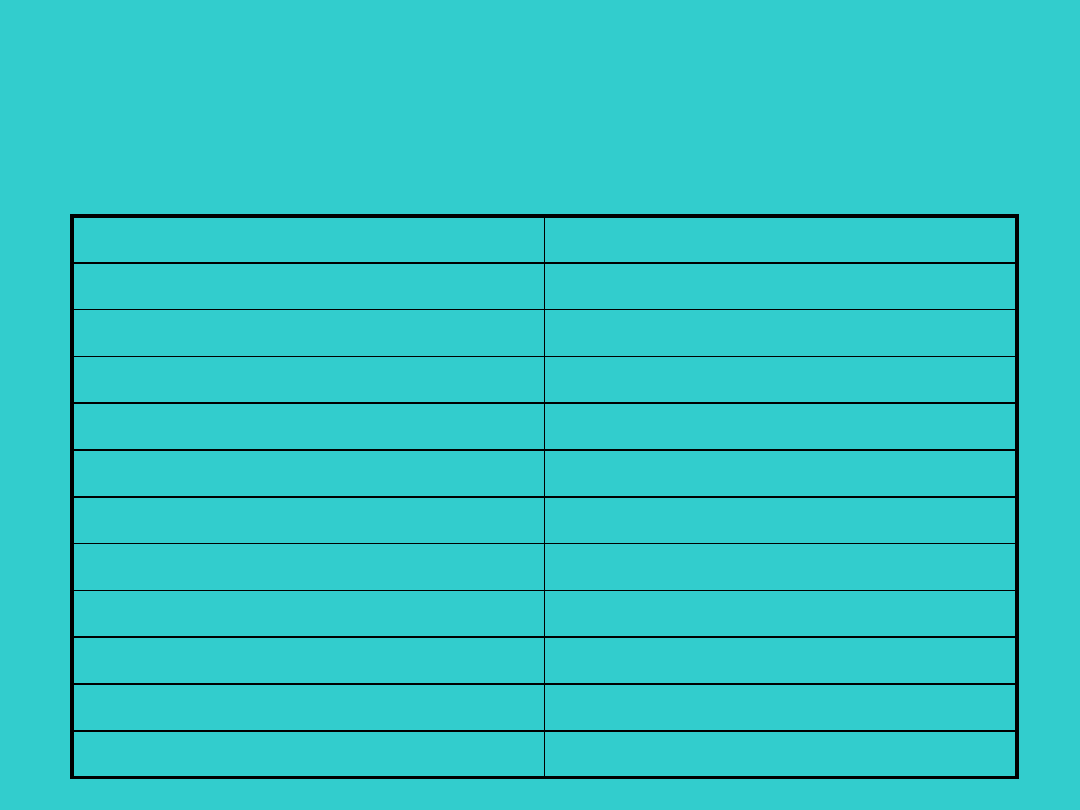
OBJAWY KLINICZNE NEC
Przewód pokarmowy
Ogólne
Wzdęcie brzucha
Apatia
Bolesność uciskowa brzucha
Zaburzenia oddychania
Niechęć do jedzenia
Niestabilność temperatury
Zaleganie w żołądku
Kwasica metaboliczna, oddechowa
Wymioty
Wahania glikemii
Krew utajona w stolcu
Bradykardia
Krwawienie z odbytu
Niewydolność krążenia
Luźne stolce
Spadek liczby płytek
Opór w jamie brzusznej
Wykrzepianie wewnątrznaczyniowe
Zaczerwienienie powłok brzucha
Dodatnie posiewy krwi
Niedrożność
Wstrząs

KLINICZNE
ZAAWANSOWANIE NEC
WG. BELL’A
Stadium I A = podejrzenie NEC
- Stres okołoporodowy w wywiadzie
- Apatia, wahania temperatury ciała
- Bradykardia, bezdechy
- Niechęć do ssania, zalegania, wymioty, wzdęcia
brzucha, krew utajona w stolcu
- W rtg dyskretne objawy niedrożności
p. pokarmowego
Postępowanie zachowawcze – TPN,
antybiotykoterapia

KLASYFIKACJA NEC c.d.
Stadium IIA
- j.w. oraz pogorszenie stanu dziecka, narastające
wzdęcie brzucha, krwawienie
- w rtg narastanie cech niedrożności, „pętla
wartownicza”, pneumatosis intestinalis
Stadium II B
- j.w. oraz w rtg powietrze w układzie żyły wrotnej,
wodobrzusze
Postępowanie zachowawcze / chirurgiczne

KLASYFIKACJA NEC c.d.
Stadium III A
- j.w., dalsze pogorszenie stanu dziecka
- spadki RR, kwasica metaboliczna, DIC,
objawy zapalenia otrzewnej i sepsy
Stadium IIIB
- j.w., w rtg pneumoperitoneum
Leczenie – TPN, antybiotyk, płyny
i.v. 200ml/kg/dobę, zabieg operacyjny

OBJAWY RADIOLOGICZNE
• zdjęcie w pozycji leżącej (AP) i zdjęcie
boczne poziomym promieniem.
• rozdęcie pętli jelitowych, pogrubienie ścian
jelit, pneumatoza jelitowa, gaz w żyle
wrotnej, obraz przetrwałej poszerzonej pętli
jelitowej, wolny gaz w jamie otrzewnej.
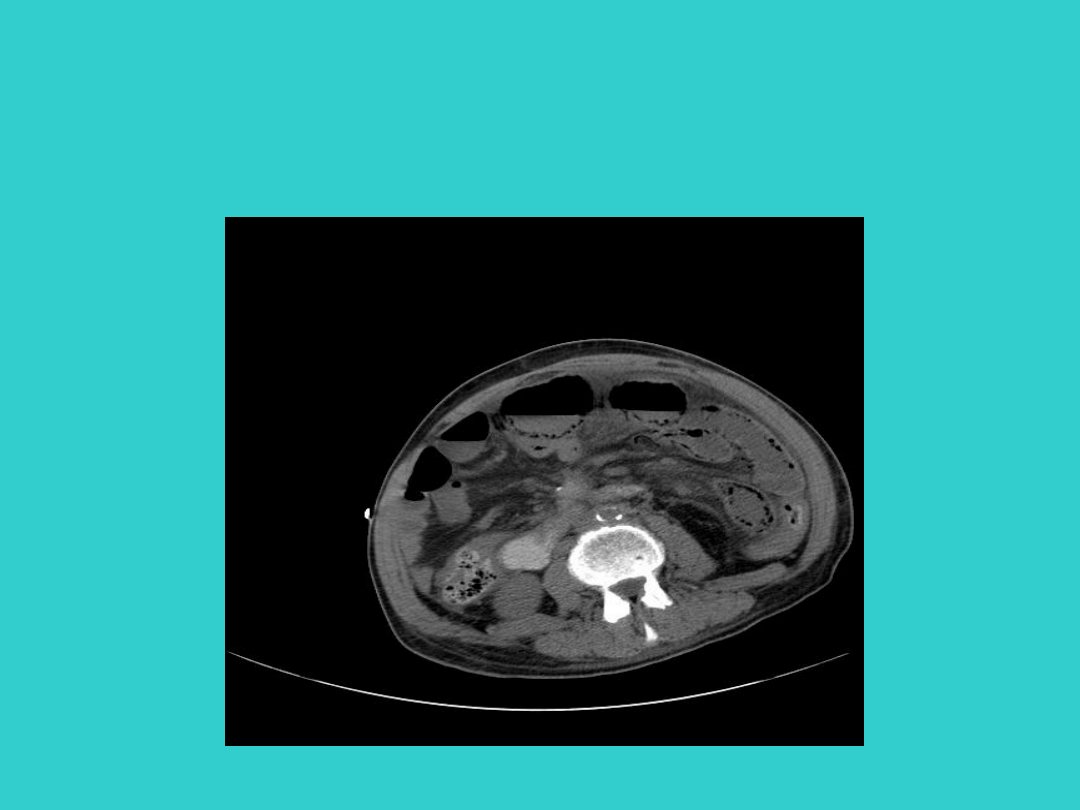
NEC – pneumatosis intestinalis
CT

NEC –pneumatosis intestinalis
(preparat histologiczny)

USG + DOPPLER
• ograniczone zastosowanie w diagnostyce
NEC.
• pogrubienie ściany jelit.
• płyn w jamie otrzewnej.
• gaz w żyle wrotnej.
• zaburzenia przepływu w naczyniach
trzewnych.

LECZENIE ZACHOWAWCZE
• stabilizacja stanu ogólnego (wyrównanie zaburzeń
wodnych i elektrolitowych, niedokrwistości,
zaburzeń krzepnięcia, kwasicy metabolicznej).
• wspomaganie układu oddechowego.
• wspomaganie układu krążenia i zwiększenie
przepływu tkankowego (dopamina 3-5
mikrogramów/kg/min), utrzymanie diurezy.
• kontrolowanie zakażenia uogólnionego
(antybiotykoterapia o szerokim spectrum).

LECZENIE ZACHOWAWCZE c.d.
• odbarczenie przewodu pokarmowego
(odstawienie karmienia, żywienie
pozajelitowe, zgłębnik nosowo-żołądkowy).
• obserwacja zmian w obrębie jelit (ocena
parametrów klinicznych, radiologicznych
i laboratoryjnych) – co 6-8 godz. przez
2-3 dni.

WSKAZANIA DO LECZENIA
OPERACYJNEGO
• perforacja jelitowa (gaz w jamie otrzewnowej)
w 20 – 30 - % NEC w 12-48 godzinie.
• martwica zgorzelinowa jelit (obraz „sztywnej”
pętli jelitowej).
• obecność gazu w układzie żyły wrotnej.
Wskazania do leczenia operacyjnego mają
wszystkie noworodki w III stopniu oraz niektóre
w II stopniu zaawansowania NEC według Bella.

CEL LECZENIA
OPERACYJNEGO
• usunięcie martwiczego jelita.
• zachowanie możliwie najdłuższego odcinka
zdrowego jelita (co najmniej 30 cm. jelita
cienkiego).

Leczenie operacyjne NEC
• Dwuetapowe – stomia i odtworzenie
ciągłości przewodu pokarmowego po 2-3
miesiącach lub później
• Jednoetapowe – resekcja i zespolenie
METODY LECZENIA
OPERACYJNEGO
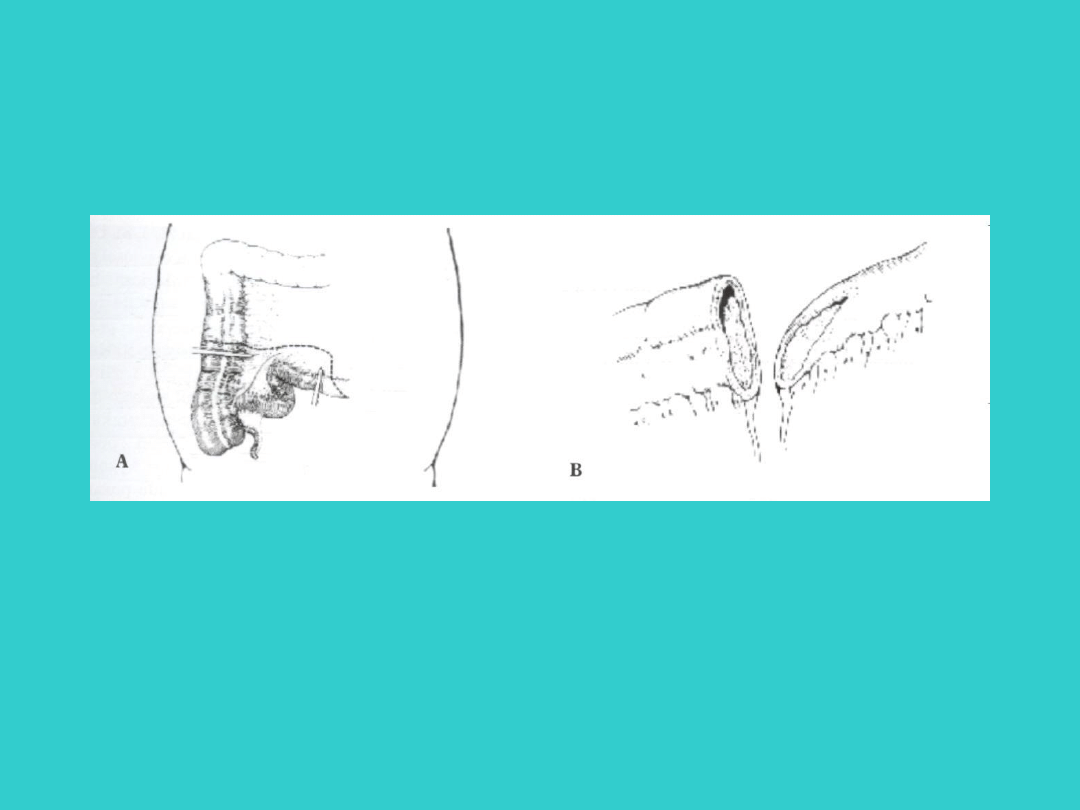
• resekcja jelitowa i wytworzenie
enterostomii.
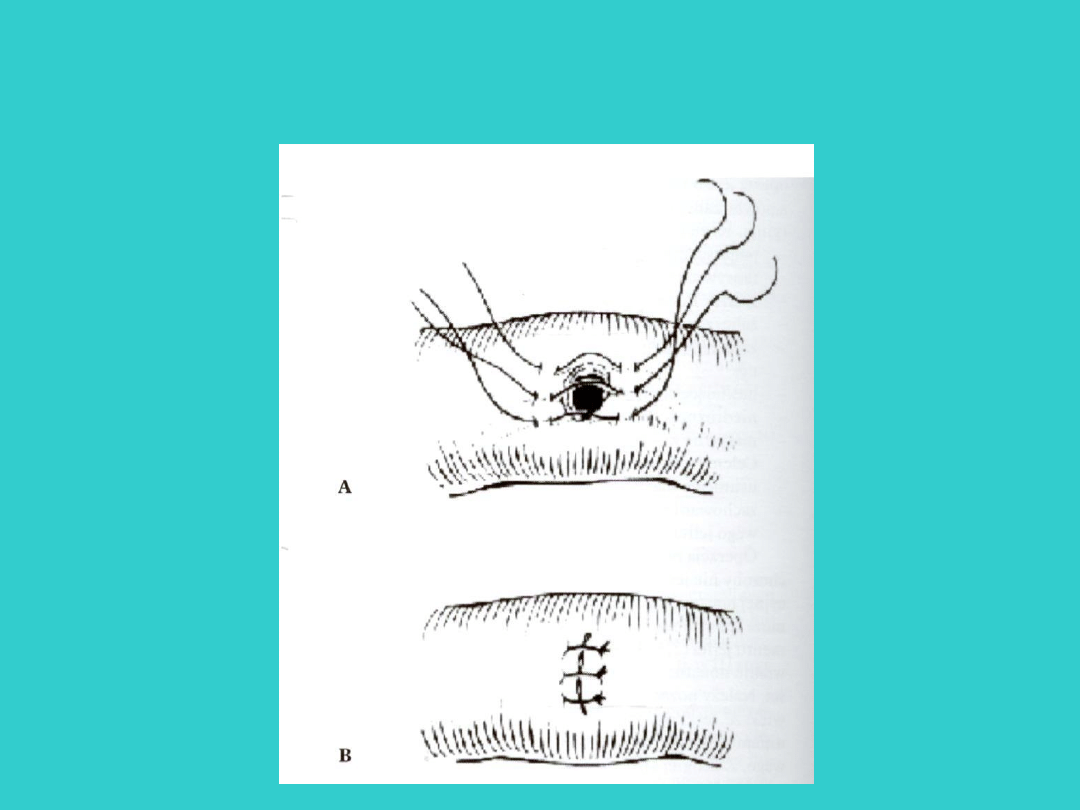
• zaopatrzenie izolowanej perforacji.
• resekcja jelitowa i pierwotne zespolenie.

• wytworzenie enterostomii bez resekcji.
- bardzo rozległe zmiany.
- po 48 – 72 godz. ponowna interwencja.
• drenaż otrzewnej (noworodki z ELBW)
- ewakuacja gazu, treści kałowej i ropnej.
- bardzo ciężki stan noworodka, odroczenie
laparotomii.

NOWE TRENDY W
LECZENIU OPERACYJNYM
Łataj, drenuj i czekaj
• zamknięcie perforacji bez wykonywania
szczelnych zespoleń jelitowych.
• zaszynowanie jelita drenem założonym
przez odbyt, bez chirurgicznego
zaopatrzenia perforacji, założenie
gastrostomii w celu odbarczenia przewodu
pokarmowego, drenaż jamy otrzewnej.

POSTĘPOWANIE
POOPERACYJNE
• opanowanie zakażenia uogólnionego.
• sonda do żołądka, cewnik w pęcherzu
• żywienie pozajelitowe (stomia czy
odtworzenie ciągłości przewodu
pokarmowego)
• sonda przez zespolenie
• zamknięcie przetok jelitowych po około
3 miesiącach.

Stomia na jelicie cienkim
• utrata płynów
• utrata jonów i dwuwęglanów
• utrata białka
• niedokrwistość

POWIKŁANIA WCZESNE NEC
• Krwawienie
• Rozejście zespolenia
• Przetoki jelitowe
• Ropnie międzypętlowe
• Cholestaza
• Zwężenie enterostomii

POWIKŁANIA PÓŹNE NEC
• zwężenie jelita – u 15 – 25% noworodków.
– najczęściej w esicy.
– dystalnie od wyłonionej enterostomii.
– przed odtworzeniem ciągłości przewodu pokarmowego
– wlew doodbytniczy i wlew do dystalnej pętli
ileostomii.
– u pacjentów nieoperowanych – badanie kontrastowe po
6 – 12 tygodniach po ustąpieniu objawów NEC.

POWIKŁANIA PÓŹNE NEC
• niedrożność przewodu pokarmowego -
zrosty
• zespół krótkiego jelita – 10 – 20%
przypadków leczonych chirurgicznie

Przyczyny zespołu krótkiego
jelita
• NEC – 14-43%
• Atrezja jelita cienkiego – 23-39%
• Wrodzone wytrzewienie – 12,5-17%
• Skręt jelit – 10-24%

Wskazania do przeszczepu jelita
• Nieodwracalna niewydolność jelit
z powikłaniami po TPN (niewydolność
wątroby, zakrzepica naczyń żylnych,
nawracające zakażenia odcewnikowe,
ciężkie odwodnienia)

Powikłania po przeszczepie
• Uszkodzenie niedokrwienno-poreperfuzyjne
• Ostre odrzucanie humoralne i komórkowe
(70-93% biorców)
• Przewlekłe odrzucanie – 8-9%
• Zakażenia bakteryjne, grzybicze i wirusowe

Wyniki – przeżycie 1,3 i 5 letnie
pacjentów i przeszczepów
• Izolowany przeszczep jelita – przeżycie
pacjentów (85%, 60%,53%), graftu
(74%,46%,37%)
• Jednoczasowy przeszczep wątroby i jelita –
przeżycie pacjentów (67%,57%,47%),
graftu (66%,50%,44%)

SAMOISTNA PERFORACJA
PRZEWODU POKARMOWEGO - SIP
• Noworodki z ELBW, urodzone w 24 – 28 Hbd
• Objawy w 7 – 10 dobie życia
• Nagłe lub stopniowe pogorszenie stanu ogólnego dziecka
• Noworodek żywiony pozajelitowo, leczony indometacyną
lub sterydami
• Infekcja – Staphylococcus epidermidis, Candida
• Rtg – cechy perforacji, brak cech pneumatozy
• Śródoperacyjnie – 1 lub kilka perforacji, bez zmian
zapalnych
• Histopatologia – martwica krwotoczna
• Leczenie operacyjne - ileostomia, operacja radykalna za
2 - 3 miesiące, pierwotne zespolenie,drenaż otrzewnej

PRZEPUKLINA
PRZEPONOWA
• przemieszczenie narządów jamy brzusznej
przez ubytek w przeponie do klatki
piersiowej (1 na 2000 – 5000 urodzeń)

Przepuklina przeponowa – wada
obarczona znaczną
śmiertelnością
• Śmiertelność wśród noworodków z wadą
zdiagnozowaną prenatalnie – 75,6%
• Śmiertelność ogółem – do 58,2%
(Oddz.Chir.)
• Dodatkowy czynnik obciążający – wady
towarzyszące > 40%

Patofizjologia
• Hipoplazja płuc
• Hipoplazja naczyń płucnych
• Nadciśnienie płucne
• Niedobór surfaktantu

Hipoplazja płuc
• Minimalna objętość umożliwiająca
przeżycie przy maksymalnym i
niepowikłanym leczeniu – 45% normy
• Hipoplazja płuc – zjawiskiem wtórnym
• Hipoplazja płuc – zjawiskiem pierwotnym,
niedobór czynników wzrostu tkanki płucnej
i łożyska naczyniowego

CZYNNIKI POGARSZAJĄCE
ROKOWANIE
• wykrycie wady przed 24 tygodniem ciąży.
• obecność wątroby, śledziony w klatce piersiowej.
• hipoplazja lewego serca.
• małowodzie – obniżenie objętości płuc.
• wielowodzie – powiększenie objętości żołądka
i jelit.
• inne wady wrodzone.
• trisomia 18,13,21 pary chromosomów.
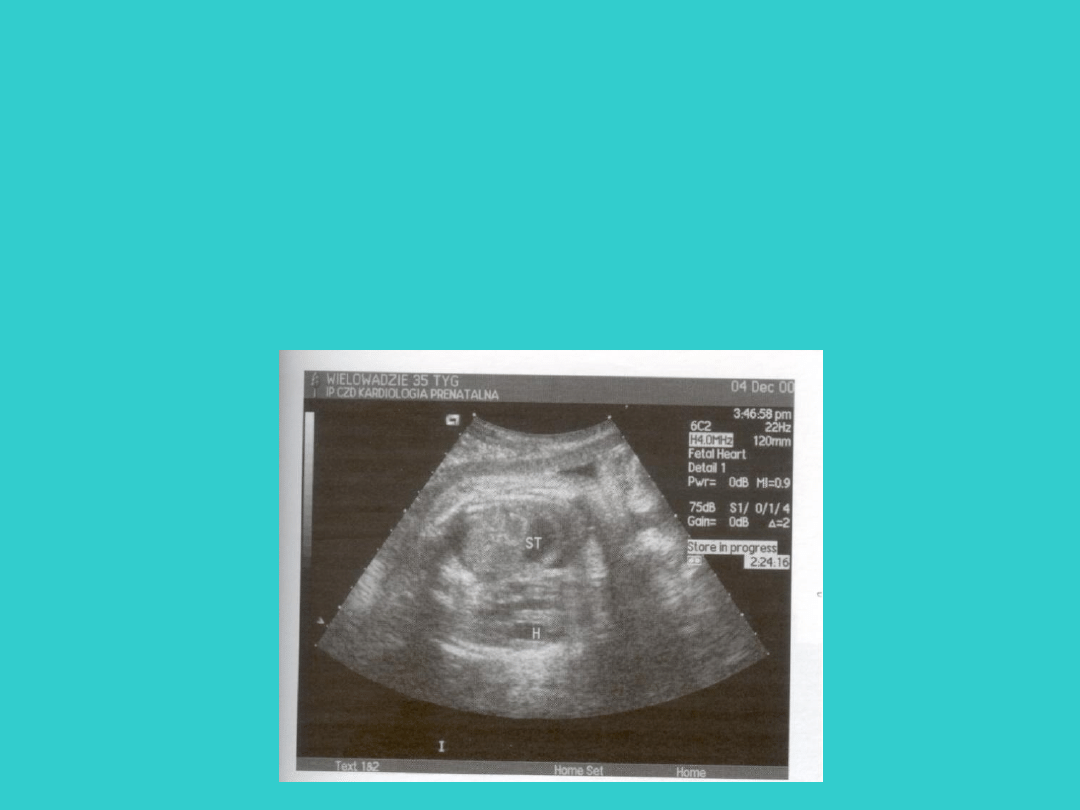
DIAGNOSTYKA
PRENATALNA
• USG płodu – obecność żołądka na poziomie
jam serca.

POSTACIE WRODZONEJ
PRZEPUKLINY
PRZEPONOWEJ
• Przepuklina tylno-boczna lewostronna
(przepuklina Bochdaleka) – 85-90%.
• Przepuklina przeponowa prawostronna – 5-10%.
• Przepuklina mostkowo – żebrowa otworu
Morgagniego 2-4%.
• Przetrwały kanał opłucnowo-otrzewnowy.
• Jedno lub obustronny brak przepony.
• Przepuklina rozworu przełykowego przepony.

RODZAJE PRZEPUKLINY
• prawdziwa – ubytek w przeponie pokryty
błoną (opłucna, otrzewna).
• rzekoma – bez worka przepuklinowego.

OBJAWY KLINICZNE
I ROZPOZNANIE
• przebieg bezobjawowy.
• niewydolność krążeniowo-oddechowa.
• zaburzenia drożności jelit.
• zapadnięty, łódkowaty brzuch.
• RTG klatki piersiowej (przesunięcie
śródpiersia oraz pętle jelitowe w obrębie
klatki piersiowej).
• USG.

Postępowanie z noworodkiem
bezpośrednio po urodzeniu
• Intubacja – unikamy wtłaczania powietrza
do żołądka
• Wentylacja konwencjonalna lub HFO
• Sedacja
• Dekompresja żołądka – sonda
• Monitorowanie – saturacja, diureza

Postępowanie z noworodkiem w
ośrodku referencyjnym
• HFO
• Aktywne leczenie nadciśnienia płucnego –
tlenoterapia, utrzymanie pH krwi >7,4,
MgSO4, NO, prostacyklina, wypełnienie
łożyska naczyniowego, katecholaminy

Pozaustrojowa oksygenacja
membranowa - ECMO
Metoda, w której krew żylną noworodka
przepompowuje się przez układ natleniający
(sztuczne płuco), gdzie do krwi przez błonę
o specyficznych właściwościach
przekazywany jest tlen, a usuwany
dwutlenek węgla

LECZENIE OPERACYJNE –
kiedy?
• Stabilny krążeniowo – niewielkie dawki
dopaminy lub dobutaminy
• Skuteczna wentylacja konwencjonalna
• Ustąpienie nadciśnienia płucnego

ZABIEG OPERACYJNY
• wycięcie worka przepuklinowego w
granicach ubytku w przeponie.
• zeszycie ubytku lub łata dakronowa
• objawy ciasnoty wewnątrzbrzusznej.
– powiększenie pojemności jamy brzusznej przez
rozciągnięcie powłok.
– wszycie w powłoki łaty z tworzywa
sztucznego.

TERAPIA PŁODÓW
• podawanie steroidów matce w czasie ciąży.
• podawanie do płynu owodniowego
surfaktantu i/lub steroidów.
• histerotomia – liczne niepowodzenia.
• okluzja tchawicy płodu.
- klipsowanie tchawicy przez histerotomię.
- wprowadzenie balonu do tchawicy metodą
fetoskopową.

PRZYSZŁOŚĆ PRZEPUKINY
PRZEPONOWEJ
• doskonalenie metod fetoskopowych.
• zastosowanie czynników wzrostu.
• przeszczep płuca.

Wady powłok jamy brzusznej
• Przepuklina pępowinowa
• Wytrzewienie

Przepuklina pępowinowa – omphalocele
– przemieszczenie narządów jamy
brzusznej przez centralnie położony
defekt przedniej ściany jamy brzusznej,
pokryty nie unaczynionym workiem
przepuklinowym.

Wrodzone wytrzewienie – gastroschisis
– przemieszczenie się narządów jamy
brzusznej przez defekt przedniej ściany
jamy brzusznej pełnej grubości położony
najczęściej na wysokości i na prawo od
pępka.

Częstość występowania:
• przepuklina pępowinowa 1:2000 – 1:3000
żywych urodzeń.
• wrodzone wytrzewienie 1:5000 – 1: 6000
żywych urodzeń.

PRZEPUKLINA
PĘPOWINOWA
• wrota przepukliny – pierścień pępkowy.
• worek przepukliny – otrzewna, owodnia,
galareta Whartona.
• pępowina – w obrębie worka.
• naczynia pępowiny – w ścianie worka.

Podział przepuklin w zależności
od wielkości ubytku:
• przepuklina sznura pępowinowego –
średnica ubytku pierścienia do 3 cm.
• mała przepuklina pępowinowa – średnica
ubytku do 5 cm.
• duża przepuklina – średnica ubytku
powyżej 5 cm.

Zawartość worka
przepuklinowego:
• pętle jelitowe – mała przepuklina.
• pętle jelitowe z wątrobą – duża przepuklina
(niższy odsetek pierwotnego zamknięcia
powłok, wyższa śmiertelność).

Wady towarzyszące przepuklinie
pępowinowej:
• wady serca – 24-30 %.
• wady chromosomalne – 10-40 %.
• inne – OUN, układ moczowy, kostny –
24-28 %.
• zawsze zaburzenia zwrotu jelit, rzadziej inne wady
przewodu pokarmowego.
• wchodzi w skład różnych zespołów chorobowych

WRODZONE
WYTRZEWIENIE
• dotyczy jelita cienkiego i grubego, rzadziej
żołądka, wątroby, śledziony, jądra czy
jajnika.
• jelita – poszerzone, ściana jelit pogrubiała,
krucha, twarda.
• jelita posklejane, pokryte nalotem
(granulocyty, włóknik).
• zawsze towarzyszy niedokonany zwrot jelit.

WRODZONE
WYTRZEWIENIE c.d.
• częstą przyczyną zespołu krótkiego jelita.
• najczęstsze powikłania leczenia
operacyjnego – NEC, zwężenia, zrosty
i niedrożności przewodu pokarmowego.

DIAGNOSTYKA
PRENATALNA
• 12-13 tydzień życia płodowego –
USG + badanie dopplerowskie.
• oznaczenie kariotypu.
• poziom AFP w surowicy matki.
• rozwiązanie ciąży – 36-37 tydzień drogą
cięcia cesarskiego (wrodzone
wytrzewienie).

POSTĘPOWANIE
PRZEDOPERACYJNE U
NOWORODKÓW Z WADAMI
POWŁOK BRZUSZNYCH
• transport w cieplarce! karetką noworodkową
z monitorowanie parametrów życiowych.
• zapewnienie dostępu dożylnego (podaż płynów,
antybiotyk).
• założenie sondy do żołądka i rurki doodbytniczej.
• jałowy, wilgotny i ciepły opatrunek zwilżony solą
fizjologiczną lub roztworem z Betadiną 1:1

LECZENIE OPERACYJNE MAŁYCH I
ŚREDNICH PRZEPUKLIN
PĘPOWINOWYCH
• pierwotne warstwowe zamknięcie ubytku
w powłokach.
• wycięcie worka przepuklinowego,
podwiązanie naczyń sznura pępowinowego,
rewizja narządów jamy brzusznej.

LECZENIE OPERACYJNE
DUŻYCH PRZEPUKLIN
PĘPOWINOWYCH – problemy:
• zespół żyły głównej dolnej (obrzęki i sinica
kończyn dolnych,zaburzenia diurezy).
• niedokrwienie i martwica jelit (zaburzenia
perystaltyki jelit).
• zaburzenia oddychania (przedłużona
sztuczna wentylacja)

LECZENIE OPERACYJNE Z
WSZYCIEM WORKA Z TWORZYWA
SZTUCZNEGO W BRZEGI UBYTKU
(SILO)
• wszycie w rozdzielone krawędzi mięśni prostych
i brzegi otrzewnej worka ze sztucznego tworzywa
(silikon).
• na szczycie worka podwiązka
(z niewielkim wyciągiem).
• ostateczne zamknięcie powłok po 3-7 dniach.
• wada: ryzyko zakażenia, przedłużona sztuczna
wentylacja.

LECZENIE ZACHOWAWCZE
PRZEPUKLINY PĘPOWINOWEJ
• jałowy opatrunek z delikatnym uciskiem
(po kilku tygodniach worek owodniowy
pokrywa się naskórkiem).
• warunek leczenia zachowawczego – nie
uszkodzony worek przepuklinowy, drożny
przewód pokarmowy.

WRODZONE WYTRZEWIENIE
LECZENIE OPERACYJNE
• jednoetapowe zamknięcie powłok
• operacja metodą Schustera.

POSTĘPOWANIE POOPERACYJNE
U NOWORODKÓW Z WADAMI
POWŁOK BRZUSZNYCH
• zwiotczenie i sztuczna wentylacja.
• 1-2 doby – powłoki zamknięto jednorazowo, bez
napięcia.
• 3-4 doby – powłoki zamknięto pod miernym
napięciem.
• kontrola diurezy
• żywienie pozajelitowe.
• antybiotykoterapia o szerokim spectrum.

POSTĘPOWANIE POOPERACYJNE
U NOWORODKÓW Z WADAMI
POWŁOK BRZUSZNYCH c.d.
• sonda żołądkowa, wlewy doodbytnicze.
• podaż doustna po powrocie prawidłowej
czynności przewodu pokarmowego (3-5
doba po operacji przepukliny pępowinowej,
2 tygodnie po wytrzewieniu).

Przeżywalność noworodków z
wadą powłok brzusznych
• z przepukliną pępowinową – 70-80%
• z wrodzonym wytrzewieniem – 90%
Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron