
1
Diagnostyka i monitorowanie cukrzycy
Zakład Medycznej Diagnostyki Laboratoryjnej
Katedra Analityki Klinicznej
Cukrzyca
zespół chorobowy charakteryzujący się
• hiperglikemią wynikającą z bezwzględnego lub
względnego niedoboru insuliny i/lub
zmniejszonej aktywności insuliny w tkankach
docelowych (insulinooporność)
• występowaniem późnych powikłań (mikro- i
makroangiopatia cukrzycowa)
Leszek Kalinowski, MD PhD
80
100
120
140
m
g
/1
0
0
m
L
0
40
80
120
µ
U
/m
L
-60 0 60 120 180 240
90
100
110
120
p
g
/
m
L
Czas (minuty)
5
6
7
m
m
o
l/
L
4
8
posiłek
Glukoza
Insulina
Glukagon
Poposiłkowe zmiany poziomu glukozy i hormonów we krwi
copyrights by Leszek Kalinowski, MD PhD
Leszek Kalinowski, MD PhD
2
glukoza
glikogen
ketony
Ac-CoA
pirogronian
FFA
lipogeneza
ketogeneza
synteza glikogenu
glikoliza
insulina (-)
glukagon (+)
insulina (+)
glukagon (-)
insulina (+)
glukagon (-)
insulina (+)
glukagon (-)
insulina - wysoki poziom / glukagon - niski poziom
Leszek Kalinowski, MD PhD
Glukoza
Glikogen
Ketony
Ac-CoA
Pirogronian
FFA
Lipoliza
Ketogeneza
Glikogenoliza
Glukoneogeneza
Glukagon (+)
Insulina (-)
Glukagon (+)
Insulina (-)
Glukagon (+)
Insulina (-)
Glukagon (+)
Insulina (-)
Leszek Kalinowski, MD PhD
insulina - niski poziom / glukagon - wysoki poziom
Klasyfikacja Cukrzycy (Diabetes mellitus = DM)
•
cukrzyca typu 1 (insulin-dependent diabetes mellitus, IDDM)
•
cukrzyca typu 2 (non-insulin dependent diabetes mellitus, NIDDM)
• inne:
• wrodzone defekty funkcji komórek β (maturity onset diabetes of the young,MODY):
chromosom 12, HNF-1α (MODY 3)
chromosom 7, glukokinaza (MODY 2)
chromosom 20, HNF-4 α (MODY 1)
• wrodzone defekty działania insuliny (inulinooporność)
• choroby trzustki (np. ostre zapalenie trzustki, mukowiscydoza)
• endokrynopatie (np. akromegalia, zespół Cushinga)
• leki (np. glikortykosterydy)
• Infekcje (np. cytomegalia)
•
cukrzyca ciążowa (gestational diabetes mellitus, GDM)
Leszek Kalinowski, MD PhD

3
1
2
3
4
5
komórka B
krew
komórka docelowe
1 – defekty syntezy insuliny
2 – defekty wydzielania insuliny
3 –obecność przeciwciał przeciw-insulinowych
4 –obecność przeciwciał przeciw receptorom insulinowym
5 –nadczynność hormonów hiperglikemizujących
Przyczyny hiperglikemii
hipoinsulinemia
normo- lub
hiperinsulinemia
Leszek Kalinowski, MD PhD
Typ 1 DM
Typ 2 DM
częstość
15%
85%
wiek wystąpienia
9-14 lat
ponad 40 lat
patogeneza
Autoimmunologiczna
destrukcja komórek β
uszkodzenie komórek β lub
insulinooporność
insulina w surowicy
niski poziom lub
niewykrywalny
niski, prawidłowy lub wysoki poziom
Ketony w moczy
mogą pojawić się w stanie
podstawowym
mogą pojawić się w stanie stresu, po urazie,
w infekcji
Insulina
niezbędna do przeżycia
w pierwszej kolejności leczenia dietą i
tabletkami hipoglikemizującymi
powikłania
obecne
obecne
główna przyczyna
ś
mierci
niewydolność nerek,
zaburzenia sercowo-
naczyniowe
zaburzenia secowo- naczyniowe
objawy kliniczne
Poliuria, polidypsia, osłabienie, spadek wagi, świąd pochwy, zapalenie
ż
ołędzi. W typie 2 – pacjenci mogą nie mieć objawów.
copyrights by Leszek Kalinowski, MD PhD
Cukrzyca ciążowa
• 1-2% ciężarnych
• 40% ciężarnych z GDM rozwinie DM w ciągu 5-10 lat
• zwiększone ryzyko wad wrodzonych
Leszek Kalinowski, MD PhD
4
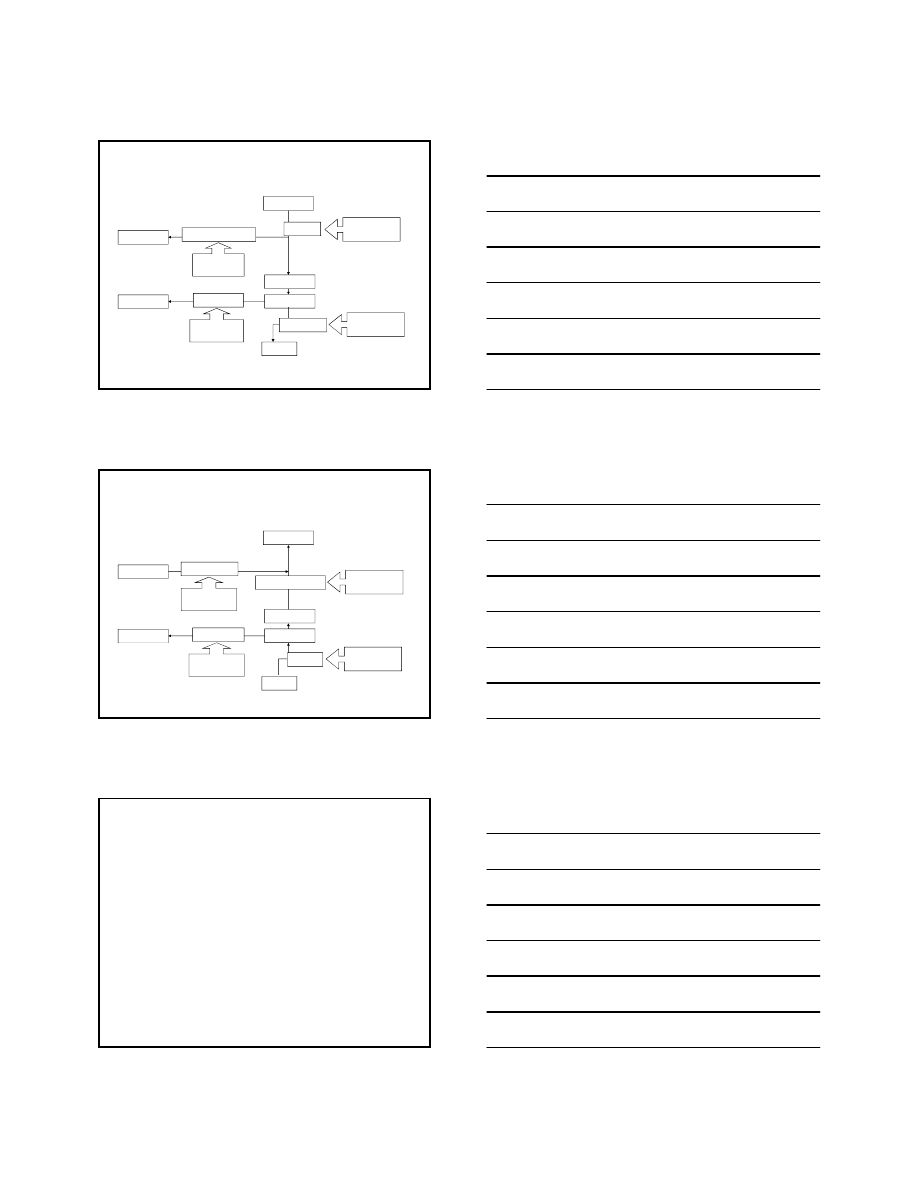
Rozwój cukrzycy typu 1
geny
podatności
zachorowania
na DM
ekspresja błonowych
receptorów komórek β
prezentacja antygenu komórek T-helper
niszczenie komórek β przez limfocyty T-
cytotoksyczne,
makrofagi i przeciwciała przeciwwyspowe
produkowane przez limfocyty B
markery cukrzycy typu 1
HLA antygeny klasy DR3 i DR4
przeciwciała przeciwwyspowe: obecne u 60-70% chorych
przeciwciała przeciwinsulinowe: obecne u 40-60% chorych
Leszek Kalinowski, MD PhD
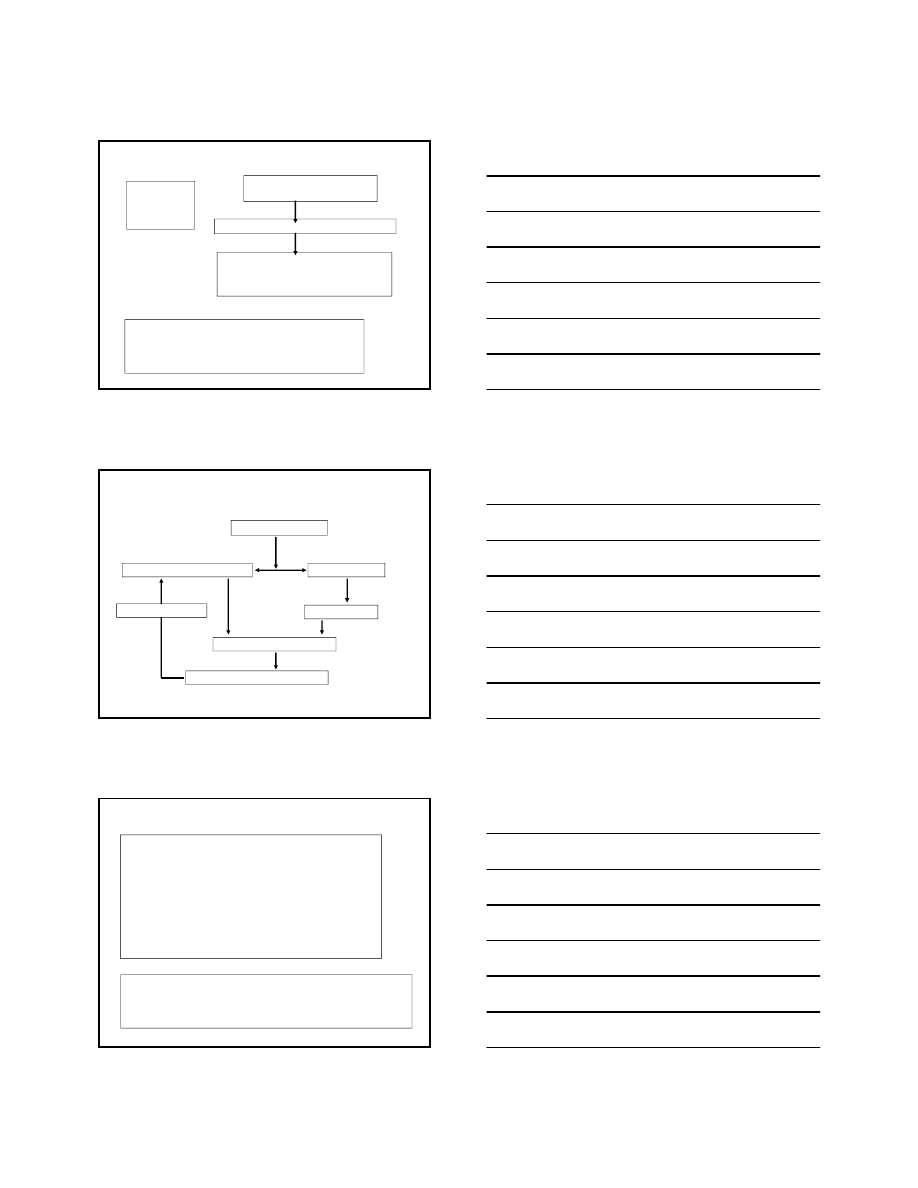
Rozwój cukrzycy typu 2
czynniki genetyczne
uszkodzenie funkcji komórek β
insulinooporność
hiperinsulinemia
zaburzona tolerancja glukozy
OGTT i/lub hiperglikemia na czczo
toksyczność glukozy
Leszek Kalinowski, MD PhD
Diagnostyka w kierunku cukrzycy
glukoza we krwi:
1. Glikemia przygodna ≥ 11.1 mmol/L (200 mg/dL)
i objawy cukrzycy (poliuria, polidipsia, spadek masy ciała).
lub
2. Glikemia na czczo ≥ 7.0 mmol/L (126 mg/dL).
mierzona po całonocnym odpoczynku (przynajmniej 8 godzin).
lub
3. Glukoza w surowicy krwi 2 godziny po doustnym obciążeniu
(OGTT=DTTG) ≥ 11.1 mmol/L (200 mg/dL).
DTTG zgodnie z zaleceniami WHO wykonuje się z użyciem 75 g
bezwodnej glukozy rozpuszczonej w 250-300 ml wody
W badaniach przesiewowych w kierunku cukrzycy zalecane jest oznaczanie
glikemii na czczo.
Wolno rozpoznać cukrzycę na podstawie oznaczenia
glikemii na czczo dopiero gdy wynik zostanie potwierdzony w
powtórnym badaniu!!!
Leszek Kalinowski, MD PhD
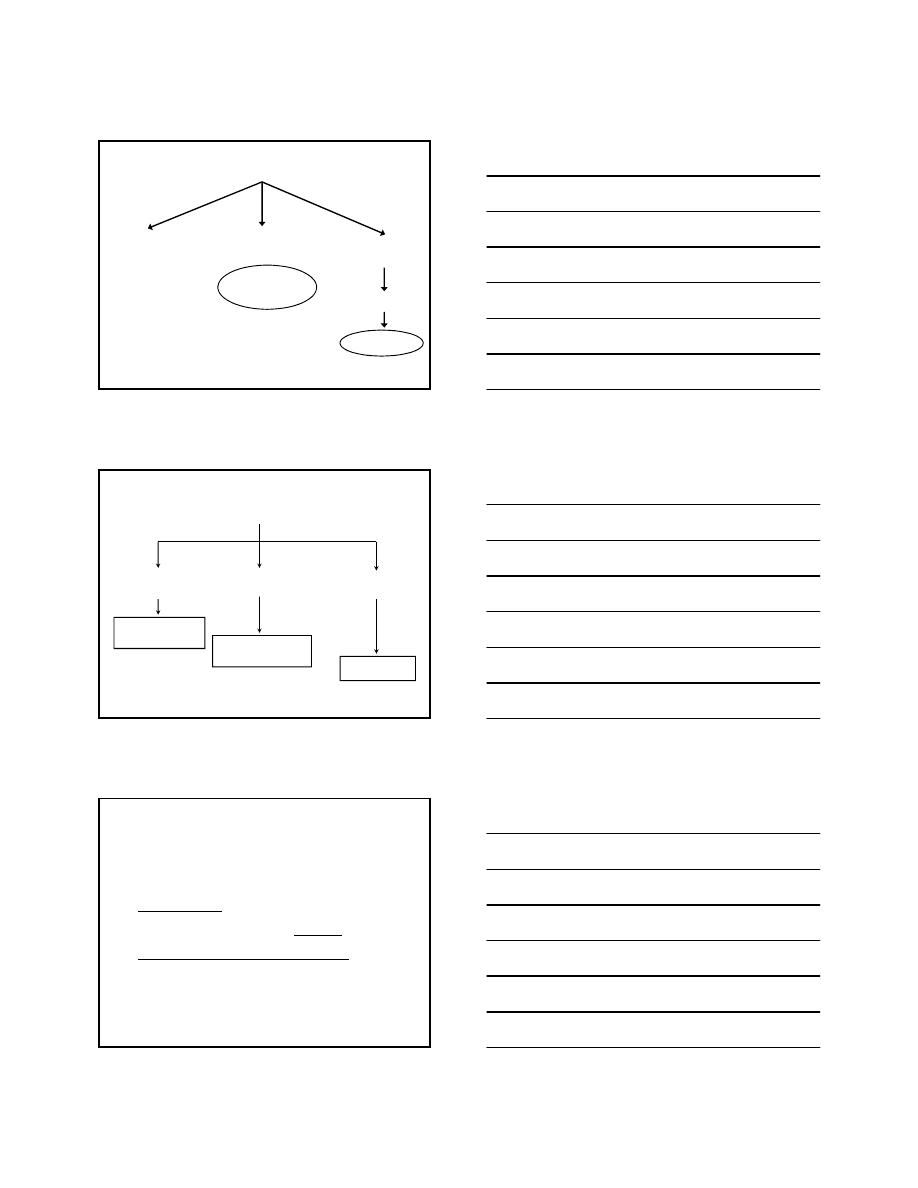
5
POWTÓRZYĆ OZNACZENIE
60-99 mg/dl
(3,4-5,5 mmol/l)
100-125 mg/dl
(5,6-6,9 mmol/l)
≥126 mg/dl
(7 mmol/l)
prawidłowa
glikemia
GLUKOZA NA CZCZO
CUKRZYCA !
CUKRZYCA !
≥126mg/dl
nieprawidłowa
glikemia
Interpretacja wyników DTTG
Prawidłowa
tolerancja glukozy
Nieprawidłowa
tolerancja glukozy
CUKRZYCA
<140 mg/dl
<7,8 mmol/l
140-199 mg/dl
7,8-11,0 mmol/l
≥200mg/dl
≥11,1 mmol/l
Test Przesiewowy
24-28 tydz. ciąży
• 50 g Glukozy
• Oznaczenie glikemii po 1 godz.
• Pacjentka nie musi być na czczo
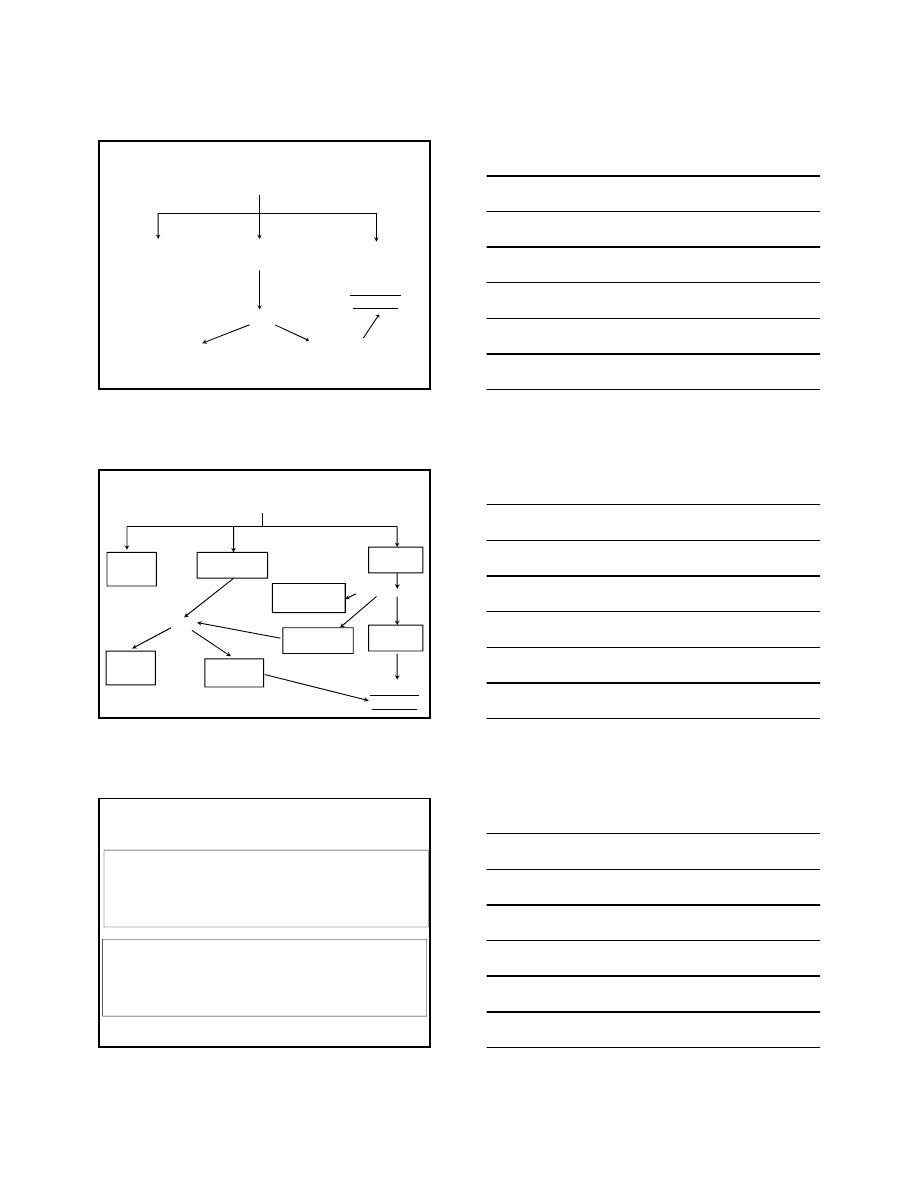
6
Test przesiewowy 24-28 tydz. c.d.
<140 mg/dl
(7,8 mmol/l)
Ujemny
140-200 mg/dl
(7,8-11,1 mmol/l)
DTTG
<140mg/dl
(7,8 mmol/l)
Prawidłowy
≥140 mg/dl
(7,8 mmol/l)
≥200 mg/dl
(11,1 mmol/l)
CUKRZYCA
CIĄŻOWA
<95mg/dl
(5,3 mmol/l)
prawidłowa
95-125 mg/dl
(5,3-6,9 mmol/l)
DTTG
<140 mg/dl
(7,8 mmol/l)
prawidłowa
≥140 mg/dl
(7,8 mmol/l)
≥126 mg/dl
(7 mmol/l)
Powtórne oznaczenie
<95 mg/dl
(5,3 mmol/l)
Badanie: 24 tydz. ciąży
Glikemia na czczo - początek ciąży
CUKRZYCA
CIĄŻOWA
95-125 mg/dl
(5,3-6,9 mmol/l)
≥126 mg/dl
(7 mmol/l)
Interpretacja glikemii na czczo i DTTG
Glukoza we krwi
Glukoza na czczo w surowicy- stężenie
•
< 5.5 mmol/L (99 mg/dL) = prawidłowa glikemia na czczo
• ≥
5.1 mmol/L and < 7.0 mmol/L (126 mg/dL) = nieprawidłowa glikemia na czczo
• ≥
7.0 mmol/L (126 mg/dL) = CUKRZYCA (diagnoza powinna być potwierdzona
w dwóch pomiarach!)
Doustny test tolerancji glukozy (DTTG)=Oral glucose tolerance test (OGTT)
Glukoza w surowicy- stężenie 2 h po obciążeniu glukozą:
•
< 7.8 mmol/L (140 mg/dL) = prawidłowa tolerancja glukozy
• ≥
7.8 mmol/L i < 11.1 mmol/L (200 mg/dL) = nieprawidłowa tolerancja glukozy
• ≥
11.1 mmol/L (200 mg/dL) = CUKRZYCA
Leszek Kalinowski, MD PhD

7
Test
Używany w celu:
Uwagi
Glukoza
Badanie przesiewowe, rozpoznanie,
monitorowanie terapii
Ważny czas transportu próbki;
należy rozróżnić glikemię na czczo,
poposiłkową i przygodną.
Pacjenci kontrolują glikemię w domu.
DTTG
Badanie przesiewowe, diagnostyczny
test na równi z glikemią na czczo
Nieprawidłowa glikemia na czczo
wskazuje na zwiększone ryzyko
zachorowania na cukrzycę
Glikowana
hemoglobina
(Hb
A1
or HBA
1c
)
Retrospektywny wskaźnik kontroli
glikemii (6-8 tyg.). Ważny w
monitorowaniu terapii
Prawidłowe wartości różne dla
hemoglobiny A1 and A1c. Odzwierciedla
kontrolę glikemii w poprzedzających 6-8
tygodniach
Fruktozamina
Retrospektywny wskaźnik kontroli
glikemii 1-2 tyg. . Ważny w
monitorowaniu terapii
Odzwierciedla kontrolę glikemii w
poprzedzających 2 tygodniach
Leszek Kalinowski, MD PhD
Laboratoryjny monitorowanie cukrzycy
pomiary we krwi/surowicy
Hemoglobina A
1c
(% of total Hb)
1 – 2,9%
Skrócone przeżycie erytrocytów (anemie
hemolityczne)
3 – 4%
Osoby zdrowe (bez cukrzycy)
< 6 %
doskonała /prawidłowa kontrola
(zwiększone ryzyko hipoglikemii)
6-7 %
bardzo dobra kontrola
(zwiększone ryzyko hipoglikemii)
7-8 %
dobra kontrola
8-9 %
umiarkowana kontrola
9-10 %
słaba kontrola
>10 %
niekontrolowana
(zwiększone ryzyko późnych powikłań)
Interpretacja stężenia hemoglobiny A1c
Leszek Kalinowski, MD PhD
Leszek Kalinowski, MD PhD
zalecane wartości
sugerowana interwencja*
Glikemia przed
posiłkiem
4.4 – 6.7 mmol/L
(80-120 mg/dL)
<4.4 or >7.8 mmol/L
(<80 or >140 mg/L)
Glikemia przed
snem
5.6 – 7.8 mmol/L
(100-140 mg/dL)
<5.6 or >8.9 mmol/L
(<100 or >160 mg/L)
Hemoglobina A
1c
(HBA
1c
)
< 7.0 mmol/L
(126 mg/dL)
> 8.0 mmol/L
(144 mg/dL)
zalecane poziomy glikemii i hemoglobiny glikowanej
*sugerowana interwencja: poprawa wiedzy na temat samokontroli w
cukrzycy, stały kontakt z lekarzem rodzinnym, zmiany w farmakoterapii,
lepsze monitorowanie cukrzycy.

8
Laboratoryjne monitorowanie leczenia cukrzycy
(surowica)
Test
Używane w:
Uwagi
Insulina w
surowicy
Nie zalecane do rutynowego
oznaczania w celu rozpoznania
/monitorowania leczenia cukrzycy
W oznaczeniach badawczych:
rozróżnienie cukrzycy typu 1 i typu 2
C-peptyd w
surowicy
Odzwierciedla funkcję komórek β,
nie zalecane do rutynowego
oznaczania w celu rozpoznania
/monitorowania leczenia cukrzycy
Ocena funkcji szczątkowej
komórek β, diagnostyka różnicowa
hipoglikemii
Leszek Kalinowski, MD PhD
test
używane w:
uwagi
Glukoza w moczu
Badania przesiewowe, nie
odpowiednie jako badanie
diagnostyczne
Ostrożnie z wynikami fałszywie
pozytywnymi gdy próg nerkowy jest
obniżony, fałszywie negatywne u
pacjentów odwodnionych.
Bezużyteczne w hipoglikemii.
Związki ketonowe
w moczu
Pierwszyoliniowy test w
diagnostyce i rozpoznaniu
cukrzycy typu 1
Ketonuria może wystąpić w czasie
głodzenia. Wynik pozytywny w zakresie
ciał ketonowych u pacjentów z cukrzycą
ś
wiadczy o zagrożeniu kwasicą ketonową.
Mikroalbuminuria i
białkomocz
Monitorowanie nefropatii
cukrzycowej
Mikroalbuminuria u pacjentów z
nadciśnieniem i cukrzycą jest
niekorzystnym wskaźnikiem rokowniczym
co do powikłań.
Leszek Kalinowski, MD PhD
Laboratoryjne monitorowanie leczenia cukrzycy
(mocz)
Ostre powikłania leczenia cukrzycy
•
Hipoglikemia. Najczęstsze powikłanie, zróżnicowanie w zależności od
ciężkości. Potencjalne zagrożenie życia. (epizody hipoglikemii: Typowe
objawy: zlewne poty, uczucie głodu, drżenie, zaburzenia zachowania
(euforia), zaburzenia świadomości i ewentualnie napady drgawek
pochodzenia ośrodkowego).
•
Kwasica ketonowa cukrzycowa. Śmiertelność 1-4%.
•
Hiperosmia nieketonowa. Śmiertelność 10-40%.
Rzadka, zwykle u starszych pacjentów z cukrzycą typu 2.
•
Kwasica mleczanowa. Śmiertelność ponad 50%.
Bardzo rzadka w przebiegu cukrzycy.
Leszek Kalinowski, MD PhD

9
Późne powikłania cukrzycy
•
Mikroangiopatia
Retinopatia (ślepota)
Nefropatia (niewydolność nerek)
•
Neuropatia (stopa cukrzycowa)
•
Makroangiopatia (choroba wieńcowa, choroba naczyń obwodowych)
Leszek Kalinowski, MD PhD
Lipidy/Lipoproteiny – wartości referencyjne
CH (mg/dl)
<200
Pożądane
200–239
Graniczne
≥
240
Wysokie
TG (mg/dl)
<150
Prawidłowe
150–199
Graniczne
200–499
Wysokie
≥
500
Bardzo wysokie
LDL-CH (mg/dl)
<100
Prawidłowe
100–129
Pożądane
130–159
Graniczne
160–189
Wysokie
≥
190
Bardzo wysokie
HDL-CH (mg/dl)
<40
Niskie
≥
60
Wysokie
Klasyfikacja dyslipidemii/hiperlipidemii
Typ
Charakterystyka
Ryzyko
HLP I
Wysoki poziom CHM spowodowany obniżoną
aktywnością lipolityczną.
Stany zapalne trzustki.
HLP IIa
Wysoki poziom LDL i tym samym CH.
Miażdżyca (bardzo wysokie),
szczególnie u osób z rodzinną
hipercholesterolemią.
HLP IIb
Podwyższone: CH i TG, z powodu wzrostu VLDL i
LDL, ten fenotyp może świadczyć o rodzinnej
hiperlipemii złożonej
Miażdżyca (duże).
HLP III
Nagromadzenie frakcji pośrednich, wysoki poziom
CH i TG.
Miażdżyca (duże).
HLP IV
Wysoki poziom VLDL i TG endogennych
(zwiększona synteza albo zmniejszony katabolizm).
Miażdżyca (dyskusyjne).
HLP V
Wzrost LDL, IDL, CHM – bardzo wysoki poziom TG i
umiarkowanie podwyższony CH
-

10
Czynniki ryzyka modyfikujące poziom LDL-CH
Główne czynniki ryzyka :
• obecność chorób: choroba wieńcowa, cukrzyca, miażdżyca
• palenie papierosów
• nadciśnienie
• niski HDL-CH (<40 mg/dL)
• obciążenie rodzinne
• wiek (mężczyźni ≥45 lat; kobiety ≥55 lat)
• otyłość (BMI ≥ 30)
• niska aktywność fizyczna
• dieta aterogenna
• czynniki prozapalne, prozakrzepowe
• upośledzona tolerancja glukozy
• Homocysteina
Przyczyny hipertriglicerydemii:
- nadwaga i otyłość, dieta bogata w węglowodany,
- mała aktywność fizyczna,
- nadmierne spożywanie alkoholu i palenie papierosów,
- podłoże genetyczne,
- choroby: np. cukrzyca, zespół nerczycowy, przewlekła niewydolność nerek
- niektóre leki.
Najczęstsze przyczyny wtórnej hiperlipidemii:
• cukrzyca,
• niedoczynność tarczycy,
• żółtaczki mechaniczne,
•zespół nerczycowy, przewlekła niewydolność nerek
• alkoholizm,
• otyłość.
Zespół głównych czynników ryzyka, czynników ryzyka związanych ze
stylem życia oraz czynników ryzyka:
• dyslipidemia aterogenna („triada lipidowa”)
• podwyższone TG
• małe, gęste LDL
• niski HDL-CH
• nadciśnienie
• insulinooporność (± uposledzona tolerancja glukozy)
• otyłość brzuszna
• stan prozakrzepowy
• stan prozapalny
Zespół metaboliczny
Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron