
Zawał mięśnia
sercowego

Zawał serca
Niedokrwienna martwica mięśnia
sercowego, będąca następstwem nagłego
zmniejszenia przepływu krwi przez
określoną okolicę serca.

Ostre zespoły wieńcowe
Zaburzenie równowagi pomiędzy
zapotrzebowaniem mięśnia sercowego na
tlen a podażą tlenu.
Podział:
•
Ostry zespół bez uniesienia odcinka ST:
▫Niestabilna dławica piersiowa (UA)
▫Zawał serca bez uniesienia ST (NSTEMI)
•
Zawał serca z uniesieniem odcinka ST
(STEMI)

Ostry zespół bez uniesienia
odcinka ST-
•
ograniczenie przepływu krwi przez
tętnice wieńcową, mogące
doprowadzić do martwicy małych
obszarów mięśnia sercowego.
▫Niestabilna dławica piersiowa (UA)-
nasilenie choroby niedokrwiennej
serca. Stan zagrożenia wystąpieniem
zawału serca lub nagłego zgonu.

Zawał serca bez uniesienia ST
(NSTEMI)-
▫stwierdza się martwicę małych obszarów
mięśnia sercowego ze wzrostem markerów
we krwi.
(w odróżnieniu od stabilnej choroby
wieńcowej , dolegliwości mogą wystąpić w
spoczynku i nie ustępują po podaniu
nitrogliceryny podjęzykowo)

Zawał serca z uniesieniem
odcinka ST (STEMI)-
•
nagłe zmniejszenie lub ustanie przepływu
krwi przez tętnicę wieńcową, co prowadzi
do niedokrwienia i martwicy mięśnia
sercowego

Podział zawału ze względu na
rozległość
•
Zawał pełnościenny-obejmuje całą
grubość mięśnia sercowego od nasierdzia
do wsierdzia, z charakterystycznym w
EKG głębokim i szerokim załamkiem Q.
•
Zawał podwsierdziowy-obejmuje
wewnętrzną część mięśnia
Klasyfikowany tylko na podstawie zapisu
EKG

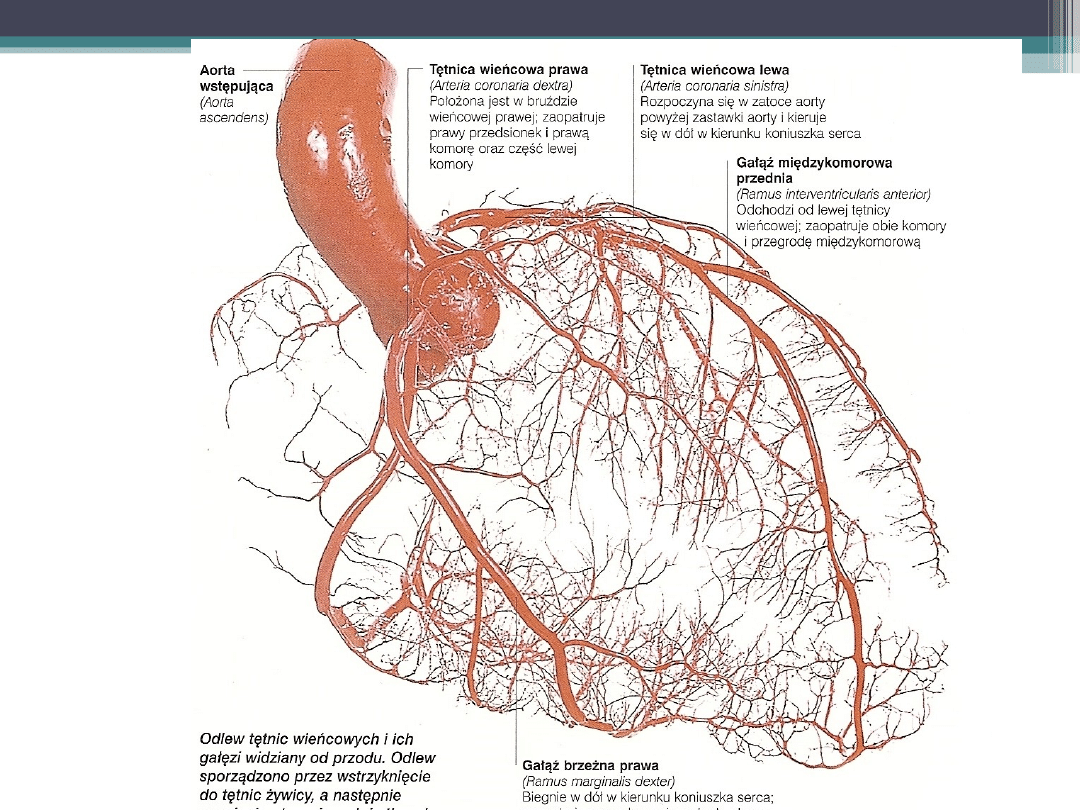
Zawał ściany przedniej zwykle jest
większy i ma gorsze rokowania. Jest
następstwem zamknięcia lewej tętnicy
wieńcowej.
Zawał ściany dolno-tylnej spowodowany
jest zamknięciem prawej tętnicy
wieńcowej.
Obszar zawału powyżej 50% lewej komory
najczęściej prowadzi do wstrząsu
kardiogennego oraz zgonu.

Etiologia i patogeneza
•
Zakrzep rozwijający cię na podłożu zmian
miażdżycowych
▫Pęknięcie blaszki miażdżycowej i aktywacja
procesów krzepnięcia
▫Zwiększona miejscowa skłonność do zakrzepicy
(zaburzona produkcja substancji
p/zakrzepowych)
•
Zator w krążeniu wieńcowym w skutek
zapalenia wsierdzia, zniszczenia zastawek
•
Zapalenie, uraz tętniak w tętnicach
wieńcowych

•
Wrodzone anomalie tętnic wieńcowych
•
Stenoza zastawki aortalnej
•
Skurcz naczyń wieńcowych (zaburzenia
produkcji substancji rozszerzających
naczynia, leki naczynioskurczowe)
•
Zwiększona gęstość i lepkość krwi

Czynniki ryzyka
•
wiek (u mężczyzn 32-50 lat, u kobiet 45-70)
•
płeć męska
•
palenie tytoniu
•
nadciśnienie tętnicze krwi
•
przerostu lewej komory serca
(kardiompatia, przerost po stosowaniu leków
sterydowych)
•
wysoki poziom cholesterolu
•
zaburzona proporcja pomiędzy
cholesterolem LDL i HDL

•
wysoki poziom trójglicerydów
•
brak aktywności fizycznej
•
cukrzyca
•
predyspozycje rodzinne i genetyczne
(zawał w rodzinie w wywiadzie)
•
otyłość (zwłaszcza brzuszna).

Objawy
•
Uciskający ból zamostkowy, trwający
powyżej 20 min i nieustępujący po podaniu
podjęzykowo azotanów, promieniujący do
ramion, pleców, szyi, żuchwy, nadbrzusza
•
Tachykardia lub inne zaburzenia rytmu
serca
•
CTK
•
Pobudzenie ruchowe
•
Duszność (uczucie krótkiego oddechu lub
braku powietrza)

•
Nudności
•
Zwiększona potliwość
•
Lęk, panika
•
„maska brzuszna” występuje w zawale
serca ściany dolnej. Przebiega z bólami
nadbrzusza, nudnościami, wymiotami.
Nietypowa postać zawału, bez ww. objawów
może wystąpić u pacjentów z neuropatią,
np. u cukrzyków.

Diagnostyka
Zapis EKG:
•
Zawał pełnościenny: uniesienie odcinka ST,
odwrócenie załamka T, poszerzenie i
pogłębienie załamka Q
•
Zawał niepełnościenny: uniesienie lub
obniżenie odcinka ST i odwrócenie załamka T.
Prawidłowy zapis EKG nie wyklucza
niestabilnej dławicy piersiowej, która może
nasilić się i doprowadzić do wystąpienia
zawału.
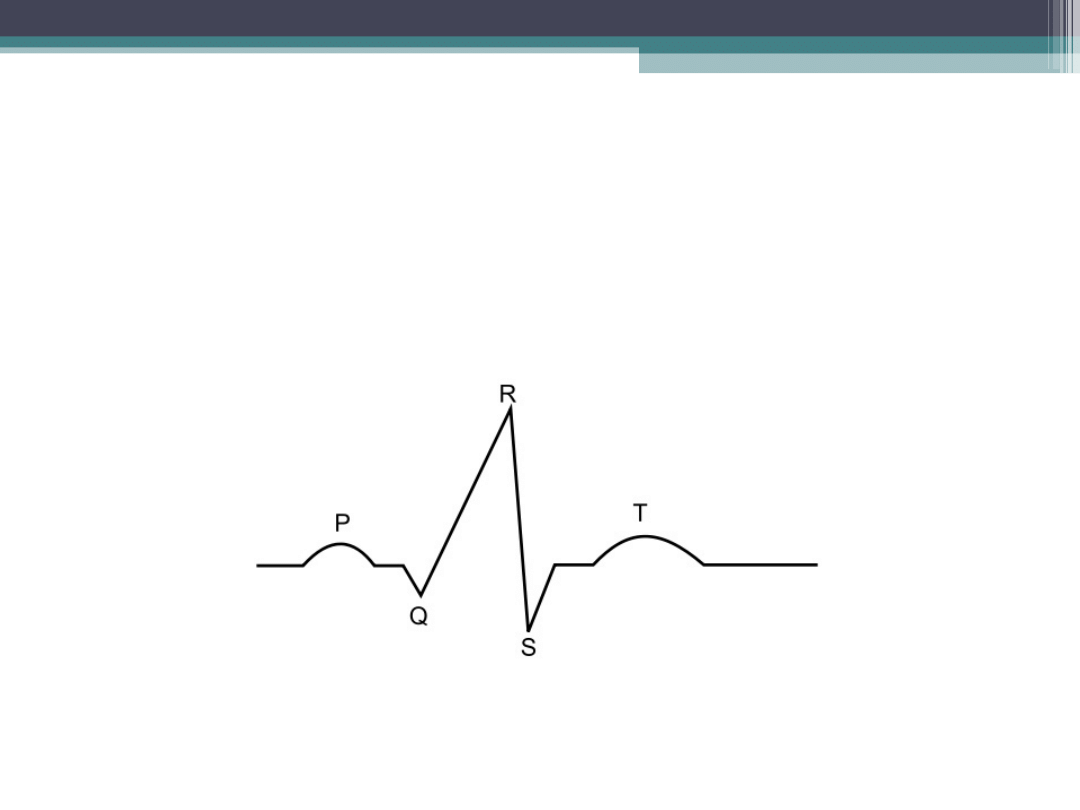
Prawidłowy zapis EKG
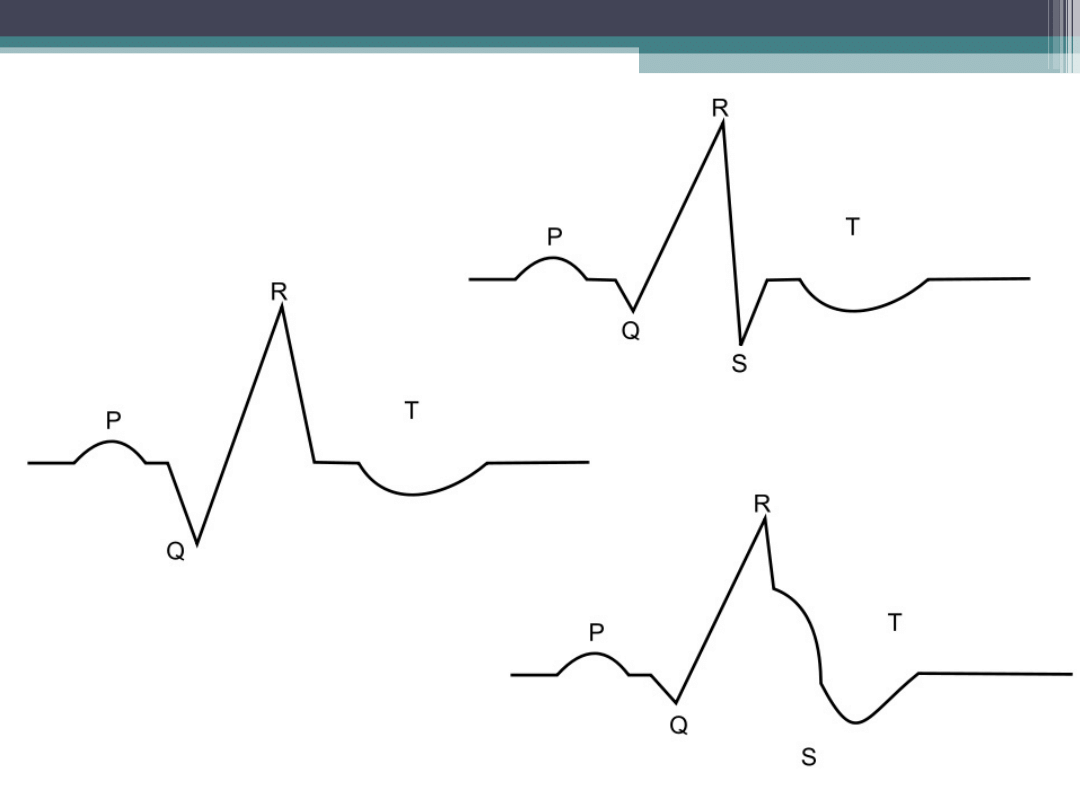
Zawał w EKG

Diagnostyka
Markery uszkodzenia mięśnia sercowego:
•
Troponiny-białka obecne we wszystkich
mięśniach prążkowanych, wchodzące w skład
systemu umożliwiającego skurcz mięśni.
Uwalniane w wyniku uszkodzenia komórek
mięśniowych. Frakcja cTn (cardiac Troponin)
jest charakterystyczna dla uszkodzeń mięśnia
sercowego. Podwyższone stężenie troponin w
surowicy krwi można wykryć po 4-6h od
wystąpienia objawów i utrzymuje się do 7-10
dni.

•
Kinaza kreatynowa (CK)- wzrost aktywności
enzymu w ostrych zespołach wieńcowych.
Występuje w wielu innych narządach, dlatego nie
zaleca się stosowania jej jako markera zawału
•
Izoenzym CK-MB-frakcja sercowa kinazy
kreatynowej, marker swoisty dla mięśnia
sercowego. Do wzrostu stężenia dochodzi po 4-
10h od wystąpienia epizodu bólowego, szczyt
następuje po 24h, podwyższony poziom
utrzymuje się do 3 dni. Rutynowe pomiary
stężenia CK-MB przy przyjęciu i co 8h
potwierdzają lub wykluczają rozpoznanie zawału.

•
Mioglobina-białko o zdolnościach wiązania
tlenu syntetyzowane w mięśniach
prążkowanych. Łatwo uwalniana z komórek
mięśniowych w przypadku ich martwicy lub
uszkodzenia, dlatego w ostrych zespołach
wieńcowych mioglobina pojawia się w
krwiobiegu w krótkim czasie po wystąpieniu
dolegliwości ok. 2h. Jej prawidłowe stężenie po
10h od początku objawów praktycznie wyklucza
zawał serca. Wzrost stężenia mioglobiny może
również wystąpić w wyniku: urazu mięśni,
odmrożenia, oparzenia, niedoczynności
tarczycy, zatrucia alkoholem, gorączki.

Diagnostyka
Badania obrazowe:
•
Echokardiografia (ultrasonokardiografia-UKG)
jest to badanie ultrasonograficzne serca,
przezklatkowe lub przezprzełykowe. Pozwala na
ocenę budowy serca i jego pracy. Podczas
badania ECHO oceniane są zastawki (ich budowa
i funkcja), jamy serca (przedsionki i komory),
dokonuje się pomiaru ich objętości, grubości
ścian, kurczliwości, dzięki czemu możliwe jest
zobrazowanie ewentualnych zaburzeń pracy
niedotlenionego mięśnia.

•
Koronarografia- angiografia naczyń wieńcowych.
Badanie polegające na nakłuciu tętnicy udowej, a
następnie wprowadzeniu cewnika aż do tętnic
wieńcowych i podaniu do ich światła kontrastu,
umożliwiającego ich uwidocznienie za pomocą
promieniowania rentgenowskiego.
W przypadku ujawnienia w badaniu zwężeń
krytycznych istnieje możliwość angioplastyki.
Światło naczynia udrażnia się za pomocą
balonika, a następnie umieszcza w tym miejscu
stent (metalowe rusztowanie), aby zapobiec
zapadnięciu się naczynia.

Rozpoznanie zawału serca
•
Stwierdzenie podwyższonego poziomu
markerów martwicy mięśnia sercowego
+ co najmniej jeden z poniższych:
▫ Charakterystyczne objawy podmiotowe
niedokrwienia
▫ Typowe zmiany w EKG
▫ Stwierdzenie w badaniach obrazowych
zaburzeń kurczliwości ściany serca
▫ Krytyczne zwężenia w koronarografii

Leczenie
Celem leczenia ostrych zespołów wieńcowych
jest jak najszybsze przywrócenie zdrożności
naczyń wieńcowych (rewaskularyzacja,
reperfuzja) oraz zapobieganie powikłaniom.
Pacjent z objawami zawału serca powinien w
ciągu godziny od wystąpienia objawów trafić
na oddział intensywnej terapii (po upływie ok.
60 min od pojawienia się dolegliwości dochodzi
do nieodwracalnej martwicy kardiomiocytów)

Leczenie przedszpitalne
•
Ułożenie w pozycji półwysokiej lub bocznej
ustalonej
•
Podaż nitratów podjęzykowo (Nitrogliceryna)
w celu rozszerzenia naczyń. Podawać co 5
min, pod kontrolą CTK (ryzyko zapaści, gdy
wartość skurczowa ≤ 90 mm Hg)
•
Kwas acetylkosalicylowy-hamuje
powstawanie zakrzepu płytkowego, hamuje
skurcz tętnic wieńcowych (Polopiryna)

Leczenie szpitalne
Farmakoterapia:
•
Tlenoterapia 4-5 l/min
•
Podaż fibrynolityków (trombolityków) –
działanie polega na przekształceniu
plazminogenu w czynny enzym zwany
plazminą, która rozpuszcza skrzep
(Streptokinaza)
▫Przeciwwskazania: czynne krwawienia
wewnętrzne, ciężka reanimacja, udary
krwotoczne mózgu oraz urazy głowy przebyte w
ciągu ostatniego miesiąca, ciąża, skaza
krwotoczna.

•
Leczenie przeciwzakrzepowe Heparyną.
Hamuje powstawanie zakrzepu płytkowego
na drodze aktywacji fizjologicznej
antytrombiny III, która blokuje czynniki
krzepnięcia. Terapia powinna trwać do 5 dni,
pod kontrolą parametrów krzepliwości.
•
Wprowadzenie Nitrogliceryny we wlewie
dożylnym. NO zmniejsza strefę martwicy
ponieważ rozszerza naczynia wieńcowe i
ułatwia przepływ wieńcowy. Działa
antyrytmicznie, tłumi ból wieńcowy,
zapobiega obrzękowi płuc.

•
Inhibitory konwertazy angiotenzyny
(ACEI) np. Kaptopril. Hamuje wzrost
włókien mięśniowych oraz proces
włóknienia, co prowadzi do hamowania
remodelingu serca.
•
Leczenie beta-blokerami np. Metaprolol,
Atenolol powoduje spadek
zapotrzebowania serca na tlen ( pracy
serca), wydłużenie fazy rozkurczu (
przepływu wieńcowego)

•
Leczenie przeciwbólowe:
▫ NLA - rodzaj znieczulenia, w którym podaje się dożylnie
krótko działający analgetyk narkotyczny (np. Fentanyl w
dawce 0.1mg, powtarzany co 30 min w dawce 0.05-
0.1mg) oraz silny neuroleptyk (np. droperidol -
Dehydrobenzperydol DHBP w dawce 2.5-5mg),
uzyskując analgezję i silną sedację bez utraty
przytomności. Ryzyko CTK
▫ Morfina - Wywołuje euforię, potem senność i anestezję.
Słabo wpływa na układ krążenia, czasem wywołuje
hipotensję. Rzadko wywołuje arytmię i bradykardię.
Może wywoływać wymioty, kurczy zwieracze i zwalnia
perystaltykę. Zwalnia oddychanie aż do zatrzymania,
może wywołać skurcz oskrzeli.

Petydyna (Dolargan)
▫- rozkurcza mięśniówkę oskrzeli, dróg
pokarmowych, moczowodów, tętnic.
Poprzez uwalnianie histaminy może
wywołać skurcz oskrzeli.
▫ Może wywołać wymioty.
▫ Działa depresyjnie na ośrodek oddechowy.

Interwencje mechaniczne:
•
Przezskórna interwencja wieńcowa (PCI) –
angioplastyka-stentowanie naczyń wieńcowych

•
Pomostowanie tętnic wieńcowych (CABG) –
operacja wiążąca się z torakotomią.
•
Polega na wszczepieniu pomostów naczyniowych
(tzw. by-passów) między tętnicą główną a
tętnicami wieńcowymi w celu ominięcia miejsca
zwężenia. Zapewnia poprawę ukrwienia
niedokrwionego obszaru mięśnia sercowego. Do
utworzenia by-passów stosuje się żyłę
dopiszczelową, tętnicę piersiową wewnętrzną lub
tętnicę promieniową. Do takiego leczenia
kwalifikują się chorzy ze zwężeniami w wielu
naczyniach lub u których nie można uzyskać
poprawy ukrwienia mięśnia sercowego poprzez
angioplastykę.

Powikłania zawału serca
•
Zaburzenia rytmu serca
•
Zatrzymanie krążenia – defibrylacja, resuscytacja
krążeniowo-oddechowa
•
Niewydolność serca – proporcjonalna do
uszkodzenia lewej komory serca
•
Obniżone ciśnienie krwi - w wyniku
zmniejszonego powrotu żylnego i osłabienia siły
skurczu
•
Wstrząs kardiogenny - CTK, tachykardia,
diurezy, zaburzenia świadomości, potliwość,
zimna i wilgotna skóra.

•
Nawracające niedokrwienie – objawiające się
bólem zamostkowym, wskazuje na
zagrożenie kolejnym zawałem, wymaga
leczenia.
•
Dysfunkcja mięśnia brodawkowatego –
niedomykanie się płatków zastawki mitralnej
•
Uszkodzenie mięśnia serca:
▫Pęknięcie mięśnia brodawkowatego
▫Pęknięcie przegrody międzykomorowej
▫Pęknięcie zewnętrzne (tamponada serca)

•
Tętniak serca
•
Skrzepliny przyścienne
•
Zapalenie osierdzia
•
Zespół pozawałowy (gorączka, zapalenie
osierdzia, wysięk opłucnej, bóle stawów)
zespół autoimmunologiczny.

•
Remodeling (przebudowa) serca –
przerost objętościowy komór serca w
wyniku przyrostu włókien mięśniowych. W
patogenezie tego zjawiska obserwuje się
zwiększoną aktywność konwertazy
angiotenzyny i nadmierne wytwarzanie
angiotensyny II, która pobudza
fibroblasty do produkcji kolagenu oraz
zwiększa uwalnianie czynników
wzrostowych w mięśniu sercowym.

Działania pielęgniarskie w przypadku
chorego z zawałem mięśnia sercowego
•
Zapewnienie poczucia bezpieczeństwa przez
informowanie chorego o celu działań
podejmowanych wobec niego
•
Obserwacja w kierunku wystąpienia zaburzeń
rytmu serca (ciągłe monitorowanie i
udokumentowanie w indywidualnej karcie
obserwacyjnej parametrów życiowych)
•
Wykonanie zleceń lekarskich według
indywidualnej karty zleceń
•
Pomoc w realizacji potrzeb chorego w zakresie
higieny, żywienia, wydalania

•
Zapewnienie wsparcia psychicznego, pomoc w
utrzymaniu kontaktu z rodziną
•
Prawidłowe przygotowanie psychiczne i fizyczne
pacjenta do zabiegu (koronarografia,
angioplastyka)

Diagnoza pielęgniarska
•
Ból w klatce piersiowej
•
Odczucie lęku
•
Zaburzona wymiana gazowa
•
Możliwość wystąpienia wczesnych powikłań
zawału serca
•
Możliwość wystąpienia powikłań krwotocznych
po zastosowaniu leczenia fibrynolitycznego
•
Możliwość wystąpienia spadku CTK po podaniu
leków rozszerzających naczynia
•
Deficyt wiedzy na temat czynników ryzyka
choroby niedokrwiennej i stylu życia po zawale

Ból w klatce piersiowej
Cechy charakterystyczne: ból za mostkiem,
uciskający, piekący, dławiący, gniotący lub
ściskający, promieniujący do żuchwy, pleców,
brzucha, lewego barku lub ramienia.
Cel opieki:
•
Zminimalizowanie lub wyeliminowanie bólu
•
Zapobieganie poszerzeniu się strefy bólu
•
Zapobieganie wtórnemu stresowi związanemu z
utrzymaniem się objawów bólowych
•
Poprawa ukrwienia mięśnia sercowgo

Działania pielęgniarskie:
•
Monitorowanie, ograniczenie i wyeliminowanie bólu
poprzez: ocenę odczuć bólowych zgłaszanych przez
chorego, ocenę pozawerbalnych oznak bólu (grymas
twarzy, wzmożone napięcie mięśniowe, bladość
powłok skórnych, wzmożona potliwość,
przyspieszone tętno i oddech, spadek lub wzrost
CTK)
•
Ułożenie chorego w wygodnej pozycji i
minimalizacja wysiłku (pozycja półwysoka)
•
Wyjaśnienie choremu przyczyny bólu i jego wpływu
na organizm
•
Zapewnieni spokoju i ciszy
•
Wyjaśnienie celowości podejmowanych działań
pielęgniarskich, terapeutycznych i diagnostycznych

•
Podłączenie kardiomonitora
•
Założenie karty obserwacyjnej - monitorowanie
tętna, oddechów, CTK, czynności serca - EKG,
temperatury ciała, zabarwienia powłok skórnych,
saturacji oraz stanu świadomości
•
Kontrola parametrów życiowych pacjenta w
zależności od jego stanu (co 15 min, a gdy są
prawidłowe, co 2h)
•
Zapewnienie dostępu do żyły (dwa: jedno do
podawania leków, drugie do ewentualnego
podawania streptokinazy - każde podpisane)
•
Pobranie krwi do badań laboratoryjnych
(Troponina, CK-MB, mioglobina, APTT, elektrolity,
gazometria oraz innych według zaleceń lekarza)

•
Zwalczenie dolegliwości bólowych poprzez
farmakoterapię według zleceń lekarskich
•
Wdrożenie tlenoterapii na zlecenie lekarza
•
Posiłki lekkostrawne, częściej a mniejsze
objętościowo
•
Zapobieganie zaparciom [dieta, laktuloza ]
•
Gimnastyka oddechowa
•
Prowadzenie bilansu płynów
•
Pomoc w czynnościach samoobsługowych
•
Obserwacja w kierunku wystąpienia powikłań tj.
obrzęk płuc, wstrząs kardiogenny, zaburzenia
rytmu serca.
•
Udział w farmakoterapii (wg zleceń lekarskich):

▫Leczenie p/bólowe:
informuje chorego o silnym działaniu p/bólowym,
uspokajającym, zmniejszajacym uczucie leku i
zagrożenia,
obserwacja działań niepożądanych (osłabienie
czynności oddechowej, nudności, wymioty,
bradykardia, zatrzymanie moczu, skurcz oskrzeli)
antagonista morfiny-Nalokson
▫Leczenie trombolityczne:
w pompie infuzyjnej streptokinaza
obserwacja działań ubocznych (krwawienia)
kontrolne EKG po podaniu leku zaznaczając na
zapisie „Streptokinaza”
przez wkłucie dla streptokinazy nie podajemy
innych leków

nie podajemy leków drogą i.m. - powodują
bolesne rozległe krwiaki,
po usunięcie venflonu długo i skutecznie
ucisnąć miejsce wkłucia
▫Leczenie antykoagulacyjne:
obserwacja działań ubocznych (krwawienia)
Siarczan Protaminy hamuje działanie
Heparyny

Odczucie lęku
Cechy charakterystyczne:
•
Poczucie zagubienia i bezradności,
•
Nieumiejętność komunikowanie problemów,
•
Wycofanie z kontaktów społecznych
Cel opieki:
•
Zapewnienie poczucia bezpieczeństwa
•
Obniżenie poziomu lęku
•
Wsparcie rodziny pacjenta

Działania pielęgniarskie:
•
Nawiązanie kontaktu terapeutycznego (cierpliwość,
okazanie troski i zainteresowania, aktywne
słuchanie)
•
Umożliwienie kontaktu z rodziną
•
Zapewnienie warunków intymności
•
Informowanie chorego o dalszych badaniach i
zabiegach pielęgnacyjnych, procesie leczenia oraz
przejściowych ograniczeniach spowodowanych
zawałem serca
•
Zastosowanie technik terapeutycznych, np.
relaksacji, wizualizacji.
•
Podanie leków uspokajających (wg zleceń)
•
Zapewnienie warunków do spokojnego wypoczynku

Zaburzona wymiana gazowa
Cechy charakterystyczne:
•
Zmiana liczby i głębokości oddechów
•
Duszność, oddychanie wysiłkowe
•
Zmniejszona tolerancja wysiłku
Cel opieki:
•
Poprawa wentylacji i lepszego
utlenowania tkanek

Działania pielęgniarskie
•
Wywietrzenie sali, przygotowanie sprzętu
do tlenoterapii (przed przybyciem
pacjenta)
•
Ułożenie w pozycji półwysokiej
•
Stosowanie tlenoterapii biernej
•
Ocena stanu pacjenta na podstawie
parametrów z pulsoksymetru, wyników
gazometrii, zabarwienia powłok skórnych,
częstości i charakteru oddechów.

Możliwość wystąpienia
wczesnych powikłań zawału
serca
Cel opieki:
Wczesne wykrycie stanu zagrożenia życia
Działania pielęgniarskie:
•
Stałe monitorowanie wartości podstawowych
parametrów( tętno, CTK, saturacja, oddechy) a
także zapisu EKG oraz prowadzenie bilansu
płynów
•
Dokumentowanie wykonanych pomiarów w
karcie obserwacji chorego

•
Podawanie leków zgodnie z kartą zleceń i
obserwacja reakcji na nie
•
Szybkie reagowanie na zgłaszane przez chorego
dolegliwości
•
Dostosowanie wysiłku do możliwości chorego

Możliwość wystąpienia powikłań
krwotocznych po zastosowaniu
leczenia fibrynolitycznego
Cel opieki:
•
Wczesne wykrycie powikłań
•
Zapobieganie powikłaniom
Działania pielęgniarskie:
•
Obserwacja chorego w kierunku wystąpienia
ewentualnych objawów ubocznych przyjmowania
leków fibrynolitycznych (krwawienie ze
śluzówek, miejsc wkłucia, nosa, przewodu
pokarmowego, układu moczowego-czerwone
zabarwienie moczu)

•
Skuteczne i długie uciśnięcie miejsc wkłuć (np. po
usunięciu kaniuli obwodowej, dożylnej)
•
Monitorowanie podstawowych parametrów
życiowych, zabarwienia powłok skórnych i
świadomości pacjenta
•
Unikanie iniekcji domięśniowych ze względu na
możliwość powstania bolesnych, rozległych
krwiaków
•
W przypadku wystąpienia krwawień postępowanie
wg zleceń lekarskich ( przerwanie leczenia
fibrynolitycznego, przetaczanie krwi, osocza)

Możliwość wystąpienia spadku CTK po
podaniu leków rozszerzających
naczynia
Cel opieki: zapobieganie hipotonii polekowej
Działanie pielęgniarskie:
•
Podawanie leków zgodnie z kartą zleceń i obserwacja
ich działania
•
Kontrola CTK, dokumentowanie pomiarów
•
Obserwacja pacjenta (zabarwienie powłok skórnych,
potliwość)
•
Pouczenie chorego o ograniczeniu aktywności
ruchowej
•
Szybkie reagowanie na skargi chorego i odnotowanie
ich

•
Powiadomienie lekarza o każdym znacznym
spadku ciśnienia

Deficyt wiedzy na temat czynników
ryzyka choroby niedokrwiennej i stylu
życia po zawale
Cel opieki:
•
Włączenie pacjenta do współpracy z zespołem
terapeutycznym
•
Dostarczenie materiałów edukacyjnych,
wskazanie źródeł informacji na temat choroby

Działania pielęgniarskie:
•
informacje na temat choroby (przyczyny, objawy)
•
samodzielne zwalczanie dolegliwości (czynniki
wyzwalające, objawy wymagające interwencji
medycznej)
•
farmakoterapia (nazwy leków, działanie, objawy
uboczne, przechowywanie)
•
przygotowanie pacjenta do samoopieki :
samodzielny pomiar CTK, przestrzeganie diety,
normalizacja masy ciała, eliminacja nałogów,
wysiłku fizycznego,
•
umiejętność rozładowania napięcia emocjonalnego
•
badania kontrolne

Przygotowanie pacjenta do
koronarografii/angioplastyki
•
Założenie, utrzymanie dwóch drożnych kaniul
obwodowych (do jednej 500 ml 0,9% NaCl-
zapobieganie nefropatii kontarsowej)
•
Pobranie krwi do badań (morfologia, elektrolity, ukł.
krzepnięcia, glukoza, kreatynina, ASPAT, ALAT,
lipidogram, markery martwicy m.s. itd.)
•
Pomiar tętna, CTK, saturacji, wykonanie EKG
•
Relanium 30 min przed zabiegiem
•
Przygotowanie miejsca nakłucia: usunięcie
owłosienia
•
Poinformowanie o konieczności usunięcia protez,
biżuterii, okularów itd.

•
Bezpośrednio przed zabiegiem pacjent powinien
oddać mocz, przebrać się w czystą bieliznę
•
Rozmowa z pacjentem-dostarczenie informacji
medycznej na temat zabiegu.
•
Zgromadzenie dokumentacji, upewnienie się czy
została wyrażona pisemna zgoda na zabieg
•
Transport w pozycji leżącej do pracowni
hemodynamiki

Postępowanie po zabiegu
•
Pacjent pozostaje w łóżku w pozycji leżącej przez
ok. 6-12h z opatrunkiem uciskowym w miejscu
nakłucia ( 2h po założeniu opatrunku należy do
sprawdzić i poluzować)
•
Zakaz wykonywania gwałtownych ruchów,
siadania, wstawania, zginania nakłutej kończyny
•
W ciągu 4h po zabiegu pacjent powinien oddać
mocz
•
Przyjmować dużo płynów 1-2l (wydalenie środka
cieniującego)

Przygotowanie pacjenta do
pomostowania naczyń
wieńćowych
•
udzielenie informacji medycznej zgodnie z aktualna
wiedzą i ze swoimi kompetencjami, rozwianie
ewentualnych wątpliwości, które mogą powodować
u pacjenta stan napięcia emocjonalnego, uzyskanie
pisemnej zgody na operację
•
dążenie do optymalizacji stanu zdrowia pacjenta,
tak, aby podejmowany zabieg operacyjny był
przeprowadzony w czasie i w warunkach
najbardziej dla niego korzystnych
•
Zapewnienie dwóch wkłuć dożylnych, pobranie
krwi do badań

•
Wykonanie EKG, pomiarów parametrów stanu
ogólnego
•
Przygotowanie pola operacyjnego (usunięcie
owłosienia, toaleta całego ciała ze szczególnym
uwzględnieniem miejsca nacięcia)
•
Poinformowanie pacjenta o konieczności wstrzymania
się od spożywania posiłków stałych i płynnych na
minimum 6 – 8h
•
Profilaktyka p/zakrzepowa w przypadku występowania
żylaków kończyn dolnych.
•
Poinformowanie o konieczności usunięcia protez,
biżuterii, okularów, zmyć makijaż, lakier z paznokci itd.
•
Premedykacja (wg zleceń)
•
Zapewnienie świeżej bielizny
•
Transport chorego w pozycji leżącej na salę operacyjną
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
Wyszukiwarka
Podobne podstrony:
Zawal serca 20 11 2011
ZAWAŁ SERCA
ostry zawal serca
Zawał serca, kosmetologia, ogólne
zawał serca rehabiitacja
ZAWAŁ SERCA
Zawal serca
Prezentacja technik a zawał serca
Zawał serca – infarctus myocardi
cz 3 zawał serca
zawał serca, BHP
ŚWIEŻY ZAWAŁ SERCA, Farmakologia(1)
FK' 3 Zawał serca Rejus
Zawał serca
zawał serca inne spojrzenie
więcej podobnych podstron