
Leki przeciwdepresyjne
Dariusz Dziubek

Zaburzenia afektywne
Grupa zaburzeń endogennych, w
których okresowo występują
zaburzenia nastroju, aktywności i
emocji
Zaburzenia te mogą objawiać się
występowaniem zespołów:
a) depresyjnych
b) maniakalnych
c) mieszanych

Zaburzenia afektywne
Dwa najczęstsze zaburzenia afektywne to:
a) zaburzenia depresyjne nawracające
a) zaburzenia depresyjne nawracające
b) zaburzenia dwubiegunowe
b) zaburzenia dwubiegunowe
– nawracające występowanie okresów manii na przemian lub równocześnie
z objawami depresji
- FAZA MANIAKALNA – podwyższenie nastroju, pompatyczność, słowotok,
nadmiar pomysłów, zwiększona aktywność społeczna, zmniejszona potrzeba
snu
- FAZA DEPRESJI
Fazy mogą trwać od kilku tygodniu do kilku miesięcy, a w zaburzeniach
dwubiegunowych z szybką zmianą faz – godziny lub dni

Objawy depresji
Obniżenie nastroju
Utrata zainteresowań
Anhedonia
Poczucie braku wartości
Zmniejszona zdolność koncentracji
Nawracające myśli samobójcze
Brak apetytu
Drążnie bolesnych doświadczeń i myśli
Poczucie winy i bezradności

Kryteria rozpoznania depresji
Do rozpoznania epizodu depresyjnego konieczne jest
rozpoznanie co najmniej dwóch objawów typowych spośród:
- depresyjny nastrój
- utrata zainteresowań i odczuwania przyjemności
- męczliwość
Oraz dwóch z objawów dodatkowych
- osłabienie koncentracji
- niska samoocena
- poczucie winy
- zaburzenia snu
- myśli samobójcze
Zaburzenia muszą się utrzymywać minimum 2 tygodnie

Przyczyny depresji
Psychologiczne – kompleksy spowodowane
wyglądem, poczucie winy, strach przed
porzuceniem
Społeczne – samotność, choroba przewlekła,
chroniczny ból, śmierć bliskiej osoby,
bezrobocie
Biochemiczne – zaburzenia w działaniu
mediatorów synaptycznych:
1) serotoniny
2) noradrenaliny
3) dopaminy
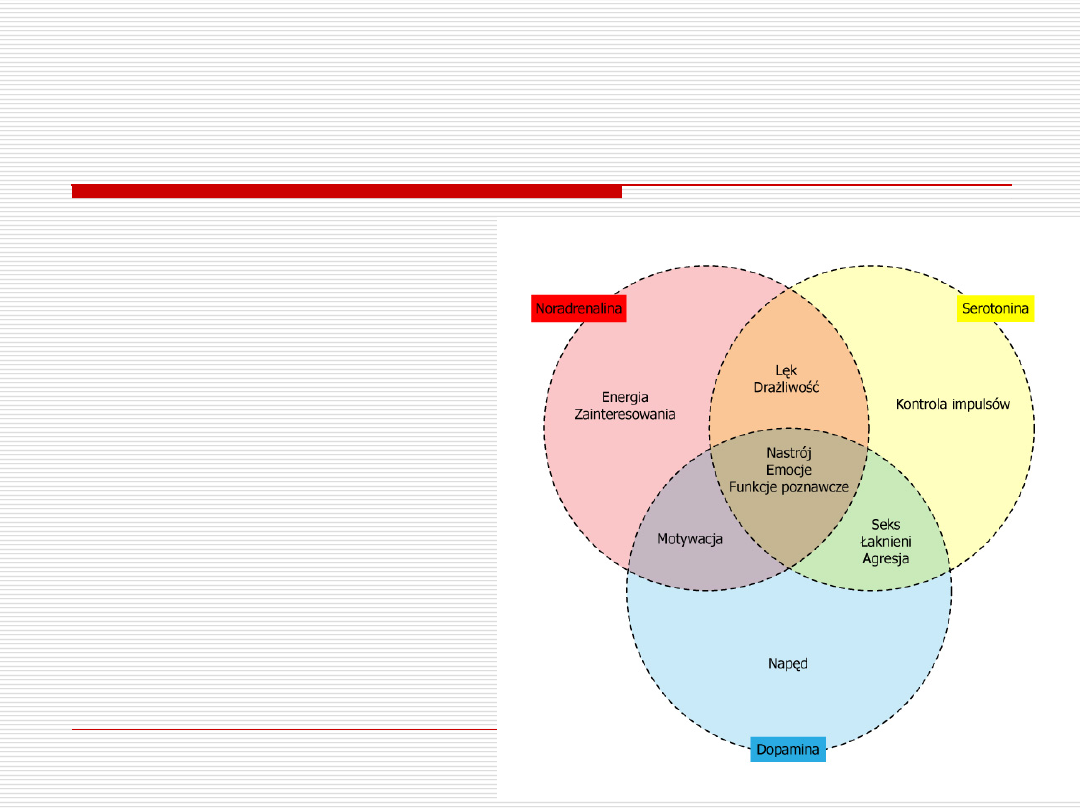
Hipoteza amin biogennych
Zaburzenia nastroju są
wynikiem
nieprawidłowości w
neuroprzekaźnictwie
serotoninergicznym,
dopaminergicznym i
noradrenergicznym
Układ serotoninergiczny
ulega aktywacji w czasie
pobudzenia
behawioralnego i zwiększa
wrażliwość kory mózgowej
na reakcje emocjonalne,
będące wynikiem zdarzeń
środowiskowych

Depresja, a melatonina
Depresja, a melatonina
Melatonina osłabia aktywność
serotoninergiczną neuronów
Nadmierne wytwarzanie melatoniny
prawdopodobnie przyczynia się do powstania
depresji
Hipoteza ta dotyczy głównie sezonowych
zaburzeń afektywnych (jesień/zima) – niewielka
ilość światła powoduje wzrost stężenia
melatoniny we krwi.

Hipoteza amin biogennych
Leki przeciwdepresyjne działają przez nasilenie
neuroprzekaźnictwa serotoninergicznego,
noradrenergicznego, dopaminergicznego
Większość leków przeciwdepresyjnych zwiększa st.
serotoniny w synapsach, a to prowadzi do regulacji
w dół autoreceptorów presynaptycznych
Regulacja w dół prowadzi do zwiększenia
częstotliwości wyładowań neuronów i w ten sposób
wywołuje opóźniony efekt terapeutyczny leków
Dochodzi do zmiany gęstości i wrażliwości
receptorów

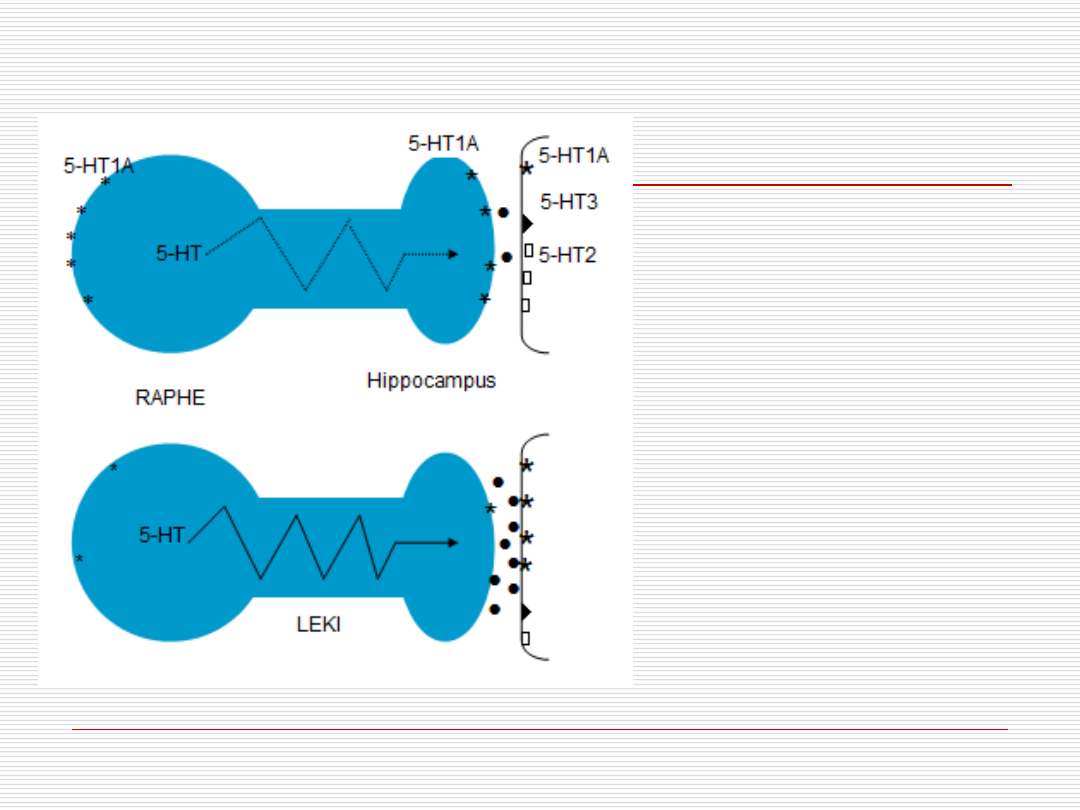
-
presynaptyczne 5-
HT1A „w dół”
-
postsynaptyczne 5-
HT2 „w dół”
-
postsynaptyczne 5-
HT1A „w górę”

Hipoteza neurotropowa – ciągle
badana
BDNF
BDNF
(czynnik wzrostu pochodzenia
nerwowego) jest niezbędny do regulacji
plastyczności mózgu i neurogenezy
Stres i ból obniżają poziom BDNF i
przyczyniają się do zmian atroficznych
w hipokampie i innych obszarach
mózgu, co może przyczyniać się do
wystąpienia objawów depresji

Rodzaje leków przeciwdepresyjnych
TLPD
TLPD
– trójcykliczne leki przeciwdepresyjne
SSRI
SSRI
– selektywne inhibitory wychwytu
zwrotnego serotoniny
SNRI
SNRI
– inhibitory wychwytu zwrotnego
serotoniny i noradrenaliny
Antagoniści receptora 5-HT2
MAOI
MAOI
– inhibitory monoaminooksydazy
Leki czterocykliczne i niecykliczne

TLPD
Amitryptylina, nortryptylina (II-rz),
klomipramina, imipramina, dezypramina (II-rz)
Często powodują występowanie objawów
niepożądanych
Nie wchłaniają się całkowicie po podaniu p.o.
Długi okres półtrwania – od 18 do 70h
Pierwsze objawy poprawy nastroju pojawiają
się po 10-14 dniach, a pełen efekt jest
osiągalny po 4-6 tygodniach

Zastosowanie
Zastosowanie
Depresja
Zespół lęku panicznego
Fobie
Zaburzenia obsesyjno-kompulsywne
Zaburzenia snu (lunatykowanie, koszmary)
– skraca REM
Moczenie nocne – zwiększają poziom
świadomości potrzeby oddania moczu
Zespół psychogenny

TLPD – mechanizm działania
Blokują wychwyt zwrotny SER i NA (blokada
pojawia się od razu po podaniu leku)
Efekty uboczne wynikają z blokowania
receptorów:
- α1-adrenergicznych
- muskarynowych
- H1
Podaje się je przed snem, ze względu na ich
działanie sedatywne

TLPD – działania niepożądane
Obniżają próg drgawkowy
Powodują zaburzenia akcji serca
Wywołują sedację
Hipotensja ortostatyczna
Wzrost apetytu
Przysrost masy ciała
Zespół cholinolityczny
Zaburzenia rytmu serca w wyniku stosowania TLPD leczy
się podając dożylnie NaHCO3 (zwiększa ilość
niezjonizowanych TLPD i zmniejsza wiązanie się TLPD z
kanałami Na+ kardiomiocytów)

Zespół antycholinergiczny
ośrodkowy
jest zespołem objawowym,
charakteryzującym się zmianą
zachowania, powstającym w wyniku
ubocznych działań leków działających
na receptory w OUN łączące się z
. Do leków posiadających
takie działanie zaliczamy oprócz
wiele leków psychotropowych o
różnych wskazaniach terapeutycznych.

Przy zażywaniu
zanim pojawi się majaczenie,
przez wiele godzin utrzymuje się przymglenie
świadomości, niekiedy euforia, którym towarzyszą
nasilone objawy porażenia układu przywspółczulnego
na obwodzie (zaburzenia akomodacji, wysychanie
błony śluzowej itd)
Leczenie - polega na odstawieniu leku wywołującego,
a w przypadku nasilonego zespołu majaczeniowego na
zastosowaniu
antidotum.

Aminy drugorzędowe (nortryptylina i
dezypramina) w większym stopniu
hamują wychwyt noradrenaliny niż
serotoniny
Wybór leku zależy od objawów
pacjenta , np. pacjentom mocno
pobudzonym i niespokojnym
przepisuje się leki o silniejszym
działaniu sedatywnym

SSRI
SSRI
Fluoksetyna
Fluwoksamina
Paroksetyna
Sertralina
Citalopram
Rzadziej niż TLPD wywołują sedację i
zaburzenia ze strony układu
autonomicznego
Rzadko powodują drgawki i arytmie

SSRI
Hamują selektywnie wychwyt zwrotny
serotoniny (stąd mniej ubocznych
efektów)
Dobrze wchłaniają się w jelitach
Hamują izoenzym cytochromu P450 –
CYP2D, stąd poważne interakcje z innymi
lekami (fluoksetyna najbardziej,
sertralina najmniej)
Podaje się je rano – nasilają stan
czuwania

SSRI – działania niepożądane
Nerwowość, bezsenność, zawroty głowy
Zaburzenia czynności seksualnych u
mężczyzn – impotencja i priapizm
Zaburzenia żołądkowo-jelitowe
Uczulenia
Tendencje samobójcze
Nie należy stosować u pacjentów:
- zaburzeniami drgawkowymi
- cukrzycą
- problemami wątrobowymi
Fluoksetyna
Oprócz depresji stosuje się go także w
leczeniu:
a) bulimii
b) anoreksji
Okres półtrwania – 2,5 dnia (a jego
aktywnego metabolitu 8 dni)
Wchodzi w liczne interakcje z innymi lekami:
- Cukrzycy – zaburza glikemię
- Może wywołać objawy zespołu SIADH

Sertralina
Sertralina
W znacznym stopniu ulega eliminacji
w czasie pierwszego przejścia
Słabo wpływa na izoenzymy P450 i
powoduje mniej interakcji lekowych
niż fluoksetyna
Korzystna w leczeniu starszych
pacjentów, bo jej eliminacja nie
zmienia się istotnie z wiekiem

MAOI
1] fenelzyna i tranylcypromina –
nieodwracalnie blokują MAO-A i MAO-B
2] moklobemid (odwracalnie MAO-A)
3] selegilina (MAO-B)
Nie są lekami z wyboru w leczeniu depresji
ze względu na liczne interakcje z innymi
lekami i pokarmami

MAO-A – preferuje rozkład serotoniny
MAO-B – preferuje rozkład dopaminy
MAOI podwyższają stężenie
monoamin w całym układzie
nerwowym
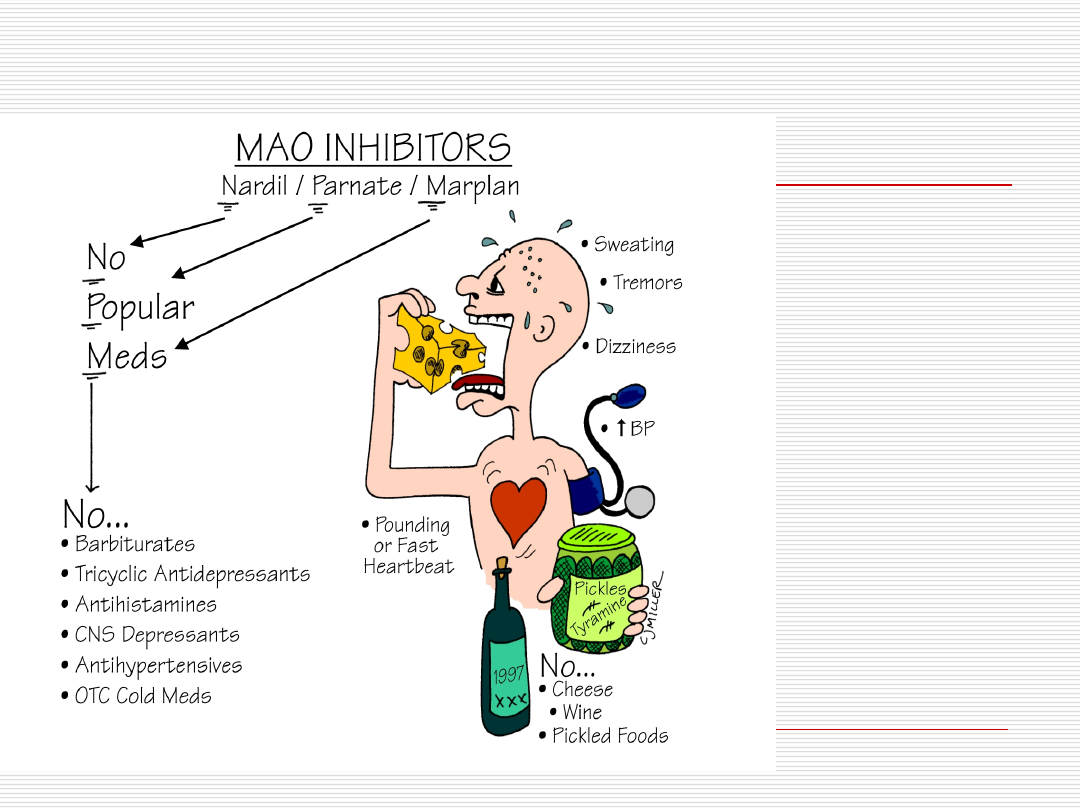
MAOI – działania niepożądane
Przełom
nadciśnienio
wy:
bóle głowy
okolicy
potylicznej,
paliptacje,
pocenie się,
nudności i
wymioty

Przełom nadciśnieniowy może
nastąpić w wyniku przyjęcia MAOI lub
po podaniu:
- amin sympatykomimetycznych
- spożyciu pokarmy zawierającego
tyraminę
przy równoczesnym
przyjmowaniu MAOI I-wszej generacji
(np. ser)
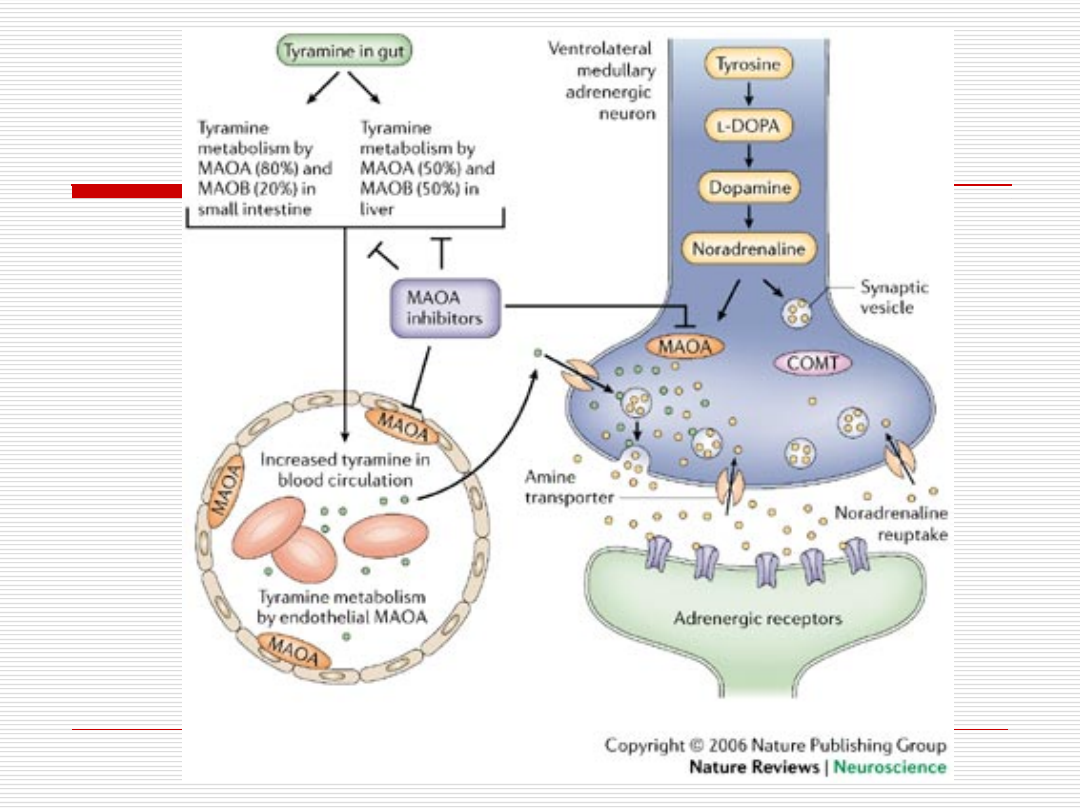

TYRAMINA
TYRAMINA – jest metabolizowana przez MAO -
akumulacja tego związku w organizmie może
doprowadzić do niebezpiecznego dla zdrowia
wzrostu
.
Fenelzyna i tranylcypromina – nie
można spożywać tyraminy
Moklobemid – można spożywać
tyraminę

Antagoniści receptora 5-HT2
Trazodon
Trazodon
Nefazodon
Nefazodon
Hamują wychwyt zwrotny SER oraz blokują receptory
5-HT2
Leki te wykazują działanie przeciwdepresyjne,
uspokajające i nasenne
Znajdują zastosowanie w leczeniu zaburzeń lękowych i
zaburzeń snu

Bupropion
Bupropion
Mechanizm działania nie jest do końca poznany
Stosunkowo słaby inhibitor wychwytu zwrotnego
dopaminy, noradrenaliny i serotoniny
Blokuje także receptor nikotynowy
receptor nikotynowy
α3β4 i w
nieznacznym stopniu receptor α4β2
Rzadko wywołuje niepożądane objawy
antycholinergiczne, arytmie,
Jest stosowany w terapii wspomagającej u
pacjentów próbujących
rzucić palenie
rzucić palenie
papierosów
papierosów

Czterocykliczne leki
przeciwdepresyjne
Maprotylina
Mianseryna
Mirtazapina

Mirtazapina
Mirtazapina
Blokuje presynaptyczne receptory α2-
adrenergiczne (auto i heteroreceptory) i w ten
sposób zwiększa uwalnianie z neuronów NA i
SER
Powoduje mniej działań
niepożądanych niż TLPD
Może prowadzić do:
- wzrostu ALAT i ASPAT
- agranulocytozy

Mirtazapina nie jest lekiem z rodziny
,
Jej
S(+) blokuje receptory α2 i 5-
HT2, natomiast enancjomer R(-) blokuje
receptory 5-HT3.
Silne działanie uspokajająco-nasenne
mirtazapiny jest skutkiem antagonizmu
receptora H1.
Antagonizm receptora 5-HT3 powoduje że
mirtazapina posiada pewne właściwości

SNRI
SNRI
- Wenlafaksyna i duloksetyna
Silnie hamują wychwyt zwrotny zarówno
noradrenaliny jak i serotoniny (SNRI)
Działania niepożądane podobne do SSRI
Nie mają działania anatagonistycznego na
receptory: M, α, H1

Wyciąg z dziurawca
Wykazują lekkie działanie przeciwdepresyjne
Zawiera
hipercynę
hipercynę i kilka związków
flawonowych
Niektóre związki z wyciągu prawdopodobnie
hamują MAO, inne hamują wychwyt zwrotny SER
Może powodować alergie i zaburzenia
żołądkowo-jelitowe
Indukuje izoenzym CYP3A4 – przez co osłabia
efekt działania innych leków (np.
przeciwzakrzepowych)

Tianeptyna
Tianeptyna
(typ SSRE)
Powoduje nasilenie zwrotnego
wchłaniania serotoniny przez neurony
Ma powodować wzrost uwalniania NA i
SER
Wskazana do leczenia zespołów
depresyjnych
Może nasilać myśli samobójcze

Mechanizm działania tianeptyny polega na zwiększeniu
uwalniania oraz (paradoksalnie)
oraz uwalnianiu niewielkich ilości
(przez co przy większych dawkach może wykazywać
działanie euforyczne) przez neurony
, głównie
przez komórki
i
.
Lek zapobiega także uszkodzeniom neuronów
wywołanym niedotlenieniem i
.
Strukturalnie tianeptyna zbliżona jest do
, jednak
pozbawiona jest działań kardiotoksycznych i
cholinolitycznych.

Elektrowstrząsy
Wywołanie kontrolowanego napadu
drgawkowego w mózgu
Powtarzanie elektrowstrząsów powoduje
podobne zmiany w układach receptorów jakie
występują przy przewlekłym stosowaniu leków
Pacjent w znieczuleniu ogólnym
EW wykonuje się najczęściej co 2 dni
Zalecane w depresji zagrażającej życiu chorego
(odmawia przyjmowania leków, duże ryzyko
samobójstwa)


Interakcje lekowe - TLPD
Poziom TLPD w surowicy podnosi się
w wyniku równoczesnego podania:
- leków przeciwpsychotycznych,
- cymetydyny
- SSRI
- MAOI
Konkurują one z TLPD o enzymy
Konkurują one z TLPD o enzymy
wątrobowe
wątrobowe

Poziom TLPD w surowicy obniża się
przy równoczesnym stosowaniu:
- barbituranów
- karbamazepiny i fenytoiny
Zwiększają one aktywność izoenzymów
Zwiększają one aktywność izoenzymów
wątrobowego P450
wątrobowego P450

Interakcje lekowe - SSRI
Liczne interakcje bo hamuje
izoenzymy cytochromu P450
Mogą powodować
hipoprotrombinemię
hipoprotrombinemię wywołaną
nasilonym działaniem warfaryny

Zespół serotoninowy
Zespół serotoninowy
stan wywołany zbyt dużą ilością
.
Najczęściej spowodowany jest interakcjami różnych
substancji blokujących wychwyt zwrotny hormonu, m.in.
niektórych TLPD , inhibitorów MAO z SSRI, SSRI
z dekstrometorfanem lub przedawkowaniem SSRI.
Powinny upłynąć minimum 2 tygodnie od zakończenia
terapii MAOI lub SSRI do rozpoczęcia terapii drugim z
nich

Objawy zespołu serotoninowego
● ból głowy
●
halucynacje
●
podwyższona temperatura ciała
●
sztywność mięśni
●
zaburzenia snu pod
postacią bezsenności
●
przyspieszenie toku myślenia
●
nadmierne pocenie się
●
nadciśnienie tętnicze
●
tachykardia
●
nudności

Uwagi kliniczne
Czas leczenia epizodu
depresyjnego (Stahl, 2012)
I epizod – min. 12 miesięcy
II epizod – min. 2 lata
III epizod - bezterminowo

Uwagi kliniczne
Ponad 80% pacjentów reaguje na
farmakoterapię, psychoterapię i
elektrowstrząsy lub po połączeniu
tych metod
Aby zapobiec nawrotom, leczenie
kontynuuje się przez 4-9 miesięcy od
ustąpienia objawów depresji

Leki stabilizujące nastrój
Normalizują wahania nastroju obserwowane w
zaburzeniu dwubiegunowym
Mają silniejsze działanie przeciwko objawom
manii niż depresji, dlatego stosuje się je
głownie w leczeniu fazy maniakalnej lub
zapobieganiu jej

Sole litu (Li+)
Sole litu (Li+)
Przyjmowany doustnie
Nie jest metabolizowany w organizmie
Okres półtrwania ok.24h
Stabilizuje nastrój

Ciekawostka …
Gdyby PepsiCo nie zmieniło oryginalnej
receptury znanego nam wszystkim napoju
gazowanego o cytrynowo-limetkowym
smaku -7up – być może możliwe byłoby
przepisywanie go jako leku pacjentom z
objawami manii.
W oryginalnej recepturze 7up znajdował się
bowiem lit.

Mechanizm działania Li
Prawdopodobnie hamuje powstawanie
wtórnych przekaźników
Zmniejsza wytwarzanie IP3
(trifosforan inozytolu), przez
hamowanie jednego z enzymów
szlaku przemian inozytolu
Osłabia przez to odpowiedź neuronów
na SER i NA
Zaburza też wytwarzanie cAMP

Lit działa uspokajająco na pacjentów
maniakalnych, ale na efekt trzeba poczekać
kilka dni lub tygodni
Może zajść potrzeba wdrożenia we wczesnej
fazie terapii litem, innych leków
(benzodiazepiny – łagodzą manie i ułatwiają
zasypianie; leki przeciwpsychotyczne)
Należy monitorować poziom litu we krwi
(0,6-1,2 mEq/l)

Działania niepożądane – niewielki
indeks terapeutyczny
Działanie
neurotoksyczne
neurotoksyczne i
kardiotoksyczne
kardiotoksyczne
Nudności i wymioty – najczęściej pierwszy
Nudności i wymioty – najczęściej pierwszy
objaw
objaw
Senność
Senność
Wzrost masy ciała
Wzrost masy ciała
Drżenie rąk (podajemy antagonistę
Drżenie rąk (podajemy antagonistę
β
β
-
-
adren.)
adren.)
Poliuria (zaburza działanie ADH)
Poliuria (zaburza działanie ADH)
Niedoczynność tarczycy
Niedoczynność tarczycy

Lit - interakcje
NLPZ i leki moczopędne obniżają klirens o
25% litu i podnoszą jego poziom w osoczu
Lit przerywa ostre napady maniakalne i
może zapobiegać ich wystąpieniu
Pozwala opanować ostry epizod w czasie 1-
2 tyg. od rozpoczęcia terapii
Terapię kontynuuje się przez 9-12 miesięcy
od pierwszego epizodu maniakalnego

Objawy hipomaniakalne często są
zwiastunem ostrego epizodu
Wdrożenie terapii litem może zapobiec
jego wystąpieniu
Wdrożenie leków przeciwdepresyjnych
u pacjentów z zaburzeniami
dwubiegunowymi, nie przyjmującymi
litu może wywołaj epizod maniakalny

Efekt włącznika
Efekt włącznika (switch
phenomenon)
Wdrożenie leków
przeciwdepresyjnych u pacjentów z
zaburzeniami dwubiegunowymi, nie
przyjmujących litu, może wywołać
epizod maniakalny

Inne leki stabilizujące nastrój
Karbamazepina
Kwas walproinowy
U ok. 60% pacjentów z zaburzeniami
maniakalnymi nie reagujących na lit, po
podaniu karbamazepiny w przeciągu kilku
dni pojawia się efekt leczniczy
Walproinian – wydaje się skuteczny u
pacjentów z szybką zmianą fazy maniakalnej
i depresyjnej
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
Wyszukiwarka
Podobne podstrony:
88 Leki przeciwreumatyczne część 2
Opioidowe leki przeciwbólowe 2
(65) Leki przeciwreumatyczne (Część 1)
2011 Leki przeciwgrzybicze Kopiaid 27453 ppt
79 Doustne leki przeciwcukrzycowe
Leki przeciwwirusowe 4
Leki przeciwbakteryjne i przeciwwirusowe
Trójpierścieniowe leki przeciwdepresyjne
leki przeciwpadaczkowestud
leki przeciwkaszlowe 3
więcej podobnych podstron