
Sepsa, wstrząs
septyczny
mgr Izabela Pieniążek

Sepsa o różnym nasileniu wraz ze
wszystkimi konsekwencjami stanowi
jeden z najpoważniejszych problemów
służby zdrowia na całym świecie,
szczególnie w intensywnej terapii.
Częstość najgroźniejszego powikłania
sepsy, jakim jest wstrząs septyczny,
ocenia się na 6,3 – 14,7% pacjentów
na OIT.

Czynniki zwiększającej się liczby pacjentów
z rozpoznanym przypadkiem sepsy:
- wzrost świadomości istnienia sepsy
- coraz większa liczba zabiegów inwazyjnych
oraz metod diagnostycznych
- szczepy antybiotykooporne
- wzrost liczby chorych z zaburzeniami
odporności
- starzenie się społeczeństwa

Jeszcze na początku lat 90 XX wieku nie było
jednolitej definicji dotyczącej sepsy i jej
powikłań. Dopiero w 1991 ustalono w USA
nową klasyfikację stanów klinicznych, które
związane są z zakażeniem.
Zakażenie – to proces patologiczny,
przebiegający jako reakcja zapalna na
obecność organizmów patogennych lub
potencjalnie patogennych w warunkach
prawidłowych w sterylnym płynie ustrojowym

Zespół uogólnionej reakcji zapalnej
(SIRS) – jest to proces ogólnoustrojowy,
który może być związany nie tylko z
zakażeniem, ale także z innymi stanami
klinicznymi (oparzenia, urazy, zapalenie
trzustki).
SIRS charakteryzuje się występowaniem 2 lub
więcej objawów takich jak:
- temperatura ciała >38 C
- częstość akcji serca > 90 ud./min.
- częstość oddechu > 20/min.
- leukocyty > 12 000/mm3 lub < 4 000/ mm3

Sepsa – (posocznica) to bardzo
rozpowszechniony termin w medycynie.
Odnosi się on właściwie nie do choroby, lecz
do sposobu, w jaki organizm reaguje na
towarzyszące mu zakażenie. Jest to
niebezpieczne zjawisko, szczególnie jeżeli
dotyczy ono osób starszych lub dzieci.
Jeżeli SIRS powstaje wskutek potwierdzonego
zakażenia lub uzasadnionego podejrzenia
zakażenia – to stan taki nazywa się sepsą.
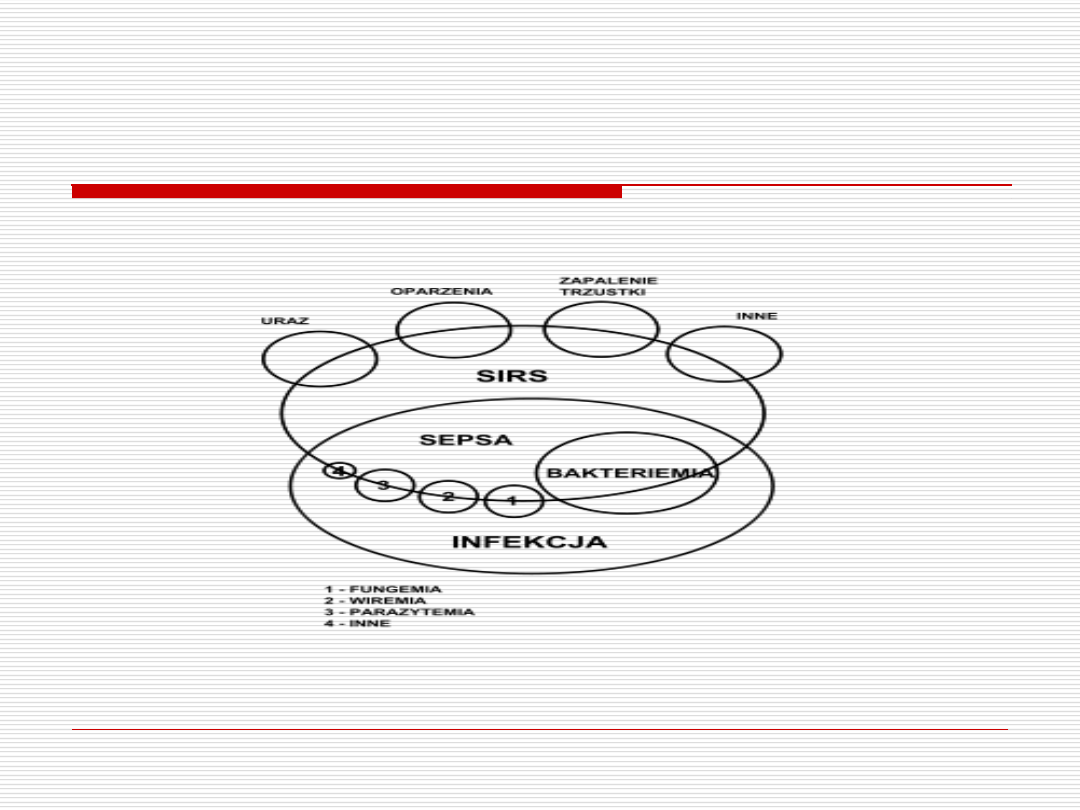
Wzajemne korelacje pomiędzy
zakażeniem, SIRS i sepsą.

Ciężką sepsę – rozpoznaje się wówczas
gdy w przebiegu sepsy dochodzi do
niewydolności układów lub narządów.
Jeżeli u pacjenta z ciężką sepsą występuje
oporna na leczenie hipotonia oraz
zaburzenia perfuzji tkanek, a także
konieczne jest stosowanie leków
kurczących naczynia w celu utrzymania
prawidłowego ciśnienia krwi to wówczas
mówimy o wstrząsie septycznym.

W 2001 roku zaproponowano nową
klasyfikację sepsy→ klasyfikacja PIRO,
obejmuje ona nowe dane:
- P – wiek, płeć, choroby towarzyszące,
genetyczny polimorfizm
- I – rodzaj patogenu i oporność na leki,
umiejscowienie zakażenia
- R – objawy SIRS
- O – czynność mitochondriów, MODS (zespół
niewydolności wielonarządowych)

SIRS →→ sepsa
→→ ciężka sepsa
→→ wstrząs septyczny

U chorych z ciężką sepsą występuje
zespół niewydolności wielonarządowej
(MODS), który stanowi wynik działania
kaskady czynników bakteryjnych,
mediatorów zapalenia, uszkodzenia
śródbłonka naczyniowego, aktywacji
krzepnięcia i zahamowania fibrynolizy
oraz zaburzeń przepływu krwi na
poziomie mikrokrążenia.

Trzy podstawowe procesy mające znaczenie
w patomechanizmie ciężkiej sepsy:
1)
Ogólnoustrojowy stan zapalny
2)
Aktywacja układu krzepnięcia
3)
Upośledzenie fibrynolizy
Są one uważane za przyczynę
zachorowalności na sepsę i śmiertelności
nią spowodowaną.

Kryteria rozpoznania ciężkiej sepsy:
•
stwierdzenie zakażenia potwierdzonego
mikrobiologicznie lub zakażenie
podejrzewane klinicznie (zapalenie
płuc → RTG płuc, zakażona rana)
•
objawy ogólnoustrojowej reakcji
zapalnej SIRS
•
wystąpienie dysfunkcji przynajmniej
jednego narządu lub układu
spowodowane przez sepsę.

Kliniczne objawy ciężkiej sepsy:
•
gorączka lub hipotermia
•
tachykardia
•
tachypnoe
•
objawy obwodowego rozszerzenia
naczyń
•
wstrząs z zaburzeniami świadomości

W inwazyjnych badaniach
hemodynamicznych i badaniach
laboratoryjnych stwierdza się:
- mały obwodowy opór naczyniowy i dużą
pojemność minutową serca
- wzrost zużycia tlenu
- leukocytoza
- kwasica mleczanowa (stan spowodowany
przez nagromadzenie się kwasu mlekowego
w organizmie)

- zaburzenia czynności nerek i wątroby
- wykrzepianie wewnątrznaczyniowe
- zwiększenie stężenia prokalcytoniny
- wzrost poziomu białka C –
reaktywnego i cytokin

Ostra dysfunkcja narządowa
•
Układ krążenia – ciśnienie skurczowe < 90 mmHg lub
średnie < 70 mmHg, pomimo właściwej podaży płynów i
odpowiednich wartości OCŻ, lub konieczność stosowania
leków naczyniokurczących
•
Układ oddechowy – objawy ostrej niewydolności
oddechowej
•
Krew – liczba płytek < 100 000 lub zmniejszenie ich liczby
o 50% w porównaniu do największej wartości z ostatnich 3
dni
•
Układ moczowy – diureza 0,5 ml/kg mc./ h przez 2 godziny
pomimo wolemii lub stężenie kreatyniny w surowicy krwi >
2 x górna granica normy laboratoryjnej
•
Wątroba – stężenie bilirubiny > 3 x górna granica normy
laboratoryjnej lub kliniczne objawy żółtaczki lub INR > 3,0
•
Ośrodkowy układ nerwowy – objawy uogólnionej
encefalopatii – stupor, śpiączka lub delirium.

We wstrząsie septycznym zachodzi wiele
interakcji i zmian hemodynamicznych:
- hipowolemiczny – zwiększenie się
przepuszczalności naczyń włosowatych
- obturacyjny – wzrost płucnego oporu
naczyniowego
- kardiogenny – zmniejszenie się kurczliwości
mięśnia sercowego
- cytotoksyczny – niezdolność do utylizacji
tlenu (zaburzenia czynności mitochondriów)
- dystrybucyjny – dotyczący makrokrążenia
(hipoperfuzja trzewna) i mikrokrążenia
(przeciek kapilarny)

Podstawowe postępowanie leczenia we
wstrząsie septycznym polega na wyrównaniu
hipowolemii. Po jej wyrównaniu stwierdza się
hiperdynamiczny stan krążenia z dużą
pojemnością minutową serca i małym
obwodowym oporem naczyniowym, który jest
najbardziej charakterystycznym parametrem
hemodynamicznym wstrząsu septycznego, w
przebiegu którego dochodzi do ostrej
niewydolności lewej i prawej komory.

O złym rokowaniu we wstrząsie septycznym
świadczy:
- niski i nie reagujący na farmakoterapię
obwodowy opór naczyniowy
- uporczywa tachykardia
- zmniejszenie wartości wskaźnika pojemności
końcoworozkurczowej lewej komory
(ograniczenie podatności lewej komory)
- brak klinicznej reakcji na leki inotropowe

Ostra niewydolność oddechowa
Ostra niewydolność oddechowa spowodowana
ciężką sepsą charakteryzuje się ciężką
hipoksemią, małą podatnością płuc,
obrzękiem śródmiąższowym i pęcherzykowym
z rozsianymi zmianami stwierdzanymi w RTG.
Śmiertelność z powodu sepsy i wstrząsu
septycznego jest bardzo duża dlatego istotne
znaczenie mają wytyczne opracowane przez
ekspertów, którzy reprezentują 11 organizacji
międzynarodowych, pod auspicjami Surviving
Sepsis Campaign. Dotyczą one leczenia
ciężkiej sepsy i wstrząsu septycznego, które
ukazały się w 2004 roku.

Leczenie ciężkiej sepsy
Opiera się na poniższych zasadach:
•
Wstępne postępowanie przeciwwstrząsowe obejmujące
pierwsze 6 h
•
Wczesne zastosowanie antybiotyków o szerokim spektrum
działania, poprzedzone pobraniem materiału do badań
bakteriologicznych
•
Ponowna (48 – 72 h) ocena leczenia antybiotykami,
antybiotykoterapia przez okres 7 – 10 dni
•
Kontrola źródła zakażenia
•
Intensywna terapia płynami w celu przywrócenia ciśnienia
napełnienia w układzie krążenia
•
Stosowanie leków kurczących naczynia, preferowane:
norepinefryna i dopamina
•
W celu zwiększenia kurczliwości mięśnia sercowego
stosowanie dobutaminy, w przypadki niskiego ciśnienia
łączonej z lekami kurczącymi naczynia

•
Podaż kortykosteroidów przez 7 dni u chorych we wstrząsie
septycznym
•
Stosowanie rekombinowanego białka C u chorych na ciężką
sepsę – po wykluczeniu przeciwwskazań (zwiększa
przeżywalność chorych z niewydolnością wielonarządową
spowodowaną ciężką sepsą
•
Mechaniczna wentylacja
•
Możliwa sedacja, unikanie leków zwiotczających mięsnie
•
Profilaktyka zakrzepicy żył głębokich – środki
farmakologiczne lub mechaniczne
•
Profilaktyka owrzodzeń stresowych żołądka
•
Odpowiednia modyfikacja leczenia żywieniowego, zwłaszcza
wczesne żywienie dojelitowe poprawiające czynność
immunologiczną jelit, przyczyniająca się do poprawy
rokowania i skrócenia czasu hospitalizacji

Powszechnie zalecane jest stosowanie ludzkiego,
rekombinowanego, aktywowanego białka C – Xigris, który
działa wielokierunkowo:
- przeciwzakrzepowo
- przeciwzapalnie
- profibrynolitycznie
- ochronnie
Xigris hamuje uogólnioną reakcję zapalną i wykrzepianie
wewnątrznaczyniowe; blokując kaskadę sepsy, powoduje
szybką normalizację parametrów hemodynamicznych ze
skróceniem czasu stosowania leków podwyższających
ciśnienie krwi. Poprawa parametrów oddechowych pozwala
na skrócenie czasu wentylacji mechanciznej, przyśpiesza
również normalizację funkcji nerek.
W Polsce stosuje się białko C od 2002 roku, spowodowało bardzo
widoczne zmniejszenie się śmiertelności.

Wyniki uzyskane z internetowego rejestru sepsy
na OIT wskazały, iż powodem dużej
śmiertelności chorych – 55% była dysfunkcja
czterech lub więcej liczby narządów w chwili
rozpoznania sepsy, co świadczy o późnym
kierowaniu pacjentów na OIT. Najczęstszym
powodem zakażenia było zapalenie
otrzewnej, a dominującym patogenem były
bakterie G-ujemne. Oprócz standardowej
terapii ciężkiej sepsy u ok. 9% chorych
stosowany był Xigris – śmiertelność była
mniejsza i wynosiła 36%.

Należy dalej badać sepsę tak aby:
- dokładnie rozpoznawać skalę tego problemu
- stworzenie warunków do jej leczenia
- działania organizacyjne zapewniające
przestrzeganie wytycznych leczenia ciężkiej
sepsy
- zmiany finansowania gwarantujące właściwą
jakość postępowania terapeutycznego
- działania edukacyjne
- stworzenie podstaw do opracowania
Narodowego Programu ds. Leczenia Ciężkiej
Sepsy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
Wyszukiwarka
Podobne podstrony:
Sepsa, wstrząs septyczny, bakteriemia, posocznica, meningokoki
Sepsa, wstrząs septyczny, bakteriemia, posocznica, meningokoki
Sepsa, wstrząs septyczny, DIC
Kruszyński - wstrząs septyczny, Ratownicto Medyczne, MATERIAŁY-MEDRAT, doopracowania, SEPSA
WSTRZĄS SEPTYCZNY, WSTRZĄS SEPTYCZNY
Wstrząs septyczny, Studia - ratownictwo medyczne, 3 rok, Zawansowane procedury ratunkowe
WSTRZĄS SEPTYCZNY
WSTRZĄS SEPTYCZNY, WSTRZĄS SEPTYCZNY
wstrzas septyczny
WSTRZĄS SEPTYCZNY
WSTRZĄS SEPTYCZNY, Pielęgniarstwo - materiały na studia, IT
Postępowanie w ciężkiej sepsie i wstrząsie septycznym, AM, rozne, anestezjologia, anestezja
ZASTOSOWANIE CVVH W ONN WE WSTRZASIE SEPTYCZNYM
20. WSTRZĄS SEPTYCZNY, Anatomia, ukł. krążenia
Wstrząs septyczny, anestezjologia i intensywna terapia
wstrząs septyczny bundle
więcej podobnych podstron