
206
Otorynolaryngologia 2007, 6(4): 206-212
Jedną z rzadkich przyczyn stridoru mogą być paradoksalne
ruchy fałdów głosowych (Paradoxical vocal fold motion - PVFM),
polegające na wykonywaniu w czasie wdechu ruchu
przywiedzeniowego. Etiologia tego schorzenia jest
zróżnicowana. Wczesne rozpoznanie umożliwia wdrożenie
właściwego leczenia. W pracy przedstawiono przypadek
24-letniej pacjentki, przyjętej do Kliniki ORL AM
w Warszawie z powodu stridoru. Na podstawie obrazu
wideolaryngoskopowego rozpoznano PVFM. Wykonano
liczne badania diagnostyczne, które nie wyjaśniły
jednoznacznie przyczyny schorzenia. Objawowe leczenie
farmakologiczne nie przynosiło spodziewanego efektu.
Dopiero po włączeniu rehabilitacji foniatrycznej uzyskano
całkowite unormowanie się ruchomości oddechowo-
fonacyjnej fałdów głosowych. Konsultant psychiatra rozpoznał
zaburzenia dysocjacyjne i reakcję konwersyjną. Po
6 miesiącach pacjentka została przyjęta ponownie z powodu
uczucia duszności i świstu krtaniowego. W wideolaryngo-
skopii stwierdzono obraz krtani jak poprzednio. Wskutek
ćwiczeń oddechowych i rozmowy terapeutycznej uzyskano
ustąpienie dolegliwości i normalizację czynności krtani
podczas jednej wizyty. W ciągu następnych 18 miesięcy
pacjentka nie miała dolegliwości. Na podstawie danych
z piśmiennictwa i doświadczeń własnych opisano charakte-
rystyczne objawy schorzenia, trudności diagnostyczne
i przebieg leczenia.
Słowa kluczowe: ruchy paradoksalne, dysfunkcja fałdów
głosowych, stridor, rehabilitacja foniatryczna
© Otorynolaryngologia 2007, 6(4): 206-212
www.mediton.pl/orl
Nadesłano: 03.08.2007
Zakwalifikowano do druku: 01.12.2007
Paradoksalne ruchy fałdów głosowych – opis przypadku
Paradoxical vocal fold motion – a case report
A
NNA
D
OMERACKA
-K
OŁODZIEJ
, P
AWEŁ
S
ZWEDOWICZ
Katedra i Klinika Otolaryngologii Akademii Medycznej w Warszawie
WSTĘP
Paradoksalne ruchy fałdów głosowych (Para-
doxical vocal fold motion
- PVFM) są rzadkim scho-
rzeniem o zróżnicowanej etiologii. Objawy klinicz-
ne odpowiadające temu schorzeniu opisane były
po raz pierwszy w XVIII wieku przez Dunglisona,
Paradoxical vocal fold motion (PVFM) is an unusual cause of
stridor. It is manifested as episodic glottic obstruction in which
the vocal folds adduct on inspiration. PVFM appears to have
a variety of etiologies and may be multifactorial. It may require
a multidisciplinary approach and a variety of diagnostic
methods. We present a case of 24-year-old woman, who
was admitted to our clinic with a sudden onset of stridor.
Videolaryngoscopy showed paradoxical vocal fold motion.
The patient underwent several examinations but no
disturbance was found. Finally, respiratory stridor was
resolved by speech therapy and laryngeal relaxation
techniques. Psychiatric consultation revealed dissociative
disorder with conversion reaction. She was readmitted with
stridor after 6 months. The laryngeal appearance and the
management were the same as during the first admission.
After one session of speech therapy we had got excellent
results. The patient went back to her entire daily routine
with complete recovery and no recurrence in a 18-month
follow-up. Based on the publications in this field and their
experience, the authors describe the characteristic
symptoms, diagnostic difficulties and the therapeutic
procedure of PVFM.
Key words: paradoxical motion, vocal cord dysfunction, stridor,
speech therapy
Adres do korespondencji / Address for Correspondence
Anna Domeracka-Ko
ł
odziej
Katedra i Klinika Otolaryngologii Akademii Medycznej
w Warszawie; ul. Banacha 1A, 02-097 Warszawa; tel. 022
599 2335, fax 022 599 2523; e-mail: gablar@poczta.fm
jako „fałszywy krup” (1842), następnie przez Flin-
ta (1868) i Mackenzie’go (1869) [cyt. za 1].
Współczesny opis schorzenia, dokonany przez Pat-
tersona w 1974 r. [2], znany jako „stridor Mun-
chausena”, zawiera sugestię etiologii nieorganicz-
nej (psychiatrycznej). PVFM manifestują się

207
Domeracka-Kołodziej A, Szwedowicz P. Paradoksalne ruchy fałdów głosowych – opis przypadku
przywodzeniem fałdów głosowych w czasie wde-
chu w różnym zakresie, od umiarkowanego zmniej-
szenia powierzchni oddechowej głośni aż do pe-
łnego przywiedzenia fałdów głosowych w 2/3
przednich długości, z niewielką romboidalną szcze-
liną w jej części tylnej. W czasie wydechu fałdy gło-
sowe wykonują ruch odwiedzeniowy, najczęściej
w pełnym zakresie. Są one zwykle morfologicznie
prawidłowe. Taki obraz krtani w laryngoskopii bez-
pośredniej opisał w 1979 r. Rogers i wsp. [3].
Paradoksalne ruchy fałdów głosowych stwier-
dzano w przebiegu różnych schorzeń. W literatu-
rze przedmiotu najczęściej cytowany jest podział
Koufmana [4], który wyróżnia 6 przyczyn PVFM:
refluks gardłowo-krtaniowy (laryngopharyngeal re-
flux
– LPR), stridor psychogenny, dystonię krtani
– typ oddechowy, polekową reakcję dystoniczną
krtani, dysfunkcję krtani towarzyszącą astmie oraz
nieprawidłowości w zakresie pnia mózgu. Masch-
ka [5] dzieli przyczyny PVFM na organiczne i nie-
organiczne. Wśród organicznych wyróżnia 5 przy-
czyn: zespoły uciskowe pnia mózgu, uszkodzenia
korowe lub górnego neuronu ruchowego, uszko-
dzenia jądrowe lub dolnego neuronu ruchowego,
zespoły dystoniczne oraz refluks żołądkowo-prze-
łykowy (gastroesophageal reflux – GER). Jako nie-
organiczne wyróżnia 2 przyczyny PVFM: symula-
cję oraz reakcję konwersyjną/somatyzacyjną. Usta-
lenie schorzenia, w przebiegu którego wystąpiły
PVFM nie zawsze jest proste; często nastręcza wie-
le trudności. W literaturze przedmiotu obecne są
doniesienia, że u niektórych pacjentów z rozpo-
znana reakcją konwersyjną znajdowano później
patologie organiczne [6]. Opisany przypadek pa-
radoksalnych ruchów fałdów głosowych jest
okazją do przedstawienia w piśmiennictwie pol-
skim aktualnej wiedzy na ten temat.
OPIS PRZYPADKU
Chora KM, lat 24, została przywieziona na
ostry dyżur laryngologiczny SP CSK AM w War-
szawie z powodu ostrej duszności. W Izbie Przyjęć
chora demonstrowała przyspieszony oddech i gło-
śny świst krtaniowy. Pomimo tego pacjentka była
spokojna i nie stwierdzano sinicy. Od 2 dni miała
bóle gardła, przemijającą chrypkę i zanikanie gło-
su. Lekarz rodzinny rozpoznał zapalenie gardła
i krtani oraz zlecił doustnie cefuroksym i wziew-
nie flutikazon. Od 6 miesięcy leczona była lewo-
tyroksyną z powodu niedoczynności tarczycy.
W czasie badania na Izbie Przyjęć w laryngo-
skopii pośredniej nie stwierdzano zmian organicz-
nych krtani, ale zaobserwowano przywodzenie
fałdów głosowych w czasie wdechu do niemal
pośrodkowego położenia oraz ich odwodzenie
w czasie wydechu do około 6 mm szerokości szpa-
ry głośni. W badaniach krwi stwierdzono hipo-
kalcemię (Ca 2,18 mmol/l). Pomimo podania do-
żylnie preparatów wapnia, sterydów oraz hydro-
xyzyny nie uzyskano zadowalającej poprawy, stąd
chora została przyjęta do Kliniki ORL AM w War-
szawie. Obserwacja pacjentki w czasie snu nocne-
go wykazała całkowite ustąpienie stridoru.
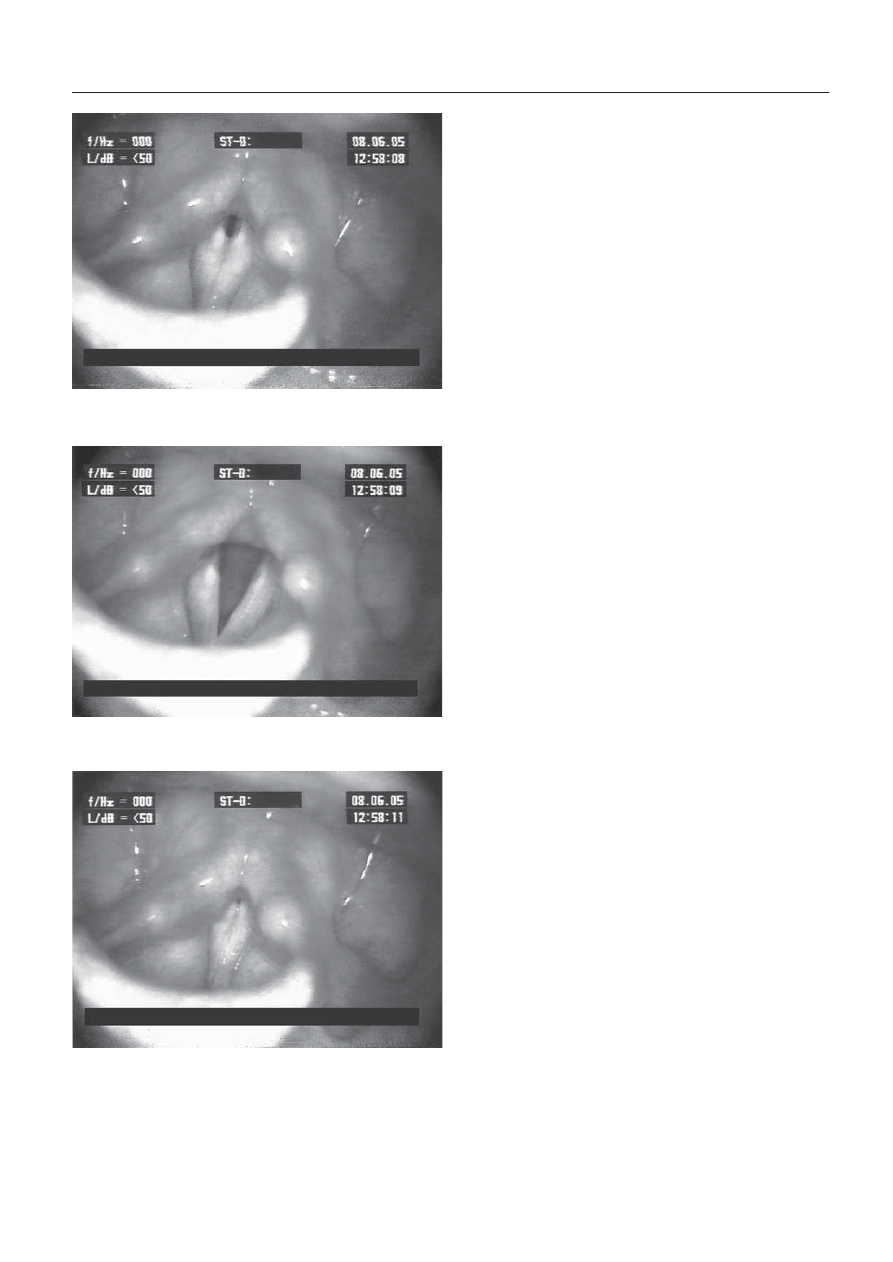
Następnego dnia foniatra w badaniu wideola-
ryngoskopowym stwierdził przywodzenie fałdów
głosowych w czasie wdechu z pozostawieniem
charakterystycznej trójkątnej szczeliny w tylnej
części głośni, odwodzenie fałdów głosowych
w czasie wydechu, a podczas fonacji pełne za-
mknięcie szpary głośni z hyperfunkcją przedsion-
kową (ryc. 1, 2, 3). Na podstawie charakterystycz-
nego obrazu laryngoskopowego rozpoznano pa-
radoksalne ruchy fałdów głosowych. Przy diagno-
stycznym zastosowaniu ćwiczeń oddechowych
stwierdzono, że dolegliwości zmniejszały się, ustę-
pował stridor i uzyskiwano coraz dłuższe okresy
normalizacji ruchów fałdów głosowych.
Wdrożono dalsze postępowanie diagnostycz-
ne. Wykonano próbę tężyczkową EMG, zwaną ina-
czej próbą ischemiczną lub uciskową. Celem pró-
by jest ocena czynności mięśniowej, najczęściej
z mięśnia międzykostnego kciuka, za pomocą elek-
trody igłowej. W tężyczce stwierdza się występo-
wanie tzw. specyficznych wyładowań spontanicz-
nych jednostki ruchowej o częstotliwości do 20 Hz
pod postacią dupletów, tripletów, kwadripletów
lub multipletów. Wyładowania te występują z czę-
stotliwością do 6–8 /sek. Próbę wykonuje się, za-
kładając opaskę uciskową na ramię i wkłuwając
elektrodę igłową koncentryczną do m. interosseus
dorsalis
I na okres 10 min. W ostatnich 3 min. trwa-
nia ucisku wykonuje się hiperwentylację, a następ-
nie zwalnia się ucisk i obserwuje czynność mię-
śnia przeciętnie przez 7–10 min. Wynik tej próby
u pacjentki był dodatni, co wskazywało na tężycz-
kę u pacjentki. Ponadto w trakcie badania u pa-
cjentki wystąpił dodatkowo objaw Trousseau,
świadczący o tężyczce hypokalcemicznej. Polega
on na zaciśnięciu dłoni w tzw. dłoń położnika
(występuje zgięcie dłoniowe IV i V palca ręki) pod-
czas zaciskania opaską przedramienia (ucisk pęcz-
ka naczyniowo-nerwowego), co wywołuje jego
niedokrwienie. We krwi poziom wapnia całkowi-
tego oscylował wokół dolnej granicy a poziom
wapnia zjonizowanego był w normie (1,20 mmol/
L). Poziom wapnia w dobowej zbiórce moczu prze-
kraczał normę (10,80 mmol/doH). Poziom para-
thormonu (PTH) był w normie, co pozwoliło na
wykluczenie schorzenia przytarczyc. W badaniu
gazometrycznym stwierdzano prawidłowy
208
Otorynolaryngologia 2007, 6(4): 206-212
poziom tlenu pO
2
(101 mmHg) i obniżony poziom
dwutlenku węgla pCO
2
(31,9 mmHg). Wyniku ba-
dania spirometrycznego nie można było zinterpre-
tować, ze względu na brak współpracy ze strony
chorej i kaszel. Badanie radiologiczne klatki pier-
siowej wykazało obraz prawidłowy. Konsultują-
cy neurolog nie stwierdził w badaniu przedmioto-
wym objawów patologicznych. W badaniu ma-
gnetycznym rezonansem jądrowym (magnetic
resonance imaging
– MRI) nie stwierdzono niepra-
widłowych ognisk w strukturach mózgu i tylnej
jamy czaszki.
Wobec wykluczenia przyczyn organicznych,
powzięto podejrzenie o tle czynnościowym cho-
roby. W związku z tym przeprowadzono uzupe-
łniające wywiady w tym kierunku. Ujawniły one
długotrwałą sytuację stresową związaną z zaawan-
sowaną chorobą nowotworową ojca pacjentki
oraz konieczności godzenia obowiązków zawodo-
wych z nauką na wyższej uczelni. Konsultant psy-
chiatra potwierdził reakcję konwersyjną i rozpo-
znał zaburzenia dysocjacyjne.
Wdrożono postępowanie foniatryczne, które
obejmowało:
– odstawienie leczenia farmakologicznego;
– uspokojenie chorej, że nie występuje u niej stan
zagrożenia życia;
– poinformowanie chorej o charakterze jej zabu-
rzeń (nie pomniejszając jej dolegliwości) i wy-
tłumaczenie, że proces zachodzi na poziomie
podświadomości;
– krótką edukację o strukturach anatomicznych
biorących udział w mechanizmie oddychania,
o czynnych i biernych siłach działających w cza-
sie oddychania oraz o oddechowej i fonacyjnej
funkcji krtani;
– naukę rozpoznawania zwiększonego napięcia
w różnych grupach mięśniowych (na przykła-
dzie ściągnięcia brwi, zaciśnięcia warg, zaciśnię-
cia zębów, napięcia mięśni szyi i obręczy bar-
kowej);
– naukę relaksacji mięśni artykulacyjnych, mi-
micznych, szyi i obręczy barkowej;
– naukę oddychania typu przeponowo-żebrowe-
go. Ćwiczenia obejmowały:
· wdech nosem przy zamkniętych ustach, języ-
ku leżącym swobodnie na dnie jamy ustnej
za dolnymi siekaczami. Zęby niezaciśnięte,
żuchwa lekko opuszczona. Wydech przez
uchylone usta. Dłonie położone pod most-
kiem lub na dolnych żebrach, skierowane kciu-
kami do tyłu (kontrola postawy i ruchu dol-
nych żeber oraz przedniej ściany jamy brzusz-
nej). Powoduje to przeniesienie uwagi z krta-
ni na dolne żebra i nadbrzusze;
· oddychanie przy zastosowaniu oporu dłoni
ułożonych na dolnych żebrach;
· kasłanie przy zastosowaniu oporu dłoni uło-
żonych na dolnych żebrach;
Ryc. 1. Chora KM, lat 24. Krtań w czasie wdechu
Ryc. 2. Chora KM, lat 24. Krtań w czasie wydechu
Ryc. 3. Chora KM, lat 24. Krtań w czasie fonacji

209
Domeracka-Kołodziej A, Szwedowicz P. Paradoksalne ruchy fałdów głosowych – opis przypadku
· szybkie oddychanie przez nos;
· oddychanie z rytmizacją wdechu przez nos
(jakby „pociąganie” nosem);
· oddychanie z rytmizacją wydechu przez usta
(jakby „stękanie”);
· przedłużenie wdechu na jego szczycie i wy-
konanie wydechu, jak przy czynności zrzuca-
nia z siebie ciężaru;
· przeniesienie uwagi chorego z fazy wdecho-
wej na wydechową poprzez przedłużone wy-
mawianie głoski „s” w czasie wydechu (zwar-
cie powstające przy wymawianiu „s” przesu-
wa punkt oporu w drogach oddechowych
z krtani do jamy ustnej. Ten manewr może zre-
dukować aktywność przywodzicieli fałdów
głosowych).
Stosując powyższe metody uzyskano u pacjent-
ki redukcję napięcia mięśniowego i normalizację
ruchów oddechowych krtani. Po 6 dniach ćwiczeń
oddechowych z wykorzystaniem biofeedbacku
oraz postępowania o typie „małej psychoterapii”
(rozmowa mająca na celu podtrzymanie wiary we
własne siły, połączona z ćwiczeniami relaksacyj-
nymi obniżającymi napięcie mięśniowe, zwłaszcza
w zakresie szyi i obręczy barkowej) uzyskano ca-
łkowite unormowanie ruchomości oddechowo-
fonacyjnej fałdów głosowych. Chora została wy-
pisana do domu z zaleceniem zgłoszenia się do
psychoterapeuty.
Po 6 miesiącach pacjentka zgłosiła się ponow-
nie do Poradni Foniatrycznej SP CSK AM w War-
szawie z powodu uczucia duszności i świstu krta-
niowego. Przed 2 miesiącami zmarł jej ojciec, co
wywołało załamanie nerwowe u matki. Pacjentka
zadbała o opiekę psychologiczno-psychiatryczną
matki, sama jednak psychoterapii nie podjęła, oce-
niając siebie jako osobę odporną psychicznie i nie-
wymagającą tego typu leczenia. W wideolaryngo-
skopii stwierdzono obraz krtani jak poprzednio,
to znaczy paradoksalne ruchy fałdów głosowych.
Wskutek ćwiczeń oddechowych i rozmowy tera-
peutycznej uzyskano wycofanie dolegliwości i nor-
malizację czynności krtani podczas jednej wizyty.
W ciągu 18 miesięcy pacjentka nie zgłosiła się na
kontrolę.
OMÓWIENIE
PVFM manifestują się nieprawidłowym kierun-
kiem ruchu fałdów głosowych w czasie cyklu od-
dechowego, to znaczy ruchem przywiedzeniowym
w czasie wdechu i ruchem odwiedzeniowym
w czasie wydechu. Wiek opisywanych pacjentów
z PVFM jest zróżnicowany i wynosi od 12 do 53
lat [1]. Większość autorów podaje, że wśród pa-
cjentów z rozpoznaniem PVFM przeważają kobie-
ty w wieku 20-45 lat [2,3,5,7-12]. U dorosłych sto-
sunek częstości występowania PVFM u kobiet
w stosunku do mężczyzn wynosi 41:1-4:1, u dzie-
ci różnica częstotliwości występowania w zależ-
ności od płci, jest nieco mniejsza i wynosi 4:1-1,3:1
[13,14].
Etiopatogeneza
W warunkach prawidłowych, w czasie normal-
nego wdechu ośrodek oddechowy w rdzeniu
przedłużonym pobudza mięśnie pierścienno-na-
lewkowe tylne do skurczu drogą odśrodkową, wio-
dącą poprzez nerw błędny. Powoduje to odwie-
dzenie fałdów głosowych i poszerzenie szpary gło-
śni. W czasie wydechu następuje skurcz mięśni pier-
ścienno-nalewkowych bocznych. Ocenia się, że
w czasie spokojnego wydechu szpara głośni zwę-
ża się o 10-40% [7]. W przypadku PVFM Kellman
i wsp. [8] sugerują, że proksymalne neurony ad-
duktorów i abduktorów w jądrze dwuznacznym
mogą przewodzić nieprawidłowe stymulacje
z ośrodka oddechowego. Shiba i wsp. [15] w swo-
jej teorii przywodzenia fałdów głosowych w przy-
padku PVFM przypuszczają, że w czasie wdechu
przywodziciele są nadmiernie aktywowane i wte-
dy dochodzi do nadmiernego zwężenia głośni.
W tych nieprawidłowościach prawdopodobnie
znaczącą rolę odgrywają reakcje odruchowe prze-
wodzone przez gałęzie nerwu błędnego.
PVFM mogą mieć różną etiologię – organiczną
i czynnościową. Opisywane są PVFM wywołane
przez schorzenia CUN [4,5], oddechową dystonię
krtani [16], astmę [7,13]. W niektórych badaniach
[9,13,14] u około 80% pacjentów stwierdzono
kwaśne refluksy patologiczne (GER) w 24 godz. pH-
metrii. Nie jest to jednoznaczne z ustaleniem pier-
wotnej przyczyny, gdyż PVFM mogą nasilać re-
fluks, poprzez zwiększenie ujemnego ciśnienia
wdechowego wewnątrz klatki piersiowej [4,5]. Po-
well [14] u dzieci z PVFM stwierdził również czę-
ste występowanie GER; u nich ten stan może być
słabą formą laryngospasmu w odpowiedzi na pod-
rażnienie krtani treścią refluksową.
W literaturze zdecydowanie przeważa etiolo-
gia psychogenna [2,3,7,8,9,10,11,17]. Niektórzy au-
torzy byli w stanie ustalić zdecydowany związek
ze stresem lub sytuacją konfliktową u 45% pacjen-
tów [7]. Koufman [4] w swojej praktyce obserwo-
wał 3 przypadki rocznie psychogennego PVFM ze
stridorem, poprzedzone stresem lub przeżyciami
emocjonalnymi. Pacjenci wykazywali zachowanie
manipulujące, u większości z nich ujawniały się
problemy rodzinne. PVFM w zaburzeniach kon-
wersyjnych są niezależne od woli i powstają nie-
świadomie. Nieorganiczne PVFM różnią się od

210
Otorynolaryngologia 2007, 6(4): 206-212
organicznych ustępowaniem w czasie snu oraz
prawidłową ruchomością krtani w czasie kaszlu
[5]. Pacjent z organicznymi przyczynami wykazu-
je stały obraz laryngoskopowy, pacjent psychogen-
ny może mieć obraz zmienny.
Diagnostyka i różnicowanie
Diagnostyka przyczynowa PVFM wymaga
wykonania badań dodatkowych, często więc na
początku włącza się polipragmatyczne leczenie
objawowe. Diagnostyka i leczenie pacjentów
w początkowym okresie choroby powinny odby-
wać się w warunkach szpitalnych. Należy liczyć się
również z tym, że w u pacjentów tych może zaist-
nieć konieczność wykonania intubacji lub trache-
otomii [8,9,11].
U pacjenta z dusznością ze stridorem należy roz-
ważyć obrzęk w wyniku reakcji anafilaktycznej,
naczynioruchowej, obrzęk krtani w przebiegu in-
fekcji dróg oddechowych, nowotwór krtani, uraz
krtani, ciało obce w drogach oddechowych, za-
burzenia ruchomości fałdów głosowych neurogen-
ne lub z powodu patologii stawów nalewkowo-
pierściennych. Przy ocenie pacjenta ze stridorem
w różnicowaniu należy uwzględnić również hyper-
mobilność fałdów głosowych wtórną do efektu
Bernoulli’ego u pacjentów z obrzękami Reinckego
(imitacja przywiedzenia fałdów głosowych w cza-
sie wdechu, pomimo prawidłowego odwodzenia)
lub obustronnym unieruchomieniem fałdów gło-
sowych z wąską głośnią [5,9].
W opisywanym przypadku wideolaryngosko-
pię wykonywano bez znieczulenia miejscowego
wiedząc, że może ono zniekształcić obraz klinicz-
ny, zmniejszyć lub zlikwidować nieprawidłowe
ruchy fałdów głosowych [17,18]. W stroboskopii
stwierdzano takie same objawy, jak opisywane
przez innych autorów [19], to znaczy zmniejsze-
nie amplitudy, asymetrię fazy, zmniejszenie fali ślu-
zówkowej.
W badaniach biochemicznych krwi u pacjen-
tów z PVFM nie stwierdza się większych odchyleń
od normy. Zwykle we krwi nie stwierdza się hipok-
semii, występuje prawidłowa saturacja w pulsok-
symetrii i prawidłowy gradient pęcherzykowo-
włośniczkowy [11]. Stężenie CO
2
jest najczęściej
prawidłowe, chociaż może występować hiper- lub
hipokapnia [20]. Tak też było u naszej pacjentki,
u której w badaniach krwi stwierdzano wysycenie
tlenem w górnej granicy normy oraz nieznaczną
hipokapnię. Stan ten można wytłumaczyć hiper-
wentylacją, występującą bardzo często u pacjen-
tów z zaburzeniami czynnościowymi oddychania
lub głosu. Hiperwentylacja i obecne objawy we-
getatywne (spocona skóra), tłumaczyły też przej-
ściową hipokalcemię. Poziom wapnia w surowicy
szybko uzupełniono i dalsze podawanie elektroli-
tu pociągało za sobą hiperkalciurię. Znaczyło to,
że wydolne nerki wydalały nadmiar elektrolitu.
Czynnościowe tło zaburzeń elektrolitowych po-
twierdził konsultant endokrynolog.
Badania radiologiczne klatki piersiowej opisy-
wanej chorej były prawidłowe. Nie stwierdzano
cech rozedmy płuc, charakterystycznych dla ast-
my [21], co pozwoliło na wykluczenie tej etiolo-
gii. W klasycznym obrazie PVFM badania czyn-
nościowe płuc z graficznym obrazem krzywej prze-
pływ-objętość wykazują nieprawidłową, spłasz-
czoną, krzywą wdechową. Prawidłowe są warto-
ści natężonej objętości wydechowej pierwszosekun-
dowej (FEV
1
) i szczytowego przepływu wydecho-
wego (PEF), natężonej pojemności życiowej (FVC)
oraz prawidłowy jest stosunek FEV
1
/FVC [22].
U naszej pacjentki osłuchowo nad polami płuc-
nymi nie stwierdzano świstów wydechowych, sły-
szalny był tylko stridor na wdechu. W ostrym
okresie choroby, ze względu na słabą współpracę
i kaszel utrudniający badanie, krzywa przepływ-
objętość była spłaszczona zarówno w części wde-
chowej jak i wydechowej, przy prawidłowym
FEV
1
%FVC
EX
. Kontrolne badanie było prawidło-
we.
Aby wykluczyć zmiany patologiczne OUN,
szczególnie w zakresie pnia mózgu, zgodnie z ka-
nonami diagnostycznymi opisywanymi w litera-
turze [4], konieczne jest wykonanie badania MRI
mózgu i badania neurologicznego. Ujemny wynik
tego badania u naszej chorej wykluczył kolejną
organiczną przyczynę PVFM.
Leczenie
W zależności od przyczyny PVFM niezbędne
jest wdrożenie odpowiedniego leczenia w okresie
ostrym oraz ustalenie postępowania długotermi-
nowego w okresie bezobjawowym, jeśli zaburze-
nia mają charakter nawracający [15,23-27]. Gene-
ralnie leczenie jest interdyscyplinarne. U pacjen-
tów opisywanych w literaturze stosowano obja-
wowe i przyczynowe leczenia farmakologiczne,
techniki relaksacyjne, włączając hipnozę, oraz
ćwiczenia oddechowe. Znalazły tu także zastoso-
wanie injekcje botulinowe do fałdów głosowych
pod kontrolą elektromiografii [9,28]. Z rzadziej
stosowanych metod opisywane jest oddychanie
mieszaniną helu i tlenu (Heliox), z wykorzystaniem
faktu, że hel ma mniejsza gęstość niż tlen i powo-
duje mniejsze turbulencje w zwężonej głośni. Daje
to w efekcie redukcję stridoru. Wykorzystuje się
również leczenie w oparciu o wentylację stałym

211
Domeracka-Kołodziej A, Szwedowicz P. Paradoksalne ruchy fałdów głosowych – opis przypadku
Piśmiennictwo
1. Bahrainwala AH, Simon MR. Dysfunkcja strun głosowych
naśladująca astmę. Current Opinion in Pulmonary
Medicine 2001; 7: 8-13.
2. Patterson R, Schatz M, Hormon M. Munchausen’s stridor:
non-organic laryngeal obstruction. Clinical Allergy 1974;
4: 307-310.
3. Rogers JH, Stell PM. Paradoxical movement of the vocal
cords as a cause for stridor. J. Laryngol Otol. 1978; 92:
157-158.
4. Koufman J. The Differential Diagnosis of Paradoxical Vocal
Cord Movement. Visible Voice 1994; 3: 349-353.
5. Maschka DA, Bauman NM, McCray PB, Hoffman HT,
Karnell MP, Smith RJH. A Classification Scheme for
Paradoxical Vocal Cord Motion. Laryngoscope 1997; 107:
1429-1435.
6. Lacy TJ, McManis SE. Psychogenic stridor. General
Hospital Psychiatry 1994; 16: 213-223.
7. O’Connell MA, Sklarew PR, Goodman DL. Spectrum of
presentation of paradoxical vocal cord motion in
ambulatory patients. Ann Allergy Asthma Immunology
1995; 74: 341-344.
8. Kellman RM, Leopold DA. Paradoxical vocal cord motion:
an important cause of stridor. Laryngoscope 1982; 92:
58-60.
9. Altman KW, Mirza N, Ruiz C, Sataloff RT. Paradoxical Vocal
Fold Motion: Presentation and Treatment Options. J Voice
2000 14; 1: 99-103.
10. Dinulos JG, Karas DE, Carey JP, Del Beccaro MA.
Paradoxical vocal cord motion presenting as acute stridor.
Ann Emerg Med 1997; 29: 815-817.
11. Hayes JP, Nolan MT, Brennan N, Fitzgerald MX. Three
cases of paradoxical vocal cord adduction followed up
over a 10-year period. Chest 1993; 104: 678-680.
12. Lo HI, Ho HC, Hwang JH. Paradoxical vocal cord motion.
Auris Nasus Larynx 2005; 32: 427-430.
13. Newman KB, Mason UG, Schmaling KB. Clinical Features
of Vocal Cord Dysfunction. Am J Respir Crit Care Med
1995; 152: 382-386.
14. Powell DM, Karantilov BI, Beechler KB, Treole K, Trudeau
MD, Forrest LA. Paradoxical vocal cord dysfunction in
juveniles. Arch Otolaryngol Head Neck Surg 2000; 126:
29-34.
15. Shiba K, Isono S, Sekita Y, Tanaka A. Inspiratory activation
of the vocal cord adductor, part I: human study in patients
with restricted abduction of the vocal cord. Laryngoscope
2004; 114: 372-375.
16. Brin MF, Blitzer A, Braun N, Steward C, Fahn S. Respiratory
and obstructive laryngeal dystonia: treatment with
botulinum toxin (Botox). Neurology 1991; 41(suppl 1):
291.
17. Butani L, O’Connell EJ. Functional respiratory disorders.
Ann Allergy Asthma Immunol 1997; 79: 91-101.
18. Roehm PC, Rosen C. Dynamic Voice Assessment Using
Flexible Laryngoscopy-How I Do It: A Targered Problem
and Its Solution. Am J Otolaryngol 2004; 25: 138-141.
19. Treole K, Trudeau MD, Forrewt LA. Endoscopic and
stroboscopic description of adults with paradoxical vocal
fold dysfunction. J Voice 1999; 13: 143-152.
20. Niven R, Roberts I, Pickering CAC, Web AK. Functional
upper airways obstruction presenting as asthma. Respir
Med 1992; 86: 513-516.
21. Poirer MP, Pancioli AM, Digiulio GA. Vocal cord
dysfunction presenting as acute asthma in a pediatric
patient. Pediatr Emerg Care 1996; 12: 213-214.
22. Goldman J, Muers M. Vocal cord dysfunction and
wheezing. Thorax 1998; 46: 401-404.
(Continuous Positive Airway Pressure – CPAP) lub
przerywanym (Intermittent Positive Pressure Venti-
lation
– IPPV) dodatnim ciśnieniem w drogach
oddechowych oraz maski tlenowe z regulowany-
mi zastawkami oporowymi [29].
U opisywanej pacjentki, po rozpoznaniu stri-
doru psychogennego, odstawiono zbędne leczenie
farmakologiczne a skoncentrowano się na meto-
dach stosowanych w rehabilitacji foniatrycznej
zaburzeń czynnościowych. Wdrożono leczenie
skierowane na trening progresywnej relaksacji mię-
śniowej i ćwiczenia kontrolowanego oddychania.
Ponadto już na pierwszej sesji zastosowano biofe-
edback w oparciu o badanie wideolaryngostrobo-
skopowe. Sesje biofeedbacku do rehabilitacji
PVFM wprowadzone zostały przez Bastiana i wsp.
[30]. Biofeedback polega na czynnościowym uwa-
runkowaniu pacjenta i daje możliwość kontroli
wysiłkowej aktywności mięśniowej niezależnej od
naszej woli, co z kolei ułatwia edukację oraz tera-
pię pacjentów, poprzez naśladownictwo obserwo-
wanych technik oddechowych i relaksacyjnych
[9,27].
Wielu autorów [9,23,26] poleca kontynuację
ćwiczeń foniatrycznych po ustąpieniu ostrych ob-
jawów celem zapobiegania wystąpieniu ataków
PVFM oraz zdobycia umiejętności postępowania
w początkowym okresie duszności.
WNIOSKI
1. Paradoksalne ruchy fałdów głosowych
(PVFM) są schorzeniem, które należy uwzględ-
nić w diagnostyce różnicowej ostrej duszności
krtaniowej.
2. Przy ustalaniu etiologii PVFM należy przepro-
wadzić kompleksową diagnostykę, różnicującą
tło organiczne i czynnościowe.
3. Leczenie PVFM na tle czynnościowym wyma-
ga rehabilitacji foniatrycznej i poradnictwa
psychologicznego.
4. Nie rozpoznanie czynnościowego tła schorze-
nia prowadzi do niepotrzebnej farmakotera-
pii, a niekiedy intubacji, czy nawet tracheoto-
mii.

212
Otorynolaryngologia 2007, 6(4): 206-212
23. Brugman SM, Simons SM. Vocal cord dysfunction: don’t
mistake it for asthma. Physician Sports Med 1998; 26:
63-74.
24. Mathers-Schmidt BA. Paradoxical vocal fold motion:
a tutorial on a complex disorder and the speech-language
pathologist’s role. Am J Speech-Language Path 2001; 10:
111-125.
25. Patel NJ, Jorgensen C, Kuhn J, Merati AL. Concurrent
laryngeal abnormalities in patients with paradoxical vocal
fold dysfunction. Otolaryngol Head Neck Surg 2004; 130:
686-689.
26. Pinho SMR, Tsuji DH, Sennes L, Menezes M. Paradoxical
Vocal Fold Movement: A Case Report. J Voice 1997; 11:
368-372.
27. Warnes E, Allen KD. Biofeedback treatment of paradoxical
vocal fold motion and respiratory distress in an adolescent
girl. J of Applied Behavior Analysis 2005; 38: 529-532.
28. Maillard I, Schwiezer V, Broccard A, Duscher A, Liaudet L,
Schaller MD. Use of Botulinum Toxin Type A to Avoid
Tracheal Intubation or Tracheostomy in Severe Vocal Cord
Movement. Chest 2000; 118: 3-5.
29. Archer GJ, Hoyle JL, McCluskey A, Macdonald JMS.
Inspiratory vocal cord dysfunction: a new approach in
treatment. Eur Respir J 2000; 15: 617-618.
30. Bastian RW, Nagorsky MJ. Laryngeal image biofeedback.
Laryngoscope 1987; 97: 1346-1349.
Wyszukiwarka
Podobne podstrony:
więcej podobnych podstron