
www.think.wsiz.rzeszow.pl
, ISSN 2082-1107, Nr 1 (1) 2009, s. 1-18
R
EHABILITACJA W CHOROBIE ZWYRODNIENIOWEJ STAWU BIODROWEGO
Marzena Mańczak, Paweł Kalinowski, Mateusz Pelc
Wyższa Szkoła Zarządzania i Administracji w Zamościu
Streszczenie
Choroba zwyrodnieniowa stawów biodrowych w ostatnich latach została uznana za chorobę
cywilizacyjną. Rozwija się powoli, prowadząc do znacznego ograniczenia czynności biodra. Wywołuje
silne dolegliwości bólowe, dochodzi do ograniczenia ruchomości stawu i wystąpienia przykurczy.
Leczenie w chorobie zwyrodnieniowej jest leczeniem kompleksowym, uzależnionym od rozległości
zmian i stopnia zaawansowania choroby. Przedstawiono aktualną wiedzę na temat kompleksowego
leczenia koksartrozy, które obejmuje leczenie farmakologiczne, kinezyterapię, fizykoterapię i aspekty
leczenia operacyjnego. Zaprezentowano również rehabilitację pooperacyjną.
Endoprotezoplastyka powoduje zmniejszenie dolegliwości bólowych i daje choremu możliwości
powrotu do zdrowia i pracy zawodowej oraz odzyskania samodzielności psychofizycznej.
W pracy przedstawiono wyniki badań dotyczące jakości życia 35 pacjentów w przedziale wiekowym
44 do 86 lat, leczonych w Oddziale Rehabilitacji oraz Gabinecie Rehabilitacji Ambulatoryjnej SP ZOZ
w Lubaczowie. Badaniem objęto pacjentów przed i po zabiegu operacyjnym. Przeprowadzone
badania wykazały znaczącą poprawę jakości życia po wykonaniu endoprotezoplastyki w porównaniu
z wcześniejszym stanem pacjenta.
1.
Anatomia stawu biodrowego
Staw biodrowy jest stawem łączącym kość miedniczą z kością udową i składa się z głowy kości udowej
i panewki. Głowa kości udowej znajduje się na końcu bliższym kości udowej. Pokryta jest chrząstką
szklistą i stanowi około ¾ powierzchni kuli. Na jej przyśrodkowej powierzchni znajduje się wgłębienie
- dołek głowy, do którego przyczepia się więzadło głowy kości udowej. Głowa połączona jest
z trzonem szyjką kości udowej. [1]
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
Panewka położona jest na zewnętrznej powierzchni kości miednicznej. Jest to głęboki dół kształtu
kulistego, którego część przyśrodkową st
- kość kulszowa. U dołu panewki znajduje się wcięcie panewki. Panewkę pogłębia obrąbek
panewkowy w postaci pierścienia włóknisto
brzegu panewki. Dzięki temu obrąbkowi panewka otacza głowę stawową poza jej równik.
W przebiegu nad wcięciem panewki nosi on nazwę więzadła poprzecznego panewki. Wcięcie
panewki prowadzi do dołu panewki. Właściwą powierzchnię stawową stanowi powierzchnia
księżycowata, która pokryta jest chrząstką stawową. Natomiast dół panewki wypełniony jest
skupieniem tkanki tłuszczowej, kosmkami maziowymi i więzadłem głowy kości udowej. Podściółka
tłuszczowa pokryta jest błoną maziową, dlatego osłabia ucisk między głowa a panewką.
Całość stawu pokrywa torebka stawowa, która jest najmocniejsza i najgrubsza w stawie biodrowym.
Dodatkowo torebka stawowa wzmocniona jest przez silny aparat więzadłowy. [2]
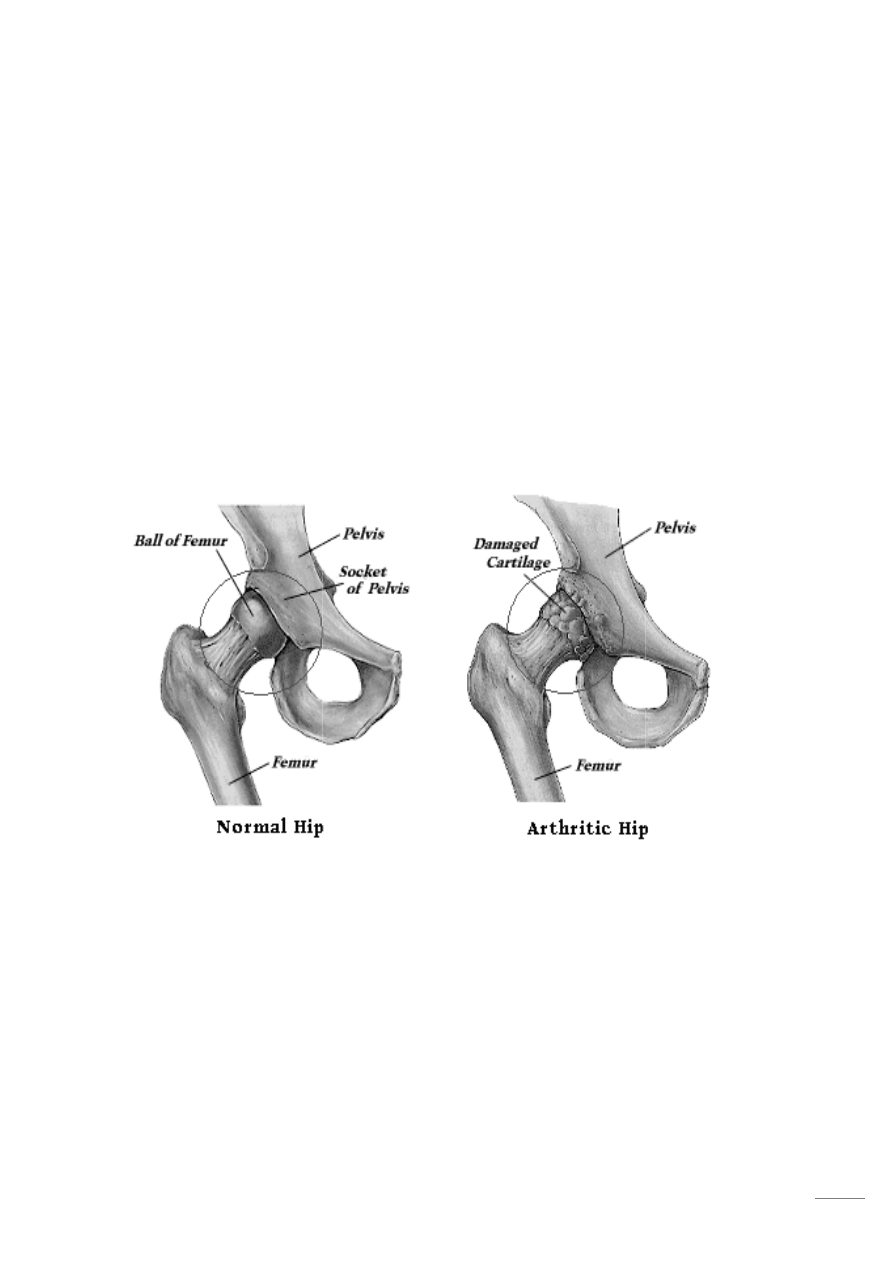
Rysunek 1 Zdrowy staw biodrowy (po lewej) oraz staw
prawej), na którym widać zniszczenie chrząstki stawowej pokrywającej kość
Staw biodrowy: posiada 3 stopnie swobody i jest to 3 klasa kinematyczna. Zgodność główki do
panewki warunkuje tylko ruch poślizgu, który jest mniej korzystny. Ograniczenie jednego ruchu
ogranicza pozostałe. Odwodzenie uda
zaś działa przeciążająco na staw. [3]
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
Panewka położona jest na zewnętrznej powierzchni kości miednicznej. Jest to głęboki dół kształtu
kulistego, którego część przyśrodkową stanowi kość łonowa, część górną - kość biodrowa, część dolną
kość kulszowa. U dołu panewki znajduje się wcięcie panewki. Panewkę pogłębia obrąbek
panewkowy w postaci pierścienia włóknisto-chrzęstnego, który przytwierdzony jest do wolnego
zięki temu obrąbkowi panewka otacza głowę stawową poza jej równik.
przebiegu nad wcięciem panewki nosi on nazwę więzadła poprzecznego panewki. Wcięcie
panewki prowadzi do dołu panewki. Właściwą powierzchnię stawową stanowi powierzchnia
a pokryta jest chrząstką stawową. Natomiast dół panewki wypełniony jest
skupieniem tkanki tłuszczowej, kosmkami maziowymi i więzadłem głowy kości udowej. Podściółka
tłuszczowa pokryta jest błoną maziową, dlatego osłabia ucisk między głowa a panewką.
ć stawu pokrywa torebka stawowa, która jest najmocniejsza i najgrubsza w stawie biodrowym.
Dodatkowo torebka stawowa wzmocniona jest przez silny aparat więzadłowy. [2]
biodrowy (po lewej) oraz staw biodrowy objęty zmianami zwyrodni
prawej), na którym widać zniszczenie chrząstki stawowej pokrywającej kość
Źródło: fizjofibryll.republika.pl
2.
Biomechanika stawu biodrowego
Staw biodrowy: posiada 3 stopnie swobody i jest to 3 klasa kinematyczna. Zgodność główki do
panewki warunkuje tylko ruch poślizgu, który jest mniej korzystny. Ograniczenie jednego ruchu
ogranicza pozostałe. Odwodzenie uda-korzystny układ dźwigniowy, odciążający staw. Przywodzenie
zaś działa przeciążająco na staw. [3]
2
Panewka położona jest na zewnętrznej powierzchni kości miednicznej. Jest to głęboki dół kształtu
kość biodrowa, część dolną
kość kulszowa. U dołu panewki znajduje się wcięcie panewki. Panewkę pogłębia obrąbek
chrzęstnego, który przytwierdzony jest do wolnego
zięki temu obrąbkowi panewka otacza głowę stawową poza jej równik.
przebiegu nad wcięciem panewki nosi on nazwę więzadła poprzecznego panewki. Wcięcie
panewki prowadzi do dołu panewki. Właściwą powierzchnię stawową stanowi powierzchnia
a pokryta jest chrząstką stawową. Natomiast dół panewki wypełniony jest
skupieniem tkanki tłuszczowej, kosmkami maziowymi i więzadłem głowy kości udowej. Podściółka
tłuszczowa pokryta jest błoną maziową, dlatego osłabia ucisk między głowa a panewką.
ć stawu pokrywa torebka stawowa, która jest najmocniejsza i najgrubsza w stawie biodrowym.
Dodatkowo torebka stawowa wzmocniona jest przez silny aparat więzadłowy. [2]
zwyrodnieniowymi (po
prawej), na którym widać zniszczenie chrząstki stawowej pokrywającej kość
Staw biodrowy: posiada 3 stopnie swobody i jest to 3 klasa kinematyczna. Zgodność główki do
panewki warunkuje tylko ruch poślizgu, który jest mniej korzystny. Ograniczenie jednego ruchu
ający staw. Przywodzenie

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
3.
Przyczyny i podział choroby zwyrodnieniowej stawu biodrowego
Chorobę zwyrodnieniową stawu biodrowego
pierwotnych zaliczamy zmiany zwyrodn
potrafimy wykryć przyczyny choroby. Znaczenie mogą mieć również uwarunkowania genetyczne.
Wtórna postać może być wywołana wrodzonymi zmianami, do których zaliczamy:
•
dysplazję,
•
niedorozwój panewek,
•
wrodzone zwichnięcie stawu,
•
wrodzone biodro szpotawe,
•
biodro koślawe,
•
młodzieńcze złuszczenie kości udowej,
•
zaburzenie w okresie wzrostowo
•
złamania szyjki kości udowej,
•
zwichnięcia,
•
zrośnięcia w wadliwym ustawieniu, dystrofie,
albo zmianami zapalnymi swoistymi i nieswoistymi i zaburzeniami przemiany materii.
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
Przyczyny i podział choroby zwyrodnieniowej stawu biodrowego
Chorobę zwyrodnieniową stawu biodrowego dzielimy na pierwotną samoistną oraz wtórną. Do grupy
pierwotnych zaliczamy zmiany zwyrodnieniowe tych chorych, u których dostępnymi metodami nie
potrafimy wykryć przyczyny choroby. Znaczenie mogą mieć również uwarunkowania genetyczne.
Wtórna postać może być wywołana wrodzonymi zmianami, do których zaliczamy:
dzone zwichnięcie stawu,
wrodzone biodro szpotawe,
młodzieńcze złuszczenie kości udowej,
zaburzenie w okresie wzrostowo-rozwojowym (ch. Perthesa),
złamania szyjki kości udowej,
zrośnięcia w wadliwym ustawieniu, dystrofie,
albo zmianami zapalnymi swoistymi i nieswoistymi i zaburzeniami przemiany materii.
Rysunek 2 Staw biodrowy
Źródło: www.scanmed.pl
3
Przyczyny i podział choroby zwyrodnieniowej stawu biodrowego
dzielimy na pierwotną samoistną oraz wtórną. Do grupy
ieniowe tych chorych, u których dostępnymi metodami nie
potrafimy wykryć przyczyny choroby. Znaczenie mogą mieć również uwarunkowania genetyczne.
Wtórna postać może być wywołana wrodzonymi zmianami, do których zaliczamy:
albo zmianami zapalnymi swoistymi i nieswoistymi i zaburzeniami przemiany materii.

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
4
4.
Czynniki predysponujące do choroby zwyrodnieniowej stawów
Czynnikami predysponującymi do choroby zwyrodnieniowej stawów są przede wszystkim:
•
Wiek
•
Płeć (żeńska)
•
Czynniki etniczne
•
Czynniki wrodzone
•
Nieprawidłowa biomechanika stawu
•
Nadwaga
•
Praca zawodowa (nadmiernie obciążająca układ kostno-stawowy)
•
Wyczynowe uprawianie sportu
•
Duża masa kostna
•
Poziom hormonów [3,4,5]
5.
Leczenie choroby zwyrodnieniowej stawu biodrowego
O wyborze leczenia pacjenta decyduje przede wszystkim wiek, ogólna zdolność krążeniowo-
oddechowa oraz stan psychiczny. Bardzo ważny jest również okres przebiegu i postać kliniczna
choroby. Jeżeli staw biodrowy jest prawidłowo zbudowany, rozwój zmian zwyrodnieniowych można
opóźnić poprzez skuteczną profilaktykę.
5.1.
Profilaktyka
Chorym mającym zmiany zwyrodnieniowe stawu biodrowego zaleca się spanie na twardym płaskim
podłożu. Leżenie na brzuchu z woreczkiem ważącym ok.. 5 kg na pośladkach i odwiedzonymi stopami
poza podłożem. Pozycja ta hamuje powstawanie przykurczów w stawach biodrowych i zwiększa
zakres ruchów. Pozycja zalecana jest 2-3 razy dziennie przez 20-30 min. Przeciwwskazane jest leżenie
na boku z kończyną dolną zgiętą w stawie biodrowym. Chory początkowo stosuje kule pachowe,
łokciowe, a wraz ze zmniejszaniem się bólu pacjent chodzi przy pomocy kuli po stronie zdrowej.
Dzięki temu staw biodrowy jest odciążony, a więc proces chorobowy rozwija się w nim znacznie
wolniej. Leżąc na boku należy włożyć między uda i podudzia wałek z koca.
5.2.
Fizykoterapia
Fizykoterapia ma znaczenie głównie w okresie zaostrzeń choroby. Zabiegi fizykalne poprawiają
ukrwienie stawu biodrowego i zmniejszają stan zapalny. Szerokie zastosowanie mają:
•
elektroterapia (często połączona z termoterapią),
•
magnetoterapia,
•
laseroterapia,

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
5
•
krioterapia (wykonywana miejscowo lub ogólnie na cały organizm),
•
balneoterapia. [7,8]
Podstawowymi celami kinezyterapii są:
•
przywrócenie utraconych funkcji narządu,
•
uruchomienie i właściwe pokierowanie rezerwami czynnościowymi ustroju,
•
poprawienie zakresu ruchomości stawu,
•
poprawienie wydolności ogólnej ustroju,
•
poprawienie siły mięśniowej,
•
poprawienie stabilności stawu,
•
wyrobienie właściwych nawyków w ruchu chorego stawu.
Przed przystąpieniem do przygotowania programu leczenia u pacjenta należy ocenić:
•
ogólną sprawność ruchową chorego,
•
zakresy ruchu w stawie biodrowym,
•
schorzenia współistniejące,
•
stan psychiczny chorego,
•
potrzeby zawodowe, domowe i socjalne chorego,
oraz ustalić przeciwwskazania do wykonania leczenia. [9]
6.
Całkowita endoprotezoplastyka stawu biodrowego
Całkowita endoprotezoplastyka stawu biodrowego jest zabiegiem chirurgicznym, podczas którego
zmieniona chorobowo chrząstka i kość zastępowane są sztucznymi materiałami. Operacja polega na
usunięciu zajętej chorobą głowy kości udowej i panewki a następnie zastąpieniu tych elementów
metalową głową endoprotezy osadzoną na trzpieniu oraz panewką z tworzywa sztucznego
ufiksowaną w panewce kostnej.
Trzpień umieszczany w kości udowej może być mocowany w niej w dwojaki sposób: metodą
cementową (do zamocowania endoprotezy używany jest specjalny cement kostny, metodą
bezcementową (używa się specjalnej endoprotezy o porowatej powierzchni trzpienia i panewki, która
umożliwia wrośnięcie tkanki kostnej w strukturę endoprotezy.
6.1.
Budowa protezy stawu biodrowego
Istnieje wiele różnych typów endoprotez stawu biodrowego, jednak większość z nich składa się
z podobnych elementów: panewka, główka i trzpień. Poszczególne elementy mogą być wykonane
z różnych materiałów. Panewka i trzpień mogą być mocowane bezpośrednio do kości (technika
bezcementowa) lub z użyciem specjalnego cementu kostnego.

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
6
6.2. Podział protez
Protezy stawu biodrowego dzielimy na:
•
endoproteza cementowa całkowita (trzpień, główka i panewka stawowa); stosowana
u pacjentów po 65 roku życia; jej trwałość to średnio 15 lat;
•
endoproteza połowicza (sam trzpień z główką, bez panewki); stosowana u pacjentów po 70
roku życia;
•
endoproteza
bezcementowa
całkowita
(trzpień,
główka,
panewka
z
wkładem
polietylenowym lub ceramicznym); stosowana u pacjentów do 70 roku życia;
•
rozwiązanie hybrydowe, w którym jeden element protezy osadzony jest na cemencie
(trzpień), a drugi mocowany metoda bezcementową (panewka).
6.2.
Wskazania do endoprotezo plastyki
Głównym wskazaniem do zabiegu endoprotezoplastyki są zaawansowane zmiany zwyrodnieniowe
o różnej etiologii, z dużymi dolegliwościami bólowymi, ograniczeniem ruchomości, przykurczami nie
poddające się leczeniu zachowawczemu. Decyzja o zabiegu musi być podjęta z pełną świadomością
faktu, że jest to zabieg nieodwracalny – to znaczy wyciętego chorego stawu, w przypadku
niepowodzenia, nic już nie zastąpi. Możliwe jest ewentualne wszczepienie nowej tzw. endoprotezy
rewizyjnej lub próba usztywnienia stawu.
Niepowodzenia zdarzają się rzadko, w ok. 3-4% dochodzi do wczesnego lub późnego „odrzucania”
protezy spowodowanego infekcją lub tzw. obluzowaniem („odklejaniem”) protezy.
6.3.
Przeciwwskazania do zabiegu
Przeciwwskazania internistyczne mogą dotyczyć samego znieczulenia - to znaczy w przypadku
istnienia chorób stwarzających duże ryzyko okołooperacyjne.
Przeciwwskazania ortopedyczne dzielimy na bezwzględne:
•
czynny proces zakaźny w stawie, chyba, że rewizja ma na celu dokonanie natychmiastowej
wymiany lub stanowi zabieg przygotowawczy;
•
staw neuropatyczny - staw Charcota (stawem Charcota określa się zmiany destrukcyjno-
wytwórcze w stawie, spowodowane utratą czucia obwodowego);
•
zakażenie układowe lub posocznica;
•
guzy złośliwe, które uniemożliwiają właściwe zamocowanie części składowych implantu
oraz względne:
•
dowolny proces powodujący szybkie niszczenie kości (np. znaczna osteoporoza);
•
otyłość;
•
żylaki;
•
młody wiek;
•
współistniejące schorzenia ogólne;

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
7
•
brak lub względna niewydolność mięśni odwodzących;
•
miejscowe zakażenie, zwłaszcza pęcherza moczowego, skóry, narządów klatki piersiowej lub
innych okolic;
•
postępujące ubytki neurologiczne;
•
pacjenci wymagający rozległych zabiegów dentystycznych lub urologicznych, np.
przezcewkowej resekcji stercza, powinni być poddani tym zabiegom przed pełną wymiana
stawu biodrowego. [9.10.11]
7.
Rehabilitacja pacjenta po całkowitej endoprotoplastyce stawu biodrowego
Ograniczanie obciążania po zastosowaniu implantów cementowych i bezcementowych bardzo się
różni. Cement nabiera pełnej wytrzymałości po 15 min od wprowadzenia. Dlatego po użyciu protezy
cementowej usprawnianie zaczynamy już na następny dzień, jeśli nie ma przeciwwskazań. Natomiast
proteza niecementowa wymaga późniejszego uruchamiania ze względu na proces sanacji polegający
na wrastaniu tkanki kostnej i zespalaniu jej z implantem. Dostateczną stabilność uzyskuje się zwykle
po 6 tygodniach. Przypuszczalnie jednak maksymalna stabilność tej protezy zostaje osiągnięta
dopiero po ok. 6 miesiącach. Z tego względu wielu chirurgów opowiada się za stawianiem stopy na
podłożu bez jej obciążania przez pierwsze 6 tygodni.
Unoszenie wyprostowanej lub bocznie ustawionej kończyny stwarza bardzo duże obciążenie
pozapłaszczyznowe dla stawu biodrowego, dlatego trzeba tego ruchu unikać. Ruchu tego nie wolno
wykonywać w okresie wczesnym po operacji i unikać w przyszłości. W okresie gojenia nie należy
wykonywać ruchu przywiedzenia i rotacji zewnętrznej.
Początkowe bezpieczeństwo rotacyjne implantu niecementowego może być niewielkie, lepiej zatem
przez 6 tygodni lub dłużej chronić staw przed dużymi siłami rotacyjnymi. Najczęściej do obciążenia
rotacyjnego dochodzi przy wstawaniu z pozycji siedzącej, zaleca się więc pacjentom dźwiganie się na
rękach opartych na krześle.
Bardzo ważne jest zalecenie, by po przywróceniu pełnego obciążania pacjent nadal korzystał z laski
trzymanej w przeciwległej ręce aż do czasu, gdy przestanie utykać. Sprzyja to uniknięciu objawu
Trendelenburga, którego potem trudno się wyzbyć.
Głównymi założeniami rehabilitacji pooperacyjnej są:
•
zmniejszenie bólu, wysięku i stanu zapalnego,
•
osiągnięcie jak największego zakresu ruchu,
•
jak najszybsze odzyskanie kontroli mięśniowej.
Reasumując należy podkreślić, że program rehabilitacji po endoprotezoplastyce stawu biodrowego
przez fizjoterapeutę dobierany jest indywidualnie dla każdego pacjenta i różni się aktywnością,
tempem i sposobem usprawniania.
Różnice te są zależne od: stanu zdrowia pacjenta, techniki operacyjnej, współistniejących urazów
oraz chorób przewlekłych , wieku, rodzaju aktywności i kondycji fizycznej pacjenta.

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
8
8.
Rehabilitacja pacjentów w Oddziale Rehabilitacji oraz Gabinecie Rehabilitacji
Ambulatoryjnej SP ZOZ w Lubaczowie
Celem pracy była próba oceny jakości życia osób po wymianie stawu biodrowego poprzez
porównanie następujących objawów:
•
intensywności odczuwanego bólu przed i po operacji,
•
potrzeby zażywania leków przeciwbólowych,
•
zakresu czynności, które sprawiały badanym problem,
•
dystansu, jaki mogli pokonać,
•
występowanie bólów nocnych.
Badania pozwoliły na zrealizowanie założonych celów badawczych poprzez przedstawienie stanu
zdrowia pacjentów, ich możliwości i występujących ograniczeń przed zabiegiem oraz wpływu
endoprotezoplastyki na zmianę funkcjonowania i jakość życia.
8.1.
Materiał badawczy
Badania zostały przeprowadzone wśród pacjentów po całkowitej wymianie stawu biodrowego. Są to
pacjenci Oddziału Rehabilitacji oraz Gabinetu Rehabilitacji Ambulatoryjnej SP ZOZ w Lubaczowie.
Badaniami została objęta czterdziestoosobowa grupa , obu płci, w przedziale wiekowym od 44 do 86
lat. U 35 osób powodem wymiany stawu biodrowego była choroba zwyrodnieniowa i dlatego ankiety
tylko tych pacjentów zostały rozpatrzone jako materiał badawczy. Natomiast u 5 osób powodem
zakwalifikowania do endoprotezoplastyki było urazowe uszkodzenie stawu biodrowego w wyniku
wypadku.
8.2.
Metoda badawcza
Badania zostały przeprowadzone metodą ankietową. Badanie miało charakter nieinwazyjny. Pacjent
był poinformowany o temacie i celowości przeprowadzanych badań oraz o możliwości odstąpienia od
badania nie podając żadnej przyczyny i nie ponosząc w związku z tym żadnych konsekwencji. Ankieta
była nieobowiązkowa i anonimowa. Pacjent wypełniał ją sam lub przy pomocy badającego.
Kwestionariusz ankiety składał się z 19 pytań, które stanowiły dwie części. Pierwsza część dotyczyła
stanu zdrowia, ograniczeń i możliwości funkcjonalnych pacjenta przed wymianą stawu biodrowego,
druga - odnosiła się do obecnego stanu zdrowia pacjenta oraz trybu życia jaki prowadził po operacji.
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
9
8.3. Charakterystyka grupy badawczej
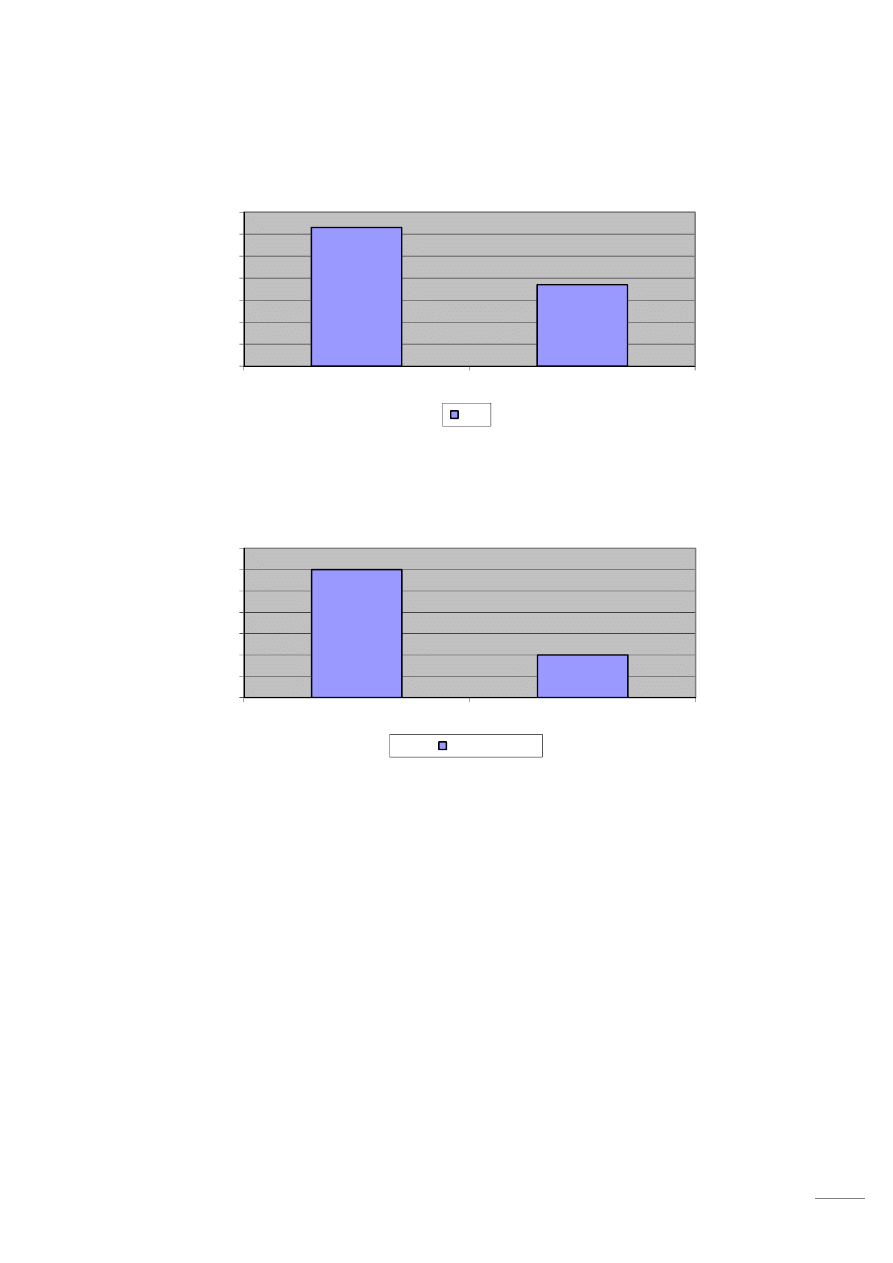
Wykres 1 Płeć
Źródło: Opracowanie własne
Wykres 2 Miejsce zamieszkania
Źródło: Opracowanie własne
W grupie badawczej było 22 kobiety i 7 mężczyzn. 19 osób mieszkało na wsi, a 10 w mieście.
63%
37%
0%
10%
20%
30%
40%
50%
60%
70%
K
M
Płeć
54%
46%
42%
44%
46%
48%
50%
52%
54%
56%
Wieś
Miasto
Miejsce …
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
10
8.4. Intensywność bólu przed i po operacji
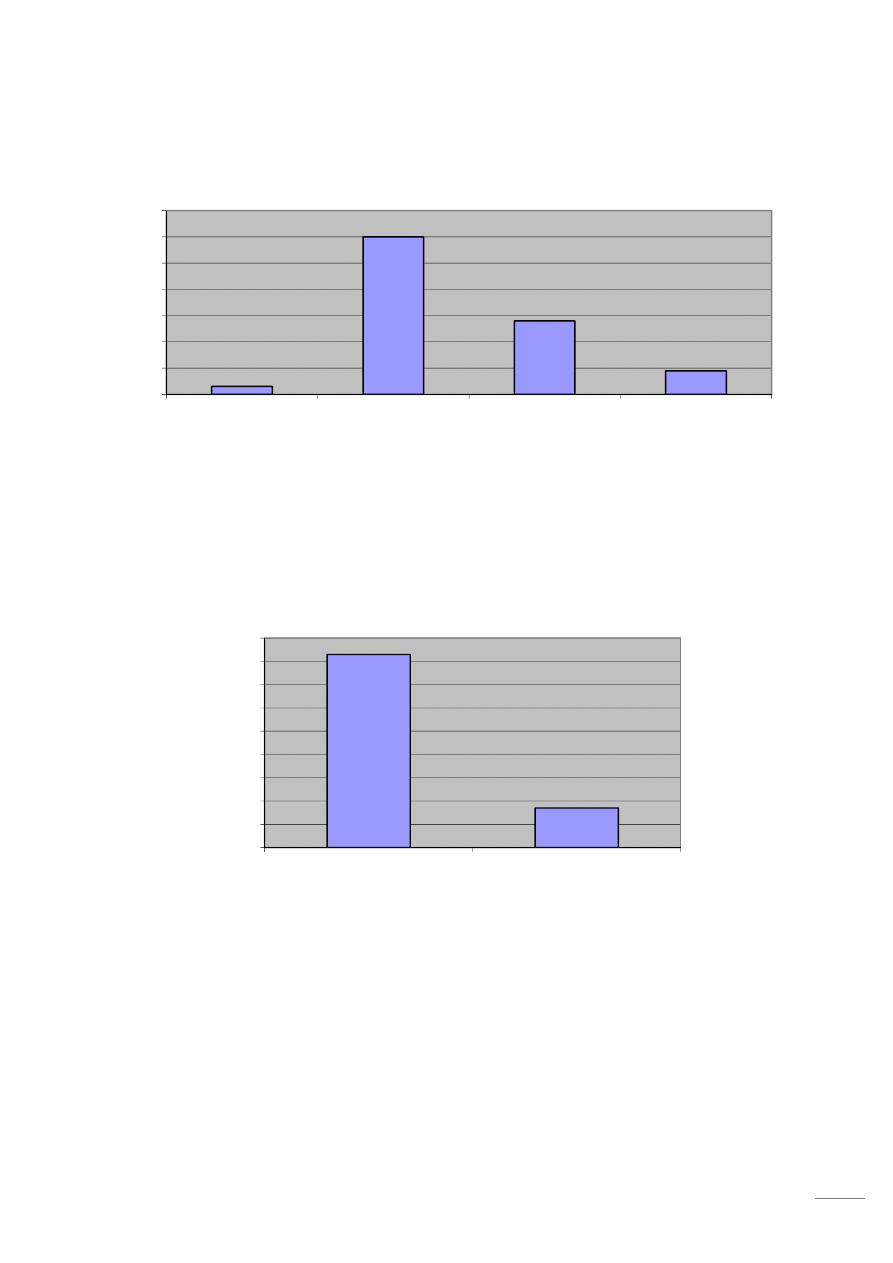
Wykres 3 Intensywność bólu przed operacją
Źródło: Opracowanie własne
Przed operacją 1 osoba (3%) określiła swoje odczucia bólowe jako ból umiarkowany, 21 osób (60%) -
ból silny, 10 osób (28%) – ból bardzo mocny, 3 osoby (9%) jako ból nie do wytrzymania.
Wykres 4 Intensywność bólu po operacji
Źródło: Opracowanie własne
Po operacji wymiany stawu biodrowego żadna z badanych osób nie odczuwała bólu silnego, bólu
bardzo mocnego czy bólu nie do wytrzymania. Z wykresu
nr 4 wynika, że 29 osób (83 %) odczuwało
ból bardzo słaby, a 6 osób (17 %) ból umiarkowany.
3%
60%
28%
9%
0%
10%
20%
30%
40%
50%
60%
70%
Ból umiarkowany
Ból silny
Ból bardzo mocny
Ból nie do wytrzymania
83%
17%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
Bardzo słaby
Umiarkowany
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
11
8.5. Zażywanie leków przed i po operacji
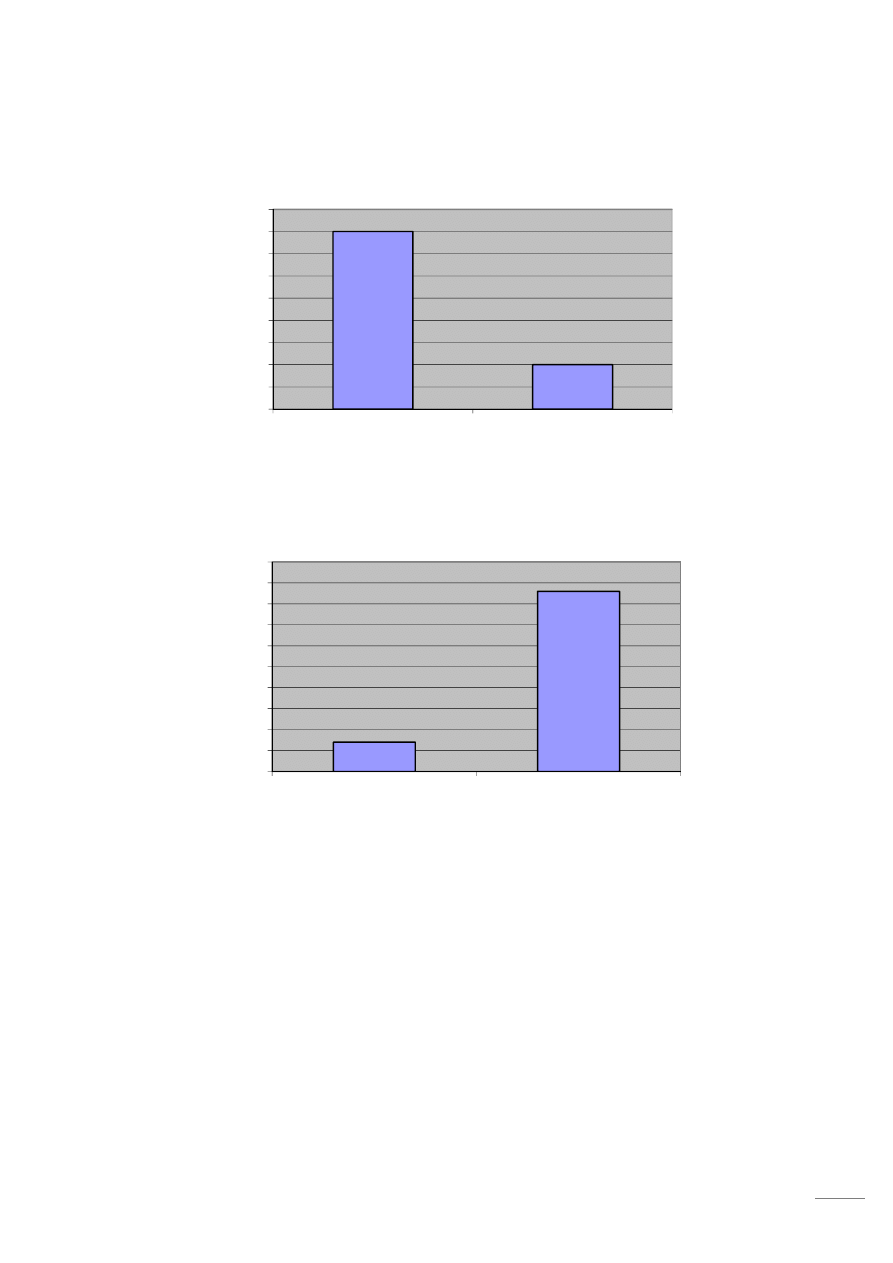
Wykres 5 Zażywanie leków przeciwbólowych przed operacją
Źródło: Opracowanie własne
Wykres 6 Zażywanie leków przeciwbólowych po operacji
Źródło: Opracowanie własne
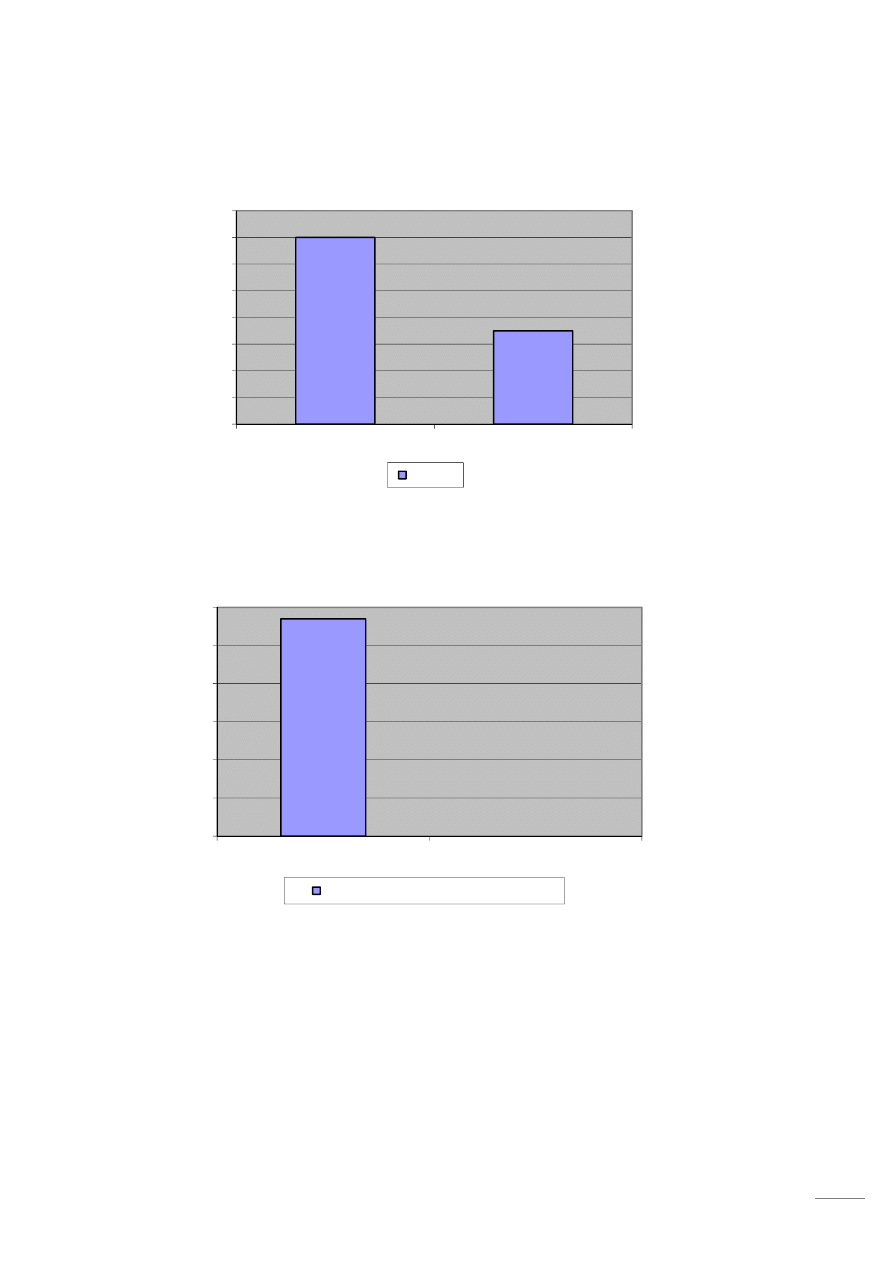
Z wykresu nr 5 wynika, że przed operacją 28 osób (80 %) zażywało leki przeciwbólowe,
a tylko 7 osób (20 %) nie przyjmowało żadnych środków przeciwbólowych.
Po zabiegu endoprotezoplastyki znacząco zmniejsza się intensywność odczuwanego bólu. Po operacji
tylko 5 osób (14 %) zgłosiło potrzebę dalszego zażywania leków.
80%
20%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
Tak
Nie
14%
86%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
100%
Tak
Nie
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
12
8.6. Czynności sprawiające problem przed i po operacji
Wykres 7 Toaleta
Źródło: Opracowanie własne.
Wykres 8 Chodzenie po równej powierzchni.
Źródło: Opracowanie własne
14%
7%
0%
2%
4%
6%
8%
10%
12%
14%
16%
Przed operacją
Po operacji
Toaleta
57%
0%
0%
10%
20%
30%
40%
50%
60%
Przed operacją
Po operacji
Chodzenie po równej powierzchni
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
13
Wykres 9 Chodzenie po schodach
Źródło: Opracowanie własne
Wykres 10 Schylanie się
Źródło: Opracowanie własne
97%
51%
0%
20%
40%
60%
80%
100%
120%
Przed operacją
Po operacji
Chodzenie po schodach
86%
42%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
100%
Przed operacją
Po operacji
Schylanie się, klękanie
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
14
Wykres 11 Jazda na rowerze
Źródło: Opracowanie własne
Wykres 12 Jazda samochodem
Źródło: Opracowanie własne
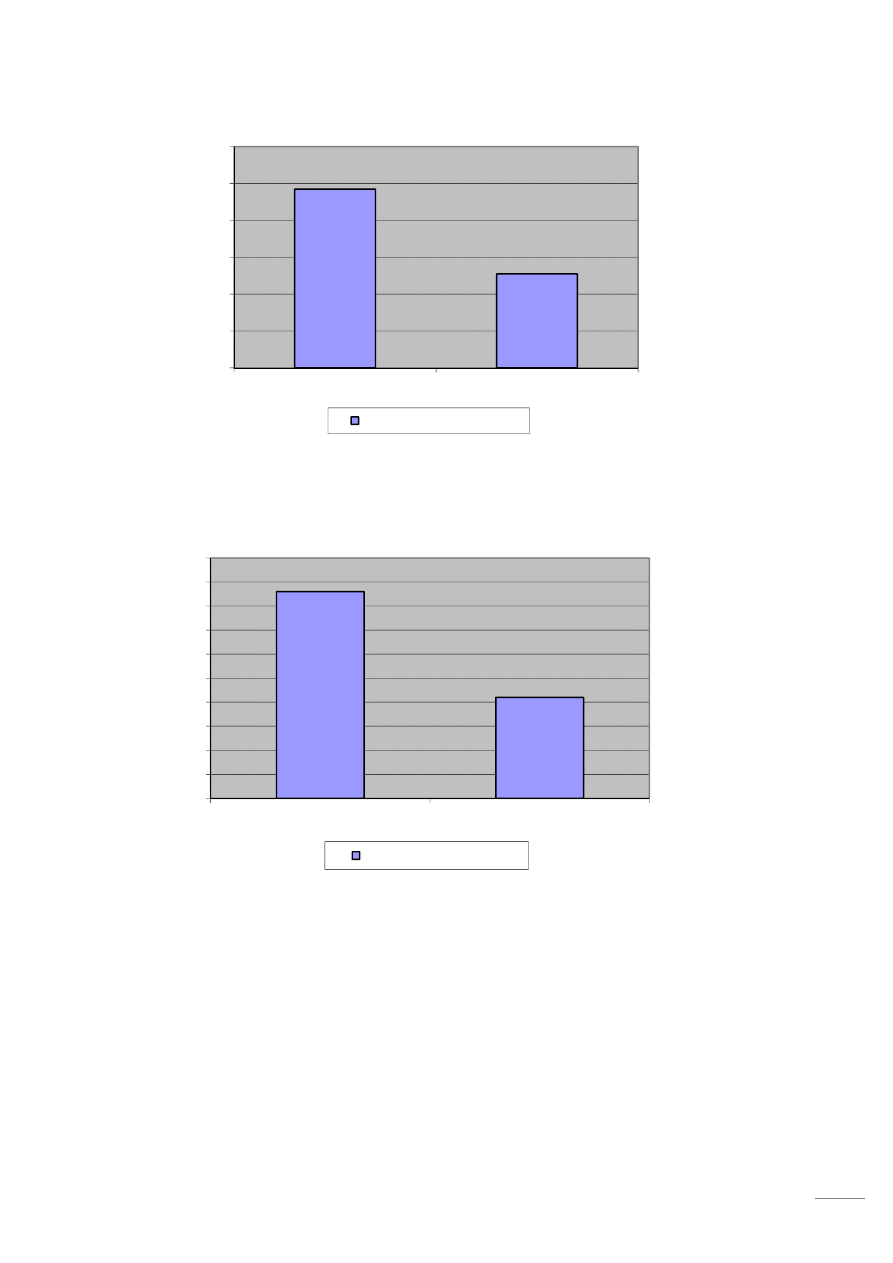
Przed wstawieniem endoprotezy 19 osób (14 %) badanych zgłaszało problem z toaletą, a po operacji
problem ten wystąpił tylko u 4 osób (7%). Z kolei z 20 osób (57%) , które przed zabiegiem miały
trudności w poruszaniu się po równej powierzchni, żadna z ankietowanych osób po zabiegu nie
zaznaczyła takiej odpowiedzi. Przed zabiegiem 7 osób (5%) miało problem z jazdą samochodem,
natomiast po zabiegu żadna z nie miała trudności z tą czynnością. Głównym problemem zgłaszanym
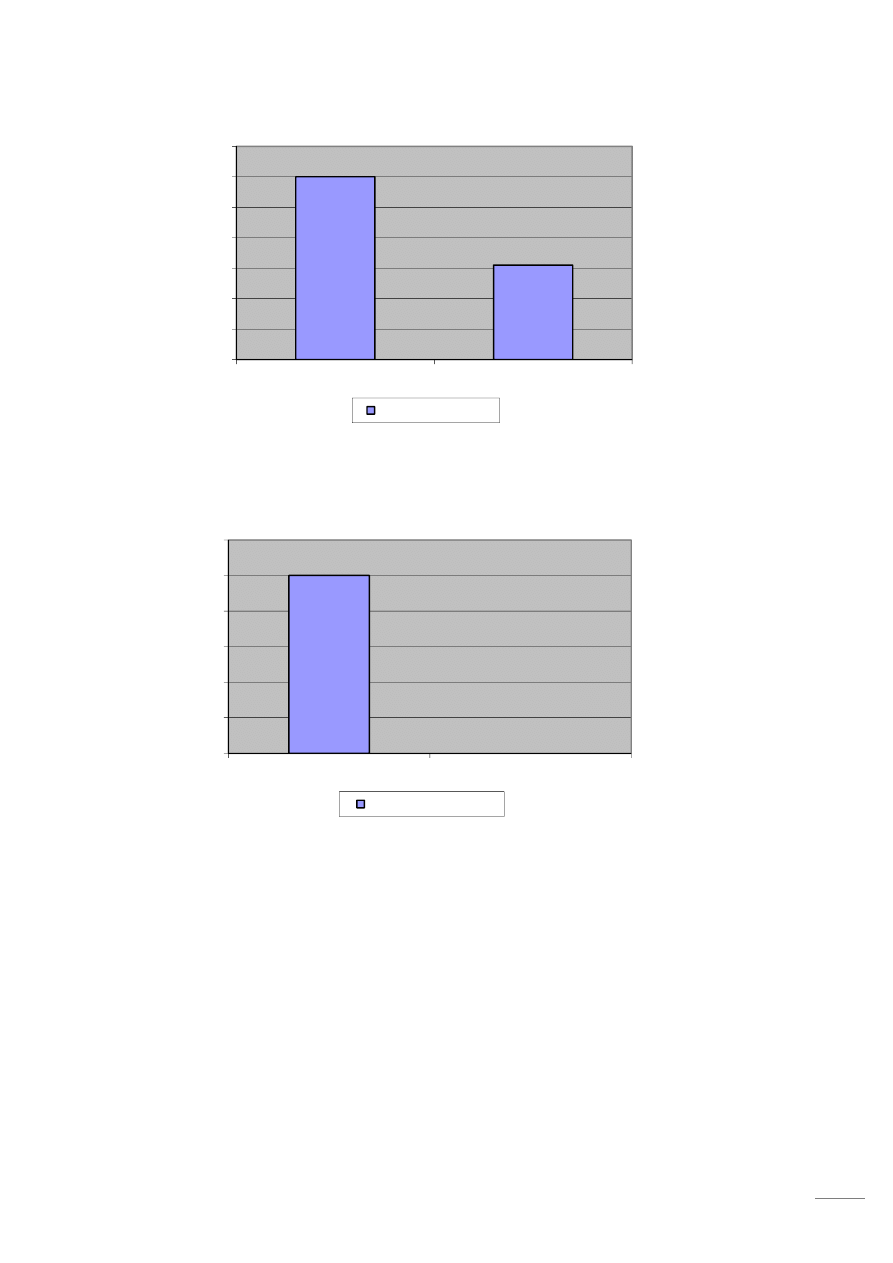
przez badanych przed zabiegiem wymiany stawu biodrowego było chodzenie po schodach. Przed
zabiegiem problem ten miały 34 osoby (97%), natomiast po zabiegu problem ten dotyczy 18 osób
(51%).
Kolejną czynnością zaburzającą funkcjonowanie pacjentów w życiu codziennym przed operacją było
schylanie się, klękanie – potwierdzało to 30 osób (86%). Po zabiegu połowa tych osób 42% przyznaje,
że nie odczuwa dolegliwości bólowych podczas wykonywania tych czynności.
60%
31%
0%
10%
20%
30%
40%
50%
60%
70%
Przed operacją
Po operacji
Jazda na rowerze
5%
0%
0%
1%
2%
3%
4%
5%
6%
Przed operacją
Po operacji
Jazda samochodem
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
15
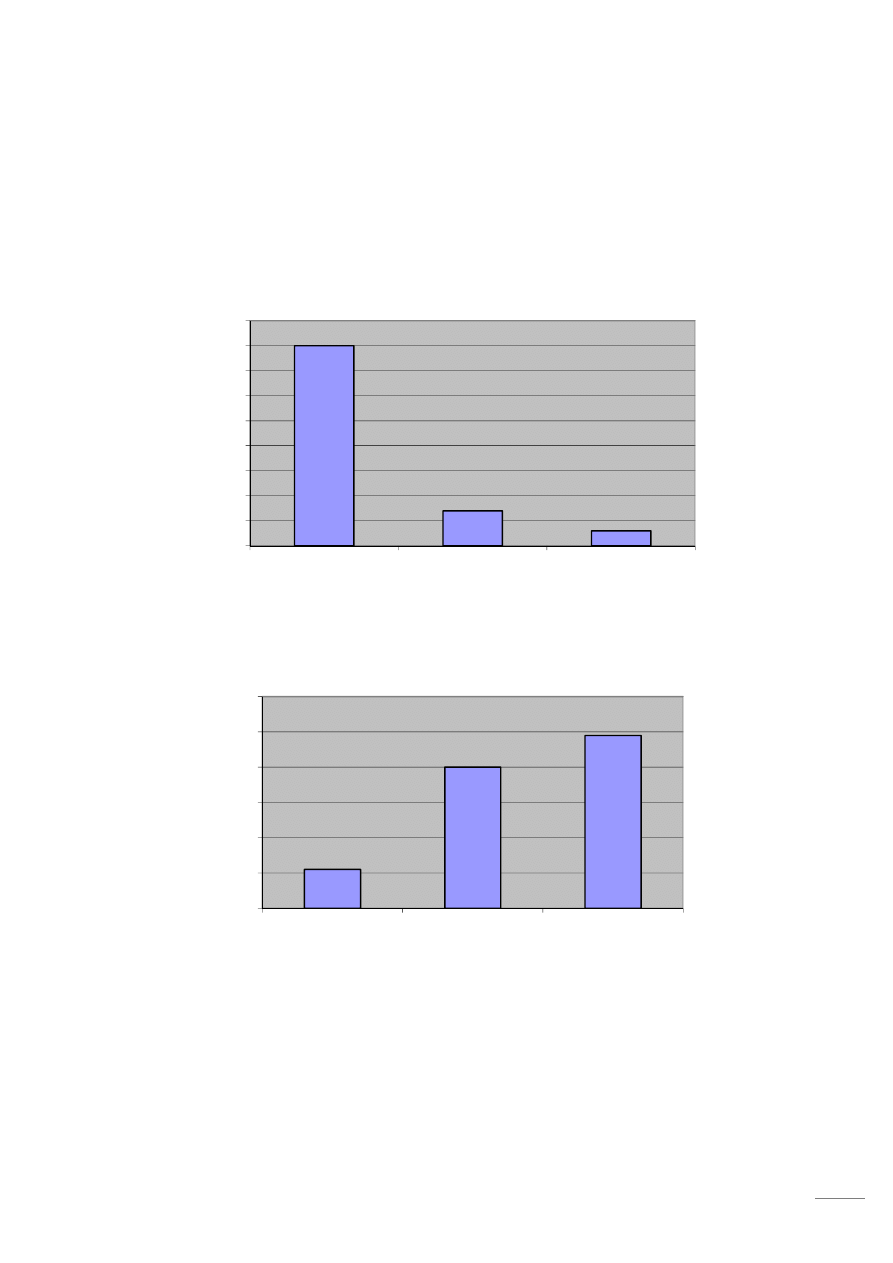
Również jazda na rowerze sprawiała ankietowanym znaczne trudności. Przed zabiegiem
endoprotezoplastyki 21 osób (60%) odczuwało dolegliwości bólowe podczas jazdy, po zabiegu
problem ten pozostał u 11 osób (31%).
8.7. Dystans, jaki pokonywali pacjenci przed i po operacji
Wykres 13 Dystans, jaki pokonywali pacjenci przed zabiegiem
Źródło: Opracowanie własne
Wykres 14 Dystans, jaki pokonywali pacjenci po zabiegu
Źródło: Opracowanie własne
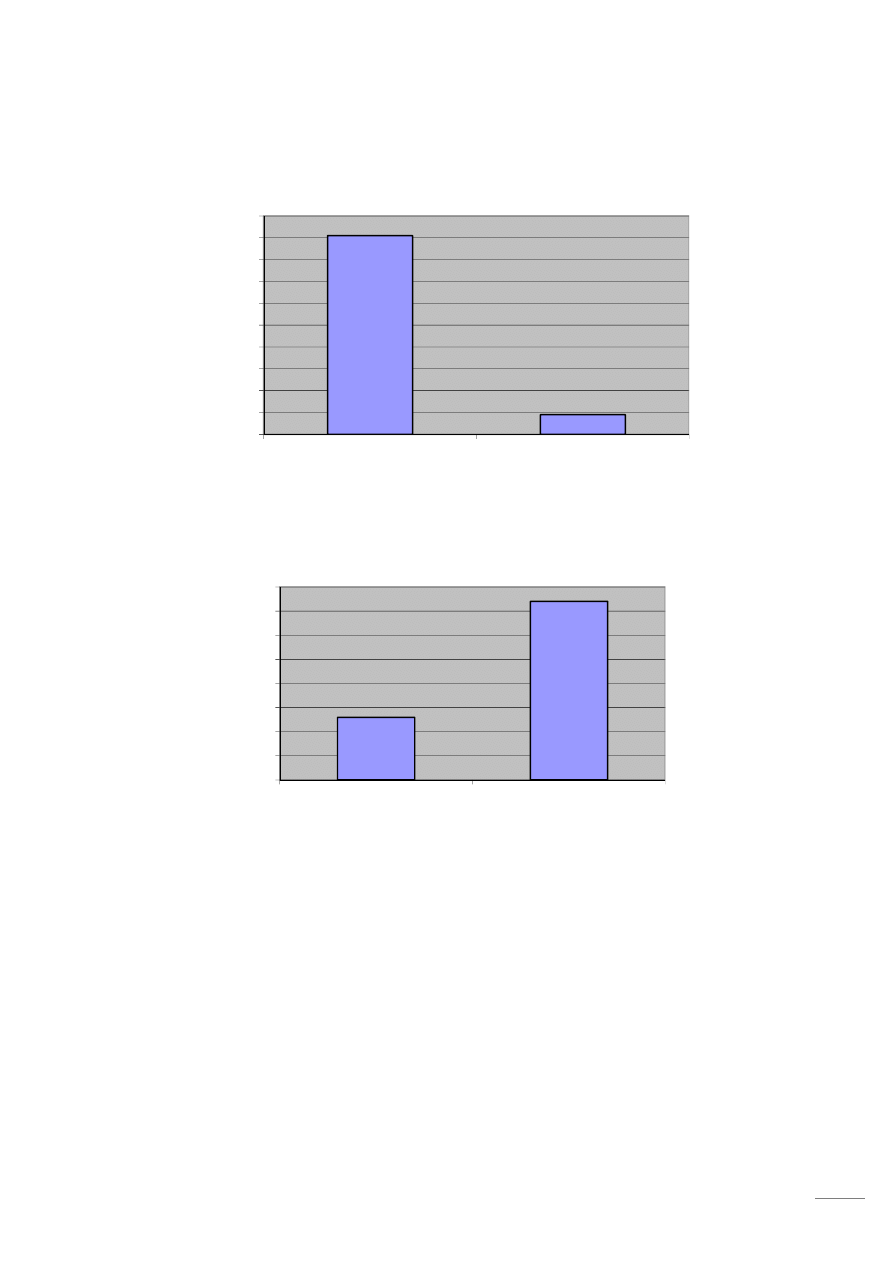
Spośród 35 osób przebadanych tylko 2 osoby (6%) było w stanie przejść dystans od
300-500 m, 5 osób (14%) od 100-300 m, 28 osób (80 %) – tylko do 100 m.
Po operacji wymiany stawu biodrowego 17 osób (49%) badanych jest w stanie przejść dystans
powyżej 500 m, 14 osób (40%) może przejść 300-500 m, a 4 osoby (11%) -100-300 m.
80%
14%
6%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
100m
100-300m
300-500m
11%
40%
49%
0%
10%
20%
30%
40%
50%
60%
100-300m
300-500m
powyżej 500m
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
16
8.7. Bóle nocne przed i po zabiegu
Wykres 15 Bóle nocne przed zabiegiem
Źródło: Opracowanie własne
Wykres 16 Bóle nocne po zabiegu
Źródło: Opracowanie własne
Zdecydowanej większości badanych - 32 osobom (91 %) towarzyszyły bóle nocne związane
z toczącym się procesem zwyrodnieniowym stawu biodrowego. Były one powodem wybudzania ze
snu i koniecznością zażywania środków przeciwbólowych.
Po zabiegu bóle nocne pozostały u 9 osób (26%), u 26 osób (74%) nie występują bóle nocne.
91%
9%
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
100%
Tak
Nie
26%
74%
0%
10%
20%
30%
40%
50%
60%
70%
80%
Tak
Nie

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
17
9. Wnioski
Celem pracy była ocena jakości życia osób po wymianie stawu biodrowego. Badania pozwoliły na
zrealizowanie założonych celów badawczych poprzez przedstawienie stanu zdrowia pacjentów, ich
możliwości i występujących ograniczeń przed zabiegiem oraz wpływu endoprotezoplastyki na zmianę
funkcjonowania i jakość życia.
Na podstawie uzyskanych wyników badań wyciągnięto następujące wnioski:
1.
Jakość życia pacjentów poprawiła się szczególnie w zakresie zmniejszenia intensywności
odczuwanych dolegliwości bólowych. Przed operacją aż 34 osoby (97%) określiło dolegliwości
bólowe jako ból silny, bardzo mocny, a nawet nie do wytrzymania.
2.
Po zabiegu 29 osób (83%) określiło ból jako bardzo słaby, a 6 osób (17%) jako umiarkowany.
3.
Przed zabiegiem 28 osób (80%) było zmuszonych do zażywania leków przeciwbólowych,
natomiast po operacji tylko 5 osób (14%) zgłosiło potrzebę dalszego zażywania leków.
4.
Alloplastyka stawu biodrowego wpłynęła korzystnie na zakres czynności, które sprawiały
badanym problem przed operacją. Poprawie uległy czynności w zakresie toalety, chodzenia po
równej powierzchni i jazdy na rowerze. W dalszym ciągu pacjenci zgłaszali problem podczas
chodzenia po schodach, schylania się i klękania.
5.
Dla większości ankietowanych operacja przyczyniła się do zwiększenia dystansu, jaki byli w stanie
samodzielnie pokonać przed wymianą stawu biodrowego, co znacznie wpłynęło na jakość ich
życia. Po zabiegu byli w stanie samodzielnie przemieszczać się, pokonując dystans nawet powyżej
500 metrów, nie korzystając ze sprzętu pomocniczego.
6.
U zdecydowanej większości pacjentów po zabiegu endoprotezoplastyki ustąpiły dokuczliwe bóle
nocne, które były często powodem wybudzenia ze snu i stwarzały potrzebę zażywania leków
przeciwbólowych i nasennych.

Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego
18
10.
Bibliografia
1.
A. Bochenek, M. Reicher, Anatomia człowieka PZWL, Warszawa 1999, t. I, s.581.
2.
Ibidem, s. 582.
3.
Ibidem, s. 584.
4.
A. Rosławski, Reumatologia praktyczna, BK, Wrocław 1998, s. 37.
5.
A. Barwik-Schramm, A. Stożek, Patogeneza choroby zwyrodnieniowej stawu biodrowego, Rocznik
Naukowy, t. XXIV, AWF Kraków 1990, s.135.
6.
L. Szczepański, Choroba zwyrodnieniowa stawów (osteoartroza), Reumatologia, t. XXXVIII, s. 231.
7.
T. Mika, Fizykoterapia. Podręcznik dla wydziałów fizjoterapii Medycznych Studiów Zawodowych,
PZWL, Warszawa 1983, s.18.
8.
G. Straburzyński,, A. Straburzyńska-Lupa, Medycyna fizykalna, Wydawnictwo Lekarskie PZWL,
Wydanie II poprawione, Warszawa 1997, s. 235.
9.
A. Zembaty, Kinezyterapia, Wydawnictwo „Kasper” sp. z.o.o., 2003.
10.
A. Pozowski, T. Skolimowski, Zasady poszpitalnego postępowania fizjoterapeutycznego u chorych
po totalnej artroplastyce biodra, „Fizjoterapia”, 1999, t. VII, nr 3,
s. 37.
11.
A. Pozowski, K. Uszyński, Mam sztuczny staw biodrowy, PZWL Wrocław 1995, s.14.
12.
B. Cypryńska i inni, Rehabilitacja po całkowitych - cementowych i bezcementowych
endoprotezoplastykach stawów biodrowych w aspekcie balneologicznym, s. 26.
Wyszukiwarka
Podobne podstrony:
Rehabilitacja w chorobie zwyrodnieniowej stawu biodrowego Marzena Mańczak, Paweł Kalinowski, Mateus
Choroba zwyrodnieniowa stawu biodrowego ppt
Choroba zwyrodnieniowa stawu biodrowego
Choroba zwyrodnieniowa stawu biodrowego, ORTOPEDIA
Choroba zwyrodnieniowa stawu biodrowego, FIZJOTERAPIA, Egzamin praktyczny
Choroba zwyrodnieniowa stawu biodrowego praca
Choroba zwyrodnieniowa stawu biodrowego-referat, Fizjoterapia, . fizjoterapia
więcej podobnych podstron