FARM,AKOLOGIA
Wykład 8
21.01.2011 r.
Interakcje leków
Interakcja leków jest to zjawisko polegające na wzajemnym oddziaływaniu dwóch lub większej liczby leków w taki sposób, że działanie przynajmniej jednego z nich ulega zmianie.
interakcje niepożądane, których działanie nie jest korzystne w leczeniu danej jednostki chorobowej, np. łączne podawanie propranololu z werapamilem.
interakcje pożądane: korzystne zwiększenie siły ich działania farmakodynamicznego, np. łączenie leków w farmakoterapii nadciśnienia tętniczego.
- możliwe zmniejszenie dawki i zatem działań niepożądanych
Mechanizm interakcji
FARMACEUTYCZNE
na etapie przygotowywania leku
FARMAKOKINETYCZNE zmiany stężenia
wzajemny wpływ leków na ich losy
FARMAKODYNAMICZNE zmiany siły i efektu
wzajemny wpływ leków na receptory i struktury pozareceptorowe:
synergizm
antagonizm
efekt addycyjny
Czynniki ryzyka wystąpienia interakcji
Polipragmazja
Farmakoterapia przez wielu specjalistów
Leki nabywane bez recepty, samoleczenie
Alternatywne metody leczenia
Stosowanie leków o wąskim indeksie terapeutycznym
Wiek chorego
Otyłość
Wrodzone i nabyte defekty enzymatyczne
Dysbakterioza przewodu pokarmowego
Interakcje farmakokinetyczne
INTERAKCJE WPŁYWAJĄCE NA POZAJELITOWE WCHŁANIANIANIE LEKÓW
domięśniowe lub podskórne podanie leków zmieniających miejscowo przepływ krwi :
epinefryna lub inne adrenomimetyki
hamują wchłanianie prokainy
INTERAKCJE WPŁYWAJĄCE NA WCHŁANIANIANIE LEKÓW W PRZEWODZIE POKARMOWYM
zmniejszenie szybkości wchłaniania lub wpływ na całkowitą ilość zaabsorbowanego leku.
leki podawane w kilku dawkach dziennie lub leki o przedłużonym uwalnianiu - szybkość wchłaniania mało istotna, a całkowita ilość leku dostarczona do organizmu nie podlega wyraźnym zmianom.
Leki podawane w pojedynczych dawkach - uzyskanie wysokiego stężenie substancji czynnej, przy jednoczesnym zmniejszeniu szybkości ich absorpcji może okazać się niemożliwe, a osiągnięty efekt terapeutyczny niezadowalający lub niewłaściwy.
Czynniki wpływające na wchłanianie leków w przewodzie pokarmowym
↓ lub ↑ pH treści żołądka i jelit
obecność pokarmu
metabolizm leku w obrębie ściany przewodu pokarmowego (indukcja lub inhibicja białek transportujących leki)
adsorpcja, chelatowanie, wytrącanie,
zmiany składu flory bakteryjnej (zespół złego wchłaniania - neomycyna)
perystaltyka
przepływ krwi
Interakcje - odczyn soku żołądkowego
leki zobojętniające np. omeprazol, pirenzepina, famotydyna
- Ⴏ wchłanianie leków o charakterze kwaśnym, np. leków przeciwzapalnych: kwasu acetylosalicylowego, indometacyny, ibuprofenu
Ⴍ wchłanianie leków o charakterze zasadowym, np. morfiny, atropiny, aminofiliny
leki obniżające pH treści żołądkowej mogą ułatwiać wchłanianie leków o charakterze kwaśnym, a hamować wchłanianie leków o charakterze zasadowym
Interakcje - perystaltyka przewodu pokarmowego
leki zwiększające perystaltykę przewodu pokarmowego,
np. leki cholinomimetyczne oraz leki przeczyszczające zmniejszają ilość wchłoniętego leku
leki hamujące perystaltykę przewodu pokarmowego, np. leki cholinolityczne oraz zapierające mogą ułatwiać wchłanianie leków
Interakcje - flora bakteryjna
antybiotyki hamujące rozwój flory bakteryjnej jelit zwiększają ilość wchłanianej chlorpromazyny, fenacetyny, izoprenaliny.
Neomycyna wywołuje zespół złego wchłaniania. Efektem tego jest pogorszenie wchłaniania digoksyny i metotreksatu.
Indukcja lub inhibicja białek transportujących leki
Działanie transporterów może ulec zmianie pod wpływem jednocześnie stosowanych leków!
mogą być zaangażowane w różnym stopniu w interakcje leków (wpływają na wchłanianie, dystrybucję, metabolizm i eliminację leków w różnych anatomicznych obszarach ciała np. w mózgu, wątrobie, jelitach, nerkach)
ABC (ATP-binding cassette) np. P-gp, pompa eksportu soli żółciowych
MF (Major facilitator)np. OATP, OAT, OCT
Nadrodzina białek ABC
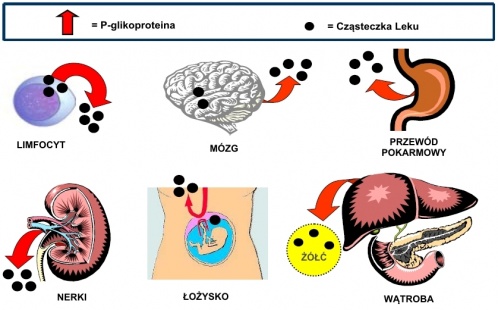
P-glikoproteina (P-gp)
bariera wchłaniania - wpływa na stopień absorpcji leków (poprzez jelita), dystrybucję (do mózgu, jąder lub łożyska) i eliminację leków (z moczem i żółcią).
oporność nowotworów na cytostatyki - inhibitory P-glikoproteiny (valspodar) Ⴍ penetrację cytostatyków do komórek nowotworowych.
aktywny transport np. leków przeciwnowotworowych, nasercowych, immunosupresyjnych oraz inhibitorów proteazy HIV np. digoksyny, feksofenadyny
Induktory np. ryfampicyna
Inhibitory np. werapamil, rytonawir
Chinidyna hamuje P-gp w barierze krew-mózg, coႭstężenie loperamidu (substrat) w OUN - depresja oddechową pomimo braku zmian stężenia loperamidu w osoczu.
Lokalizacja P-glikoproteiny w narządach oraz uproszczone przykłady jej funkcjonowania
Zmiany w efekcie pierwszego przejścia
Zmiany w przepływie krwi przez wątrobę
Niektóre leki mogą wywierać znaczący wpływ na stopień metabolizmu leków podczas pierwszego przejścia zmieniając przepływ krwi przez wątrobę. Dotyczy to licznej grupy wysoko rozpuszczalnych w tłuszczach leków, które ulegają intensywnemu metabolizmowi podczas pierwszego przejścia przez ścianę jelit i wątrobę.
Inhibicja lub indukcja efektu pierwszego przejścia
Niektóre leki wpływają na stopień metabolizmu pierwszego przejścia poprzez inhibicję lub indukcję izoenzymów CYP450 w ścianie jelit lub w wątrobie np. soku grejpfrutowy.
INTERAKCJE MODYFIKUJĄCE DYSTRYBUCJĘ LEKÓW
stopień wiązania może się zmienić w przypadku zmiany pH krwi lub ilości białek krwi
wyparcie 10% leku wiążącego się w 90% z białkami osocza oznacza 2- krotne zwiększenie stężenia wolnej frakcji leku we krwi
leki wypierające inne leki z połączeń z białkami:
niesteroidowe leki przeciwzapalne: kwas acetylosalicylowy, ibuprofen, diklofenak, sulfonamidy przeciwbakteryjne, chloramfenikol, klofibrat, kwas etakrynowy, nitrofurantoina, nowobiocyna, pirymetamina, chinidyna, werapamil i amiodaron
leki podatne na wypieranie z połączeń z białkami osocza:
doustne leki przeciwcukrzycowe, leki przeciwkrzepliwe, leki przeciwpadaczkowe, penicyliny, hydrokortyzon, doustne środki antykoncepcyjne, metotreksat, digoksyna
INTERAKCJE MODYFIKUJĄCE METABOLIZM LEKÓW
Najczęściej obserwuje się interakcje na poziomie fazy I (CYP450). Polegają one na hamowaniu lub indukowaniu metabolizmu leków.
W politerapii z udziałem leków hamujących układ enzymatyczny CYP 3A4 (np. diltiazem, inhibitory proteaz, makrolidy, azolowe leki przeciwgrzybicze) metabolizm niektórych statyn (atorwastatyna, lowastatyna, simwastatyna) może być zahamowany (Ⴍtoksyczności).
INTERAKCJE PODCZAS WYDALANIA LEKÓW
Zmiany w wydalaniu leków przez nerki:
zmiany pH moczu np. alkalizacja (wodorowęglan i mleczanu sodu), zakwaszenie (chlorku amonu)
zmiany aktywnego transportu przez kanaliki nerkowe,
zmian w przepływie krwi przez nerkę,
Zmiany w wydalaniu leków z żółcią oraz poprzez krążenie wątrobowo-jelitowe
Zmiana pH moczu
Kliniczne znaczenie tego typu interakcji jest niewielkie (wyjątki np. fenobarbital, salicylany)
słabe kwasy (pKa 3-7,5 np. kwas acetylosalicylowy, sulfonamidy, fenylbutazon, barbiturany)
słabe zasady (pKa 7,5-10,5 np. kodeina, morfina, chinina, imipramina)
Zmiana aktywnego transportu przez kanaliki nerkowe
Interakcje na etapie mogą zachodzić poprzez:
hamowanie lub współzawodnictwo leków o ten sam system transportu aktywnego w kanalikach nerkowych (Ⴏ wydalania leku i Ⴍ jego stężenia np. nasilenie objawów toksycznych po zastosowaniu np. metotreksatu u pacjentów stosujących jednocześnie niesteroidowe leki przeciwzapalne.
interakcje związane z białkami transportującymi leki
Zmiany w przepływie krwi przez nerkę
Przepływ krwi przez nerki jest częściowo kontrolowany przez produkcję nerkowych prostaglandyn rozszerzających naczynia nerkowe.
Jeśli synteza tych prostaglandyn zostanie zahamowana, wydalanie nerkowe niektórych leków może zostać zmniejszone np. niesteroidowe leki przeciwzapalne zmniejszają wydalanie nerkowe litu, co skutkuje wzrostem jego stężenia w surowicy.
Zmiany w wydalaniu leków z żółcią oraz poprzez krążenie wątrobowo-jelitowe
Wiele leków w postaci sprzężonych metabolitów II fazy biotransformacji lub też w postaci niezmienionej jest wydalana wraz z żółcią do jelita, skąd mogą być one wydalane z kałem lub wchłonięte do krwi.
Krążenie wątrobowo-jelitowe
Resorpcja zwrotna niektórych metabolitów odbywa się w dalej położonych odcinkach jelit pod wpływem bakteryjnych enzymów hydrolitycznych - rozszczepiają nieaktywne metabolity II fazy biotransformacji a uwolniony środek czynny ulega wchłonięciu.
Interakcje - gdy flora bakterii jelitowych zmniejszy się pod wpływem jednoczesnego podawania leków przeciwbakteryjnych np. brak skuteczności doustnych leków antykoncepcyjnych zawierających etinyloestradiol przy jednoczesnym stosowaniu ampicyliny czy tetracykliny.
INTERAKCJE FARMAKODYNAMICZNE
Interakcje w fazie farmakodynamicznej polegają na wzajemnym modyfikowaniu czasu, siły i działania farmakologicznego przez równocześnie stosowane leki (nie wpływają na stężenie leku w osoczu i miejsce działania leku)
Wystąpienia interakcji w fazie farmakodynamicznej można się spodziewać wtedy gdy leki wzmagają wzajemnie swój efekt (działają synergistycznie) lub działają przeciwstawnie (antagonistycznie) na ten sam receptor, efektor lub proces sprzężenia zwrotnego.
INTERAKCJE FARMAKODYNAMICZNE
receptorowe - leki działające na ten sam receptor
(np. salbutamol - agonista receptorów β2 + propranolol betabloker)
enzymatyczne - leki działające na ten sam enzym
fizjologiczne (czynnościowe) - leki działające w różnych mechanizmach, na różne receptory, enzymy itp. powodują takie same lub przeciwne skutki fizjologiczne
np. pożądana interakcja czynnościowa: łączenie leków w farmakoterapii nadciśnienia tętniczego (propranolol + lek moczopędny), choroba niedokrwienna serca (azotany + leki beta-adrenolityczne), choroba wrzodowa żołądka (antybiotyki + omeprazol),
Interakcje synergistyczne
Jeżeli dwa leki wywierające ten sam efekt farmakologiczny są podane jednocześnie to ich efekt działania może być wzmożony. Mówimy wtedy o synergizmie, czyli o zgodnym jednokierunkowym działaniu obu leków.
Jednoczesne podanie leków działających depresyjnie na OUN (np. leki przeciwdepresyjne, nasenne, przeciwpadaczkowe, przeciwhistaminowe, alkohol) >> nadmierna senność.
Interakcja synergistyczna może dotyczyć zarówno głównego działania farmakologicznego, jak i głównego działania niepożądanego podanych leków
Interakcje antagonistyczne
podanie agonisty i antagonisty lub inhibitora - zniesienie działania jednego leku przez drugi (antagonizm) - leczenie zatruć:
zatrucie pochodnymi benzodiazepiny - leczy się flumazenilem
zatrucie morfiną - naloksonem
zatrucie środkami owadobójczymi z grupy inhibitorów acetylocholinoesterazy - pralidoksymem
Interakcje leków z pokarmem
Rola pokarmu , skład i objętość posiłku
Wzajemne oddziaływanie leku i żywności możemy rozpatrywać w dwóch aspektach jako:
Oddziaływanie żywności (jej masy, składników, czasu spożycia w stosunku do podania leku) na dostępność biologiczną i działanie terapeutyczne leku.
Oddziaływanie leku na procesy trawienia, wchłaniania, wydalanie pokarmu i gospodarkę składnikami odżywczymi trawienie, sposób w jaki witaminy lub minerały są wykorzystywane przez organizm. Leki mogą wpływać na apetyt
Wynik interakcji leku z pożywieniem
Zmiany o charakterze:
Ilościowym - zwiększenie lub zmniejszenie efektu farmakologicznego
Jakościowym- zmiana skutków działania leku
Korzystne - zwiększenie aktywności leku
wzrost dostępności biologicznej
przedłużenie efektu terapeutycznego (morfina+pokarm)
Szkodliwe - zmniejszenie skuteczności działania leku
(tetracykliny+pokarmy zawierające jony Ca, Mg, Al i in.)
Zwiększenie działań niepożądanych lub toksyczności leku (IMAO+pokarmy zawierające duże ilości tyraminy)
Podawanie leków w stosunku do posiłków
Na czczo
>> leki, których wchłanianie jest hamowane przez pokarm
Po jedzeniu
>> gdy pokarm nie wpływa znacząco na wchłanianie leku (mniejsze wahania stężeń, słabsze działanie drażniące)
>> gdy po podaniu na czczo występują działania niepożądane trudno tolerowane przez chorego
Interakcje
W fazie farmaceutycznej
W fazie farmakokinetycznej
W fazie farmakodynamicznej
Antagonizm > <
Synergizm > >
INTERAKCJE NA ETAPIE WCHŁANIANIA
Pokarm może powodować zmiany w:
Odczynie i właściwościach osmotycznych środowiska
Czynności wydzielniczej żołądka i perystaltyce jelit
To z kolei wpływa na dysocjację, rozpuszczalność, trwałość substancji leczniczej oraz jej wchłanianie
INTERAKCJE NA ETAPIE WCHŁANIANIA
W obrębie przewodu pokarmowego
Pokarm o dużej masie - utrudniony rozpad i rozpuszczalność leków stałych - prowadzi to do przedłużenia czasu uwalniania substancji leczniczej (Propranolol).
Pokarm stały, półstały - utrudniony dostęp leku do powierzchni błony śluzowej.
Podanie leku na czczo - szybsze wchłanianie do krwiobiegu, silniejsze efekty lecznicze. W obecności pokarmu zmniejszenie szybkości wchłaniania leku nawet do 50%.
INTERAKCJE NA ETAPIE WCHŁANIANIA
Leki stosowane w nadciśnieniu
Pożywienie Ⴏ biodostępność kaptoprilu po jednorazowym podaniu leku oraz opóźnia jego antyhipertensyjne efekty. Długoterminowe podawanie kaptoprilu praktycznie nie wpływa na parametry farmakokinetyczne - absorpcję i biodostępność.
Inne badania wykazały, że pożywienie nieznacznie lub wcale nie działa na absorpcję enalaprilu, cilazaprilu, spironolaktonu ponieważ nie zmienia biodostępności oraz efektów leczniczych - pokarm chroni przed podrażnieniem.
Wchłanianie - perypetie z tłuszczem
Ⴏ wchłanianie - rifampicyny, etambutolu, cykloseryny
Ⴍ wchłanianie witamin oraz leków o dużej lipofilności
leków przeciwpasożytniczych, przeciwgrzybiczych
- bóle i zawroty głowy
- zmiany skórne, świąd, łysienie
leków psychotropowych (Amitryptylina)
- zaburzenia świadomości, drgawki
spadek ciśnienia krwi, zaburzenia akcji serca
Teofiliny - zaburzenia rytmu serca
Pożywienie o charakterze kwaśnym
Zwiększa wchłanianie, stężenie we krwi, działania niepożądane leków o charakterze kwaśnym
Zmniejsza wydalanie leków o charakterze kwaśnym
Dieta wysokobiałkowa
Zmniejsza kwaśność soku żołądkowego
Wiązanie wielu leków np. indinaviru
Interakcje z gabapentynem - wzrost wchłaniania leku bo zwiększa się ilość i aktywność transporterów dla aminokwasów w przewodzie pokarmowym
Płatki śniadaniowe a depresja
Dieta bogata w polisacharydy zmniejsza wchłanianie:
Lowastatyny
Preparatów naparstnicy (Digoksyny) (nasilenie niewydolności krążenia, udar mózgu)
Metforminy
Powoduje spadek dostępności biologicznej:
Tyroksyny
Trójpierścieniowych leków przeciwdepresyjnych (pogłębienie depresji)
Leki przeciwpadaczkowe (Fenytoina) interakcja z kazeinianami, karageniną, skrobią kukurydzianą, olejem kokosowym
Dlaczego leki najlepiej popijać wodą?
Mleko
Ca, zmiana pH soku, żołądkowego,
Tetracykliny (Ⴏwchłaniania o ½)
Soki owocowe
kwasy organiczne>Al Ⴍ wchłaniania
kwas cytrynowy > erytromycyna
Herbata
- taniny > żelazo
kofeina
Kawa i napoje zawierające kofeinę
Synergizm >> kwas acetylosalicylowy (nasilenie działania przeciwbólowego)
>> teofilina (bóle głowy, zaburzenia snu, drżenie mięśniowe,
wymioty)
Interakcje lek-jon metalu wielowartościowego
Istotne przy stosowaniu diety i leków zawierających duże ilości kationów (sole Fe, Ca, Mg, Al, preparaty wielowitaminowe).
Chelacja: tetracykliny, fluorochinolony, niektóre cefalosporyny, ciprofloksacyna
Adsorbcja: chlorochina, propranolol
Zmiana pH soku żołądkowego: cefalosporyny
Zmiana pH moczu (zmiana klirensu nerkowego)
alkalizacja = Ⴍ klirensu dla: kw. acetylosalicylowego,
doksycykliny,
soli litu >Ⴏ czasu przebywania leku w organizmie
= akumulacja: chinidyny, flekanidu
Następstwa interakcji lek-jon metalu
Nieskuteczność farmakoterapii
Częste zmiany dawki leku
Nasilenie działań niepożądanych
Wydłużenie czasu choroby
Zwiększenie ryzyka hospitalizacji
Narastanie oporności na antybiotyk
INTERAKCJE LEKU I POŻYWIENIA NA ETAPIE DYSTRYBUCJI
Dieta wysokobiałkowa, wiąże leki o Ⴍ powinowactwie do białek i Ⴏw osoczu krwi poziom wolnej, działającej frakcji leku np. sulfonamidy, leki przeciwzakrzepowe, glikozydy nasercowe
Pokarm bogatotłuszczowy,głodzenie, redukowanie tkanki tłuszczowej >> wolne kwasy tłuszczowe vs. kw. acetylosalicylowy = rywalizacja o białka transportowe
INTERAKCJE LEKU I POŻYWIENIA W ZAKRESIE BIOTRANSFORMACJI
Aktywność enzymów mikrosomalnych może być zmieniona przez związki egzogenne. Zależy od stanu odżywienia organizmu i spożywanych składników pokarmowych np. chorzy leczeni L-DOPA - unikanie potraw zawierających pirydoksynę - wit. B6 obniża poziom terapeutycznego działania L-DOPA w osoczu krwi (orzechy włoskie, fasola, podroby).
Inhibitory enzymów z reguły wzmagają i przedłużają czas działania oraz toksyczność leku.
Dieta ubogobiałkowa (ilościowy i jakościowy niedobór białka) - zmniejszenie ilości cytochromu P450 i obniżenie aktywności zespołu enzymów utleniających.
Induktory enzymatyczne - alkohol, duża zawartość NNKT, zwiększają aktywność monooksygenaz mikrosomalnych.
Pożywienie a metabolizm leków
Zmniejszenie metabolizmu leków:
Niedobory białka, aminokwasów, witaminy C, E, wielonienasyconych kwasów tłuszczowych, Mg, Cu, Zn, Se, K
Niekorzystne zmiany w składzie mikroflory bakteryjnej (antybiotyki)
Zwiększenie metabolizmu:
Niedobory składników energetycznych, witaminy B, żelaza
Warzywa kapustne
Owoce (flawonoidy)
Substancje farmakologicznie czynne w pokarmie
Aminy biogenne (histamina, tyramina, putrescyna, kadaweryna) >> inhibitory MAO (zwł. nieselektywne - fenelzyna, tranylcypromina)
Konieczność ograniczenia pokarmów zawierających tyraminę (zwiększa się jej wchłanianie)
Gdy przyjmujesz inhibitory MAO ogranicz:
piwo, czerwone wino i inne alkohole
sery typu cheddar, American, bleu, brie, Parmezan, mozzarella
Wołową bądź kurzą wątrobę, mięso konserwowane, dziczyznę, kawior, suszoną rybę
Preparaty zawierające żeń-szeń, fasolę, bób oraz pokarmy zawierające kofeinę np. kawę, czekoladę, herbatę, napoje typu cola.
Grapefruit
Może powodować większe wchłanianie leku w jelitach (nawet do poziomów toksycznych)
Może powodować, że lek nie będzie działał
Sok grapefruitowy
Flawonoidy:
Naringenina
Naringina
Kwercetyna
Kamferol
Furanokumaryna: 6,7-dihydroksybergamotyna
Sok grapefruitowy (flawonoidy) >> leki sterydowe, przeciwalergiczne, przeciwwirusowe >> zaburzenia eliminacji i wzrost poziomu we krwi (przerwa 4h)
CYP 3A4
Rola w biotransformacji substancji endogennych i ksenobiotyków
30% w wątrobie
70% w komórkach jelita cienkiego
1-3 szklanki soku dziennie >> hamuje tylko enzymy jelitowe
6-8 szklanek soku dziennie >> hamuje enzymy wątrobowe
Sok grapefruitowy - interakcje z lekami metabolizowanymi przez CYP 3A4
Itrakonazol
Ketokonazol
Cyklosporyna
Diltiazem
Erytromycyna
Leki transportowane przez glikoproteinę P
Winblastyna
Cyklosporyna
Losartan
Digoksyna
Feksofenadyna
Interakcje z sokiem grapefruitowym
Wzrost biodostępności
Antagonistów wapnia (amlodipiny, nifedipiny, nimodypiny) = ↑ częstości rytmu serca
Leków immunosupresyjnych (cyklosporyny) = wchłanianie ↑ o 60%
Leków przeciwhistaminowych (ebastyna, loratydyna, astemizol) = zaburzenia rytmu
Statyny lowastatyna Ⴍ 1400 %
simwastatynaႭ 1500 %
atorwastynaႭ 200 %
Leków wpływających na OUN (benzodiazepiny - diazepam, midazolam, triazolam
anksjolityk - buspiron
inne - sertralina, karbamazepina, klomipramina, metadon)
Sildenafilu (Viagra) = ↑ działań niepożądanych (bóle głowy, zaburzenia widzenia, zaczerwienienie twarzy, zaburzenia dyspeptyczne)
Uwaga na produkty wędzone i peklowane, żółte sery
Azotany > utlenianie hemoglobiny, tworzenie nitrozoamin,
niszą witaminę A i beta-karoten
Nasilenie wytwarzania nitrozoamin po zażyciu leków zawierających grupy aminowe np. środków przeciwbólowych, antydepresyjnych, efedryny, kwasu foliowego oraz pokarmów zawierających azotany
Inne interakcje z lekami przeciwzakrzepowymi
Dieta bogata w wit. K (niezbędna do syntezy II, VII, IX, X czynnika krzepnięcia) osłabia działanie leków przeciwzakrzepowych (antagonistów wit. K) np. warfaryny, acenokumarolu
Utrzymuj spożycie pokarmów zawierających witaminę K na stałym poziomie (wątroba wołowa, żółtko, zielona herbata, szpinak, zielonych warzywach liściastych)
Ogranicz spożycie: cebuli i czosnku (krwawienie z tkanek i narządów np. wylewy podskórne, krwawienia z nosa, krwiomocz, krwawienie z przewodu pok.)
Nie zażywaj witaminy K oraz E
Wpływ pokarmu na wydalanie leków
Sterowanie pH moczu za pomocą pożywienia - pożywienie wysokobiałkowe
Zakwaszenie moczu = lepsze wydalanie słabych zasad np. amfetaminy: mięso, ryby, jaja, produkty zbożowe
Alkalizacja moczu = lepsze wydalanie leków o charakterze kwasowym np. aspiryny: mleko i przetwory, warzywa, owoce
Furosemid; ucieczka Ca, K, Mg
Alkohol; ucieczka K, Zn, Mg
Aspiryna; ucieczka Ca
Lukrecja nie taka słodka
Lukrecja (glicyryzyna) >> zatrzymanie wody w organizmie
zaburzenia hormonalne
zwiększenie wydalania K z moczem
Interakcje: diuretyki (Furosemid) >> zubożenie organizmu w K
ogólne osłabienie
bolesne skurcze mięśni
zaburzenie pracy serca
porażenie
preparaty naparstnicy
Zastosowanie: cukiernictwo, browarnictwo, przemysł tytoniowy
Leki stymulujące apetyt
Oddziaływanie na wrażliwość smakową
Wyostrzenie: anaboliki androgenne,
środki psychotropowe
hormony tarczycy
insulina
Zmniejszenie apetytu: amfetamina i
pochodne
alkohol
Antykoncepcja kontra pożywienie
Pierwotne i wtórne zespoły złego wchłaniania
Doustne środki antykoncepcyjne (estrogeny, progesteron) - Osłabienie wchłaniania witamin z grupy B, witaminy C oraz Mg
Ostrożnie łącz pokarmy, napoje i leki
Powiedz lekarzowi i farmaceucie o zażywanych lekach
Zabierz leki na wizytę lekarską
Czytaj oznaczenia i ulotki dołączone do opakowania leku
Zażywaj leki zgodnie z zaleceniami lekarza
Pij duże ilości wody
Musisz wiedzieć czy lek powinien być zażyty na ,,pusty” czy ,,pełny” żołądek
Nie mieszaj leków bezpośrednio z pokarmem lub napojem
Zażywaj pigułki i kapsułki popijając je dużą szklanką wody
Interakcje leków
1
Wyszukiwarka