CHOROBA NIEDOKRWIENNA SERCA
Charakteryzuje się bardzo zróżnicowanym obrazem patofizjologicznym i klinicznym, którego przyczyną jest zmniejszenie perfuzji mięśnia sercowego krwią na skutek obniżenia rezerwy wieńcowej
W czasie zwiększonej pracy serca wzrastajęce zapotrzebowanie na tlen pokrywane jest przez wzrost przepływu wieńcowego (rozkurcz)
Szerokość światłą naczyń wieńcowych regulowana jest przez AUN, produkty biochemiczne (adenozyna)
Niedostateczne ukrwienie serca spowodowane może być miażdżycą, zakrzepami przyściennymi, innymi chorobami, zaburzenia rytmu serca, wady zastawkowe, nadmierne obciążenie pracy serca i wzrost ciśnienia późnorozkurczowego
Na skutek utrudnionego przepływu i niedotlenienia serca rozwijają się objawy dusznicy bolesnej
Niekiedy jej przyczyną jest napadowy skurcz naczyń wieńcowych bez istotnych zmian w ich ścianach - dusznica Prinzmetala
Postacie choroby niedokrwiennej:
Pierwotne zatrzymanie serca
Dławica piersiowa (angina pectoris)-objawia się bólem w przedniej części klatki piersiowej, promieniujący do lewej kończyny górnej i szyi (wywoływany przez jony potasowe, wodorowe, bradykininy, adenozyny)
-stabilna/wysiłkowa
-niestabilna
-dusznica Prinzmetala
Zawał serca ostry lub przebyty (martwica fragmentu mięśnia sercowego, spowodowana głównie całkowitym zamknięciem światła tętnicy wieńcowej przez zakrzep wytworzony w miejscu pęknięcia blaszki miażdżycowej, uprzednio zwężającej światło tętnicy)
Niewydolność krążenia
Niemiarowość serca
Choroba bezobjawowa (nieme niedokrwienie) stwierdzone na podstawie EKG, echo, badania przepływu wieńcowego
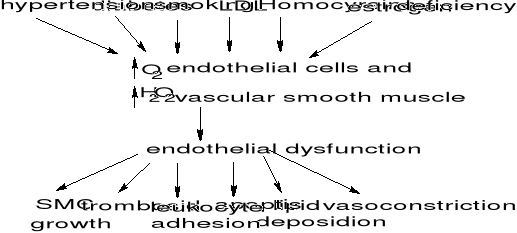
ŚRÓDBŁONEK NACZYNIOWY a CAD
Wyróżniamy dwie główne tętnice wieńcowe, które odchodzą od aorty wstępującej w tzw. zatokach aorty (Valsalvy). Jest to L i P tętnica wieńcowa. Początkowo P i L tętnica wieńcowa biegną razem w obrębie tzw. bruzdy wieńcowej. W dalszym przebiegu L tętnica wieńcowa układa się w bruździe międzykomorowej przedniej a P w bruździe międzykomorowej tylnej. Tętnice wieńcowe układają się na powierzchni serca wężowato, dzięki czemu praca serca (skurcz i rozkurcz) nie powoduje wzrostu oporów przepływu. W około 80% przypadkach L tętnica wieńcowa ma > średnicę od P. Rozkurcz komór jest momentem kiedy krew może swobodnie przepływać przez tętnice wieńcowe.
L tętnica wieńcowa odchodzi w lewej zatoce aorty w postaci krótkiego pnia, który następnie dzieli się na gałąź miedzykomorową przednią = przednią zstępującą (LAD) i gałąź okalającą (Cx).Od LAD odchodzą drobniejsze odgałęzienia takie jak gałąź skośna L tętnicy wieńcowej zstępującej (D) , tętnice przegrodowe (S). Od pnia gałęzi okalającej (Cx) odchodzą tętnica okalająca przedsionka lewa (LAC) i gałęzie brzeżne. P tętnica wieńcowa - RCA odchodzi w prawej zatoce aorty. Jedną z pierwszych gałęzi odchodzących od P tętnicy wieńcowej jest gałąź węzła zatokowego (SN), która unaczynia węzeł zatokowo-przedsionkowy. Następnie odchodzi od niej gałąź komorowa prawa (RV) i gałąź przedsionkowa prawa (RA). W dalszym odcinku z prawej tętnicy wieńcowej wyodrębnia się tętnica brzeżna i tętnica zstępująca tylna (PD).
Zakres unaczynienia tętnic wieńcowych:
Tętnica wieńcowa lewa : lewa komora serca, lewy przedsionek, 2/3 przednie przegrody międzykomorowej mięśnie brodawkowate komory lewej
Tętnica wieńcowa prawa : prawa komora serca, prawy przedsionek, 1/3 tylna przegrody międzykomorowej, mięśnie brodawkowate komory prawej
Mięsień brodawkowaty przedni komory prawej otrzymuje także zaopatrzenie w krew z tętnicy wieńcowej lewej. Mięsień brodawkowaty tylny komory lewej otrzymuje dodatkowo krew z tętnicy wieńcowej prawej.
W ścianie mięśnia sercowego można wyróżnić sieć tętniczek epikardialnych umiejscowionych na zew. części mięśnia sercowego oraz sieć tętniczek endokardialnych umiejscowionych na wewnętrznej komorowej części mięśnia sercowego. Pomiędzy siecią tętniczek epi i endokardialnych występują liczne śródmięśniowe tętniczki łączące. Tętniczki rozgałęziają się na naczynia włosowate, które przechodzą w sieć naczyń żylnych.
Krew żylna ze ścian serca odprowadzana jest w około 60% do zatoki wieńcowej która uchodzi do prawego przedsionka. Pozostałe 40% odprowadzane jest przez żyły mniejsze uchodzące do prawego przedsionka.
Z krwi przepływającej przez serce pobierane jest ok. 25% tlenu. Ilość krwi przepływającej przez naczynia wieńcowe regulowana jest przez:
-ciśnienie perfuzyjne będące różnicą ciśnienia w aorcie i przedsionku prawym (wzrost p krwi o 100% zwiększa przepływ 2 razy)
-zmianę średnicy światła naczyń wieńcowych (rozszerzenie o 100% zwiększa przepływ 16 razy) wpływ na to mają: AUN, produkty przemian biochemicznych, zwłaszcza adenozynę, autakoidy(TXA2, LT)
-zmianę napięcia ścian mięśni komór w czasie skurczu i rozkurczu
LEKI STOSOWANE W CHOROBIE WIEŃCOWEJ
AZOTANY
LEKI β-ADRENOLITYCZNE
ANTAGONIŚCI Ca
INHIBITORY KONWERTAZY ANGIOTENSYNY
LEKI P/ARYTMICZNE
LEKI CYTOPROTEKCYJNE
LEKI P/LIPEMICZNE
LEKI P/PŁYTKOWE
Leczenie farmakologiczne choroby wieńcowej ma na celu polepszenie ukrwienia mięśnia sercowego i zapobieganie groźnym dla życia powikłaniom mogącym wystąpić na skutek ostrego lub przewlekłego niedokrwienia serca. Zwiększenie obciążenia serca zmniejsza możliwość ukrwienia mięśnia sercowego.
Farmakoterapia choroby wieńcowej polega na:
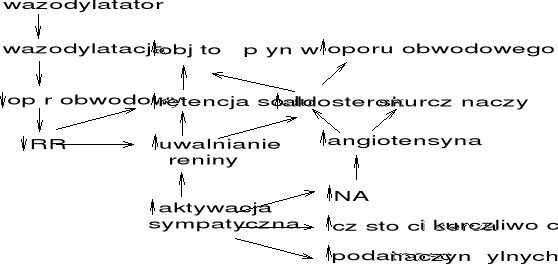
zmniejszeniu obciążenia serca przez zmniejszenie dopływu krwi do serca i zmniejszenie oporu obwodowych naczyń krwionośnych
zwolnieniu pracy serca przez blokowanie pobudzającego wpływu układu adrenergicznego na serce
zmniejszeniu oporów naczyniowych w krążeniu wieńcowym i zwiększeniu przepływu wieńcowego krwi
! działanie leków zwiększających przepływ wieńcowy może być nieskuteczne ze względu na występowanie tzw. zespołu podkradania Przyczyna: zwiększenie przepływu krwi w miejscu zdrowym, upośledzenie w miejscu uszkodzonym procesem chorobowym
AZOTANY (NITRATY)
najczęściej stosowane w CAD
najstarsze
polepszają ukrwienie serca
znoszą napady bólu wieńcowego
podawane z zewnątrz azotany podobnie jak endogenny NO aktywują w ścianie naczynia cyklazę guanylową, która przekształca GTP w cGMP , który przez aktywację swoistych kinaz proteinowych powoduje hamowanie procesu fosforylacji lekkich łańcuchów miozyny i powoduje rozkurcz komórek mięśniowych mięśni gładkich naczyń, przyjmuje się również że jony azotynowe mogą łączyć się z grupami sulfhydrylowymi błon komórkowych mięśni gładkich naczyń i powodując rozkurcz naczyń
nie działają wybiórczo na naczynia wieńcowe, dochodzi do rozszerzenia łożyska naczyniowego tętnic obwodowych oraz żył (obniżenie obciążenia wstępnego, następczego, ciśnienia późnorozkurczowego w komorze lewej, rozszerzenie naczyń wieńcowych)
powodują przemieszczanie krwi do naczyń żylnych, obniżając obciążenie serca
podawane zwykle w dwóch dawkach z zaznaczoną przerwą między 8-12h ze względu na tachyfilaksje (tolerancję leku)
rozszerzają zdrowe naczynia wieńcowe oraz zmienione miażdżycą, przez co wywołują zespolenia
↓ agregacja płytek krwi
wywołują odruchową tachykardie
biodostepność nie jest zaburzona przy uszkodzonej wątrobie
rozszerzają wszystkie narządy zbudowane z m. gładkich oskrzela, drogi żółciowe, moczowe, wszystkie zwieracze, m. gładkie żołądka, jelit, macicy -> może przerywać napady kolki żółciowej, nerkowej, jelitowej
Podawanie Zapobieganie tolerancji - 2 razy dziennie 7-8 i ok. 18 (przerwa nocna) Może nastąpić zaostrzenie objawów bólowych pod koniec przerwy w dawkowaniu, w porównaniu z okresem sprzed terapii -tzw. efekt godziny zero. Uniknięcie - terapia łączona z β-adrenolitykami, antagonistami wapnia)
Nitrogliceryna (Sustonit)
Właściwości: Ulega rozkładowi w kwaśnym środowisku żołądka, podjęzykowo, aerozol, TTS, maść, dożylnie we wlewach
Działania niepożądane:
-wzrost dawki-zespół podkradania
-hipotonia ortostatyczna
-ból głowy
-wzrost ciśnienia śródgałkowego i śródczaszkowego
Dwuazotan izosorbitolu (Sorbonit, Aerosonit)
5-monoazotan izosorbitolu (Mononit)
Aktywny metabolit diazotanu izosorbitolu i działa silniej, podawany w monoterapii lub w skojarzeniu
WSKAZANIA
dusznica bolesna
choroba Reynauda
przełom nadciśnieniowy z zastoinową niewydolnością krążenia (wlew)
kolka nerkowa i pęcherzyka żółciowego
maść - odmrożenia, chromanie przestankowe, choroba Buergera
zawał serca dożylnie nitrogliceryna (zmniejsza strefę martwicy mięśnia sercowego, dział. słabo inotropowo dodatnio i p/arytmicznie)
postacie krótko dział. w przerywaniu napadu i przed spodziewanym wysiłkiem
postacie o przedł. dział. zapobiegawczo
DZIAŁANIA NIEPOŻĄDANE
hipotensja na początku leczenia, omdlenia
zawroty, bóle głowy
nagłe zaczerwienienie skóry twarzy i szyi z uczuciem gorąca
nudności, wymioty
miejscowe reakcje skórne
INTERAKCJE
nasila działanie innych leków hipotensyjnych
alkohol (hipotensja)
sildenafil (Viagra ;D) (gwałtowny spadek p krwi -> zawał)
PRZECIWWSKAZANIA
uczulenie na związki azotowe
świeży zawał serca (ostry powikłany z LK niewydolnością)
wstrząs kardiogenny
podwyższone ciśnienie śródczaszkowe
ostra niewydolność LK
stenoza aortalna
jaskra (względnie)
kardiomiopatia przerostowa
BADANIA KLINICZNE
Długie stosowanie związków azotowych nie przedłuża życia osobom z CAD. Zw. te pomagają doraźnie, nie cofają choroby. Wyraźny jest wpływ azotanów na incydenty sercowe (powtórny zawał, zgon) u chorych 4-6tyg po przebytym zawale serca.
LEKI β-ADRENOLITYCZNE
istotnie zmniejszają chorobowość i śmiertelność z powodu powikłań sercowo-naczyniowych
INNE ZASTOSOWANIA
zastoinowa niewydolność serca (selektywne)
nadciśnienie
arytmie
choroba niedokrwienna serca - wszystkie postacie z wyjątkiem dławicy Prinzmetala
migrena astma (tymolol)
jaskra
krwawienia z żylaków przełyku i hemoroidów
nadczynność tarczycy (propranolol)
strach przed publicznym wystąpieniem
DZIAŁANIA NIEPOŻĄDANE
Układ krążenia
spadek akcji serca, zatrzymanie
skurcz naczyń obwodowych (objawy zimnych palców, chromanie przestankowe)
przy gwałtownym przerwaniu terapii objawy odstawienne
OUN
bezsenność, depresje, zmęczenie
koszmary senne
Objawy metaboliczne:
↑ hipoglikemii
↑stężenia TG, spadek st. cholesterolu HDL
Inne
skurcz oskrzeli
mogą obniżać wydolność wysiłkową
skurcze mięśni
impotencja
zaburzenia żołądkowo-jelitowe
Nieselektywne (Generacja I)
|
Selektywne β-blokery w cukrzycy, przewlekłym nieżycie oskrzeli, zespole Reynauda (ostrożnie ze zwiększaniem dawek - spadek selektywności)
|
||
bez właściwości agonistycznych |
z działaniem agonisytycznym |
bez właściwości agonistycznych |
z działaniem agonisytycznym |
(Propranolol)
|
(Coretal)
(Visken)
(Timoptic)
|
(Metocard)
(Atenolol)
|
(Sectral) |
β1-blokery o dodatkowym działaniu receptora (Generacja III)
|
|||
z aktywnością wewnętrzną u chorych z wolną czynnością serca, nie zagrażają niewydolnością serca
z właściwościami naczyniorozszerzającymi ( Karwedilol, labetalol, celiprolol, nebiwolol) u chorych z miażdżycą zarostową tętnic kończyn dolnych oraz u chorych z niewydolnością serca
przy niewydolności wątroby leki lipofilne (Propranolol, Metoprolol, Bisoprolol, Karwedilol) ulegają kumulacji
przy niewydolności nerek leki hydrofilowe (Atenolol, Acebutolol, Nadolol, Sotalol) ulegają kumulacji
DZIAŁANIE β-ADRENOLITYKÓW
normalizują i ekonomizują prace serca - zmniejszenie zapotrzebowania na tlen
spadek ciśnienia krwi tętniczej
wzrasta przepływ wieńcowy-łatwiejsze dotarcie krwi do warstwy podwsierdziowej i obszaru niedokrwienia - zmniejszenie naprężenia mięśnia sercowego
zmniejszają metabolizm mięśnia sercowego - zahamowanie lipolizy (beta1) i zmniejszenie stężenia WKT, których metabolizm wiąże się z dużym zużyciem tlenu
zwiększają wytwarzanie PGI2 w ścianie tętnic wieńcowych, która zapobiega tworzeniu pęknięć w blaszkach miażdżycowych
hamują uwalnianie reniny i insuliny
Propranolol - hamuje obwodową konwersję tyroksyny do trójjodotyroniny
leki o cechach częściowych agonistów np. Oksprenolol, częstotliwości pracy serca w spoczynku, ale zmniejsza ją podczas wysiłku.
PRZECIWWSKAZANIA β-ADRENOLITYKÓW
niewyrównana niewydolność serca
astma oskrzelowa
spastyczny nieżyt oskrzeli
rozedma płuc
blok przedsionkowo-komorowy II i III stopnia
zaawansowana cukrzyca
INTERAKCJE β-ADRENOLITYKÓW
nasilają hipoglikemiczne działanie insuliny i doustnych leków p/cukrzycowych
nasilają hipotensyjne działanie innych leków
postępujący rzadkoskurcz wywołany glikozydami nasercowymi
nasilają zaburzenia przewodnictwa w układzie bodźcco-przewodzącym serca wywołane przez leki chinidynopodobne i antagonistów kanałów wapniowych
LEKI ANTYAGREGACYJNE
Hamowanie agregacji płytek ogranicza powstawanie zakrzepu tętniczego i nasilenie niedokrwienia w przebiegu miażdżycy
Kwas acetylosalicylowy - hamuje cyklooksygenazę płytkową -> biosyntezę i uwalnianie TXA2, związku o działaniu kurczącym i proagregacyjnym, ma właściwości p/zapalne i poprawia funkcję śródbłonka u osób z miażdżycą tętnic 75-150mg/dobę
Działania niepożądane: podrażnienie przewodu pok. krwawienia, uczulenie
P/w: choroba wrzodowa, skaza krwotoczna, ciąża (1trymestr), karmienie piersią
Tiklopidyna - hamuje agregację płytek krwi indukowaną przez ADP, zmniejsza liczbę wolnych receptorów glikoproteinowych GP IIb/IIIa w błonie komórkowej płytek ogranicza ich zdolność wiązania z fibrynogenem, co hamuje agregację. Działanie występuje po 2 dniach, utzrzymuje 4-8dni po odstawieniu
Działania niepożądane: neutropenia, plamica małopłytkowa, agranulocytoza, powikłania krwotoczne, zaburzenia żołądkowo-jelitowe, swędząca osutka
P/w:nadwrażliwość na lek, skaza krwotoczna, choroba wrzodowa, okres krwotocznego udaru mózgu, ciąża, leukopenia, trombocytopenia
Klopidogrel - nieodwracalnie modyfikuje receptor płytkowy dla ADP, hamując dalszą aktywację kompleksu GP IIb/IIIa na płytkach i agregację płytek
Działania niepożądane: krwawienia, zmiany hematologiczne
P/w: nadwrażliwość, ciężkie uszkodzenie wątroby, ciąża, karmienie piersią, czynne krwawienia (wrzody itp.) prep.Plavix
Antagoniści receptorów płytkowych GP IIb/IIIa - hamują końcowy etap agregacji płytek, łączą się z R GP IIb/IIIa na ich powierzchni, uniemożliwiając łączenie płytek krwi z fibrynogenem
Abciksimab
Tirofiban
Eptifibatyd
Leczenie niestabilnej ch. wieńcowej, przed zabiegami i koronarografią
INNE
Nikorandil
Pobudza otwieranie kanałów potasowych, zamykanych pod wpływem ATP i rozszerza naczynia krwionośne przez uwalnianie NO (wzrost cGMP wew. komórki)
Nieznacznie zmniejsza obciążenie serca wstępne i następcze
Zmniejsza dopływ krwi żylnej do serca
Zmniejsza zapotrzebowanie mięśnia sercowego na tlen
Rozszerza naczynia wieńcowe
Dział. Niepożądane: bóle i zawroty głowy, nie powoduje powstawania tolerancji
ANDANCOR, SIGMART 2 razy dziennie
Molsidomina
Niezależnie od blokowania kanałów wapniowych rozszerza naczynia przez uwalnianie NO
Rozszerza naczynia żylne, zwiększa ich pojemność
Obniża ciśnienie w tętnicy płucnej
Nie wpływa na układ bodźcowprzewodzący serca
Nie wpływa na opór naczyniowy
Działania niepożądane: zaczerwienienie twarzy, hipotonia ortostatyczna
Przeciwwskazania: jaskra, wstrząs kardiogenny, obrzęk płuc,urazy głowy, ciąża,świeży zawał, krwotoki mózgowe, niedociśnienie
Nie powoduje tolerancji, interakcja z alkoholem
Metyloksantyny- teofilina, teobromina, rzadko stosowane dożylnie, wąski zakres terapeutyczny
Działają inotropowo dodatnio, hamują aktywność fosfodiesterazy, zwiększają stężenie Camp
Kwas kapobenowy- środek w leczeniu niedokrwienia mięśnia sercowego
Kloridarol-środek rozszerzający naczynia wieńcowe w niewydolności mięśnia sercowego
MIAŻDŻYCA
Lipidy są transportowane we krwi w postaci kompleksów wielkocząsteczkowych - lipoprotein. Składają się one z niepolarnego rdzenia - estry cholesterolu i triglicerydy, na ich powierzchni znajdują się: fosfolipidy, wolny cholesterol i apolipoproteiny. Apoproteiny są syntetyzowane w wątrobie (klasy A-E) i w jelicie cienkim (A i B)
Prawidłowe zawartości:
Cholesterol 150-200mg/dl 180
LDL 50-75% cholesterolu całkowitego <130mg/dl
VLDL 5% cholesterolu całkowitego
HDL 20-35% cholesterolu całkowitego >35M 45Kmg/dl
Trójglicerydy 0,4-1,8 mmol/l 10-190mg/dl
Pomiar dokonywany po 12-14 godzinnym okresie głodzenia
HDL wychwytują cholesterol z VLDL i LDL przez estryfikację cholesterolu uwarunkowaną aktywnością acylotransferazy lecytyna-cholesterol, a następnie HDL są wychwytywane przez hepatocyty, gdzie ulegają hydrolizie, a zawarty w nich cholesterol jest przekształcany w kwasy żółciowe lub wydalany z żółcią w postaci niezmienionej. HDL przyczyniają się do usuwania cholesterolu z krwi i zapobiegają powstawaniu zmian miażdżycowych w naczyniach.
LDL są usuwane przez
1.ZWROTNY MECHANIZM RECEPTOROWY - łączenie się ze swoistymi receptorami w wątrobie i tkankach, uwarunkowane obecnością apolipoproteiny B, wchłonięcie przez endocytozę, a następnie rozkład przez enzymy lizosomalne (40%)
2.DROGA ZMIATACZA wychwytywanie zmodyfikowane LDL przez receptory zmiatające makrofagów i komórek mięśni gładkich naczyć krwionośnych; powstają komórki piankowate
VLDL są przekształcane do LDL przez lipazę lipoproteinową która rozkłada triglicerydy do glicerolu i kwasów tłuszczowych
MIAŻDŻYCA - wieloogniskowe zmiany wsteczne w błonie wewnetrznej TĘTNIC dużychi średnich.
uszkodzenie śródbłonka naczyniowego
wzajemne wpływy między ścianą naczynia a płytkami, leukocytami, lipidami krwi, proliferacją komórek mięśniówki gładkiej
przenikanie i gromadzenie lipidów w ścianie naczyń oraz zaburzenia procesu ich usuwania ze ściany (W ogniskach gromadza sie lipoproteiny (nośniki cholesterolu) -> cholesterol przenika do błon wewnetrznych -> cholesterol i lipoproteiny sa fagocytowane przez makrofagi i miocyty -> gromadza sie lipidy ! powstaje ogniskowe zgrubienie (BLASZKA ZÓŁTA) -> makrofagi i miocyty wytwarzaja włóknik -> pomiedzy włóknami wykrystalizowuje sie cholesterol -> powstaje BLASZKA BIAŁA)
4) teoria wtórnych zmian zakrzepowych, owrzodzeń z towarzyszącym włóknieniem oraz odkładaniem soli wapnia
HIPERLIPOPROTEINEMIE
Typ |
Wzrost frakcji lipidów |
Przyczyny |
|
|
|
pierwotne (wrodzone) |
wtórne (nabyte) |
I |
Chylomikrony |
Niedobór lipazy Niedobór ApoCII |
Alkohol, podaż lipidów, cukrzyca, niedoczynność tarczycy |
IIa |
LDL |
Rodzinna hipercholesterolemia Zaburzenie funkcji receptorów LDL |
Podaż lipidów, otyłość, ciąża, nerczyca, glikokortykosteroidy, doustne środki antykoncepcyjne, dna noczanowa |
IIb |
LDL,VLDL |
|
|
III |
VLDL i cholesterol, TG |
Zaburzony katabolizm chylomikronów, nadmierna ilość ApoE |
|
IV |
VLDL,TG |
Rodzinna hipertriglicerydemia (genetycznie uwarunkowana) |
Nadmierna podaż węglowodanów, ciąża, dna moczanowa, niedoczynność przysadki, nerczyca, zapalenie trzustki, tiazydowe leki moczopędne, beta blokery, doustne środki antykoncepcyjne |
V |
Chylomikrony, VLDL, TG |
|
Nadmierna podaż lipidów, alkohol, cukrzyca, zapalenie trzustki |
ŻYWICE KATIONOWE WIĄŻĄCE KWASY ŻÓŁCIOWE
Tzw żywice jonowymienne wiążą kwasy żółciowe, nasilają ich wydalanie z kałem, przerywając krążenie wątrobowo-jelitowe. Następuje nasilenie utleniania cholesterolu, zmniejszenie jego puli i kompensacyjnego zwiększenie receptorów LDL na hepatocytach. Zwiększa się wychwytywanie LDL z krążenia i maleje jego zawartość w osoczu.
Niskuteczne w homozygotycznej rodzinnej hipercholesterolemii - brak receptorów LDL, nie stosowane w IV i V, bo powodują wzrost poziomu TG
Cholestyramina Questran (proszek)
Kolestipol
Diwistyramina
Kolekstran
WSKAZANIA
hiperlipidemie pierwotne IIa i IIb, wtórne
świąd skóry w żółtaczce
PRZECIWWSKAZANIA
znaczna hipertriglicerydemia
niedrożność dróg żółciowych
przewlekłe zaparcia
niewydolność wątroby
względnie ciąża, wrzody trawienne
DZIAŁANIA NIEPOŻĄDANE
nudności
wymioty
zaparcia
kamica układu żółciowego
wzdęcia
INTERAKCJE
Osłabiają działanie większości leków podanych doustnie, szczególnie wit. ADEK, glikozydów naparstnicy, propranolu, tiazydów, tetracyklin, doustnych penicylin
STATYNY
inhibitory reduktazy 3-hydroksy-3-metyloglutaryloCoA hamują syntezę cholesterolu głównie w wątrobie, przemianę kwasu 3-hydroksy-3-metyloglutarylowego do kwasu mewalonowego
↑ ilości NO2, prostacykliny (działanie p/eiotropowe - korzystne, ale inne niż to główne)
obniża stężenie cholesterolu w komórkach i zwiększa ekspresję receptorów LDL
ma niewielki wpływ na poziom trójglicerydów
efekt ↑ HDL, spdek LDL, VLDL
PREPARATY
Atorwastatyna
Fluwastatyna
Lowastatyna
Prawastatyna (Lipostat)
Simwastatyna (prolek)
WSKAZANIA
hipercholesterolemia
hiperlipidemia IIa i Iib
DZIAŁANIA NIEPOŻĄDANE
zaparcia
biegunki
bóle żołądka
nudności
zaczerwienienie skóry, uczucie gorąca
uszkodzenie wątroby, soczewki oka, mięśni (fosfokinaza kreatynowa)
kurcze i bóle mięśni, stawów
PRZECIWWSKAZANIA
choroby wątroby
ciąża, karmienie piersią
dzieci i młodzież
alkoholizm
choroby mięśni szkieletowych
INTERAKCJE
rabdomioliza w połączeniu z lekami immunosupresyjnymi, fibratami, kwasem nikotynowym, niektórymi antybiotykami, itrakonazolem
nasilenie działania leków p/zakrzepowych pochodnych kumaryny
POCHODNE KWASU FIBRYNOWEGO
Mechanizm działania
hamują aktywność HMG-CoA (wzrost R dla LDL)
↑ aktywność lipazy lipoproteinowej przez uwalnianie heparyny (hamowanie wytwarzania kwasów tłuszczowych- spadek wytwarzania LDL, VLDL w wątrobie, przyspieszenie rozpadu LDL, VLDL)
pobudzenie wytwarzania apoprotein AI i AII (wzrost HDL)
hamują wytwarzanie apoproteiny B (czynnik ryzyka w chorobie niedokrwiennej)
efekt: spadek trójglicerydów, cholesterolu, LDL, VLDL, wzrost HDL
Klofibrat
Bezafibrat
Fenofibrat
Etofibrat
Gefimbrozil
WSKAZANIA
hiperlipidemie typ II-V
DZIAŁANIA NIEPOŻĄDANE
zaburzenia żołądkowo-jelitowe
bóle i zawroty głowy
kamica żółciowa
uszkodzenie mięśni szkieletowych
uszkodzenie wątroby
uszkodzenie układu krwiotwórczego
łysienie
kamica moczanowa (wypierają kwas moczowy z połączeń białkowych)
zaburzenie potencji
reakcje alergiczne
PRZECIWWSKAZANIA
ciąża
karmienie piersią
uszkodzenie wątroby
uszkodzenie nerek
kamica żółciowa
INTERAKCJE
duże powinowactwo do białek osocza; wypierają leki np. p/krzepliwe (warfaryna)
nasila działanie insuliny i leków p/cukrzycowych
leki zobojętniające sok żołądkowy osłabiają wchłanianie bezafibratu
doustne środki antykoncepcyjne i glikokortykosteroidy osłabiaja działanie fibratów
miopatia ze statynami i kwasem nikotynowym
INNE
Kwas nikotynowy - hamuje lipolizę (uwalnianie wolnych kwasów tłuszczowych z adipocytów), hamuje estryfikację cholesterolu (spadek cholesterolu i TG), zmniejsza biosynteze LDL i VLDL, hamuje wpływ lipolityczny amin katecholowych, glikokortykosteroidów i GH. Może osłabiać reduktazę HMG-CoA. Rozszerza n. krwionośne (niekiedy w chorobach kończyn obwodowych) Wskazania: hiperlipidemie II-V
Dział. niepożądane: uczucie gorąca, zaczerwienienie skóry twarzy, skórne odczyny alergiczne, zaburzenia żołądkowo-jelitowe, zaburzenia tolerancji glukozy (p/w cukrzyca), zmniejszenie wydalania kwasu moczowego (p/w dna), zaostrzenie choroby wrzodowej żołądka i dwunastnicy
P/w w uszkodzeniach wątroby, jaskrze i świeżym zawale serca
Nikofuranoza - rozszerza naczynia krwionośne, w większych dawkach hipolipemizująco
Acipimoks - syntetyczny analog kwasu nikotynowego, hamuje lipolizę tkanki tłuszczowej, wywiera korzystne działanie na tolerancję glukozy i powoduje mniej objawów skórnych i ze strony przewodu pok.
Probukol - hamuje wchłanianie cholesterolu w przewodzie pokarmowym, zmniejsza jego syntezę we wczesnym etapie, pobudza katabolizm LDL niezależnie od mechanizmu receptorowego, osłabia oksydacyjną modyfikację LDL hamując powstawanie komórek piankowatych, w leczeniu IIa i b, lipofilny, b. długi okres półtrwania; ostrożnie w nadpobudliwości komór, zaburzenia żołądkowo-jelitowe, bóle głowy i bezsenność, obrzek naczynioruchowy, 2 razy dziennie
NNKT - zmniejszają stężenie cholesterolu, estry kw. linolowego, linolenowego, olejowego, kwasy omega 3 - spadek TG
Ezetimib - hamuje transport cholesterolu przez nabłonek kosmków jelitowych i zmniejsza jego absorpcje z p.pok.Zalecony w terapii ze statynami
Dekstrotyroksyna - zwiększa w wątrobie syntezę LDL i zwiększa ich katabolizm we krwi, zwiększa wydzielanie cholesterolu z żółcią i jego wydalanie + kwasów żółciowych z kałem, nie wpływa HDL, w IIa, dział. niepoż. bóle wieńcowe, kamica dróg żółciowych, arytmia, drżenie rąk, nerwowość, bezsenność, chudnięcie
Leczenie choroby wieńcowej stabilnej:
leki antyagregacyjne
hipolipemizujące
azotany (krótko działające przed wysiłkiem, w czasie napadu i długo działające zapobiegawczo)
beta adrenolityki
blokery kanałów Ca werapamil, amlodypina, isradypina, felodypina, lacidipina; korzystne u chorych z nadciśnieniem, nie u osób z niewydolnością serca, blokiem p-k
IKA u chorych ze współistniejącą cukrzycą/dysfunkcją LK lub bez ze względu na:
>hamowanie powstawania Ang II, która silnie kurczy naczynia, zwiększa wydzielanie endoteliny 1 powodującej uszkodzenie śródbłonka, nasilającej miażdżycę
>↑ bradykininy przez hamowanie jej rozkładu - rozszerzenie naczyń (↑PGI2 i NO)
>zmniejszenie obciążenia wstępniego i następczego serca bez przyspieszenia czynności serca (ekonomizacja pracy serca)
>zwiększenie aktywności fibrynolitycznej osocza
>stabilizacja blaszki miażdżycowej
>korzystny wpływ na gospodarkę lipidową i węglowodanową
leki metaboliczne i cytoprotekcyjne - chronią komórki mięśnia sercowego przed skutkami niedokrwienia i reperfuzji, brak wpływu hemodynamicznego na serce
>mieszanka polaryzacyjna GIK (glukoza, insulina, potas) dożylnie
>L-karityna
>fosfokreatyna
>L-arginina
>koenzym Q
> witaminy i inne p/utleniacze
Ranolazyna, Trimetazidyna- modulatory mechaniczne mięśnia sercowego, hamują β-oksydację kwasów tłuszczowych, pobudzają utlenianie pirogronianów, dzięki czemu ilość ATP w mięśniu sercowym zwiększa się proporcjonalnie do szybkości zużycia tlenu, a zmniejsza biosynteza szkodliwych metabolitów m.in. mleczanów. ↑wydolność mechaniczną komór serca bez wywoływania zmian hemodynamicznych. Stosowane u osób z chorobą niedokrwienną gdy nie skutkują inne leki i u chorych z upośledzoną funkcją LK
klasa 1 - aspiryna + azotany doraźnie
klasa 2 - aspiryna + betablokery/antagoniści Ca + długo dział. azotany
klasa 3 - aspiryna + betablokery/+ antagoniści Ca + azotany
Leczenie choroby wieńcowej niestabilnej
Patomechanizm przejścia z fazy stabilnej w niestabilną na skutek pogorszenia przepływu w określonym obszarze mięśnia sercowego:
<pęknięcie niestabilnej blaszki miażdżycowej, w tętnicy wieńcowej doprowadzającej krew do danego obszaru z narastaniem skrzepliny w na powierzchni pęknięcia
<wylew krwi do wnętrza blaszki miażdżycowej, z następnym gwałtownym powiększeniem jej wielkości
Stosuje się strategię zachowawczą w ujemnym teście na troponinę
leki antyagregacyjne - najszybciej działa aspiryna
heparynę drobnocząsteczkową/niefrakcjonowaną (aktywacja antytrombinyIII) wstępny bolus potem wlew 3-5dni możliwe krwawienia i małopłytkowość
azotany - u chorych bez hipotonii nitrogliceryna/izosorbid podjęzykowo lub w aerozolu, gdy objawy się utrzymują wlew dożylny nitrogliceryny
beta adrenolityki dożylnie/doustnie metoprolol/atenolol
antagoniści kanałów Ca gdy p/wskazane betaadrenolityki
IKA w nadciśnieniu, cukrzycy, niewydolności LK, u chorych po zawale
antagonistów GP IIb/IIIa
statyny gdy LDL>130mg/dl w 24-96h hospitalizacji (dział. p/zapalne, p/zakrzepowe, stabilizacja blaszki miażdżycowej
Wykonuje się test na troponinę T lub I oraz na aktywność sercowego izoenzymu kinazy kreatynowej w surowicy jako markery w diagnostyce martwicy mięśnia sercowego. Stabilizacja powinna wystąpić po 12h. Po 48-72h od ustąpienia dolegliwości test wysiłkowy lub inne badanie w celu wykrycia zaburzeń w ukrwieniu serca. Strategia inwazyjna polega na: koronarografii, zabiegi tj. przezskórna angioplastyka, pomosty aortalno-wieńcowe.
Angina Prinzmetala
Przerwanie napadu:
blokery receptorów alfa: fentolamina dożylnie/doustnie, fenoksybenzamina
azotany
Zapobiegawczo
azotany o przedłużonym działaniu
blokery kanałów wapniowych (zmniejszenie jonów Ca-sterowanie ATP- zmniejsza zapotrzebowanie komórek serca na tlen, zwłaszcza nifedypina/werapamil, bo rozszerzają naczynia wieńcowe)
Leczenie zawału
Przedszpitalnie
unieruchomić chorego (pozycja leżąca, obrzęk płuc siedząca, podparta z opuszczonymi nogami)
aspiryna/klopidogrel/tiklopidyna
leczenie przeciwbólowe: morfina+nalokson, fentanyl+dehydrobenzperidol+nalorfina, pentazocyna, petydyna
zaburzenia rytmu - lidokaina i.v.
obrzęk płuc - furosemid i.v.
wstrząs - hydrokortyzon i.v., wlew z dekstranu i/lub dobutaminy z 5% glukozą
Szpitalne, świeży zawał
p/bólowe
tlenoterapia
wyrównywanie hipokaliemii i hipomagnezemii
p/arytmiczne
fibrynolityczne np.streptokinaza/heparyna
wspomagająco: nitrogliceryna (p/w:wstrząs, hipotonia, zawał PK, nadciśnienie płucne)zawał ściany przedniej; połączenie z dobutaminą (wysokie p późnorozkurczowe, niskie p krwi)
betaadrenolityki (w:tachykardia, nadciśnienie, utrzymujące się bóle zawałowe; p/w:bradykardia, wstrząs, hipotonia, ciężka niewydolność LK, bloki p-k, ciężka obturacyjna ch. płuc) metoprolol/atenolol i.v. następnie p.o.
IKA (w:niewydolność LK, nadciśnienie, zawał przedniej ściany;p/w: wstrząs, hipotonia, nadwrażliwość, niewydolność nerek i wątroby) najczęściej kaptopril, enalapril, zaczyna się od małych dawek
CaA? W zawale niepełnościennym diltiazem i werapamil do zwolnienia czynności serca
Statyny
Po zawale
Aspiryna, beta adrenolityki, IKA, statyny
Ewatybalt2006
Wyszukiwarka