Hormony podwzgórza
Hormony biorące udział w regulacji wydzielania przedniego płata przysadki:
liberyny- czynniki, które uwalniają hormony tropowe przedniego płata przysadki mózgowej (np.: gonadoliberyna, somatoliberyna)
statyny- czynniki, które hamują uwalnianie hormonów tropowych przedniego płata przysadki mózgowe (np. somatostatyna)
Hormony tylnego płata przysadki
oksytocyna
wazopresyna
Oksytocyna (OXY) - peptydowy neurohormon syntezowany w podwzgórzu i magazynowany w tylnym płacie przysadki mózgowej (układ podwzgórzowo-przysadkowy). Uwalnia się okresowo, dobrze rozpuszczalny w wodzie.
Wytwarzany jest w jądrze przykomorowym i nadwzrokowym podwzgórza i poprzez układ wrotny przysadki przekazywany i magazynowany w tylnym płacie przysadki.
Uwalniana jest po podrażnieniu mechanoreceptorów brodawek sutkowych np. podczas ssania piersi, co ułatwia wydzielanie mleka oraz po podrażnieniu receptorów szyjki macicy i pochwy. Estrogeny wzmagają wydzielanie oksytocyny, a progesteron je hamuje. Bezpośrednio po porodzie, oksytocyna powoduje obkurczanie macicy oraz położonych w ścianie macicy naczyń krwionośnych, tamując w ten sposób krwawienie po urodzeniu łożyska. W okresie połogu ma bezpośredni wpływ na zwijanie macicy, tak więc karmienie piersią przyspiesza ten proces.
Odgrywa również rolę w zaufaniu między ludźmi.
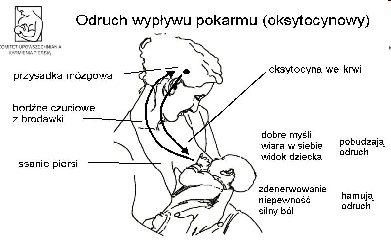
Odruch wypływu pokarmu (oksytocynowy)
Drażnienie brodawki piersiowej i ssanie piersi powoduje pobudzenie zakończeń nerwów czuciowych znajdujących się w skórze brodawki i otoczki. Bodźce są przekazywane do podwzgórza, a następnie do tylnego płata przysadki mózgowej, skąd uwalniana jest oksytocyna, która kurcząc komórki mięśniówki gładkiej wokół pęcherzyków i przewodów, powoduje wypływ mleka z piersi.
Wazopresyna- Hormon antydiuretyczny, hormon peptydowy
Hormon ten wytwarzany jest przez podwzgórze w postaci preprowazopresynoneurofizyny i wydzielany w ostatecznej postaci przez tylny płat przysadki mózgowej.
Wydzielanie wazopresyny jest pobudzane przez wzrost ciśnienia osmotycznego osocza krwi i płynu mózgowo-rdzeniowego, hipowolemię lub angiotensynę II. Jej zwiększone wydzielanie następuje także podczas snu.
Spadek osmolarności osocza lub hiperwolemia hamują jej wydzielanie.
Jego rola polega na: regulacji zasobów wody w ustroju i zapobiega nadmiernej utracie wody wraz z moczem)
Niedobór powoduje moczówkę prostą, objawiającą się znacznym wzrostem ilości oddawanego moczu
Hormony przedniego płata przysadki mózgowej
Hormon folikulotropowy (FSH) - hormon tropowy o budowie peptydowej wydzielany przez przedni płat przysadki mózgowej. Pobudza dojrzewanie pęcherzyków Graafa i produkcję estrogenów.
Hormon folikulotropowy występuje zarówno u kobiet jak i u mężczyzn. Jego wydzielanie jest kontrolowane przez podwzgórzowy czynnik uwalniający - folikuloliberynę (FSH-RF), oraz w mechanizmie sprzężenia zwrotnego przez estradiol. Wydzielanie FSH u kobiet zależne jest od faz cyklu miesiączkowego.
Hormon ten jest wydalany z moczem.
FSH u kobiet pobudza dojrzewanie pęcherzyków jajnikowych i wydzielanie estrogenów w komórkach ziarnistych pęcherzyków jajnikowych. Zwiększa również aktywność aromatazy (enzymu odpowiedzialnego za przekształcanie androgenów do estrogenów).
U mężczyzn powoduje powiększenie cewek nasiennych, pobudza spermatogenezę (wytwarzanie plemników) oraz zwiększa wytwarzanie białka wiążącego androgeny, niezbędnego do prawidłowego funkcjonowania testosteronu.
W okresie menopauzy z powodu wygasania czynności hormonalnej gonad obserwuje się zarówno u kobiet jak i u mężczyzn podwyższony poziom FSH we krwi i tym samym w moczu.
Hormon luteinizujący, lutropina, LH - glikoproteinowy hormon gonadotropowy wydzielany przez komórki gonadotropowe przedniego płata przysadki mózgowej.
Wydzielanie to jest stymulowane przez podwzgórzową gonadoliberynę (GnRH).
U samców odpowiedzialna jest za funkcjonowanie komórek śródmiąższowych jąder, które z kolei produkują testosteron. Bywa wówczas nazywany ICSH
Zwiększony poziom testosteronu we krwi hamuje sekrecję gonadoliberyny (GnRH) oraz hormonu luteinizującego (LH).
U samic szczytowe stężenie tego hormonu we krwi podczas ostatnich dni fazy pęcherzykowej cyklu miesiączkowego doprowadza do rozpoczęcia owulacji. Po uwolnieniu się komórki jajowej do jajowodu, hormon luteinizujący odpowiada za luteinizację ciałka żółtego, a następnie za podtrzymanie jego zdolności sekrecyjnych.
Tyreotropina, hormon tyreotropowy (TSH ) - hormon glikoproteinowy, wytwarzany przez przysadkę mózgową.
U człowieka powoduje zwiększenie masy tarczycy, zwiększenie przepływu krwi przez ten narząd oraz nasilenie produkcji i wydzielania hormonów tarczycy - tyroksyny i trójjodotyroniny. Wydzielana jest przez tyreotrofy (komórki zasadochłonne b2), które są wielościenne i zawierają ziarna o średnicy 140-200 nm; w ziarnach tych zmagazynowana jest tyreotropina.
U zwierząt odpowiedzialny za wole - efekt tyreotrofii i tyreoplazji.
Regulacja wydzielania TSH odbywa się na zasadzie ujemnego sprzężenia zwrotnego z hormonami tarczycy; wydzielanie jest także hamowane przez somatostatyne i dopamine. Wydzielanie jest pobudzane przez TRH oraz przez stres, zimno.
Wartość prawidłowa hormonu tyreotropowego to od 0,3 do 3,5 mj/l. Stężenie poniżej 0,1 mj/l oznacza znaczną nadczynność tarczycy (Hyperthyreois). Stężenie pomiędzy 0,1 i 0,3 mj/l może oznaczać nadczynność tarczycy.
W tym wypadku należy wykonać test TRH. Stężenie w przedziale 0,3 i 3,5 mj/l jest wartością prawidłową, świadczy o prawidłowej pracy tarczycy. Stężenie powyżej 3,5 mj/l najczęściej wskazuje na niedoczynność tarczycy.
Hormon wzrostu lub somatotropina, STH (GH) - Polipeptydowy hormon produkowany przez komórki kwasochłonne przedniego płata przysadki mózgowej.
W ciągu doby wydzielane jest do krwiobiegu około 0,5 mg tego hormonu
Wydzielanie hormonu wzrostu odbywa się pulsacyjnie, a częstość i intensywność pulsów zależna jest od wieku i płci.
Wydzielanie GH jest pobudzane przez specyficzny hormon uwalniający (GHRH) i hamowane przez somatostatynę.
Głównym działaniem hormonu wzrostu, w którym pośredniczą somatomedyny jest pobudzanie wzrostu masy ciała i wzrost, będące wynikiem pobudzenia chondrogenezy i osteogenezy w chrząstkach wzrostowych kości. GH (bez udziału somatomedyn) wpływa na gospodarkę węglowodanową powodując pobudzenie glikogenolizy i zwiększone uwalnianie glukozy z wątroby. Przedłużone stosowanie GH powoduje zwiększone wydzielanie insuliny przez wyspy trzustki. Hormon wzrostu działając na tkankę tłuszczową zwiększa lipolizę i zmniejsza lipogenezę, prowadząc do zwiększenia stężenia wolnych kwasów tłuszczowych w osoczu.
U człowieka nieprawidłowo wysokie wydzielanie hormonu wzrostu prowadzi do wystąpienia schorzeń:
w wypadku, gdy ma ono miejsce przed zakończeniem wzrostu kośćca, prowadzi do gigantyzmu, który charakteryzuje się nadmiernym wzrostem
u osób dorosłych prowadzi do akromegalii
Brak lub niedobór wydzielania hormonu wzrostu u dzieci prowadzi do karłowatości przysadkowej.
Prolaktyna (PRL) - hormon peptydowy zbudowany ze 198 aminokwasów.
Inne nazwy to:
laktotropina
hormon laktotropowy,
hormon laktogenny,
mammotrofina.
Ma zbliżone efekty metaboliczne, budowę chemiczną i centrum aktywne do somatotropiny (hormonu wzrostu).
Pobudza wzrost gruczołów sutkowych podczas ciąży i wywołuje laktację.
Działa także na gonady, komórki limfoidalne i wątrobę - narządy te mają swoiste receptory.
U kobiet karmiących piersią prolaktyna hamuje wydzielanie hormonu folikulotropowego (FSH) i luteinizującego (LH), blokując owulację i menstruację, szczególnie w pierwszych miesiącach po porodzie.
Prolaktyna wytwarzana jest głównie w przysadce mózgowej przez laktotrofy.
Podwzgórze hamuje wydzielanie prolaktyny wydzielając prolaktostatynę (dopaminę), której receptory typu D2 są na laktotrofach. Wydzielanie jest zwiększane przez prolaktoliberynę i estrogeny.
Innymi źródłami syntezy prolaktyny mogą być komórki niektórych nowotworów oraz błona śluzowa macicy
Nadmiar prolaktyny (hiperprolaktynemia) może być odpowiedzialny za bezpłodność oraz zespół amenorrhea-galactorhea. Prawidłowe stężenie tego hormonu to mniej niż 20 ng/ml - oprócz ciężarnych i karmiących
Do wzrostu wydzielania prolaktyny dochodzi w fazie REM snu, po małych zabiegach chirurgicznych, po posiłkach, stosunku seksualnym, wysiłku, stymulacji brodawek (w tym w wyniku karmienia piersią), w czasie ciąży, w wyniku reakcji na stres i po napadach padaczkowych
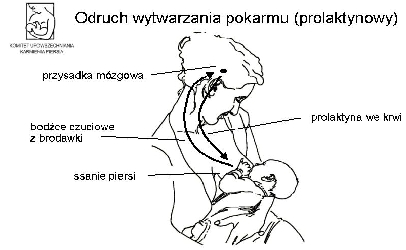
Odruch prolaktynowy:
Ssanie piersi powoduje pobudzenie zakończeń nerwów czuciowych znajdujących się w skórze brodawki i otoczki. Bodźce są przekazywane do podwzgórza, a następnie do przedniego płata przysadki mózgowej, skąd uwalniana jest prolaktyna, która pobudza pęcherzyki mleczne do wytwarzania pokarmu.
Hormon szyszynki:
Melatonina - pochodna tryptofanu, hormon syntetyzowany w pinealocytach szyszynki, koordynujący pracę nadrzędnego zegara biologicznego u ssaków regulującego rytmy okołodobowe, m.in. snu i czuwania.
Wytwarzanie melatoniny pozostaje pod hamującym wpływem światła. Ekspozycja organizmu w porze snu na oświetlenie powoduje znaczne zmniejszenie syntezy i uwalniania melatoniny. Impulsy nerwowe przekazywane są drogą nerwowa rozpoczynającą się w neuronach siatkówki i kończącą w przestrzeniach okołonaczyniowych w pobliżu ciała pinealocytów.
Oprócz szyszynki, melatonina jest także syntetyzowana przez siatkówkę i komórki enterochromatofilne przewodu pokarmowego.
Hormony tarczycy: T3 i T4
Praca tarczycy jest regulowana dwojako. Produkcja i wydzielanie hormonów metabolicznych jest pod kontrolą układu podwzgórze-przysadka i działającego na zasadzie ujemnego sprzężenia zwrotnego (wydzielanie hormonów tarczycy wpływa ujemnie na wydzielanie TSH, hormonu układu podwzgórze-przysadka, pobudzającego tarczycę). Wydzielanie i produkcja tych hormonów może także zachodzić na skutek pobudzenia układu współczulnego, którego zakończenia adrenergiczne dochodzą do komórek pęcherzykowych tworząc z nimi synapsy chemiczne. Stanowi to istotny element w reakcji obronnej organizmu, mobilizując zapasy. Regulacja produkcji kalcytoniny zależy tylko od stężenia wapnia we krwi.
U kobiet mogą wystąpić zaburzenia w pracy tarczycy podczas ciąży, co wynika ze zmiany w regulacji hormonalnej u kobiet ciężarnych.
Wydzielanie trijodotyroniny i tyroksyny przez tarczycę jest regulowane bezpośrednio i pośrednio. Wydzielanie hormonów tarczycy zwiększają:
- hormon tyreotropowy TSH (wzmaga wychwytywanie jodu przez gruczoł tarczowy i wiązanie jodu z białkiem oraz przyspiesza proteolizę tyreoglobuliny),
- TRH tyreoliberyna działa na gruczoł tarczycy pośrednio przez tyreotropinę TSH,
- zimno (pod wpływem termodetektorów w ośrodku termoregulacji podwzgórze wydziela TRH działając pośrednio na gruczoł tarczowy),
- wazopresyna, adrenalina (zwiększają wydzielanie hormonów tarczycy do krwi).
Hormony przytarczyc: parathormon
Parathormon (PTH) - hormon polipeptydowy, który odpowiada za regulację hormonalną gospodarki wapniowo-fosforanowej w organizmie.
Wytwarzany jest w przytarczycach z produkowanego konstytucyjnie pre-pro-parathormonu.
Czynnikiem warunkującym wrażliwość przytarczyc na wahania stężenia wolnego wapnia jest aktywna postać witaminy D.
Narządami docelowymi dla PTH są kości i nerki. W kościach pod wpływem PTH zwiększa się uwalnianie wapnia. W przypadku niedoboru aktywnej formy witaminy D, występuje oporność kości na jego działanie. W nerkach natomiast zwiększa wchłanianie zwrotne jonów wapnia, hamując zwrotną resorbcję fosforanów, zwiększa też wytwarzanie aktywnej postaci witaminy D - kalcytriolu. Mechanizm działania polega tutaj na aktywacji 1-α-hydroksylazy, która przeprowadza hydroksylację kalcytriolu. Witamina D z kolei powoduje zwiększone wchłanianie wapnia w jelitach.
W wyniku niedoczynności przytarczyc następuje zmniejszona synteza i wydzielanie PTH co wywołuje hipokalcemię. Hipokalcemia może także nastąpić na skutek zaburzeń w transdukcji sygnału do wnętrza komórki (Niedoczynność przytarczyc rzekoma). Mogą się wtedy pojawić objawy tężyczki.
Nadczynność przytarczyc może być typu pierwotnego i wtórnego (np. mocznica) skutkuje większym wydzielaniem PTH. Wzrasta poziom wapnia we krwi, kosztem tego, który jest zgromadzony w kościach. Może to wywołać groźne zaburzenia funkcji mózgu pod postacią np. wymiotów, zaburzeń rytmu serca oraz kości (osteoporoza). Skutki te znosi kalcytonina stosowana w hiperkalcemii na tle nadmiernej sekrecji PTH.
Hormon grasicy: Tymozyna
Tymozyna - hormon wydzielany przez grasicę. Przyspiesza dojrzewanie limfocytów T, ma działanie przeciwnowotworowe poprzez pobudzanie limfopoezy. Pełni istotną rolę w zwalczaniu chorób autoimmunologicznych.
Hormony nadnerczy:
Kora wytwarza hormony: Hormony wydzielane przez korę nadnerczy utrzymują równowagę wodno-mineralną organizmu (aldosteron), pomagają również w sytuacji długotrwałego stresu, podnoszą stężenie glukozy we krwi.
Rdzeń nadnerczy wytwarza katecholaminy. Stale wydziela do krwi niewielkie ilości adrenaliny. Natomiast wszelkie stany emocjonalne, takie jak gniew czy strach, powodują nagłe wydzielanie do krwi dużej jej ilości. W rdzeniu nadnerczy produkowane są też niewielkie ilości noradrenaliny.
Kortyzol, inaczej hydrokortyzon- naturalny hormon steroidowy wytwarzany przez warstwę pasmowatą kory nadnerczy, główny przedstawiciel glikokortykosteroidów. Wywiera szeroki wpływ na metabolizm, bywa w kulturze popularnej określany nazwą hormon stresowy na równi z adrenaliną. Kortyzol ma działanie przeciwzapalne, zatrzymuje też sól w organizmie. Największe stężenie we krwi występuje rano.
Aldosteron - organiczny związek chemiczny z grupy steroidów. Należy do hormonów sterydowych wytwarzanych przez warstwę kłębkowatą kory nadnerczy. Aldosteron należy do grupy hormonów kory nadnerczy określanych jako mineralokortykoidy
Regulują one gospodarkę wodno-mineralną ustroju, w ramach tzw. układu RAA.
ma istotny wpływ na mineralny skład moczu. Zwiększa on wchłanianie zwrotne sodu w kanalikach dystalnych oraz jego wymianę na jon potasu i jon wodorowy. Skutkiem tego rośnie ilość sodu we krwi i w tkankach, spada zaś jego wydalanie w moczu. Wzrost stężenia sodu w organizmie wywołuje wzrost ciśnienia osmotycznego płynów ustrojowych, zwiększa się więc wydzielanie wazopresyny, która hamuje diurezę i wydalanie wody, aż do ustalenia się normalnych stosunków osmotycznych.
Adrenalina- hormon i neuroprzekaźnik katecholaminowy wytwarzany przez gruczoły dokrewne pochodzące z grzebienia nerwowego (rdzeń nadnerczy, ciałka przyzwojowe, komórki C tarczycy) i wydzielany na zakończeniach włókien współczulnego układu nerwowego.
Adrenalina odgrywa decydującą rolę w mechanizmie stresu, czyli błyskawicznej reakcji organizmu człowieka i zwierząt kręgowych na zagrożenie, objawiających się przyspieszonym biciem serca, wzrostem ciśnienia krwi, rozszerzeniem oskrzeli, rozszerzeniem źrenic itd. Oprócz tego adrenalina reguluje poziom glukozy (cukru) we krwi, poprzez nasilenie rozkładu glikogenu do glukozy w wątrobie (glikogenoliza).
Działanie adrenaliny polega na bezpośrednim pobudzeniu zarówno receptorów α-, jak i β-adrenergicznych, przez co wykazuje działanie sympatykomimetyczne. Wyraźny wpływ na receptory α widoczny jest wobec naczyń krwionośnych, ponieważ w wyniku ich skurczu następuje wzrost ciśnienia tętniczego. Adrenalina przyspiesza czynność serca jednocześnie zwiększając jego pojemność minutową, w nieznaczny sposób wpływając na rozszerzenie naczyń wieńcowych; rozszerza też źrenice i oskrzela ułatwiając i przyspieszając oddychanie. Ponadto hamuje perystaltykę jelit, wydzielanie soków trawiennych i śliny oraz obniża napięcie mięśni gładkich. Adrenalina jako hormon działa antagonistycznie w stosunku do insuliny - przyspiesza glikogenolizę, zwiększając stężenie glukozy w krwi. Wyrzut adrenaliny do krwi jest jednym z mechanizmów uruchamianych przy hipoglikemii. Zwiększa ciśnienie rozkurczowe w aorcie oraz zwiększa przepływ mózgowy i wieńcowy. Poprawia przewodnictwo i automatykę w układzie bodźcowo-przewodzącym. Zwiększa amplitudę migotania komór, przez co wspomaga defibrylację.
Noradrenalina- hormon, neuroprzekaźnik wydzielany w części rdzeniowej nadnerczy, zwykle razem z adrenaliną w sytuacjach powodujących stres.
Wyrzut noradrenaliny do krwi powoduje, że szybko dociera ona do mózgu, który na jej obecność reaguje przyspieszeniem rytmu serca, przemianą glikogenu w glukozę, napięciem mięśni oraz poszerzeniem źrenic (co jest skutkiem ubocznym). Noradrenalina wpływa dwojako na układ krążenia: zwęża naczynia obwodowe, natomiast rozszerza naczynia wieńcowe w sercu. Działa trochę słabiej niż adrenalina.
Noradrenalina jest wykorzystywana także jako neuroprzekaźnik przez niektóre neurony pnia mózgu i układu współczulnego. Wewnątrz pnia mózgu noradrenalina produkowana jest w miejscu sinawym, miejsce to reguluje stopień pobudzenia mózgu jak i funkcje automatyczne takie jak termoregulacja. Silny stres zaburza działanie miejsca sinawego.
Hormony trzustki: insulina i glukagon
Insulina - anaboliczny hormon peptydowy o działaniu ogólnoustrojowym, odgrywający zasadniczą rolę przede wszystkim w metabolizmie węglowodanów, lecz także białek i tłuszczów.
Insulina produkowana jest przez komórki β (komórki beta) wysp trzustki (wyspy Langerhansa). Najważniejszym bodźcem do produkcji insuliny jest poposiłkowe zwiększenie stężenia glukozy we krwi. Dzięki zwiększeniu wytwarzania insuliny i jej wpływowi na komórki efektorowe (miocyty, adipocyty, hepatocyty) zwiększa się transport glukozy do wnętrza komórek, co obniża poziom glukozy we krwi.
Działanie insuliny podlega homeostatycznej kontroli licznych mechanizmów, głównie hormonalnych. Wpływa między innymi na czynność jajników.
Niedobór (względny lub bezwzględny) leży u podłoża wystąpienia zaburzeń gospodarki węglowodanowej, przede wszystkim cukrzycy. Jest podawana w celach leczniczych dla uzupełnienia tych niedoborów.
Insulina jest także środkiem dopingującym najczęściej stosowanym w kulturystyce.
Glukagon- jest polipeptydowym hormonem wytwarzanym przez komórki A (α) wysp trzustkowych.
Hormon ten ma znaczenie w gospodarce węglowodanowej; wykazuje działanie antagonistyczne w stosunku do insuliny, które przede wszystkim objawia się zwiększeniem stężenia glukozy we krwi. Wzmaga on procesy glukoneogenezy i glikogenolizy oraz utleniania kwasów tłuszczowych.
Glukagon wydzielony przez wysepki trzustkowe dostaje się do wątroby przez żyłę wrotną i tam prawie całkowicie jest pochłaniany, a do krwi krążenia ogólnego przedostaje się tylko jego niewielka ilość. W stanie głodu zwiększa się wydzielanie glukagonu, co powoduje zachowanie prawidłowego stężenia glukozy we krwi, co jest niezwykle ważne dla zachowania właściwego funkcjonowania mózgu.
Glukagon i insulina należą do podstawowych regulatorów przemian węglowodanowych w organizmie, wpływają na aktywny transport przez błonę komórkową i biosyntezę białek i tłuszczów w komórkach.
Wyszukiwarka