Astma
Przewlekły proces zapalny dróg oddechowych, w którym decydujacą role odgrywają liczne komórki: mastocyty, eozynofile,limfocyty T oraz wydzielane przez nie mediatory zapalne.
Proces ten prowadzi do okresowych rozlanych,zmiennych w czasie i nasileniu oraz odwracalnych stanów obturacyjnych oskrzeli i powoduje nadreaktywność drzewa oskrzelowego
Podział astmy
Alergiczna
(mechanizmy immunologiczne)
IgE-zależna
atopowa
nieatopowa
IgE-niezależna
Nie alergiczna
(mechanizmy nie immunologiczne)
Epidemiologia astmy
100 -150 milionów ludzi choruje na astmę na całym świecie
Światowy wskaźnik zachorowań zwiększa się średnio o 50% co dziesięć lat
Bilans kosztów ponoszonych na całym świecie przy leczeniu astmy jest większy niż w przypadku gruźlicy czy HIV / AIDS
Główne czynniki powodujące ciężki przebieg astmy nierzadko ze skutkiem śmiertelnym to niepełna diagnoza i niewłaściwe leczenie
Astma w Polsce
Czynniki predysponujące do wystąpienia astmy:
· atopia
( dziedzicznie uwarunkowana predyspozycja do nadmiernej produkcji przeciwciał klasy E)płeć
Czynniki wywołujące astmę:
Alergeny występujące w pomieszczeniach mieszkalnych
· roztocza kurzu domowego
· alergeny zwierzęce
· alergeny karaluchów
· grzybyAlergeny występujące w środowisku zewnętrznym
· pyłki roślin
· grzyby
· Aspiryna
· Substancje uczulające występujące w miejscu pracy
Charakterystyczne objawy dla astmy oskrzelowej to:
· Kaszel
· Uczucie ciężaru w klatce piersiowej
· Obecność świstów
· Duszność
Napad astmy
1.Noc
2. Duszność
3. Uczucie ucisku w klp
4. Świszczący oddech
5. Śluzowa wydzielina
6. Lęk
Różnice astma - POCHP
|
Astma |
POCHP |
Początek |
Najczęściej przed 40r.z. |
Najczęściej po 40r.z. |
Objawy |
Suchy kaszel, napadowy, świsty, duszność, często w nocy |
Odksztuszanie plwociny, narastająca duszność początkowo wysiłkowa, objawy w ciągu dnia, rzadko w nocy |
Czynniki prowokujące objawy |
Alergeny, wysiłek fizyczny, zimne powietrze |
Wysiłek fizyczny, zimne powietrze |
Palenie tytoniu |
rzadko |
Zazwyczaj długi wywiad |
Wywiad rodzinny |
Tak |
czasami |
Spirometria |
Normalizacja parametrów po podaniu bronchodilatatorów, próba dodatnia |
Brak poprawy , próba ujemna |
Morfologia |
eozynofile |
poliglobulia |
Gazometria |
Hipoksemia w okresie zaostrzenia |
Początkowo prawidłowa, później hipoksemia |
RTg klp |
prawidłowe |
Rozedma, przewlekłe zapalenie oskrzeli, niewydolność prawokomorowa, nadciśnienie płucne |
EKG |
stabilne |
Przeciążenie prawej komory |
|
|
|
Diagnostyka astmy
Wywiad
Badanie przedmiotowe
Badanie radiologiczne klatki piersiowej
Badania pod kątem alergii
Eozynofilia w plwocinie i we krwi obwodowej
Testy skórne punktowe
IgE↑
Swoiste przeciwciała IgE
Badanie czynnościowe układu oddechowego
FEV1 - maksymalna objętość wydechowa w ciągu 1s
Spirometria pomocna w diagnostyce, monitorowaniu choroby i odpowiedzi na leczenie
PEF - szczytowy przepływ wydechowy - pikflometria służy do monitorowania przebiegu choroby
Leczenie
Jest skuteczne u większości chorych
Cel: poprawa stanu klinicznego przy minimalnej ilości stosowanych leków
NALEŻY:
Ograniczyć i wyeliminować objawy przewlekłe
Zapobiegać zaostrzeniom
Utrzymać jak najlepszą funkcję płuc
Utrzymać aktywność fizyczną
Zmniejszyć lub wyeliminować krótko działające b- mimetyki
Leki stosowane w astmie dzielimy:
Kontrolujące chorobę -działają p/zapalnie i długotrwale bronchodilatacyjnie. Powinny być stosowane codziennie. Do tej grupy należą:
Glikokortykosteroidy wziewne
Leki antyleukotrienowe
Długo działające ß2-mimetyki wziewnie
Teofilina w preparatach o przedłużonym działaniu
Leki zażywane doraźnie - służą do szybkiego zniesienia skurczu oskrzeli:
Wziewne i szybko działające ß2-sympatykomimetyki
Leki cholinolityczne
Postępowanie w warunkach szpitalnych:
Tlenoterapia zapewniająca SaO2>90%
Kontynuacja lub włączenie ß2- mimetyków i leków cholinolitycznych w powtarzających co 4-6h dawkach, a w razie potrzeby w sposób ciągły
Włączenie lub podawanie glikokortykosteroidów systemowych lub wziewnie
Zastosowanie siarczanu magnezu we wlewie dożylnym
Monitorowanie parametrów życiowych
Problem pielęgnacyjny
Duszność
Ocena nasilenia duszność
Pomoc w przyjęciu i utrzymaniu pozycji ciała
Tlenoterapia
Farmakoterapia
Mikroklimat na sali
Suchy kaszel
eliminacja czynników drażniących z otoczenia
mikroklimat na sali
inhalacje
pomoc w nawodnieniu
leczenie farmaklogiczne
Imunoterapia
Jest rodzajem szczepienia, które polega na wywołaniu przemian w układzie odpornościowym przez podanie szkodliwego alergenu.
Dzięki szczepionkom odczulającym doprowadza się do zlikwidowania reakcji alergicznej pomimo dalszego kontaktu z alergenem.
Rodzaje szczepionek:
alergie na roztocza,
pyłkowice (pyłki traw, pyłki drzew, chwasty, brzoza, olcha, leszczyna),
alergie na jad osy i pszczoły,
alergie na pleśnie, pyłki innych roślin lub pokarmy.
Obniżona tolerancja wysiłku
Pomoc choremu w realizacji potrzeb
Mobilizowanie do aktywności
Współpraca z rodziną
Xolair
wskazany do poprawy kontroli astmy w leczeniu wspomagającym u dorosłych i młodzieży (w wieku 12 lat i starszych) z ciężką, przewlekłą astmą alergiczną, u których stwierdzono dodatni wynik testu skórnego lub reaktywność in vitro na całoroczne alergeny wziewne oraz u pacjentów, u których stwierdzono zmniejszoną czynność płuc (FEV1 <80%) jak również częste objawy choroby występujące w ciągu dnia lub będące przyczyną przebudzeń w nocy oraz u których wielokrotnie udokumentowano ciężkie zaostrzenia astmy występujące pomimo przyjmowania dużych dobowych dawek kortykosteroidów wziewnych w skojarzeniu z długo działającym agonistą receptorów beta 2. Leczenie preparatem Xolair należy rozważać jedynie u tych pacjentów, w przypadku których wiadomo, że astma została wywołana za pośrednictwem IgE
Rehabilitacja
Znaczenie rozgrzewki i stopniowe zakańczanie ćwiczeń
Leki przyjmowane prze wysiłkiem, zapobiegają wystąpieniu powysiłkowego skurczu oskrzeli
Analiza diety i zlecenia żywnościowe
Zapobieganie
Pierwotne - zapobieganie rozwojowi astmy
Wtórne - zapobieganie zaostrzeniom astmy
NALEŻY:
Zmniejszyć ekspozycję na alergeny
Unikać dymu papierosowego
Unikać infekcji
Unikać zanieczyszczonego środowiska
Unikać czynników drażniących (dymy, farby, lakiery)
Jak najdłużej karmić niemowlę piersią
Edukacja rodzin alergicznych
Wczesne leczenie profilaktyczne przy objawach choroby
Obturacyjny bezdech senny
Definicja
Jest chorobą, której istotą są powtarzające się epizody zamykania górnych dróg oddechowych ( bezdechy) lub ich zwężenie ( na poziomie gardła) a ich następstwem jest pogorszenie utlenowania krwi oraz przebudzenia ze snu.
Systematycznie pojawiające się niedotlenienie jest powodem :
nadciśnienie tętnicze i zmiana rytmu pracy serca
niedotlenienie serca powodujące chorobę wieńcową oraz zawały
zaburzenia stężenia cukru i cholesterolu we krwi
udar mózgu
senność i stałe zmęczenie, zasypianie w ciągu dnia, np. podczas jazdy samochodem co w dużym stopniu komplikuje życie chorego.
Czynniki ryzyka
mężczyźni > 40rz. kobiety >50rż ( po menopauzie)
nadwaga i otyłość
czynniki genetyczne ( otyłość, zaburzenia budowy i czynności górnych d.oddechowych)
obwód szyi>43 cm mężczyzn i >40 cm u kobiet
zaburzenia rozwojowe żuchwy
spożycie alkoholu, stosowanie leków nasennych
palenie tytoniu
niedoczynności tarczycy
akromegalia
Objawy - w ciągu dnia
senność- niedobór snu głębokiego
poranny ból głowy- hipoksemia i czasem hiperkapnia w czasie snu
zaburzenia pamięci i koncentracji- niedotlenie OUN, niedobór snu głębokiego
osłabienie libido, impotencja- niedobór testosteronu konsekwencja skrócenia snu głębokiego
depresja, zaburzenia emocjonalne serca
Objawy nocne
chrapanie
bezdechy
zwiększona aktywność ruchowa
wzmożona potliwość
duszność
kołatanie serca
ból w klp
zgaga -wzrost cisnienia w jamie brzusznej predysponuje do wystąpienia refluksu żółądkowo-przełykowego
suchość w jamie ustnej
nykturia
Rozpoznanie
Polisomnografia nocna: monitorowanie zjawisk fizjologicznych organizmu podczas snu;
EEG ( badanie czynności mózgu)
EMG ( badanie chorób układu nerwowego)
EKG ( badanie czynności serca)
EOG (rejestrującą zmiany potencjału podstawowego oka )
Pomiar Sao2
Ruchy oddechowe klp i brzucha
Rejestracja przepływu powietrza przez drogi oddechowe
Chrapanie
Pozycja ciała i ruchy kończyn
Leczenie
Redukcja masy ciała, unikanie spania na plecach, zaniechania palenia tytoniu
Postać łagodna
zmiana stylu życia
aparaty wewnątrzustne
2. Postać umiarkowana
Aparaty wewnątrzustne
Aparaty utrzymujące dodatnie ciśnienie w drogach oddechowych
3. Postać ciężka
Aparaty utrzymujące dodatnie ciśnienie w drogach oddechowych
Leczenie chirurgiczne
Rokowanie/przebieg choroby
Choroba jest obarczona zwiększonym ryzykiem powikłań sercowo-naczyniowych i przedwczesnego zgonu
Skuteczne leczenie poprawia rokowanie
Zapobieganie:
Utrzymanie należnej masy ciała ( BMI 20-25 kg/m²
Unikanie środków nasennych i alkoholu
Niepalenie tytoniu
Diagnostyka chorób układu oddechowego
Wywiad
Oglądanie klatki piersiowej
Ocena oddechu
Badanie palpacyjne
Badanie drżenia głosowego
Opukiwanie klatki piersiowej
Osłuchiwanie klatki piersiowej
Rytm oddechowy - chorobowy: oddech Biota
( po kilku głębokich oddechach następuje krótkie zatrzymanie),
oddech Cheynea- Stokesa ( coraz głębsze, a następnie coraz płytsze, kończące się na bezdechu),
oddech Kusmałla ( bardzo głębokie oddechy regularne z krótkimi okresami bezdechu),
oddech paradoksalny ( klatka piersiowa unosi się podczas wydechu),
oddech tachupnoe ( szybkie, płytkie oddechy)
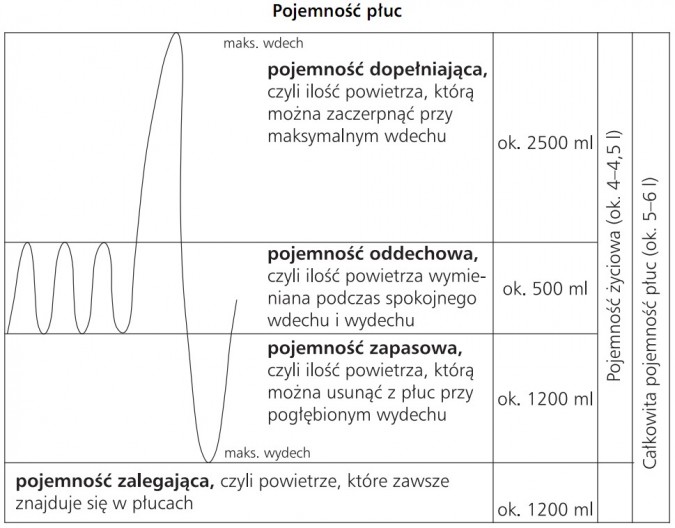
SPIROMETRIA
Badanie obejmuje ocenę:
Pojemności życiowej płuc(VC)
Objętości zalegającej (RV)
Natężonej pojemności wydechowej pierwszosekundowej (FEV)
Szczytowy przepływ wydechowy
Pozwala określić rodzaj zaburzeń wentylacji:
Obturacja- wywołana skurczem oskrzeli, obrzękiem błony śluzowej, wydzieliną
Restrykcja-ograniczenie ruchomości klp zmniejsza jej pojemność życiową i wentylację
Badanie wysiłkowe
6 - minutowy test chodu( długość dystansu pokonana przez chorego w czasie 6 minut) - ocena tolerancji wysiłku
Diagnostyka mikrobiologiczna
Mykobakterie- M.tuberkulosis, MOTT( prądki niegruźlicze)
Bakterie Gram(+)- Staphylococcus, Streptococcus,
Bakterie Gram(-) - Enterobacteriaceae, Haemophilus sp, Pseudomonassp, Acinetobacter sp, Moraxella
Bakterie beztlenowe -Bacterioides fragilis, Fusobacteriumnecrophorum, Peptostreptococcus
Bakterie atypowe- Mycoplasma pneumoniae, Chamydophila pneumoniae, Legionella
6. Wirusy -Rynowirusy, koronowirusy, adenowirusy, Coxsackie, wirusy grypy
7. Grzyby- Candida albicans,Aspergillus fumigatus
Materiał do diagnostyki mikrobiologicznej
Wymaz z gardła-badanie wykonane rano, na czczo, po umyciu zębów, wymaz pobiera się z miejsc zmienionych chorobowo
Plwocina - materiał pobrany rano, prze śniadaniem, po wyjęciu protez zębowych i wypłukaniu ust wodą, wystarczy od 3-5ml materiału
Popłuczyny oskrzelowe
Płyn z jamy opłucnowej
Bioptaty
6. Materiał z biopsji szczoteczkowej
7. Krew
Angio -TK tętnic płucnych
Angiografia jest badaniem diagnostycznym polegającym na wprowadzeniu cewnika do światła tętnicy, podaniu środka cieniującego oraz zarejestrowaniu go przy pomocy angiografu z zastosowaniem techniki DSA polegającej na uwidocznieniu tylko tych naczyń i struktur, które uległy wysyceniu środkiem cieniującym. Jest to metoda inwazyjna, pozwalająca na precyzyjną i dynamiczną ocenę układu tętniczego, która jednocześnie może być pierwszym etapem wewnątrznaczyniowego zabiegu diagnostycznego.
Bronchoskopia
Badanie to pozwala na rozpoznanie zmian w płucach, krtani, tchawicy i oskrzelach, umożliwia dokładną ocenę i umiejscowienie guza oraz wstępną ocenę zaawansowania choroby. Dodatkowo w trakcie tego badania można z łatwością pobrać wycinki tkanek z oskrzeli i płuc, jak również wydzieliny oskrzelowej do badania histopatologicznego (tkankę płucną pobiera się za pomocą instrumentu biopsyjnego wsuwanego przez kanał bronchoskopu).
Videotorakoskopia
Medistinoskopia
Diagnostyka cytologiczna
Opiera się ona na mikroskopowej ocenie komórek pobranych od pacjenta miejsca występowania podejrzanej zmiany. Pozwala wykryć nowotwór lub też określić ewentualne zagrożenie nowotworzenia:
Metoda złuszczeniowa -plwocina
Metoda aspiracyjna- biopsja
Diagnostyka histopatologiczna
Jest to ocena tkanek (przy użyciu mikroskopu świetlnego) pobranych wcześniej w trakcie badania endoskopowego lub zabiegu chirurgicznego. Pozwala na precyzyjne postawienie diagnozy: czy istnieją skupiska komórek nowotworowych, czy nie. Jest ona niezwykle ważna, jeśli chodzi o rozpoznanie typu histologicznego nowotworu, jego stopnia złośliwości, jak również zaważa na wyborze metody leczenia i rozległości wycinanej zmiany przy zabiegu operacyjnym.
Materiał do tego badania może pochodzić, np. z biopsji chirurgicznej (czyli wycięcia fragmentu lub też całej zmiany),
Gazometria
Krew tętnicza
Krew włośniczkowa
Badanie to pozwala na rozpoznanie niewydolności oddechowej
W badaniu oznaczamy:
PaO2- ciśnienie parcjalne tlenu
PaCO2- ciśnienie parcjalne dwutlenku węgla
pH- stężenie jonów wodorowych
HCO3- stężenie jonów wodorowęglanowych
BE- nadmiar lub niedobór zasad
SaO2- saturacja hemoglobiny tlenem
Próba tuberkulinowa
Ma na celu:
Wskazanie na zakażenie prądkiem gruźlicy
Różnicowanie chorób płuc , które przebieg kliniczny mają podobny do gruźlicy
Próbę odczytujemy po 72h od momentu wstrzyknięci tuberkuliny. Za wynik ujemny przyjmuje się odczyn, którego średnica jest mniejsza od 6mm, za dodatni odczyn o średnicy nacieku 6mm i większy
Nakłucie jamy opłucnowej
Badanie polega na wprowadzeniu igły przez ścianę klatki piersiowej do jamy opłucnowej w celu diagnostycznym lub leczniczym
Cel diagnostyczny-pobranie płynu do badania
Cel leczniczy- usunięcie zalęgającego płynu lub powietrza, podanie leku, założenie drenu
Testy skórne
Gruźlica
Epiemiologia
Na świecie choruje ok 2 mld ludzi
Najwięcej zachorowań odnotowuje się w krajach azjatyckich i afrykańskich a wśród krajów europejskich- w Rosji
Obecnie wskaźnik zapadalności na gruźlicę w Polsce 25/100 tys. ludności
Czynniki etiologiczne
Gruźlicę człowieka wywołują prątki ludzkie (Mycobacterium tuberculosis nazywane też Mycobacterium tuberculosis hominis), zwane prątkami Kocha na cześć niemieckiego bakteriologa Roberta Kocha, który wyizolował bakterię w 1882 roku. Znacznie rzadziej zdarzają się zakażenia M. bovis, M. avium lub M. microtti. Zakażenie poszczepienne może u osób z osłabioną odpornością wywołać szczep BCG (atenuowany M. bovis). Patogenny dla bydła jest przede wszystkim prątek bydlęcy (M. bovis). Wszystkie te gatunki określa się wspólną nazwą Mycobacterium complex - prątki właściwe. Prątki wrażliwe są na popularne środki czyszczące, promienie nadfioletowych (giną w świetle słonecznym), temperaturę.
Objawy i rozpoznanie
Objawy kliniczne występujące w przebiegu choroby to chudnięcie, gorączka, a w przypadku gruźlicy płucnej także długotrwały kaszel oraz (występujące coraz rzadziej) w zaawansowanej postaci odpluwanie plwociny z krwią. Na podstawie symptomów klinicznych nie można rozpoznać choroby, w przypadku gruźlicy płucnej nasuwają one tylko podejrzenie schorzenia. Podobnie diagnostyka radiologiczna (RTG klatki piersiowej) gruźlicy płuc nie może stanowić definitywnego rozpoznania (nie zawsze da się odróżnić obraz gruźlicy od podobnych zmian chorobowych w płucach). Przy stosowaniu prób tuberkulinowych należy wziąć pod uwagę występowanie wyników zarówno fałszywie dodatnich, jak i ujemnych. Ostatecznym potwierdzeniem rozpoznania gruźlicy jest diagnostyka mikrobiologiczna, np. preparat bezpośredni plwociny (BK) i hodowla na pożywkach.
Leczenie
leczenie lekami przeciwgruźliczymi - podstawowy typ leczenia. Stosuje się w nim długotrwałą (zazwyczaj trwającą 6 miesięcy) kurację kilkoma (trzema lub czterema) antybiotykami przeciwprątkowymi. Ma to na celu zabicie prątków o specyficznych cechach (np. gwałtownie rozmnażających się, utajonych w gruzełkach itp.), a także zapobiega wytworzeniu lekooporności.
W leczeniu gruźlicy stosuje sie leki przeciwprątkowe pierwszego rzutu: etambutol, izoniazyd, antybiotyki ansamycynowe; oraz leki drugiego rzutu: streptomycynę, wiomycynę, cykloserynę, kwas aminosalicylowy. Za kryterium podziału na leki pierwszego i drugiego rzutu przyjęto skuteczność i toksyczność.
leczenie operacyjne w niektórych przypadkach
leczenie klimatyczne - stosowane od starożytności
Leczenie gruźlicy w Polsce jest przymusowe. Normalizuje to USTAWA z dnia 6 września 2001 r. o chorobach zakaźnych i zakażeniach.(Dz. U. z dnia 31 października 2001 r.) Polskie prawo nakazuje hospitalizację we wstępnym okresie leczenia choroby.
Profilaktyka
Do podstawowych działań profilaktycznych należą szczepienia ochronne, odpowiednie odżywianie, zachowanie zasad higieny. Prowadzenie prozdrowotnego trybu życia: przebywanie na świeżym powietrzu, unikanie alkoholu i dymu nikotynowego. Spożywanie pasteryzowanych artykułów spożywczych. W zakładach pracy, w których występuje narażenie na zakażenie gruźlicą, należy ściśle przestrzegać zasad bhp określonych w rozporządzeniu ministra zdrowia z 22 kwietnia 2005 r. w sprawie szkodliwych czynników biologicznych dla zdrowia w środowisku pracy oraz ochrony zdrowia pracowników zawodowo narażonych na te czynniki (Dz.U. nr 81, poz. 716).
Leczenie tlenem w warunkach domowych
Domowe leczenie tlenem jest standardowym elementem postępowania terapeutycznego u chorych na przewlekłą niewydolność oddechową, spowodowana nienowotworowymi chorobami układu oddchowego.
Wskazania do DLT
1. PaO2<55mmHg, lub
2. PaCO2 56-60mmHg
jeśli występuje jedna z cech dodatkowych:
Przerost prawej komory w badaniu EKG
Nadciśnienie płucne w badaniu RTG
Ht>55%
Rozwój DLT
Początek DLT 1965
1974 pierwszy koncentrator
W Polsce rok 1986 pierwszy Ośrodek DLT przy Instytucie Gruźlicy i Chorób Płuc
Obecnie istnieją 84 ośrodki
DLT jest procedurą lecznicza kontraktowaną przez NFZ
Cele i kwalifikacja do DLT
Przedłużenie życia chorego
Zmniejszenie częstości infekcji dróg oddechowych
Zmniejszenie częstości hospitalizacji z powodu zaostrzenia choroby
Poprawa jakości życia, tolerancji wysiłku, zwiększenie codziennej aktywności chorego
Uzyskanie PO2>60mmHg w badaniu gazometrycznym
Najczęstsza choroba prowadząca do niewydolności oddechowej jest POChP-80%.
Koncentrator tlenowy
Główny element aparatu sprężarka, która zasysa powietrze z otoczenia przez system filtrów oczyszczających z pyłów i bakterii, tłoczy powietrze do cylindra zawierającego zeolit, materiał mający zdolność zatrzymywania na swojej powierzchni dużych cząsteczek azotu a przepuszczania cząsteczek tleny i gazów szlachetnych
Główny element aparatu sprężarka, która zasysa powietrze z otoczenia przez system filtrów oczyszczających z pyłów i bakterii, tłoczy powietrze do cylindra zawierającego zeolit, materiał mający zdolność zatrzymywania na swojej powierzchni dużych cząsteczek azotu a przepuszczania cząsteczek tleny i gazów szlachetnych
Sposoby dostarczenia tlenu
Przewody nosowe
Maski tlenowe
Leczenie tlenem przez 15 godzin na dobę ( w tym całą noc ).
Zadania pielęgniarki w DLT
Raz na kwartał wizyta pielęgniarki w domu chorego ;
Ocena stanu ogólnego chorego
Pomiar saturacji krwi pulsoksymetrem
Sprawdzenie sprawności aparatu
Co najmniej raz na kwartał badanie lekarskie w Poradni z oznaczeniem badania gazometrycznego, badanie spirometryczne, morfologia krwi, badanie Ekg
Co 6 miesięcy kontrola koncentratora przez serwis tzw. przegląd techniczny
Badanie radiologiczne Klp co 12 miesięcy
Leki wziewne
Zalety leków:
Szybki początek działania
2. Stosowanie mniejszych dawek niż w przypadku podawania leków ogólnoustrojowych
3. Możliwość uzyskania większego stężenia leku w miejscu toczącego się procesu chorobowego
4. Zmniejszenie niepożądanego ogólnoustrojowego działania leku
Wskazania
Astma
POCHP
Mukowiscydoza
Rozstrzenie oskrzeli
Grzybice układu oddechowego
Leki stosowane w terapii inhalacyjnej:
Leki rozkurczające oskrzela
Leki p/zapalne
Antybiotyki
Inhalator pneumatyczny
Zasady działania
|
Zalety
|
Wady
|
Inhalator ciśnieniowy
Zasady działania
|
Zalety
|
Wady
|
Inhalator proszkowy
Zasady działania
|
Zalety
|
Wady
|
Wybór inhalatora
indywidualny
Mukowiscydoza
Epidemiologia
Choroba genetyczna dziedziczona autosomalnie recesywnie
Istnieje > 800 mutacji, każda z odmiennym fenotypem
1 przypadek na 3000 urodzeń (zależnie od grupy etnicznej)
Rasa biała >> rasa czarna > Azjaci
Najbardziej powszechna ciężka, uwarunkowana genetycznie choroba recesywna wśród rasy białej w USA
W Polsce choruje ok. 1000 osób z czego dorośli stanowią ok. 150 osób
Występuje równie często u kobiet jak i mężczyzn
Etiologia
Powodowana mutacją genu CFTR, której wynikiem jest wadliwy transport jonów w gruczołach endokrynnych
W płucach zaburzenia transportu Na i Cl powodują powstawanie gęstego, trudnego do wydalenia śluzu, a w rezultacie przewlekłą kolonizację bakteryjną i nawracające infekcje
Przewlekłe zapalenie zaburza funkcję płuc, prowadząc ostatecznie do niewydolności oddechowej
Obecność gęstej wydzieliny w trzustce prowadzi do retencji enzymów trzustkowych, uszkodzenia trzustki i stolców tłuszczowych
ROZPOZNANIE
Test potowy- na podstawie którego oblicza się wartość chlorków w pocie
Badanie czynnościowe płuc
Badania obrazowe
Badanie molekularne dające możliwość wykrycia mutacji w genie CFTR
TRIADA OBJAWÓW
Przewlekła obturacyjna choroba oskrzelowo-płucna
Niewydolność zewnątrzwydzielnicza trzustki
Podwyższone stężenie elektrolitów
w pocie
Objawy ze strony układu oddechowego
Przewlekły i napadowy kaszel
• Nawracające zapalenie płuc i/lub oskrzeli
• Obturacyjne zapalenie oskrzeli
• Polipy nosa
• Przewlekłe zapalenia zatok
obocznych nosa
Objawy ze strony układu pokarmowego
Niedrożność smółkowa jelit
• Przedłużająca się żółtaczka noworodków
• Cuchnące, tłuszczowe, obfite stolce
• Słabe przyrosty masy i wzrostu ciała
• Kamica żółciowa u dzieci
• Nawracające zapalenie
trzustki u dzieci
• Wypadanie śluzówki odbytnicy
Inne objawy
Niska masa ciała
• Palce pałeczkowate
SKĄD SIĘ BIERZE
„SŁONY POT”?
W mukowiscydozie upośledzony jest transport elektrolitów:
nadmiar NaCl pozostaje na zewnątrz komórek np. w pocie
w komórkach oskrzeli NaCl i woda zatrzymywane są wewnątrz komórek, co sprawia, że wydzielina oskrzeli jest gęsta, kleista i trudna do usunięcia
PRZEBIEG CHOROBY
UKŁAD ODDECHOWY
Gęsta, lepka wydzielina zatyka początkowo drobne, potem większe oskrzeliki i oskrzela
Uszkodzenie ścian oskrzeli i oskrzelików
Dochodzi do przewlekłego stanu zapalnego
Utrudnione oddychanie
Upośledzenie funkcji płuc
PRZEBIEG CHOROBY
TRZUSTKA
Produkuje enzymy, które ułatwiają trawienie i wchłanianie pokarmu
U chorych na mukowiscydozę sok trzustkowy jest zbyt gęsty, blokuje przewody wyprowadzające enzymy w związku z czym nie docierają one do jelit
TRZUSTKA
Zaburzenia pracy trzustki doprowadzają do wzdęć, biegunki, obfitych, tłuszczowatych stolców.
Dzieci wolniej rosną słabiej przybierają na wadze, u niektórych występują objawy niedożywienia.
Wątroba
Przewody żółciowe zatkane gęstym śluzem powodują zastój żółci (cholestazę)
Przedłużająca się cholestaza może doprowadzić do marskości żółciowej wątroby
NARZĄDY PŁCIOWE
U dziewcząt nie stwierdza się nieprawidłowości w układzie rozrodczym
U chłopców problemem jest utrudnione wydostanie się nasienia do cewki, co może, ale nie musi być przyczyną niepłodności
SCHORZENIE WSPÓŁISTNIEJĄCE -CUKRZYCA
Wskutek nieprawidłowej funkcji trzustki może dojść do uszkodzenia jej części wewnątrzwydzielniczej odpowiedzialnej m. in. za produkcję insuliny- wynikiem jest cukrzyca typu I- tzw. cukrzyca insulinozależna
Leczenie
Oczyszczanie dróg oddechowych- fizjoterapia
2. Leczenie dietetyczne- dieta bogatobiałkowa, bogatotłuszczowa, bogatokaloryczna, uzupełniana preparatami witaminowymi i enzymatycznymi
3. Leczenie farmakologiczne
mukloityki
leki rozkurczające oskrzela
leczenie p/bakteryjne
enzymy trzustkowe i witaminy
4. Tlenoterapia
5. Szczepienia ochronne
Kinezyterapia
Oklepywanie
Drenaż ułożeniowy 5-40 min
Ćwiczenie obręczy barkowej i brzucha
Przed ćwiczeniami przyjąć: szybko dziłający ß2-mimetyk, sól hipertoniczna, dorazę L, zaś po kinezyterapii długodziałajacy ß2-mimetyk, antybiotyk
Integralną częścią fizjoterapii jest systematyczny trening fizyczny dostosowany do wydolności wysiłkowej chorego. Powinien on obejmować ćwiczenia ogólnorozwojowe zwiększające siłę i wytrzymałość mięśni oraz ćwiczenia rozciągające mięśnie klatki piersiowej, grzbietu i obręczy barkowej
INHALACJE
Polegają na bezpośrednim dostarczeniu leków do dróg oddechowych przy pomocy nebulizatora
INHALACJE A FIZJOTERAPIA KLATKI PIERSIOWEJ
Zabiegi inhalacyjne ZAWSZE powinny być łączone z fizjoterapią klatki piersiowej
Kolejność wykonania powyższych zabiegów warunkuje efektywność obu form leczenia pacjenta z mukowiscydozą
W JAKIM CELU STOSUJE SIĘ INHALACJE?
Nawilżenie dróg oddechowych
Rozrzedzenie gęstej, lepkiej wydzieliny
Pomoc w ewakuacji wydzieliny z oskrzeli
Regeneracja nabłonka migawkowego
Zmniejszenie skurczu mięśni gładkich oskrzeli
Zmniejszenie zapalnego obrzęku błony śluzowej oskrzeli
Usuwanie zakażeń wirusowych, bakteryjnych, grzybiczych z układu oddechowego
Po inhalacjach pacjent powinien wypłukać jamę ustną i gardło ponieważ niektóre z leków mogą wykazać niepożądane objawy:
antybiotyki poprzez podrażnienie krtani mogą stać się przyczyną suchego kaszlu,
roztwór soli może spowodować nudności
i wymioty,pulmozyme może doprowadzić do bólu gardła
i chrypki.
ZASADY ŻYWIENIA
Pokarmy wysokokaloryczne o podwyższonej zawartości białka i tłuszczu
Niemowlęta jak najdłużej powinny być karmione piersią
Regularne posiłki główne plus przekąski
Suplementacja witaminami rozpuszczalnymi w tłuszczach A, D, E,K
Suplementacja enzymami trzustkowymi
CO TO JEST PEG
To przezskórna endoskopowa gastrostomia
Jest to rurka, którą zakłada się do żołądka przez skórę na brzuchu. Zabieg wykonuje się
w ogólnym znieczuleniu
Dzięki systemowi PEG można chorym na mukowiscydozę podawać wlewy
preparatów wysokokalorycznych.
Wyliczone podstawowe zapotrzebowanie energetyczne zapewnia się stosując żywienie nocne za pomocą zgłębnika nosowo-żołądkowego lub PEG (przezskórna endoskopowa gastrostomia). Wskazaniem do założenia PEG jest brak skuteczności lub nie akceptowanie przez chorego żywienia przez
zgłębnik. Leczenie takie można prowadzić w warunkach domowych.
MUKOWISCYDOZA A UŻYWKI
KAWA
Nie, ponieważ ma działanie moczopędne
NIKOTYNA
Nie, ponieważ powoduje nadreaktywność oskrzeli, może doprowadzić do nagłego ich skurczu
i duszności
Objawy zaostrzenia choroby oskrzelowo-płucnej
Ogólne
Uczucie zmęczenia, podwyższona temperatura ciała, utrata łaknienia
Układ oddechowy
Nasilenie kaszlu, duszność, zwiększone ilości odksztuszanej wydzieliny
W badaniach dodatkowych
Nowe zmiany w rtg, zmniejszenie FEV1, nowe patogeny w plwocinie
TRANSPLANTOLOGIA -NADZIEJA CZY ROZCZAROWANIE ???
Przeszczepy płuc lub płuc i serca wykonywane są u pacjentów z przewlekłą niewydolnością oddechową lub oddechowo-krążeniową
Dla chorego na mukowiscydozę po raz pierwszy przeszczepiono płuca w 1985 roku w Wielkiej Brytanii
W Polsce pierwszy udany przeszczep dla chorej na CF wykonano w styczniu 2006 roku
Zadania pielęgniarki w opiece nad chorym:
Wróćmy do leczenia
Ważna pomoc psychologiczna
Objawy chorób układu oddechowego
Duszność
Nagła- rozwija się w ciągu kilku minut, towarzyszy stanom nagłym
Przewlekła- początkowo ujawnia się tylko podczas wysiłku, nasila się w miarę rozwoju choroby przyjmując obraz duszności spoczynkowej, uniemożliwiając opuszczenie domu
Najczęstsze przyczyny duszności nagłej
Laryngologiczne- obrzęk krtani, ciało obce w krtani
Pulmonologiczne-napad astmy oskrzelowej, odma opłucnowa, zaostrzenie POChp, ciało obce w tchawicy lub oskrzelu
Kardiologiczne-zaburzenia rytmu, tamponada serca
Neurologiczne- porażenie przepony
5. Inne- zespól hiperwentylacji, kwasica oddechowa
Przyczyny duszności przewlekłej
Laryngologiczne- nowotwór krtani, obrzęk krtani
Pulmonologiczne- choroby śródmiąższowe, zmiany nowotworowe, ZŻGG, płyn w jamie opłucnowej
Kardiologiczne-zastoinowa niewydolność serca, niewydolność wieńcowa, kardiomiopatie
Neurologiczne- kifoza, miastenia, porażenie przepony
5. Inne - znacznego stopnia niedokrwistość, zespól bezdechu sennego
Kaszel
Złożony odruch obronny polegający na gwałtownym wydechu, który poprzedza gwałtowny wydech i krótkotrwałe zamknięcie głośni. Celem jest oczyszczenie dróg oddechowych ze zbyt dużej ilości śluzu, ropy, krwi.
Najczęstsze przyczyny kaszlu:
Kaszel ostry< 3 tygodni- choroby infekcyjne, ostre zapalenie oskrzeli i płuc, bakteryjne zapalenie zatok, zaostrzenie POChP i astmy, alergiczny nieżyt nosa
2. Kaszel podostry 3-8 tygodni- kaszel poinfekcyjny, zaostrzenie POChP i astmy
3. Kaszel przewlekły>8 tygodni-astma, choroba refluksowa, przewlekłe zapalenie oskrzeli, rozstrzenie oskrzeli
Charakter kaszlu:
Wilgotny
Suchy
Krwioplucie
Odksztuszanie plwociny zawierającej krew.
Źródło krwawienia w drzewie oskrzelowym i dolnym odcinku tchawicy- zapalenie oskrzeli, nowotwory, rozstrzenie oskrzeli, ciało obce, uraz
Źródło krwawienia zlokalizowane w miąższu płucnym- gruźlica, zapalenie płuc, ropień płuca
Inne przyczyny -endometrioza płuc
Ból w klatce piersiowej
Ból wywodzący się z układu oddechowego- odma opłucnowa, zapalenie płuc i opłucnej, rak płuca,
Palce pałeczkowate
Rak płuca,, rozstrzenie oskrzeli, mukowiscydoza, międzybłoniak opłucnej
Zmiany skórne
Sarkoidoza- rumień guzowaty
Wysięk w opłucnej- zespól żółtych paznokci
Świąt skóry - ziarnica złośliwa
Sinica
Zmiany oczne:
Sarkoidoza - zapalenie błony naczyniowej
Zmiany kostne
Bóle stawowe- sarkoidoza
Gruźlica kręgosłupa i stawów
Przerzuty
Przewlekła Obturacyjna Choroba Płuc
Jest to choroba charakteryzująca się niecałkowicie odwracalnym ograniczeniem przepływu powietrza przez drogi oskrzelowe. Ograniczenie to jest zwykle postępujące i wiąże się z nieprawidłową odpowiedzią zapalną płuc na szkodliwe pyły lub gazy.
Etiologia
Palenie tytoniu
Zanieczyszczenie środowiska
Infekcje układu oddechowego we wczesnym dzieciństwie i palenie bierne
Nawracające infekcje oskrzelowo-płucne
Uwarunkowania genetyczne
Płeć
Czynniki klimatyczne i środowiskowe
Epidemiologia
W Polsce na POCHP choruje około 10% mieszkańców, którzy ukończyli 30 lat
Ogółem w Polsce jest około 2 milionów chorych na POCHP
Prawdopodobnie tylko około 200 000 chorych na POCHP ma rozpoznana chorobę i jest leczonych
Co roku z powodu POCHP umiera 15 000 osób- czwarta przyczyna zgonów
Objawy
Kaszel ze skąpym odpluwanie wydzieliny
Duszność wysiłkowa
Diagnostyka POCHP
Wywiad
Badanie układu sercowo-naczyniowego ( prawa komora)
spirometria
badanie radiologiczne
gazometria
Zwiększona liczba erytrocytów (poliglobulia) występuje chorych na POChP niewydolnością oddechową, u których obniżone ciśnienie parcjalne tlenu we krwi zwiększa produkcję czerwonych krwinek. Znaczna poliglobulia powoduje kolei wzrost lepkości krwi co sprzyja wystąpieniu zakrzepicy. Dlatego chorych ze znaczną poliglobulią wykonuje się upusty krwi.
Spirometria
Wynik badania pozwala na rozpoznanie obturacji oskrzeli, jeśli wskaźnik FEV1/FVC jest mniejszy od 70%. Analiza drugiej zmiennej - FEV1% wartości należnej - pozwala określić stopień zaawansowania choroby.
Ocena czynności układu oddechowego i tolerancja wysiłku
Powstrzymanie postępu choroby
Złagodzenie objawów choroby, szczególnie duszności podczas wysiłku
Poprawa jakości życia w tym funkcjonowanie w rodzinie i społeczeństwie
Farmakologiczne
Tlenoterapia
Rehabilitacja oddechowa
Leczenie chirurgiczne
Przeszczep płuca
Leki cholinolityczne- rozszerzają oskrzela, długodziałają. Lek zmniejsza duszność i poprawia wydolność oddechową. Stosuje się 1 kap. zwykle rano.
Leki ßadrenomityczne - rozszerzają oskrzela, działają również p/zapalnie. W tej grupie stosuje się leki krótko i długodziałające
inhalatory ciśnieniowe MDI
2. Inhalatory proszkowe DPI
3. nebulizatory ultradźwiękowe
Ciężka duszność niereagująca na wstępne leczenie
Częstość oddechów pow.35/min.
Zaburzenia świadomości, patologiczna senność, śpiączka
Narastająca hipoksemia (<40mmHg, hiperkapnia>60mmHg), kwasica oddechowa (pH<7,25)
Oklepywanie
Drenaż ułożeniowy
Gimnastyka
Jazda na rowerze
Wysiłek interwałowy
Podnoszenie ciężarów ( drewniane klocki)
Trening mięśni oddechowych
Usunięcie pęcherzy rozedmowych
2. Operacja zmniejszenia objętości płuc
3. Przeszczepianie płuc
Ocena stopnia nasilenia duszności i jej charakteru
Tworzenie korzystnego mikroklimatu na Sali
Udział w tlenoterapii na zlecenie lekarza
Pomaoc w zaspakajaniu potrzeb fizjologicznych
Obserwacja i ocena trudności
Zwiększenie nawodnienia pacjenta, zalecenia przyjmowania płynów na czczo
Zapewnienia mikroklimatu na Sali
Układanie pacjenta w pozycjach drenażowych
Wzbudzanie w chorym wiary w możliwość poprawy stanu ogólnego
Pomaganie choremu w wypełniani wolnego czasu
Przekonywanie chorego do systematycznego wysiłku fizycznego
Współpraca z rodziną
Test: POZNAJ STAN SWOICH PŁUC.
Czy palisz lub paliłeś(aś) papierosy i ukończyłeś(aś) 40 lat Tak/Nie
Czy kaszlesz rano, aby "oczyścić płuca"? Tak/Nie
Czy odczuwasz brak tchu biegnąc do autobusu, tramwaju lub wchodząc na dwa piętra? Tak/Nie
Czy w zimie często się przeziębiasz i kaszlesz? Tak/Nie
Odpowiedź "tak" na przynajmniej dwa pytania sugeruje możliwość choroby -POChP
Rocznie na świecie zachorowuje na nowotwory złośliwe ponad 6 mln ludzi, w tym ponad 1 milion na raka płuca.
Rak płuca stanowi pierwszą, wśród chorób nowotworowych, przyczynę zgonów u mężczyzn, a od kilkunastu lat obserwuje się niekorzystną tendencję u kobiet - obecnie trzecie miejsce po raku sutka i jelita grubego.
Palenie tytoniu
Narażenie zawodowe
Czynniki dietetyczne
Czynniki genetyczne
Klinicznie wyróżniamy dwa typy pierwotnych nowotworów złośliwych płuc:
Rak drobnokomórkowy (SCLC) - nienadający się do leczenia operacyjnego, z dobrymi wynikami leczenia chemicznego i (lub) napromieniowania (około 25%). Charakteryzuje się ponadto szybkim wzrostem i wczesnym tworzeniem przerzutów.
Rak niedrobnokomórkowy (NSCLC) - oporny na chemioterapię, natomiast nadający się do leczenia operacyjnego (około 75%) i radioterapii.
Rak płaskonabłonkowy (SCC) (około 40%, wg Harrisona 29%4] )
Gruczolakorak (AC) (około 25%), w tym rak pęcherzykowokomórkowy oskrzeli
Rak wielkokomórkowy
przewlekły kaszel (najczęstszy objaw)
duszność
ból w klatce piersiowej
powtarzające się zapalenie płuc
zespół Hornera (przy guzie Pancoasta)
zaburzenia rytmu serca (świadczą o naciekaniu serca)
chrypka (związana z naciekaniem nerwu krtaniowego wstecznego
Metoda leczenia zależy od stopnia zaawansowania nowotworu
Profilaktyka pierwotna polega na wszelkich działaniach, które zapobiegają rozowojowi raka płuca. Zwalczanie raka płuca na szeroką skalę przez politykę zdrowotną państw i organizacji o zasięgu ponadnarodowym polega przede wszystkim na zwalczaniu palenia tytoniu i narażania na działanie dymu tytoniowego (palenie bierne) w środowisku pracy i w miejscach publicznych. Jedną z metod walki z nikotynizmem jest ograniczenie, bądź też zakaz reklamy wyrobów tytoniowych obowiązujący między innymi w Unii Europejskiej.] Zakaz reklamy oraz obowiązek umieszczania napisów ostrzegawczych na opakowaniach wyrobów tytoniowych reguluje również obowiązująca od 27 lutego 2005 roku Ramowa Konwencja o Ograniczaniu Zdrowotnych Następstw Palenia Tytoniu (ang. Framework Convention on Tobacco Control - FCTC) przygotowana przez Światową Organizację Zdrowia Niektóre kraje w tym i kraje UE wprowadzają coraz bardziej ostre restrykcje związane z paleniem w miejscach publicznych (np. puby i restauracje).
Do działań mających na celu ograniczenie liczby zachorowań na nowotwory płuc należy również zakaz produkcji wyrobów z azbestu oraz usuwanie ze środowiska wytworzonych w przeszłości. W Polsce działania takie prowadzone są na podstawie ustawy z dnia 19 czerwca 1997 roku o zakazie stosowania wyrobów zawierających azbest oraz rozporządzenia Ministra Gospodarki z dnia 14 sierpnia 1998 w sprawie sposobów bezpiecznego użytkowania oraz warunków usuwania wyrobów zawierających azbest.
POCHP
Astma
Mukowiscydoza
Choroby śródmiąższowe
Po zabiegu torakochirurgicznym
Przed przeszczepem i po przeszczepie płuc
Pierwotne nadciśnienie płucne
Choroby układu krążenia w stadium zaostrzenia
Ciężkie nadciśnienia płucne
Nowotwory z przerzutami
Ciężka choroba psychiczna
Spirometria
Gazometria
Ekg
Morf+ badania biochemiczne
RTG
Próba wysiłkowa
Drenaż ułożeniowy
ułożenie na brzuchu, głowa skierowana w dół, tułów nachylony w stosunku do podłoża o 45◦ - taka pozycja usuwa wydzielinę z dolnej części płuc
ułożenie na lewym boku z głową skierowaną w dół, tułów jest nachylony o 30◦ - taka pozycja usuwa wydzielinę ze środkowej części płuc
ułożenie na prawym boku głowa skierowana w dół, tułów nachylony o 30◦
ułożenie na plecach z głową skierowaną w dół, tułów jest nachylony o 30◦ - taka pozycja usuwa wydzielinę z dolnej części płuc
ułożenie na wznak - usuwanie wydzieliny z górnej części płuc
pozycja siedząca z lekkim pochyleniem do przodu - usuwanie wydzieliny z górnej części płuc
Zmniejszenie narażenia na czynniki pogarszające przebieg lub wyzwalające objawy choroby
Przebieg choroby , powikłania
Techniki wziewnego przyjmowania leków, obsługa inhalatorów
Przewlekłe leczenie tlenem
Właściwe odżywianie , podaż płynów
Radzenie sobie z chorobą
Redukcja lęku i depresji
Funkcjonowanie w rodzinie i społeczeństwie
Zwalczanie uzależnień
Kobiety > mężczyźni
Wiek 20-60 lat
Zachorowanie ok. 4-50/100 000
Rozstrzenie wrodzone
Upośledzeniem oczyszczania śluzowo-rzęskowego
Wrodzone zaburzenia dużych oskrzeli
Wady płuca
Pierwotne niedobory odporności
Niedobór £1-antytrepsyny
Zakażenia bakteryjne
Choroby przewlekłe prowadzące do włóknienia
Wdychanie toksycznych gazów, substancji drażniących
Zwężenie oskrzeli
AIDS
Popromienne uszkodzenie płuc
Refluks żółądkowo-jelitowy
Poszerzone drogi oddechowe, przypominają „tory tramwajowe” (poszerzone i równoległe drogi oddechowe z zapadnięciem pęcherzyków płucnych), poszerzone „sygnetowate”oskrzeliki (poszerzone oskrzele-obręcz-z widoczną towarzyszącą tętnicą płucną-kamień)
RTG klatki piersiowej: może być bez zmian — czułość tylko 50%- Jamki z poziomami płynów; pogrubienie okołooskrzelowe;„tory tramwajowe”, niedodma
Plwocina: liczne neutrofile, mikroorganizmy kolonizujące, a tak-że będące przyczyną infekcji, zwłaszcza Pseudomonas sp.
Bronchoskopia: wykonywana przy podejrzeniu ciała obcego lub nowotworu
Spirometria: zaburzenia restrykcyjne lub mieszane — restrykcyjno-obturacyjne
Nawracające zapalenia płuc
Duszność
Trzeszczenia, rzężenia, świsty
Gorączka
Ból w klatce piersiowej pochodzenia opłucnowego
Utrata masy ciała
Mogą wytworzyć się palce pałeczkowate, nadciśnienie płucne i serce płucne
Antybiotykoterapia
Mukolityki
Leki rozszerzające oskrzela
Rehabilitacja oddechowa
Leczenie operacyjne
JAMA NOSOWA
GARDŁO
KRTAŃ
TCHAWICA
OSKRZELA
PŁUCA
Jest to zjawisko fizyczne oparte na zasadach dyfuzji. Każdy gaz przechodzi z miejsca, gdzie znajduje się w wyższym stężeniu, do miejsca o niższym stężeniu. Tlen pobrany w pęcherzykach płucnych łączy się z hemoglobiną. Proces ten nazywamy zewnętrzną wymianą gazową.
mięśnie międzyżebrowe kurczą się,
żebra unoszą się do góry,
zwiększa się objętość klatki piersiowej,
przepona spłaszcza się.
mięśnie międzyżebrowe rozluźniają się,
żebra wracają do pierwotnego położenia,
zmniejsza się objętość klatki piersiowej.
Wdychanego:
azot: 78,4 %,
tlen: 20,3 %,
dwutlenek węgla: 0,04 %,
para wodna: 0,76 %,
pozostałe gazy: 0,5%,
Wydychanego:
azot: 74,3 %,
tlen: 15,3 %,
dwutlenek węgla: 4,2 %,
para wodna: 5,2% ,
pozostałe gazy: 1%.
obturacyjne, związane ze zmniejszonym przepływem powietrza w płucach
restrykcyjne, powodujące zmniejszenie czynnościowej pojemności płuc
choroby infekcyjne
nieżyt nosa
przeziębienie
zapalenie migdałków podniebiennych
zapalenie zatok przynosowych
zapalenie krtani i zapalenie tchawicy
zapalenie oskrzeli
zapalenie płuc
zapalenie opłucnej
gruźlica
grypa
angina
choroba legionistów
choroby nowotworowe
rak oskrzela (drobnokomórkowy i niedrobnokomórkowy)
rakowiak
śródbłoniak opłucnej
azbestoza
pylica płuc
inne
alergia oddechowa
astma oskrzelowa
katar sienny
odma opłucnowa
przewlekła obturacyjna choroba płuc (POCHP)
SARS
ptasia grypa
limfangioleiomiomatoza
zespół bezdechu śródsennego
choroba dekompresyjna
Stopień zaawansowania |
Kryteria spirometryczne |
|
Stopień I, postać łagodna |
FEV1/FVC<70% |
FEV1≥80%N |
Stopień II, postać umiarkowana |
|
50%N≤FEV1<80% |
Stopień III, postać ciężka |
|
30%N≤FEV1<50%N |
Stopień IV, postać bardzo ciężka |
|
FEV1<30%N |
Test 6-minutowego chodu
Leczenie -cel:
Leczenie
Pochodne metyloksantyn -poprawia czynność mięśni oddechowych i pobudza ośrodek oddechowy, dzięki czemu zwiększa się wentylacja płuc
Sposoby dostarczania leków:
Sztuczna wentylacja :
Rehabilitacja
Rehabilitacja pulmonologiczna jest ratująca życie drogą pomiędzy bezruchem a aktywnością, izolacja a zaangażowaniem w życie społeczne, depresja a nadzieją, a także pomiędzy pozostawaniem w roli obserwatora życia a aktywnym w nim uczestniczeniem
Toaleta drzewa oskrzelowego
Nauka efektywnego kaszlu
Ćwiczenia
Chirurgia
Duszność
Uczenie chorego i mobilizowanie do wykonywania czynności oddechowych poprawiających wentylację
6. Motywowanie do eliminowania nałogu palenia
7. Pomoc w utrzymaniu wygodnej pozycji ciała, poprawiającej efektywność oddychania
Pomoc w zapewnieni drożności dróg
oddechowych
9. Wsparcie psychiczne podczas nasilenia
duszności
10. Edukacja pacjenta w zakresie
stosowania leków drogą wziewną
11. Udział w leczeniu farmakologicznym
Kaszel, trudność z odkrztuszeniem wydzieliny
Oklepywanie klatki piersiowej
6. Rozrzedzanie wydzielany w drogach oddechowych przez inhalację
7. Zachęcenie chorego do wykonywania ćwiczeń oddechowych
8. Zapewnienie środków higienicznych
9. Udział w leczeniu farmakologicznym
Obniżony nastrój spowodowany zależnością od innych osób
Rak płuca
Epidemiologia
Czynniki ryzyka
Podział kliniczny
Objawy
Leczenie
Profilaktyka
Rehabilitacja pacjentów z chorobą płuc
Wskazania:
Przeciwwskazania:
Kwalfikcja chorego do rehabilitacji:
Techniki fizjoterapii oddechowej:
* usuwanie wydzieliny z dróg oddechowych
* nauka efektywnego kaszlu
* ćwiczenia oddechowe
W praktyce wykorzystuje się 6 podstawowych pozycji
Edukacja i oddziaływanie psychosomatyczne
Rozstrzenie oskrzeli
To nieodwracalne poszerzenie światła oskrzeli spowodowane uszkodzeniem ich ściany
Epidemiologia
Etiologia
Nabyte
Rozpoznanie
CT to metoda z wyboru
Objawy
Klasyczna triada
- Uporczywy, kaszel z odkrztuszaniem
- Obfita, ropna plwocina
- Krwioplucie: może być lekkie, spowodowane zapaleniem dróg oddechowych, lub obfite z pogrubiałych tętnic oskrzelowych
Leczenie
Celem leczenia jest oczyszczanie drzewa oskrzelowego z wydzieliny oraz zwalczanie zakażeń dróg oddechowych:
Zadania pielęgniarki w opiece nad chorym
Oklepywanie klatki piersiowej
2. Rozrzedzanie wydzielany w drogach oddechowych przez inhalację
3. Zachęcenie chorego do wykonywania ćwiczeń oddechowych
8. Zapewnienie środków higienicznych
9. Udział w leczeniu farmakologicznym
Układ oddechowy
Układ oddechowy człowieka - jednostka anatomiczno-czynnościowa służąca wymianie gazowej - dostarczaniu do organizmu tlenu i wydalaniu zbędnych produktów przemiany materii, którym jest m.in. dwutlenek węgla. Składają się na niego drogi oddechowe i płuca. Niewielki udział w wymianie gazowej ma również skóra.
DROGI ODDECHOWE
GÓRNE DROGI DOLNE DROGI
ODDECHOWE ODDECHOWE
GÓRNE DROGI ODDECHOWE
DOLNE DROGI ODDECHOWE
Nos i jama nosowa
Nos zbudowany jest z części kostnej, chrzęstnej i skórnej. W nozdrzach skóra wnika do jamy nosowej, która u dorosłego człowieka jest porośnięta włoskami. W jamie nosowej wdychane powietrze zostaje oczyszczone z pyłu, który osiada na błonie śluzowej wyścielającej ściany jamy nosowej, a także ogrzane i nawilżone. Jama nosowa łączy się przez nozdrza tylne z gardłem.
Gardło
jest miejscem skrzyżowania drogi oddechowej z przewodem pokarmowym, stanowi wspólny odcinek dla obydwu układów - pokarmowego i oddechowego. Podczas oddychania powietrze po przejściu przez jamę nosową przechodzi przez gardło, gdzie w jego dolnym odcinku wpada do krtani. Można w niej wyróżnić trzy części: górną - nosową, środkową - ustną oraz dolną - krtaniową. Ponadto do gardzieli uchodzą trąbki słuchowe.
Krtań
Krtań jest narządem składającym się z 9 połączonych chrząstek. Współpracuje z przełykiem i tchawicą, jest miejscem przejścia powietrza ze środowiska zewnętrznego do płuc podczas wdychania i w odwrotnym kierunku podczas wydychania. W jej wnętrzu znajdują się struny głosowe - jest narządem mowy.
Tchawica
Tchawica ma długość ok. 12 cm, a wyglądem swym przypomina sprężystą, spłaszczoną rurę. Zbudowana jest z chrząstek tchawicznych. Tylna ściana tchawicy nie ma rusztowania chrząstkowego i nosi nazwę ściany błoniastej. Tchawica położona jest w środkowej części klatki piersiowej (przed przełykiem) i rozwidla się na dwa oskrzela główne.
Jej wnętrze stanowi błona śluzowa zawierająca tzw. nabłonek migawkowy. Rzęski spełniają funkcję oczyszczającą, a mianowicie usuwają z tchawicy różnego rodzaju zanieczyszczenia (wspomaga to czasami odruch kaszlu).
Oskrzela
Występują w ilości dwóch i stanowią rozgałęzienie tchawicy. Pomimo, że są narządem parzystym nie są jednakowej ani długości, ani grubości. Oskrzele prawe jest krótsze i cieńsze, a lewe - dłuższe i grubsze. Podobnie jak w przypadku tchawicy, nabłonek migawkowy stanowiący wnętrze oskrzeli "przepycha" różnego rodzaju zanieczyszczenia w kierunku tchawicy.
U zdrowego człowieka występują 2 płuca - prawe i lewe .Oba położone są w klatce piersiowej i mają kształt stożka z podstawą na przeponie.
Są pęcherzykowatymi narządami o płatowatej budowie (lewe ma 2 płaty - ze względu na umiejscowienie serca, prawe 3).
Otaczają je dwie warstwy z tkanki łącznej - opłucna ścienna i opłucna płucna . Pomiędzy nimi występuje jama opłucnej . Pomiędzy nimi jest płyn, który zmniejsza tarcie pomiędzy warstwami opłucnej podczas wykonywania ruchów oddechowych oraz umożliwia przyleganie płuca pokrytego opłucną płucną do opłucnej ściennej (która jest zrośnięta z wewnętrzną ścianą klatki piersiowej).
W jamie opłucnej panuje podciśnienie. Do każdego z płuc dochodzi odpowiednie rozgałęzienie oskrzeli głównych. Oskrzela główne wchodzą do płuca wraz z tętnicą płucną i żyłą płucną -w miejscu które nosi nazwę wnęka płuca
Prawidłowa mechanika pracy płuc, która polega na naprzemiennym rozprężaniu i zapadaniu się, zależy w znacznym stopniu od prawidłowego funkcjonowania jam opłucnych.
Pęcherzyki płucne, zwykle o kształcie kulistym (czasem wskutek ucisku z zewnątrz półkulistym lub wielościennym), oplecione są gęstą siecią naczyń krwionośnych, włosowatych. Zbudowane są z komórek nabłonkowych, które nazywane są pneumocytami. Tzw. bariera włośniczkowo-pęcherzykowa to przylegające do siebie ściany pęcherzyka i naczynia włosowatego. Poprzez tę barierę tlen dyfunduje do opływającej pęcherzyk krwi, a do światła pęcherzyka dostaje się dwutlenek węgla. Łączna liczba pęcherzyków płucnych wynosi ok. 300 milionów, a powierzchnia oddechowa to ok. 90 m². Średnica pęcherzyka płucnego wynosi 150-250 µm.
Mechanika oddychania
Oddechy, czyli rytmiczne ruchy klatki piersiowej, złożone z fazy wdechowej i wydechowej, powodują przewietrzanie płuc. Dzieje się tak około 16x/min. w trakcie spoczynku.
Mechanizm wentylacji płuc
Wdech;
Wydech
Wymiana gazowa w tkankach
Tlen pobrany w pęcherzykach płucnych transportowany przez krew, dociera do tkanek. Tam odbywa się wymianagazowa wewnętrzna, tzn. tlen przenika do komórek, a z komórek pobierany jest dwutlenek węgla, który z krwią wędrować będzie do płuc. Wędrówka gazów w tkankach odbywa się również na zasadzie dyfuzji.
Skład powietrza
Choroby układu oddechowego
Podział fizjologiczny:
choroby układu oddechowego - wszystkie schorzenia obejmujące drogi oddechowe lub z nimi związane.
Podział anatomiczny wyróżnia choroby * górnego
* dolnego odcinka układu
oddechowego
* śródmiąższowe
* naczyniowe choroby płucne.
Najczęściej występujące choroby układu oddechowego:
raki jamy ustnej (rak języka, ślinianki)
rak krtani
rak płuca
choroby zawodowe
Wyszukiwarka