Budowa i rozwój aparatu ruchu
Rozwój układu kostno-stawowego
Istnieją dwa zasadnicze rodzaje kości: kość zbita i gąbczasta.
Kość zbita jest kością twardą, tworzącą warstwę zewnętrzną kości czyli korę. W normalnych warunkach zbudowane z niej są trzony kości długich (udowa, piszczelowa, ramienna itd.) oraz powierzchnia niektórych innych kości np. czaszki. Struktura takiej kości stanowi o jej odporności mechanicznej przy stosunkowo niewielkim udziale w procesach przemiany materii.
Kość gąbczasta (beleczkowa) ma znacznie mniejszy ciężar właściwy i regularnie ułożony system delikatnych, elastycznych połączeń przypominających sieć, nazwanych beleczkami. Sposób ich ułożenia pozwala na równomierny rozkład sił działających na kości i odciążenie części szkieletu. Kość gąbczasta jest bardzo aktywna metabolicznie co wiąże się m.in. z wbudowywaniem lub uwalnianiem dużych ilości wapnia. Proces osteoporozy dotyczy głównie tego typu kości.
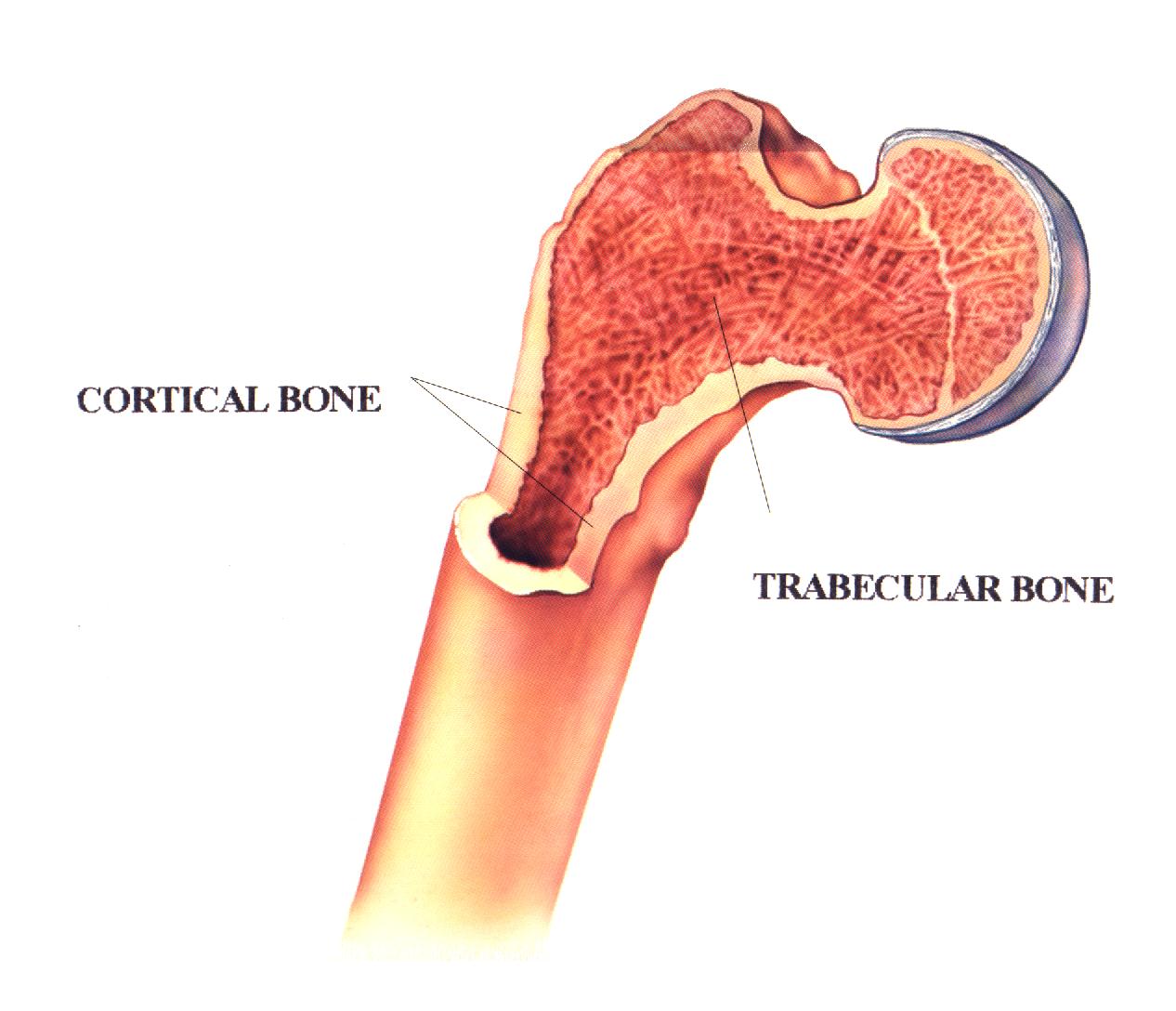
Kość zbita
Kość gąbczasta
W każdej kości niezależnie od jej rodzaju można wyróżnić trzy podstawowe elementy: szkielet nieorganiczny, włókna kolagenowe oraz komórki kostne.
Szkielet nieorganiczny stanowi średnio 70% całej kości a podstawowym budulcem są tu związki wapnia i fosforu. Występują one w postaci uwodnionych kryształów nazywanych hydroksy-apatytami. Niedobór wapnia w znacznym stopniu upośledza tworzenie się tych związków, zaburzając strukturę beleczek kostnych co prowadzi do osteoporozy.
Włókna kolagenowe stanowią prawie 30% kości a tworzy je specjalne białko o wydłużonej cząsteczce przypominające warkocz czyli kolagen. Nadaje on kości elastyczność i w większości przypadków osteoporozy nie jest uszkodzony.
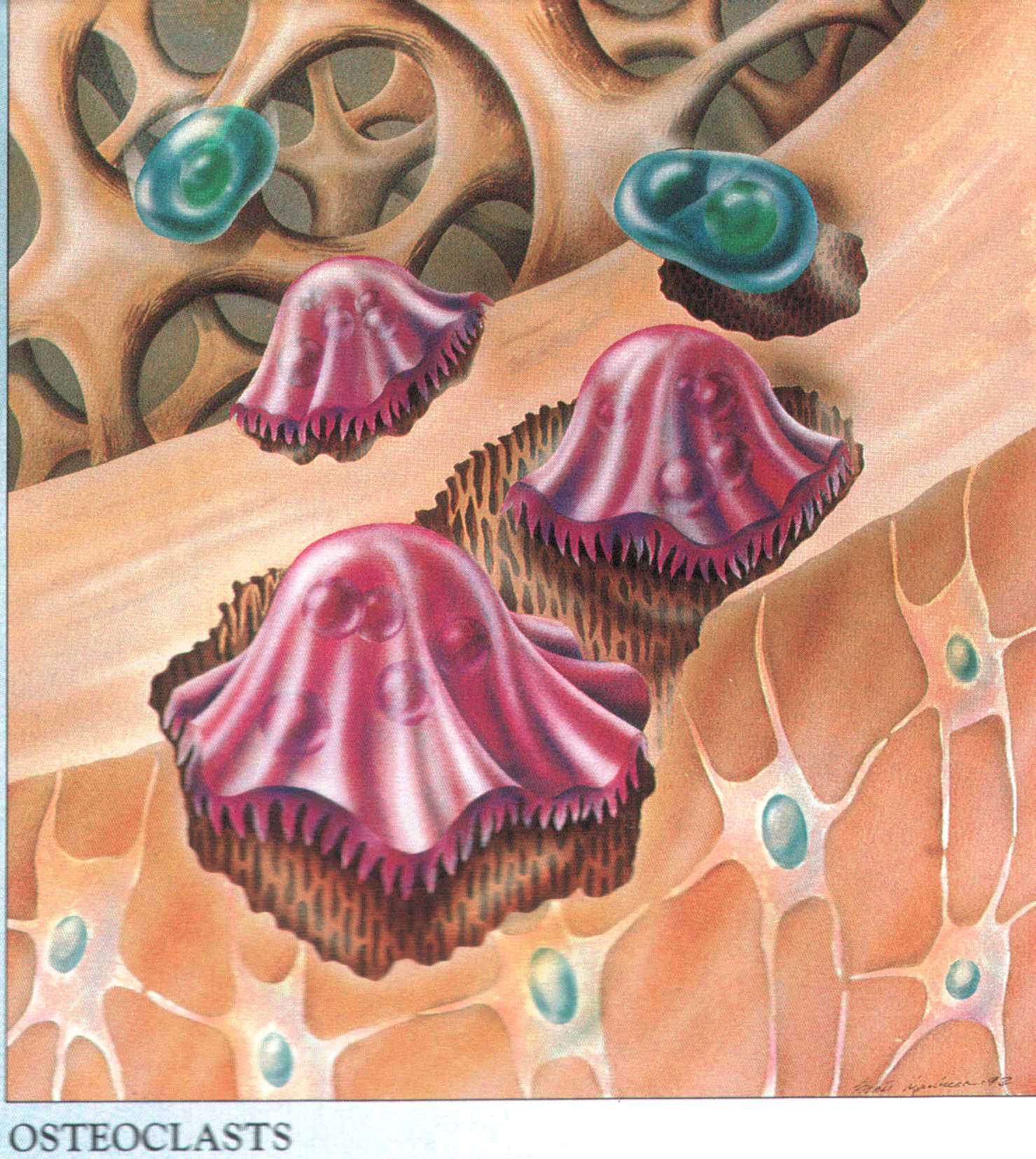
Komórki kostne podobnie jak kolagen pochodzą z tkanki łącznej a stanowią 1 -2% całej kości. Wyróżniamy ich dwa typy: osteoklasty i osteoblasty.
Osteoklast to inaczej komórka
kościogubna. Jej najważniejszą
funkcją jest trawienie składników
kości i tworzenie w niej jamek
wypełnianych stopniowo
nową tkanką. Resorpcja kości
gąbczastej powoduje tworzenie się
jamy szpikowej. Ten etap rozwoju
kości osiągany jest już około
3 miesiąca życia płodowego
i stan ten utrzymuje się do urodzenia.
Rozwój kości odbywa się dzięki osteoblastom.
Osteoblast to komórka kościotwórcza, która dzięki dużej własnej aktywności produkuje kolagen i osteoid czyli macierz kostną. Steruje czynnością osteoklasta i odpowiada na pobudzenie z zewnątrz przez szereg hormonów. Po okresie dużej aktywności przechodzi zwykle w stadium "spoczynkowe" i wówczas określany jest mianem dojrzałej komórki kostnej czyli osteocytu.
Osteoblasty łącząc się wypustkami układają się w sieci i wydzielają białkową substancję podstawową (osteoid) zawierającą włókna klejodajne. Przez późniejsze wydzielanie soli wapniowych (mineralizację) włóknista istota podstawowa przekształca się w istotę zbitą.

Tkanka kostna ma tą ciekawą właściwość, że proces jej przebudowy tzn. tworzenie nowej kości i usuwanie starej są w dynamicznej równowadze.
W normalnych warunkach zjawisku ubytku masy kostnej (tworzenie jamki w kości trwa średnio 17 dni) towarzyszy jej wypełnianie, trwające jednak znacznie dłużej (około 170 dni).
Miejsce w środkowej części chrzęstnego tworu, w którym następuje przerost, wapnienie i niszczenie chrząstki oraz formowanie się na jej miejscu kości nazywane jest pierwotnym centrum kostnienia.
Wtórne centra kostnienia występują na obydwu końcach kości długich - w nasadach. W większości kości pojawiają się one przed urodzeniem, jednak powstawanie nowych centrów kostnienia trwa aż do okresu przekwitania.
Pomiędzy nasadą a trzonem kości, które wykazują już zaawansowany proces kostnienia przez długi czas utrzymuje się chrzęstna płytka wzrostowa, w której następuje wzrastanie kości na długość. Dopiero zarośnięcie chrząstki nasadowej i spojenie nasady z trzonem stanowi zakończenie progresywnego rozwoju tkanki kostnej oraz uformowanie zasadniczego kształtu i wymiarów danej kości (zazwyczaj między 16 a 21 rokiem życia). Ukształtowanie się poszczególnych kości nie stanowi jednak zakończenia przebudowy tkanki kostnej, która trwa przez całe życie.
Do około 28 roku życia u kobiet i 30-32 roku u mężczyzn zwiększa się grubość warstwy korowej kości długich. Od tego momentu, w wyniku procesu zwanego rzeszotnieniem kości (osteoporozą fizjologiczną) zaznacza się stopniowy zanik istoty korowej, zmniejsza się masa i gęstość kości, beleczki kostne o mniejszym obciążeniu czynnościowym zanikają.
Do 90 roku życia istota korowa kości ulega scieńczeniu o około 10% u mężczyzn i 15-20% u kobiet.
SZCZYTOWA MASA KOSTNA
uzyskiwana jest w wieku 30-35 lat;
utrzymuje się na stałym poziomie do około 45 roku życia;
obniża się po 45 roku życia.
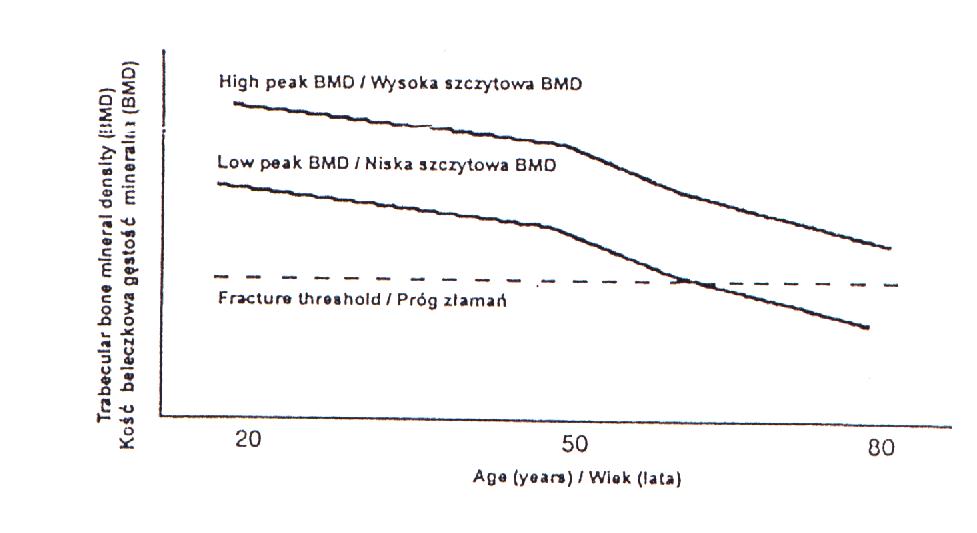
Zmiany w wartościach gęstości mineralnej kości w ciągu życia
STAWY I WIĘZADŁA
Znaczny stopień rozwoju stawów, duży zakres ruchów w stawach stanowi jeden z elementów wysokiej sprawności fizycznej dzieci w wieku 7-10 lat (zwłaszcza zwinności i gibkości). Pełna sprawność aparatu więzadłowo-stawowego kształtuje się między 14 a 16 rokiem życia.
Zakresy ruchomości stawów zależą od płci, wieku, rodzaju wykonywanego wysiłku fizycznego.
Począwszy od około 40 roku życia mają miejsce stopniowe zmiany inwolucyjne aparatu więzadłowo-stawowego, często wynikające z przebytych chorób, jednostronności wykonywanych ruchów, z przeciążeń statycznych lub z niedostatku ruchu.
ROZWÓJ UKŁADU MIĘŚNIOWEGO
Między 32 tygodniem rozwoju płodowego a 4 miesiącem po urodzeniu następuje podwojenie liczby włókien mięśniowych. Według niektórych źródeł mnożenie się włókien ustaje przed 4 miesiącem po urodzeniu, według innych ich mnożenie się w ograniczonej liczbie jest możliwe nawet do połowy piątej dekady życia.
W ciągu pierwszego roku życia następuje bardzo intensywny rozwój masy mięśni i pogrubienie włókien.
W 2-3 roku życia następuje przede wszystkim ich różnicowanie.
Około 7 roku życia znaczny stopień zróżnicowania osiągają mięśnie ręki, zaś pozostałe do 12 roku życia.
Po 12 roku życia włókna mięśniowe nadal rozrastają się intensywnie i grubieją. W wyniku narastania masy miofibryli następuje zmniejszanie się liczby jąder na jednostkę powierzchni. Jądra z okrągłych przekształcają się w pałeczkowate, zmniejsza się ilość sarkoplazmy wewnątrzkomórkowej względem masy włókienek kurczliwych.
Zmiany z wiekiem grubości włókien mięśniowych oraz liczby jąder na jednostkę ich powierzchni (wg Wolańskiego)
W okresie skoku pokwitaniowego występuje pewna dysproporcja między zwiększającą się masą i siłą mięśni, a ich dojrzałością. Względna stabilizacja osiągana jest dopiero około 18-20 roku życia.
Z wiekiem zmienia się skład chemiczny mięśni, a także ich kształt, przebieg i miejsca przyczepu. Zmianie ulega proporcja między wielkością ścięgna a części kurczliwej mięśnia. W okresie starzenia się następują zmiany inwolucyjne mięśni.
Rozwój siły człowieka jest stopniowy, jak podje Wolański (1983a) w wieku od 4 do 7 lat wynosi około 75% względem siły wyjściowej w 4 roku życia. W wieku od 7 do 15 lat przyrost wynosi 20% wielkości wyjściowej.
Dziewczęta wykazują słabszy rozrost mięśni i mniejszą siłę mięśniową niż chłopcy. Różnica ta pogłębia się stopniowo, a wybitnie zaznacza się w okresie pokwitania i większą siłę w zasadzie dla wszystkich grup mięśniowych reprezentują mężczyźni. Po 25 roku życia dla mięśni barków i lędźwi, a po 40 roku życia dla mięśni ręki następuje stopniowy regres siły.
APARAT WEGETATYWNY
Rozwój układu oddechowego
Tkanka płucna jest w pełni zróżnicowana około 6 miesiąca życia płodowego, jednak wymiana gazowa płodu odbywa się poprzez krążenie łożyskowe. Po odcięciu pępowiny wzrasta stężenie CO2 we krwi, co powoduje podrażnienie ośrodków oddechowych w rdzeniu przedłużonym. Wraz z pierwszym krzykiem płuca wypełnia powietrze i rozpoczyna się ich normalne funkcjonowanie. Odruch oddechowy u płodu w łonie matki nie występuje, gdyż zawartość CO2 we krwi jest mała.
Noworodka charakteryzuje słaby stan rozwoju górnych dróg oddechowych i zatok obocznych nosa.
Zatoki Highmora wykształcają się w pełni około 5-6 roku życia. Zatoka czołowa rozwija się od około 3-5 roku życia do okresu dojrzewania.
Nozdrza i kanał nosowy kształtują się około 4 roku życia.
Rozwój krtani ma miejsce od 1 roku życia, a przyspieszeniu ulega (zwłaszcza u chłopców) w okresie pokwitania.
Tchawica wzrasta szybko w drugiej połowie pierwszego roku, zaś drugie przyspieszenie rozwoju przypada na okres pokwitania. Światło tchawicy zwiększa się od urodzenia do wieku dorosłego około dziesięciokrotnie.
Światło oskrzeli w tym czasie wzrasta około ośmiokrotnie.
Szybki rozwój płuc przypada na okresy szybkiego rozwoju całego organizmu, a więc na pierwsze 3 lata po urodzeniu i na okres pokwitania. Jest to spowodowane rosnącymi potrzebami tlenowymi organizmu w miarę zwiększania się masy tkanek aktywnych i intensywności pracy.
Noworodek ma około 24 mln pęcherzyków, natomiast dorosły człowiek około 12 razy więcej. Wzrasta powierzchnia pęcherzyków płucnych i począwszy od okresu dojrzewania jest większa niż powierzchnia naczyń włosowatych.
Pojemność życiowa płuc wzrasta szybko do około 14 lat, a największa jest około 20 roku życia. Po 20-30 roku życia zmniejsza się ogólna pojemność płuc, ale znacznie silniej spada pojemność życiowa w związku ze wzrostem ilości powietrza zalegającego.
Klatka piersiowa u noworodka jest cylindryczna, żebra ustawione prawie prostopadle do kręgosłupa. Słabość mięśni oddechowych utrudnia unoszenie żeber do góry, wobec czego w tym okresie rozwoju typowy jest brzuszny (przeponowy) typ oddychania. Dopiero obniżanie się mostka, spłaszczenie klatki piersiowej i ukośne obniżenie żeber ku dołowi zmieniają stopniowo kształt klatki piersiowej z cylindrycznego na zbliżony do ściętego stożka oraz typ oddychania z brzusznego na piersiowy.
Zmiany pojemności życiowej płuc wraz z wiekiem u chłopców i dziewcząt z miast i wsi
Z wiekiem znacznie zmieniają się funkcje układu oddechowego. Zmniejsza się liczba oddechów na minutę, wzrasta głębokość oddechów i objętość oddechowa, a w wyniku tego wzrasta minutowa wentylacja płuc.
W miarę starzenia się ustroju następuje zmniejszanie się elastyczności i podatności tkanki płucnej, wentylacja różnych części płuc staje się nierównomierna, przypuszczalnie następuje zmniejszenie przepływu krwi przez płuca, związane ze zmniejszeniem elastyczności naczyń krwionośnych płuc.
Budowa i rozwój układu krążenia
Serce formuje się i podejmuje swoje funkcje między 4 a 8 tygodniem życia płodowego, a przejście na krążenie łożyskowe następuje na przełomie 2 i 3 miesiąca.
Z wiekiem zmienia się stosunek ciężaru serca do ciężaru ciała.
Do 16 roku życia lewa komora powiększa się około trzynastokrotnie, prawa ośmiokrotnie. Ściany komory prawej są również cieńsze.
Z wiekiem maleje częstość tętna, u noworodka wynosi ok. 130 na minutę, niemal dwukrotnie więcej niż u osób dorosłych, rośnie natomiast pojemność wyrzutowa i pojemność minutowa serca. Pojemność wyrzutowa związana z wielkością serca wzrasta w rozwoju postnatalnym ok. dwudziestokrotnie, ponieważ jednak częstość skurczów maleje - pojemność minutowa serca zwiększa się jedynie dziesięciokrotnie.
W okresie starości zmniejsza się zdolność skurczowa serca. Objętość wyrzutowa, która u osób w wieku 60 - 80 lat zmniejsza się o ok. 23% i pojemność minutowa o ok.24% względem wielkości właściwych osobom młodym.
Światło naczyń włosowatych u dzieci jest również stosunkowo szersze, dzięki czemu przepływa przez nie dwukrotnie więcej krwi niż u dorosłych. Ściany naczyń krwionośnych dziecka są bardziej elastyczne, co ułatwia krążenie krwi. W okresie starości następuje ograniczenie liczby czynnych naczyń włosowatych. W ściankach naczyń zaczynają odkładać się składniki mineralne, co zmniejsza ich elastyczność, powoduje to utrudnienie i zwolnienie przepływu krwi.
Po 40 - 50 roku życia następuje zahamowanie wzrastania ciśnienia rozkurczowego, a po 70 - 80 roku życia ciśnienie skurczowe stabilizuje się u mężczyzn, podczas gdy zazwyczaj obniża się u kobiet.
Zmiany ciśnienia tętniczego krwi z wiekiem
Układ pokarmowy
Zawiązki zębów mlecznych pojawiają się między 5 a 12 tygodniem rozwoju płodowego, zaś od 4 miesiąca fazy płodowej do 2 miesiąca po urodzeniu pojawiają się zawiązki zębów stałych. Najpóźniej pojawiają się zawiązki trzecich trzonowców. Proces wyrzynania się zębów mlecznych zaczyna się około 6 miesiąca życia i trwa do ok. 30 miesiąca. W okresie 2-4 lat korzenie zębów mlecznych osiągają pełne długości i od tego wieku rozpoczyna się zanik (resorbcja) korzeni. Wymiana zębów mlecznych na stałe zaczyna się około 5-6 roku życia i trwa do 11-12, kiedy wypadają ostatnie zęby mleczne.
Pełny rozwój gruczołów ślinowych ma miejsce około 2 roku życia.
Pojemność żołądka u noworodka wynosi około 7 ml i szybko wzrasta z wiekiem.
Perystaltyka żołądka osiąga pełną sprawność już w drugim półroczu po urodzeniu.
Wątroba noworodków i niemowląt jest stosunkowo duża i stanowi około 4,5% ciężaru ciała, podczas gdy u dorosłych około 2,5%. Wydzielanie żółci następuje tuż po urodzeniu. Do około 10 roku życia obniża się stężenie kwasów żółciowych w wydzielinie wątroby, po czym ponownie ma miejsce zwiększanie ich koncentracji. Pod względem czynnościowym wątroba ulega niewielkim zmianom w okresie starości.
Układ WYDALNICZY
Ciężar nerki wzrasta w ciągu pierwszych 20 lat życia i u noworodków stanowi 0,75% ciężaru ciała, a u dorosłych 0,45%.
W trakcie rozwoju:
zmianom ulega ilość i skład chemiczny moczu;
zwiększa się objętość pęcherza i grubość jego ścian.
Układ rozrodczy
W ciągu pierwszych lat po urodzeniu ma miejsce pewne zahamowanie rozwoju struktur układu płciowego i dopiero około 7-9 roku życia, pod wpływem hormonów gonadotropowych wydzielonych przez przysadkę mózgową, obserwuje się uaktywnienie rozwoju gonad.
DZIEWCZĘTA
Pierwsza menstruacja (menarche) pojawia się zazwyczaj między 11 a 14 rokiem życia, jednak po jej wystąpieniu rozwój narządów płciowych trwa nadal.
Pełny rozwój macicy zostaje osiągnięty przed 20 rokiem życia i jeśli kobieta przebywa kolejne ciąże następują dalsze zmiany. Pełna sprawność aparatu rozrodczego kobiet trwa do okresu klimakterium, kiedy to następuje inwolucja jajników, zanik pęcherzyków jajnikowych, zmiany wielkości macicy i jej regres funkcjonalny.
CHŁOPCY
Pierwsze objawy pokwitania obserwuje się nieco później niż u dziewcząt. Rozwój jąder polega głównie na zwiększaniu się ich wymiarów, mianach mikrostruktury kanalików nasiennych, gdzie rozpoczyna się produkcja plemników. Następuje również rozwój prostaty i gruczołów dodatkowych. Aparat rozrodczy u mężczyzn utrzymuje swą sprawność znacznie dłużej niż u kobiet.
Aparat koordynacyjno-regulacyjny
układ nerwowy
Układ nerwowy rozwija się w 3 tygodniu rozwoju zarodkowego. Mnożenie się komórek nerwowych ma miejsce głównie w trakcie rozwoju śródmacicznego (większość neuronów formuje się między 10 a 18 tygodniem rozwoju płodowego), jednak przypuszczalnie ich umiarkowany rozplem może następować do 18 miesiąca po urodzeniu.
Układ nerwowy noworodka stanowi jedną z najsilniej rozwiniętych tkanek - waży ok. 350g, co stanowi około 25 -26% wielkości właściwej osobnikom dorosłym. W wieku 6 miesięcy - stanowi 50%, a w 2 roku życia 75%, w 5 roku 90% i w 10 roku życia 95% wielkości mózgu dorosłego człowieka.
Mózgowie noworodka, mimo dużych rozmiarów jest jeszcze bardzo niedojrzałe funkcjonalnie, stosunkowo najsłabiej rozwinięty jest móżdżek, jednak już w wieku 2 lat ośrodki zmysłów są w zasadzie ukształtowane i realizowane są pierwotne funkcje motoryczne.
Podstawowe różnicowanie komórek nerwowych następuje w ciągu pierwszych 3 lat życia. Zakończenie procesu różnicowania i dojrzewania komórek nerwowych ma miejsce ok. 8 - 14 roku życia, kiedy zostaje osiągnięty stan podobny do występującego u człowieka dorosłego.
W okresie starości następuje zmniejszanie ilości krwi przepływającej przez mózg, zmniejszanie zużycia tlenu w mózgu i napięcia neuronów korowych. Zmniejsza się także masa mózgu, liczba włókien nerwowych oraz szybkość przewodzenia bodźców.
układ Endokrynalny
Przysadka mózgowa (ACTH - hormon adrenokortykotropowy, TSH - hormon tyreotropowy, hormony gonadotropowe: FSH - folikulostymulina i LH - hormon luteinizujący, LTH - prolaktyna, GH - hormon wzrostu)
Działalność sekrecyjna przysadki rozpoczyna się już w okresie płodowym. Wykazuje dwa okresy szybkiego wzrostu: do lat 4 i okres pokwitania.
Szyszynka (adrenoglomerulotropina i melatonina)
Wydzielanie melatoniny w 5-7 r.ż. powoduje opóźnienie rozwoju płciowego.
Po 7 r.ż. jej działalność słabnie.
Z wiekiem wzrasta wydzielanie adrenoglomerulotropiny (która stymuluje działanie aldosteronu).
Tarczyca (tyroksyna, trójjodotyronina) - dzięki oddziaływaniu na metabolizm komórkowy pełni ważną funkcję w regulowaniu wzrostu i rozwoju komórek i tkanek (kości, zęby). Jej najszybszy rozwój ma miejsce w okresie przedpokwitaniowym i pokwitania. W okresie starości następuje atrofia nabłonka wydzielniczego tarczycy.
Przytarczyce (PTH - parathormon)
Max rozwój przypada na wiek 4-6 lat, a ich regresja pojawia się ok. 6 -10 lat.
Grasica (tymozyna i tymeopoetyna)
U noworodków ciężar grasicy jest mały, wzrasta do okresu pokwitania, a następnie ma miejsce szybka inwolucja grasicy.
Trzustka (insulina, glukagon)
Najsilniejszy rozwój w wieku 3 lat. Wraz z wiekiem zmniejsza się ilość wysepek na jednostkę masy całego gruczołu.
Nadnercza - część rdzenna: adrenalina i noradrenalina,
kora nadnerczy: mineralokortykoidy, glikokortykoidy, sterydy płciowe.
Warstwa kłębkowa i pasmowata kory nadnerczy formują się do 4 m-ca po urodzeniu, a warstwa siatkowa (sterydy płciowe) w okresie pokwitania.
Kora nadnerczy osiąga maksimum rozwoju ok. 20 r.ż. u mężczyzn
i 30 r.ż. u kobiet.
W okresie starości zanikają warstwy: siatkowata i kłębkowa (czyli obniża się sekrecja mineralokortykoidów i starydów płciowych - adrenokortykosteronu), a powiększa się warstwa pasmowata (dlatego najwolniej obniża się sekrecja glikokortykoidów).
Gruczoły płciowe (estrogeny, androgeny, progestyny)
Wzrost poziomu sterydów płciowych obserwuje się już od 11 tygodnia okresu płodowego.
Drugi okres wzrostu - w ciągu pierwszych 6 m-cy po urodzeniu, lecz wkrótce ich działanie zostaje wygaszone.
Zwiększone wydzielanie zaczyna się około 10 r.ż.
KOBIETY
Po wystąpieniu menarche stężenie sterydów płciowych i gonadotropin zmienia się cyklicznie.
Po klimakterium następuje obniżenie syntezy estrogenów, co powoduje zaburzenia równowagi między estrogenami i androgenami.
MĘŻCZYŹNI
W starszym wieku zmienia się proporcja między androgenami i estrogenami.
Na skutek dominacji estrogenów następuje przerost prostaty.
W okresie przedszkolnym w prawidłowym rozwoju niezbędne są: somatotropina, somatomedyna i insulina. Hormony te są podstawowymi czynnikami powodującymi wzrastanie tkanek.
W okresie dojrzewania dominuje oddziaływanie hormonów płciowych. Mechanizmy dojrzewania uruchamiane są w zależności od systemu hormonalnego.
W okresie dojrzewania i później istotną rolę odgrywa również prawidłowy transport hormonów. Jego sprawność warunkowana jest m.in. obecnością receptorów białkowych wytwarzanych w wątrobie.
Testosteron spełnia istotną rolę w różnicowaniu w kierunku męskim nie tylko pierwotnej gonady, lecz także i mózgu. Wrażliwość receptorów hormonalnych OUN warunkuje różny charakter przebiegu rozwoju. Wpływem testosteronu warunkowane jest zachowanie się płciowe.
Współdziałanie testosteronu i somatotropiny powoduje wykształcenie fenotypu męskiego. Na procesy wzrastania steroidy płciowe wpływają dopiero w okresie pokwitania.
Estrogeny decydują o rozwoju płciowym dziewcząt. Nie ma jednak ścisłej zależności między rozwojem morfologicznym, dojrzewaniem płciowym dziewcząt a stężeniem estrogenów.
Tyroksyna zapewnia prawidłowość rozwoju OUN, wpływa na procesy mielinizacji. Stanowi zatem niezbędny czynnik prawidłowego rozwoju umysłowego. Ma również swój istotny udział w procesach kostnienia. W każdym etapie ontogenezy oddziaływanie tyroksyny warunkuje prawidłowy metabolizm organizmu i decyduje o prawidłowej czynności wielu narządów.
Wyszukiwarka