
S
ystem modularny, zwany również we-
wnątrzszkieletowym, powstał w Niem-
czech w 1969 r. przy udziale konstrukto-
rów polskiego pochodzenia – Richarda
Glabiszewskiego i Ottona Fruzińskiego,
którzy pracowali wówczas w firmie Otto
Bock w Duderstadt. System ten bazuje na
modułach łączonych poprzez nastawny
rdzeń piramidowy i gniazdo z czterema
śrubami nastawnymi, dzięki którym
możliwa jest regulacja w trzech płaszczy-
znach. Dzięki niezawodności i prostocie
w dostosowaniu do potrzeb użytkownika
w kolejnych latach system modularny zdo-
minował rynek i praktycznie wyparł inne
rozwiązania konstrukcyjne. Od lat 80. jest
on standardem przyjętym w prawie całej
Europie, obu Amerykach i Azji.
Do dnia dzisiejszego na świecie powstało
kilkaset konstrukcji kolanowych, różnych
łączników i adapterów oraz stóp. Spowo-
dowało to spore zamieszanie na rynku
zwłaszcza w świetle zmian legislacyjnych
w UE. Właściwy dobór półfabrykatów
w protezie kończyny dolnej zależał do-
tychczas od wiedzy, doświadczenia
i preferencji wykonawcy. Nie zawsze
odpowiadał on zaleceniom producenta
i oczekiwaniom klienta. Przyczyną takiej
sytuacji były bardzo zróżnicowane kryteria
i zalecenia producentów co do zakresu
stosowania ich wyrobów w produktach
finalnych. Elementy różnych producentów
nawet bardzo podobne wizualnie nie były
badane według tych samych kryteriów
i nie gwarantowały właściwego działania
z substytutem konkurenta. W interesie
producentów nie leżało bowiem badanie
kompatybilności własnych wyrobów
z kombinacjami konkurencji. Miało to
przede wszystkim podłoże finansowe,
ponieważ specjalistyczne badania były
bardzo często wykonywane przez nieza-
leżne instytucje.
P
ierwsze zmiany dotyczące ujednoli-
cenia kryteriów jakościowych wpro-
wadzono w Niemczech dzięki pomocy
Uniwersytetu Technicznego z Berlina
1
.
Uczelnia była prekursorem określającym
kryteria badawcze i normatywne w stosun-
ku do półfabrykatów modularnych protez
kończyn dolnych. Na przełomie lat 80. i 90.
w instytucie kierowanym przez prof. dr.
inż. Urlicha Boenicke’a
2
pracownicy firmy
Otto Bock Orthopädische Industrie GmbH
z Duderstadt (Niemcy) i Otto Bock z USA
przebadali wszystkie elementy modu-
łowe protez kończyny dolnej z systemu
Otto Bock, na bazie których opracowano
macierz klasyfikacyjną określającą właści-
wości produktów pod kątem sprawności
konstrukcji i ich możliwego obciążenia
w protezie. Odpowiednie przedziały
wagowe (np. do 75, 100 i 125 kg masy
ciała pacjenta) były przyporządkowane
do konstrukcji elementów strukturalnych
(nośnych – łączników, adapterów, rur
itp.) i funkcjonalnych (ruchowych – stóp,
przegubów skokowych, kolanowych
i biodrowych). Nie było to jednak właści-
we, ponieważ nie wskazywało w żaden
sposób aktywności pacjenta. Produkty,
do których dopasowywano pacjenta
w sposób bardzo dowolny, klasyfikowano
pod kątem wytrzymałościowym. Dalszy
rozwój badań doprowadził do określenia
kryteriów jakościowych dla protetyki
i ortotyki oraz wprowadzenia przepisów
i norm określających wymagania odno-
szące się do elementów protez kończyn
dolnych
3
. Normy te były ściśle powiązane
z wprowadzoną dyrektywą 93/42 EEC
dotyczącą certyfikatu europejskiego – CE
oraz Ustawy o wyrobach medycznych
z 27 lipca 2001 r.
4
Spowodowało to ko-
lejne zaostrzenie przepisów dotyczących
produktów medycznych (np. protez, ortez,
wózków inwalidzkich adaptacyjnych,
siedzisk gorsetowych do wózków itp.),
wzmożenie kontroli z powodu certyfikacji
Protetyka kończyn dolnych
Od wielu lat borykamy się z właściwym zrozumieniem powszechnie stosowanego
zaopatrzenia protetycznego kończyny dolnej. Na przełomie lat 60. i 70. nastąpiła
rewolucja w konstrukcji protez w krajach rozwiniętych. Także w Polsce zmiany
ustrojowe po 1990 r. pozwoliły na dostęp do bieżących informacji z zakresu
protetyki i ortotyki. Standardem stały się protezy modularne, które wyparły pra-
wie w całości protezy w systemie zewnątrzszkieletowym (nazywanym również
skorupowym). Pozostałości starego systemu zaopatrzenia przeznaczone są dla
osób, które nie chcą zmian.
Dla kogo
ta proteza?
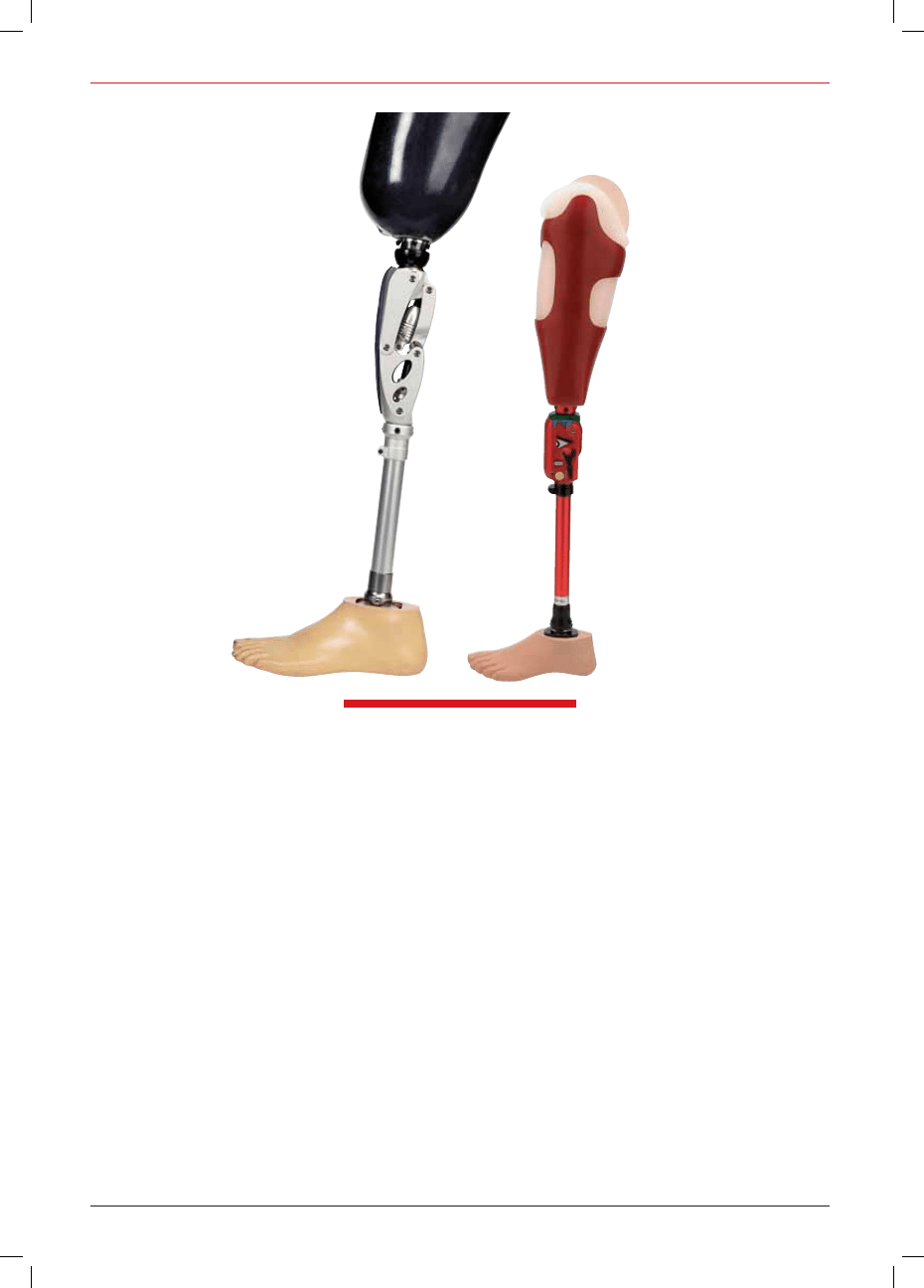
Przeguby kolanowe dla różnych limitów wagowych i stopni mobilności 3R95, 3R92, 3R60, 3R106
15
REHABILITACJA W PRAKTYCE 1/2006
KINEZYTERAPIA

i standaryzacji usług medycznych, a także
wzrost biurokratyzacji.
Część firm usługowo-produkcyjnych
wdrożyła system zarządzania jakością (np.
ISO 9001:2000, DIN EN ISO 13485), nie
rozwiązało to jednak problemu w dopaso-
waniu oraz wykonaniu zaopatrzenia orto-
pedycznego i rehabilitacyjnego, zwłaszcza
w zaopatrzeniu indywidualnym, czyli
w tzw. produktach wykonywanych na
zamówienie, zgodnie z potrzebami klienta
(np. protezy i ortezy kończyn dolnych,
górnych i tułowia).
D
obór odpowiednich elementów
w oparciu o macierz klasyfikacyjną
Otto Bock (rozwiązanie amerykańskie
z podziałem na 4 grupy aktywności: K1-K4,
system podziału aktywnych stóp węglo-
wych na 7 podgrup) był nadal niekompa-
tybilny i opierał się na bardzo subiektyw-
nych ocenach usługodawcy. Pod koniec
lat 90. w ramach zrzeszenia kas chorych
w Niemczech
5
(MDS) opracowano stopnie
mobilności oraz cele terapeutyczne zgodne
z 24. grupą środków pomocniczych listy
świadczeń refundowanych przez kasy
chorych
6
, które określały, jakie elementy
protez są odpowiednie dla danej grupy
pacjentów (np. dla młodzieży, aktywnych
zawodowo dorosłych i ludzi starszych,
chorych z powikłaniami lub chorobami
przewlekłymi). Na podstawie tych wytycz-
nych producenci zostali zobligowani do
dopasowania się do jednego systemu.
Od początku XXI wieku system ten stał
się praktycznie standardem w Europie
Zachodniej i coraz bardziej upowszechnia
się w krajach Europy Wschodniej. Jest już
respektowany przez większość płatników
z UE, jedynie w USA nie funkcjonuje jako
podstawa do refundacji za protezy kończy-
ny dolnej. Podobnie sprawa przedstawia
się w Polsce, gdzie króluje nomen omen
„wolna amerykanka”. Niestety, w NFZ
nie ma żadnego logicznego systemu re-
fundacji protez i wyrobów wykonywanych
na zamówienie (czy to pod względem
norm, przepisów, przyjętych standardów,
nomenklatury międzynarodowej – podzia-
łów anatomicznych, funkcjonalnych itp.).
Należałoby jednak sprawę potraktować
zdroworozsądkowo, choć niemożliwe
wydaje się osiągnięcie standardu socjal-
nego krajów takich jak Czechy, Węgry,
Chorwacja, Ukraina czy Litwa.
Przy dzisiejszych tzw. limitach zakłady or-
topedyczne mogą realizować zaopatrzenie
na pograniczu opłacalności protezy tylko
dla 0 stopnia mobilności. Oznacza to, iż
płatnik nie jest zainteresowany pacjentem
(brak rozwiązań dla dzieci) ani jakością
wykonanego zaopatrzenia, a jedynie po-
zorną oszczędnością. Ma to w pewnym
sensie uzasadnienie, ponieważ NFZ nie
jest odpowiedzialny za stronę socjalno-
System C-LEG, przekrój dla 2. i 3. stopnia mobilności
Przekrój stopy węglowej dla pacjentów z 3. i 4. stopnia mobilności o wadze ciała do 100 lub 125 kg
16
REHABILITACJA W PRAKTYCE 1/2006
KINEZYTERAPIA

17
REHABILITACJA W PRAKTYCE 1/2006
KINEZYTERAPIA
-zawodową osób niepełnosprawnych.
Nadzieja jednak zawsze pozostaje i dlatego
poniżej przedstawiono podstawy standary-
zacji usług medycznych.
Osoby po amputacji przypisano, biorąc
pod uwagę ich aktywność i prognozy co
do usprawniania, do 5 stopni mobilności
według MDS:
0 stopień mobilności – brak możliwości
samodzielnego poruszania się o protezie.
Pacjent jest niezdolny do chodzenia, ze
względu na stan fizyczny i psychiczny nie
jest w stanie poruszać się przy użyciu pro-
tezy lub korzystać z niej do transferu nawet
przy pomocy innych. Wskazane i celowe
może być zaopatrzenie w protezę kosme-
tyczną nie służącą mobilizacji pacjenta,
a jedynie przywróceniu zewnętrznego
wyglądu kończyny. Cel terapii to popra-
wa wyglądu pacjenta, przemieszczanie
możliwe tylko przy użyciu wózka inwa-
lidzkiego,
1. stopień mobilności – poruszanie się we-
wnątrz pomieszczeń. Pacjent jest w stanie
lub w perspektywie ma szansę na użytko-
wanie protezy w celu przemieszczania się
z minimalną prędkością po jednopoziomo-
wej (równej) powierzchni. Ilość czasu i od-
ległości, które pacjent może pokonywać,
są poważnie ograniczone jego kondycją
fizyczną. Cel terapii to przywrócenie
pacjentowi możliwości
stania i umożliwienie
ograniczonego poru-
szania się wewnątrz
pomieszczeń,
2. stopień mobilności – ograniczone
poruszanie się na zewnątrz. Pacjent jest
w stanie lub w perspektywie ma szansę
wolno poruszać się na protezie także w te-
renie i może podjąć próbę pokonywania
niskich przeszkód, takich jak krawężniki,
pojedyncze stopnie lub nierówne podło-
że. Ilość czasu i odległości, które może
pokonywać, uzależnione są od kondycji
fizycznej. Celem terapii jest przywró-
cenie pacjentowi możliwości stania
i poruszania się zarówno wewnątrz,
jak i w sposób ograniczony na wolnych
przestrzeniach,
3. stopień mobilności – nieograniczone
poruszanie się w terenie. Pacjent jest
w stanie lub w perspektywie ma szansę
na użytkowanie protezy w różnorodnym
trybie chodu przy jednoczesnym płynnym
pokonywaniu większości barier środowi-
skowych, ma także możliwość poruszania
się na otwartej przestrzeni i podjęcia
czynności zawodowych, terapeutycznych
oraz innych, które nie narażą protezy
na ponadprzeciętne mechaniczne ob-
ciążenia. Dotyczy to także pacjentów,
którzy potrzebują zwiększonego stopnia
bezpieczeństwa ze względu na gorsze
warunki (dodatkowe przeszkody, spe-
cjalne otoczenie miejsca zamieszkania)
w połączeniu ze średnim do wysokiego
poziomem mobilności. W zależności
od warunków zdrowotnych czas oraz
długość pokonywanych odległości mogą
być ograniczone jedynie z nieistotnych
powodów. Terapia ma na celu przywró-
cenie pacjentowi możliwości chodzenia
i poruszania się bez żadnych ograniczeń,
zarówno wewnątrz pomieszczeń, jak
i w terenie z ewentualnymi nieistotnymi
ograniczeniami,
4. stopień mobilności – niczym nieogra-
niczone poruszanie się nawet w szczegól-
nie trudnych warunkach. Pacjent może
poruszać się w sposób nieograniczony,
niezależnie od warunków terenu, czasu
przebywania w protezie oraz długości
pokonywanych odległości. Ponadto, ze
względu na wysokie wymagania funk-
cjonalne proteza jest w wysokim stopniu
odporna na wstrząsy, napięcia i wygięcia.
Cel terapii to przywrócenie pacjentowi
możliwości stania, chodzenia i porusza-
nia się bez żadnych ograniczeń, zarówno
wewnątrz pomieszczeń, jak i w terenie.
G
łówne pytanie, jakie nasuwa się po
zapoznaniu się z ww. definicjami,
dotyczy sposobu oceny podstawowych
pojęć, tzn. stanu fizycznego i psy-
chicznego pacjenta, na których
opierają się stopnie mobilności.
Jak ocenić ograniczenie zdolności
samodzielnego poruszania się
w dużym, średnim lub niewiel-
kim stopniu i jak je dostosować
do danego stopnia mobilności? Do
wyjaśnienia pozostają jeszcze po-
ziom i warunki życia użytkownika
protezy. Aby sprostać tym wyzwa-
niom, instytucje z Wielkiej Brytanii
7
,
Niemiec (BUFA
8
, BIV
9
, BG-Unfallkli-
nik
10
, DGOOC
11
, BVO
12
) i międzynaro-
dowe stowarzyszenia branżowe (ISPO
13
,
INTERBOR
14
) opracowały mniej lub
bardziej dokładne formularze, karty oceny
mobilności wraz z przełożeniem na proces
rehabilitacji i protezowania pacjenta jako
całościowy proces rehabilitacji. Częściowo
są one oparte na opracowaniach Stowarzy-
szenia Kas Chorych (MDS).
Do każdego poziomu amputacji opracowa-
no ankietę ułatwiającą ocenę oraz wybór
właściwych elementów do protezy. Poza
podstawowymi informacjami (dane perso-
nalne: wiek, waga, zawód wyuczony i wy-
konywany; wysokość amputacji; wymiary
i stan kikuta itd.) wymusza ona również
zbieranie informacji o całym procesie
leczniczym (przyczynie amputacji,
dacie i miejscu jej przeprowadzenia, ko-
lejnych zabiegach, np. reamputacjach,
sposobie leczenia, rehabilitacji, wyniku
– zakończeniu leczenia i rehabilitacji)
oraz ocenie medycznej stanu pacjenta
(występujących chorobach i poziomie
ich zaawansowania, np. cukrzycy, chorób
układu krążenia, chorób skórnych, implan-
tów, endoprotez itp.). Określeniu i ocenie
poddaje się obecne zaopatrzenie (jeśli nie
jest to zaopatrzenie realizowane pierwszy
raz) i ewentualnie uzasadnia się zmiany.
Aby ocenić mobilność pacjenta, należy od-
powiedzieć na poniżej podane pytania:
•
czy pacjent siedzi samodzielnie? (ocena
1 – nie, 2 – częściowo, 3 – wystarcza-
jąco dobrze, 4 –utrzymuje prawidłową
pozycję siedzącą),
•
czy stoi na zachowanej kończynie
między poręczami (4-stopniowa skala
oceny)?
•
czy stoi samodzielnie na zachowanej
kończynie (jw.)?
•
czy chodzi o kulach bez protezy (jw.)?
•
jak chodzi między poręczami lub pod-
trzymując się na balkoniku (lub innych
pomocach ułatwiających chodzenie)
(jw.)?
Treść pytań i przypisane do nich odpo-
wiedzi są dostosowane do odpowiednich
poziomów mobilności, tak aby ułatwić
osobie oceniającej właściwe określenie
stanu pacjenta.
Po lewej: przykład dopasowania właściwej stopy (1D35)
do przegubu kolanowego 3R60 zgodnie z Mobis 2 lub
3 do 75 lub 100 kg. Po prawej: proteza dziecięca uda
z lejem pełnokontaktowym, z hydraulicznym przegu-
bem kolanowym 3R65. Dzieci zaliczane są zawsze do
4. stopnia mobilności
18
REHABILITACJA W PRAKTYCE 1/2006
KINEZYTERAPIA
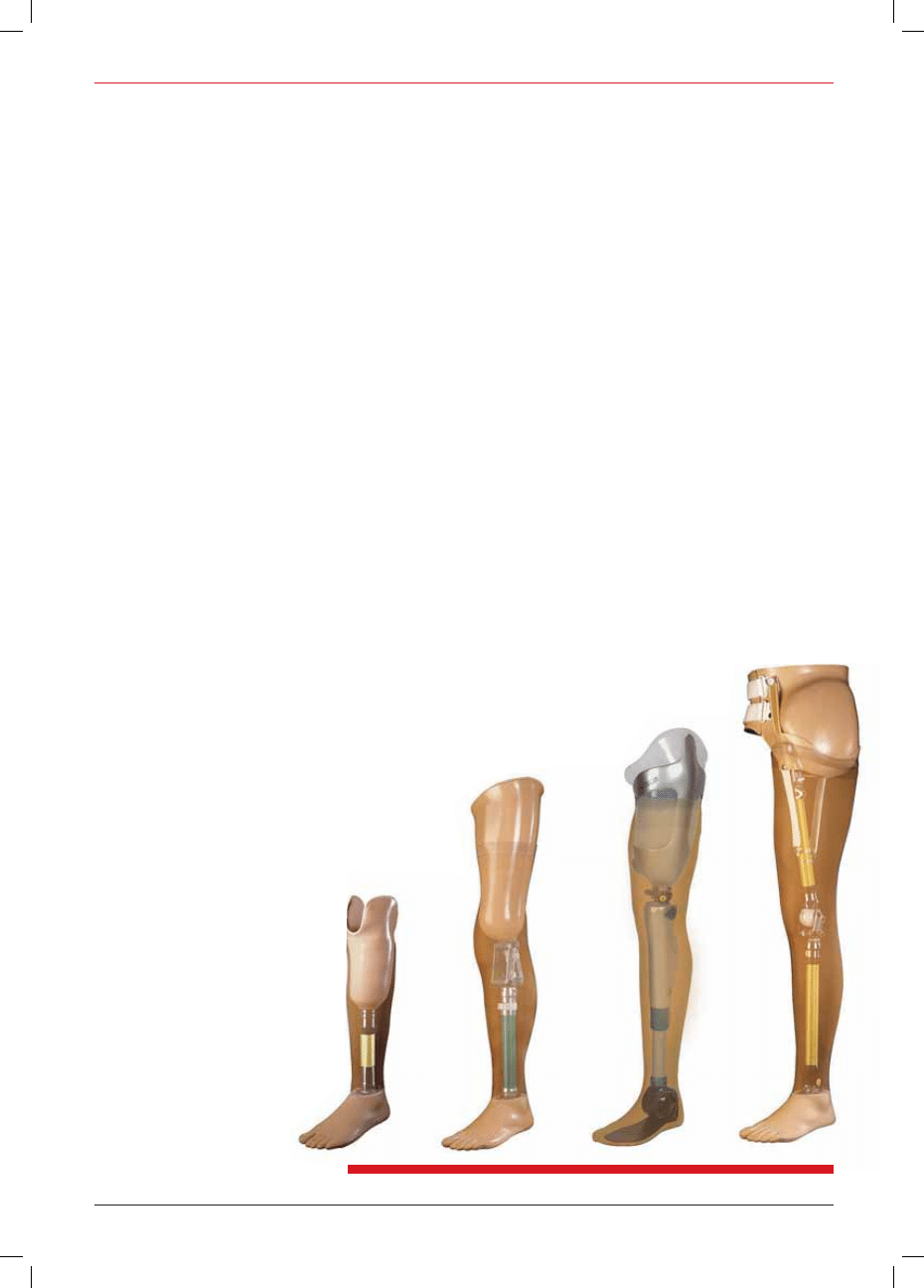
Osobom z 4. stopnia mobilności zadaje się
inne niż ww. pytania, a mianowicie:
•
czy pacjent potrafi samodzielnie stać
na zachowanej kończynie?
•
czy potrafi skakać na zachowanej koń-
czynie?
•
czy potrafi chodzić o protezie po nie-
równym terenie (schody, pochylnie,
teren leśny, górzysty)?
•
czy porusza się o protezie po nie-
bezpiecznych powierzchniach (np.
powierzchniach wilgotnych, mokrych,
śniegu, lodzie)?
•
z jaką prędkością chodzi o protezie?
•
czy jego aktywność ruchowa pozwala
mu opanować różne czynności i kontro-
lować protezę w skrajnych warunkach
(np. opieka nad małymi dziećmi uczą-
cymi się chodzić, prace domowe, jazda
na nartach itp.)
•
czy obciąża lub przeciąża protezę np.
poprzez bieganie, skoki, grę w siatków-
kę, piłkę nożną itp.?
•
czy pracuje i jaki zawód wykonuje?
•
czy jeździ samodzielnie samocho-
dem?
Formularz taki wypełniają lekarz pro-
wadzący (specjalista), fizjoterapeuta,
technik ortopeda lub/i technik obuwnik
ortopedyczny. Wszelkie dane o pacjencie
weryfikuje się jeszcze pod kątem progno-
stycznym. Zdarza się bowiem, że istnieje
szansa, iż pacjent z pierwszego stopnia
mobilności (np. po chemioterapii) w nieda-
lekiej przyszłości osiągnie aktywność okre-
śloną w 2. czy nawet 3. stopniu. Między
innymi z tego powodu protezy przyznaje
się na określony czas, aby ewentualnie
zweryfikować poprzednie zaopatrzenie
i wprowadzić stosowne zmiany, np. wy-
mianę leja, aktywniejszego przegubu
kolanowego lub stopy protezowej.
Są również dokładniejsze formularze
ocen, w których odpowiednim stopniom
mobilności przypisano wartości punktowe
zależnie oczywiście od poziomu ampu-
tacji (np. amputacja uda 0-33 pkt; 1. st.
mobilności 24-67 pkt; 2. st. mobilności
68-101 pkt; 3. st. mobilności i od 102-
-135 4. st. mobilności
15
). Dokładniejsze
formularze ocen mobilności pacjentów
opracowano w Wielkiej Brytanii oraz
w kilku klinikach w Niemczech. Bazuje
się w nich nie tylko na ocenie zewnętrz-
nej i wywiadzie z pacjentem, ale i na
badaniach klinicznych (np. stanu układu
nerwowego, mięśniowego, wydolność).
W Niemczech określono już specjalne
formularze Ampu-Pro-Score pod kątem
systemu C-Leg
®
firmy Otto Bock
16
.
D
zięki działaniu płatnika istotne
stało się traktowanie amputa-
cji i protezowania jako procesu
całościowego opartego o zespół
interdyscyplinarny (lekarz, fi-
zjoterapeuta, technik i ortopeda,
psycholog), który określa stan pacjenta
przed amputacją (jeśli to możliwe), rodzaj
i technikę amputacji, cel i proces terapii
oraz rodzaj zaopatrzenia protetycznego.
Prawdopodobnie z tego też powodu nie-
którzy autorzy nazywają zaopatrzenie
ortopedyczne „zaopatrzeniem rehabilita-
cyjnym”
17
.
Niemiecki związek ortopedii i chirurgii
ortopedycznej (DGOOC)
18
oraz zrzeszenie
lekarzy ortopedów (BVO
19
) opracowały
wytyczne dotyczące procesu rehabilitacji
po amputacji kończyny dolnej
20
. Jest to
esencja wiedzy oparta na najnowszych
trendach, w sposób uporządkowany pre-
zentująca nie tylko stan przepisów w EU,
ale również poziom wiedzy w USA, który
nie zawsze jest kompatybilny z naszą (eu-
ropejską) rzeczywistością. Jedno jest pew-
ne: mamy wiele do nadrobienia w kwestii
edukacji usługodawców, jeśli chcemy
stworzyć zespół interdyscyplinarny, ure-
alnić refundację i limity oraz dostosować
nomenklaturę płatnika do obowiązujących
przepisów.
MGR
S
ZYMON
J
ANICKI
technik ortopeda.
Otto Bock Polska.
e-mail:janicki_s@ottobock.pl
1
Prüf- und Zertifizierstelle für Medizinprodukte
GmbH – Technischen Universität Berlin Dovestraße
610587 Berlin.
2
Institut für Mikrotechnik und Medizintechnik,
Technische Universität Berlin.
3
ISO/DIS 10328 oraz ISO/DIS 22675 z późniejszymi
zmianami.
4
Ustawa o wyrobach medycznych z dnia 20 kwietnia
2004 r. (Dz.U. nr 93 z 2004 r., poz. 896, z późn.
zm.). Weszła w życie 1 maja 2004 r. Zastąpiła poprzed-
nią Ustawę o wyrobach me-
dycznych (Dz.U. nr 126
z 2001 r., poz. 1380,
ze zmianą w Dz.U.
nr 152 z 2002 r., poz.
1264) z dnia 27 lipca
2001 r.
5
Medizinischen Dienstes der Spitzenverbände der
Krankenkassen e.V. Essen (MDS), http://www.
mds-ev.org.
6
Mobilitätsgrade und Therapieziele nach dem Et-
wurf des Hilfsmittelverzeichnisses Gruppe 24 vom
05.10.2000.
7
University of Strathclyde 16 Richmond Street,
Glasgow, G1 1XQ, Scotland, UK, http://www.
salford.ac.uk.
8
Bundesfachschule für Orthopädie-Technik e.V,
http://www.ot-bufa.de.
9
Bundesinnungsverbandes für Orthopädie-Technik,
http://www.ot-forum.de.
10
Ludwigshafen Ludwig-Guttman-Str. 1367071 Lud-
wigshafen.
11
Deutsche Gesellschaft für Orthopädie und Orthopä-
dische Chirurgie.
12
Berufsverband der Ärzte für Orthopädie.
13
ISPO- International Society for Prosthetics and
Otrhotisc, http://www.ispo.ws.
14
INTERBOR, http://www.interbor.org.
15
OS-Ampu-Score wg Boltze- Thoele 2002. Dr.
med. P. Thoele BG-Unfallklinik Ludwigshafen
Ludwig-Guttman-Str. 13 67071 Ludwigshafen.
16
Thoele P., Boltze W. H. – Oberschenkel- Amputati-
ons-Score. Entscheidungshilfe zur Versorgung mit
dem C-Leg (Lower Limb Above Knee Amputation
Score. Decision Tool for Prosthetic Fitting with
a C-Leg Orthopaedie- Technik 5/03 OT Verlag,
Dortmund).
17
Bogumił Przeździak: Zaopatrzenie eehabilita-
cyjne. Via Medica, Gdańsk 2003, wydanie I.
18
Deutsche Gesellschaft für Orthopädie und Orthopä-
dische Chirurgie.
19
Berufsverband der Ärzte für Orthopädie.
20
Rehabilitation nach Amputationen an der untere Ex-
tremität- AWMF-Leitlini-
en- Regigister Nr. 033/044
http://leitlinien.net.
Modularne protezy kończyny zależnie od poziomu amputacji
19
REHABILITACJA W PRAKTYCE 1/2006
KINEZYTERAPIA
Wyszukiwarka
Podobne podstrony:
Dla kogo jest ta książka20
zapotrzebowanie ustroju na skladniki odzywcze 12 01 2009 kurs dla pielegniarek (2)
2006 01 Nie chcemy fizjoterapeutow z przypadku
2006 01 15
2006 01 06 0006
Dla kogo choinka
2006 01 10!5659 Maths set1
Dla kogo choinka
Projektowanie baz danych Wykłady Sem 5, pbd 2006.01.07 wykład03, Podstawy projektowania
2006 01 Cenimy porządną uczciwą robotę
01 Rośliny trujące dla ludzi i zwierząt
2006 01 30 kol 3B
Marklin Magazin 2006 01 Gleisplan
2006 01 Wyróżnienia REHACARE
Dz U 2006 nr 17 poz 140 2006 01 23
01 12 Wymagania dla stacji demontażu i punktów zbierania poj
2006 01 P odp
Dla kogo wcześniejsza emerytura po 2008 roku
więcej podobnych podstron