
FARMAKOTERAPIA
ZABURZEŃ PSYCHICZNYCH
ALEKSANDER BESZŁEJ
KATEDRA I KLINIKA PSYCHIATRII AM

ZASADY LECZENIA
ZABURZEŃ PSYCHICZNYCH
(Wciórka 2002, modyfikacja własna)
Wszechstronność – zaburzenie psychiczne jest
najczęściej wielowymiarowe i obejmuje:
- deficyty i dysfunkcje mózgowe
- zmianę sposobu odczuwania siebie, celów, wartości
- problemy, ograniczenia w zakresie pełnionych ról, więzi
- ograniczenie w radzeniu sobie z sytuacjami stresowymi
Wytrwałość w leczeniu - zaburzenie psychiczne jest
najczęściej przewlekłe, rokowanie trudne do
przewidzenia
Indywidualizacja –powodzenie leczenia zależy od:
- dostosowania terapii do obrazu zaburzenia i sytuacji
życiowej pacjenta
- zrozumienia, akceptacji i współdziałania pacjenta
i jego rodziny
Kluczowa rola więzi z lekarzem/terapeutą

PSYCHOFARMAKOTERAPIA
(HISTORIA)
Leczenie preparatami uzyskiwanymi z roślin np:
- ziele rauwolfii (rezerpina) – w Indiach stosowano jako
środek uspakajający,
- liście koka – środek pobudzający (kokaina) Indianie
andyjscy,
- ziele dziurawca (ziele Świętego Jana) – środek
uspokajająco-przeciwdepresyjny w stosowany
okolicach Morza Śródziemnego
W 2 poł. XXw. odkrycie psychotropowego działania
leków przeciwpsychotycznych i przeciwdepresyjnych
nastąpiło przypadkowo w trakcie leczenia innych
schorzeń (np. chloropromazyną leczono uczulenia, a
pochodne pierwszych leków przeciwdepresyjnych były
używane w leczeniu gruźlicy)

PSYCHOFARMAKOTERAPIA
Psychofarmakoterapia jest to leczenie środkami
psychotropowymi
Nazwa ta obejmuje substancje, które działają na
określone układy receptorowe OUN człowieka i
zmieniają w sposób istotny jego stan psychiczny
Klasyfikacja leków psychotropowych według ich
zastosowania klinicznego
leki przeciwpsychotyczne (neuroleptyki)
leki przeciwdepresyjne
leki normotymiczne
leki przeciwlękowe (uspokajające, anksjolityczne)
leki pobudzające (psychostymulujące - metylofenidat)
leki prokognitywne –inhibitory acetylocholinoesterazy
leki nasenne (hipnotyczne)
leki przeciwparkinsonowskie
inne leki psychotropowe (np. stosowane w leczeniu uzależnienia od
alkoholu [antikol, esperal] – działanie awersyjne, akamprozat)

LEKI PRZECIWDEPRESYJNE
LPD są grupą leków psychotropowych, które
wywierają terapeutyczny wpływ na podstawowe i
wtórne cechy zespołu depresyjnego, w tym na
chorobowe zaburzenia nastroju (depresja jako
objawy)
Dotyczy to w szczególności depresji występujących
w przebiegu nawracających zaburzeń afektywnych
Leki te mają coraz szersze zastosowanie w leczeniu
zaburzeń nerwicowych i adaptacyjnych z objawami
zaburzeń nastroju i emocji, bólu psychogennego, w
uzależnieniach, zaburzeniach depresyjnych w
innych schorzeniach psychicznych (zaburzenie
schizoafektywne)

KLASYFIKACJA LPD
(w zależności od działania receptorowego)
TLPD - imipramina, amitryptylina,
dezypramina, klomipramina
SSRI - citalopram, fluoksetyna, fluwoksamina,
paroksetyna, sertralina
SNRI - milnacipran, wenlafaksyna
RIMA - moklobemid
NRI - reboksetyna
NaSSA – mirtazapina
Inne – mianseryna, tianeptyna

Objawy niepożądane występujące po
TLPD
Psychiczne: senność, niepokój, zaburzenia koncentracji
uwagi, upośledzenie procesów poznawczych.
Somatyczne: (głownie cholinolityczne) wysychanie błon
śluzowych jamy ustnej, zaburzenia akomodacji, zaburzenie
przewodnictwa mięśnia sercowego, tachykardia, zmiany
ciśnienia krwi, osłabienie lub zwiększenie apetytu, poczucie
niestrawności, nudności, przyrost masy ciała, zaburzenia
potencji.
Powikłania po TLPD:
Silny lęk, niepokój, pobudzenie ruchowego, objawy
psychotyczne, zaburzenie świadomości – majaczenie
cholinolityczne, napady drgawkowe, silne drżenia
mięśniowe, mioklonie.

Objawy niepożądane
występujące po SSRI
SSRI są lepiej tolerowane niż TLPD i bezpieczniejsze w
stosowaniu, zwłaszcza w przypadku nadużycia ich w
celach samobójczych.
Działania niepożądane: objawy dotyczące przewodu
pokarmowego (nudności, wymioty, utrata łaknienia,
jadłowstręt, biegunka).
Bezsenność, bóle głowy, podniecenie ruchowe,
osłabienie libido.
Powikłania:
Zespół serotoninowy (zaburzenia świadomości, niepokój,
drżenie mięśniowe, zaburzenia koordynacji ruchowej).
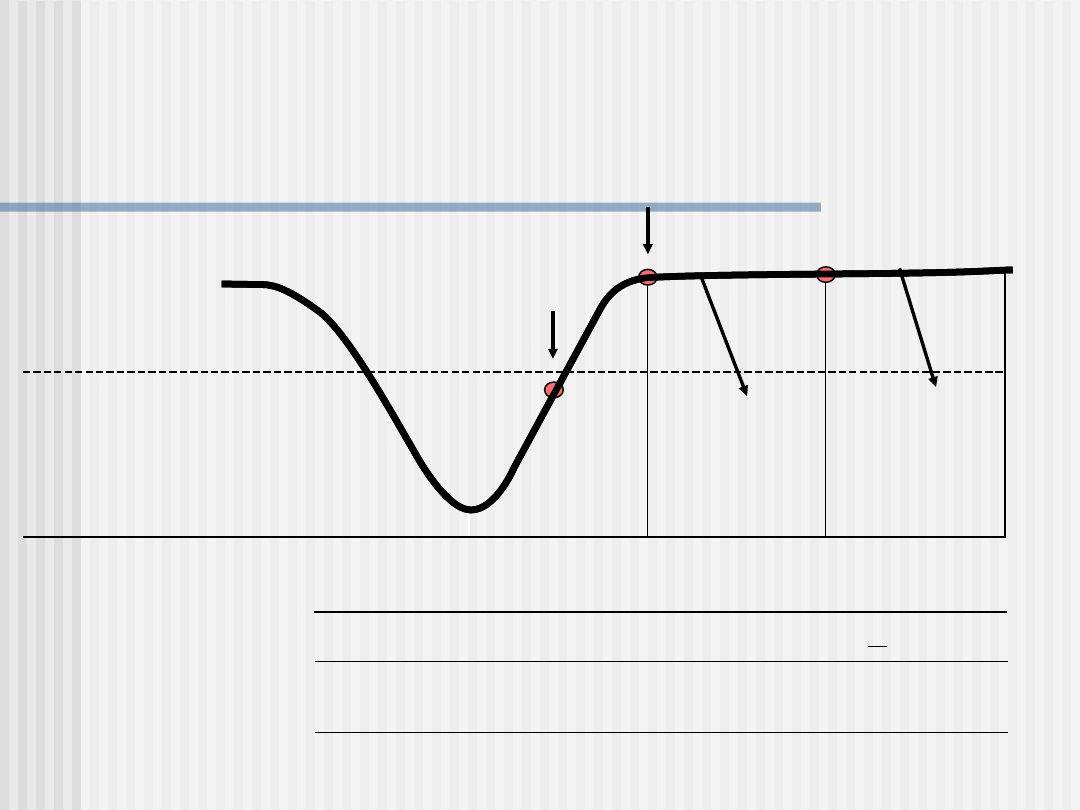
FAZY LECZENIA DEPRESJI
LPD
Czas trwania
Leczenie
podtrzymujące
6 miesięcy
Leczenie
profilaktyczne
> 1 roku
Dawkowanie
jak w ostrej fazie lub
niewielkie zmniejszenie
dawki
Remisja
Poprawa
Stan prawidłowy
Objawy depresji
Zaburzenie
depresyjne
P
ro
g
re
sja
z
ab
u
rz
en
ia
Leczenie
ostrej fazy
6 - 12 tygodni
dawki
terapeutyczne
Modyfikacja schematu z: Kupfer DJ., J Clin Psychiatry,
1991
Pogorszeni
e
Nawrót
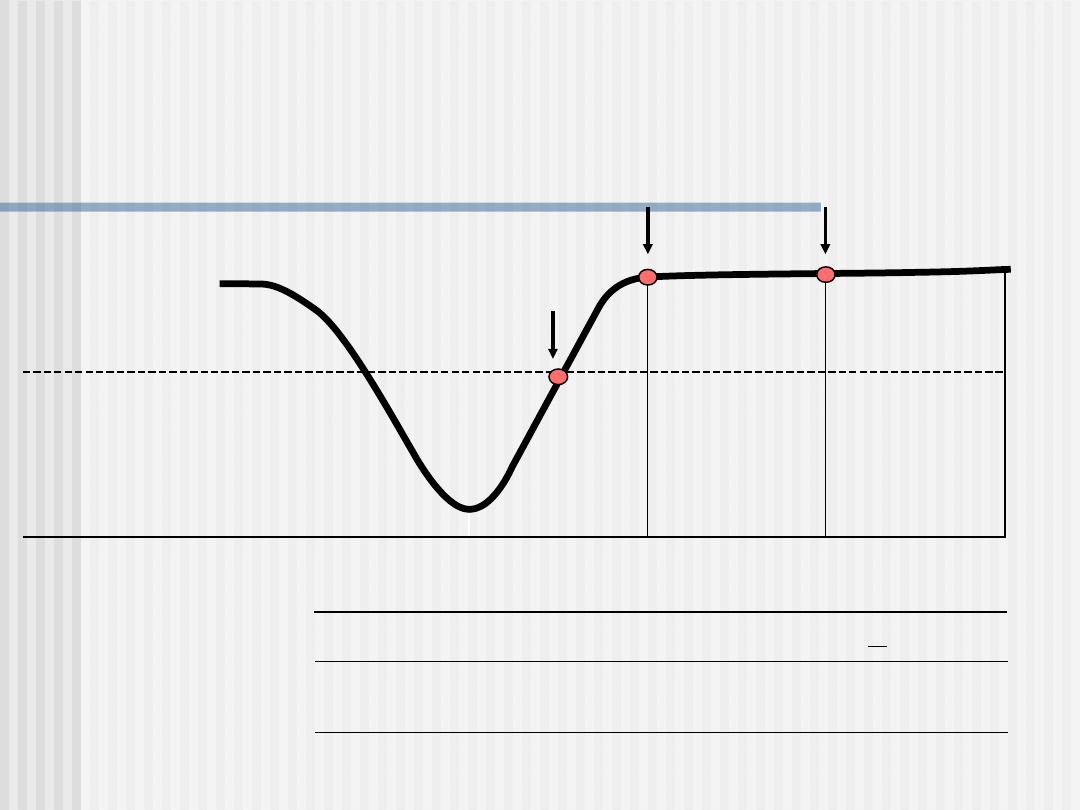
FARMAKOTERAPIA LPD ZABURZEŃ
LĘKOWYCH
Czas trwania
Leczenie
podtrzymujące
do 1 roku
Leczenie
profilaktyczne
> 1 roku
Dawkowanie
Dawki niezmienione lub
niewielkie zmniejszenie
Remisja
Wyzdrowienie
Poprawa
Stan prawidłowy
Objawy zab.lękowych
Zaburzenie
lekowe
pełnobjawowe
P
ro
g
re
sja
z
ab
u
rz
en
ia
Poczatek
leczenia
8 - 12 tygodni
dawki
terapeutyczne
Modyfikacja schematu z: Kupfer DJ., J Clin Psychiatry,
1991

LEKI PRZECIWLĘKOWE
I NASENNE (wskazania)
Leczenie krótkotrwałe zaburzeń lękowych (do 3
miesięcy wyjątkowo do 6)
Leczenie zaburzeń snu
Leczenie doraźne lub wspomagające w ostrych
stanach lękowych np. w ostrym stresie
Leczenie wspomagające niepokoju, agresji i
bezsenności w depresji i zaburzeń psychotycznych
Leczenie objawów abstynencyjnych w uzależnieniu
od alkoholu lub innym
Leczenie zaburzeń jakościowych świadomości np.
majaczenie, pobudzenie, agresja.

LEKI PRZECIWLĘKOWE I
NASENNE
1. Pochodne benzodiazepiny BZD
- krótkodziałające – alprazolam, lorazepam,
oksazepam
- średnio i długodziałające - diazepam,
nitrazepam, chlordiazepoksyd, klorazepat
2. Leki typowo nasenne
- zolpidem, zopiklon

Farmakoterapia zaburzeń
lękowych
(zasady leczenia BZD)
Odpowiednia dawka i czas terapii, najczęściej
do 3 miesięcy, wyjątkowo do 6 miesięcy
Zasady odstawiania BZD:
- powoli (np. po 3 miesięcznej kuracji przez 4
tyg.)
- zamiana BZD z krótko na długodziałające
- zamiana BZD na:
* buspiron
* leki p-depresyjne
* rzadziej na neuroleptyki

LEKI NORMOTYMICZNE
Stosowane w profilaktyce zaburzeń afektywnych
dwubiegunowych
Sole litu (węglan) – odsetek wyleczonych osób z
chorobą afektywną dwubiegunową wskazuje na
bardzo dobre rezultaty długotrwałego stosowania soli
litu tj. znaczną redukcję objawów lub brak nawrotów
choroby ewentualnie zmniejszenie liczby i nasilenia
nawrotów. Stosowane także w leczeniu manii.
Przeciwwskazane w zaburzeniu funkcji tarczycy,
nerek.
Leki normotymiczne zwykle stosuje się przez 5 lat i
dłużej

LEKI NORMOTYMICZNE
Klasyczne
Sole litu
Karbamazepina i oksykarbazepina
Walproiniany (kwas, sól sodowa, diwalproinian)
Nowe (potencjalnie normotymiczne)
Przeciwdrgawkowe:
lamotrygina
gabapentyna
topiramat
Przeciwpsychotyczne:
klozapina
olanzapina
risperidon
kwetiapina

Leczenie epizodu hipomanii lub manii
(Pużyński i in. 2004- modyfikacja własna)
Leki I rzutu: monoterapia
węglan litu, walproinian lub karbamazepina
ew. niespecyficzna sedacja BZD lub LPP
Leki II rzutu: leczenie skojarzone
2 leki normotymiczne lub + LPP
Terapia epizodu maniakalnego
psychotycznego:
lek normotymiczny + LPP II lub I generacji
Ogólna zasada: należy ograniczyć stosowanie
LPP klasycznych ze względu na ryzyko późnych
dyskinez

Terapia zaburzenia afektywnego
dwubiegunowego (profilaktyka nawrotów)
(Pużyński i in. 2004, modyfikacja własna)
Zaburzenia afektywne dwubiegunowe o
typowym przebiegu
Leki I rzutu: monoterapia
węglan litu, przy przeciwwskazaniach
walproiniany lub karbamazepina
Leki II rzutu: leczenie skojarzone
- węglan litu + walproiniany lub
- węglan litu + karbamazepina lub
- walproinian + karbamazepina
Leki III rzutu: leczenie skojarzone
-lek normotymiczny + LPP II generacji
-2 leki normotymiczne + LPP II generacji

Terapia depresji w przebiegu zaburzenia
afektywnego dwubiegunowego
(Hirschfeld R. APA 2004)
OGÓLNE ZASADY
Stosowanie
leku normotymicznego i
ewentualnie leku przeciwdepresyjnego
Łączenie farmakoterapii z psychoterapią

LPP
(NEUROLEPTYKI)
Mechanizm działania neuroleptyków wiąże się głównie z
osłabieniem neuroprzekaźnictwa DA w OUN.
Leki przeciwpsychotyczne dzielimy na klasyczne
(dawniejsze) i atypowe (nowe)
LPP charakteryzują się działaniem klinicznym:
przeciwpsychotycznym
sedatywno-uspokajającym
redukującym objawy negatywne (atypowe)
przeciwdepresyjnym i aktywizującym- tymoneuroleptyki
(lewopromazyna, tiorydazyna, chlorprotyksen, sulpiryd)

LPP klasyczne działają na nerwowe szlaki DA
w OUN blokując receptory w układach:
1. nigrostrialnym, który stanowi część układu pozapiramidowego i
kontroluje ruchy, zwłaszcza dowolne. Blokada ta może
spowodować wystąpienie ruchowych objawów niepożądanych -
pozapiramidowych
2. mezolimbicznym ( szlak ten prowadzi z pnia mózgu do części
podkorowej układu limbicznego do jądra półleżącego). Blokada
receptorów D powoduje redukcje objawów psychotycznych.
3. guzkowo-lejkowym (szlak ten prowadzi z pnia mózgu do
podwzgórza i kontroluje wydzielanie prolaktyny. ). Blokada
receptorów D powoduje wzmożenie wydzielania prolaktyny
prowadzące do mlekotoku i zaburzeń miesiączkowania
4. mezokortykalnym (szlak ten prowadzi z pnia mózgu do kory
limbicznej, kory przedczołowej. Blokada receptorów D powoduje
występowanie lub nasilenie objawów niepożądanych psychicznych
apatię, anhedonię i osłabienie czynności poznawczych

LPP atypowe działają na nerwowe szlaki
dopaminowe i serotoninowe w OUN.
Leki te blokują receptory DA głównie na szlaku
mezolimbicznym, a w niewielkim stopniu na szlakach:
- nigrostrialnym
- guzkowo-lejkowym (dlatego rzadko występują
objawy niepożądane charakterystyczne dla
neuroleptyków klasycznych)
Natomiast dzięki działaniom blokującym receptory
serotoninowe 5 HT2, wzmagają przekaźnictwo DA w
układzie mezokortykalnym (ponieważ receptory 5HT2
blokują wydzielanie dopaminy). Działanie to powoduje
redukcję objawów negatywnych – apatii, abulii i
anhedonii

LPP - PODZIAŁ
LPP klasyczne
- fenotiazyny - chloropromazyna, perazyna,
lewomepromazyna, tiorydazyna
- butyrofenony –haloperidol
- tioksanteny – zuklopentiksol, flupentiksol,
chlorprotiksen
- benzamidy - sulpiryd
LPP atypowe m.in. klozapina, risperidon,
olanzapina, kwetiapina

Najczęstsze objawy niepożądane LPP
OBJAWY NEUROLOGICZNE
Wczesne dykinezy – napadowe dystonie hiperkinetyczne,
dotyczą zwłaszcza młodych pacjentów (kurczowe wysuwanie
języka, napady spojrzeniowe, hiperkinezy mięsni mimicznych,
szczękościsk lub otwieranie ust, dystonie torsyjne mięśni szyi i
kończyn górnych). Pojawiają się w pierwszych dniach tygodniach
leczenia.
Zespół parkinsonowski (parkinsonoidalny) zmniejszenie
ruchliwości, zubożenie mimiki, zwiększenie napięcia mięśniowego,
drżenie rąk. Polekowy parkinsonizm jest zwykle symetryczny.
Akatyzja (niemożność usiedzenia na miejscu) występują
równocześnie z tazykinezją (przymus ciągłego chodzenia lub
przebierania nogami).
Późne objawy dyskinetyczne i przewlekłe zespoły
hiperkinetyczne – różnorodność ruchów mimowolnych
najczęściej dotyczą mięśni twarzy i ust. Mogą jednak obejmować
inne grupy mięśni: mruganie powiek, drżenie powiek, drżenie
warg, marszczenie i cmokanie wargami, ruchy ssania, żucia,
mlaskania, wysuwania i drżenie języka, tiki i grymasy twarzy.

Najczęstsze objawy niepożądane LPP
WEGETATYWNE OBJAWY UBOCZNE
Ich charakter zależy od działania cholinolitycznego (suchość błon
śluzowych jamy ustnej, nosa, pochwy, zaburzenia akomodacji,
zaparcia stolca, przyśpieszenie akcji serca) lub wpływu na układ
adrenaliczny (ślinotok, zlewne poty, łzawienie, naoliwienie twarzy).
INNE OBJAWY SOMATYCZNE
– mogą dotyczyć obrazu krwi – spadek liczby leukocytów po
klozapinie, zmian dermatologicznych, układu pokarmowego,
układu wewnątrz wydzielniczego, zaburzenia miesiączkowania i
mlekotok.
OBJAWY PSYCHOPATOLOGICZNE
– polegają na uczeniu zmęczenia, lekkiej senności, zaburzeniach
uwagi, chwilowym obniżeniu nastroju.
POWIKŁANIA:
Złośliwy zespół neuroleptyczny (NMS) zdarza się u chorych
predysponowanych (organiczne uszkodzenie mózgu, leczonych
silnie działającymi neuroleptykami). Objawy NMS to głównie:
wzrost temperatury powyżej 40º C, sztywność mięśniowa,
zaburzenia świadomości, objawy biochemiczne uszkodzenia
mięsni. Stan ten może prowadzić do śmierci.

ZASTOSOWANIE LPP
Schizofrenia
Ostre zaburzenia psychotyczne
Uporczywe zaburzenia urojeniowe - paranoiczne
Mania
Depresje psychotyczne i niektóre postacie depresji z
dużym niepokojem
Organiczne zaburzenia psychotyczne i powikłania
psychotyczne schorzeń somatycznych
Stany psychotyczne wywołane środkami
psychoaktywnymi
Ewentualnie inne zaburzenia psychiczne przebiegające z
dużym niepokojem i bezsennością

FARMAKOTERAPIA SCHIZOFRENII
(UWAGI OGÓLNE)
Leki przeciwpsychotyczne (LPP) mają
działanie objawowe
W terapii adekwatnymi dawkami LPP
stosowanymi w odpowiednim czasie uzyskuje
się:
- poprawę u 60-70% pacjentów
- remisję objawów u ok. 30-40% pacjentów
U ok. 30% pacjentów stwierdza się oporność
na leczenie LPP
Jedynie 50% pacjentów stosuje się do zaleceń
lekarza (podobnie jak w terapii nadciśnienia i
gruźlicy) [Johnson Clin Nurs Res
1999]

CZAS LECZENIA LPP W
SCHIZOFRENII
(Kissling 1999 Clin Nuropharmacology z
modyfikacjami)
CZAS LECZENIA LPP W
SCHIZOFRENII
(Kissling 1999 Clin Nuropharmacology z
modyfikacjami)
2 lata - po pierwszym epizodzie
do 5 lat - po kolejnym epizodzie
Bezterminowy - w sytuacjach:
- wielokrotnych nawrotów z zachowaniami
zagrażającymi sobie lub otoczeniu,
- wielokrotnych nawrotów ze znacznie
nasilonymi zaburzeniami funkcjonowania,
- zaostrzeń przy każdorazowej próbie
odstawiania leku.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
Wyszukiwarka
Podobne podstrony:
Cykle życiowe kobiet a zaburzenia psychiczne ppt
Farmakogenomika nowe podejście do farmakoterapii zaburzeń psychicznych
13 ZAPOBIEGANIE ZABURZENIOM PSYCHICZNYMid 14868 ppt
zaburzenia psychiczne dzieci i młodzieży ppt
13 ZAPOBIEGANIE ZABURZENIOM PSYCHICZNYMid 14868 ppt
Zaburzenia psychiczne na tle organicznym
Jakościowe i ilościowe zaburzenia świadomości Problemy pielęgnacyjne w opiece nad chorym z zaburzeni
Zaburzenia psychiczne
16 09 Przyczyny zaburzeń psychicznych
rozpoznawanie zaburzeń psychicznych
kultura a zaburzenia psychiczne Nieznany
Zaburzenia psychiczne wieku podeszłego, Pielęgniarstwo licencjat cm umk, III rok, Geriatria i pielęg
więcej podobnych podstron