
Zakażenia okresu ciąży
Zakażenia okresu ciąży
i okresu noworodkowego
i okresu noworodkowego

T
T
Toxoplasma
Toxoplasma
gondi
gondi
paciorkowce
paciorkowce
-hemolizujące,
-hemolizujące,
E.coli, Listeria
E.coli, Listeria
monocytogenes, chlamydie i
monocytogenes, chlamydie i
mykoplazmy, kiła, rzeżączka,
mykoplazmy, kiła, rzeżączka,
HVZ, HBV, HIV, parvo B-19,
HVZ, HBV, HIV, parvo B-19,
HPV, enterowirusy,
HPV, enterowirusy,
malaria, Trypanosoma crusi
malaria, Trypanosoma crusi
O
O
Other
Other
infections
infections
microorganism
microorganism
s
s
R
R
Rubivirus
Rubivirus
C
C
Cytomegalovir
Cytomegalovir
us
us
H
H
Herpes simplex
Herpes simplex
virus
virus

Rodzaje transmisji zakażeń
Rodzaje transmisji zakażeń
wertykalnych
wertykalnych
Rodzaj
Rodzaj
transmisji
transmisji
Źródło
Źródło
Przykłady
Przykłady
Prenatalne
Prenatalne
łożysko
łożysko
Różyczka,
Różyczka,
cytomegalia,
cytomegalia,
kiła,
kiła,
toksoplazmoza
toksoplazmoza
Perinatalne
Perinatalne
Zakażony kanał
Zakażony kanał
rodny
rodny
Rzeżączka,
Rzeżączka,
chlamydiowe
chlamydiowe
zap. spojówek,
zap. spojówek,
HPV, HSV, CMV
HPV, HSV, CMV
Postnatalne
Postnatalne
Mleko, kontakt
Mleko, kontakt
bezpośredni
bezpośredni
Wzw typu B,
Wzw typu B,
CMV
CMV
Komórki
Komórki
zarodkowe
zarodkowe
Sekwencje
Sekwencje
wirusowego DNA
wirusowego DNA
wbudowane w
wbudowane w
ludzkim genomie
ludzkim genomie
Liczne
Liczne
retrowirusy
retrowirusy

Reaktywacja wirusa latentnego w
Reaktywacja wirusa latentnego w
okresie ciąży
okresie ciąży
Polyomavirus (JC, BK)
Polyomavirus (JC, BK)
wirusy obecne w moczu
wirusy obecne w moczu
CMV
CMV
wydzielany w śluzie szyjkowym, obecny w
wydzielany w śluzie szyjkowym, obecny w
mleku matki
mleku matki
HSV
HSV
wzrost replikacji w komórkach kanału rodnego
wzrost replikacji w komórkach kanału rodnego
EBV
EBV
wzrost miana p-ciał w surowicy, wzrost
wzrost miana p-ciał w surowicy, wzrost
wydzielania w górnych drogach oddechowych
wydzielania w górnych drogach oddechowych

Infekcja
Infekcja
wewnątrzmaciczna
wewnątrzmaciczna
(synonimy)
(synonimy)
amnionitis
amnionitis
(zap. worka owodniowego)
(zap. worka owodniowego)
c
c
horioamnionitis
horioamnionitis
(zap. błon płodowych)
(zap. błon płodowych)
infectio intrauterine
infectio intrauterine
(zakażenie
(zakażenie
wewnątrzmaciczne)
wewnątrzmaciczne)
amniotic fluid infection
amniotic fluid infection
(zakażenie płynu
(zakażenie płynu
owodniowego)
owodniowego)
intrapartum infection
intrapartum infection
(zakażenie
(zakażenie
śródporodowe)
śródporodowe)

Częstość klinicznej infekcji
Częstość klinicznej infekcji
wewnątrzowodniowej –
wewnątrzowodniowej –
1 –
1 –
4%
4%
;
;
histopatologicznie – chorioamnionitis
histopatologicznie – chorioamnionitis
występuje znacznie częściej.
występuje znacznie częściej.
(hist-pat. - nacieki zapalne, różnokształtność
(hist-pat. - nacieki zapalne, różnokształtność
jąder komórkowych łożyska i błon płodowych)
jąder komórkowych łożyska i błon płodowych)
Poród
Poród
O czasie
O czasie
Przedwczesn
Przedwczesn
y
y
Chorioamnioni
Chorioamnioni
tis
tis
20%
20%
60%
60%

Następstwa zależą od:
Następstwa zależą od:
wieku ciążowego w którym
wieku ciążowego w którym
nastąpiło zakażenie
nastąpiło zakażenie
etiologii
etiologii

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
drogi
drogi
zakażenia
zakażenia
wstępująca
wstępująca
(po pęknięciu pęcherza płodowego)
(po pęknięciu pęcherza płodowego)
czynniki ryzyka:
czynniki ryzyka:
- częste badanie
- częste badanie
per vaginam,
per vaginam,
- długi czas od odpłynięcia płynu owodniowego,
- długi czas od odpłynięcia płynu owodniowego,
- stosowanie inwazyjnego monitorowania
- stosowanie inwazyjnego monitorowania
wewnątrzmacicznego,
wewnątrzmacicznego,
- długi czas trwania porodu
- długi czas trwania porodu
przezłożyskowa
przezłożyskowa
(bakteriemia, wiremia, parazytemia)
(bakteriemia, wiremia, parazytemia)
jatrogenna
jatrogenna
(zabiegi wewnatrzmaciczne)
(zabiegi wewnatrzmaciczne)
ryzyko - w amniocentezie 0,1%
ryzyko - w amniocentezie 0,1%
- przezskórne nakłucie pępowiny 0,6%
- przezskórne nakłucie pępowiny 0,6%
- założenie szwu okrężnego 1-2% a nawet
- założenie szwu okrężnego 1-2% a nawet
39%
39%

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
objawy
objawy
kliniczne
kliniczne
gorączka (> 37,8° C)
gorączka (> 37,8° C)
pęknięcie błon płodowych
pęknięcie błon płodowych
dwa lub więcej z następujących objawów:
dwa lub więcej z następujących objawów:
- tachykardia ciężarnej (częstość >
- tachykardia ciężarnej (częstość >
100/min.)
100/min.)
- tachykardia płodu (częstość > 160/min.)
- tachykardia płodu (częstość > 160/min.)
- tkliwość uciskowa macicy
- tkliwość uciskowa macicy
- płyn owodniowy o brzydkim zapachu
- płyn owodniowy o brzydkim zapachu
- leukocytoza > 15 000/mm3
- leukocytoza > 15 000/mm3
brak objawów infekcji ze strony innych
brak objawów infekcji ze strony innych
narządów
narządów

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
częstość objawów
częstość objawów
klinicznych
klinicznych
/wg. R.S. Gibbs, 1980/
/wg. R.S. Gibbs, 1980/
Pęknięcie błon płodowych
98,2%
Podwyższona leukocytoza
86,1%
Gorączka ciężarnej
85,3%
Tachykardia płodu
36,8%
Tachykardia ciężarnej
32,9%
Brzydki zapach płynu
owodniowego
21,6%
Tkliwość uciskowa macicy
12,9%
Brzydki zapach płodu
9,4%

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
badanie płynu
badanie płynu
owodniowego
owodniowego
wykrycie bakterii, wirusów lub pierwotniaków
wykrycie bakterii, wirusów lub pierwotniaków
liczba leukocytów > 50/mm3
liczba leukocytów > 50/mm3
stężenie glukozy < 14 mg/dl
stężenie glukozy < 14 mg/dl
stężenie ceramidu laktozydu >2,5 nmol/mm3
stężenie ceramidu laktozydu >2,5 nmol/mm3
(chromatografia gazowa)
(chromatografia gazowa)
wykrycie produktów metabolizmu bakterii
wykrycie produktów metabolizmu bakterii
(chromatografia gazowo-cieczowa)
(chromatografia gazowo-cieczowa)
aktywność esterazy leukocytarnej
aktywność esterazy leukocytarnej
wysokie stężenia produktów cyklo- i
wysokie stężenia produktów cyklo- i
lipooksygenacji
lipooksygenacji
kwasu arachidonowego
kwasu arachidonowego
wysokie stężenia IL-1, IL-6, IL-8, endoteliny, TNF
wysokie stężenia IL-1, IL-6, IL-8, endoteliny, TNF

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
etiologia bakteryjna
etiologia bakteryjna
(wg. Gibbs i Blanco, Obstet. Gynecol. 1982)
(wg. Gibbs i Blanco, Obstet. Gynecol. 1982)
od kobiet z klinicznie rozpoznaną infekcją wyhodowano:
od kobiet z klinicznie rozpoznaną infekcją wyhodowano:
- bakterie tlen. + beztl. 48%
- bakterie tlen. + beztl. 48%
- bakterie tlen. 38%
- bakterie tlen. 38%
- bakterie beztl.
- bakterie beztl.
8%
8%
- brak hodowli 6%
- brak hodowli 6%
najczęściej:
najczęściej:
Mycoplasma hominis + Ureaplasma urealyticum
Mycoplasma hominis + Ureaplasma urealyticum
Gardnerella vaginalis + Mycoplasma hominis + bakt.
Gardnerella vaginalis + Mycoplasma hominis + bakt.
beztl.
beztl.
Enterokoki, pałeczka jelitowa + G(-) pałeczki tlenowe
Enterokoki, pałeczka jelitowa + G(-) pałeczki tlenowe

Infekcja wewnątrzowodniowa
Infekcja wewnątrzowodniowa
–
–
patomechanizm
patomechanizm
Drobnoustrój → uruchomienie reakcji ostrej fazy z
Drobnoustrój → uruchomienie reakcji ostrej fazy z
wyzwoleniem cytokin;
wyzwoleniem cytokin;
Proteazy bakteryjne (np. kolagenaza, elastaza)
Proteazy bakteryjne (np. kolagenaza, elastaza)
osłabiają wytrzymałość błon płodowych →
osłabiają wytrzymałość błon płodowych →
przedwczesne pęknięcie pęcherza płodowego;
przedwczesne pęknięcie pęcherza płodowego;
Lizosomy komórek owodni i kosmówki zawierające
Lizosomy komórek owodni i kosmówki zawierające
fosfolipazę A2 zapoczątkowują przemianę kwasu
fosfolipazę A2 zapoczątkowują przemianę kwasu
arachidonowego, syntezę prostaglandyn i
arachidonowego, syntezę prostaglandyn i
leukotrienów → wyzwala skurcze macicy;
leukotrienów → wyzwala skurcze macicy;
Endotoksyny bakteryjne oraz same bakterie (np.
Endotoksyny bakteryjne oraz same bakterie (np.
Bacteroides sp., Fusobacterium, Gardnerella
Bacteroides sp., Fusobacterium, Gardnerella
vaginalis
vaginalis
, paciorkowce beztl.) pobudzają lub
, paciorkowce beztl.) pobudzają lub
wytwarzają endogenną fosfolipazę A2 → inicjacja
wytwarzają endogenną fosfolipazę A2 → inicjacja
czynności skurczowej macicy
czynności skurczowej macicy

Konsekwencje zakażenia:
Konsekwencje zakażenia:
nieprawidłowy poród,
nieprawidłowy poród,
osłabiona czynność skurczowa macicy,
osłabiona czynność skurczowa macicy,
wcześniactwo,
wcześniactwo,
infekcje wrodzone noworodków → RDS i
infekcje wrodzone noworodków → RDS i
krwawienia do komór mózgu,
krwawienia do komór mózgu,
umieralność okołoporodowa noworodków,
umieralność okołoporodowa noworodków,
niski wskaźnik rozwoju psychoruchowego
niski wskaźnik rozwoju psychoruchowego

Wpływ zakażeń wirusowych na płód
Wpływ zakażeń wirusowych na płód
Strata ciąży
Strata ciąży
poronienie
poronienie
śmierć płodu
śmierć płodu
poród przedwczesny
poród przedwczesny
Wady wrodzone
Wady wrodzone
choroba noworodka
choroba noworodka
zahamowanie wzrostu
zahamowanie wzrostu
wewnątrzmacicznego
wewnątrzmacicznego
przetrwanie zakażenia po urodzeniu
przetrwanie zakażenia po urodzeniu

Wirusy teratogenne:
Wirusy teratogenne:
Wirus różyczki
Wirus różyczki
CMV
CMV
HSV
HSV
Wenezuelskiego końskiego
Wenezuelskiego końskiego
zapalenia mózgu
zapalenia mózgu
HVZ
HVZ

Patomechanizm teratogenezy:
Patomechanizm teratogenezy:
- bezpośrednie działanie letalne,
- bezpośrednie działanie letalne,
- zahamowanie podziałów
- zahamowanie podziałów
mitotycznych,
mitotycznych,
- działanie cytotoksyczne
- działanie cytotoksyczne
(uszkodzenia chromosomów,
(uszkodzenia chromosomów,
śmierć komórki),
śmierć komórki),
- procesy naprawcze
- procesy naprawcze
(zbliznowacenia/zwapnienia)
(zbliznowacenia/zwapnienia)
mogą uszkadzać histogenezę
mogą uszkadzać histogenezę

Diagnostyka prenatalna zakażeń płodu
Diagnostyka prenatalna zakażeń płodu
Wiek
Wiek
ciążowy
ciążowy
(tyg.)
(tyg.)
Rodzaj
Rodzaj
badania
badania
Materiał
Materiał
kliniczny
kliniczny
Wykrycie
Wykrycie
> 11
> 11
biopsja
biopsja
kosmówka
kosmówka
patogen (PCR,
patogen (PCR,
antygeny,
antygeny,
hodowla)
hodowla)
18 - 23
18 - 23
amniocente
amniocente
za
za
płyn
płyn
owodniowy
owodniowy
j.w.
j.w.
17 – 39
17 – 39
usg
usg
-
-
zmiany
zmiany
anatomiczne
anatomiczne
22 - 23
22 - 23
kordo/amni
kordo/amni
o-centeza
o-centeza
krew płodu,
krew płodu,
płyn
płyn
owodniowy
owodniowy
swoiste IgM;
swoiste IgM;
total IgM i in.
total IgM i in.
markery
markery
biochemiczne,
biochemiczne,
wykrycie
wykrycie
patogenu jw
patogenu jw

rodzina:
rodzina:
Herpesviridae
Herpesviridae
1. Rdzeń
2. Kapsyd
3. Tegument
4. Osłonka
wiriony sferyczne lub pleomorficzne,
średnica 150-200 nm
nukleokapsyd - średnica ok. 100 nm
162 kapsomery
genom - pojedyncza, liniowa cząsteczka ds DNA
(124-235 kpb)
-
100 nm
Wirus cytomegalii (CMV)
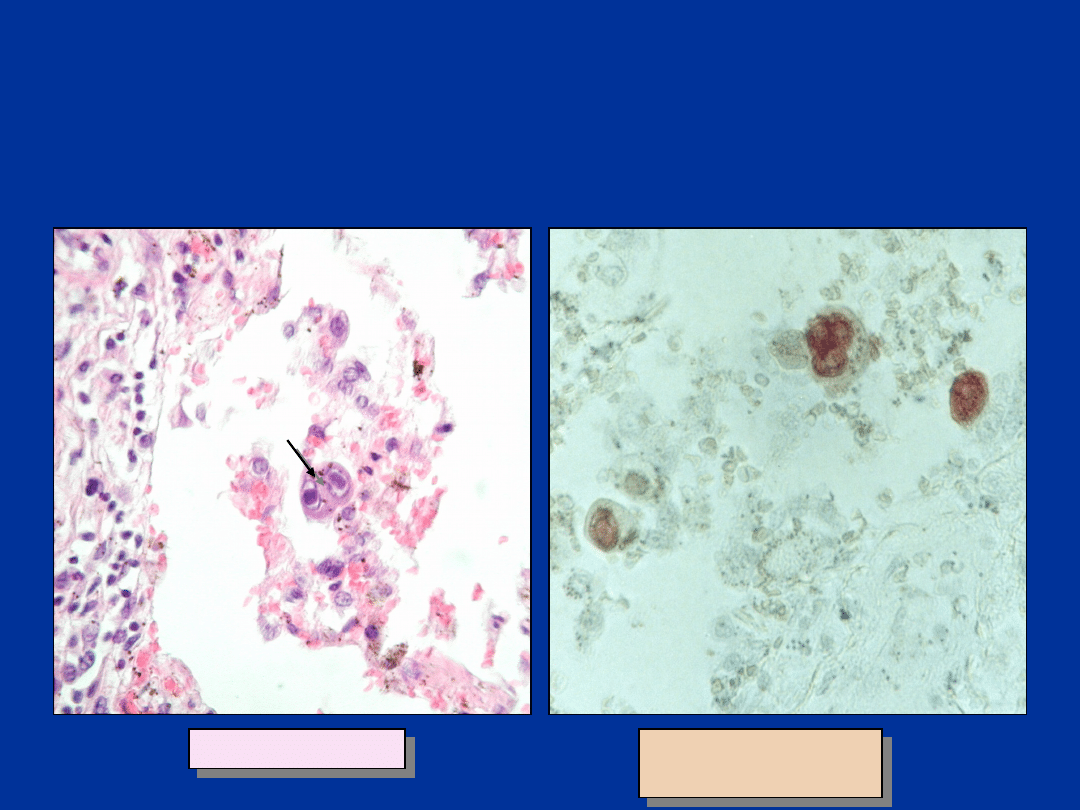
Komórki wtrętowe w tkance płucnej (pow.
Komórki wtrętowe w tkance płucnej (pow.
400x)
400x)
Barwienie H-E
Barwienie H-E
Barwienie met.
PAP
Barwienie met.
PAP

Ryzyko zakażenia wrodzonego
Ryzyko zakażenia wrodzonego
CMV
CMV
w zależności od typu infekcji u
w zależności od typu infekcji u
matki
matki
Zakażenie u matki
Ryzyko zakażenia
płodu
30 - 40%
0.5 -
1 %
Ryzyko wystąpienia
objawów klinicznych
10 - 15%
niewielkie
pierwotne
wtórne
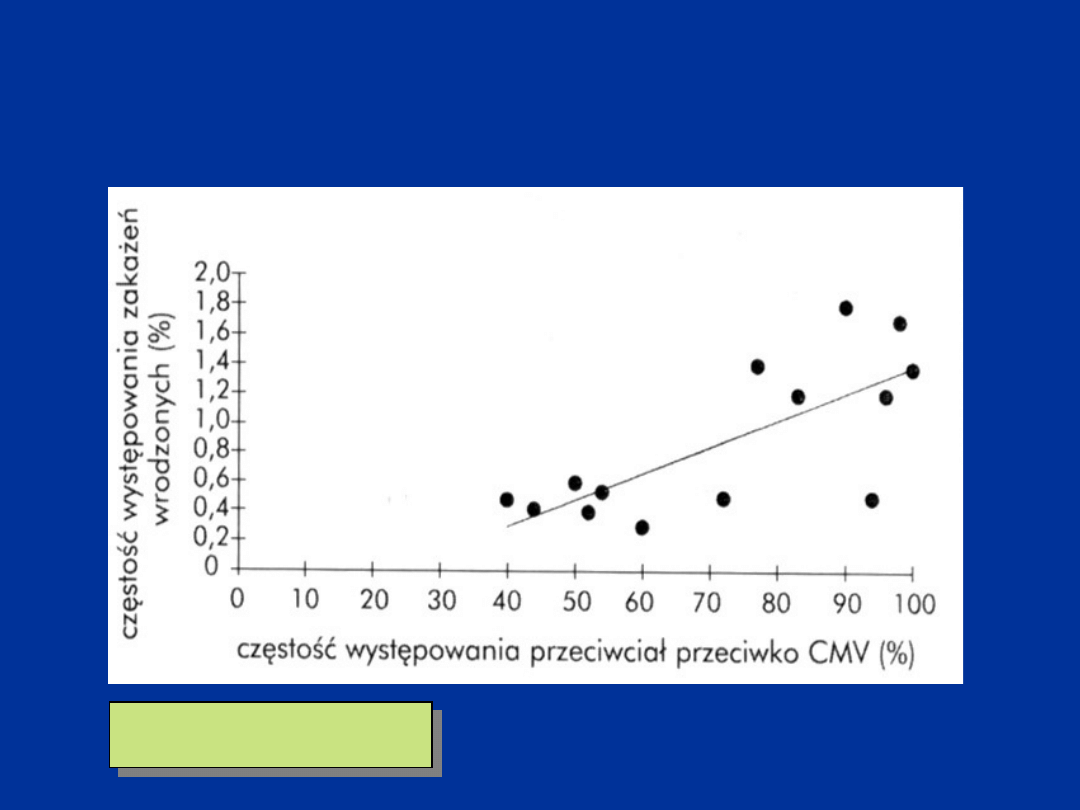
Częstość występowania wrodzonych zakażeń
Częstość występowania wrodzonych zakażeń
CMV
CMV
w zależności od udziału matek
w zależności od udziału matek
seropozytywnych w populacji
seropozytywnych w populacji
wg.MA Gaytant i wsp.,
2002
wg.MA Gaytant i wsp.,
2002

Potwierdzona wrodzona choroba
cytomegaliowa
1. Wykrycie CMV w moczu, ślinie i in. wydz. lub
1. Wykrycie CMV w moczu, ślinie i in. wydz. lub
tkankach
tkankach
do 21 d życia
do 21 d życia
;
;
2. Jeden lub więcej objawów u noworodka:
2. Jeden lub więcej objawów u noworodka:
Dystrofia wewnątrzmaciczna
Dystrofia wewnątrzmaciczna
Wybroczyny
Wybroczyny
Skaza krwotoczna
Skaza krwotoczna
Hepato/splenomegalia
Hepato/splenomegalia
Żółtaczka przy urodzeniu
Żółtaczka przy urodzeniu
Małogłowie
Małogłowie
Zapalenie naczyniówki i siatkówki
Zapalenie naczyniówki i siatkówki
Zaburzenia neurologiczne
Zaburzenia neurologiczne
Zwapnienia wewnątrzczaszkowe
Zwapnienia wewnątrzczaszkowe
Upośledzenie słuchu
Upośledzenie słuchu

Potwierdzona wrodzona choroba
Potwierdzona wrodzona choroba
cytomegaliowa – cd.
cytomegaliowa – cd.
Ad.2. Objawy u noworodka
Ad.2. Objawy u noworodka
Małopłytkowość < 75 000/mm
Małopłytkowość < 75 000/mm
3
3
AlAT > 100 U
AlAT > 100 U
Bilirubina > 3 mg/100 ml
Bilirubina > 3 mg/100 ml
3. Wykluczenie innych chorób dających podobne
3. Wykluczenie innych chorób dających podobne
objawy
objawy
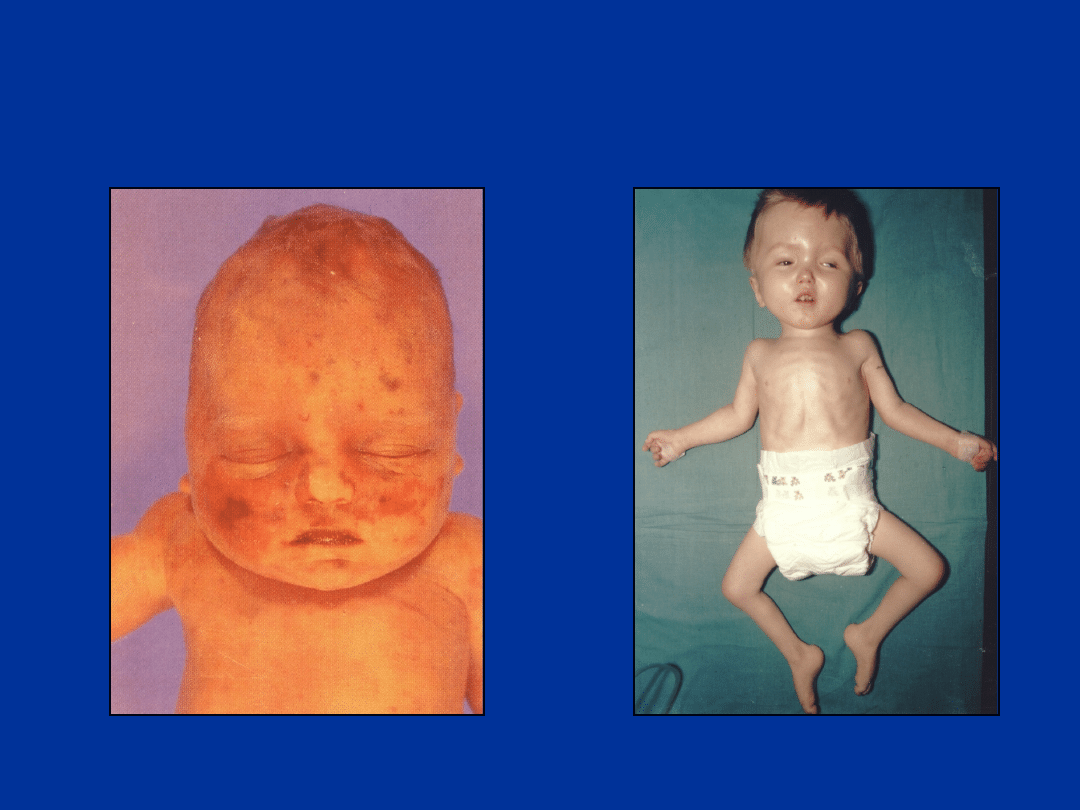
Cytomegalia wrodzona – obraz
Cytomegalia wrodzona – obraz
kliniczny
kliniczny
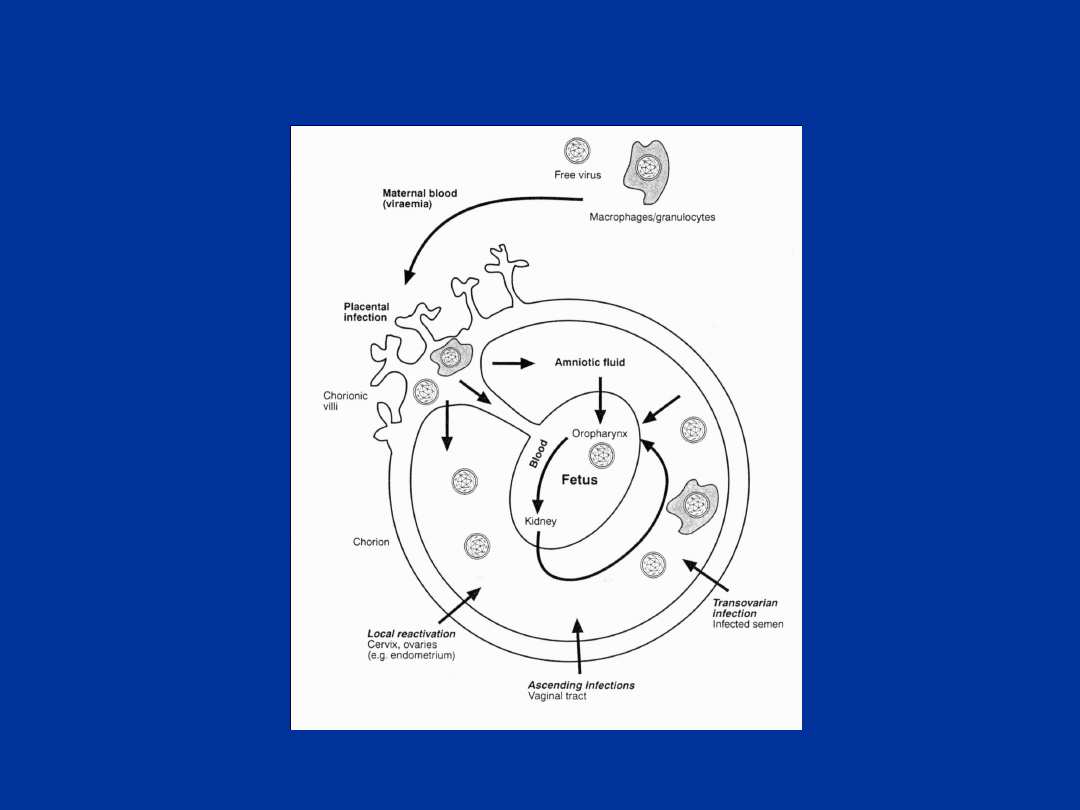
Hipotetyczne drogi zakażania płodu
Hipotetyczne drogi zakażania płodu

Bezpośrednie wykrywanie wirusa, jego
Bezpośrednie wykrywanie wirusa, jego
antygenów
antygenów
lub wirusowego genomu
lub wirusowego genomu
1. mikroskopia elektronowa (EM)
1. mikroskopia elektronowa (EM)
(niska czułość; materiał musi zawierać co
(niska czułość; materiał musi zawierać co
najmniej
najmniej
10
10
7
7
wirionów/ml)
wirionów/ml)
2.
2.
n
n
amnażanie wirusa w hodowli
amnażanie wirusa w hodowli
komórkowej
komórkowej
3
3
. wykrywanie antygenów
. wykrywanie antygenów
(ELISA, IF)
(ELISA, IF)
4
4
. hybrydyzacja kwasów nukleinowych
. hybrydyzacja kwasów nukleinowych
5
5
. reakcje PCR
. reakcje PCR
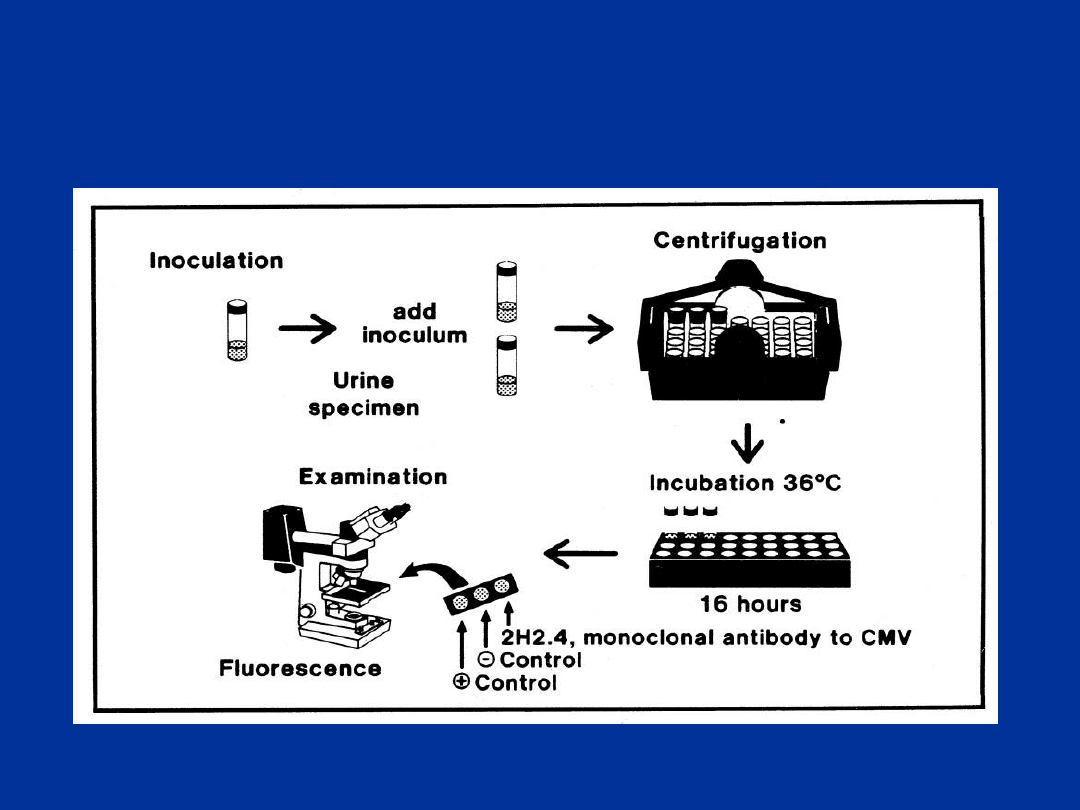
Metoda „shell vial” hodowli CMV
Metoda „shell vial” hodowli CMV
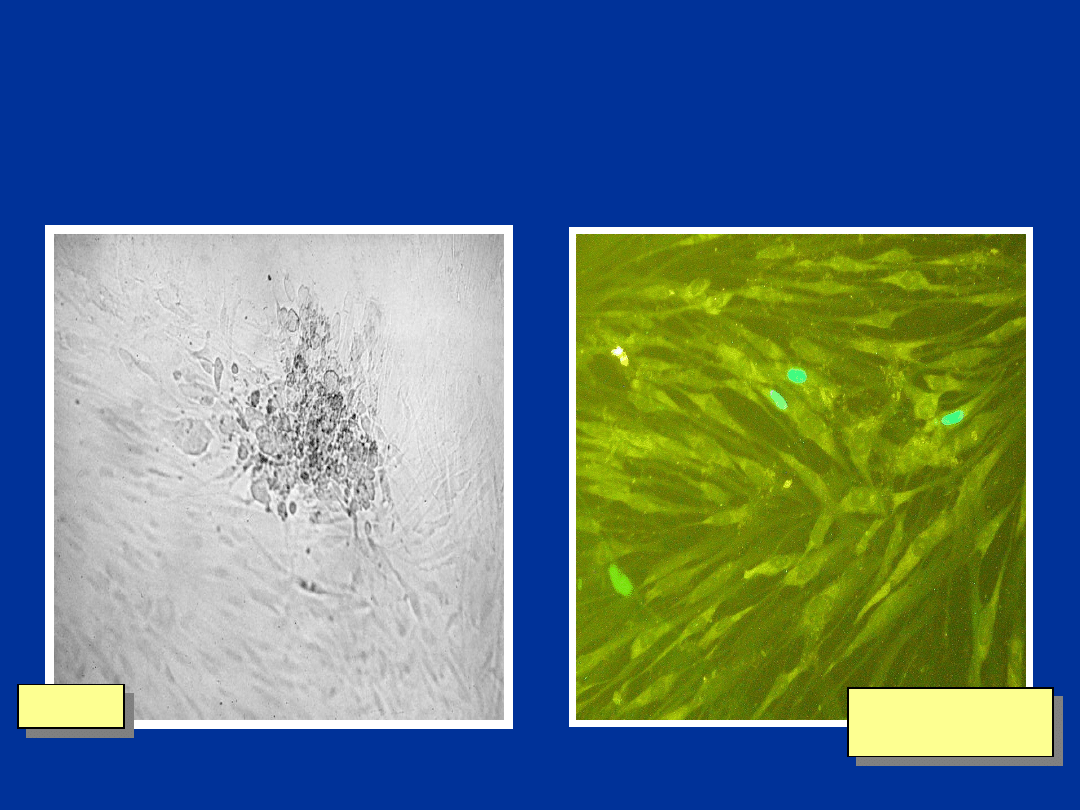
CMV w hodowli komórek MRC-5
CMV w hodowli komórek MRC-5
CPE
CPE
Met.”shell
vial”
Met.”shell
vial”

Odczyny serologiczne
Odczyny serologiczne
ELISA (IgG i IgM)
ELISA (IgG i IgM)
Odczyn wiązania dopełniacza (CF)
Odczyn wiązania dopełniacza (CF)
Aglutynacja lateksu
Aglutynacja lateksu
Immunofluorescencja (IF)
Immunofluorescencja (IF)
Przeciwciała neutralizujące (Nt)
Przeciwciała neutralizujące (Nt)

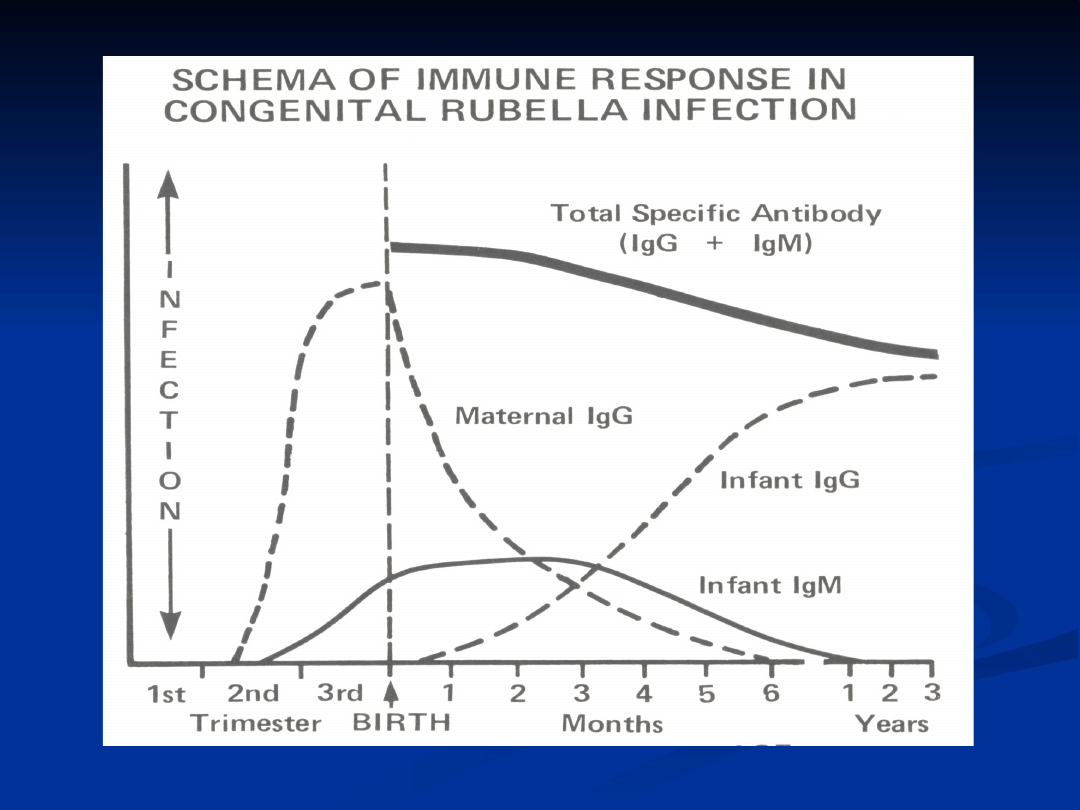
Następstwa zakażenia wirusem różyczki
Następstwa zakażenia wirusem różyczki
Matka
Matka
Płód
Płód
Noworodek
Noworodek
Zak. wtórne
Zak. wtórne
(asymptomatyczne)
(asymptomatyczne)
Brak zakażenia
Brak zakażenia
Bad. serolog. i
Bad. serolog. i
wirusol.
wirusol.
negatywne
negatywne
Zak. pierwotne:
Zak. pierwotne:
- objawowe
- objawowe
- bezobjawowe
- bezobjawowe
Klinicznie
Klinicznie
zdrowy,
zdrowy,
serologiczne
serologiczne
dowody
dowody
zakażenia, bez
zakażenia, bez
wydz. wirusa
wydz. wirusa
Klinicznie
Klinicznie
zdrowy,
zdrowy,
serologiczne i
serologiczne i
wirusol. dowody
wirusol. dowody
zakażenia
zakażenia
Zakażenie
Zakażenie
Objawy
Objawy
(np.zap.
(np.zap.
płuc,
płuc,
trombocytopenia)
trombocytopenia)
bez wad
bez wad
wrodzonych
wrodzonych
Obumarcie płodu,
Obumarcie płodu,
poronienie
poronienie
Objawy i wady
Objawy i wady
wrodzone
wrodzone

Częstość występowania zakażenia
Częstość występowania zakażenia
wrodzonego po objawowym zakażeniu
wrodzonego po objawowym zakażeniu
matki wirusem różyczki
matki wirusem różyczki
(n=258)
(n=258)
Zakażenie w I trymestrze
Zakażenie w I trymestrze
> 80%
> 80%
Zakażenie między 13 – 14
Zakażenie między 13 – 14
tyg. ciąży
tyg. ciąży
54%
54%
Zakażenie – koniec II
Zakażenie – koniec II
trymestru
trymestru
25%
25%
Zakażenie > 36 tyg. ciąży
Zakażenie > 36 tyg. ciąży
wg. MA South i wsp. 1983
wg. MA South i wsp. 1983
100%
100%
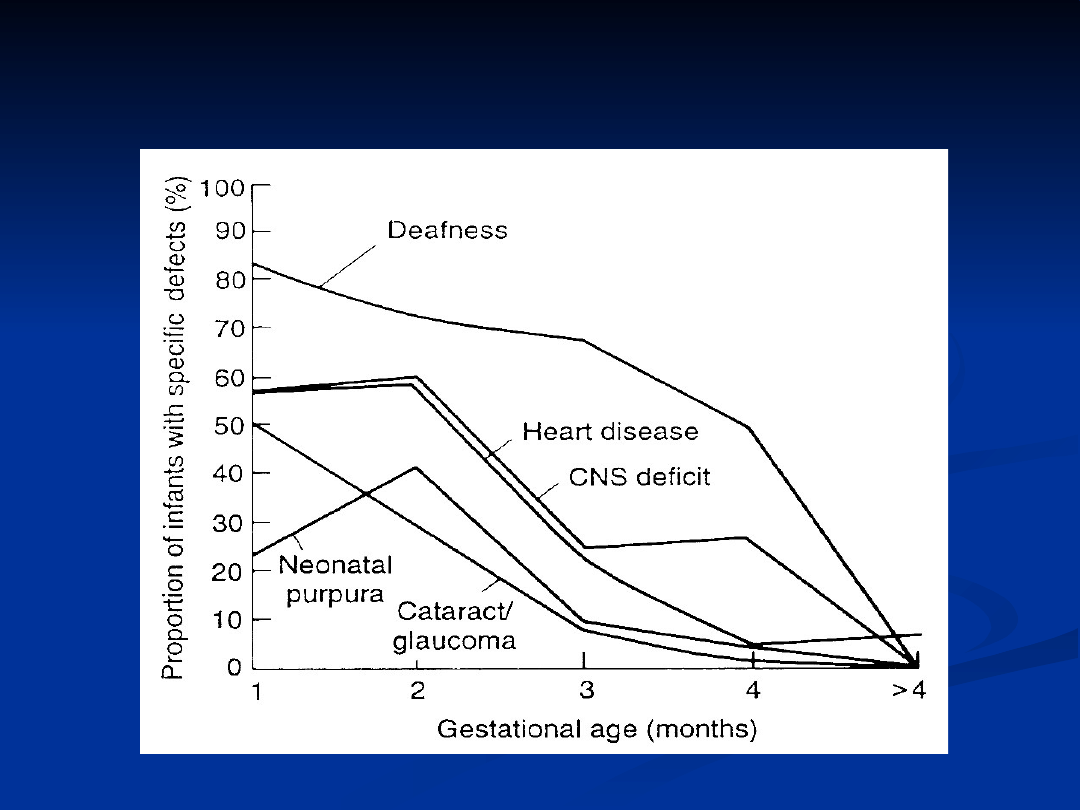
Następstwa zakażenia wrodzonego wirusem różyczki w
Następstwa zakażenia wrodzonego wirusem różyczki w
zależności od czasu w którym nastąpiło zakażenie matki
zależności od czasu w którym nastąpiło zakażenie matki

Późne następstwa zakażenia wrodzonego
Późne następstwa zakażenia wrodzonego
wirusem różyczki
wirusem różyczki
Cukrzyca insulinozależna w wieku 25 – 30 lat
Cukrzyca insulinozależna w wieku 25 – 30 lat
Postępujące zapalenie mózgu w wieku 10 – 20 lat
Postępujące zapalenie mózgu w wieku 10 – 20 lat
Późno ujawniająca się jaskra
Późno ujawniająca się jaskra
Zaburzenia tarczycy
Zaburzenia tarczycy
Upośledzenie czynności nadnerczy
Upośledzenie czynności nadnerczy
Późno ujawniająca się głuchota
Późno ujawniająca się głuchota

Objawy postępującego zapalenia
Objawy postępującego zapalenia
mózgu
mózgu
Początek między 10 – 20 r.ż.
Początek między 10 – 20 r.ż.
Objawy spastyczne, ataksja, upośledzenie
Objawy spastyczne, ataksja, upośledzenie
intelektualne, napady drgawkowe
intelektualne, napady drgawkowe
Wysokie miana p-ciał w surowicy i płynie
Wysokie miana p-ciał w surowicy i płynie
m-rdz.
m-rdz.
Podwyższone białko i
Podwyższone białko i
-globuliny w płynie
-globuliny w płynie
m-rdz.
m-rdz.
Zmiany morfologiczne w substancji białej,
Zmiany morfologiczne w substancji białej,
uogólnione, o charakterze postępującego
uogólnione, o charakterze postępującego
podostrego zapalenia mózgu
podostrego zapalenia mózgu

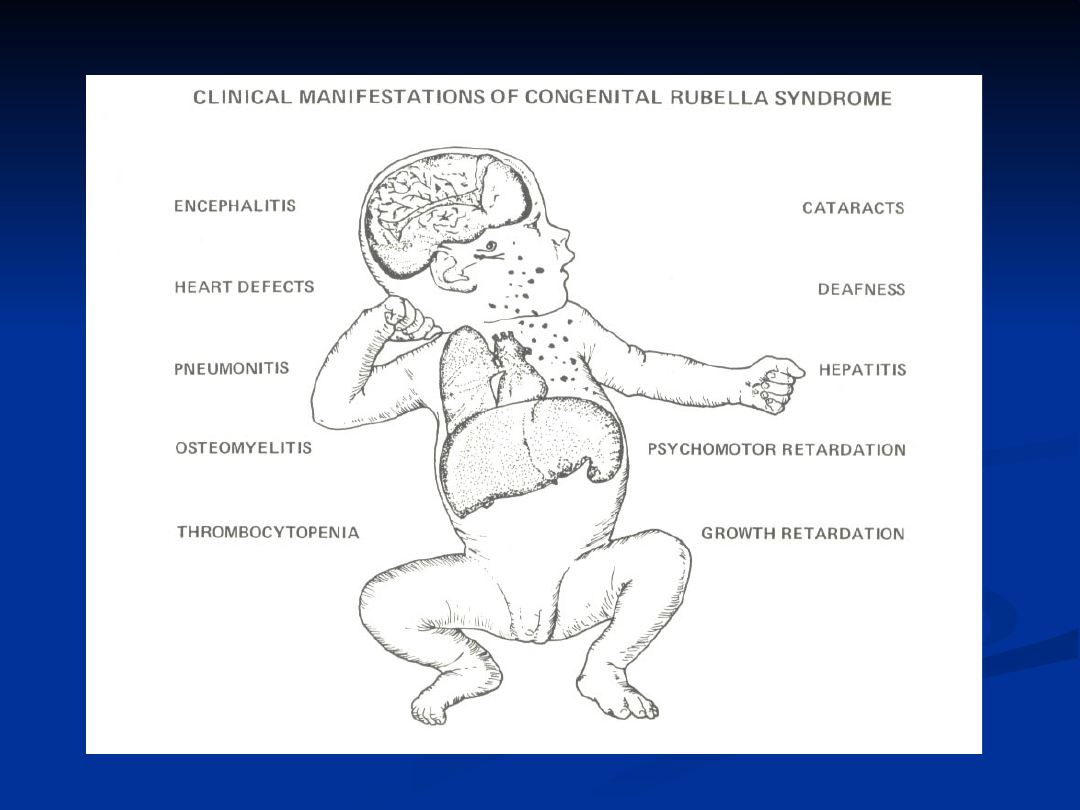
CRS podejrzany:
CRS podejrzany:
Podejrzenie lub laboratoryjne
Podejrzenie lub laboratoryjne
potwierdzenie różyczki u matki w okresie
potwierdzenie różyczki u matki w okresie
ciąży
ciąży
U noworodka –
U noworodka –
wada serca i/lub podejrzenie głuchoty,
wada serca i/lub podejrzenie głuchoty,
i/lub
i/lub
1 z objawów ze strony narządu wzroku
1 z objawów ze strony narządu wzroku
(zaćma, upośledzenie widzenia, oczopląs,
(zaćma, upośledzenie widzenia, oczopląs,
zez, małoocze, wrodzona zaćma
zez, małoocze, wrodzona zaćma

CRS klinicznie potwierdzony:
CRS klinicznie potwierdzony:
2 objawy z gr. A lub po jednym z gr. A i
2 objawy z gr. A lub po jednym z gr. A i
B
B
A.
A.
Zaćma, wrodzona jaskra, wrodzona
Zaćma, wrodzona jaskra, wrodzona
wada serca, utrata słuchu,
wada serca, utrata słuchu,
barwnikowe zwyrodnienie siatkówki
barwnikowe zwyrodnienie siatkówki
B.
B.
Plamica, powiększenie śledziony,
Plamica, powiększenie śledziony,
małogłowie, upośledzenie umysłowe,
małogłowie, upośledzenie umysłowe,
zap. mózgu i opon m-rdz., zmiany w
zap. mózgu i opon m-rdz., zmiany w
Rtg kości, żółtaczka
Rtg kości, żółtaczka

CRS laboratoryjnie potwierdzony:
CRS laboratoryjnie potwierdzony:
Pozytywne wyniki testów
Pozytywne wyniki testów
laboratoryjnych (IgM+) + klinicznie
laboratoryjnych (IgM+) + klinicznie
potwierdzony CRS
potwierdzony CRS
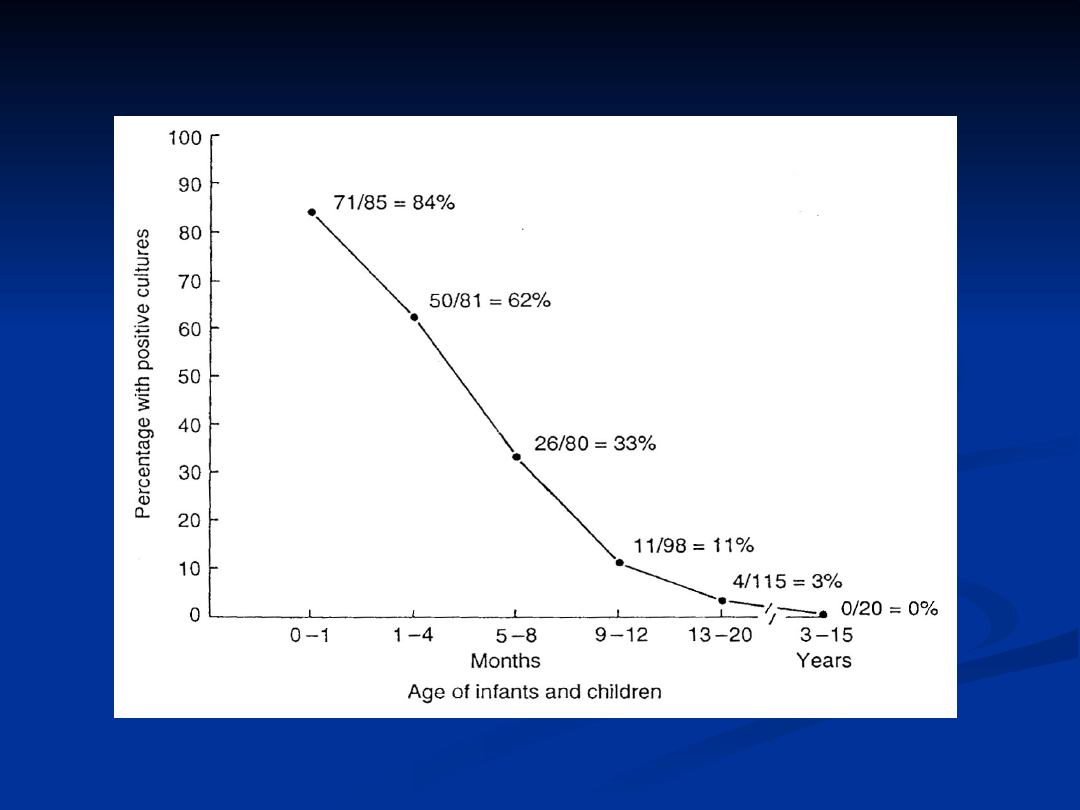
Wydzielanie wirusa różyczki przez dzieci z zakażeniem
Wydzielanie wirusa różyczki przez dzieci z zakażeniem
wrodzonym
wrodzonym

Toksoplazmoza wrodzona
Toksoplazmoza wrodzona
Częstość 0,5 – 5 przyp./1000 żywo urodzonych
Częstość 0,5 – 5 przyp./1000 żywo urodzonych
Pierwszy opis przypadku – Janku w 1923 r.
Pierwszy opis przypadku – Janku w 1923 r.
Częstość przezłożyskowej transmisji do płodu (bez
Częstość przezłożyskowej transmisji do płodu (bez
chemioprofilaktyki) wzrasta z wiekiem ciążowym –
chemioprofilaktyki) wzrasta z wiekiem ciążowym –
I trymestr 20%; >70% w III trymestrze.
I trymestr 20%; >70% w III trymestrze.
Ryzyko choroby płodu – zmniejsza się wraz z
Ryzyko choroby płodu – zmniejsza się wraz z
wiekiem ciążowym.
wiekiem ciążowym.
Stopień i charakter uszkodzeń płodu zależy także
Stopień i charakter uszkodzeń płodu zależy także
od:
od:
- zjadliwości szczepów pierwotniaka,
- zjadliwości szczepów pierwotniaka,
- liczby i masywności inwazji,
- liczby i masywności inwazji,
- stanu dojrzałości immunologicznej płodu
- stanu dojrzałości immunologicznej płodu

Toksoplazmoza wrodzona -
Toksoplazmoza wrodzona -
konsekwencje
konsekwencje
Zarażenie w I trymestrze
Zarażenie w I trymestrze
–
–
poronienie, opóźnienie rozwoju
poronienie, opóźnienie rozwoju
wewnątrzmacicznego, strukturalne
wewnątrzmacicznego, strukturalne
uszkodzenia w obrębie mózgu i narządu
uszkodzenia w obrębie mózgu i narządu
wzroku (małogłowie, małoocze), manifestacja
wzroku (małogłowie, małoocze), manifestacja
zaraz po urodzeniu
zaraz po urodzeniu
Zarażenie w II trymestrze
Zarażenie w II trymestrze
–
–
gdy nie stosowano chemioprofilaktyki objawy
gdy nie stosowano chemioprofilaktyki objawy
stwierdza się także zaraz po urodzeniu
stwierdza się także zaraz po urodzeniu

Toksoplazmoza wrodzona –
Toksoplazmoza wrodzona –
konsekwencje
konsekwencje
cd.
cd.
Zarażenie w III trymestrze
Zarażenie w III trymestrze
–
–
w 90% przebieg kliniczny bezobjawowy w okresie
w 90% przebieg kliniczny bezobjawowy w okresie
noworodkowym,
noworodkowym,
przy braku leczenia → odległe następstwa:
przy braku leczenia → odległe następstwa:
narząd wzroku
narząd wzroku
(do 85% przypadków) – upośledzenie
(do 85% przypadków) – upośledzenie
ostrości widzenia, ślepota;
ostrości widzenia, ślepota;
ośrodkowy układ nerwowy
ośrodkowy układ nerwowy
– zaburzenia motoryki (w
– zaburzenia motoryki (w
tym mózgowe porażenie dziecięce), padaczka,
tym mózgowe porażenie dziecięce), padaczka,
zaburzenia emocjonalne i mowy, upośledzenie funkcji
zaburzenia emocjonalne i mowy, upośledzenie funkcji
poznawczych i intelektualnych (20 – 75%);
poznawczych i intelektualnych (20 – 75%);
słuch
słuch
– upośledzenie słuchu (10 – 20% przypadków).
– upośledzenie słuchu (10 – 20% przypadków).

Toksoplazmoza wrodzona
Toksoplazmoza wrodzona
Klasyczna triada objawów –
Klasyczna triada objawów –
zapalenie siatkówki i
zapalenie siatkówki i
naczyniówki,
naczyniówki,
wodogłowie/małogłowie,
wodogłowie/małogłowie,
zwapnienia śródmózgowe
zwapnienia śródmózgowe

Objawy kliniczne toksoplazmozy
Objawy kliniczne toksoplazmozy
wrodzonej u dzieci
wrodzonej u dzieci
w okresie po urodzeniowym
w okresie po urodzeniowym
Objawy ze strony
OUN
Wiotkość/spastyczność
mięśni, tętniące ciemię,
drgawki, oczopląs,
zapalenie mózgu,
wodogłowie, małogłowie,
porażenia mięśniowe
Objawy ze strony
narządu wzroku
Zapalenie siatkówki i
naczyniówki, zaćma, zez,
małoocze, ślepota
Objawy
uogólnionego
zarażenia
Gorączka, biegunka,
wymioty, zaburzenia
oddychania, żółtaczka,
hepato/splenomegalia,
zapalenie płuc, skłonność
do krwawień, wysypki
skórne, obrzęki,
niedokrwistość, eozynofilia

Toksoplazmoza wrodzona –
Toksoplazmoza wrodzona –
leczenie
leczenie
1.
1.
postać objawowa
postać objawowa
pirymetamina
(0,5 –1 mg/kg/dobę jednorazowo)
(0,5 –1 mg/kg/dobę jednorazowo)
+
+
sulfadiazyna
(50 –100 mg/kg/dobę w 2-3 dawkach) p.o. przez 2 – 6 mies.
(50 –100 mg/kg/dobę w 2-3 dawkach) p.o. przez 2 – 6 mies.
a następnie
a następnie
naprzemiennie ze
naprzemiennie ze
spiramycyną
(150 000 – 300 000 j/kg/dobę
(150 000 – 300 000 j/kg/dobę
w 2-3 dawkach p.o.) w cyklach 4-tygodniowych,
w 2-3 dawkach p.o.) w cyklach 4-tygodniowych,
albo pirymetamina przez kolejne 3 dni w tygodniu lub co 2-gi
albo pirymetamina przez kolejne 3 dni w tygodniu lub co 2-gi
dzień, bez spiramycyny,
dzień, bez spiramycyny,
albo
albo
Fansidar
Fansidar
co 7 dni (1 tabl/20 kg masy ciała jednorazowo).
co 7 dni (1 tabl/20 kg masy ciała jednorazowo).
U niemowląt z ciężką postacią – pirymetamina codziennie
U niemowląt z ciężką postacią – pirymetamina codziennie
przez 6 mies.
przez 6 mies.

W czasie intensywnego leczenia
W czasie intensywnego leczenia
pirymetaminą
pirymetaminą
konieczne jest:
konieczne jest:
podawanie
podawanie
kwasu folinowego
kwasu folinowego
(2-3
(2-3
razy/tydz. w dawce 3-5 mg),
razy/tydz. w dawce 3-5 mg),
kontrola morfologii krwi z rozmazem
kontrola morfologii krwi z rozmazem
i płytkami krwi co 7-10 dni.
i płytkami krwi co 7-10 dni.

Toksoplazmoza wrodzona –
Toksoplazmoza wrodzona –
leczenie
leczenie
cd.
cd.
Postać subkliniczna:
Postać subkliniczna:
pirymetamina + sulfadiazyna
pirymetamina + sulfadiazyna
(przez 4 tyg. naprzemiennie ze
(przez 4 tyg. naprzemiennie ze
spiramycyną przez 6 tyg.),
spiramycyną przez 6 tyg.),
Fansidar jednorazowo co 7 dni.
Fansidar jednorazowo co 7 dni.

Toksoplazmoza wrodzona –
Toksoplazmoza wrodzona –
leczenie
leczenie
cd.
cd.
Prednizon
(Encorton) –
(Encorton) –
stosowany dodatkowo
stosowany dodatkowo
gdy:
gdy:
poziom białka w pł. m-rdz. > 1000
poziom białka w pł. m-rdz. > 1000
mg%;
mg%;
stwierdza się uogólnione zarażenie
stwierdza się uogólnione zarażenie
bardzo zaawansowane zapalenie
bardzo zaawansowane zapalenie
siatkówki i naczyniówki
siatkówki i naczyniówki

Zapobieganie toksoplazmozie
Zapobieganie toksoplazmozie
wrodzonej:
wrodzonej:
programy edukacyjne,
programy edukacyjne,
identyfikacja kobiet ciężarnych z
identyfikacja kobiet ciężarnych z
zarażeniem pierwotnym (badania
zarażeniem pierwotnym (badania
przesiewowe) i chemioprofilaktyka
przesiewowe) i chemioprofilaktyka
rowamycyną (pirymetamina +
rowamycyną (pirymetamina +
sulfadiazyna > 16 Hbd),
sulfadiazyna > 16 Hbd),
wczesna identyfikacja i leczenie
wczesna identyfikacja i leczenie
zarażonych noworodków
zarażonych noworodków

Wielospecjalistyczne badania kliniczne i laboratoryjne u
Wielospecjalistyczne badania kliniczne i laboratoryjne u
dzieci
dzieci
z toksoplazmozą wrodzoną
z toksoplazmozą wrodzoną
Termin badania
1-4
tyd
z.
5-8
tyg
.
9-12
tyg
.
6
mi
es.
9
mi
es.
12
mi
es.
24
mi
es.
Wywiad, bad.
pediatryczne
+
+
+
+
+
+
+
Bad. serologiczne
+
+
+
+
+
+
+
Morfologia, bad.
bioch
(
mocznik, kreatynina,
AlAT
)
+
+
+
+
+
USG mózgu
+
+
+
EEG
+
+
Neurolog
+
+
+
+
Okulista
+
+
+
+
+
Audiolog
+
+
+
Psycholog
+
+
+

Herpes neonatorum
Herpes neonatorum
Częstość 1/8000 – 1/60.000 porodów (w
Częstość 1/8000 – 1/60.000 porodów (w
zależności od populacji)
zależności od populacji)
Lokalizacja zmian:
Lokalizacja zmian:
- skóra
- skóra
- oko
- oko
- jama ustna
- jama ustna
- mózg (bez zmian skórnych lub ze zmianami)
- mózg (bez zmian skórnych lub ze zmianami)
- postać uogólniona
- postać uogólniona
Późne następstwa neurologiczne
Późne następstwa neurologiczne
Późne uszkodzenie wzroku (nekroza siatkówki)
Późne uszkodzenie wzroku (nekroza siatkówki)

Zakażenie wrodzone HSV
Zakażenie wrodzone HSV
Uogólnione zakażenie narządowe HSV u
Uogólnione zakażenie narządowe HSV u
matki (zak. pierwotne)
matki (zak. pierwotne)
Śmiertelność matek i dzieci > 50%
Śmiertelność matek i dzieci > 50%
Objawy: hepatitis z/bez trombocytopenii
Objawy: hepatitis z/bez trombocytopenii
leukopenia
leukopenia
koagulopatia
koagulopatia
zapalenie płuc
zapalenie płuc
zapalenie mózgu
zapalenie mózgu
Herpes genitalis u matki (zak. pierwotne
Herpes genitalis u matki (zak. pierwotne
lub reaktywacja)
lub reaktywacja)
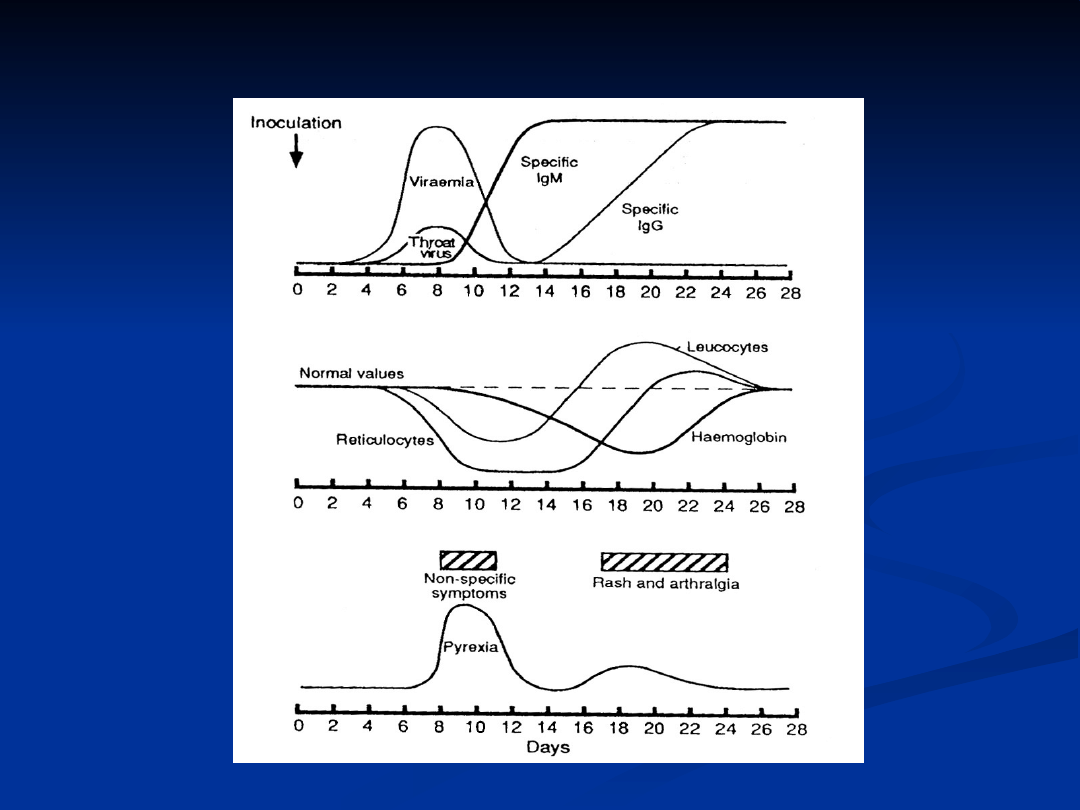
Zakażenie wrodzone HSV
Zakażenie wrodzone HSV
choroba
choroba
Dzień
Dzień
wystąpieni
wystąpieni
a objawów
a objawów
Śmiertelność
Śmiertelność
Bez leczenia Z
Bez leczenia Z
leczeniem
leczeniem
rokowanie
rokowanie
Uogólniona
Uogólniona
CNS, płuca,
CNS, płuca,
watroba,
watroba,
nadnercza,
nadnercza,
SEM
SEM
6 – 12
6 – 12
> 80%
> 80%
> 50%
> 50%
40% rozwój
40% rozwój
normalny
normalny
CNS
CNS
Zap.
Zap.
Mózgu/opon
Mózgu/opon
w 37-48% bez
w 37-48% bez
SEM
SEM
16 – 18
16 – 18
> 50%
> 50%
15%
15%
W ok. 56%
W ok. 56%
uszkodzenia
uszkodzenia
wzroku i CNS,
wzroku i CNS,
nawrotowe zmiany
nawrotowe zmiany
skórne
skórne
SEM
SEM
6 - 7
6 - 7
nd
nd
0%
0%
W ok. 20%
W ok. 20%
uszkodzenia CNS,
uszkodzenia CNS,
nawrotowe zmiany
nawrotowe zmiany
skórne
skórne
SEM – zmiany na skórze, w oku i jamie
ustnej;
Nd – brak danych
SEM – zmiany na skórze, w oku i jamie
ustnej;
Nd – brak danych

Następstwa zakażenia płodu HVZ (ospa
Następstwa zakażenia płodu HVZ (ospa
wietrzna u matki)
wietrzna u matki)
do 20 tyg. życia płodowego
do 20 tyg. życia płodowego
Nie wzrasta liczba spontanicznych
Nie wzrasta liczba spontanicznych
poronień;
poronień;
Objawy zakażenia:
Objawy zakażenia:
-
zbliznowacenia na skórze zgodnie z
zbliznowacenia na skórze zgodnie z
zajęciem dermatomów,
zajęciem dermatomów,
-
wady wzroku (małoocze, zap. siatkówki i
wady wzroku (małoocze, zap. siatkówki i
naczyniówki, zaćma),
naczyniówki, zaćma),
-
niedorozwój kończyn, atrofia mięśni,
niedorozwój kończyn, atrofia mięśni,
-
zaburzenia w OUN (mikrocefalia, zanik
zaburzenia w OUN (mikrocefalia, zanik
korowy, upośledzenie umysłowe,
korowy, upośledzenie umysłowe,
zaburzenia w funkcjonowaniu zwieraczy)
zaburzenia w funkcjonowaniu zwieraczy)

Następstwa zakażenie płodu HVZ (ospa
Następstwa zakażenie płodu HVZ (ospa
wietrzna u matki)
wietrzna u matki)
od 20 do 36 tyg. życia
od 20 do 36 tyg. życia
płodowego
płodowego
Brak wad, może wystąpić półpasiec w
Brak wad, może wystąpić półpasiec w
pierwszych latach życia
pierwszych latach życia

Śmiertelność noworodków z powodu
Śmiertelność noworodków z powodu
wrodzonego zakażenia HVZ w zależności od
wrodzonego zakażenia HVZ w zależności od
czasu wystąpienia wysypki u matki
czasu wystąpienia wysypki u matki
Pojawienie się wykwitów
Pojawienie się wykwitów
(dni)
(dni)
śmiertelność
śmiertelność
%
%
U matki
U matki
U noworodka
U noworodka
5 – 21 dni
5 – 21 dni
przed
przed
porodem
porodem
0 - 4
0 - 4
0
0
4 dni przed
4 dni przed
porodem do 2
porodem do 2
dni po
dni po
porodzie
porodzie
5 - 10
5 - 10
30
30

Występowanie swoistych IgG w krwi
Występowanie swoistych IgG w krwi
noworodka w zależności od czasu pojawienia
noworodka w zależności od czasu pojawienia
się wysypki ospowej u matki
się wysypki ospowej u matki
Pojawienie się wysypki
Pojawienie się wysypki
u matki
u matki
(dni przed porodem)
(dni przed porodem)
Liczba noworodków u
Liczba noworodków u
których wykryto IgG
których wykryto IgG
(miano < 32)
(miano < 32)
0 – 2
0 – 2
0/26
0/26
3 – 5
3 – 5
11/23
11/23
> 6
> 6
18/18
18/18
Zakażenie parvowirusem B19
Zakażenie parvowirusem B19
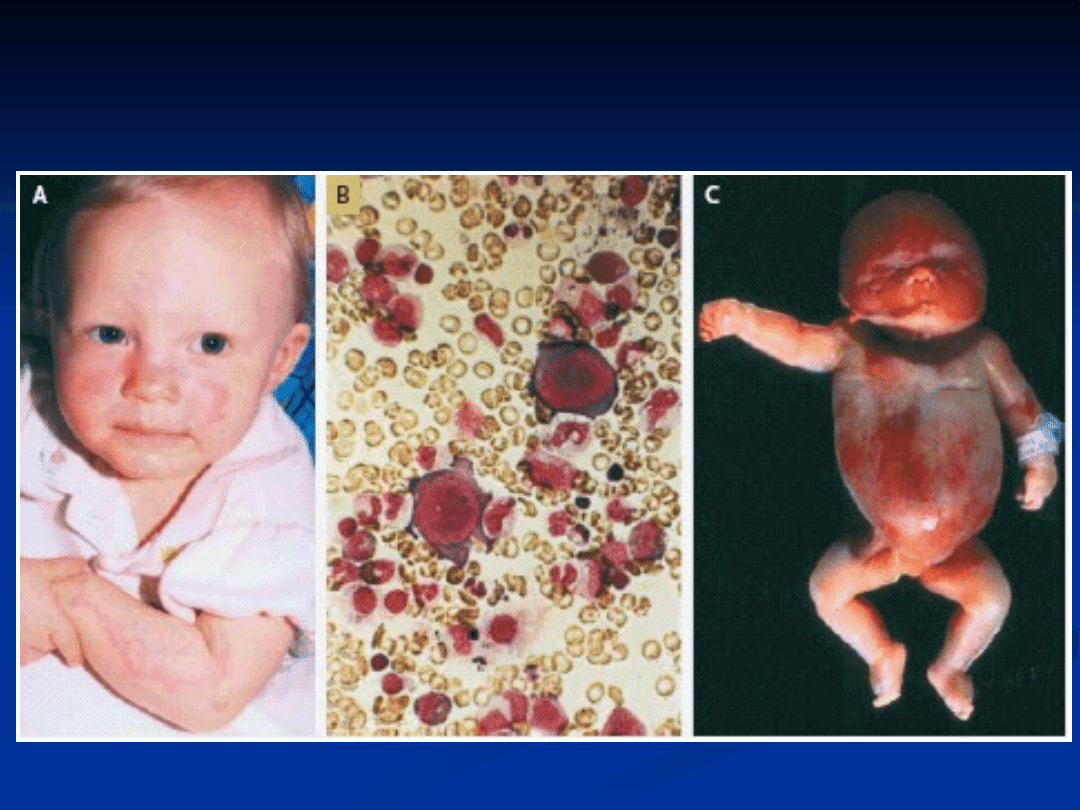
Manifestacja kliniczna zakażenia parvowirusem B19
Manifestacja kliniczna zakażenia parvowirusem B19

Zakażenia HIV
Zakażenia HIV
W okresie ciąży (gł. ostatni
W okresie ciąży (gł. ostatni
trymestr)
trymestr)
Porodu (70% zakażeń wertykalnych)
Porodu (70% zakażeń wertykalnych)
Podczas karmienia
Podczas karmienia
Częstość zakażeń u dzieci matek HIV
Częstość zakażeń u dzieci matek HIV
+
+
Europa 15%
Europa 15%
Afryka 35 – 40%
Afryka 35 – 40%

Czynniki ryzyka odmatczynych zakażeń HIV
Czynniki ryzyka odmatczynych zakażeń HIV
Zaawansowanie stadium choroby u matki
Zaawansowanie stadium choroby u matki
Świeże zakażenie HIV z serokonwersją w
Świeże zakażenie HIV z serokonwersją w
czasie ciąży lub karmienia
czasie ciąży lub karmienia
Progresja w AIDS w czasie ciąży lub karmienia
Progresja w AIDS w czasie ciąży lub karmienia
Brak lub niski poziom p-ciał neutralizujących u
Brak lub niski poziom p-ciał neutralizujących u
matki
matki
Zakażenie wariantem tworzącym syncytia
Zakażenie wariantem tworzącym syncytia
Zapalenie błon płodowych
Zapalenie błon płodowych
Poród przedwczesny
Poród przedwczesny
Wczesne odpłynięcie wód płodowych
Wczesne odpłynięcie wód płodowych
Traumatyzujący sposób prowadzenia porodu
Traumatyzujący sposób prowadzenia porodu
Karmienie piersią
Karmienie piersią

Zakażenia HIV
Program ACTG 076
Program ACTG 076
(w Polsce wprowadzony
(w Polsce wprowadzony
od 1994 r.)
od 1994 r.)
Ciężarna HIV (+)
Ciężarna HIV (+)
AZT (Retrovir) między 14-30 tyg. ciąży
AZT (Retrovir) między 14-30 tyg. ciąży
p.o., i.v. w trakcie porodu
p.o., i.v. w trakcie porodu
Noworodek
Noworodek
AZT do 6 tyg. życia
AZT do 6 tyg. życia

Zakażenia HIV
Zakażenia HIV
-
p
ostępowanie na
oddziale noworodkowym:
Dokładne obmycie noworodka z mazi płodowej
Dokładne obmycie noworodka z mazi płodowej
jak najszybciej po urodzeniu
jak najszybciej po urodzeniu
Odessanie zalegającej treści, ewentualne
Odessanie zalegającej treści, ewentualne
zaaspirowanie wód płodowych z górnych dróg
zaaspirowanie wód płodowych z górnych dróg
oddechowych
oddechowych
Rozpoczęcie podawania w ciągu 24 godz. po
Rozpoczęcie podawania w ciągu 24 godz. po
porodzie AZT w syropie w dawce 2 mg/kg/dawkę
porodzie AZT w syropie w dawce 2 mg/kg/dawkę
co 6 godz. przez 6 tyg. (niezależnie od stosowania
co 6 godz. przez 6 tyg. (niezależnie od stosowania
u matki profilaktyki AZT w czasie ciąży i porodu)
u matki profilaktyki AZT w czasie ciąży i porodu)
W ciągu pierwszych 24 godz. życia szczepienie
W ciągu pierwszych 24 godz. życia szczepienie
BCG i przeciwko wzw B, u dzieci matek HbsAg(+)
BCG i przeciwko wzw B, u dzieci matek HbsAg(+)
- łącznie z immunoglobuliną w ciągu pierwszych
- łącznie z immunoglobuliną w ciągu pierwszych
12 godz. życia
12 godz. życia
Bezwzględne zalecenie sztucznego karmienia
Bezwzględne zalecenie sztucznego karmienia

Rozpoznawanie zakażenia HIV u
Rozpoznawanie zakażenia HIV u
niemowląt
niemowląt
Dodatnia hodowla HIV
Dodatnia hodowla HIV
Wykazanie w supernatancie hodowli
Wykazanie w supernatancie hodowli
aktywności OT
aktywności OT
Wykrycie ag p24 lub materiału
Wykrycie ag p24 lub materiału
genetycznego
genetycznego
Co najmniej 2 pozytywne wyniki
Co najmniej 2 pozytywne wyniki
w 2 oddzielnych próbkach
w 2 oddzielnych próbkach
Badanie serologiczne w odstępach
Badanie serologiczne w odstępach
miesięcznych do 18 m.ż.
miesięcznych do 18 m.ż.

Zakażenia perinatalne paciorkowcami
Zakażenia perinatalne paciorkowcami
grupy B
grupy B
Wczesna posocznica noworodków
Wczesna posocznica noworodków
(w 1 tygodniu życia)
(w 1 tygodniu życia)
Późna postać choroby
Późna postać choroby
(>1 tyg., najczęściej w pierwszych 3 miesiącach
(>1 tyg., najczęściej w pierwszych 3 miesiącach
życia)
życia)
Objawy zakażenia
Objawy zakażenia
: posocznica, zapalenie płuc, zap.
: posocznica, zapalenie płuc, zap.
opon m-rdz., zap. szpiku kostnego, ropne zap.
opon m-rdz., zap. szpiku kostnego, ropne zap.
stawów
stawów
Kolonizacja w pochwie lub odbytnicy
Kolonizacja w pochwie lub odbytnicy
u ok.
u ok.
10 –
10 –
30%
30%
ciężarnych, może mieć charakter
ciężarnych, może mieć charakter
przejściowy, przewlekły lub przerywany
przejściowy, przewlekły lub przerywany

Śródporodowa antybiotykoterapia w
Śródporodowa antybiotykoterapia w
zapobieganiu posocznicy S. agalactiae
zapobieganiu posocznicy S. agalactiae
Zalecany
Zalecany
antybiotyk
antybiotyk
Penicylina
Penicylina
– 5 mln j iv. (dawka
– 5 mln j iv. (dawka
początkowa), potem 2,5 mln.co 4
początkowa), potem 2,5 mln.co 4
godz. do zakończenia porodu
godz. do zakończenia porodu
Alternatywa
Alternatywa
Ampicylina
Ampicylina
– 2g iv. (dawka
– 2g iv. (dawka
początkowa), potem 1g co 4 godz.
początkowa), potem 1g co 4 godz.
do zakończenia porodu
do zakończenia porodu
Nadwrażliwość na
Nadwrażliwość na
penicylinę:
penicylinę:
Małe ryzyko
Małe ryzyko
anafilaksji
anafilaksji
Duże ryzyko
Duże ryzyko
anafilaksji
anafilaksji
Cefazolina
Cefazolina
– 2g iv
– 2g iv
Klindamycyna
Klindamycyna
900 mg iv.
900 mg iv.
Erytromycyna
Erytromycyna
500 mg iv.
500 mg iv.
Wankomycyna
Wankomycyna
1g iv (w przypadku
1g iv (w przypadku
oporności na klindamycynę i
oporności na klindamycynę i
erytromycynę)
erytromycynę)

Nosicielstwo HBV a okres
Nosicielstwo HBV a okres
zakażenia
zakażenia
tym wirusem
tym wirusem
Zakażenie
Nosicielami zostaje
1 rok życia
70 - 80% osób
2 - 3 r.ż.
40 - 70% osób
4 - 6 r.ż.
10 - 40% osób
po 6 r.ż.
6 - 10% osób
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
Wyszukiwarka
Podobne podstrony:
Zakazenia okresu noworodkowego
Wybrane problemy patologii z okresu noworodkowego, studia pielęgniarstwo
Żółtaczka okresu noworodkowego(1)
Wybrane problemy patologii okresu noworodkowego, Ratownicto Medyczne, PEDIATRIA
Ontogeneza motoryczności okresu noworodkowego i niemowlęcego
CHOROBY OKRESU NOWORODKOWEGO
Zmiany adaptacyjne okresu noworodkowego Dobczyce
Zmiany?aptacyjne okresu noworodkowego
Żółtaczka okresu noworodkowego
Charakterystyka okresu noworodkowego, Fizjoterapia, Ściągi
profilaktyka okresu noworodkowego
Wybrane problemy patologii z okresu noworodkowego, studia pielęgniarstwo
Żółtaczka okresu noworodkowego(1)
Ontogeneza motoryczności okresu noworodkowego i niemowlęcego
więcej podobnych podstron