
Romuald Lango
Akademia Pomorska w Słupsku

plan
Ból w dole brzucha
Ostre choroby ginekologiczne
Krwawienia i krwotoki z dróg rodnych
Ciąża pozamaciczna i ostre powikłania ciąży
Nadciśnienie tętnicze w ciąży
Resuscytacja ciężarnej – powtórzenie
Przestępstwa na tle seksualnym

Ostry ból w dole brzucha
Przyczyny chirurgiczne
lub urologiczne
Przyczyny ginekologiczne
Zapalenie wyrostka
robaczkowego
Niedrożność jelit
Kamica nerkowa
Zakażenie dróg
moczowych
Bóle miesiączkowe
Stany zapalne narządów rodnych
Pęknięcie torbieli lub skręt
jajnika
Ciąża pozamaciczna
Endometrioza
Mięśniaki macicy
Patologia ciąży: odklejenie
łożyska, zagrażające poronienie,
pęknięcie macicy, poród
Objaw toczącego się procesu chorobowego.
Konieczność różnicowania między problemem chirurgicznym i
ginekologicznym
Ocena konieczności interwencji operacyjnej
Różnicowanie – na podstawie charakteru bólu (somatyczny czy trzewny,
Różnicowanie – na podstawie charakteru bólu (somatyczny czy trzewny,
ostry czy rozlany), badania ginekologicznego i badań diagnostycznych
ostry czy rozlany), badania ginekologicznego i badań diagnostycznych
!
!

Krwotoki
Każde krwawienie w terminie innym niż planowana miesiączka jest
objawem nieprawidłowym
Najczęstsze przyczyny: infekcja, uraz, zaburzenia hormonalne,
nowotwory narządu rodnego
Inne przyczyny: powikłania ciąży, zaśniad groniasty, endometrioza,
zapalenie układu moczowego, żylaki odbytu, krwawienie z dolnego
odcinka przewodu pokarmowego, koagulopatie, nadciśnienie tętnicze
Wskazania do przyjęcia do szpitala:
Niestabilność hemodynamiczna
Objawy zakażenia
Objawy krwawienia do jamy brzusznej
Postępowanie przedszpitalne w przypadku znacznej niestabilności
hemodynamicznej:
pozycja przeciwwstrząsowa,
szybkie przetoczenie 1 l 0,9% NaCl
Ostre choroby ginekologiczne
!
!

Stany zapalne narządów rodnych
Hospitalizacja w zależności od ciężkości stanu
ogólnego i nasilenia reakcji zapalnej, a także
w ciąży i przy braku możliwości leczenia
doustnego
Konsultacja ginekologiczna w celu ustalenia
wskazań do pilnej operacji (ropień, zapalenie
otrzewnej)
Ostre choroby ginekologiczne

Ciąża pozamaciczna (ektopowa)
Rozwój jaja płodowego poza jamą macicy – w jajowodzie, szyjce
macicy, jajniku lub jamie otrzewnej
Pęknięcie jaja płodowego powoduje ostry krwotok
Pęknięta ciąża pozamaciczna stanowi zagrożenie życia
Rozpoznanie:
objawy ciąży
Ból brzucha zwykle w dolnych kwadrantach miednicy mniejszej, o
charakterze napadowy, często obecne są objawy otrzewne
Ostry brzuch wskazuje na znaczną utratę krwi
Mogą być niecharakterystyczne krwawienia z dróg rodnych
Potwierdzenie: obecność krwi w punktacie z zachyłka odbytniczo-
macicznego (przy braku urazu)
Leczenie przedszpitalne: szybkie przetoczenie 1 l 0,9% NaCl
Leczenie szpitalne: zawsze operacyjne
Ostre choroby położniecze
!
!

Ból brzucha u ciężarnej - możliwe
przyczyny
Nieprawidłowy przebieg ciąży
Współistniejące schorzenia
niepołożnicze
Ciąża ektopowa
Poronienie
Rozpoczynający się
poród
Odklejenie łożyska
Zagrażające pęknięcie
macicy
Ostre zapalenie wyrostka
robaczkowego
Skręt szypuły torbieli
jajnika
Niedrożność jelit
Ostre zapalenie trzustki
Perforacja przewodu
pokarmowego
Ostre choroby położnicze
!
!

Ostre zapalenie wyrostka robaczkowego
w ciąży
Najczęstsza po ciąży ektopowej przyczyna ostrych
bólów brzucha u ciężarnych
Ból często początkowo umiejscawia się w
nadbrzuszu, potem po stronie prawej
Nietypowa lokalizacja bólu
Nudności są zwykle bagatelizowane
Wzrost temperatury, jadłowstręt i leukocytoza
dopiero po ok. 24 godz.
Rokowanie zależy od zaawansowania ciąży i
szybkości rozpoczęcia operacji
Najgorsze rokowanie i najwyższa śmiertelność –w
okresie okołoporodowym
Ostre choroby położnicze

Postępowanie w przypadku ostrego brzucha u
ciężarnej
Przyjęcie do szpitala
Monitorowanie ciężarnej i płodu
Wyrównanie zaburzeń gospodarki wodno-
elektrolitowej
Rozpoczęcie antybiotykoterpaii
Leczenie przyczynowe
W przypadku obecności wskazań do leczenia
chirurgicznego jak najszybsza operacja
Ostre choroby położnicze

Nadciśnienie w ciąży
Rzucawka porodowa (EPH – gestoza)
EPH – edema, proteinuria, hypertensio – obrzęki,
białkomocz, nadciśnienie
Zaburzenia współistniejące: upośledzenie funkcji
wątroby, hipoalbuminemia, koagulopatia
Jedna z głównych przyczyn zgonu matek w okresie
okołoporodowym
Powikłania w przebiegu gestozy: przedwczesne
odklejenie łożyska, niewydolność wielonarządowa,
udar krwotoczny mózgu, odklejenie siatkówki
Zagrożenie dla życia matki i płodu: nadciśnienie i
drgawki
Czynniki ryzyka: ciąża mnoga, zaśniad groniasty,
pierwsza ciąża
!
!

Nadciśnienie w ciąży
Stan przedrzucawkowy: wzrost ciśnienia >160/110
mmHg, zawroty i bóle głowy, szum w uszach,
zaburzenia widzenia, światłowstręt, nudności i
bóle brzucha
Rzucawka: dalszy wzrost ciśnienia, utrata
przytomności, drgawki toniczno-kloniczne,
zaburzenia oddychania
!
!

EPH-gestoza - leczenie
Leki o działaniu uspokajającym i przeciwdrgawkowym:
diazepam 10-30 mg i.v. – do uzyskania płytkiej sedacji (uwaga:
ryzyko niekorzystnego działania na płód). W przypadku braku
skuteczności diazepamu – barbiturany (Thiopental)
Ułożenie na lewym boku, z głową wyżej
Podawanie tlenu przez maskę
Dostęp żylny i podłączenie wlewu z NaCl i MgSO4 oraz leku
obniżającego ciśnienie (hydralazyna i.v. w dawkach
frakcjonowanych po 5 mg. W przypadku tachykardii: -bloker
i.v. (np. metoprolol – Betaloc 2,5 – 5 mg)
Nie należy obniżać ciśnienia szybciej niż o 20 mmHg/godz.
ryzyko niedotlenienia płodu i spadku przepływu nerkowego
Dalsze leczenie: wyrównanie hipoalbuminemii i likwidacja
obrzęków, wyrównanie zaburzeń krzepnięcia, zapewnienie
homeostazy w zakresie gospodarki wodno-elektrolitowej
!
!

Rzucawka – leczenie ciężkiej postaci
Leczenie drgawek poprzez podawanie powtarzanych dawek
diazepamu (Relanium) i ewent. Thiopentalu
Kontrola drożności dróg oddechowych
Ryzyko aspiracji treści pokarmowej
Może być konieczna intubacja i wentylacja zastępcza
Ukończenie ciąży zwykle przez cesarskie cięcie
!
!

Zespół żyły głównej dolnej
Przy zmianie pozycji pacjentki często dochodzi do spadku
rzutu serca wskutek ucisku macicy na żyłę główną dolną
przy ułożeniu na plecach
Objawy: niepokój, pobudzenie, zawroty głowy, spadek
ciśnienia tętniczego, tachykardia, zaburzenia przytomności,
zbladnięcie skóry, zimne poty
Ryzyko niedotlenienia płodu
!
!

Zespół żyły głównej dolnej
Postępowanie:
Ocena krwawienia z pochwy
Szybkie ułożenie pacjentki na lewym boku z nogami wyżej
Pewny dostęp do żyły
Przetaczanie koloidów i krystaloidów
Tlen przez maskę
Monitorowanie czynności serca płodu
Najlepszą terapią dla płodu jest stabilizacja
stanu ogólnego matki!!!
!
!

Krwawienie i krwotok u ciężarnej
Najczęstsza przyczyna: poronienie i utrata ciąży
Poronienie: wydalenie z macicy jaja płodowego przed 16
tygodniem ciąży
Czynniki sprzyjające:
Matczyne ogólne: stres, infekcje, choroby zakaźne,
zaburzenia metaboliczne, zatrucia, urazy.
Matczyne miejscowe: wady rozwojowe macicy,
niewydolność szyjki, mięśniaki macicy
Zarodkowe: zaburzenia genetyczne, nieprawidłowy rozwój
łożyska, zaburzenia różnicowania zarodka
Objawy:
Bólowi w dole brzucha towarzyszy różnego stopnia
krwawienie
Rozpoznanie na podstawie wywiadu + objawy kliniczne + ew.
bad. USG
Ostre choroby położnicze

Krwawienie i krwotok u ciężarnej.
Postępowanie
Postępowanie przedszpitalne:
Ocena funkcji życiowych ABC
Płynoterapia – wyrównanie objętości utraconej krwi (1 l
0,9% NaCl lub PWE)
Postępowanie szpitalne:
Ocena funkcji życiowych ABC
Przy przyjęciu – pobranie krwi na grupę i próbę
krzyżową, zamówienie osocza antyhemofilowego.
Monitorowanie: układ krążenia, oddychanie, stan
przytomności, kolor skóry, morfologia krwi
Podanie antybiotyku o szerokim spektrum
Jak najszybsze wyłyżeczkowanie jamy macicy
Ostre choroby położnicze
!
!

Łożysko przodujące
Umiejscowienie łożyska w dolnym odcinku macicy
tendencja do krwawień w II i III trymestrze ciąży
lub po rozpoczęciu akcji porodowej
Zazwyczaj krwawieniu nie towarzyszy bolesność
Rozpoznanie w oparciu o badanie USG
Różnicowanie: pęknięcie macicy, przedwczesne
odklejenie prawidłowo ułożonego łożyska
Podejrzenie łożyska przodującego jest wskazaniem
do hospitalizacji
Zagrożenie dla płodu: niedotlenienie obumarcie
płodu
Zagrożenie dla matki: krwotok, wstrząs
krwotoczny, zator powietrzny, atonia macicy

Łożysko przodujące. Postępowanie
Pozycja przeciwwstrząsowa na lewym boku
Tlen przez maskę
Podawanie leków tokolitycznych
Przetransportowanie bez wstrząsów na salę
operacyjną
Monitorowanie czynności płodu i funkcji
układu krążenia u matki
Zapewnienie dostępu do żyły i podaży płynów
!
!

Pęknięcie macicy
Możliwe przyczyny: pęknięcie samoistne,
stymulacja oksytocyną lub uraz
Czynniki sprzyjające: przebyte cięcia cesarskie,
operacje macicy.
Siny ból (skurcz), który w pewnym momencie
ulega złagodzeniu (pęknięcie)
Krwawienia z pochwy może nie być lub może być
niewielkie – krwotok do jamy otrzewnej
Postępowanie – tylko natychmiastowa operacja
może uratować życie matki i płodu

Poród nagły
Gdy akcja porodowa jest na tyle zaawansowana lub
przebiega tak szybko, że przewiezienie pacjentki do
szpitala lub izby porodowej stanowiłoby zagrożenie
dla matki lub płodu
Konieczna jest ocena czynności porodowej i stanu
pacjentki przed podjęciem decyzji o transporcie lub
odbieraniu porodu na miejscu
Konieczność ustalenia czasu trwania ciąży,
planowanego terminu porodu, początku i częstości
skurczów porodowych, czasu odejścia wód płodowych,
!
!

Poród nagły – postępowanie
przedszpitalne
Uspokoić pacjentkę
Ułożyć na plecach ukośnie na lewo
Podać tlen przez maskę
Zapewnić dostęp do żyły
Powiadomić salę porodową. Nawiązać kontakt telefoniczny
z położnikiem
Monitorować stan ogólny pacjentki, częstość i czas trwania
skurczów porodowych i tętno płodu
!
!

Poród nagły – postępowanie
przedszpitalne
W przypadku, gdy urodziła się główka – odessać płyn z
jamy ustnej i nosa noworodka
Zaciśnięcie lub podwiązanie i odcięcie pępowiny
Po zaciśnięciu pępowiny podać matce 5-10 j.m. oksytocyny
w celu obkurczenia macicy i zmniejszenia krwawienia.
Po urodzeniu ocenić drożność dróg oddechowych,
wydolność oddechu i położyć dziecko na brzuchu matki.
Chronić przed utratą ciepła.
Łożysko rodzi się zwykle po 20-30 min. Nie pociągać za
pępowinę
!
!

Wypadnięcie pępowiny - Stan zagrożenia
życia płodu!!!
Postępowanie:
Sprawdzić czy pępowina tętni
Porównać tętno pępowiny i płodu
Brak tętna płodu i stwierdzenie martwej ciąży NIE jest
wskazaniem do natychmiastowego cesarskiego cięcia
W przypadku żywego płodu najważniejsze jest ręczne
utrzymanie pępowiny w takim położeniu, aby nie doszło do jej
zaciśnięcia
Leki tokolityczne (wstrzymanie czynności skurczowej):
salbutamol i.v. lub wziewnie fenoterol-2-4 wdechy
Przetaczać płyny, podać tlen
Powiadomić sale operacyjną o konieczności nagłego cięcia
Ręka w kroczu odpychająca część przodująca w
przypadku wypadnięcia pępowiny powinna pozostać do
czasu wydobycia dziecka!!!
!
!
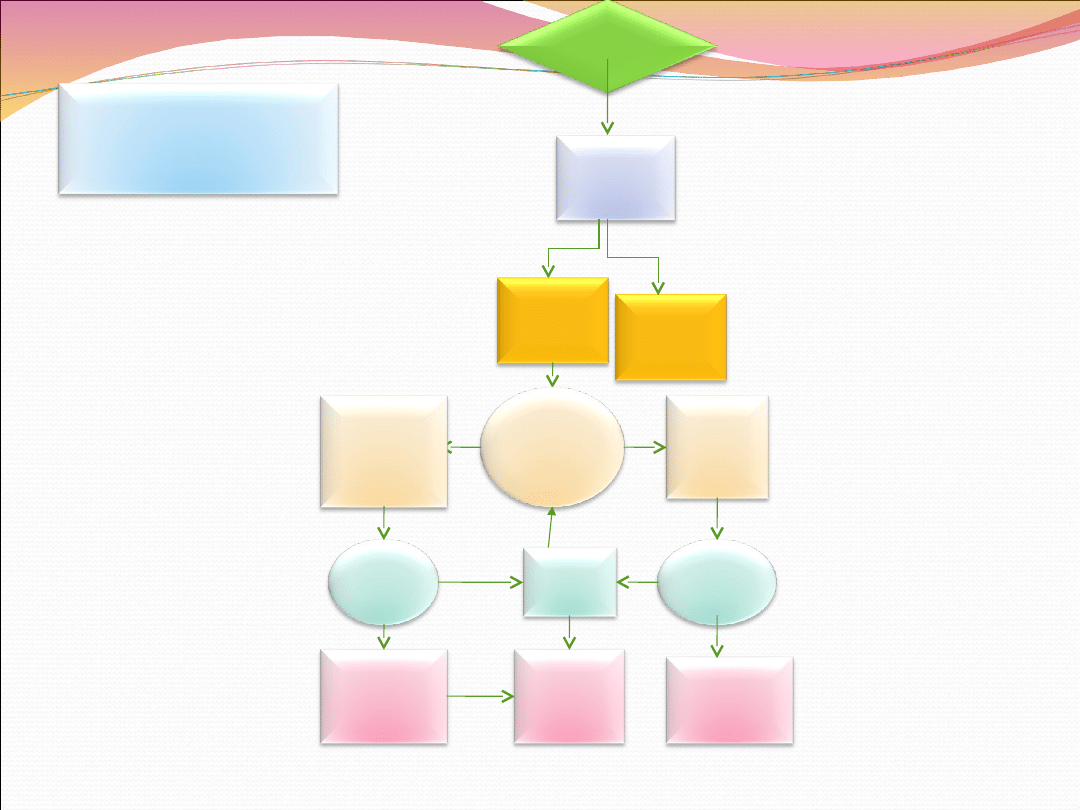
Poród nagły
Opieka nad matką
po porodzie
Ocena
stanu
matki
Zaciśnij
pępowinę (>
5 cm od
dziecka)
0,9% NaCl
dożylnie
Patrz protokół
opieki nad
noworodkiem
Istotne
krwawi
enie
poporo
dowe
Tak
Oxytocyna IV.
30j. w IL z
szybkością
250 ml/godz
matka
dziecko
Nie
Transport
Nie
pociągaj
za
pępowinę
Łożysko
urodzone
Nie
Łożysko
urodzon
e
Nie
Intensywnie
masuj dno
macicy aż do
stwardnienia
Transport
Oxytocyna IV.
30j. w IL z
szybkością
250ml/godz
Tak
Tak
!
!

Resuscytacja ciężarnej i wydobycie dziecka
przez cesarskie cięcie
W przypadku zatrzymania krążenia u ciężarnej
cesarskie cięcie trzeba wykonać w ciągu 5min.
Szanse na uratowanie dziecka zależą od
zaawansowania ciąży (max. 28 tyg.), czasu
prowadzenia działań resuscytacyjnych, ilości
podanych leków i przyczyn, które doprowadziły
do zatrzymania krążenia matki.
A. Zawadzki. Medycyna ratunkowa i katastrof . PZWL 2006

Najczęstsze przyczyny zatrzymania krążenia w ciąży
Przewlekła choroba serca
Zatorowość płucna
Rozwarstwienie aorty
Próba samobójstwa lub zabójstwa (wzrost agresji
wobec kobiet ciężarnych)
Nadciśnienie (w przebiegu gestozy)
Sepsa
Ciąża pozamaciczna
Krwawienie
Zator płynem owodniowym
Powtórzenie
Powtórzenie
!
!

Kluczowe czynniki
dla zapobieżenia NZK u matki
Dwóch potencjalnych ratowanych – matka i płód
Dwóch potencjalnych ratowanych – matka i płód
Największe szanse przeżycia płodu daje przeżycie matki
Największe szanse przeżycia płodu daje przeżycie matki
Ułożenie w pozycji na lewym boku 15-30°
(Zwinięty koc podłożyć pod prawe biodro)
100% tlen
Dostęp do żyły i podanie bolusa płynu 500 – 1000
ml 0,9% NaCl
Ocena matki pod kątem obecności potencjalnych
odwracalnych przyczyn NZK i stanu zdrowia w
okresie poprzedzającym zagrożenie
Powtórzenie
Powtórzenie
!
!

Postępowanie w sytuacji zagrożenia życia w ciąży
Schemat badania: ABCDE
Istotny czynnik patofizjologiczny ucisk macicy na żyłę
główną dolną zmniejszenie powrotu żylnego do serca
(istotne > 20 tygodnia ciąży)
Postępowanie:
Ułóż pacjentkę lekko na lewym boku (pod kątem 15°) lub
odsuń macicę w lewo (drugi ratownik klęczy po lewej stronie
ratowanej i delikatnie odciąga macicę w lewo)
Podaj tlenu w wysokim stężeniu
Podaj bolus płynów
Oceń potrzebę podania odpowiednich leków
Szybko zapewnij pomoc doświadczonego ginekologa
Powtórzenie
Powtórzenie

Problemy związane z BLS w ciąży
Ucisk na żyłę główną dolną
Uniesienie przepony ku górze może być
konieczne wyższe ułożenie rąk na mostku
Uciski nieco powyżej środka mostka
Defibrylacja – standardowo, najlepiej przy
pomocy elektrod samoprzylepnych. (Nic nie
wskazuje na jej niekorzystny wpływ na
płód)
Powtórzenie
Powtórzenie
!
!

Problemy związane z ALS w ciąży
Większe ryzyko niewydolności dolnego zwieracza przełyku,
zwiększone ciśnienie w jamie brzusznej aspiracja!!
Wspomaganie oddechu przez maseczkę – z uciskiem na chrząstkę
tarczowatą
Wczesna decyzja o zaintubowaniu przez doświadczony personel
Intubacja zawsze jak u chorego z podejrzeniem pełnego żołądka
Intubacja trudniejsza technicznie, mniejszy o 0,5 – 1,0 rozmiar
rurki!
Zwiększona ilość wydzieliny w drogach oddechowych, obrzęk
śluzówek
Mniejsza rezerwa oddechowa + większe zapotrzebowanie na tlen
konieczność szybszego podjęcia tlenoterapii i wspomagania
oddechu
Może istnieć konieczność wentylacji z mniejszą objętością
oddechową i większą częstością oddechu (ze względu na wyższe
ułożenie przepony)
Unikać dostępu dożylnego na kończynach dolnych
Powtórzenie
Powtórzenie
!
!

Intubacja tchawicy u chorych z
podejrzeniem pełnego żołądka
1.
Uciśnięcie na krtań (zabieg Sellica)
2.
Bez wentylacji wstępnej przez maseczkę
(jeśli nie jest konieczna)
3.
Do zwiotczenia: sukcynylocholina (Scolina)
4.
Wypełnienie mankietu jak najszybciej po
zaintubowaniu
Powtórzenie
Powtórzenie
!
!

Jeśli natychmiastowe rozpoczęcie RKO matki
nie przynosi rezultatu
W przypadku podejrzenia zatrucia ciążowego pacjentka
mogła otrzymać duże dawki magnezu (toksyczne)
empiryczne podanie Ca
++
może korzystnie wpłynąć na układ
krążenia
Wydobycie płodu może zwiększyć szansę przeżycia płodu i
matki
Najwyższa przeżywalność płodów w wieku > 24-25 tygodni,
jeśli wydobycie płodu następuje w czasie < 5min. od NZK.
Wymaga to rozpoczęcia wykonywania histerektomii w ciągu ,
4 minut od NZK
Możliwość wykonania RKO u noworodka po wydobyciu
Powtórzenie
Powtórzenie

Decyzja o ratunkowej histerektomii
Przeżycie płodu możliwe jest dopiero w 24-25
tygodniu lub później. Jeśli RKO jest nieskuteczna
ratunkowa histerektomia, aby zwiększyć szanse
przeżycia matki i płodu
Wiek płodu 20-23 tygodnie ratunkowa
histerektomia, aby zwiększyć szanse przeżycia
matki
Wiek płodu <20 tygodni ratunkowa
histerektomia nie jest konieczna, gdyż macica
raczej nie ogranicza rzutu serca
USG w oddziale ratunkowym jest wskazane tylko
pod warunkiem, że nie opóźnia wykonania
ratunkowej histerektomii
Powtórzenie
Powtórzenie

Organizacja Oddziału Ratunkowego pod kątem
ratowania życia ciężarnych zagrożonych NZK
Posiadanie planu i niezbędnego sprzętu do
ratowania życia matki i noworodka
Zapewnienie szybkiej łączności i przybycia
lekarza położnika i neonatologa
Zapewnienie regularnych szkoleń w
zakresie stanów zagrożenia życia w
położnictwie
Powtórzenie
Powtórzenie

Przestępstwa na tle seksualnym
Definicja: genitalny, oralny lub analny kontakt ofiary z jakąkolwiek częścią
ciała napastnika lub przedmiotem, dokonany z użyciem siły lub pod
przymusem
Ofiara może maskować lub ukrywać dokonane przestępstwo, prezentować
zmienność nastroju lub objawy pobudzenia psychoruchowego
Postępowanie: ocena funkcji życiowych według schematu ABC, jeśli są
wskazania stabilizacja funkcji układu krążenia
Zebranie dokładnego wywiadu, przeprowadzenie pełnego badania
fizykalnego
Leczenie skutków urazu, obserwacja pod kątem rozwoju objawów
otrzewnowych
Zabezpieczenie śladów biologicznych do identyfikacji kryminalistycznej i
chorób przenoszonych drogą płciową
Profilaktyka przed zajściem w ciążę (Postinor, Ovral 2x2 tabl.)
profilaktyka chorób przenoszonych drogą płciową (Ciprofloksacyna 500 mg
doustnie,
Dokładna dokumentacja wyników badania i prowadzonego leczenia
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
Wyszukiwarka
Podobne podstrony:
Med Czyn Rat3 Tlenoterapia Materialy
Med Czyn Rat1 Ostre zatrucia Materialy
Med Czyn Rat6 Gospodarka wodno elektrolitowa Materialy
Med Czyn Rat2 Zagrozenia zycia u dzieci Materialy
Med Czyn Rat1 Ostre zatrucia Materialy
Med Czyn Rat6 Gospodarka wodno elektrolitowa Materialy
Ciaza Materialy
Ginekologia z dr n.med.Marzena Bucholc - materialy, 5
zakres materialu na egzamin, AM, rozne, med rodzinna, Medycyna Rodzinna
Ginekologia z dr n.med.Marzena Bucholc - materialy, 1
Ginekologia z dr n.med.Marzena Bucholc - materialy, 4
zakres materialu na egzamin, AM, rozne, med rodzinna, Medycyna Rodzinna
rat4, Akademia Morska Szczecin, SEMESTR VII, Ratownictwo Morskie, materiały dodatkowe
1. CIĄŻA I JEJ ROZPOZNANIE, ratownictwo med, Poloznictwo
med-rat-urazy, Ratownictwo Medyczne, Materiały ze studiów, Medycyna Ratunkowa
Wzory pism zwi-zanych z med, studia podyplomowe mediatorów sądowych-materiały na zajęcia
filozofia med 1, Lekarski, I, PIERWSZY ROK MEDYCYNA MATERIAŁY, FILOZOFIA MED
Ginekologia z dr n.med.Marzena Bucholc - materialy, 10
Ginekologia z dr n.med.Marzena Bucholc - materialy, 2
więcej podobnych podstron