
Choroby zakaźne

Wstęp
W drugiej połowie XX wieku zdawało się, że
dynamiczny rozwój medycyny kładzie kres
niebezpieczeństwu, jakim dla ludzkości, od
zarania jej istnienia, były zawsze choroby
zakaźne. Masowe stosowanie szczepień
ochronnych, wzrost świadomości zdrowotnej
społeczeństw, rozwój cywilizacyjny, stały
dynamiczny postęp w antybiotykoterapii,
aktywność Światowej Organizacji Zdrowia i
współpraca międzynarodowa, doprowadziły do
znacznego spadku zapadalności na choroby
zakaźne, a nawet do eliminacji niektórych z nich.
Dziś wiemy, że pogląd ten był błędny, a choroby
infekcyjne zawsze będą istotnym problemem
zdrowotnym społeczeństw, niezależnie od
postępu technologicznego.

Ostatnie lata charakteryzuje rosnące
zainteresowanie chorobami zakaźnymi, ponownie
zajmując się raportami odnośnie zapadalności i
umieralności całych populacji za ich przyczyną.
Nie bez wpływu na to zjawisko pozostawało
m.in. :
Poznanie wielu nowych chorób (AIDS, gorączki
krwotoczne)
Lekooporność na wiele szczepów bakterii
spowodowana nieuzasadnioną antybiotykoterapią
Narastająca podatność na zakażenia wywołana
spadkiem oporności ->mało efektywne terapie
lecznicze
Upowszechnienie podróży w rejony tropikalne
Poznanie patogenezy wielu chorób, których
dotychczas nie wiązano z czynnikami infekcyjnymi.

Definicja choroby zakaźnej
Za chorobę zakaźną uważa się
zespół objawów chorobowych,
występujących w żywym organizmie
wskutek zakażenia lub
przedostania się do organizmu
toksycznych produktów
pochodzących od drobnoustrojów,
związany z uszkodzeniem tkanek i
zaburzeniami fizjologicznej funkcji
organów.

Czynniki etiologiczne
Przyczyną chorób zakaźnych mogą być
następujące czynniki etiologiczne:
wiroidy zakażające tylko rośliny
wirusy
priony
bakterie (w tym riketsje)
grzyby

Źródła zakażeń
pierwotne –organizm ludzki lub zwierzęcy w którym
występują i rozmnażają się drobnoustroje chorobotwórcze i
które przedostając do otaczającego środowiska mogą
zakażać dalsze wrażliwe organizmy. Źródłem zakażenia
mogą być :
chorzy ludzie i chore zwierzęta,
nosiciele (zdrowi i ozdrowieńcy),
zwłoki ludzi lub zwierząt przez krótki czas po śmierci,
zwierzęta poddane ubojowi.
wtórne, okresowe, krótkotrwale to mikrośrodowisko wodne
i glebowe lub pokarmowe (lody, mleko, produkty mięsne) w
którym drobnoustroje chorobotwórcze (dostające się ze
źródeł pierwotnych) rozmnażają się w chwilowo dogodnych
dla nich warunkach (ciepło, lato). Źródła te ulegają zwykle
naturalnej likwidacji po wyczerpaniu pożywienia, zmianie
temperatury lub wilgotności powietrza.

Drogi szerzenia się zarazków
i drobnoustrojów
Drogi bezpośrednie:
- Droga łożyskowa w czasie ciąży
- Droga pochwowa w czasie porodu
- Kontakty bezpośrednie- pocałunki, stosunki płciowe, podawanie
ręki
- Ukąszenia i zadrapania przez zwierzęta
- Kontakty bezpośrednie z chorym podczas badań i zabiegów
lekarsko – pielęgniarskich.
Drogi pośrednie :
Droga powietrzno – kropelkowa i powietrzno – pyłowa
Droga pokarmowo – wodna, lub tylko pokarmowa lub wodna
Przedmioty codziennego użytku w tym droga jatrogenna
( niezamierzone przenoszenie przez narzędzia używane podczas
rozpoznawania i leczenia chorób - igły, strzykawki, instrumenty
skopowe)
Gleba – laseczki beztlenowe
Owady – muchy, kleszcze, wszy, pchły, komary, pluskwy,
stawonogi,

Działania WHO
Światowa Organizacja Zdrowia w 2 połowie
XX wieku zapisała się w historii medycyny
ogromnymi osiągnięciami. Eradykacja ospy
na świecie, niemal całkowite
wyeliminowanie zachorowań na
polimielitis i błonicy, znaczne ograniczenia
zchorowań na dżume, cholerę i wiele
innych klasycznych chorób zakaźnych.
Działania te choć niewątpliwie niosące
wiele pozytywów miały jeden mankament –
uśpiły czujnośc środowisk lekarskich.

W 1997 roku WHO opracował wykaz
nowych i powracających chorób
zakaźnych. W krajach rozwiniętych
można zaobserwować wzrost zakażeń
bakteryjnych i wirusowych, w krajach
biednych dodatkowo występują choroby
pasożytnicze ( charakterystyczna dla
danych regionów).
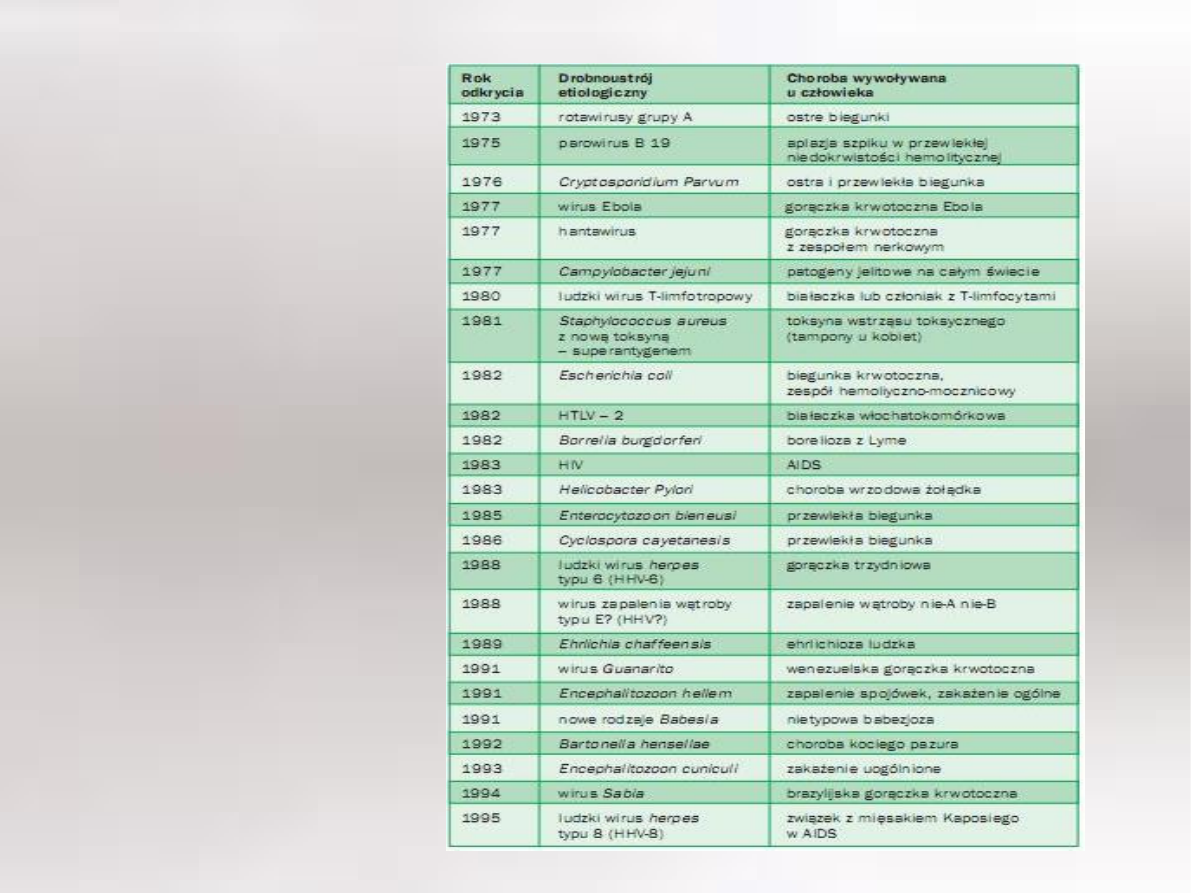
Tab.1
Nowe
patogeny i
choroby
przez nie
wywoływane
.
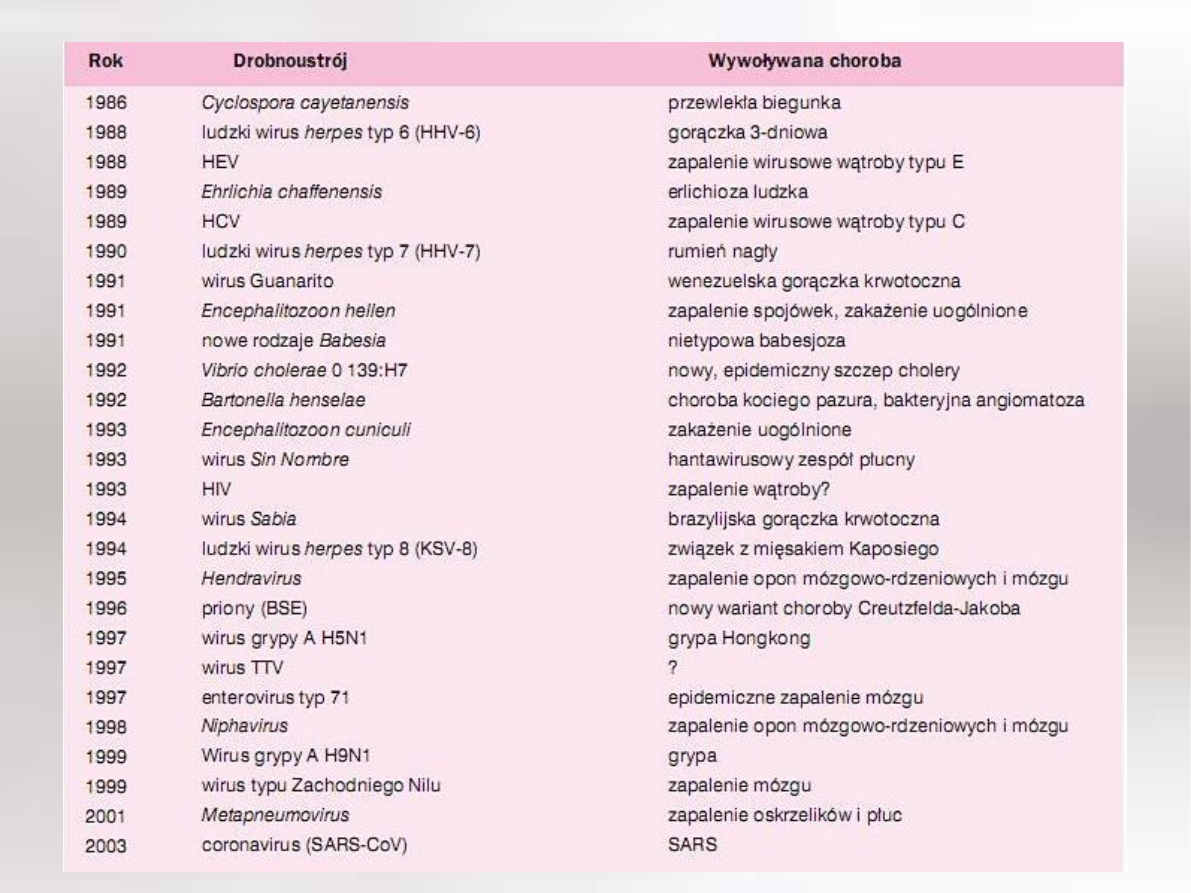
Nowe choroby zakaźne

Czynniki decydujące o
rozpowszechnieniu i szerzeniu
się chorób zakaźnych
Czynników tych jest bardzo wiele, ale do
najważniejszych zalicza się:
Położenie geograficzno – klimatyczne kraju
Sytuację polityczno – ekonomiczną kraju
Sposób organizacji i finansowania ochorny zdrowia
Postępujący wzrost liczby ludności – przeludnienie
miast w krajach biednych i rozwijających się
Warunki sanitarne otoczenia
Lokalne zwyczaje kulturowe i zachowania
Postępy w diagnostyce i terapii

Ryzykowne zachowania seksualne
Wzrost narkomanii, lekomanii i
alkoholizmu
Zmiany w produkcji żywności
Brak aktywności fizycznej
Obniżenie odporności organizmu na
niektóre coraz rzadziej występujące
choroby.

Przykłady chorób
zakaźnych o szczególnie
istotnym znaczeniu
epidemiologicznym

Gorączki krwotoczne
Grupa schorzeń o etiologii wirusowej – zoonozy,
przenoszone przez stawonogi lub drogą kontaktu
bezpośredniego. Gorączak i skaza krwotoczna są
objawami wiodącymi.
Uznaje się, że wirus gorączki krwotocznej Ebola jest
jednym z najgroźniejszych dla człowieka wirusów. Ebola
należy do rodziny wirusów nitkowatych (filovirus) -
nazwa ta się wzięła od jego kształtu, który przypomina
tzw. kija pastucha. Znamy 4 biotypy Eboli, których
nazwy biorą się od miejsca pierwszego pojawienia się
danego typu wirusa, a więc jest to: Ebola Zair, Ebola
Reston (Reston w USA), Ebola Sudan, Ebola Tai lub
Ebola Ivory Coast (czyli Wybrzeże Kości Słoniowej).
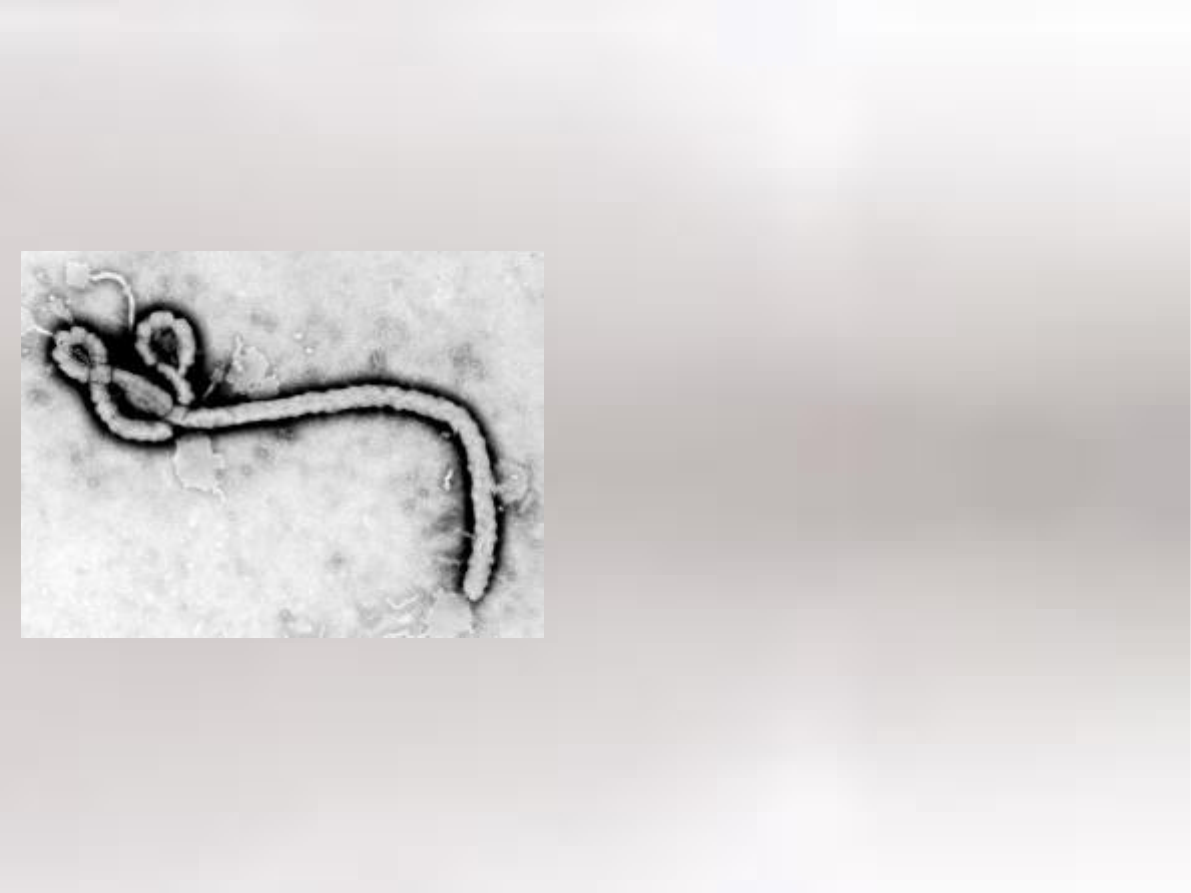
Ebola ( występująca
w Zairze i Sudanie)
obarczona jest
największą
śmiertelnością
→ 50-70%
Bardzo łatwo
przenosi się z
człowieka na
człowieka.

Objawy gorączki krwotocznej i
jej następstwa
Okres inkubacji choroby może wynosić od 4 do 16
dni. Zaczyna się bólami głowy (w okolicy czołowej),
bólami oczu, bólami okolic lędźwiowych. Potem
dochodzi krwawa biegunka, bóle brzucha i
wymioty, ból w klatce piersiowej i ostry kaszel.
Potem pojawia się charakterystyczna wysypka na
twarzy i tułowiu, rozszerzająca się na ramiona i
nogi, która po kilku dniach złuszcza się. Chorzy są
odwodnieni. Śmierć następuje w 8-9 dniu, czasami
nawet w 16 dniu. Wirus Ebola uszkadza również
ośrodkowy układ nerwowy, co objawia się
podnieceniem, agresją i zapadaniem w letarg.
Okres rekonwalescencji trwa wiele tygodni.

Wszystkie biotypy wirusa Eboli dają w zasadzie
podobne objawy: początkowo wydaje się, że
człowiekowi dolega jedynie zwykła grypa.
Jednak w przebiegu choroby następują
nieodwracalne zmiany, np. uszkodzenie wątroby,
śledziony, krwotoki wewnętrzne i zewnętrzne,
nieodwracalna destrukcja mózgu. W ostatnim
stadium gorączki krwotocznej występują
drgawki padaczkowe - są to skurcze całego
ciała, wyrzucanie rąk i nóg, wywrócenie do góry
przekrwionych gałek ocznych. Napady drgawek
powodują, że zakażona krew chorego się
rozbryzguje - w ten sposób wirus Ebola przenosi
się na kolejnego gospodarza.

Leczenie
Dla żadnej z gorączek krwotocznych nie
opracowano jak dotąd skutecznej i
specyficznej terapii, do leków mających
jak dotąd najszersze i najbardziej
obiecujące zastosowanie należy
rybawiryna. Wciąż trwają prace nad
szczepionką, nie istnieje także metoda
leczenia przyczynowego. Poza tym,
leczenie polega na zwalczaniu objawów.

AIDS
Czynnikiem wywołującym chorobę AIDS
jest wirus HIV, czyli ludzki wirus
upośledzenia odporności. Po wniknięciu
do organizmu człowieka, HIV łączy się z
komórkami, które posiadają na swej
powierzchni specjalne białka
wychwytujące wirusa,
tzw. receptory. Dzięki nim wirus
może wniknąć do wnętrza komórki.

U większości ludzi wirus namnaża się bardzo
intensywnie. Jego znaczna ilość jest niszczona
przez układ odpornościowy. Z drugiej strony
komórki tego układu są niszczone przez HIV.
W konsekwencji przewagi wirusa nad
zdolnością komórek układu odpornościowo
ustrój przegrywa walkę z zakażeniem. W
następstwie zmniejszania się liczby
limfocytów w organizmie postępują
zaburzenia odporności, w rezultacie u
chorych rozwija się AIDS.
Kilka dni po zakażeniu mogą wystąpić objawy
przypominające grypę. Osoba zarażona
wirusem HIV początkowo czuje się zdrowa
przez kilka miesięcy, a nawet lat.

Wśród pierwszych objawów świadczących o postępie
choroby, wymienić należy: gorączkę, spadek masy ciała,
biegunki, obrzęki węzłów chłonnych, ogólne osłabienie,
bóle głowy, przytępienie intelektu, stany pomroczne,
wysypki skórne, zakażenie jamy ustnej i gardła. Te
nieswoiste początkowo objawy mogą się cofnąć.
Wskutek zaniku odporności wystąpi pełny obraz choroby
z następującymi objawami:
duszność, suchy kaszel i gorączka jako wyraz zapalenia płuc;
ciężkie biegunki;
dolegliwości przy połykaniu - jako wyraz chorób grzybiczych
przełyku;
opryszczka (herpes simplex);
nowotwór skóry (mięsak Kaposiego oraz mięsak limfatyczny;
gruźlica;
wysypki skórne;
zmiany osobowości, upośledzenie pamięci, spadek aktywności,
ataki drgawek itp. - jako wyraz postępującego uszkodzenia mózgu
przez wirusy.

Sposoby zakażenia wirusem
HIV
- kontakty seksualne,
- stosowanie niesterylnych igieł i strzykawek (nie tylko
narkomani ale dotyczy to również np. osób
przyjmujących domięśniowo sterydy anaboliczne
używanym przez kogoś sprzętem.
- Przetaczanie zakażonej krwi lub stosowanie preparatów
krwiopochodnych (od 1987 roku wszyscy dawcy krwi i
narządów w Polsce sa badani w kierunku nosicielstwa,
są to przypadki bardzo rzadkie, z szansą rzędu
1:1000000 przeoczeń - możliwość ta wynika ze zjawiska
okienka serologicznego.
- Zakażeniu wirusem HIV może również ulec dziecko od
matki - nosicielki wirus: przed urodzeniem (przez
łożyska), w czasie porodu lub po porodzie (poprzez
karmienie piersią).

Gruźlica
Gruźlica płuc zwana inaczej tuberkulozą jest
chorobą zakaźną wywołaną przez prątki
gruźlicy. Zakażenie może trwać całe życia, a
choroba wcale nie musi się rozwinąć.
Należy do chorób zakaźnych, którymi
niezwykle łatwo jest się zarazić. Do
zakażenia dochodzi drogą kropelkową.
Czynnikiem sprzyjającym zakażeniu jest
obniżona odporność oraz niektóre choroby
takie jak cukrzyca, pylica, alkoholizm czy
niedożywienie.

W pierwszym etapie choroby nie mamy do
czynienia z żadnymi dolegliwościami. Pojawiają
się w czasem:
Kaszel
Spadek wagi
Nocne poty
Stany gorączkowe
Osłabienie
Duszności i zmęczenie
Leczenie gruźlicy płuc potrafi być bardzo
efektywne. Istotne jest jednak właściwe
przestrzeganie zaleceń lekarza. Zwykle
leczenie trwa przez okres 6 miesięcy. Chory w
tym czasie musi przyjmować leki
przeciwprątkowe.

Szacuje się, że pawie dwa miliardy osób na
świecie jest nosicielami mycabacterium
tuberculosis, co czyni gruźlicę jedną z
najczęstszych zakażeń na świecie.
W przeszłości ludzie zapadali na suchoty (tak
nazywano wtedy gruźlicę) bardzo często.
Powód? Do rozwoju tej choroby przyczynia się
osłabienie organizmu. Czynnikiem
zmniejszającym odporność jest
nieprzestrzeganie podstawowych zasad higieny
i wyniszczający tryb życia, spowodowany ciężką
pracą czy dużym stresem.

SEPSA
Należy zauważyć, że sepsa nie jest chorobą w
ścisłym tego znaczeniu, a raczej zespołem
objawów chorobowych!
Spowodowana jest ona gwałtowną reakcją
organizmu na zakażenie i może prowadzić do
zwiększenia niewydolności narządów
wewnętrznych, zaburzenia krzepnięcia krwi,
skutkując nierzadko śmiercią. Sepsa atakuje
gdy jest w stanie przełamać bariery ochronne
organizmu, szczególnie narażeni na
zachorowanie są więc osoby o obniżonej
odporności.

Posocznica występuję najczęściej w wyniku zakażenia
bakteryjnego, rzadziej wywołana jest przez wirusy,
pasożyty i grzyby. Rodzaj drobnoustroju
wywołującego zakażenie związany jest często z
czynnikiem ryzyka i miejscem zapoczątkowania
zakażenia.
Sepsa najczęściej występuje przy zakażeniach jamy
brzusznej, układu moczowego oraz zapaleniu opon
mózgowo-rdzeniowych. Objawami sepsy są:
przyśpieszone bicie serca
niska temperatura ciała (poniżej 36°C) lub wysoka
gorączka
przyśpieszony oddech
niewłaściwa liczba leukocytów we krwi
wielonarządowa niewydolność
wysypka

W grupie ryzyka znajdują się osoby starsze,
których organizm staje się coraz słabszy
wraz z wiekiem, a z drugiej małe dzieci i
niemowlęta, które nie wykształciły
jeszcze pełnych mechanizmów
obronnych.

SARS
Przyczyną SARS jest najprawdopodobniej
niewystępujący do tej pory u ludzi wirus z
rodziny Coronaviridae, nazwany wirusem SARS.
Do zakażenia dochodzi drogą kropelkową, poprzez
kontakt z osobą chorą - kichającą i kaszlącą.
Wirus SARS prawdopodobnie zakaża także drogą
„brudnych rąk”, gdyż w temperaturze pokojowej
potrafi przetrwać na powierzchniach
przedmiotów i sprzętów do 48 godzin. Jest jednak
wrażliwy na powszechnie stosowane środki
odkażające.

Objawy
Choroba najczęściej rozpoczyna się objawami w
postaci gorączki powyżej 38 stopni C, czasem z
towarzyszącymi jej dreszczami. Mogą temu
towarzyszyć takie objawy jak ból głowy, poczucie
choroby i bóle mięśni. W pierwszym okresie
choroby objawy ze strony układu oddechowego
są słabo zaznaczone. Po 3-7 dni nasilają się
objawy ze strony dolnych dróg oddechowych w
postaci suchego kaszlu i duszności, której może
towarzyszyć spadek wysycenia krwi tlenem. W
10-20% przypadków zaburzenia oddychania
osiągają poziom wymagający intubacji i
wspomaganego oddychania.

Leczenie
Nie przeprowadzono badań z grupą kontrolną w
celu oceny skuteczności różnych metod leczenia.
Większość chorych otrzymywała empirycznie
antybiotyki zalecane w leczeniu pozaszpitalnego
zapalenia płuc z uwzględnieniem także
drobnoustrojów nietypowych. Niektórym
pacjentom podawano również rybawirynę
dożylnie oraz glikokortykosteroidy (doustnie lub
pozajelitowo). W razie potrzeby należy podawać
tlen do oddychania lub zastosować wentylację
mechaniczną oraz prowadzić odpowiednie
leczenie objawowe.

Cholera
W roku 1988 żaden kraj nie wymagał
szczepienia przeciw cholerze. Podróżujący
powinni raczej chronić się przed
możliwością zakażenia cholerą,
przestrzegając ogólnych zasad higieny.
WHO ocenia liczbę zachorowań na świecie
na około 1 miliona. Zarejestrowane w
Europie przypadki były przywleczone.
Okres wylęgania cholery jest bardzo krótki -
od 1 doby do 5 dni.

Charakterystycznym objawem choroby jest ostra
biegunka, tzn. liczne wypróżnienia, przeważnie
bez bolów brzucha i bez gorączki, do których
często dołączają się wymioty nie poprzedzone
mdłościami.
W 90 % przypadków cholera przebiega łagodnie,
u 10 % chorych przebieg choroby jest ciężki a
nawet bardzo ciężki - wypróżnienia stają się coraz
częstsze, wreszcie wydalane są bez przerwy bez
parcia na stolec, trac kałowy charakter, stają się
wodnisto-ryżowate. Te obfite wypróżnienia i
gwałtowne wymioty doprowadzają szybko do
odwodnienia chorego i w przypadkach nie
leczonych do zgonu.
Zapobieganie
Zapobieganie polega głównie na ochronie
ujęć wody i oczyszczaniu wody pitnej, a
także izolacji chorych i nosicieli, myciu
rąk i owoców oraz gotowaniu owoców
morza. Na rynku światowym dostępna
jest szczepionka, jednak jej skuteczność
jest poddawana dyskusji.

Malaria
Malaria (zimnica) to choroba pasożytnicza. Jej
postacie wywoływane są przez cztery gatunki
zarodźca, czyli jednokomórkowego
pierwotniaka Plasmodium rotium.
W zależności od typu zarodźca, którym
człowiek został zarażony, napady gorączki i
dreszczy pojawiają się np. co 3 lub 4 dni.
W swoim cyklu rozwojowym zarodźce
potrzebują 2 żywicieli: żywiciela
ostatecznego, czyli komara z rodzaju
Anopheles , żywiciela pośredniego, którym
jest człowiek.

Człowiek najczęściej zaraża się zarodźcem
ruchliwym i sierpowatym. Zarodziec
sierpowaty wywołuje najcięższą postać malarii,
która bardzo często kończy się śmiercią.
Przenosicielem malarii z osób chorych na
zdrowe są samice komarów Anopheles .
Zimnica to najczęstsza na świecie choroba
zakaźna, na którą co roku zachorowuje ponad
200 mln ludzi, z czego umiera do 3 mln.
Uodpornienie na tę chorobę może utrzymać się
przez pewien czas po jej przejściu, po pewnym
czasie można się znów zarazić, na szczęście
choroba nie ma już wtedy ostrgo przebiegu.
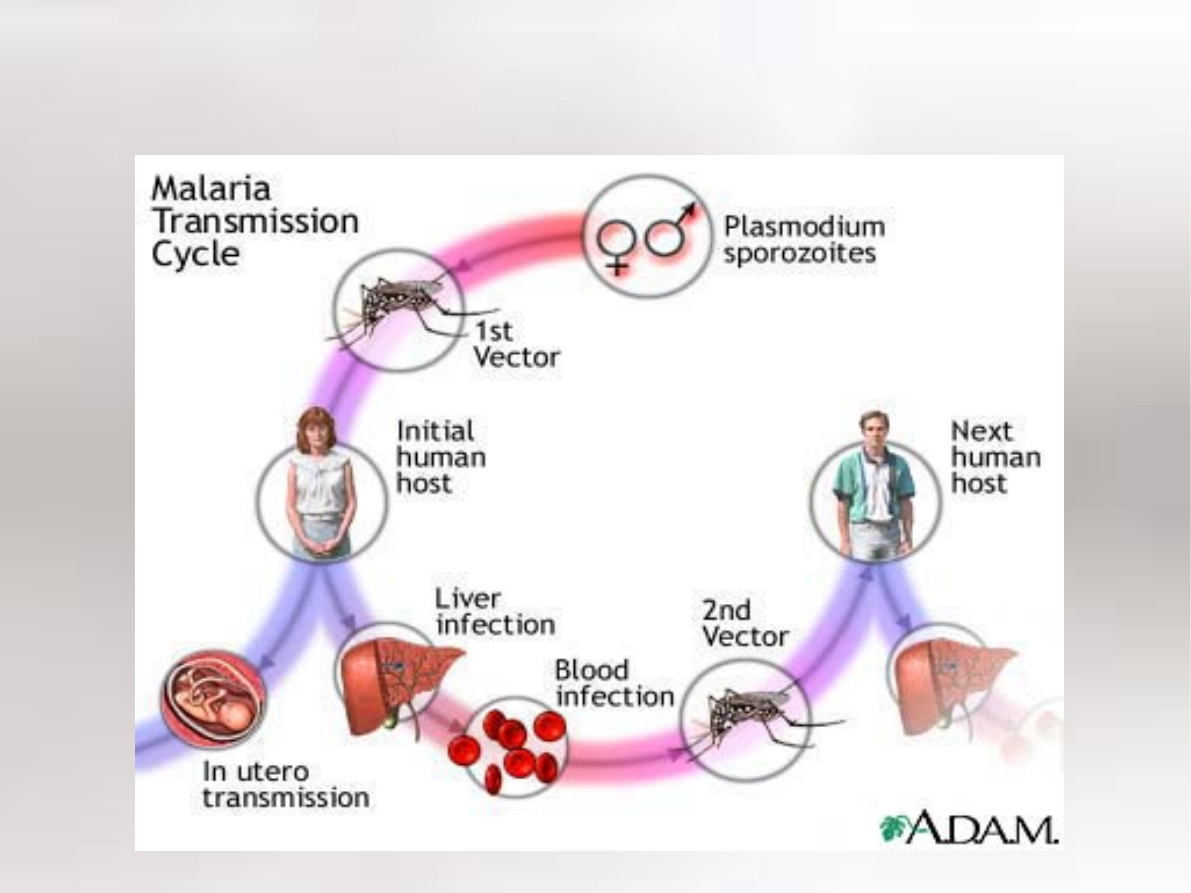
Cykl rozwoju

Leczenie
Prowadzone jest wyłącznie przez lekarza,
ponieważ leki nie są obojętne dla organizmu
człowieka. Podaje się m.in. chlorochinę,
meflochinę, chininę.
W Polsce zimnicę leczy się w referencyjnych
klinikach zajmujących się medycyną tropikalną
np. Gdańsk, Poznań, Warszawa.
Malaria może dać różne powikłania, które dzielimy na
wczesne (np. ciężka niedokrwistość, pęknięcie śledziony,
malaria mózgowa z zaburzeniami przytomności, śpiączką i
drgawkami, hipoglikemia, skaza krwotoczna, niewydolność
nerek, ostra niewydolność oddechowa i wstrząs) oraz
powikłania późne (nadreaktywny zespół malaryczny z
hipersplenizmem, zespół nerczycowy, chłoniak Burkitta,
zwłóknienie wsierdzia).

Zapobieganie
Polega na leczeniu chorych, aby
likwidować źródła zarażenia,
likwidowaniu siedlisk komarów, np.
osuszanie bagien i niszczenie komarów za
pomocą środków chemicznych, ochronie
ludzi przed komarami przenoszącymi
malarię. Światowa Organizacja Zdrowia
też zwalcza zimnicę na skalę światową.
Trwają prace nad uzyskaniem skutecznej
szczepionki przeciw malarii.

Wirusowe zapalenia wątroby
TYP B
WZW typu B jest jedną z najczęściej występujących
chorób zakaźnych na świecie. Przyczyną choroby
jest HBV (Hepatitis B Virus - wirus zapalenia
wątroby typu B). Do zakażenia tym wirusem
dochodzi poprzez kontakt z zakażoną krwią lub
innymi płynami ustrojowymi, konsekwencją czego
jest zapalenie wątroby. Wirusowe zapalenie
wątroby może mieć formę ostrą lub przewlekłą.
Ostre WZW typu B może trwać od kilku tygodni do
kilku miesięcy i najczęściej ulega samoistnemu
wyleczeniu. Przewlekłe wirusowe zapalenie
wątroby typu B może natomiast trwać całe życie i
prowadzić do bardzo poważnych chorób wątroby, w
tym także raka wątroby.
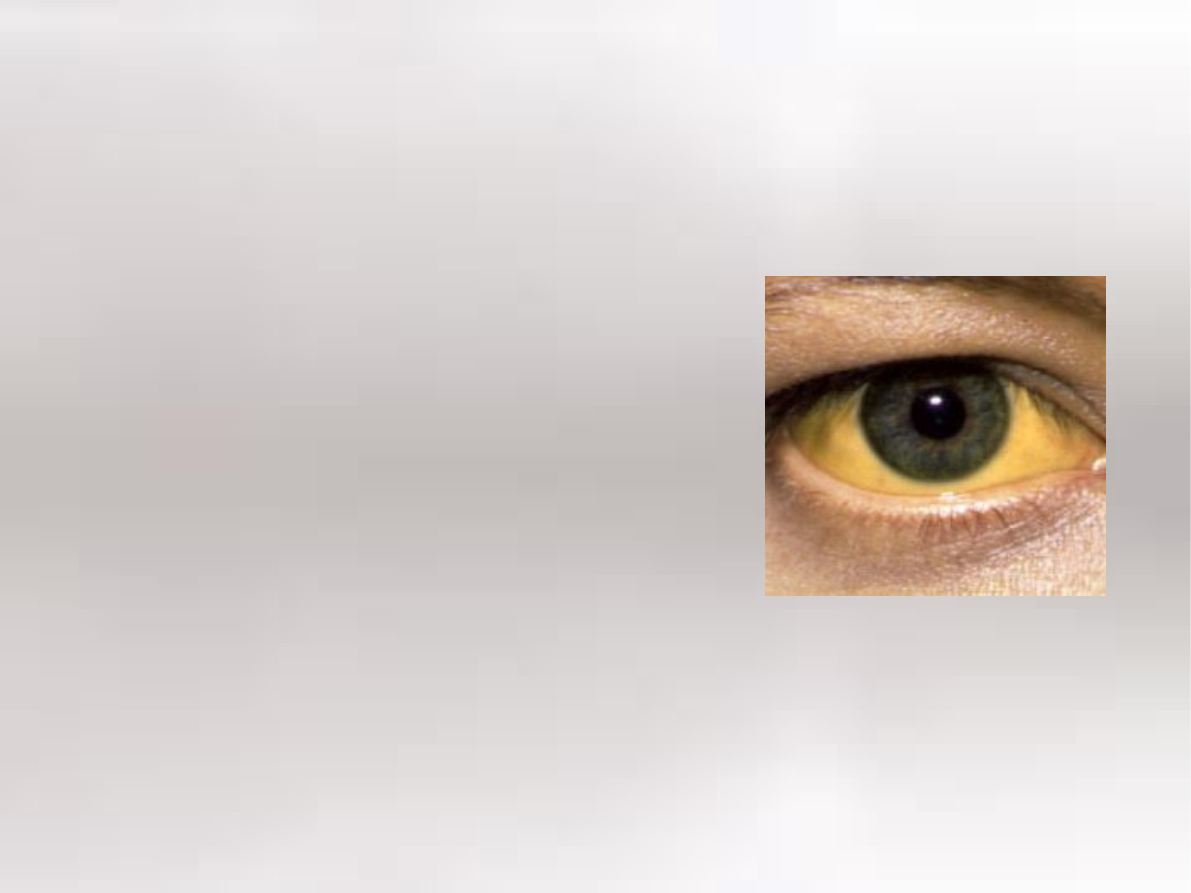
Objawy WZW typu B pojawiają się zwykle dopiero po 9 -21 tygodniach
od chwili zakażenia HBV1. Objawy zakażenia mogą być
zróżnicowane – od łagodnych do poważnych. Do najczęstszych
objawów WZW typu B należą:
Zmęczenie
Brak łaknienia
Nudności
Bóle żołądka
Utrata wagi
Zażółcenie skóry lub białek oczu (żółtaczka)
Ciemne zabarwienie moczu
Gliniasty lub białawy stolec
Bóle stawów
Należy jednak pamiętać, że objawy WZW typu B występują u zaledwie 30% osób. Im
starszy wiek osoby, która uległa zakażeniu, tym bardziej prawdopodobne jest
wystąpienie objawów WZW typu B.
Należy pamiętać, że nawet osoba, u której nie występują objawy wirusowego
zapalenia wątroby typu B może zakażać innych.

Jak zapobiegać WZW B
Najlepszą metodą ochrony przed zakażeniem wirusem
zapalenia wątroby typu B jest szczepionka. Niestety
szczepionka ta nie jest powszechnie dostępna na
całym świecie. W Europie dostęp do szczepionki
różni się w zależności od kraju – niektóre kraje, takie
jak Francja, Niemcy czy Polska wprowadziły
programy obowiązkowych szczepień noworodków
przeciwko WZW typu B. Natomiast np. w krajach
skandynawskich i w Wielkiej Brytanii szczepienia nie
są obowiązkowe dla żadnych grup1.
Jeśli doszło do kontaktu z HBV, szczepionka nie
zapobiegnie rozwojowi zakażenia.

WZW typ C
Wirusowe zapalenie wątroby typu C (WZW C) jest
chorobą zakaźną wywołaną przez wirus zapalenia
wątroby typu C (Hepatitis C Virus- HCV).
WZW C zwane jest cichym zabójcą, gdyż zakażenie
przebiega bezobjawowo lub objawy są
niecharakterystyczne. Tylko u 20% chorych
obserwuje się zażółcenie powłok skórnych, brak
łaknienia lub bóle brzucha. Choroba potrafi
nawet przez kilkadziesiąt lat pozostawać w
ukryciu. W tym czasie skutecznie niszczy wątrobę
chorej osoby. Wykrywa się ją często przypadkowo
po wielu latach w momencie rozpoznania
poważnych uszkodzeń wątroby.

Zakażenia HCV w 80% przypadków przechodzą
w postać przewlekłą. W ciągu 20-30 lat
trwania przewlekłego zakażenia HCV u co
najmniej 20-30% chorych z przewlekłym
zapaleniem wątroby dochodzi do rozwoju
marskości wątroby, a wiadomo, że każda
postać marskości, niezależnie od jej etiologii,
grozi rozwojem raka wątrobowo-
komórkowego, poprzedzonego poważnymi
komplikacjami, uniemożliwiającymi normalne
funkcjonowanie organizmu (wodobrzusze,
żylaki i krwawienia przełyku, żółtaczka,
problemy z krzepliwością krwi, zaburzenia
psychiczne, do śpiączki wątrobowej włącznie).
Dlatego też wirus zapalenia wątroby typu C
został zaliczony do karcynogenów klasy I.

Zagrożenie ze strony HCV wynika z dużego
rozprzestrzenienia się wirusa i braku
czynnej profilaktyki – do tej pory nie
została wynaleziona szczepionka przeciw
wirusowi (w przeciwieństwie do typów A i
B) oraz z bardzo niskiego odsetka osób
zdiagnozowanych.
Wirusowe zapalenie wątroby typu C zostało
uznane przez Światową Organizację
Zdrowia (WHO) za jedno z największych
światowych zagrożeń epidemiologicznych.
Ze względu na
wieloletni bezobjawowy przebieg zakażenia
HCV, chorobę określono mianem
„wirusowej bomby zegarowej”.

Drogi zakażenia
Szacuje się, że w Polsce 80% zakażeń HCV jest skutkiem
zabiegów medycznych, zwłaszcza drobnych, takich jak
zastrzyki lub pobieranie krwi.
Do zakażenia może dojść również podczas: wizyty u
fryzjera, kosmetyczki, manikiurzystki, stomatologa,
podczas tatuowania ciała czy kolczykowania, a także
poprzez kontakt z krwią domowników poprzez używanie
tej samej maszynki do golenia czy nożyczek do paznokci.
Ryzyko zakażenia drogą seksualną jest stosunkowo
nieduże.

HCV NIE PRZENOSI się przez:
kichanie i kaszel,
trzymanie za ręce,
całowanie się,
używanie tej samej toalety, wanny, prysznica,
spożywanie żywności przygotowywanej przez
osobę zakażona HCV (jeżeli żywność nie miała
kontaktu z krwią tej osoby),
trzymanie kogoś w objęciach, przytulanie,
pływanie w tym samym zbiorniku wodnym,
zabawa z dziećmi, sport (jeśli nie dochodzi do
uszkodzeń ciała).

Objawy
Typową cechą zakażenia HCV jest jego bezobjawowy
przebieg, trwający niekiedy wiele lat. Niekiedy u
zakażonych HCV występują objawy mało swoiste dla
choroby wątroby, co nie ułatwia postawienia trafnej
diagnozy. Należą do nich na przykład długotrwałe
zmęczenie, senność, apatia, czy stany depresyjne. Czasami
pojawiają się bóle stawów, mięśni oraz zmiany skórne.
Do grup ryzyka zakażania HCV należą:
osoby, u których przetaczano krew bądź preparaty krwiopodobne
przed rokiem 1993, osoby które były kilkukrotnie hospitalizowane,
osoby dializowane
osoby, u których były wykonywane zabiegi chirurgiczne, badania
endoskopowe,
pracownicy służby zdrowia, straży pożarnej, policji, którzy zranili się i
mogli mieć kontakt z krwią nosiciela HCV, osoby przyjmujące
narkotyki drogą dożylną, osoby korzystające z salonów tatuażu,
piercingu.

Leczenie
Obecne metody terapeutyczne umożliwiają wyleczenie
zakażenia HCV u coraz większej liczby chorych.
Zakażenie HCV to nie wyrok i można je pokonać.
Konieczne jest leczenie farmakologiczne, ustalone
indywidualnie dla każdego pacjenta na podstawie
rozpoznania genotypu wirusa.
Standardem leczenia przewlekłego zapalenia wątroby
są zastrzyki podskórne z interferonem -
pomagającym zwalczyć różne patogeny w
organizmie, w tym również wirusy – w połączeniu z
podawaniem doustnego środka przeciwwirusowego
rybawiryny.

Narodowy Program Zdrowia
Cel strategiczny nr 7.
„ Zwiększenie skuteczności zapobiegania chorobom zakaźnym
i zakażeniom”
Priorytetami w zakresie zapobiegania chorobom zakaźnym i
zakażeniom są:
Zmniejszenie liczby zatruć pokarmowych i zakażeń żołądkowo –
jelitowych wywołanych przez czynniki biologiczne.
Zmniejszenie zapadalności na choroby wywołane przerwaniem
ciągłości tkanek (WZW C i HIV)
Zmniejszenie zapadalności na choroby zakaźne , którym można
zapobiegać dzięki szczepieniom
Zmniejszenie zapadalności n choroby przenoszone drogą płciową
Zmniejszenie zapadalności na gruźlicę
Poprawa sytuacji w skali kraju odnośnie zakażeń szpitalnych
Ograniczenie możliwości szerzenia się chorób zawlekanych do
Polski.

Dziękuję za uwagę!
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
Wyszukiwarka
Podobne podstrony:
CHOROBY ZAKAŹ. jako zagrożenie zdrowia publicznego, V rok Lekarski CM UMK, 19 - Zdrowie publiczne, m
267 Ustawa o ochronie zdrowia zwierząt oraz zwalczaniu chorób zakaźnych zwierząt
Gładysz A Nowe choroby zakaźne
choroba spoleczna, Medycyna, Zdrowie Publiczne & Organizacja i ekonomika w ochronie zdrowia
OCHRONA ZDROWIA ZWIERZĄT I ZWALCZANIE CHORÓB ZAKAŹNYCH
WYKAZ STOWARZYSZEŃ POMOCY OSOBOM Z CHOROBĄ ALZHEIMERA, studia, Zdrowie Publiczne, II rok, Promocja z
nowe zdrowie publiczne
Choroby cywilizacyjne problem zdrowia publicznego(2)
ZDROWIE PUBLICZNE DROBNOUSTROJE CHOROBOTWÓRCZE
Charakterystyka Choroba Alzheimera, studia, Zdrowie Publiczne, II rok, Promocja zdrowia
Zagrozenia ekologiczne i zdrowotne, STUDIA, Zdrowie publiczne, Zagrożenia ekologiczne i zdrowotne
Czynniki ryzyka występowania chorób układu oddechowego, studia, zdrowie publiczne 3
Senat wprowadził poprawki do ustawy o chorobach zakaźnych Przymusowe szczepienie, Zdrowie i ekologia
Choroby odzwierzece handout, Ratownicto Medyczne, ZDROWIE PUBLICZNE
50 na 50, zdrowie publiczne, Socjomedyczne aspekty zdrowia i choroby
Stany zagrożenia zdrowia i życia w chorobach sercowo naczyniowych
Cw 4 Nowe mierniki i zdrowie publiczne
identyfikacja-zagrozen-zdrowotnych-w-wybranych-populacjach, Położnictwo, Zdrowie publiczne
Czynniki ryzyka chorób układu krążenia, studia, zdrowie publiczne 3
więcej podobnych podstron