
ZAPALENIA PŁUC
Małgorzata Barnaś
Katedra i Klinika Chorób Wewnętrznych, Pneumonologii i Alergologii WUM
2012/2013

Definicja
ZAPALENIE PŁUC (pneumonia)
proces zapalny obejmujący tkankę płucną obwodowo od oskrzelika
końcowego
(
czyli oskrzeliki oddechowe i pęcherzyki płuc
), który powstaje w wyniku
działania czynników infekcyjnych (bakterii, wirusów, riketsji, grzybów,
pasożytów)
Zapalenie płuc
wywołane przez czynniki nieinfekcyjne (chemiczne, fizyczne)
określa się często jako
pneumonitis

Epidemiologia
Rocznie 20-25% chorych zgłasza się do lekarza POZ po poradę z powodu
objawów zakażenia układu oddechowego, z tego 2-3% stanowią zapalenia
płuc
Wskaźnik zachorowań od wielu lat pozostaje na tym samym poziomie:
- niemowlęta 40/1000
- dorośli 5-10/1000 osób
- dorośli powyżej 65 roku życia 25-45/1000
- dorośli powyżej 75 roku życia ponad 65/1000
Zapalenia płuc - najczęstsza przyczyna zgonu wśród osób z chorobami
infekcyjnymi
Ryzyko zgonu rośnie z wiekiem (>75 r.ż.), chorobami współistniejącymi (np.:
POChP), płcią (częściej umierają mężczyźni), porą roku, statusem
socjoekonomicznym, narastającą antybiotykoopornością.
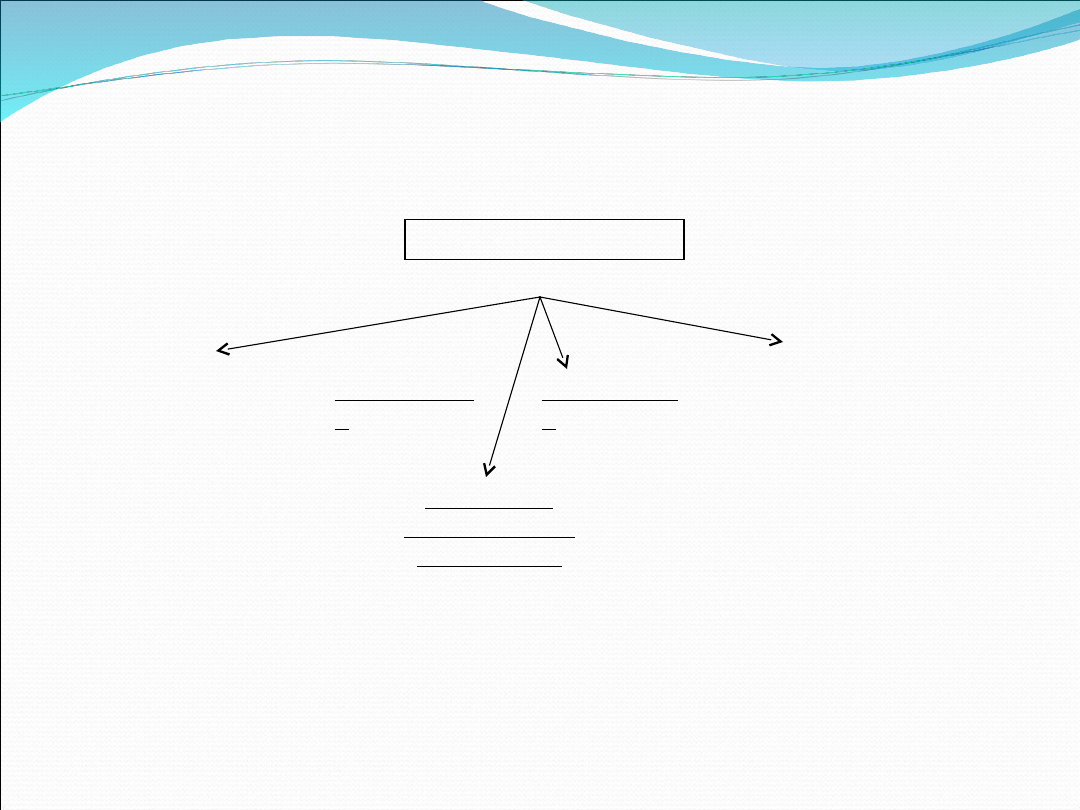
Podział kliniczny
Zapalenia płuc
Pozaszpitalne
(domowe)
community
acquired
pneumonia,
CAP
Rozwinęło się w domu lub
do 48 godzin od początku
hospitalizacji
Wewnątrzszpitalne
Hospital pneumonia,
nosocomial pneumonia
HP
Rozwinęło się powyżej 48
godzin od początku
hospitalizacji
•
związane z
wentylacją
mechaniczną
ventilator associated
pneumonia,
VAP
•
związane z kontaktem
z jednostkami opieki
medycznej (health-care
associated pneumonia)
występującego np. u
pensjonariuszy domów
opieki
Nawracając
e
recurrent
pneumonia
U chorych
z upośledzoną
odpornością
pneumonia in the
immunocompromised
patient
Zachłystow
e
aspiration
pneumonia

Podział anatomiczny
Płatowe
Odoskrzelowe
Śródmiąższowe
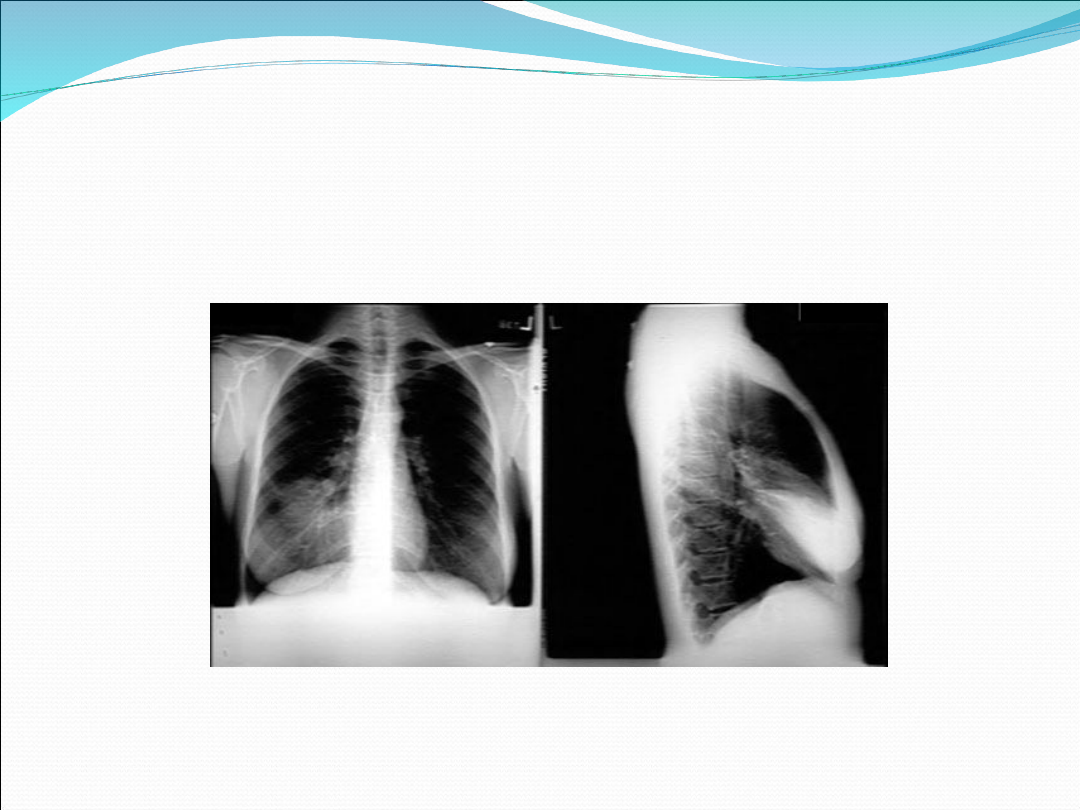
Podział anatomiczny
Płatowe (S. pneumoniae)
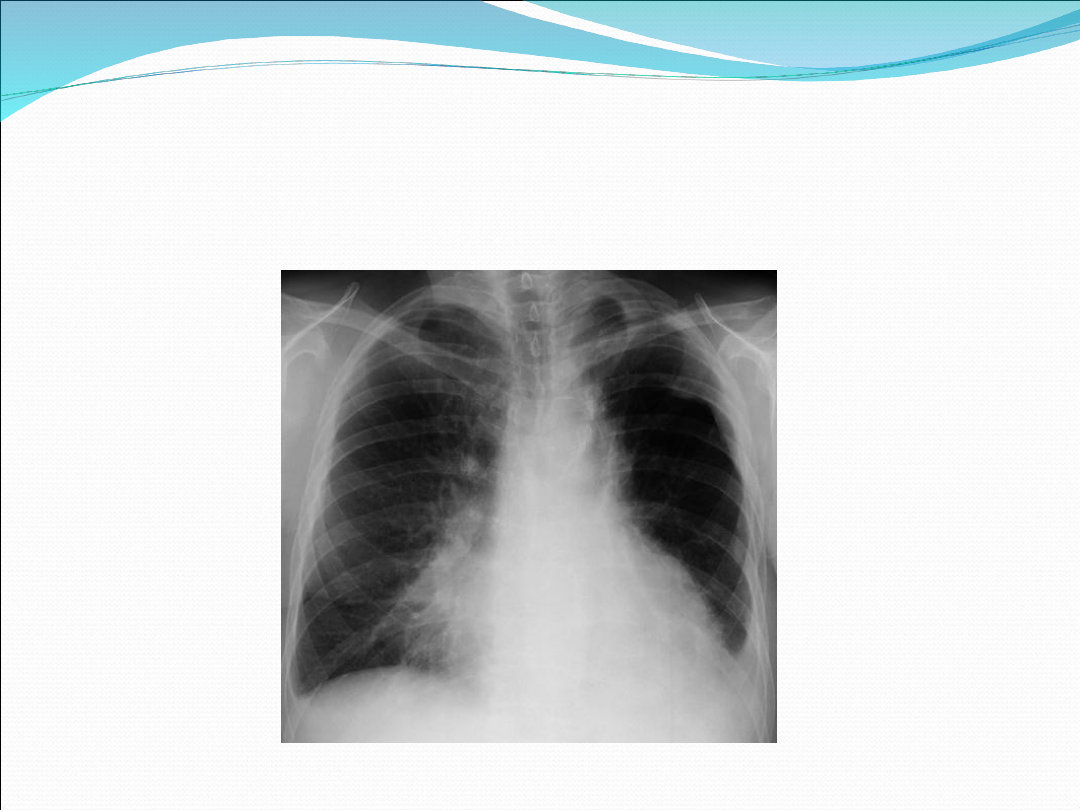
Podział anatomiczny
Odoskrzelowe (gronkowce, bakterie Gram ujemne)
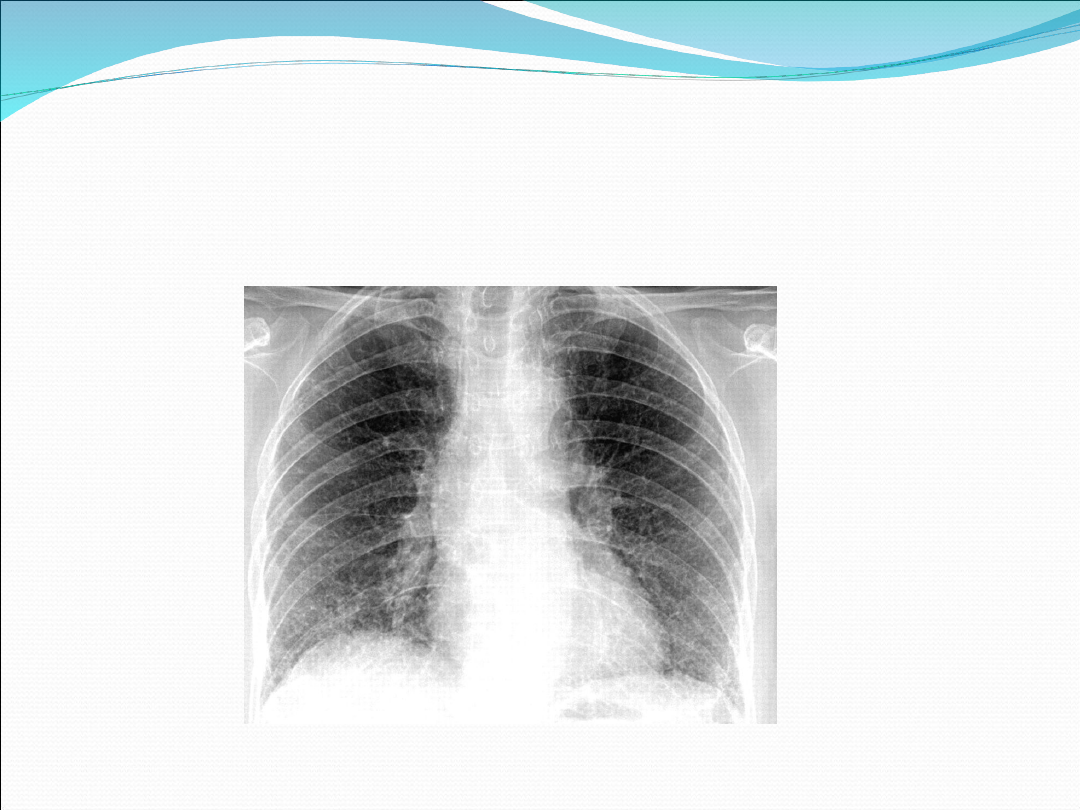
Podział anatomiczny
Śródmiąższowe (Mycoplasma, Chlamydia, wirusy)

Czynniki ryzyka rozwoju zapalenia płuc
Wiek : poniżej 2 lat i powyżej 65 roku życia
Współistnienie chorób przewlekłych: POCHP, niewydolność krążenia, cukrzyca
Palenie papierosów, alkoholizm
Niedożywienie
Pierwotne i wtórne zaburzenia odporności
Przewlekłe choroby układu oddechowego (upośledzenie miejscowych
mechanizmów obronnych dróg oddechowych, nadmierna produkcja
wydzieliny, rozstrzenie oskrzeli, kolonizacja dróg oddechowych przez bakterie)
Przewlekłe choroby neurologiczne ( zaburzenia świadomości, zaburzenia
połykania)
Zła higiena jamy ustnej, choroby przyzębia
Pobyt w domu opieki długoterminowej

Czynniki ryzyka szpitalnego zapalenia
płuc
Pobyt w szpitalu > 5 dni
Wcześniejsza antybiotykoterapia
Długie unieruchomienie
Leczenie w OIT
Mechaniczna wentylacja
Dializoterapia

Rozpoznanie zapalenia płuc
Badanie podmiotowe
u osób starszych, osób z przewlekłymi chorobami układu krążenia i
układu oddechowego oraz z upośledzeniem odporności przebieg
oraz objawy kliniczne mogą być nietypowe
Badanie przedmiotowe
Badanie radiologiczne klatki piersiowej
Badanie laboratoryjne, bakteriologiczne i serologiczne

Badanie przedmiotowe
Tachypnoe, tachykardia
Podwyższona temperatura ciała >38ºC
Mogą być obecne kliniczne objawy niewydolności serca
Zmiany osłuchowe nad polami płuc o ograniczonej lokalizacji
w zależności od fazy stanu zapalnego w miąższu płuc:
- trzeszczenia
- ściszenie lub zaostrzenie szmeru pęcherzykowego
- szmer oskrzelowy
- przy znacznych ilościach zalegającej w drogach oddechowych wydzieliny
oskrzelowej mogą być obecne furczenia
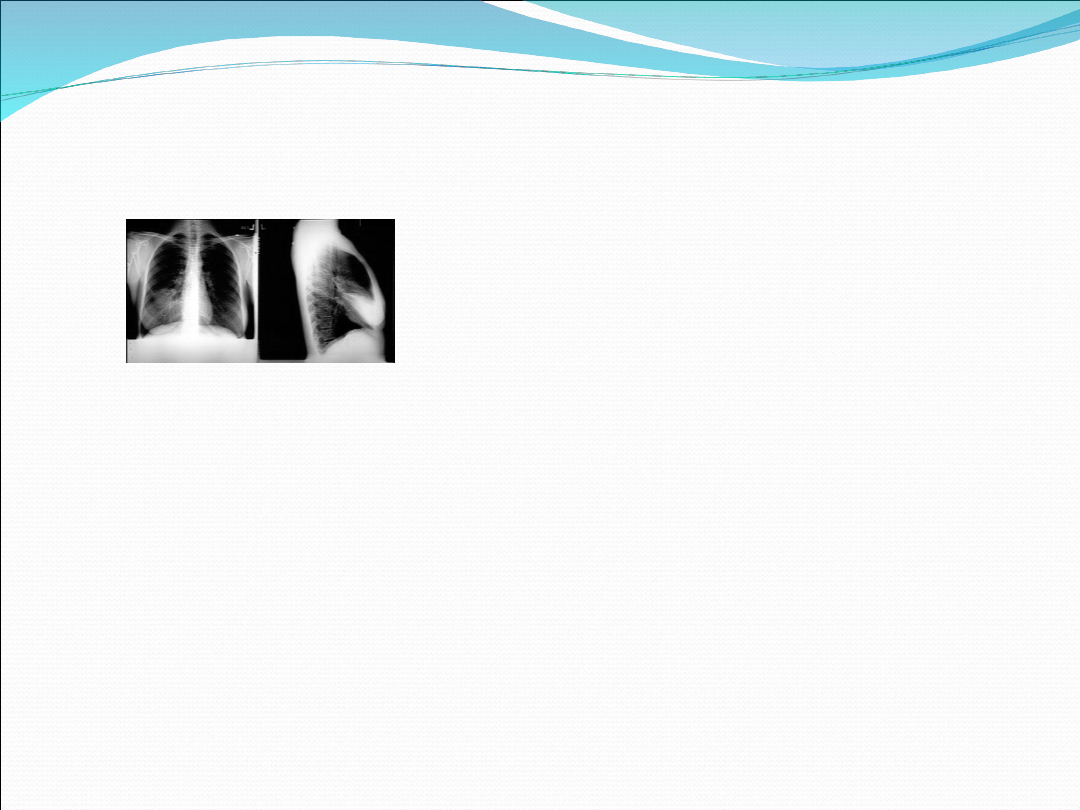
Badanie radiologiczne klatki piersiowej
Powinno być wykonane u każdego chorego z podejrzeniem ZP
Bezwzględnym wskazaniem do badania jest niepowodzenie terapii
empirycznej w ciągu 7 dni
Nie zaleca się rutynowej kontroli radiologicznej bezpośrednio po zakończeniu
leczenia przy zadowalającej poprawie klinicznej
Powtórne RTG należy wykonać u każdego chorego, u którego po upływie 6-8
tygodni utrzymują się objawy podmiotowe lub przedmiotowe, a zwłaszcza u
chorych palących po 50 rż
Utrzymywanie się zmian w obrazie RTG po upływie 6-8 tygodni jest
wskazaniem do pogłębienia diagnostyki (CT klp, bronchoskopia)
.

Badania laboratoryjne
Wykładniki stanu zapalnego:
- białko C-reaktywne (CRP), test nieswoisty, na ogół > 50mg/l,
wykorzystywany do monitorowania skuteczności leczenia - ↓ o 50% po 4
dniach
- leukocytoza
- OB
- fibrynogen
- prokalcytonina
Parametry oceniające czynność wątroby i nerek (przydatne również w
wyborze antybiotyku i decyzji co do dawkowania)
Gazometria krwi tętniczej, jeśli SaO
2
< 92%

Badania bakteriologiczne i serologiczne
Ambulatoryjnie – zazwyczaj nie zalecane
Posiewy krwi – powinny być pobierane rutynowo u chorych
hospitalizowanych z powodu zapalenia płuc. Czułość ok. 25 %
Badanie plwociny – mała przydatność kliniczna
Antygen S. pneumoniae w plwocinie, krwi, moczu, płynie mózgowo-
rdzeniowym
Inne materiały z dróg oddechowych: aspiraty z tchawicy, popłuczyny
oskrzelowe, płyn z płukania pęcherzykowo-oskrzelowego (BALF), wymazy
szczoteczkowe w pobrane czasie bronchoskopii (PSB)
Sytuacje szczególne:
- badania serologiczne w kierunku grypy
- badania serologiczne w kierunku legionellozy (w szczególności wykrywanie
antygenu L. pneumophila w moczu)

Badania bakteriologiczne i serologiczne
c.d.
- nie są wykonywane rutynowo
- zawsze u chorych bez poprawy klinicznej
- zawsze u chorych z zakażeniami wewnątrzszpitalnymi
- zawsze u chorych z upośledzeniem odporności
- znaczenie epidemiologiczne
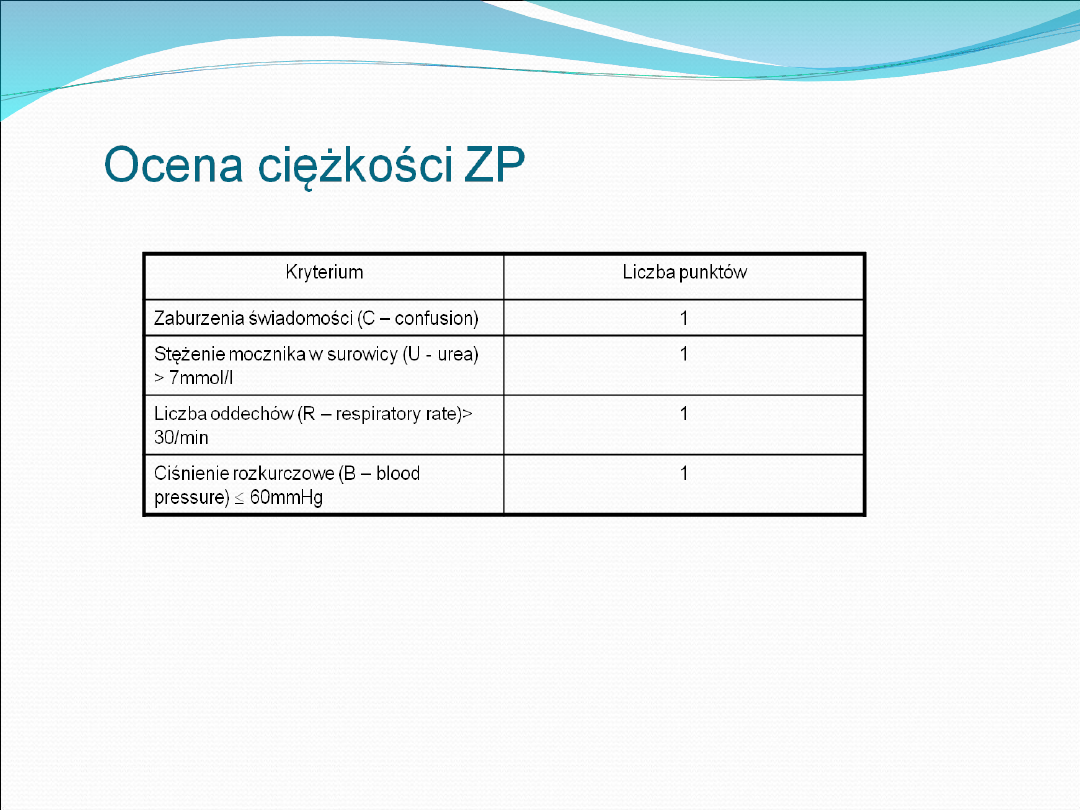
Skala punktowa (CURB-65 wg zaleceń BTS).
Chorzy w klasie ryzyka IV-V w skali PSI lub co najmniej 1 pkt
w skali CURB powinni być leczeni w szpitalu
Skala PSI (pneumonia severity index) – ocena ryzyka zgonu

CAP – kogo kierować do szpitala?
wiek> 65 lat
współistnienie innych chorób (POChP, rozstrzenie oskrzeli, inne choroby
układu oddechowego, niewydolność serca, nerek, wątroby, cukrzyca)
podejrzenie zachłystowego zapalenia płuc
krwioplucie
ból w klatce piersiowej
zaburzenia świadomości,
osłabienie odporności- przewlekle leczenie glikokortykosteroidami,
cytostatykami, po splenektomii
IV-V klasa w skali PSI lub co najmniej 1 pkt w skali CURB
STAN KLINICZNY CHOREGO

Pozaszpitalne zapalenie płuc – kiedy leczyć
w OIT?
Zaburzenia ze strony OUN
Tachypnoe >30/min
RRs<90mmHg, RRr<60mmHg
PaO
2
<60mmHg, PaCO
2
>50mmHg
RTG klp– zajęcie więcej niż 1 płata
Ostra/przewlekła choroba nerek/ niewydolność wielonarządowa

Etiologia pozaszpitalnych zapaleń płuc
Strepptococcus pneumoniae do 40%
u chorych na POCHP Hemophilus influenzae
Staphylococcus aureus u osób stosujących dożylne antybiotyki
Enterobacteriace w domach opieki
Pseudomonas aeruginosa chorzy na mukowiscydozę, rozstrzenia oskrzeli
Mycoplasma pneumoniae, Chlamydiophyla pneumoniae, Legionella
pneumophila częściej stwierdzana u osób młodych, dzieci w wieku szkolnym
Bakterie beztlenowe są częstą przyczyną zachłystowych zapaleń płuc,
szczególnie u osób ze złą higieną jamy ustnej

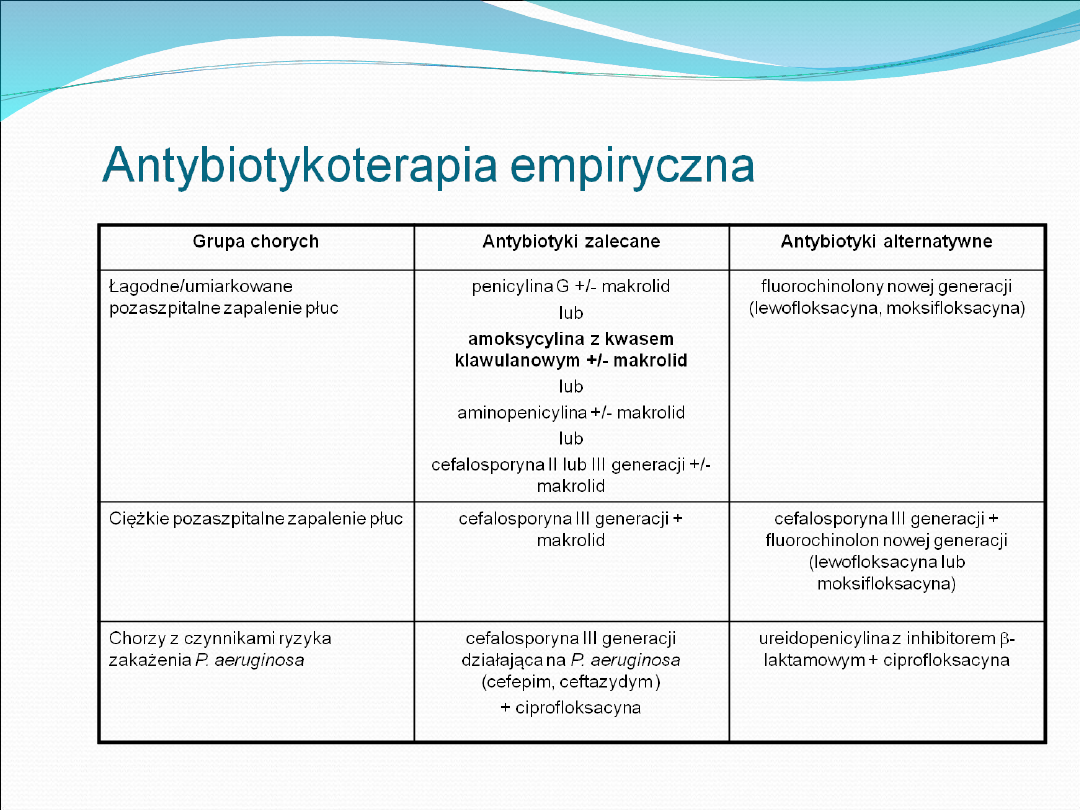
Leczenie
Podstawa:
ANTYBIOTYKOTERAPIA EMPIRYCZNA
Zalecany czas trwania antybiotykoterapii 5 – 7 - 10 dni (w przypadku
Mycoplasma pneumoniae 14 dni, L. pneumophila 21 dni)
Terapia sekwencyjna: w początkowej fazie podawanie antybiotyku
parenteralnie, następnie terapia doustna (nie jest określony czas trwania
antybiotykoterapii parenteralnej)
Duże znaczenie leczenia wspomagającego


Leczenie wspomagające
Leki wykrztuśne/mukolityki
Profilaktyka powikłań zakrzepowo-zatorowych (heparyna
drobnocząsteczkowa)
Tlenoterapia/ mechaniczna wentylacja
Rehabilitacja oddechowa
W wybranych przypadkach
- leki rozszerzające oskrzela
- glikokortykosteroidoterapia (ostrożnie!)

Powikłania ZP
Wysięk w jamie opłucnej
nie wymaga szczególnego leczenia, ustępuje po antybiotykoterapii
Ropniak opłucnej
drenaż jamy opłucnej
Ropień płuca
antybiotykoterapia 4-6 tygodni
drenaż ułożeniowy
może być konieczność leczenia chirurgicznego
Najczęściej: gronkowcowe, K. pneumoniae, P. aeruginosa, beztlenowce
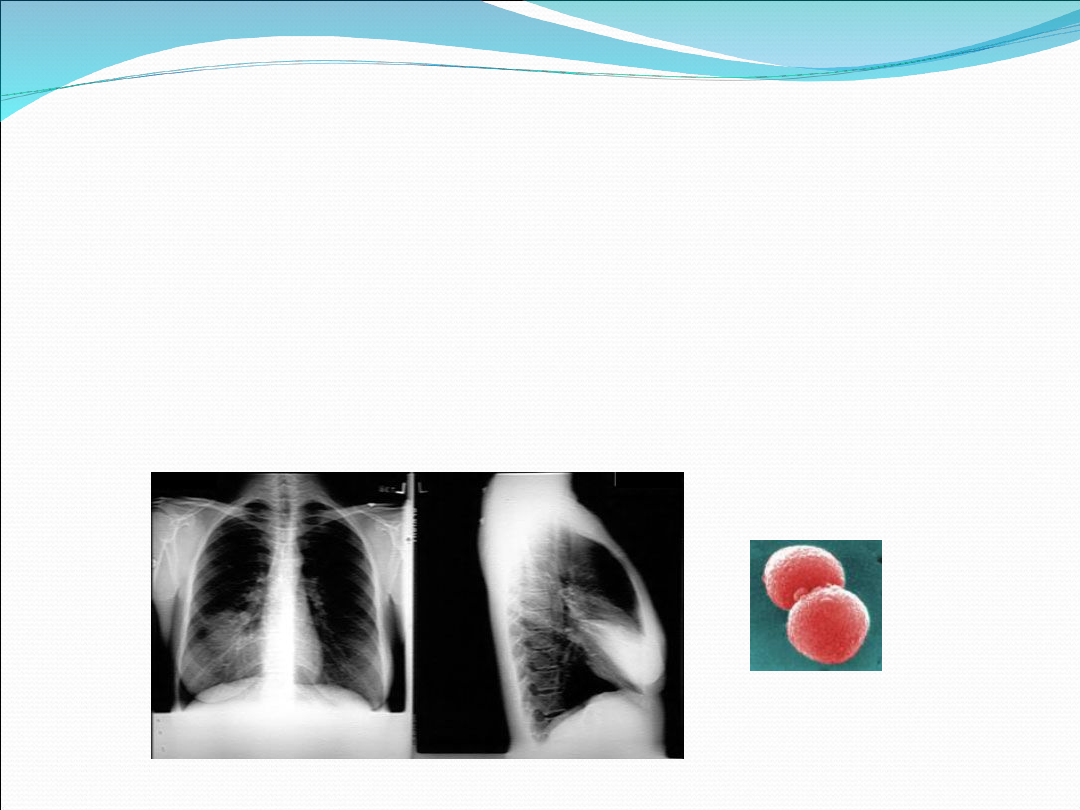
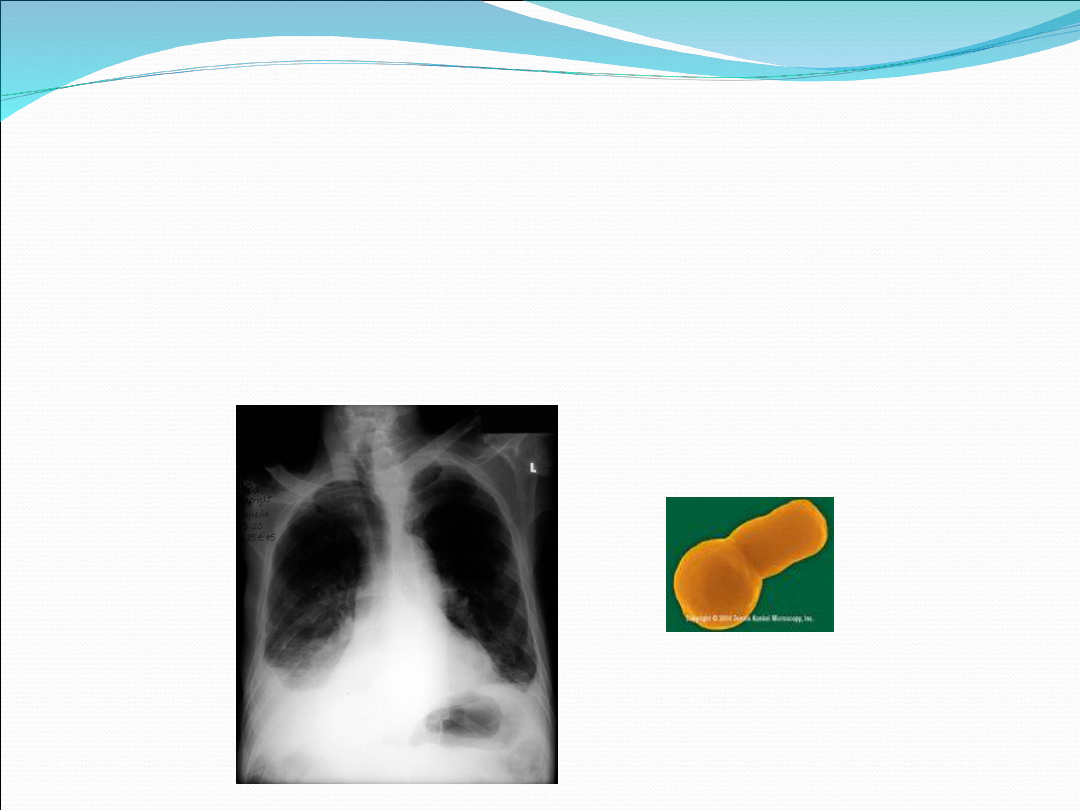
Zapalenie płuc wywołane przez S.
pneumoniae
Najczęstszy czynnik etiologiczny domowego ZP
( CAP)
Charakterystyczne płatowe zapalenie płuc , u części chorych wysięk
parapneumoniczny
Identyfikacja: antygen w moczu, posiewy krwi dodatnie u niespełna ¼
chorych
Leczenie empiryczne:
I rzut: amoksycylina +/- kw. klawulanowy
II rzut: cefalosporyny II/III generacji, makrolidy, chinolony nowej generacji
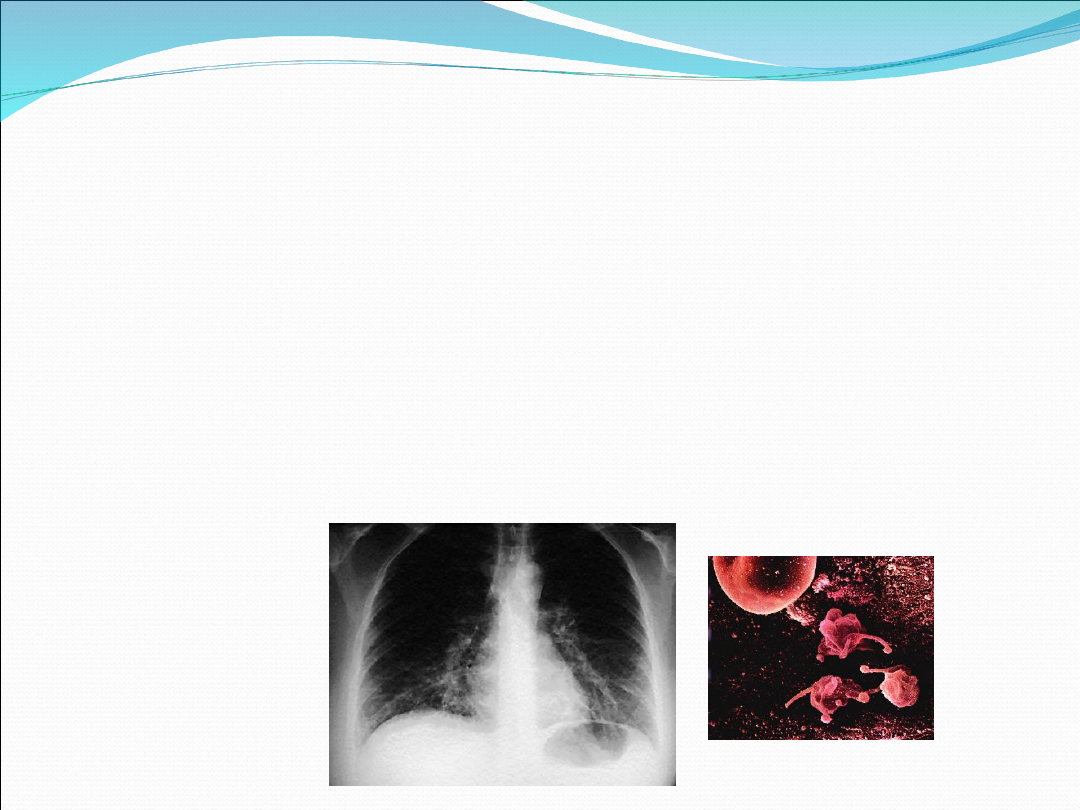
Zapalenie płuc wywołane przez H.
influenzae
10-15% chorych hospitalizowanych z powodu ZP
Objawy kliniczne, radiologiczne – tak jak w pneumonokowym ZP
Dodatkowy czynnik ryzyka – palenie papierosów
Leczenie: jak w pneumokokowym ZP
Zapalenie płuc wywołane przez M.
pneumoniae
< 5% hospitalizowanych z powodu ZP
Często osoby młode, charakterystyczne dla zakażeń w internatach,
szkołach, akademikach, koszarach
Często poprzedzone objawami zakażeń gdo, bólami stawów, objawami ze
strony p.pokarmowego
Radiologicznie – zmiany śródmiąższowe z tendencja do konsolidacji w
miarę czasu trwania choroby
Możliwa diagnostyka serologiczna (miana IgG 4x w ciągu 2 tygodni)
Leczenie: 14 dni – makrolid, ew. fluorochinolony, tetracykliny

Szpitalne zapalenie płuc
Definicja: zapalenie płuc, które rozwinęło się po upływie 48 godzin od
momentu przyjęcia do szpitala, po wykluczeniu objawów, które mogłyby
sugerować istnienie procesu zapalnego w płucach już w chwili przyjęcia do
szpitala
Patogeny:
- do 5-tej doby hospitalizacji takie same, jak w CAP
- od 6-tej doby flora dominująca w danym oddziale szpitalnym
P. aeruginosa,
E.coli, K. pneumoniae,
MRSA,
Acinetobacter,
Bacteroides, Fusobacterium, Peptostreptococcus

Czynniki ryzyka dla szpitalnego zapalenia
płuc
Długotrwałe unieruchomienie
Otyłość
Zaburzenia neurologiczne
Antybiotykoterapia – szerokie spektrum
Inwazyjne metody leczenia i diagnostyki (intubacja dotchawicza,
mechaniczna wentylacja)
Leki podwyższające pH żołądka, zaburzenia połykania, wymioty

Profilaktyka szpitalnego zapalenia płuc
Podstawowe zasady aseptyki i antyseptyki
Zapobieganie aspiracji (ułożenie chorego pod kątem 30-45°)
Żywienie dojelitowe u chorych nie mogących przyjmować posiłków p.o. (↑
ryzyka translokacji bakterii flory fizjologicznej jelit do krwi)
Optymalny czas hospitalizacji !

Leczenie szpitalnego ZP
Początkowo antybiotykoterapia empiryczna – po uzyskaniu antybiogramu
antybiotykoterapia celowana
Leczenie uzależnione od czasu wystąpienia objawów
Do 5 dni tak jak w CAP (S.pneumoniae, H. influenzae)
Od 6 dnia P. aeruginosa, E. coli, Serratia spp, Acinetobacter, MRSA
Najczęściej:
Cefalosporyny III generacji (ceftazydym,ceftriakson, cefepim) + aminoglikozyd
(ew. makrolid, chinolon)
Karbapenemy, monobaktamy
MRSA: wankomycyna lub linezolid

Różnicowanie ZP
Zapalenia swoiste
Zmiany śródmiąższowe w przebiegu chorób układowych
Zapalenia naczyń
Zatorowość płucna
Lewokomorowa niewydolność serca
Choroby zawodowe płuc
Nowotwór
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
Wyszukiwarka
Podobne podstrony:
02; 15.02.2012; ROK IV; Seminarium nr 2; zapalenie płuc i opłucnej, VI rok, VI rok, Pediatria, Pedia
Zapalenie płuc w ciąży
Pielegnowanie dziecka z zapaleniem pluc
POZASZPITALNE ZAPALENIA PŁUC U
pielegnacja pacjenta z zapaleniem płuc, Procesy Pielęgnacyjne
Zapalenia płuc i nerek
zapalenie płuc, uczelnia awf, pierwsza pomoc
noworodki.zaburzenia pokwitania.zapalenie płuc, pediatria i p-stwo pediatryczne
MYKOPLAZMOWE ZAPALENIE PŁUC
leczenie zapalenia płuc
choroby uk┼éadu oddechowego (2) , Zapalenie płuc
Pediatria - zapalenie pluc, Proces pielęgnowania
Zapalenia pluc
standard opieki nad pacjentem z zapaleniem pluc t
Zapalenie pluc 2
Mykoplazmowe zapalenie płuc
Zapalenie płuc w pediatrii
wykład 5 gruźlica; zapalenie płuc; opłucna
więcej podobnych podstron