
LECZENIE USPRAWNIAJĄCE
LECZENIE USPRAWNIAJĄCE
W USZKODZENIACH
W USZKODZENIACH
SPLOTU BARKOWEGO
SPLOTU BARKOWEGO

Usprawnianie chorych z uszkodzeniami
Usprawnianie chorych z uszkodzeniami
obwodowego układu nerwowego
obwodowego układu nerwowego
W skład obwodowego układu nerwowego wchodzą:
nerwy obwodowe,
sploty nerwowe
korzenie rdzeniowe.
Uszkodzenia poszczególnych struktur tego układu mogą być
następstwem urazów, procesów zapalnych i zwyrodnieniowych

urazy mechaniczne, powodujące przecięcie nerwu lub jego
zgniecenie czy stłuczenie (tzw. zdławienie), rozciągnięcie lub
niedokrwienie.
drobne urazy, ale często się powtarzające (tzw. mikrourazy),
które doprowadzają stopniowo do zmian zwyrodnieniowych i
objawów przewlekłego podrażnienia lub ucisku.
procesy zapalne, toksyczne, które doprowadzają do
uszkodzeń wielonerwowych
zaburzenia
metaboliczne
(choroby
zakaźne,
zatrucia,
alkoholizm, cukrzyca, niedobór witamin itp.) doprowadzające
do uszkodzeń wielonerwowych
Do najczęstszych przyczyn uszkadzających nerwy obwodowe i
sploty należą:

Rozpoznanie ustala się na podstawie dokładnego wywiadu,
ogólnego badania internistycznego i szczegółowego badania
neurologicznego.
Potwierdza je stwierdzenie:
porażenia wiotkiego lub niedowładu mięśni w obrębie
unerwienia określonego nerwu,
upośledzenia czucia na tym samym obszarze,
zaburzeń przewodzenia nerwowego,
zaburzeń naczynioruchowych,
bólów i parestezji.
Objawy występujące w zależności od charakteru uszkodzenia
ujmuje tabela 1.
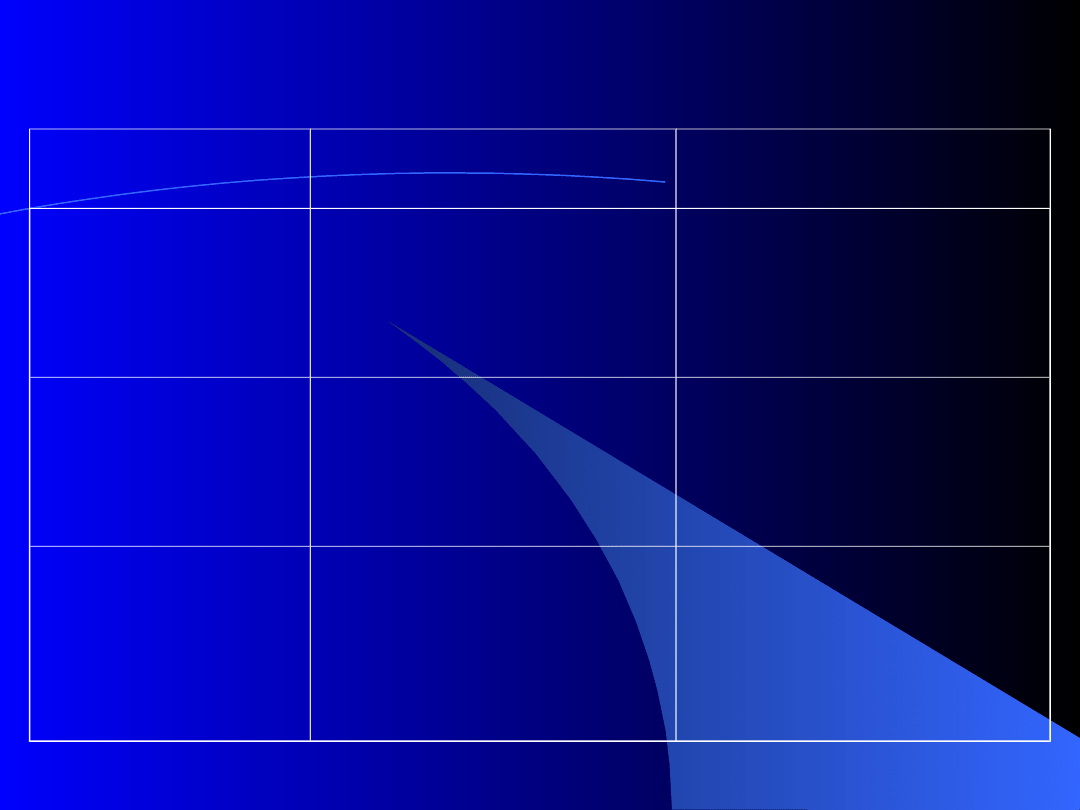
Tabela 1. Zmiany patologiczne i kliniczne w uszkodzeniu nerwów obwodowych
Typ
Typ
uszkodzenia
uszkodzenia
Zmiany
Zmiany
patologiczne
patologiczne
Objawy kliniczne
Objawy kliniczne
Neuropraksja
przejściowe przerwanie
czynności nerwowej bez
zmian strukturalnych
przejściowe porażenie lub
niedowład, przejściowe
nieznaczne zaburzenie
czucia, brak zaniku mięśni i
odczynu zwyrodnienia, brak
zmian elektromiograficznych
Axonotmesis
całkowite przerwanie
włókien osiowych przy
zachowaniu osłonek
pełny obraz porażenia
obwodowego z zanikiem
mięśni i odczynem
zwyrodnienia; powrót do
stanu prawidłowego po
dłuższym okresie leczenia
Neurotmesis
przerwanie całkowite
włókien osiowych i ich
osłonek
obraz trwałego i całkowitego
porażenia obwodowego;
brak możliwości powrotu do
stanu prawidłowego, często
obecność nerwiaków i
konieczność leczenia
chirurgicznego

Kompensacji podlegać mogą tylko uszkodzenia niepełne.
W przypadkach powrotu funkcji ruchowej wskutek regeneracji
nerwu - warunkiem jej jest zachowanie komórki ruchowej i
łączności z nią uszkodzonego odcinka nerwu przez zachowaną
osłonkę łącznotkankową.
Całkowita regeneracja następuje w tych przypadkach niekiedy
dopiero po wielu miesiącach, zależnie od długości
uszkodzonego nerwu. Włókna osiowe odrastają bowiem powoli,
ok. 1,0—1,5 mm na dobę, a sam proces regeneracji zaczyna
się w 40—50 dni po uszkodzeniu.
W przypadkach zniszczenia komórek ruchowych w rogach
przednich rdzenia lub pełnego przerwania łączności z pniem
nerwu, nie można się spodziewać pełnej regeneracji
uszkodzonych jednostek motorycznych, toteż rokowanie jest
mniej pomyślne i zależy w dużym stopniu od liczby
zachowanych
komórek
ruchowych
oraz
możliwości
wytworzenia przez nie sieci dodatkowych rozgałęzień i
połączeń docierających do jak największej liczby odnerwionych
włókien mięśniowych.

Proces pełnego zwyrodnienia nerwu następuje w okresie 90 dni,
ostateczne rokowanie przeprowadzać więc należy po upływie
około 3 mieś., na podstawie oceny stopnia, dynamiki i
rozległości porażeń. Brak dynamiki obserwowany w tym okresie
wiąże się z niepomyślną prognozą, natomiast nawet niepełny
powrót funkcji mięśni uprzednio w pełni bezwładnych rokować
może dalszy przyrost siły w przebiegu rehabilitacji.
Niepomyślnie rokuje także obecność w jednej funkcjonalnej
grupie mięśni jednolicie zanikłych, świadczące o rozległym
uszkodzeniu całego segmentu rdzenia lub kilku korzeni, w
przeciwieństwie do zlokalizowanych uszkodzeń oszczędzających
unerwienie poszczególnych mięśni, które następnie przejąć
mogą zastępczo pewien zakres funkcji mięśni zanikłych.
Zależnie od stopnia i rozmiaru nieodwracalnych porażeń ustalać
należy wskazania do zabiegów operacyjnych i zaopatrzenia
ortopedycznego, które w różnym stopniu pozwolić mogą na
adaptację pacjenta do inwalidztwa.

W przypadkach urazowych uszkodzeń nerwów obwodowych i
splotów zachowawczego leczenia usprawniającego w razie
utrzymania się zmian porażennych nie należy kontynuować
dłużej niż 6—8 tygodni
Brak dynamiki klinicznej w wymienionym okresie i pojawienie
się
odczynu
zwyrodnienia
elektrycznego,
potencjałów
denerwacyjnych w EMG, przerwania przewodzenia, są
wskazaniem
do
operacyjnej
rewizji
miejsca
urazu
i
przeprowadzenia zabiegu neurolizy lub zszycia nerwu, ze
wznowieniem leczenia usprawniającego po dokonanym zabiegu.

Ogólne zasady leczenia usprawniającego
Ogólne zasady leczenia usprawniającego
Rehabilitacja w okresie wczesnym
Rehabilitacja w okresie wczesnym
Pierwszy okres rehabilitacji bezpośrednio po uszkodzeniu
nerwów
obwodowych
obejmuje
zabiegi
opóźniające
powstawanie zmian wstecznych i przyśpieszające regenerację
włókien nerwowych.
Do takich zabiegów należy głównie:
termoterapia,
elektrostymulacja
masaż
ćwiczenia bierne, bierno-czynne i wspomagane.

Wszystkie odnerwione mięśnie powinny być drażnione 2—4 razy
dziennie przez okres 15—20 min lub jednorazowo przez okres
20—30 min, przy odpowiednim unieruchomieniu stawów, aby
uzyskać skurcze izometryczne, które najskuteczniej zapobiegają
zanikowi mięśni (60—90 skurczów dziennie w każdym mięśniu).
U chorych z opatrunkami gipsowymi po rekonstrukcji
operacyjnej nerwów można stosować elektrostymulację
aparatami do elektrogimnastyki, pobudzając punkty motoryczne
mięśni przez wycięte okna w opatrunkach.
Leczenie ciepłem polega na utrzymaniu uszkodzonych nerwów
w ciepłocie 37—38°, przez co najmniej 16—18 godzin w ciągu
doby, za pomocą stosowania okładów parafinowych lub
borowinowych,
promieni
podczerwonych,
diatermii
krótkofalowej lub specjalnych ocieplaczy i podgrzewaczy.

W
okresie
unieruchomienia
bezpośrednio
po
zabiegu
operacyjnym (do 10 dni) nie stosuje się żadnych zabiegów, poza
okładami ciepłymi na opatrunek gipsowy oraz ćwiczeniami
oddechowymi i ćwiczeniami oporowymi kończyn zdrowych
(ćwiczenia synergiczne przeciwstronne).
Po zdjęciu opatrunków unieruchamiających (3—4 tygodnie)
rozpoczyna się ćwiczenia redresyjne i zabiegi cieplne, które w
tym okresie mogą już być stosowane bezpośrednio pod kontrolą
czucia powierzchniowego. Również nadal (do 8 tygodni) może
być
stosowana
elektrostymulacja.
Oprócz
stymulacji
elektrycznej
można
stosować,
zwłaszcza
w
okresach
późniejszych, do torowania proprioceptywnego, wibratory
mechaniczne lub elektromechaniczne oraz specjalne ćwiczenia.

Mobilizacja ruchowa
Mobilizacja ruchowa
Możliwie jak najwcześniej należy uruchomić chorego, ponieważ
aktywność ruchowa:
opóźnia zanik mięśni,
utrzymuje prawidłowy zakres ruchu,
przeciwdziała powstawaniu obrzęków
skraca okres reakcji bólowych,
pobudza mięśnie współdziałające i antagonistyczne,
ogranicza wtórne inwalidztwo.

W mobilizacji chorego należy jak najszerzej wykorzystywać
czynności użyteczne (terapia zajęciowa), unikać natomiast
ćwiczeń abstrakcyjnych oraz przeciążenia narządu ruchu
(więzadeł i torebek stawowych). Włączenie terapii zajęciowej
znacznie przyśpiesza powrót utraconej koordynacji mięśniowo-
nerwowej i precyzji ruchów. O ile stan chorego na to pozwala,
wskazane jest stosowanie ćwiczeń w wodzie.
Wykonywanie ruchów czynnych należy rozpoczynać w miarę
ustępowania bólu przy wykonywaniu ruchów biernych, zalecając
stosowanie ćwiczeń kilkakrotnie w ciągu dnia, w krótkich
seriach nie doprowadzających do zmęczenia i wyczerpania. W
celu złagodzenia bólu wskazane są różne formy zabiegów
cieplnych, masaż, elektrostymulacja.

Akceptacja stanu sprawnościowego
Akceptacja stanu sprawnościowego
Chorego należy poinformować o jego aktualnych i przyszłych
możliwościach czynnościowych oraz o konieczności intensywnej
współpracy z zespołem prowadzącym leczenie usprawniające.
Chory powinien również uświadomić sobie, że niektóre objawy
chorobowe są nieodwracalne oraz że nieuniknione są także
pewne ograniczenia.

Uszkodzenie splotu ramiennego i
Uszkodzenie splotu ramiennego i
nerwów obwodowych kończyny górnej
nerwów obwodowych kończyny górnej
Uszkodzenie splotu ramiennego ma miejsce najczęściej w
następstwie urazu barku z nagłym, silnym szarpnięciem splotu,
np. przy upadku z motocykla, z rusztowania, ze schodów,
któremu może towarzyszyć zwichnięcie stawu ramiennego.
Również gwałtowne pociągnięcie kończyny, np. przez pas
transmisyjny lub ucisk barku w czasie porodu (uraz porodowy
noworodka), może spowodować uszkodzenie splotu lub
całkowite wyrwanie korzeni z rdzenia. Do innych przyczyn
należy długotrwały zewnętrzny ucisk splotu przez guzy szczytu
płuc, żebro szyjne, zespół pochyłego mięśnia, noszenie ciężarów
na barkach, chodzenie o kuli pachowej, niekorzystne pozycje w
czasie snu( zespól nadmiernego odwiedzenia i zespół nerwowo-
naczyniowy) itp.

Uszkodzenie górnej części splotu (C5 —
Uszkodzenie górnej części splotu (C5 —
C6),
C6),
tzw. typ Erba-Duchenne'a
tzw. typ Erba-Duchenne'a
Powoduje porażenie i zanik mięśni obręczy kończyny górnej z
upośledzeniem
przywodzenia
łopatki
do
kręgosłupa,
odwodzenia i obrotu na zewnątrz ramienia w stawie ramiennym,
zginania przedramienia w stawie łokciowym i odwracania. W
obrębie stawu ramiennego i po zewnętrznej stronie ramienia
stwierdza się niestałe obniżenie czucia. Kończyna zwisa
bezwładnie wzdłuż tułowia. Niekiedy mogą występować
zaburzenia oddychania spowodowane upośledzeniem czynności
przepony

Uszkodzenie środkowej części splotu
Uszkodzenie środkowej części splotu
(C7)
(C7)
Występuje sporadycznie, towarzysząc uszkodzeniu górnej lub
dolnej części, i powoduje porażenie mięśnia trójgłowego
ramienia oraz niedowład prostowników nadgarstka i palców

Uszkodzenie dolnej części splotu (C
Uszkodzenie dolnej części splotu (C
8
8
—
—
Th
Th
1
1
)
)
tzw. typ Dejerine'a-Klumpke'a
tzw. typ Dejerine'a-Klumpke'a
Powoduje porażenie i zanik wszystkich krótkich mięśni ręki,
niekiedy również długich zginaczy palców z upośledzeniem
przywodzenia i odwodzenia palców oraz zginania w stawach
palców. Współistniejące uszkodzenia włókien przywspółczulnych
może dać zespół Hornera (zwężenie szpary powiekowej,
zwężenie źrenicy i zapadnięcie gałki ocznej) oraz obrzęk i sinicę
skóry.

Rokowanie jest korzystniejsze w uszkodzeniu górnej części
splotu; powrót czynności ruchowej występuje bowiem u ponad
50% chorych. Porażenie poporodowe ustępuje zwykle po 3—6
miesiącach, natomiast u dorosłych czynność ruchowa w
mięśniach całkowicie odnerwionych powraca nieraz dopiero po
18—24 miesiącach i później. W przypadkach opornych na
leczenie zachowawcze zastosowanie leczenia operacyjnego
poprawia niekiedy rokowanie.
Uszkodzenie splotu ramiennego, występujące łącznie z
objawami rdzeniowymi i świadczącymi o wyrwaniu korzeni daje
rokowanie niepomyślne.

Leczenie rehabilitacyjne
Leczenie rehabilitacyjne
Wymaga dużej cierpliwości i wytrwałości zarówno ze strony
lekarza, jak i chorego. Szczególnie ważną rolę odgrywa
odpowiednie ułożenie porażonej kończyny, zapewniające
optymalne warunki do regeneracji nerwów i czynności mięśni
oraz zapobiegające przykurczom, którą należy ustalić w
odwiedzeniu do poziomu barku i w odwróceniu ze zgiętym
przedramieniem w stawie łokciowym pod kątem prostym (ryc.
1) oraz wyprostowanym nadgarstkiem. U noworodków najlepiej
użyć do tego celu longetki wyciętej z tektury i owiniętej
bandażem oraz wysłanej watą (ryc. 2). Obecnie używa się szyny
odwiedzeniowej ustalającej kończynę w odwiedzeniu do
poziomu barku i w odwróceniu ze zgiętym przedramieniem w
stawie łokciowym pod kątem prostym oraz wyprostowanym
nadgarstkiem.
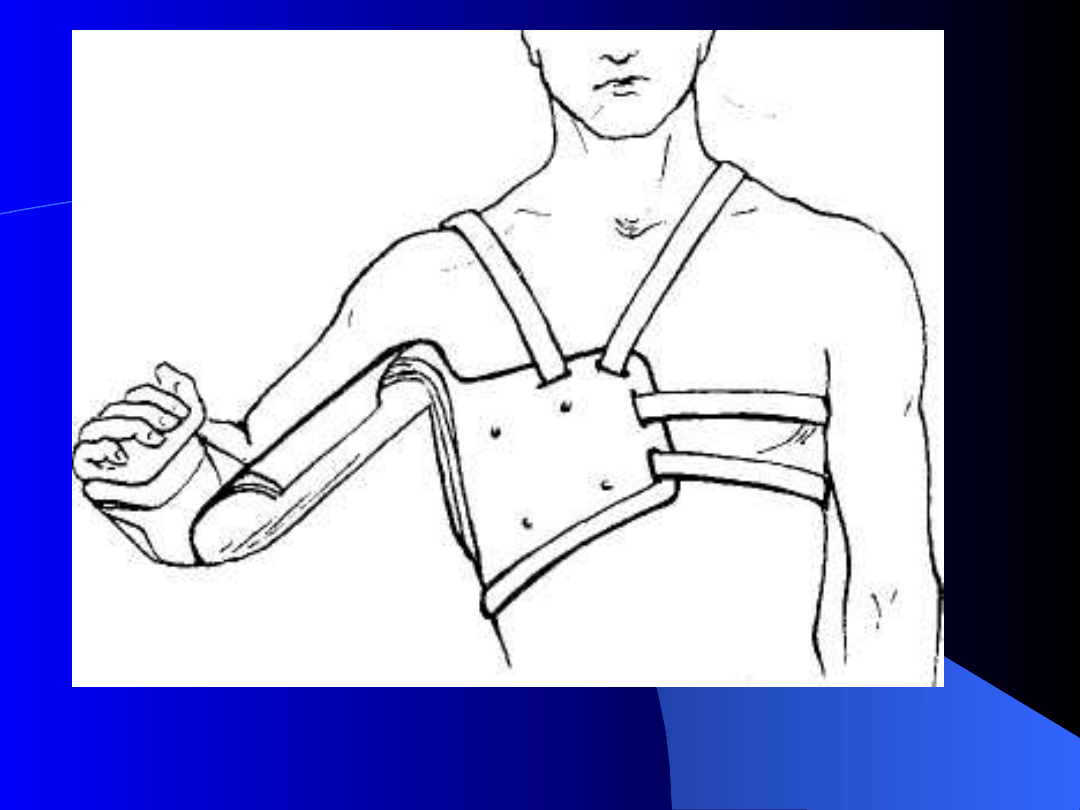
Ryc. 1. Ułożenie kończyny górnej w uszkodzeniu splotu ramiennego.
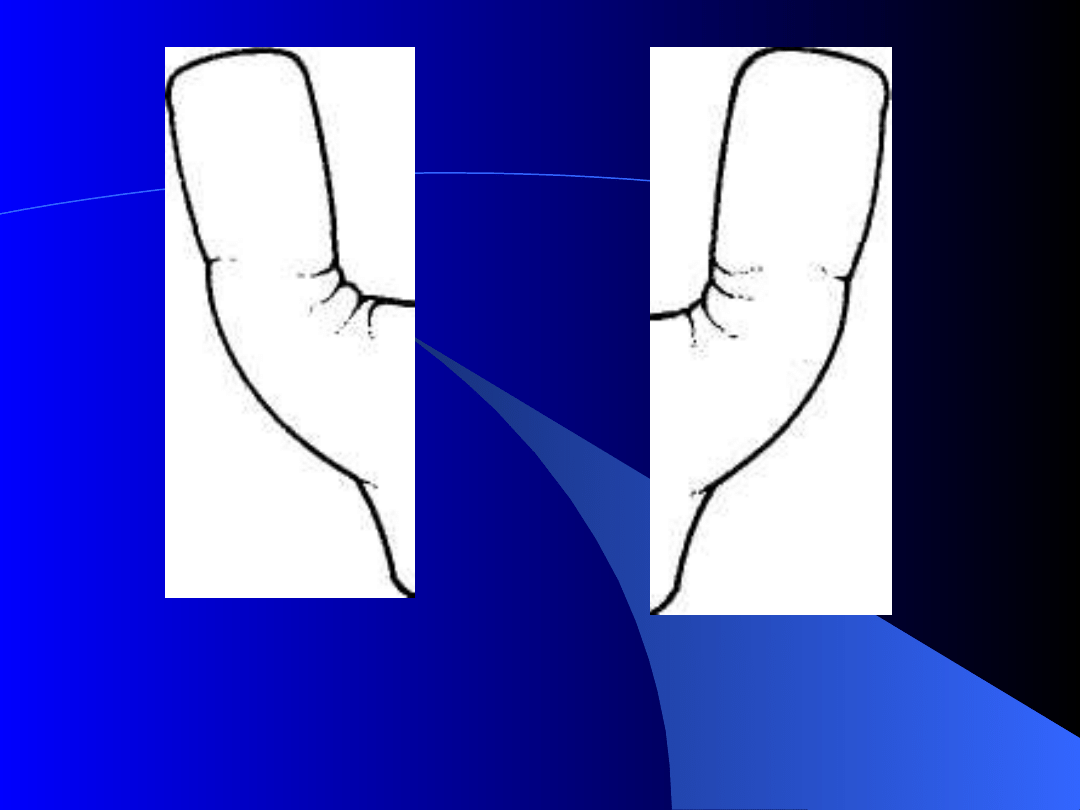
Ryc. 2. Longetka dwustronna służąca do unieruchomienia kończyny górnej w
okołoporodowym uszkodzeniu splotu ramiennego.

Równocześnie duży nacisk należy położyć na ćwiczenia biedne
kończyny, wykonywane we wszystkich płaszczyznach w pełnym
zakresie ruchów kilka razy dziennie. Ruchy bierne wspomaga
się wybiórczą elektrostymulacją, najlepiej w pozycji leżącej
chorego z odwiedzionym ramieniem. Elektrodę bierną
umieszczamy nad szyjnym odcinkiem kręgosłupa. Po pojawieniu
się ruchów czynnych należy stopniowo wprowadzać ćwiczenia o
charakterze zabawowym u dzieci, a o charakterze czynności
życia codziennego — u chorych dorosłych. Dla ułatwienia
ruchów czynnych można wykorzystać ćwiczenia w wodzie.

Leczenie usprawniające uszkodzenia górnej części
Leczenie usprawniające uszkodzenia górnej części
splotu.
splotu.
Mięśnie odwodzące. W pierwszym okresie dla uzyskania
odwiedzenia statycznego, a później odwiedzenia w odciążeniu,
wolnego i oporowego wykorzystuje się pozycję leżącą chorego
na grzbiecie i na brzuchu. W miarę przyrostu siły i powrotu
ruchów czynnych chory przechodzi z pozycji leżącej do
siedzącej, wykonując ćwiczenia w pełnym zakresie i opuszczając
kończynę do boku.
Mięśnie nawracające. Chory wykonuje ćwiczenia kolejno w
pozycji leżącej na wznak i na zdrowym boku, z zastosowaniem -
w miarę poprawy - odpowiedniego oporu.
Mięśnie odwracające. Chory wykonuje ćwiczenia najpierw w
pozycji leżącej, a następnie siedzącej z ułożeniem kończyny jak
przy unieruchomieniu wstępnym.
Mięśnie zginające staw łokciowy. Chory wykonuje ćwiczenia
w
ułożeniu
jak
wyżej
(podtrzymywanie
kończyny
z
odwodzeniem), przechodząc stopniowo do ćwiczeń oporowych.

Leczenie usprawniające uszkodzenia dolnej części
Leczenie usprawniające uszkodzenia dolnej części
splotu.
splotu.
W pierwszym okresie należy wykonywać ruchy bierne zginania
kciuka i palców w pełnym zakresie, stabilizując nadgarstek oraz
ruchy odwodzenia, przywodzenia i przeciwstawiania kciuka,
łącznie z odwodzeniem i przywodzeniem poszczególnych
palców oraz z pełnym zgięciem w nadgarstku i prostowaniem w
stawach
międzypaliczkowych,
przy
zgiętych
stawach
śródręczno-paliczkowych. W okresie między ćwiczeniami należy
zakładać szyny zapewniające czynnościowe ułożenie palców i
ręki i zapobiegające przykurczom. Zalecane ćwiczenia najlepiej
wykonywać na gładkim pochyłym stole do ćwiczeń lub na
specjalnej pochylni.

Neuralgia amiotroficzna ramienna na tle zmian zapalno-
alergicznych po podaniu surowicy lub oziębienia barku z
rwącymi bólami barku oraz niedowładem proksymalnym mięśni
barku, ramienia i tułowia ustępuje zwykle po 7-10 dniach;
niedowłady jednak cofają się dopiero po 9-12 miesiącach.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
Wyszukiwarka
Podobne podstrony:
pediatria uszkodzenie splotu
urazowe uszkodzenie splotu ramiennego
Uszkodzenie splotu barkowego
USZKODZENIE SPLOTU BARKOWEG1
OKOLOPORODOWE USZKODZENIE SPLOTU BARKOWEGO-1, pediatria
Urazowe uszkodzenie splotu barkowego, V rok, Neurologia
Uszkodzenie splotu barkowego, fizjoterapia
Porodowe uszkodzenie splotu ramiennego, Fizjoterapia
USZKODZENIE SPLOTU RAMIENNEGO
Okołoporodowe uszkodzenie splotu ramiennego, Położnictwo i ginekologia, @ Położnictwo
Anatomia splotu barkowego
urazowe uszkodzenie splotu ramiennego aga
Uszkodzenie stawu barkowego(1)
więcej podobnych podstron