
LOSY KSENOBIOTYKÓW
W ORGANIZMIE
Ksenobiotyk - greckie słowo xenos - oznacza
obcy.
Ksenobiotykiem jest każda substancja nie
będąca naturalnym składnikiem żywego
organizmu:
substancja egzogenna
materiał antropogenny o strukturze nie
występującej w przyrodzie,
do których organizmy nie przystosowały się na
drodze wcześniejszej ewolucji.

Główne grupy substancji obcych dla człowieka to:
- leki,
- pestycydy,
- niektóre substancje celowo dodane do żywności,
- zanieczyszczenia środowiska zewnętrznego.
pochodzenia zawodowego i komunalnego,
wewnątrzdomowe i zewnątrzdomowe
pochodzenia chemicznego i organicznego.

Metabolizm
ksenobiotyków w
organizmie obejmuje:
wchłanianie (absorbcja)
rozmieszczenie (dystrybucja)
przemiany biochemiczne
( biotransformacja)
wydalanie

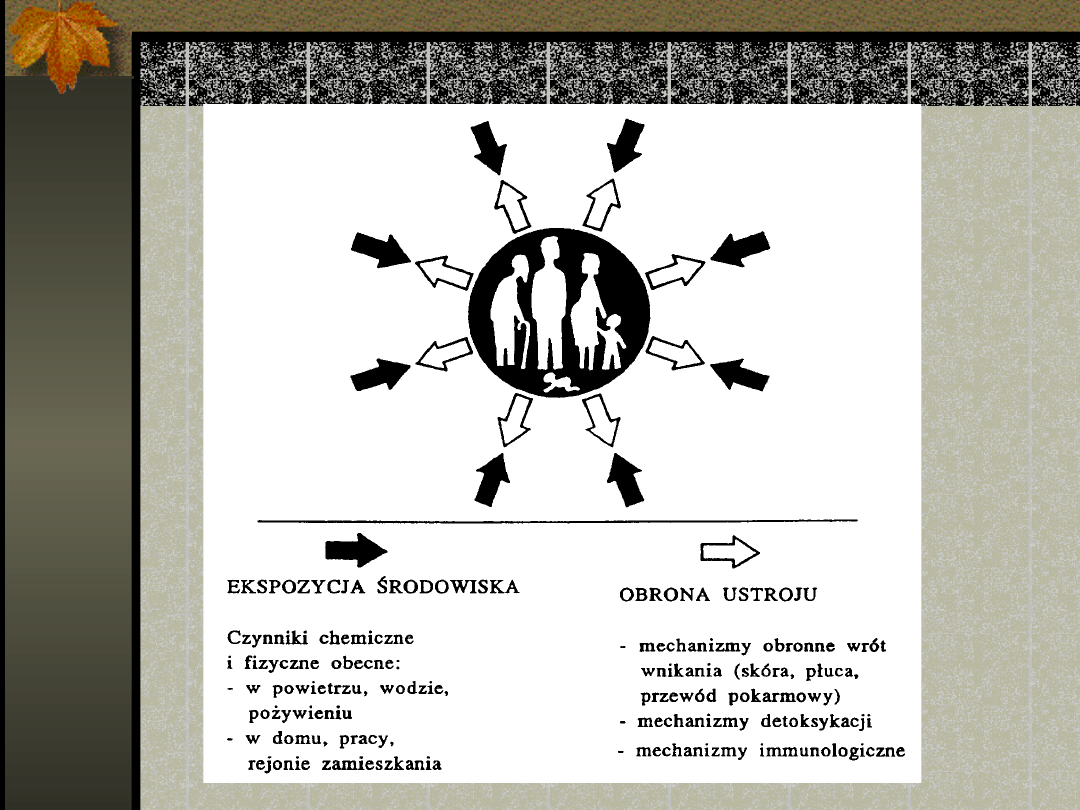
DROGI WCHŁANIANIA
Egzogenne substancje toksyczne
wchłaniane są do organizmu
trzema głównymi drogami:
drogi oddechowe
skóra
układ pokarmowy

METABOLIZM
SUBSTANCJI
CHEMICZNYCH
Substancje chemiczne do tkanek i narządów dostają się po
przeniknięciu przez błony biologiczne na zasadzie transportu:
- biernego
- nośnikowego
- aktywnego
Zostają wówczas pokonane bariery nabłonkowe poszczególnych
układów oraz błony białkowo-lipidowe oddzielające różne tkanki
od płynów ustrojowych.
Związki silnie polarne np. kwasy sulfonowe lub aminy
czwartorzędowe, czy też substancje bardzo lotne np. eter etylowy
NIE ULEGAJĄ PRZEMIANOM METABOLICZNYM
w ustroju człowieka.
Wydalane są w swej pierwotnej formie.

Większość ksenobiotyków ulega
BIOTRANSFORMACJI
Wydalane są z ustroju w postaci metabolitów.
1. Metabolity są mniej toksyczne w stosunku do substratu,
lub wręcz stają się nietoksyczne –
DETOKSYKACJA
2. Metabolity te mogą stawać się bardziej toksyczne niż
dostarczony do organizmu substrat.
W związku z tym na określenie przemian wewnątrzustrojowych
ksenobiotyków używany jest termin “biotransformacja”.

Celem biotransformacji ksenobiotyków jest zwiększenie ich
rozpuszczalności w wodzie (czyli zwiększenie ich polarności)
dzięki czemu ułatwione jest ich wydalanie z ustroju.
Bardzo silnie hydrofobowe ksenobiotyki mogłyby przebywać
w tkance tłuszczowej niezmiernie długo.
* Monitoring środowiskowy - pomiar stężeń czynników
szkodliwych w środowisku, mający na celu ocenę wielkości
narażenia oraz ryzyka wystąpienia skutków zdrowotnych, przy
przyjęciu za podstawę odpowiednich danych interpretacyjnych.
** Monitoring biologiczny - systematyczny pomiar stężeń
substancji toksycznych lub ich metabolitów w tkankach,
wydzielinach lub wydalinach, oddzielnie lub łącznie, mający
na celu ocenę wielkości narażenia oraz ryzyka dla zdrowia,
przy przyjęciu za podstawę oceny odpowiednich danych
interpretacyjnych.

Udowodnienie związku przyczynowo-skutkowego
pomiędzy:
- oddziaływaniem środowiska zewnętrznego
- odpowiedzią ustroju w postaci rozwoju
konkretnej jednostki chorobowej
może nastręczać dużo trudności.
Etiologia wielu chorób ma bowiem
wieloczynnikowe podłoże:
- czynniki genetyczne
- czynniki wynikające z nieprawidłowego
stylu życia
- czynniki środowiskowe.
W udowodnieniu znaczenia czynników
środowiskowych pomocne mogą być biomarkery.

BIOMARKERY
Do oceny efektów działania substancji
chemicznych na organizm oraz określenia
interakcji między układem biologicznym a
zagrożeniem środowiskowym (chemicznym,
fizycznym i biologicznym) służą biomarkery.
Biomarker –wskaźnik procesów zachodzących w
organiźmie, pozwalający na ocenę wielkości
narażenia na czynniki chemiczne i efektów
działania w postaci skutków zdrowotnych, jakie
te czynniki powoduję w eksponowanym
organiźmie.

BIOMARKERY EKSPOZYCJI.
Biomonitoring pomocny w określeniu interakcji
pomiędzy organizmem człowieka a zagrożeniem
środowiskowym:
Ekspozycja
Biomarkery ekspozycji
Arsen (As)
arsen w moczu, włosach, paznokciach
kwas monometyloarsenowy + kwas dimetyloarsenowy
Kadm (Cd)
kadm w moczu, beta 2 - mikroglobulina w moczu
Ołów (Pb)
ołów we krwi i w moczu ,
protoporfiryna erytrocytarna, cynkoporfiryna erytrocytarna we
krwi,
kwas delta-aminolewulinowy i koproporfiryny w moczu
Rtęć (Hg)
rtęć w moczu
Chrom (Cr)
chrom w moczu
Benzen
benzen we krwi, fenol w moczu
Dwusiarczek węgla
kwas 4-tio-4-tiazolidyno karbonylowy w moczu
Fenol
fenol w moczu
Ksyleny
kwasy metylohipurowe w moczu
Nitrobenzen
nitrofenol w moczu i w osoczu , MetHb we krwi
Styren
kwas migdałowy oraz kwas fenyloglioksalowy
w moczu
Toulen
kwas hipurowy w moczu, toulen we krwi

O toksyczności stwierdzanej w
wewnętrznych przedziałach organizmu
danej substancji chemicznej -
traktowanej jako biomarker ekspozycji -
mówimy wówczas, gdy występuje ona w
stężeniu przekraczającym DSB.
DSB - najwyższe dopuszczalne
stężenie biologiczne ( dla dawki
pochłoniętej ) związków szkodliwych
lub ich metabolitów w płynach
ustrojowych ( przede wszystkim we
krwi i w moczu) oraz w tkankach.

ODPOWIEDŹ USTROJU NA
EKSPOZYCJĘ ŚRODOWISKOWĄ I
ZAWODOWĄ
1.Sposób określania związku przyczynowo-
skutkowego między ekspozycją zawodową
a odpowiedzią organizmu człowieka
omówiony zostanie na przykładzie
narażenia na rtęć (I),
2.Określanie
związku
przyczynowo-
skutkowego
w
ekspozycji
zarówno
komunalnej
jak
i
zawodowej
na
przykładzie narażenia na ołów (II)

I.
Narażenie na rtęć metaliczną i jej pary ma miejsce przy
obsłudze różnego rodzaju aparatury pomiarowej
wypełnionej rtęcią i przy czyszczeniu rtęci.
Do ostrego zatrucia dochodzi w przypadku rtęci rozlanej w
pomieszczeniach nieodpowiednio przystosowanych.
Przewlekła ekspozycja prowadząca do zatrucie
przewlekłego najczęściej ma miejsce w przemyśle
chemicznym (elektroliza), w przemyśle elektro-chemicznym
(lampy rtęciowe, prostowniki ).
Rtęć do organizmu dostaje się głównie poprzez układ
oddechowy.
Na poziomie komórkowym jej toksyczność przejawia się
uszkodzeniem błon komórkowych (powinowactwo do grup
sulfhydrylowych białek).
Rtęć przenika przez barierę krew-mózg. W obrazie
klinicznym przeważają objawy uszkodzenia układu
nerwowego. W początkowym okresie rozwija się zespól
rzekomonerwicowy, potem nerwica rtęciowa.
Zmiany w obwodowym układzie nerwowym mają charakter
polineuropatii. Najwięcej rtęci gromadzi się w nerkach,
mimo to objawy uszkodzenia nerek obserwuje się rzadko.

Początkowa odpowiedź organizmu na działanie rtęci jest
niespecyficzna.
Aby etiologię zespołu rzekomonerwicowego powiązać z
ekspozycją na rtęć należy stwierdzić w pomiarach
środowiskowych stężenie rtęci przekraczające NDS.
NDS dla rtęci podawane jest jako suma rtęci i związków
nieorganicznych i wynosi 50 μg/m
3
, a NDS chwilowe 150 μg/ m
3
.
Biomarkerem ekspozycji na rtęć jest obecność rtęci w moczu.
DSB wynosi 50ug/l (0,25 μmol/l ) i w przypadku zatrucia rtęcią
DSB powinno być przekroczone.
Przy ewentualnym uszkodzeniu nerek powinny być stwierdzane
biomarkery funkcji tego narządu.
W zależności od lokalizacji uszkodzenia biomarkery są różne.
Jako biomarker uszkodzenia kłębków nerkowych uznawane są
kreatynina i beta 2-mikroglobulina w surowicy krwi oraz białka o
ciężarze cząsteczkowym > 400000 w moczu.
Przy uszkodzeniu kanalików nerkowych stwierdzane są
antygeny kanalikowe (BB50, BBA, HF5) oraz enzymy w moczu
(N-acetylo-beta-D-glukozoamidaza i B-galaktozydaza.
Kalikrenina w moczu i glikoproteina Thamm-Horfsfalla
świadczyć mogą o uszkodzeniu pętli Henlego i kanalika
dystalnego.

II.
Ekspozycja na ołów może być rozpatrywana w
podwójnym aspekcie:
narażenie w środowisku bytowania człowieka
narażenie w środowisku pracy
Źródłem zanieczyszczenia środowiska naturalnego
ołowiem może być:
sąsiedztwo przemysłu,
-spaliny benzyny etylizowanej
-ołowiane instalacje wodociągowe.
Od 1998 roku:
D
24
-2 μg/m
3
,
D
30
- 5 μg/m
3
,
D
A
-0,5 μg/m
3
.

Obserwowany jest spadek stężenia ołowiu np.
w Krakowie w 94 stężenie średnioroczne w powietrzu
atmosferycznym wynosiło 0,15 μg/m
3
-D
A
0,2 μg/m
3
,
w 98r stężenie ołowiu wynosiło 0,109 -D
A
-0,5 μg/m
3
.
Narażenie zawodowe ma miejsce głównie w hutach cynku i ołowiu
podczas przeróbki i wytapiania z rud, ale także w przemyśle
kaflarskim i ceramicznym oraz przy wyrobie szkła kryształowego,
przy wyrobie i remontach akumulatorów oraz w składnicach
złomu .
NDS dla ołowiu wynosi 50 μg/m
3
Ołów do ustroju wprowadzany jest z powietrzem atmosferycznym,
wodą i pokarmami.
Zatrucie ołowiem objawia się przede wszystkim uszkodzeniem:
układu krwiotwórczego (dochodzi do hamowania syntezy
hemoglobiny i skrócenia czasu przeżycia krwinek czerwonych)
układu nerwowego(polineuropatia i encephalopatia).

Znaczne zwiększenie stężenia ołowiu we krwi może prowadzić do
powstania ostrych objawów pod postacią kolki ołowiczej. Wczesny
okres zatrucia ołowiem przebiega bezobjawowo.
Objawy ołowicy są niespecyficzne .
W rozpoznaniu różnicowym należy pamiętać o tym, że:
- niedokrwistość oraz choroby ośrodkowego i obwodowego układu
nerwowego mogą mieć etiologię niezależną od ołowicy,
- kolkę ołowiową należy różnicować z kolką nerkową, żółciową,
zapaleniem trzustki, czy jelit.
Dlatego niezmiernie ważne jest oznaczenie biomarkerów
ekspozycji na ołów.
Nie mniej jednak również biomarkery mogą być niespecyficzne
lub niedostatecznie specyficzne.
Np. związane z ekspozycją na ołów zahamowanie aktywności
enzymów biosyntezy hemu znajduje odzwierciedlenie we wzroście
poziomu wolnej protoporfiryny erytrocytarnej.
Jednak poziom wolnej protoporfiryny erytrocytarnej wzrasta
również w stanach niedoboru żelaza.
Dlatego stosuje się kompleksowe oszacowanie.

Dziękuję za wytrwałość
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 13
- Slide 14
- Slide 16
- Slide 17
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 32
Wyszukiwarka
Podobne podstrony:
instrukcja echostar hd dsb 7100 LAKI DVHK
PHILIPS DSB instrukcja obslugi
2 2 PodTel wyk ad DSB SC SSB VSB
Przepisy, DSB, "Czysta" dieta South Beach
INSTRUKCJA OBSŁUGI DEKODER ECHOSTAR DSB 616 PL
2 1 PodTel wyk ad DSB FCid 1988 Nieznany
więcej podobnych podstron