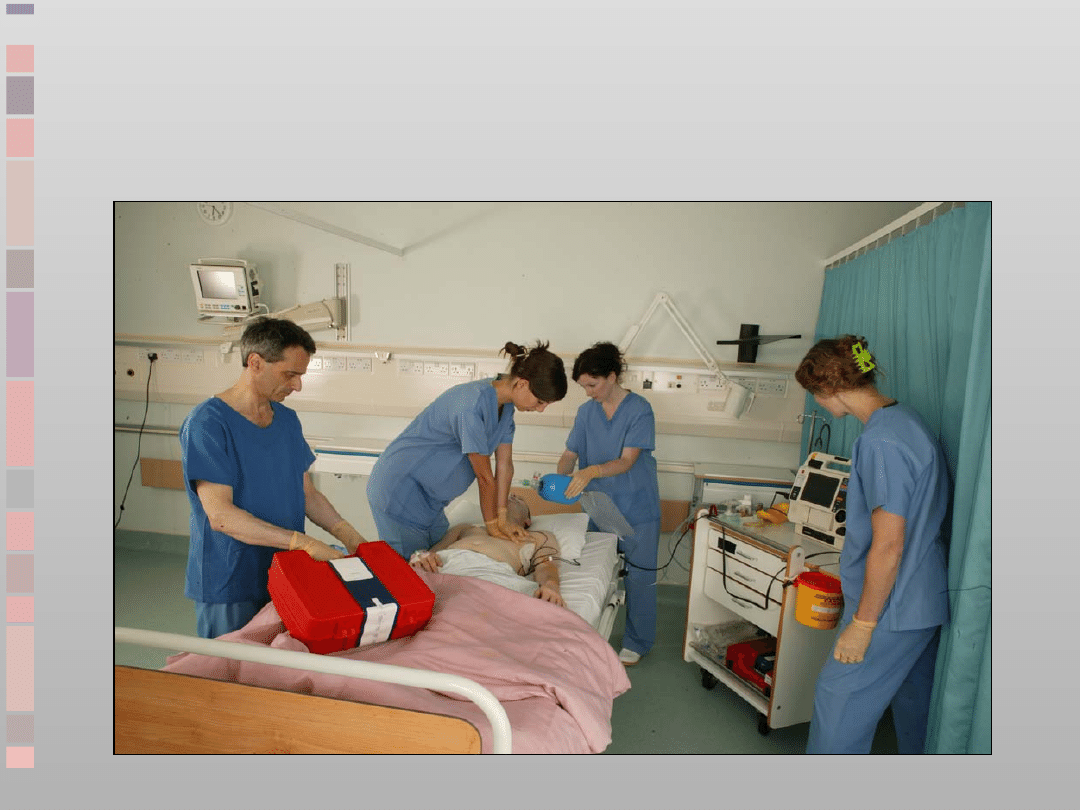
ALS- UNIWERSALNY
ALGORYTM POSTĘPOWANIA

Cele
Poznać i zrozumieć:
•
Rolę algorytmu ALS
•
Leczenie VF/VT bez tętna
•
Leczenie rytmów nie-VF/VT
•
Wskazania do uderzenia
przedsercowego
•
Potencjalnie odwracalne przyczyny NZK
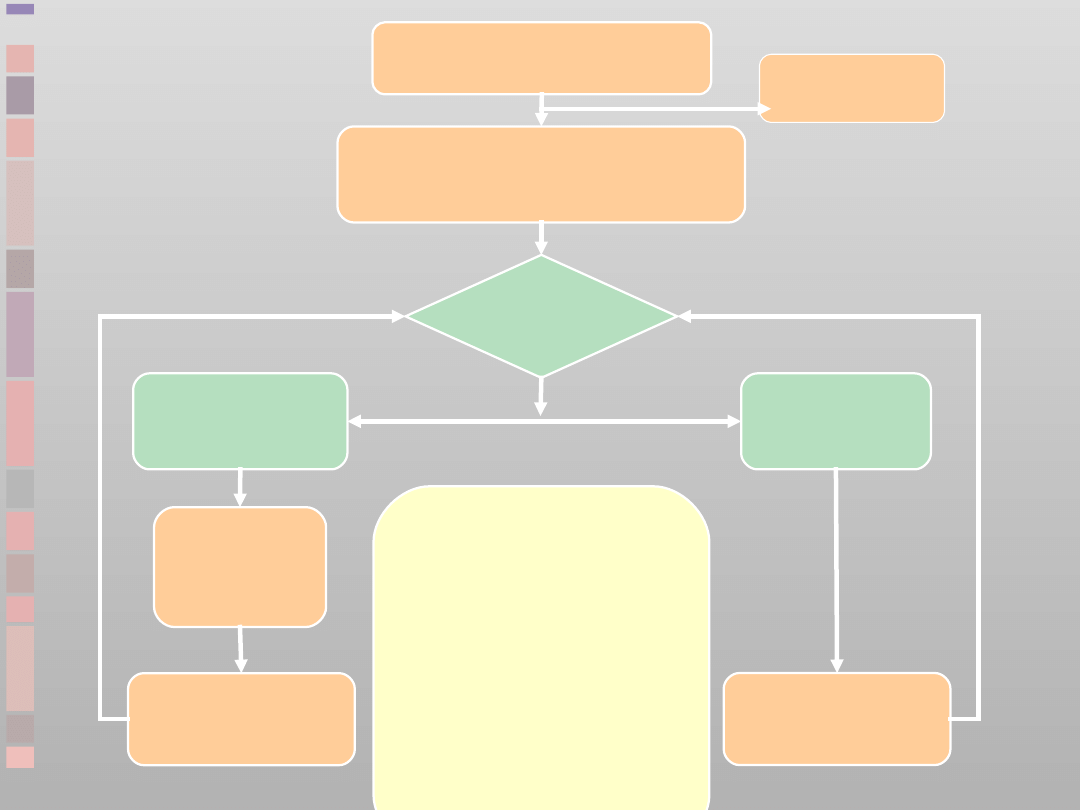
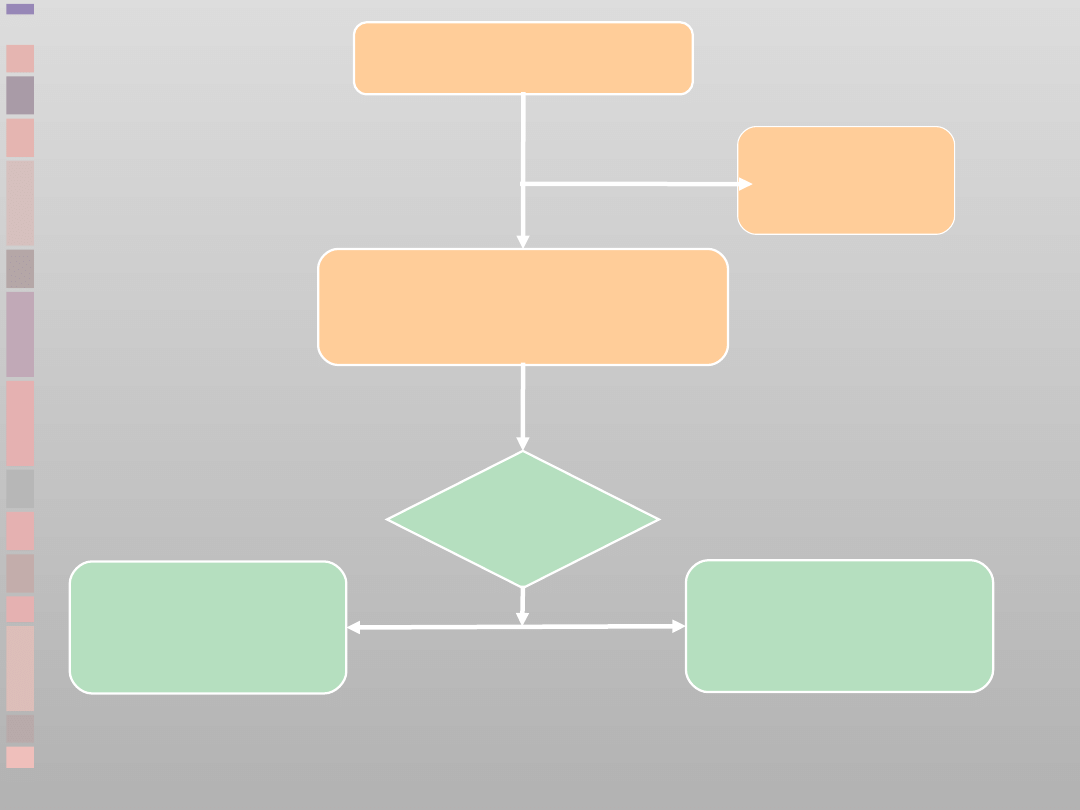
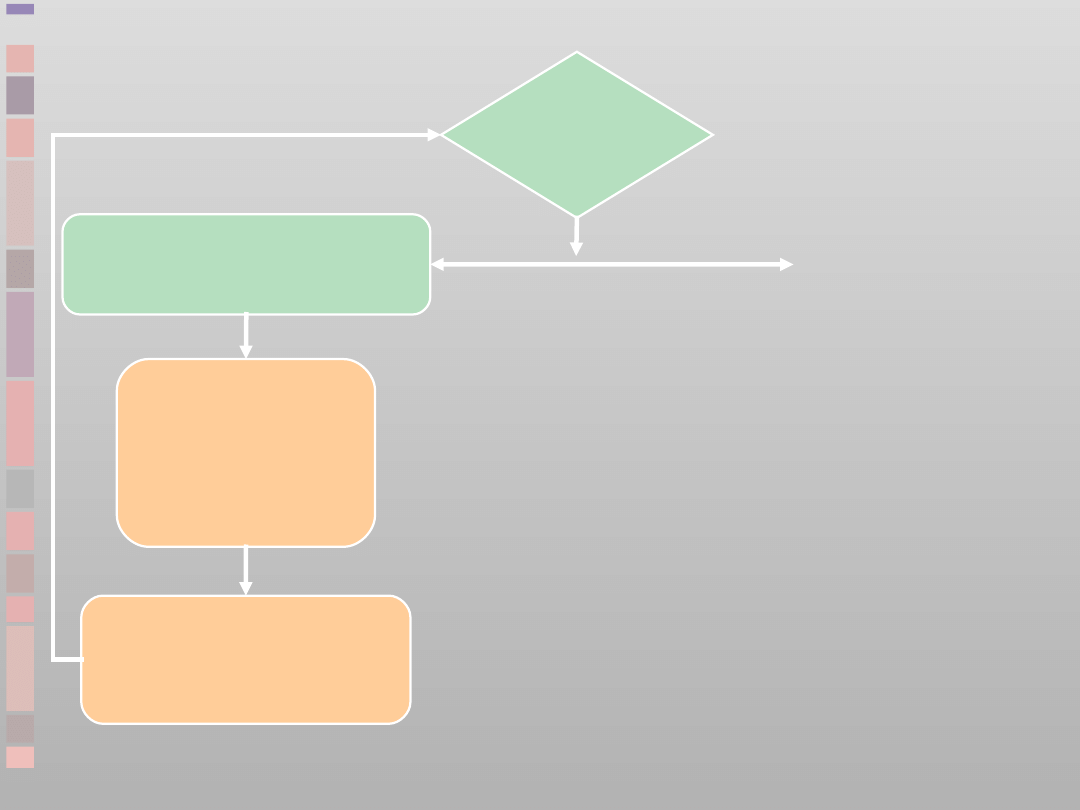
Algorytm
ALS
dorośli
RKO 30:2
Do czasu podłączenia
defibrylatora/monitora
Oceń
rytm
Defibrylacja
wskazana
(VF/VT bez tętna)
Defibrylacja
niewskazana
(PEA/Asystolia)
1 defibrylacja
150-360 J
(dwufazowa)
lub 360 J
(jednofazowa)
Udrożnij drogi oddechowe
Poszukuj oznak życia
Natychmiast podejmij
RKO 30:2
przez 2 min
Wezwij zespół
resuscytacyjny
Podczas RKO:
• Koryguj odwracalne przyczyny
NZK
• Sprawdź położenie i
przyleganie elektrod
• Wykonaj/sprawdź:
dostęp IV
drożność dr.
oddechowych/tlen
• Po zapewnieniu drożności dr.
odd. nie przerywaj uciśnięć kl.
piersiowej
• Podawaj adrenalinę co 3-5 min
• Rozważ: amiodaron, atropinę,
magnez
Natychmiast podejmij
RKO 30:2
przez 2 min

…. aby potwierdzić
zatrzymanie krążenia
•
Oceń reakcję
pacjenta
•
Udrożnij drogi
oddechowe
•
Oceń czy oddech
jest prawidłowy
–
(uwaga: oddech
agonalny)
•
Oceń krążenie
•
Rozpocznij
monitorowanie
Udrożnij drogi oddechowe
Poszukuj oznak życia
RKO 30:2
Do czasu podłączenia
defibrylatora/monitora
Udrożnij drogi oddechowe
Poszukuj oznak życia
Wezwij
zespół
Resuscytacyjny
Potwierdzenie
zatrzymania krążenia
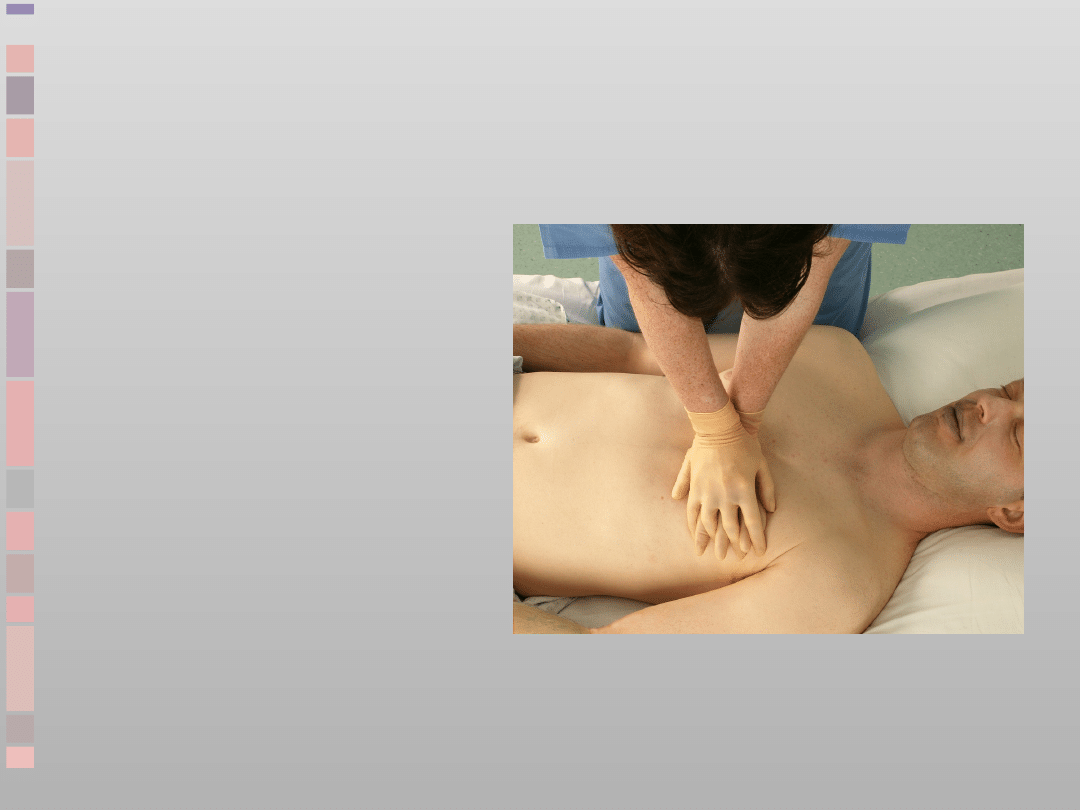
Uciśnięcia klatki
piersiowej
•
30:2
•
Uciśnięcia
–
środek klatki
piersiowej
–
głębokość 4-5 cm
–
100/min
•
Nie przerywaj uciśnięć
po zabezpieczeniu
drożności dróg
oddechowych
•
Unikaj
–
wyczerpania
ratowników
–
przerw
RKO 30:2
Do czasu podłączenia
defibrylatora/monitora
Oceń
rytm
Defibrylacj
a wskazana
(VF/ VT bez tętna)
Defibrylacja
niewskazana
(PEA/Asystolia)
Udrożnij drogi oddechowe
Poszukuj oznak życia
Wezwij
Zespół
Resuscytacyjny
Agorytm
ALS
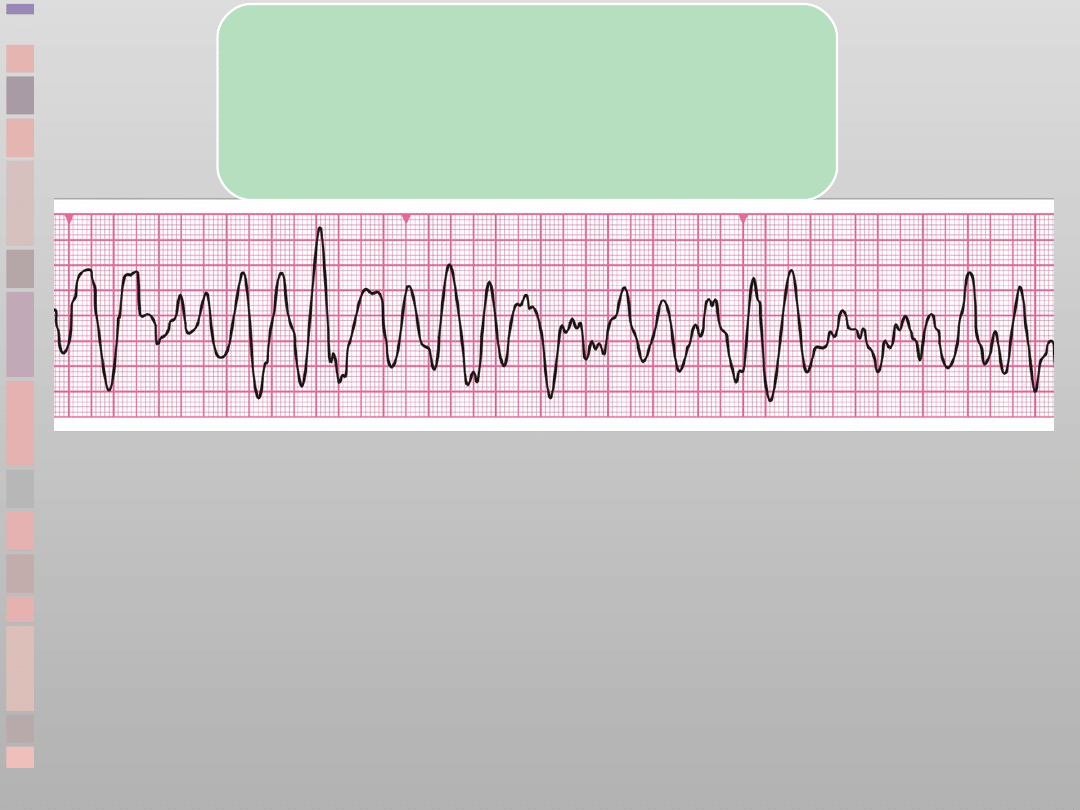
Defibrylacja
wskazana
(VF)
•
Dziwaczne,
nieregularne
wychylenia
•
Brak
rozpoznawalnych
zespołów QRS
•
Przypadkowa
częstość i amplituda
•
Nieskoordynowana
aktywność elektryczna
•
Wysoko/niskonapięciowe
•
Wyklucz artefakty
–
ruchy
–
interferencja
elektryczna
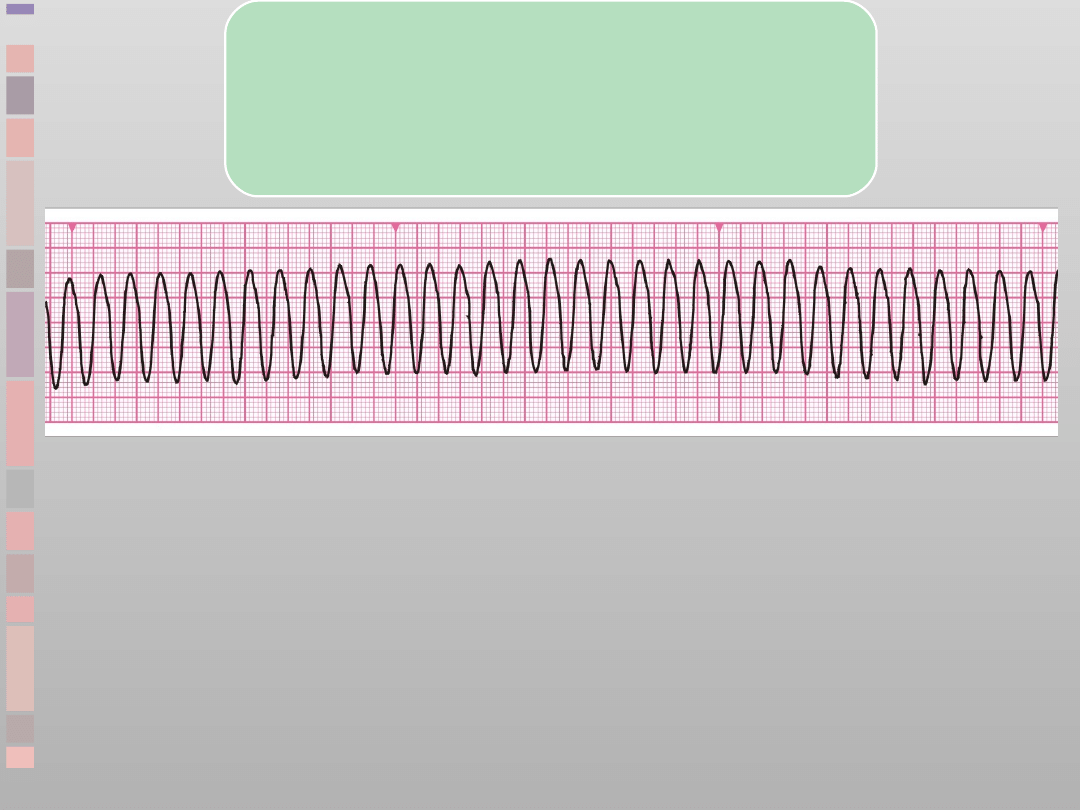
Defibrylacja
wskazana
(VT)
•
Monomorficzny VT
–
szerokie zespoły QRS
–
szybka częstość
–
stała morfologia
zespołów QRS
•
Polimorficzny VT
–
torsade de
pointes
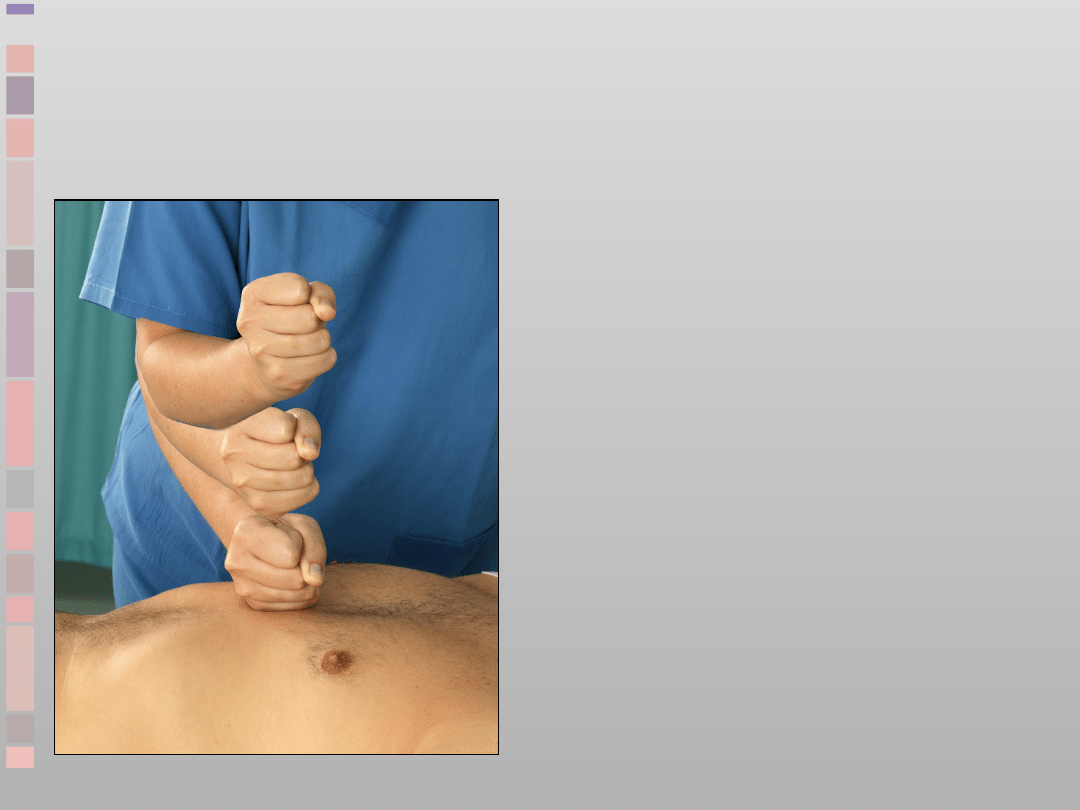
Uderzenie przedsercowe
–
Natychmiastowe
leczenie
zauważonego i
monitorowanego
NZK w mechanizmie
VF/VT
–
Wykonaj jeśli
defibrylator nie jest
natychmiast
dostępny
1 defibrylacja
•
150 -
200 J
(dwufazowa)
•
360 J (jednofazowa
)
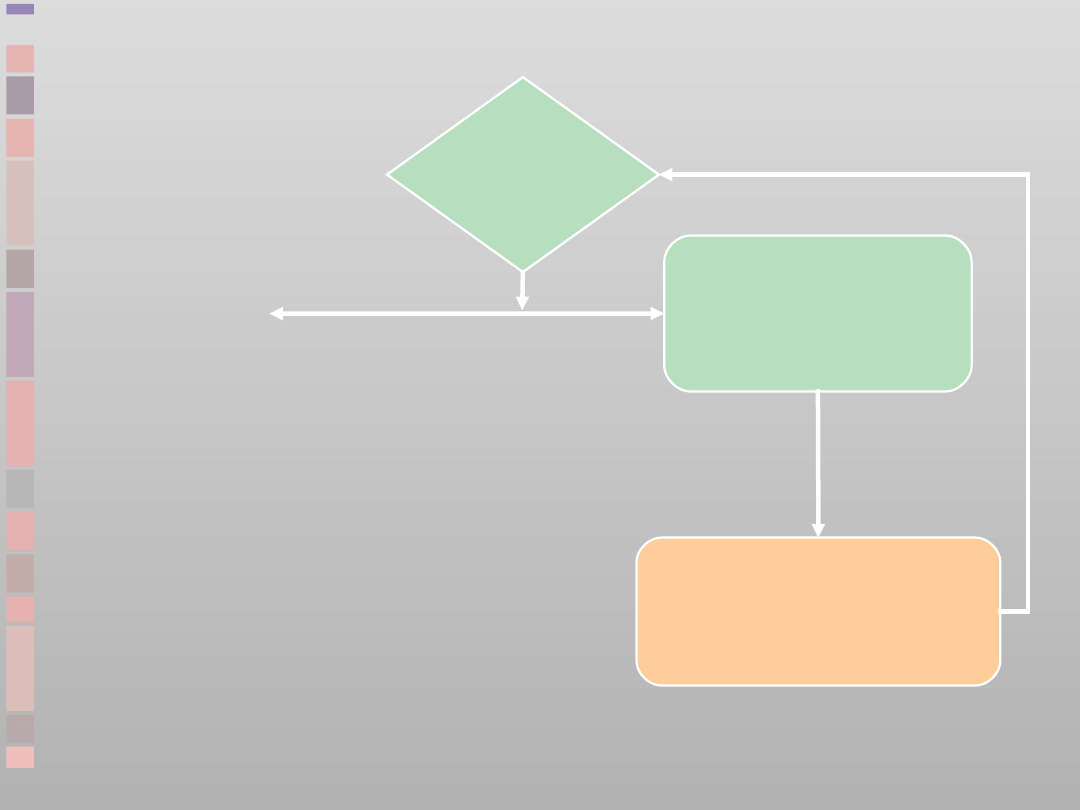
Oceń
rytm
Defibrylacja wskazana
(
VF/VT bez tętna
)
1 defibrylacja
150-360J
(dwufazowa)
lub 360 J
(jednofazowa)
Natychmiast podejmij
RKO 30:2
przez 2 min

Energie defibrylacji
•
Zróżnicowane w zależności od typu
urządzenia
•
Należy sprawdzić dostępny sprzęt
•
Jeżeli nie ma pewności, należy
zastosować energię 200 J (nie
opóźniając wyładowania)
•
Poziomy energii defibrylatorów
używanych w trakcie tego kursu ………

Jeśli VF/VT utrzymuje się
nadal
•
2. i następne defibrylacje
–
150 - 360 J (dwufazowa)
–
360 J (jednofazowa)
•
Minimalizuj przerwy między
RKO i defibrylacjami (<10 s)
•
Nie opóźniaj defibrylacji aby
podać adrenalinę
•
Podaj amiodaron przed 4.
defibrylacją
Wykonaj 2.
defibrylację
Wykonaj 3.
defibrylację
RKO przez 2 min
Jeśli VF/VT
utrzymuje się nadal
Adrenalina 1mg i.v.

Po wykonaniu defibrylacji
•
Kontynuuj RKO przez 2 min
–
przerwij RKO tylko gdy
u pacjenta wystąpią oznaki życia

Po wykonaniu defibrylacji
Po 2 min oceń rytm:
•
Jeśli aktywność elektryczna jest
uporządkowana, sprawdź oznaki życia:
–
jeśli nastąpił ROSC rozpocznij opiekę
poresuscytacyjną
–
jeśli nie doszło do ROSC przejdź do
algorytmu dla rytmów nie-VF/VT

Po wykonaniu defibrylacji
Po 2 min oceń rytm:
•
Jeśli wystąpi asystolia, przejdź
do algorytmu dla rytmów nie-
VF/VT
Asystolia
Aktywność
elektryczna
bez tętna (PEA)
Oceń
rytm
Defibrylacja
niewskazana
(PEA/Asystolia)
Natychmiast podejmij
RKO 30:2
przez 2 min
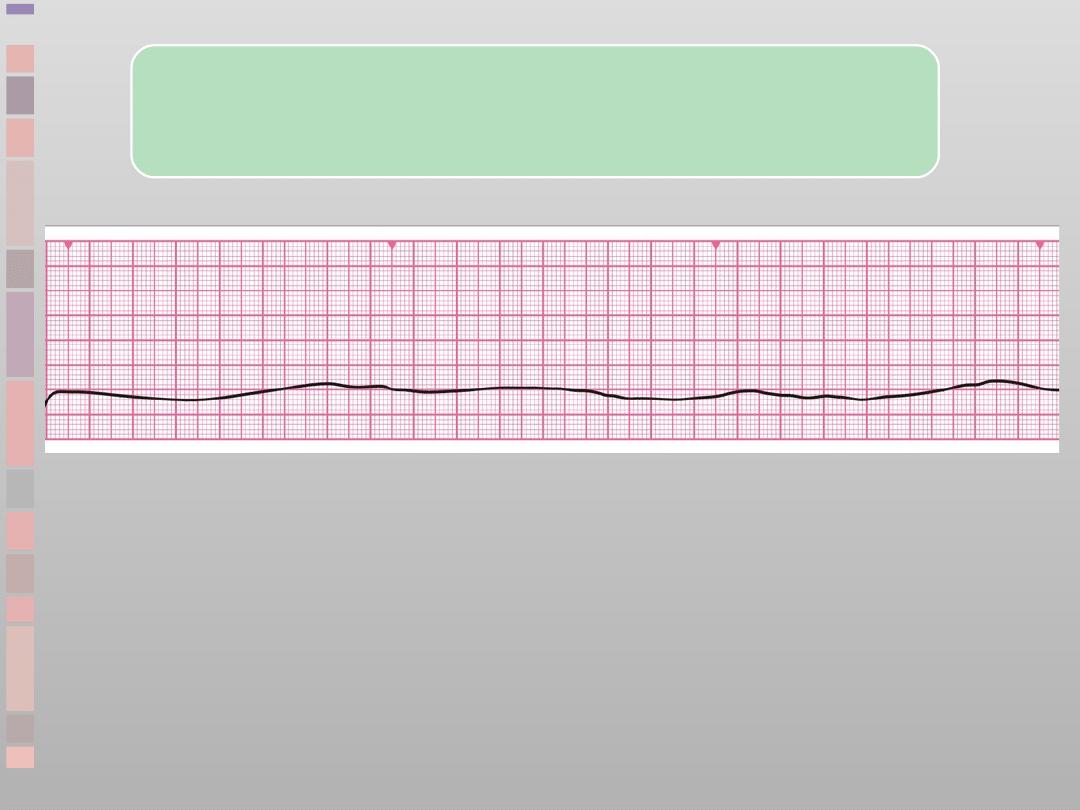
Defibrylacja niewskazana
Asystolia
•
Brak aktywności komór (QRS)
•
Aktywność przedsionków
(załamki P) może być obecna
•
Rzadko widoczna zupełnie prosta
linia
•
Uwaga na niskonapięciowe VF

Asystolia
Podczas RKO:
•
Sprawdź czy elektrody są
podłączone
•
adrenalina 1 mg i.v. co 3 – 5 min
•
atropina 3 mg i.v.
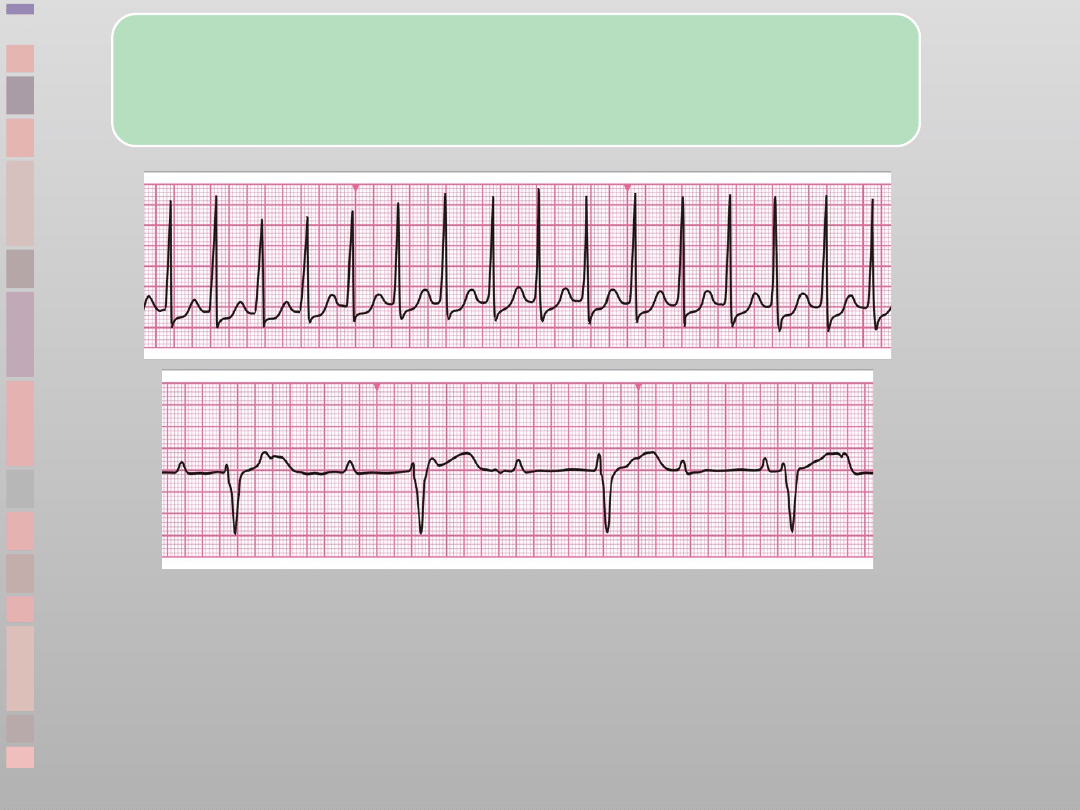
Defibrylacja niewskazana
Czynność elektryczna bez tętna (PEA)
•
Klinicznie stwierdza się zatrzymanie
krążenia
•
Zapisowi EKG w warunkach prawidłowych
towarzyszy rzut serca z wyczuwalnym
tętnem

Aktywność elektryczna
bez tętna
•
Należy wykluczyć/leczyć potencjalnie
odwracalne przyczyny
•
Adrenalina 1 mg i.v. co 3-5 min
•
Atropina 3 mg jeśli PEA < 60/min

Podczas RKO:
•
Lecz odwracalne przyczyny NZK
•
Sprawdź położenie i przyleganie
elektrod
•
Wykonaj / sprawdź:
dostęp i.v.
drożność dróg oddechowych /
tlen
•
Po zabezpieczeniu drożności dróg
oddechowych nie przerywaj
uciśnięć klatki piersiowej
•
Podawaj adrenalinę co 3-5 min
•
Rozważ: amiodaron, atropinę,
magnez

Potencjalnie odwracalne
przyczyny NZK:
•
Hipoksja
•
Hipowolemia
•
Hipo/hiperkaliemia i zaburzenia
metaboliczne
•
Hipotermia
•
Odma prężna (Tension
pneumothorax)
•
Tamponada serca
•
Toksyny
•
Trombembolia (wieńcowa lub
płucna)

Drogi oddechowe i
wentylacja
•
Zabezpiecz drogi oddechowe:
–
rurka dotchawicza
–
nadgłośniowe przyrządy do udrażniania
dróg oddechowych np. LMA
•
Po zabezpieczeniu dróg oddechowych,
jeśli to możliwe, nie przerywaj uciśnięć
klatki piersiowej w czasie wentylacji
•
Unikaj hiperwentylacji
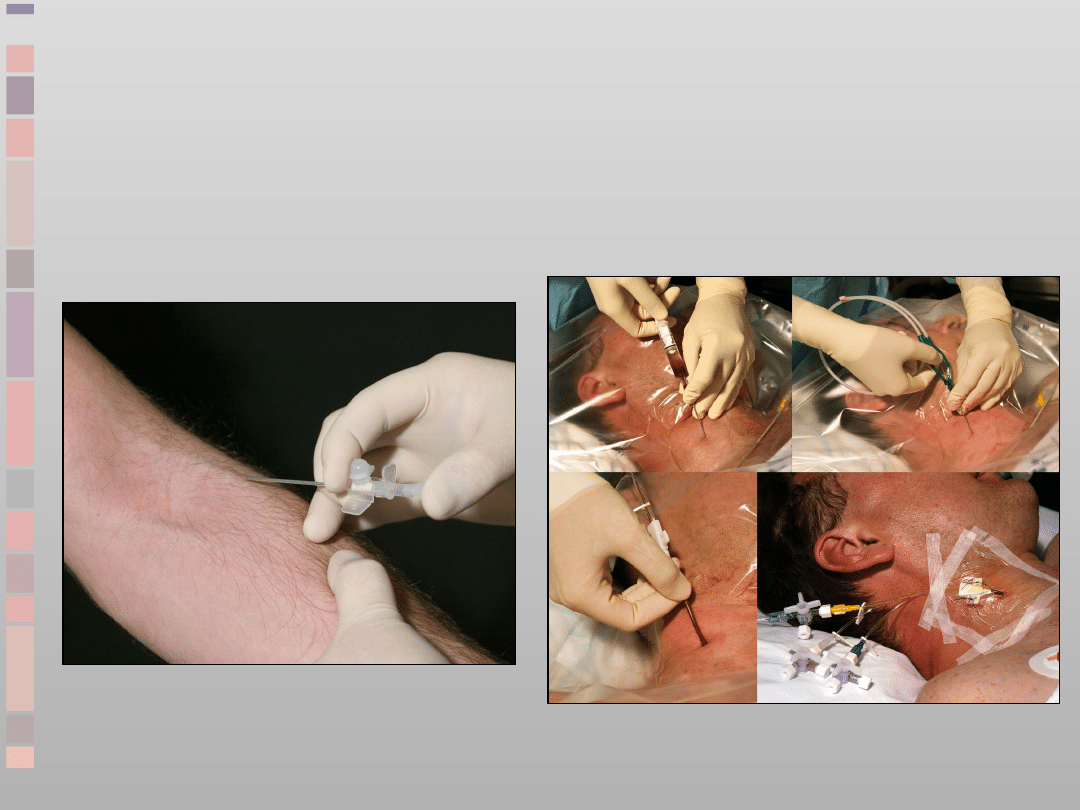
Dostęp dożylny
Obwodowy / centralny

Leki
•
Adrenalina
•
Atropina
•
Amiodaron
•
Magnez
•
Leki trombolityczne
•
Wodorowęglan sodu

Adrenalina
Działanie:
agonista: skurcz naczyń tętniczych
systemowego oporu naczyniowego
mózgowego i wieńcowego
przepływu krwi
agonista: częstości skurczów serca
kurczliwości
zapotrzebowania miokardium na O
2
(może nasilić niedokrwienie)

Adrenalina
Wskazania:
•
Podczas zatrzymania krążenia
–
VF/VT – podaj przed 3 defibrylacją
–
Nie-VF/VT – podaj jak najszybciej
–
podawaj co 3-5 min (co drugi cykl)
–
1 mg i.v.
•
Ostrożnie stosuj po ROSC

Amiodaron
Działanie:
•
Wydłuża czas trwania potencjału
czynnościowego
•
Wydłuża odstęp QT
•
Łagodny efekt inotropowo ujemny
– może spowodować hipotensję

Amiodaron
Wskazania:
•
Oporne na defibrylację VF/VT
•
300 mg i.v.
•
Podaj przed 4. defibrylacją
•
Jeśli nie jest dostępny podaj
lidokainę 100 mg i.v.

Atropina
Działanie:
•
Blokuje działanie nerwu błędnego
•
Zwiększa automatyzm węzła
zatokowego
•
Przyspiesza przewodnictwo
przedsionkowo-komorowe

Atropina
Wskazania:
Zatrzymanie krążenia
–
asystolia lub PEA < 60/min
–
3 mg i.v.
W okresie około zatrzymania krążenia
–
objawowa bradykardia zatokowa,
przedsionkowa lub węzłowa
–
500 mcg i.v., powtarzane do dawki
3 mg

Magnez
Hipomagnezemia często współwystępuje
z hipokaliemią
Działanie:
•
Depresyjny wpływ na układ nerwowy
i czynność miokardium
•
Fizjologiczny bloker kanałów
wapniowych

Magnez
Wskazania:
•
VF / VT z towarzyszącą hipomagnezemią
•
Torsade de pointes
•
Migotanie przedsionków
•
Zatrucie digoksyną
•
Dawkowanie:
–
zatrzymanie krążenia 2 g (8 mmol) i.v.
w bolusie
–
w okresie około zatrzymania krążenia 2 g
(8 mmol) i.v. w czasie 10 min

Leki trombolityczne
Działanie:
•
Rozpuszczają skrzeplinę
•
Poprawiają mózgowy przepływ
krwi
•
Stosowane w zawale mięśnia
sercowego i zatorowości płucnej

Leki trombolityczne
Wskazania:
•
Zatrzymanie krążenia spowodowane
prawdopodobnie przez zator tętnicy
płucnej
•
Oczekiwany efekt może wystąpić
dopiero po 60 minutach
•
Dawkowanie:
–
Tenecteplase 500-600 mcg/kg i.v. w czasie 10 sek.
–
Alteplase (rt-PA) 10 mg i.v. w czasie 1-2 min a
następnie wlew dożylny 90 mg w czasie 2 godzin

Wodorowglan sodu
Działanie:
•
Środek alkalizujący (zwiększa pH)
Ale może:
–
podnieść stężenie dwutlenku węgla
–
zmniejszyć uwalnianie tlenu do tkanek
–
obniżyć kurczliwość mięśnia sercowego
–
spowodować hipernatremię

Wodorowęglan sodu
•
Wskazania:
•
Zagrażająca życiu hiperkaliemia
•
Zatrucie trójcyklicznymi antydepresantami
•
Ciężka kwasica metaboliczna (pH < 7.1)
•
Dawkowanie:
–
50 ml 8.4% wodorowęglanu sodu i.v.

Pytania

Podsumowanie
•
Algorytm ALS zapewnia standardowe
postępowanie w leczeniu zatrzymania
krążenia u dorosłych
•
Wskazania do defibrylacji (VF/VT bez
tętna)
•
Rytmy, do leczenia których
defibrylacja nie jest wskazana
•
Wskazania do wykonania uderzenia
przedsercowego
•
Odwracalne przyczyny zatrzymania
krążenia
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
Wyszukiwarka
Podobne podstrony:
ALGORYTM ALS, Ratownictwo Medyczne, Materiały ze studiów, Medycyna Ratunkowa
04 Algorytmy, Prywatne, Informatyka, Algorytmy
04 Algorytmy rastrowe 2005 04 rastrowe
04 algorytmy klasyczne
algorytm ALS, ratownicto 2012 2013, ratownictwo medyczne, ALS
29 04 algorytm przeszukiwania binarnego
algorytmy 04
5 Algorytm zaawansowanych zabiegów resuscytacyjnych ALS
ALS - 001-000 - Zadania - ZAJECIA, Informatyka - uczelnia, WWSI i WAT, wwsi, SEM II, Algorytmy i Str
5. Algorytmy (04.11.08), ALGORYTMY
5. Algorytmy (04.11.08), ALGORYTMY
ALS - 009-005 - Program Sortowanie INSERTION SORT, Informatyka - uczelnia, WWSI i WAT, wwsi, SEM II,
ALS - 002-001, Informatyka - uczelnia, WWSI i WAT, wwsi, SEM II, Algorytmy i Struktury Danych
ALS - 004-000b - Zajęcia - STOS - LIFO - Ćwiczenie ONP, Informatyka - uczelnia, WWSI i WAT, wwsi, SE
ALS algorytm
algorytmy lista dwukierunkowa, WAT, SEMESTR II, ALS
ALS - 007-005a - Program drzewa BST, Informatyka - uczelnia, WWSI i WAT, wwsi, SEM II, Algorytmy i S
ALS - 009-000 - Zajęcia - Sortowanie bąbelkowe, Informatyka - uczelnia, WWSI i WAT, wwsi, SEM II, Al
Z Ćwiczenia 19.04.2008, Zajęcia, II semestr 2008, Algorytmy i struktury danych
więcej podobnych podstron