
AM EKG
AM EKG
Czyli „EKG
metodą
Holtera”

DEFINICJA
DEFINICJA
Ambulatoryjne monitorowanie EKG
(AM EKG = "holter") zapewnia
wielogodzinną / wielodobową
rejestrację EKG w warunkach
naturalnej, spontanicznej
aktywności życiowej pacjenta z
możliwością zobrazowania i
analizy zarejestrowanego sygnału.

CEL
CEL
Podstawowy cel diagnostyczny AM
EKG:
konfrontacja objawów zgłaszanych
przez pacjenta z zapisem EKG
rozpoznanie bezobjawowych
(niemych) nieprawidłowości zapisu
EKG.

CO ANALIZUJEMY?
CO ANALIZUJEMY?
rytm podstawowy
zaburzenia rytmu i przewodzenia
odcinek ST
odstęp QT
dobowy profil częstości rytmu
serca
HRV (heart rate variability)

INSTALACJA
INSTALACJA
przygotowanie skóry
kontrola prawidłowości
odprowadzeń
próby pozycyjne - przy ocenie
odcinka ST
pouczenie pacjenta + dzienniczek

SPRZĘT
SPRZĘT
rejestratory taśmowe → obecnie
cyfrowe
kanały: zwykle 3 (min. 2); są
rejestratory 10- i 12- kanałowe

CZAS REJESTRACJI
CZAS REJESTRACJI
standardowo 24 h (czasami 48 h i
dłużej)
Badanie „całodobowe”
–
przynajmniej 18 h
–
w tym godziny poranne
–
czas artefaktów < 1 h / < 5%

METODY ANALIZY
METODY ANALIZY
retrospektywna
interaktywna

WSKAZANIA (1)
WSKAZANIA (1)
1.
Diagnostyka dolegliwości mogących być
wyrazem zaburzeń rytmu / przewodzenia czy
niedokrwienia.
2.
Diagnostyka bezobjawowych zaburzeń rytmu i
zmian ST / QT
3.
Ocena leczenia antyarytmicznego
(skuteczność, proarytmia, działania
niepożądane)
4.
Ocena skuteczności leczenia ChNS.
5.
Ocena aktywności układu autonomicznego.
6.
Ocena czynności stymulatora.
7.
Ocena czynności ICD.

WSKAZANIA (2)
WSKAZANIA (2)
1.
Diagnostyka dolegliwości mogących
być wyrazem zaburzeń rytmu /
przewodzenia czy niedokrwienia:
napady bicia / kołatania serca
zawroty głowy
utraty przytomności
bóle w klatce piersiowej
2.
Diagnostyka bezobjawowych zaburzeń rytmu i zmian ST / QT
3.
Ocena leczenia antyarytmicznego (skuteczność, proarytmia, działania niepożądane)
4.
Ocena skuteczności leczenia ChNS.
5.
Ocena aktywności układu autonomicznego.
6.
Ocena czynności stymulatora.
7.
Ocena czynności ICD.

WSKAZANIA (3)
WSKAZANIA (3)
1.
Diagnostyka dolegliwości mogących być wyrazem zaburzeń rytmu / przewodzenia czy
niedokrwienia.
2.
Diagnostyka bezobjawowych zaburzeń
rytmu i zmian ST / QT:
po ostrym incydencie sercowym
w wadach serca (wady zastawki aortalnej)
w HCM
podejrzenie LQT syndrome
zespół Brugadów
arytmogenna dysplazja PK
3.
Ocena leczenia antyarytmicznego (skuteczność, proarytmia, działania niepożądane)
4.
Ocena skuteczności leczenia ChNS.
5.
Ocena aktywności układu autonomicznego.
6.
Ocena czynności stymulatora.
7.
Ocena czynności ICD.
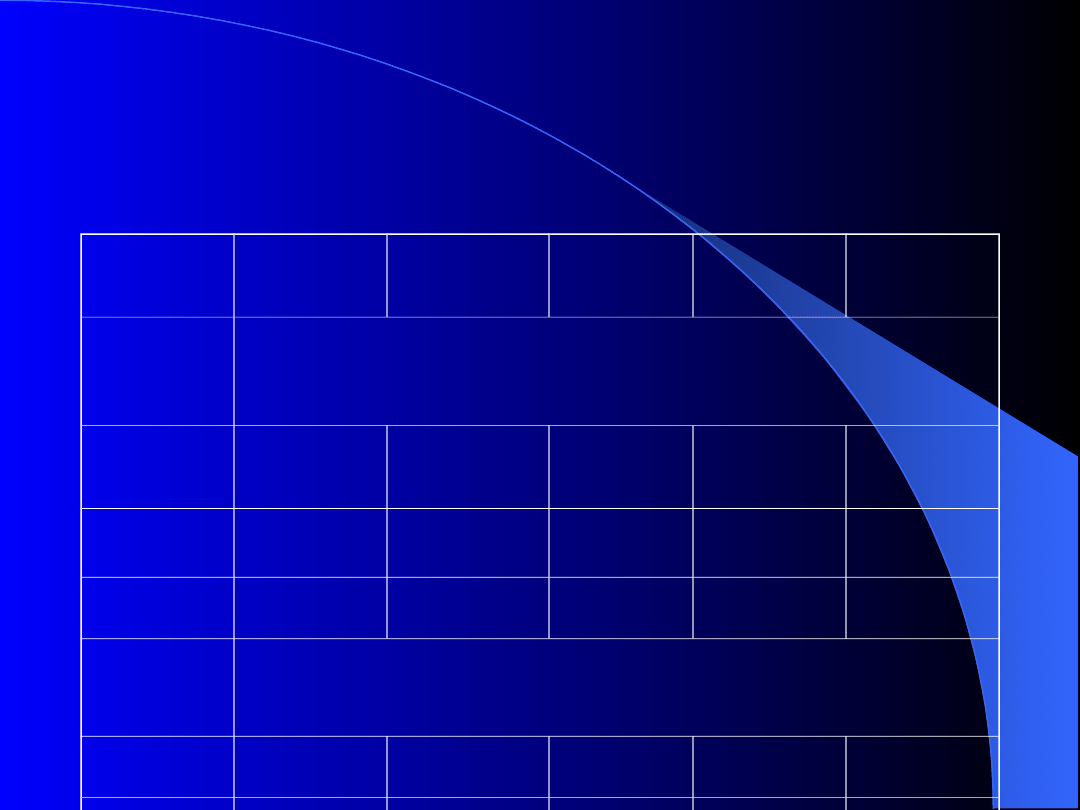
Zapis prawid
Zapis prawid
ł
ł
owy – „warianty
owy – „warianty
normy”
normy”
(1)
(1)
Zaburzen
ia rytmu
Dzieci
Młodzież 31 – 40
lat
41 – 60
lat
> 60 lat
bradykar
dia
nocna
>
40/min.
+
+
+
30 –
40/min.
+
+
-
-
-
niemiarowo
ść zatokowa
+++
++
+
+
+
blok p-
k
I
0
+
+
+
+
-
II
0
Wencke
bacha
*
+
+
-
-
-
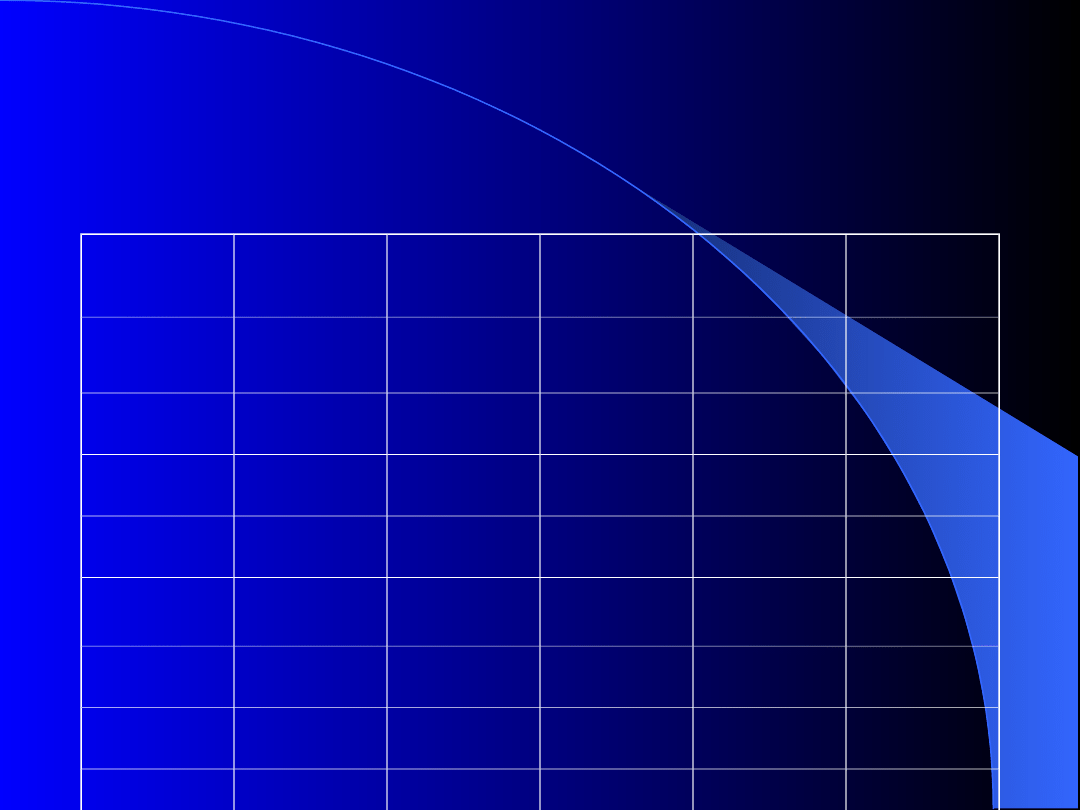
Zapis prawid
Zapis prawid
ł
ł
owy – „warianty
owy – „warianty
normy”
normy”
(2)
(2)
Zaburzen
ia rytmu
Dzieci
Młodzie
ż
31 – 40
lat
41 – 60
lat
> 60 lat
przerwy
RR
< 2 s
*
+
+
+
+
+
< 3 s
*
+
+
-
-
-
VEBs
10 – 50 /
24h
-
+
+
+
+
50 – 100 /
24h
-
-
+
+
+
100 –
500/24h
-
-
-
-
+
różnoks
zt.
?
+
+
+
+
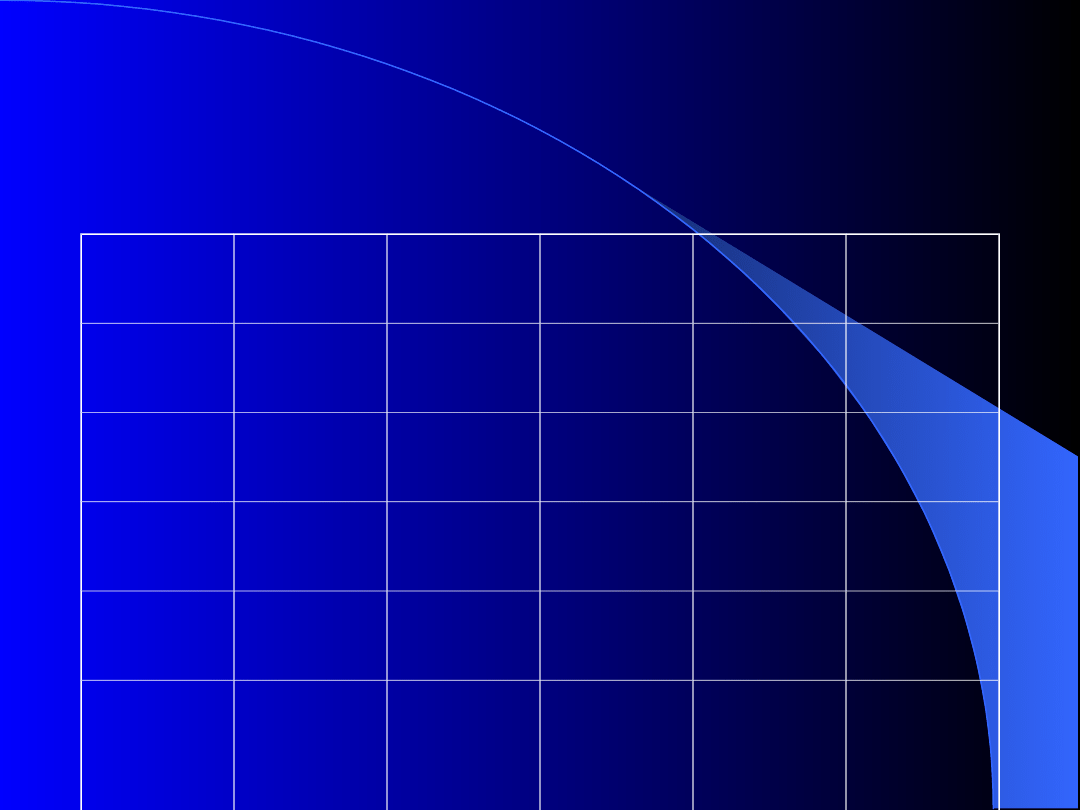
Zapis prawid
Zapis prawid
ł
ł
owy – „warianty
owy – „warianty
normy”
normy”
(3)
(3)
Zaburzen
ia rytmu
Dzieci
Młodzie
ż
31 – 40
lat
41 – 60
lat
> 60 lat
pary
VEBs
-
-
-
-
+
SVEBs
50 – 100 /
24h
-
-
*
*
*
100–
1000/24h
-
-
-
-
+
tachyarytmi
e
nadkomoro
we
-
-
-
-
+

Ocena leczenia
Ocena leczenia
antyarytmicznego
antyarytmicznego
(1)
(1)
porównanie badania bez leku i badania wykonanego
w 4-7 dobie leczenia (amiodaron – w 2 – 4 tygodniu)
Kryteria skuteczności leczenia
(Giec i wsp.)
zmniejszenie ilości pobudzeń przedwczesnych o >
75%
zmniejszenie liczby par pobudzeń oraz pobudzeń typu R/T
o > 90%
zmniejszenie maksymalnie do 2 liczby typów
morfologicznych pobudzeń
ustąpienie epizodów częstoskurczu komorowego

Ocena leczenia
Ocena leczenia
antyarytmicznego
antyarytmicznego
(2)
(2)
Uwaga:
w/w kryteria jedynie gdy
wyjściowo VEBs > 5/h
Uwaga:
osiągnięcie kryteriów
skuteczności leczenia
a/arytmicznego nie gwarantuje
skutecznej profilaktyki napadów
sVT lub wystąpienia SCD

Efekt proarytmiczny
Efekt proarytmiczny
Efekt proarytmiczny (Velebit i wsp.):
co najmniej 4x wzrost dobowej ilości VEBs
co najmniej 10x wzrost liczby par i
epizodów nsVT
pojawienie się sVT nierozpoznawanego
wcześniej lub zmiana morfologii sVT
Uwaga:
efekt proarytmiczny – istotny
wskaźnik zwiększonego ryzyka SCD.

Diagnostyka niedokrwienia
Diagnostyka niedokrwienia
Znamienne obniżenie odcinka ST –
obniżenie >/= 1 mm, poziome/skośne ku
dołowi, utrzymujące się 30 – 60s
Powyższa zmiana = epizod niedokrwienny u
chorych z udowodnioną ChNS
–
istotne zmiany naczyniowe w koronarografii,
–
zaburzenia perfuzji w scyntygrafii,
–
przebyty ZMS,
–
duże prawdopodobieństwo CAD > 85% na
podstawie wieku, płci, dolegliwości, czynników
ryzyka.
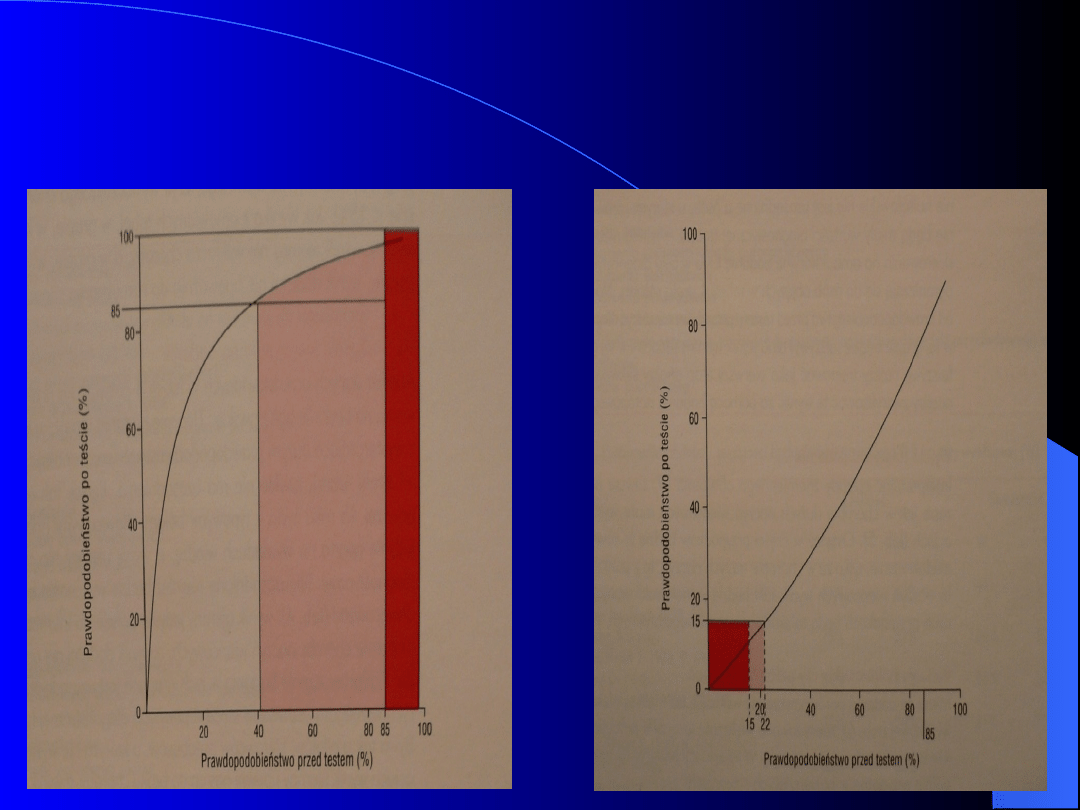
TEORIA BAYESA
TEORIA BAYESA

Warto
Warto
ść
ść
AM EKG w diagnostyce
AM EKG w diagnostyce
CAD u kobiet i m
CAD u kobiet i m
ężc
ężc
zyzn
zyzn

Czynniki w
Czynniki w
pływające
pływające
na przebieg
na przebieg
odcinka ST rejestrowany podczas AM
odcinka ST rejestrowany podczas AM
EKG
EKG
(1)
(1)
1.
Przyczyny techniczne:
przygotowanie skóry
właściwości transmisyjne układu
charakterystyka sygnału
zakres przenoszonych częstotliwości
stopień przesunięcia w fazie
wskaźnik stosunku amplitudy sygnału do szumów
stabilność linii izoelektrycznej

Czynniki w
Czynniki w
pływające
pływające
na przebieg
na przebieg
odcinka ST rejestrowany podczas AM
odcinka ST rejestrowany podczas AM
EKG
EKG
(2)
(2)
2.
Niedotlenienie:
CAD
choroba małych naczyń
zespół X
dławica Prinzmetala
3.
Prawdopodobne niedotlenienie:
LVH / NT
wzrost ciśnienia końcoworozkurczowego w
przebiegu wady serca
kardiomiopatia
zespół wypadania płatka
nagły nadzwyczajny wysiłek

Czynniki w
Czynniki w
pływające
pływające
na przebieg
na przebieg
odcinka ST rejestrowany podczas AM
odcinka ST rejestrowany podczas AM
EKG
EKG
(3)
(3)
4.
Inne przyczyny:
zmiany pozycyjne
zaburzenia czynności układu autonomicznego
zaburzenia elektrolitowe
zaburzenia przewodzenia
zespół przedwczesnej repolaryzacji
leki (glikozydy nasercowe, pochodne fenotiazyny,
trójpierścieniowe antydepresanty, cytostatyki)
zmiany poposiłkowe

Czułość: W - (33) 65 - 85 (100) %,
H - 57 - 93 %
Swoistość: W - 31 - 100%, H - 61 -
92 %

ExT vs. AM EKG
ExT vs. AM EKG
diagnostyka dławicy
Prinzmetala
diagnostyka CAD kiedy
ExT przeciwwskazana
diagnostyka CAD u osób
z zaburzeniami rytmu
osoby, u których
dolegliwości sugerujące
CAD pojawiają się w
wyjątkowych sytuacjach,
a ExT
(-)/niediagnostyczna

Diagnostyka utrat
Diagnostyka utrat
przytomno
przytomno
ś
ś
ci
ci
organiczna
choroba serca (+
wywiad sugerujący
arytmiczne tło
objawów)
↓
badanie podstawowe
bez zmian
organicznych w
sercu
↓
AM EKG
uzasadnione gdy
test pochyleniowy
nie wyjaśnił
przyczyn omdleń

Diagnostyka utrat przytomno
Diagnostyka utrat przytomno
ś
ś
ci
ci
-w
-w
arto
arto
ść
ść
diagnostyczna
diagnostyczna
(1)
(1)
Monitorowanie EKG
przynosi rozpoznanie kiedy w
czasie zasłabnięcia występują
nieprawidłowości EKG (brady- /
tachyarytmia)
wyklucza arytmiczną przyczynę
omdlenia, kiedy w jego trakcie
rejestruje się rytm zatokowy

Diagnostyka utrat przytomno
Diagnostyka utrat przytomno
ś
ś
ci
ci
-w
-w
arto
arto
ść
ść
diagnostyczna
diagnostyczna
(2)
(2)
przy braku korelacji z objawami - konieczne
dalsze badania;
na wysoce prawdopodobną przyczynę omdleń
może wskazywać:
pauza > 3s w czasie czuwania
okresy bloku p-k II
0
typu Mobitz II lub bloku III
0
w
czasie czuwania
szybki VT
ewentualnie szybka tachyarytmia nadkomorowa lub
bradykardia < 40/min.
rozważ AM EKG przez 48h
!

Diagnostyka utrat przytomno
Diagnostyka utrat przytomno
ś
ś
ci
ci
-w
-w
arto
arto
ść
ść
diagnostyczna
diagnostyczna
(2)
(2)
Wynik potwierdzający z istotnym
prawdopodobieństwem arytmiczne
tło dolegliwości
6 - 20%

DZIĘKUJĘ ZA UWAGĘ
DZIĘKUJĘ ZA UWAGĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
Wyszukiwarka
Podobne podstrony:
Monitorowanie EKG metodą Holtera
CZYTANIE GLOBALNE, CZYLI „SOJUSZ METOD
CZYTANIE GLOBALNE, CZYLI „SOJUSZ METOD
więcej podobnych podstron