
Poród
Poród
przedwczesny
przedwczesny
Lek. med. Magdalena Manowiec
Lek. med. Magdalena Manowiec
Klinika Ginekologii II Katedry Ginekologii i Położnictwa AM
Klinika Ginekologii II Katedry Ginekologii i Położnictwa AM
we Wrocławiu
we Wrocławiu
Kierownik: dr hab. med. Marian St. Gabryś Prof. nadzw.
Kierownik: dr hab. med. Marian St. Gabryś Prof. nadzw.

Poród przedwczesny -
Poród przedwczesny -
definicja
definicja
Poród przedwczesny
Poród przedwczesny
określany
określany
jest jako regularne skurcze
jest jako regularne skurcze
macicy współistniejące z
macicy współistniejące z
rozwarciem szyjki macicy,
rozwarciem szyjki macicy,
występujące między 22
występujące między 22
a 37 tygodniem ciąży.
a 37 tygodniem ciąży.

Objawy
Objawy
Wczesne:
Wczesne:
bóle podbrzusza lub skurcze macicy,
bóle podbrzusza lub skurcze macicy,
bóle okolicy lędźwiowej,
bóle okolicy lędźwiowej,
uczucie napięcia w miednicy mniejszej,
uczucie napięcia w miednicy mniejszej,
zwiększenie ilości treści pochwowej,
zwiększenie ilości treści pochwowej,
krwawienia, plamienia,
krwawienia, plamienia,
rozwieranie się szyjki macicy, często
rozwieranie się szyjki macicy, często
bezobjawowe,
bezobjawowe,
pęknięcie pęcherza płodowego
pęknięcie pęcherza płodowego
.
.
Objawy
Objawy
Ostatecznie rozstrzygające:
Ostatecznie rozstrzygające:
regularna czynność skurczowa macicy,
regularna czynność skurczowa macicy,
z
z
towarzyszącym skracaniem
towarzyszącym skracaniem
i postępującym rozwarciem szyjki macicy;
i postępującym rozwarciem szyjki macicy;
pacjentki z takimi objawami powinny być
pacjentki z takimi objawami powinny być
traktowane jako rodzące.
traktowane jako rodzące.

Czynniki ryzyka
Czynniki ryzyka
Wynikające z wywiadu :
Wynikające z wywiadu :
niski status społeczny i ekonomiczny
niski status społeczny i ekonomiczny
ciężarnej,
ciężarnej,
wiek <18 lub > 40 lat,
wiek <18 lub > 40 lat,
palenie papierosów i/lub narkotyki,
palenie papierosów i/lub narkotyki,
niska masa ciała przed zajściem
niska masa ciała przed zajściem
w ciążę /BMI<19,8 kg/m
w ciążę /BMI<19,8 kg/m
2
2
/
/
urazy fizyczne i psychiczne.
urazy fizyczne i psychiczne.

Czynniki ryzyka
Czynniki ryzyka
Obciążenia położnicze:
Obciążenia położnicze:
przebyty poród przedwczesny:
przebyty poród przedwczesny:
–
kobiety z jednym porodem przedwczesnym w
kobiety z jednym porodem przedwczesnym w
wywiadzie mają trzykrotnie wyższe ryzyko
wywiadzie mają trzykrotnie wyższe ryzyko
porodu przedwczesnego
porodu przedwczesnego
w kolejnej ciąży,
w kolejnej ciąży,
–
gdy wcześniej odbyły się 2 porody przedwczesne,
gdy wcześniej odbyły się 2 porody przedwczesne,
ryzyko jest sześciokrotnie wyższe.
ryzyko jest sześciokrotnie wyższe.
D. A. Somerset, M. D.
Kilby, The University of
Birmingham, Department
of Fetal Medicine,
Birmingham Womans
Hospital
Czynniki ryzyka
Czynniki ryzyka
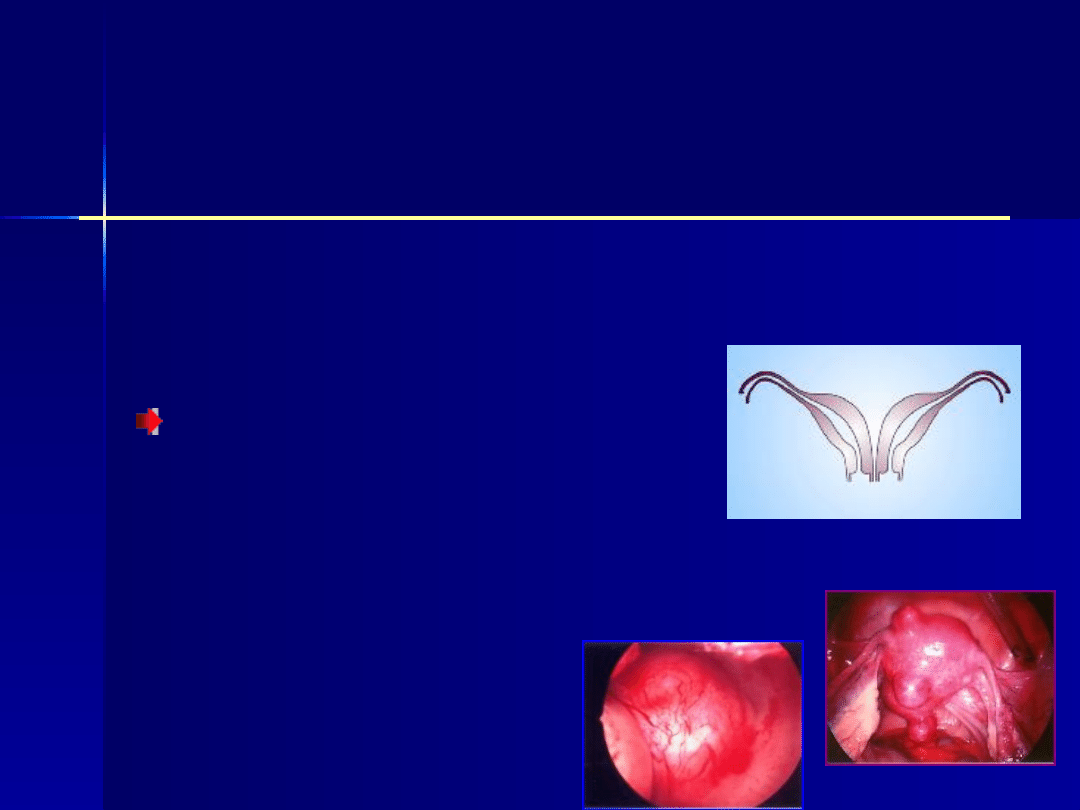
Nieprawidłowości narządów
Nieprawidłowości narządów
płciowych
płciowych
:
:
wady macicy:
wady macicy:
–
dwurożna, jednorożna,
dwurożna, jednorożna,
–
w niektórych przypadkach
w niektórych przypadkach
mięśniaki, zwłaszcza podśluzowe.
mięśniaki, zwłaszcza podśluzowe.
Czynniki ryzyka i schorzenia w obecnej
Czynniki ryzyka i schorzenia w obecnej
ciąży:
ciąży:
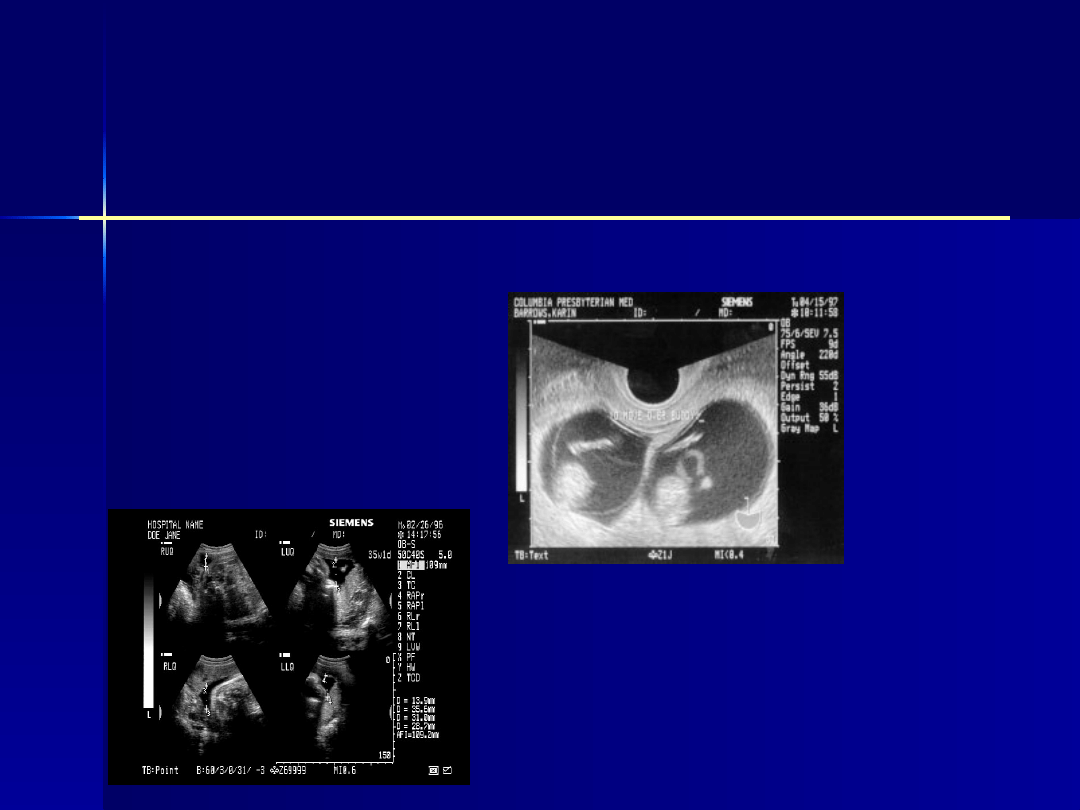
ciąża wielopłodowa,
ciąża wielopłodowa,
wielowodzie,
wielowodzie,
Czynniki ryzyka
Czynniki ryzyka
Czynniki ryzyka
Czynniki ryzyka
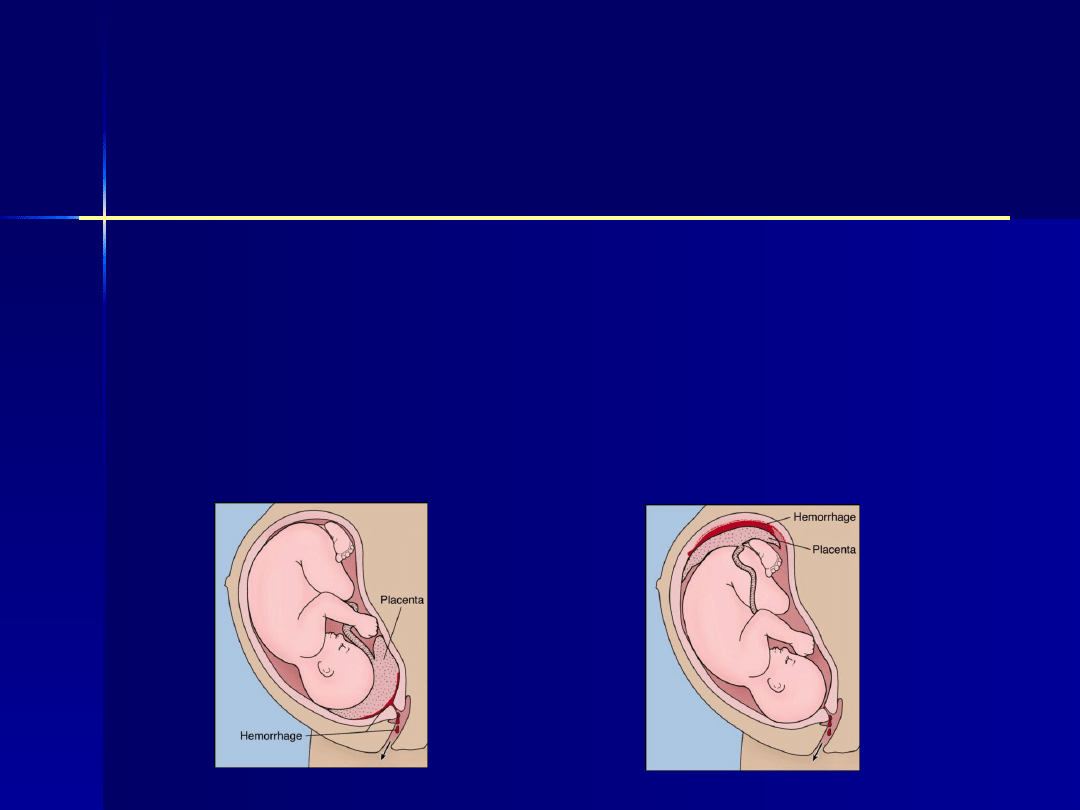
Nieprawidłowości miejsca łożyskowego:
Nieprawidłowości miejsca łożyskowego:
łożysko przodujące,
łożysko przodujące,
przedwczesne odklejenie łożyska
przedwczesne odklejenie łożyska
prawidłowo usadowionego.
prawidłowo usadowionego.

Czynniki ryzyka
Czynniki ryzyka
przedwczesne pęknięcie pęcherza płodowego;
przedwczesne pęknięcie pęcherza płodowego;
stan przedrzucawkowy;
stan przedrzucawkowy;
infekcje:
infekcje:
–
infekcje bakteryjne pochwy,
infekcje bakteryjne pochwy,
–
infekcje dróg moczowych, również bezobjawowa bakteriuria,
infekcje dróg moczowych, również bezobjawowa bakteriuria,
–
ogólne, przebiegające z gorączką;
ogólne, przebiegające z gorączką;
schorzenia immunologiczne:
schorzenia immunologiczne:
–
SLE (toczeń układowy);
SLE (toczeń układowy);
–
Zespół przeciwciał anty – fosfolipidowych;
Zespół przeciwciał anty – fosfolipidowych;
czynniki płodowe /wady płodu, IUGR/
czynniki płodowe /wady płodu, IUGR/

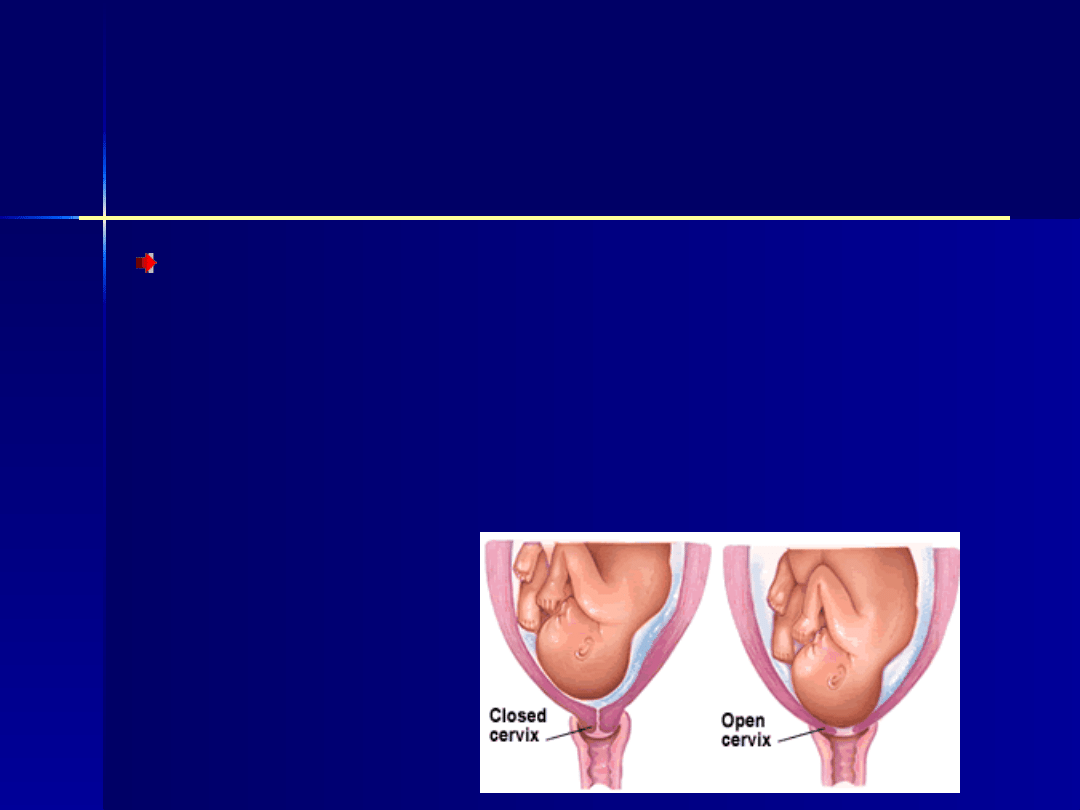
Niewydolność szyjki
Niewydolność szyjki
macicy
macicy
Niewydolność szyjkowa jest
Niewydolność szyjkowa jest
przyczyną 17% porodów
przyczyną 17% porodów
przedwczesnych.
przedwczesnych.
Lettieri 12th Annual
SPO Meeting. No.
313. AM J Obstet
Gynecol 1992; 166:
Czynniki ryzyka
Czynniki ryzyka
niewydolność szyjki macicy:
niewydolność szyjki macicy:
–
wrodzona,
wrodzona,
–
współistniejąca z wadami macicy,
współistniejąca z wadami macicy,
–
nabyta – spowodowane wcześniejszymi
nabyta – spowodowane wcześniejszymi
urazami położniczymi, zabiegami (np.
urazami położniczymi, zabiegami (np.
konizacja).
konizacja).

Niewydolność szyjki
Niewydolność szyjki
macicy
macicy
Zakładanie profilaktyczne szwu szyjkowego u
Zakładanie profilaktyczne szwu szyjkowego u
kobiet, które przebyły poród przedwczesny
kobiet, które przebyły poród przedwczesny
może zredukować ryzyko kolejnego porodu
może zredukować ryzyko kolejnego porodu
przedwczesnego o 20%.
przedwczesnego o 20%.
Udowodniono, że korzystne jest zakładanie
Udowodniono, że korzystne jest zakładanie
szwu szyjkowego profilaktycznie u kobiet, które
szwu szyjkowego profilaktycznie u kobiet, które
przebyły 3 lub więcej porody przedwczesne.
przebyły 3 lub więcej porody przedwczesne.
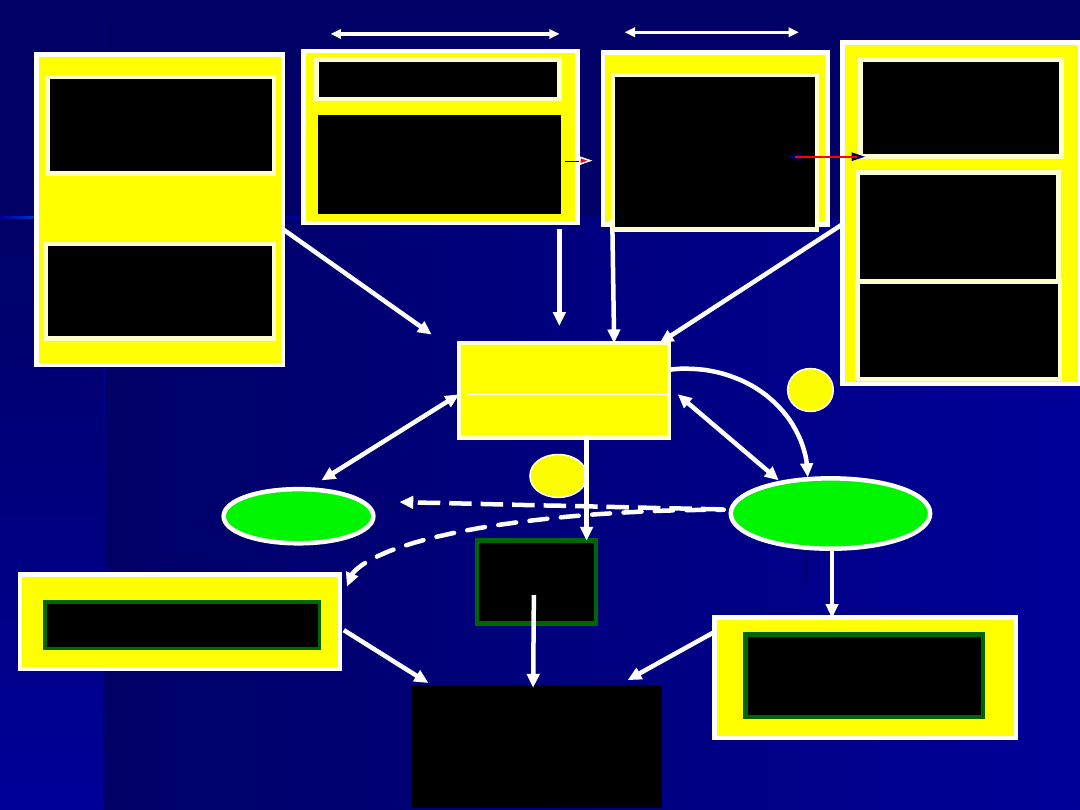
Proteazy
Poród
przedwczesn
y
Skurcze
macicy
Zmiany szyjki
• zapalenia:
- błon płodowych
i doczesnej
- systemowe
-Krwawienia
-Przedwczes
ne
oddzielenie
łożyska
CRH
Trombina
patologiczne
rozciągnięcie
macicy
• Ciążą
mnoga
•
Wielowodzie
• Wady
macicy
zapalenia
•
stres
matczyno
-płodowy
Aktywacja osi
matczyno-
płodowej
CRH
+
+
Owodnia
Doczesna
Napięcie macicy
mechaniczne
rozciągnięcie
macicy
synteza
prostagland
yn
PRO
M
endotoksy
ny
cytokiny
IL, TNF
Lockwood CL. Unpublished data.
2002.

Czynniki ryzyka
Czynniki ryzyka
W większości przypadków
W większości przypadków
nie udaje się wykazać
nie udaje się wykazać
przyczyny porodu
przyczyny porodu
przedwczesnego.
przedwczesnego.

Opieka przedporodowa
Opieka przedporodowa
Opieka przedporodowa kobiet z grupy ryzyka powinna
Opieka przedporodowa kobiet z grupy ryzyka powinna
obejmować:
obejmować:
badania wirusologiczne,
badania wirusologiczne,
badania krwi: morfologia z rozmazem, badania biochemiczne,
badania krwi: morfologia z rozmazem, badania biochemiczne,
badania wirusologiczne,
badania wirusologiczne,
określenie profilu immunologicznego,
określenie profilu immunologicznego,
badania w kierunku infekcji,
badania w kierunku infekcji,
badania mikrobiologiczne: treści z pochwy i z kanału szyjki na
badania mikrobiologiczne: treści z pochwy i z kanału szyjki na
posiew i antybiogram, badanie ogólne moczu i posiew moczu,
posiew i antybiogram, badanie ogólne moczu i posiew moczu,
próbki płynu owodniowego pobranego drogą amniocentezy na
próbki płynu owodniowego pobranego drogą amniocentezy na
posiew i antybiogram, stężenie glukozy,
posiew i antybiogram, stężenie glukozy,
ocena stężenia fibronektyny płodowej w wydzielinie z szyjki
ocena stężenia fibronektyny płodowej w wydzielinie z szyjki
macicy,
macicy,
palpacyjna i ultrasonograficzna ocena szyjki macicy,
palpacyjna i ultrasonograficzna ocena szyjki macicy,
u kobiet z kolejnym porodem przedwczesnym, zwłaszcza o
u kobiet z kolejnym porodem przedwczesnym, zwłaszcza o
niewyjaśnionej etiologii, należy przeprowadzić badania
niewyjaśnionej etiologii, należy przeprowadzić badania
genetyczne oraz badanie histopatologiczne łożyska.
genetyczne oraz badanie histopatologiczne łożyska.

Rozpoznanie
Rozpoznanie
Rozpoznanie porodu przedwczesnego możemy postawić
Rozpoznanie porodu przedwczesnego możemy postawić
i rozpocząć leczenie u ciężarnej ze skurczami macicy, u której
i rozpocząć leczenie u ciężarnej ze skurczami macicy, u której
obserwujemy:
obserwujemy:
zmianę rozwarcia szyjki macicy > 1 cm w kolejnych
zmianę rozwarcia szyjki macicy > 1 cm w kolejnych
badaniach,
badaniach,
rozwarcie szyjki macicy>3 cm, lub
rozwarcie szyjki macicy>3 cm, lub
długość kanału szyjki macicy w usg <2 cm, lub
długość kanału szyjki macicy w usg <2 cm, lub
dodatni test z fibronektyną.
dodatni test z fibronektyną.
Najlepszymi czynnikami predykcyjnymi ukończenia ciąży
Najlepszymi czynnikami predykcyjnymi ukończenia ciąży
między 24 godzinami a 7 dniami od wystąpienia objawów
między 24 godzinami a 7 dniami od wystąpienia objawów
zagrażającego porodu przedwczesnego są:
zagrażającego porodu przedwczesnego są:
rozwarcie szyjki macicy >=3 cm i skrócenie szyjki >=80%,
rozwarcie szyjki macicy >=3 cm i skrócenie szyjki >=80%,
krwawienie z dróg płciowych,
krwawienie z dróg płciowych,
przedwczesne pęknięcie pęcherz płodowego.
przedwczesne pęknięcie pęcherz płodowego.

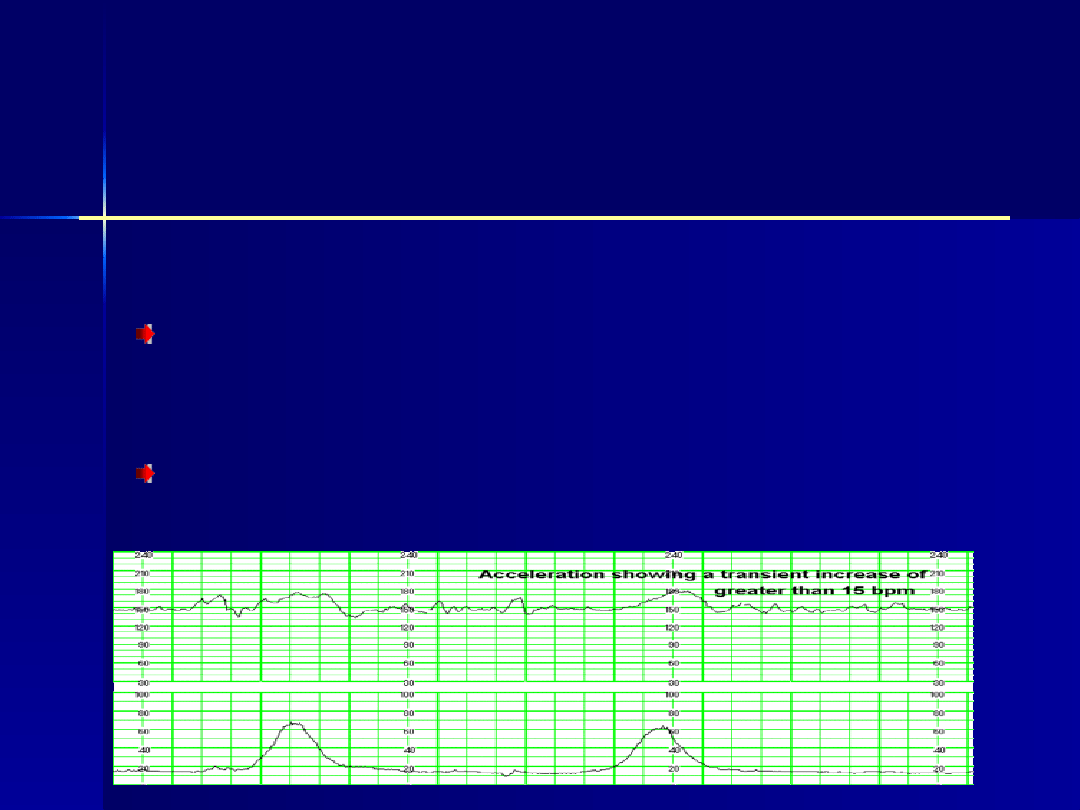
ocena czynności
ocena czynności
serca płodu i
serca płodu i
czynności skurczowej
czynności skurczowej
macicy (zapis
macicy (zapis
kardiotokograficzny)
kardiotokograficzny)
Zasady postępowania w
Zasady postępowania w
przypadku rozpoznania
przypadku rozpoznania
porodu przedwczesnego
porodu przedwczesnego
ocena parametrów życiowych
ocena parametrów życiowych
pacjentki: temperatura,
pacjentki: temperatura,
tętno, ciśnienie tętnicze krwi
tętno, ciśnienie tętnicze krwi
badanie w sterylnych
badanie w sterylnych
wziernikach; określenie
wziernikach; określenie
charakteru treści
charakteru treści
pochwowej: płyn owodniowy,
pochwowej: płyn owodniowy,
treść zapalna, krew
treść zapalna, krew
palpacyjna ocena szyjki
palpacyjna ocena szyjki
macicy
macicy
Zasady postępowania w
Zasady postępowania w
przypadku rozpoznania
przypadku rozpoznania
porodu przedwczesnego
porodu przedwczesnego
badanie ultrasonograficzne
badanie ultrasonograficzne
z oceną: wieku ciążowego,
z oceną: wieku ciążowego,
położenia i masy płodu,
położenia i masy płodu,
dobrostanu płodu, objętości
dobrostanu płodu, objętości
płynu owodniowego,
płynu owodniowego,
lokalizacji łożyska
lokalizacji łożyska

Konsekwencje
Konsekwencje
wcześniactwa
wcześniactwa
U noworodków urodzonych przedwcześnie występuje wiele
U noworodków urodzonych przedwcześnie występuje wiele
schorzeń,
schorzeń,
ściśle związanych i będących konsekwencją przedwczesnego
ściśle związanych i będących konsekwencją przedwczesnego
urodzenia, takich jak:
urodzenia, takich jak:
niewydolność oddechowa (RDS)
niewydolność oddechowa (RDS)
krwotoki dokomorowe,
krwotoki dokomorowe,
dysplazja oskrzelowo-płucna,
dysplazja oskrzelowo-płucna,
nekrotyczne zapalenia jelit,
nekrotyczne zapalenia jelit,
przetrwały przewodu tętniczego,
przetrwały przewodu tętniczego,
wzrasta ryzyko SIDS (nagłej śmierci).
wzrasta ryzyko SIDS (nagłej śmierci).
Pojawiają się następstwa terapii:
Pojawiają się następstwa terapii:
osłabienie lub utrata wzroku w następstwie retinopatii
osłabienie lub utrata wzroku w następstwie retinopatii
wcześniaczej,
wcześniaczej,
utrata słuchu.
utrata słuchu.
Częściej występują nieprawidłowości intelektualne, emocjonalne,
Częściej występują nieprawidłowości intelektualne, emocjonalne,
fizyczne.
fizyczne.

Leczenie
Leczenie
Celem postępowania
Celem postępowania
terapeutycznego jest
terapeutycznego jest
zredukowanie do minimum
zredukowanie do minimum
umieralności i zachorowalności
umieralności i zachorowalności
okołoporodowej noworodków
okołoporodowej noworodków
oraz długotrwałych
oraz długotrwałych
konsekwencji wcześniactwa.
konsekwencji wcześniactwa.

Leczenie
Leczenie
blokery kanału wapniowego
blokery kanału wapniowego
-mimetyki
-mimetyki
MgSO
MgSO
4
4
niesterydowe leki przeciwzapalne
niesterydowe leki przeciwzapalne
atosiban-antagonista oksytocyny
atosiban-antagonista oksytocyny
donory tlenku azotu
donory tlenku azotu

Leczenie –
Leczenie –
-mimetyki
-mimetyki
Dawkowanie:
wlew dożylny 0.001-0,003 mg/min, następnie po
wygaszeniu czynności skurczowej ustalenie dawki na
minimalnym skutecznym poziomie,
w trakcie podawania leku należy kontrolować ciśnienie i
tętno u matki oraz akcję serca płodu,
objawy uboczne u matki: duszność, zaburzenia rytmu
serca, niedociśnienie, niewydolność krążenia i obrzęk płuc,
objawy uboczne u płodu: tachykardia, zaburzenia rytmu
serca, niewydolność krążenia, zgon wewnątrzmaciczny.
Przeciwwskazania bezwzględne:
choroby serca u ciężarnej, stan przedrzucawkowy, obfite
krwawienie z dróg płciowych, nadczynność tarczycy,
niewyrównana cukrzyca.

Leczenie –
Leczenie –
siarczan magnezu
siarczan magnezu
Dawkowanie:
Dawkowanie:
dawka początkowa 6g, w 10-20% roztworze, podawana w ciągu
20-30 minut,
dawka podtrzymująca 2g/godz.,
zwiększenie dawki o 1g/godzinę, do czasu aż pacjentka zgłasza
1 skurcz na 10 min /lub rzadziej/, dawka max 4-5 g/godzinę,
konieczna kontrola stężenia Mg w surowicy, odruchów
głębokich, bilansu płynów.
Przecwwskazania:
Przecwwskazania:
miastenia gravis,
niewydolność nerek.
Objawy uboczne:
Objawy uboczne:
uderzenia gorąca, nudności , wymioty, osłabienie siły
mięśniowej, duszność, obrzęk płuc.

Leczenie –
Leczenie –
blokery kanału wapniowego
blokery kanału wapniowego
Dawkowanie:
dawka początkowa 10-20 mg p.o.
następnie 20mg co 6 h przez 24 h, potem 20mg
co 8h,
nie podawać podjęzykowo,
nie podawać z -mimetykami i MgS0
4
.
Objawy uboczne:
przejściowy spadek ciśnienia tętniczego,
tachykardia, bóle głowy, zaczerwienienie
twarzy
i uczucie gorąca, nudności.

Leczenie –
Leczenie –
niesterydowe leki
niesterydowe leki
przeciwzapalne
przeciwzapalne
Dawkowanie:
dawka początkowa: 50 mg doustnie lub doodbytniczo,
dawka podtrzymująca: 25-50 mg co 6 h przez 48h,
leczenie może trwać najwyżej 48 h,
zastosowanie jedynie poniżej 32 tygodnia ciąży;
warunek stosowania: prawidłowa funkcja nerek płodu,
prawidłowa lub zwiększona ilość płynu owodniowego.
Objawy uboczne u matki:
nudności, wymioty, krwawienie z przewodu
pokarmowego, zaburzenia krzepnięcia,
trombocytopenia, wzrost ciśnienia tętniczego.
Objawy uboczne u płodu i noworodka:
przedwczesne zamknięcie przewodu tętniczego,
nadciśnienie płucne.

Leczenie –
Leczenie –
donory tlenku azotu -
donory tlenku azotu -
nitrogliceryna
nitrogliceryna
Dawkowanie:
plaster uwalniający 5-10 mg leku/dobę
przyklejony na skórę podbrzusza, należy
odkleić po 8-10 godzinach.
Przeciwwskazania:
kardiomiopatia przerostowa, nadciśnienie
płucne, jaskra.
Objawy uboczne:
zaczerwienienie twarzy,
spadek ciśnienia tętniczego.

Leczenie
Leczenie
Skuteczna tokoliza to zredukowanie
Skuteczna tokoliza to zredukowanie
liczby skurczów macicy do <4 godzinę i
liczby skurczów macicy do <4 godzinę i
zahamowanie rozwierania i skracania się
zahamowanie rozwierania i skracania się
szyjki macicy.
szyjki macicy.
Łączenie leków tokolitycznych nie
Łączenie leków tokolitycznych nie
zwiększa ich skuteczności, powoduje
zwiększa ich skuteczności, powoduje
wzrost częstości objawów ubocznych, nie
wzrost częstości objawów ubocznych, nie
powinno być stosowane.
powinno być stosowane.

Leczenie
Leczenie
Postępowanie w przypadku obecności skurczów
macicy po zastosowaniu leczenia tokolitycznego przez
24-48 h:
wykluczenie zakażenia wewnątrzmacicznego: wykonanie
badań bakteriologicznych, stężenia białka C-reaktywnego,
leukocytozy,
potwierdzenie dobrostanu płodu /KTG, test Manninga/,
wykluczenie patologii łożyska /badanie usg, ocena morfologii
i układu krzepnięcia/,
ponowna ocena szyjki macicy we wziernikach i w badaniu
ultrasonograficznym,
po wykluczeniu zakażenia wewnątrzmacicznego, pogorszenia
dobrostanu płodu, czy też przedwczesnego oddzielenia łożyska
ciąża może być kontynuowana pod ścisłym nadzorem,
czynność skurczowa ustępuje zwykle w ciągu kolejnych 24 h.

Leczenie
Leczenie
Przeciwwskazania do leczenia tokolitycznego:
matczyne:
-
niezdiagnozowane krwawienie z dróg rodnych,
-
poważne choroby serca z upośledzeniem wydolności
krążenia,
-
nietolerancja leków tokolitycznych,
-
zaawansowanie porodu;
-
ciężkie nadciśnienie tętnicze - przeciwwskazanie
względne
płodowe:
-
zakażenie wewnątrzmaciczne,
-
wiek ciążowy > 37 tygodnia,
-
obecność wady letalnej lub wewnątrzmaciczne obumarcie
płodu,
-
objawy zagrożenia płodu: niedotlenienie, IUGR.

Profilaktyka RDS
Profilaktyka RDS
Powinna być stosowana u wszystkich
Powinna być stosowana u wszystkich
kobiet z rozpoznanym porodem
kobiet z rozpoznanym porodem
przedwczesnym.
przedwczesnym.
Glikosterydy podawane ciężarnym
Glikosterydy podawane ciężarnym
wpływają na zmniejszenie częstości:
wpływają na zmniejszenie częstości:
- niewydolności oddechowej,
- niewydolności oddechowej,
- krwotoków śródczaszkowych,
- krwotoków śródczaszkowych,
- martwiczego zapalenia jelit,
- martwiczego zapalenia jelit,
- przetrwałego przewodu tętniczego,
- przetrwałego przewodu tętniczego,
- umieralności okołoporodowej.
- umieralności okołoporodowej.
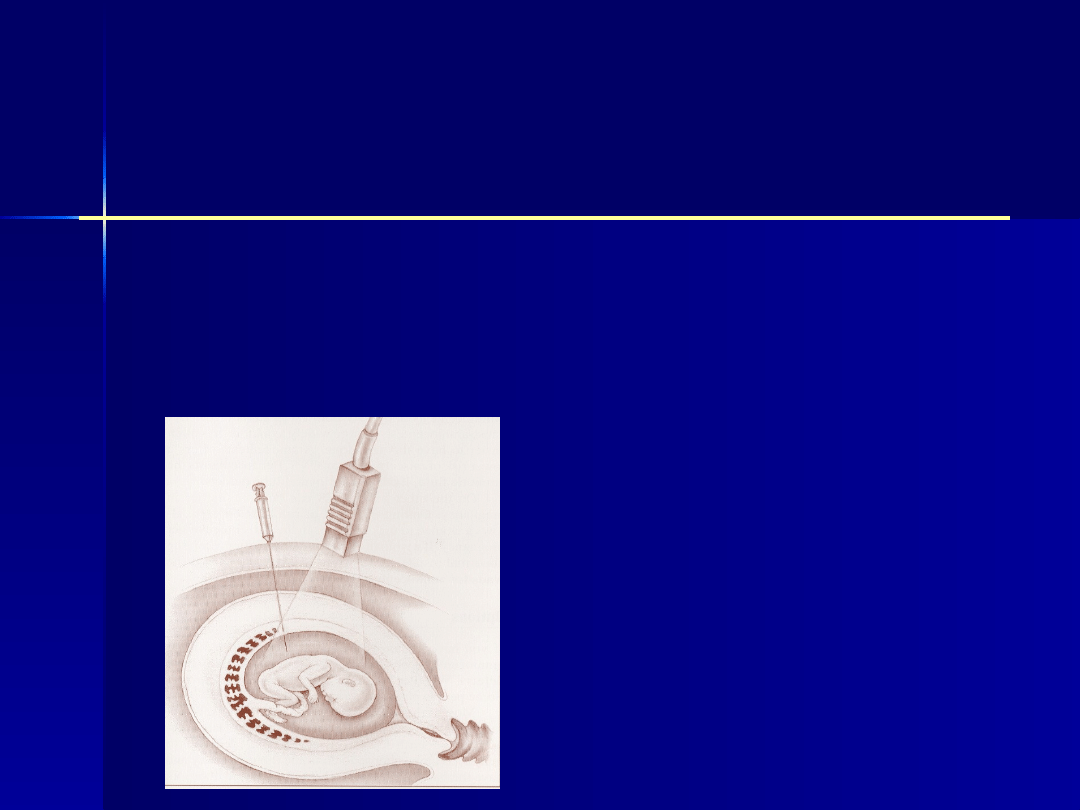
Analiza płynu
Analiza płynu
owodniowego
owodniowego
Analiza płynu owodniowego powinna też
Analiza płynu owodniowego powinna też
obejmować badania umożliwiające
obejmować badania umożliwiające
ocenę stopnia dojrzałości płuc płodu,
ocenę stopnia dojrzałości płuc płodu,
takie jak:
takie jak:
test L/S (stosunek lecytyny
test L/S (stosunek lecytyny
do sfingomieliny),
do sfingomieliny),
stężenie lub gęstość ciał
stężenie lub gęstość ciał
lamellarnych.
lamellarnych.

Testy
Testy
na dojrzałość płuc
na dojrzałość płuc
płodu
płodu
Ocena L/S
Ocena L/S
-
-
test ocenia zawartość
test ocenia zawartość
w płynie owodniowym fosfolipidów
w płynie owodniowym fosfolipidów
wchodzących w skład surfaktantu.
wchodzących w skład surfaktantu.
Stosujemy chromatografię
Stosujemy chromatografię
cienkowarstwową.
cienkowarstwową.
Wartość
Wartość
L/S≥2
L/S≥2
uznawana jest za
uznawana jest za
wykładnik dojrzałości płuc płodu.
wykładnik dojrzałości płuc płodu.

Testy na dojrzałość
Testy na dojrzałość
płuc płodu
płuc płodu
Testy oceniające stężenie lub gęstość ciał
Testy oceniające stężenie lub gęstość ciał
lamellarnych w płynie owodniowym.
lamellarnych w płynie owodniowym.
Ciała lamellarne są jedną z postaci
Ciała lamellarne są jedną z postaci
morfologicznych surfaktantu.
morfologicznych surfaktantu.
Tworzą magazyny surfaktantu, z których
Tworzą magazyny surfaktantu, z których
jest on uwalniany do światła pęcherzyków.
jest on uwalniany do światła pęcherzyków.
Liczba ciał lamellarnych wynosząca:
Liczba ciał lamellarnych wynosząca:
30 000-55 000/µl świadczy o
30 000-55 000/µl świadczy o
dojrzałości płuc płodu.
dojrzałości płuc płodu.

Testy na dojrzałość
Testy na dojrzałość
płuc płodu
płuc płodu
Jeśli przeprowadzono testy dojrzałości płuc
Jeśli przeprowadzono testy dojrzałości płuc
i stwierdzono:
i stwierdzono:
–
liczba ciał lamellarnych wynosząca < 30
000 /µl
–
L/S < 2,
należy przeprowadzić terapię sterydami.
należy przeprowadzić terapię sterydami.
Stosowane dawki:
Stosowane dawki:
–
Betamethason 12 mg im, kolejna dawka 24
Betamethason 12 mg im, kolejna dawka 24
godziny później
godziny później,
–
Dexamethason 6mg iv co 6h.

Sposób ukończenia ciąży
Sposób ukończenia ciąży
Ukończenie ciąży powinno nastąpić w
wyspecjalizowanym ośrodku
Poród siłami natury; warunki bezpieczeństwa:
obecna samoistna, regularna czynność skurczowa
macicy,
ciągłe monitorowanie kardiotokograficzne,
znieczulenie zewnątrzoponowe, narkotyczne leki
przeciwbólowe nie są polecane,
szerokie nacięcie krocza,
obecność doświadczonego neonatologa przy
porodzie.
Cięcie cesarskie:
przede wszystkim ze wskazań położniczych, dolna
granica wieku ciążowego do wykonania cięcia
cesarskiego to 25 tygodni,
płód niedonoszony w położeniu miednicowym.
Profilaktyka
Profilaktyka
Programy interwencyjne mające przyczynić się
do
obniżenia ryzyka porodu przedwczesnego
obejmują:
określenie skali ryzyka porodu przedwczesnego,
przygotowanie przed koncepcją:
programy propagujące zdrowe odżywianie,
unikanie palenia tytoniu i zażywania narkotyków;
stworzenie przyjaznego środowiska, wsparcie socjalne,
wyczerpujące udzielania informacji, jak uniknąć czynników
ryzyka,
zapobiegania przemocy w rodzinie,
edukacja pacjentów obejmująca wczesne rozpoznawanie
objawów porodu przedwczesnego,
ułatwiony dostęp do lekarza.

koniec
koniec
Dziękuję za uwagę
Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
Wyszukiwarka
Podobne podstrony:
aneta, jo 14, Do niejatrogennych czynników ryzyka wystąpienia porodu przedwczesnego należą:
aneta, jo 2, Do niejatrogennych czynników ryzyka wystąpienia porodu przedwczesnego należą:
Hipoteza wieloczynnikowej etiologii porodu przedwczesnego
A, JO 4, Do uznanych markerów biochemicznych wystąpienia porodu przedwczesnego zagrażającego należą:
Hipoteza wieloczynnikowej etiologii porodu przedwczesnego
Gansk Slask Krakow Warszawa Pomorze, kp-18, W profilaktyce zespołu zaburzeń oddychania u noworodków
pyt[1].27.09.06AAAiBBB, W profilaktyce zespołu zaburzeń oddychania u noworodków urodzonych przedwcze
od Jackiewicza, kp-16, W profilaktyce zespołu zaburzeń oddychania u noworodków urodzonych przedwcześ
Gansk Slask Krakow Warszawa Pomorze, kp-11, W profilaktyce zespołu zaburzeń oddychania u noworodków
od Jackiewicza, kp-08, W profilaktyce zespołu zaburzeń oddychania u noworodków urodzonych przedwcześ
od Jackiewicza, kp-10, W profilaktyce zespołu zaburzeń oddychania u noworodków urodzonych przedwcześ
Profilaktyka przedwczesnego starzenia
więcej podobnych podstron