
Lasery – zastosowanie w
leczeniu chorób przyzębia

Laser to generator promieniowania,
wykorzystujący zjawisko emisji
wymuszonej. Nazwa jest akronimem od
Light Amplification by Stimulated Emission
of Radiation — wzmocnienie światła
poprzez wymuszoną emisję
promieniowania.
Promieniowanie lasera ma charakterystyczne
właściwości, trudne lub wręcz niemożliwe
do osiągnięcia w innych typach źródeł
promieniowania. Jest spójne w czasie i
przestrzeni, zazwyczaj spolaryzowane i ma
postać wiązki o bardzo małej rozbieżności.
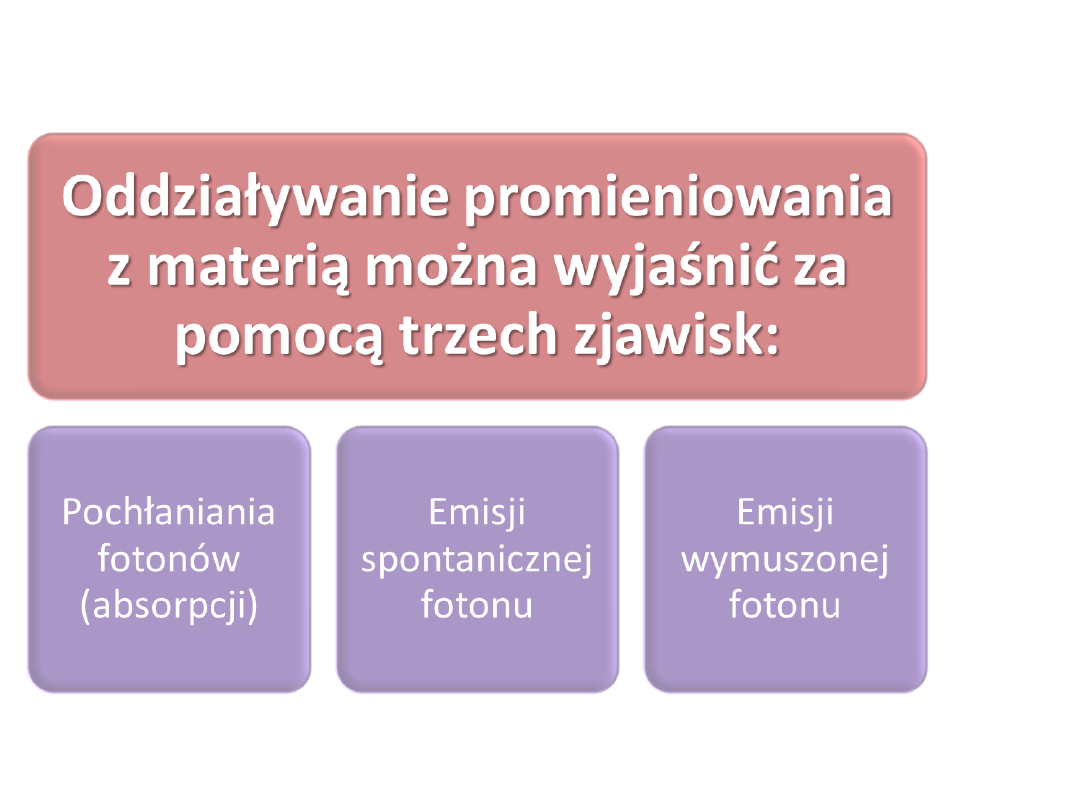

Foton wyemitowany w wyniku emisji wymuszonej ma taką
samą
częstotliwość i polaryzację jak foton wywołujący emisję.
Przykładowy foton wzbudzający musi mieć energię równą
energii wzbudzenia atomu ośrodka. Atomy w stanie
podstawowym pochłaniają takie fotony.
Gdy w ośrodku jest więcej atomów w stanie wzbudzonym niż
w stanie podstawowym zachodzi inwersja obsadzeń poziomów
energetycznych. Stan wzbudzony jest stanem metastabilnym
co zapewnia magazynowanie energii do czasu wyemitowania
jako wiązki laserowej i jest warunkiem funkcjonowania
urządzenia.

Współcześnie trudno
wyobrazić sobie nowoczesny
gabinet stomatologiczny,
bez choćby jednego z kilku
typów laserów dentystycznych. W polskich
warunkach przede wszystkim stosowane są
lasery terapeutyczne zaliczane do laserów
małej i średniej mocy.

Wykorzystywane są one jako wspaniały
środek przeciwzapalny i przeciwbólowy.
Również od kilku lat wśród
stomatologów obserwuje się coraz
szersze zainteresowanie laserami dużej
mocy. Ta grupa laserów stosowana jest
do wywołania kontrolowanych
procesów destrukcyjnych tkanki, do
których zalicza się: cięcie,
odparowanie, koagulację i fotoablację.

Fotoablacja
Fotoablacja
To odparowanie chorej tkanki za
pomocą twardych laserów. Powodują
one w zębie reakcje podobne do
wybuchu wulkanu. Dlatego zabieg
trzeba wykonywać precyzyjnie, by
nie uszkodzić sąsiednich tkanek. W
przypadku głębokich ubytków wysoka
temperatura może doprowadzić do
zapalenia nerwu.

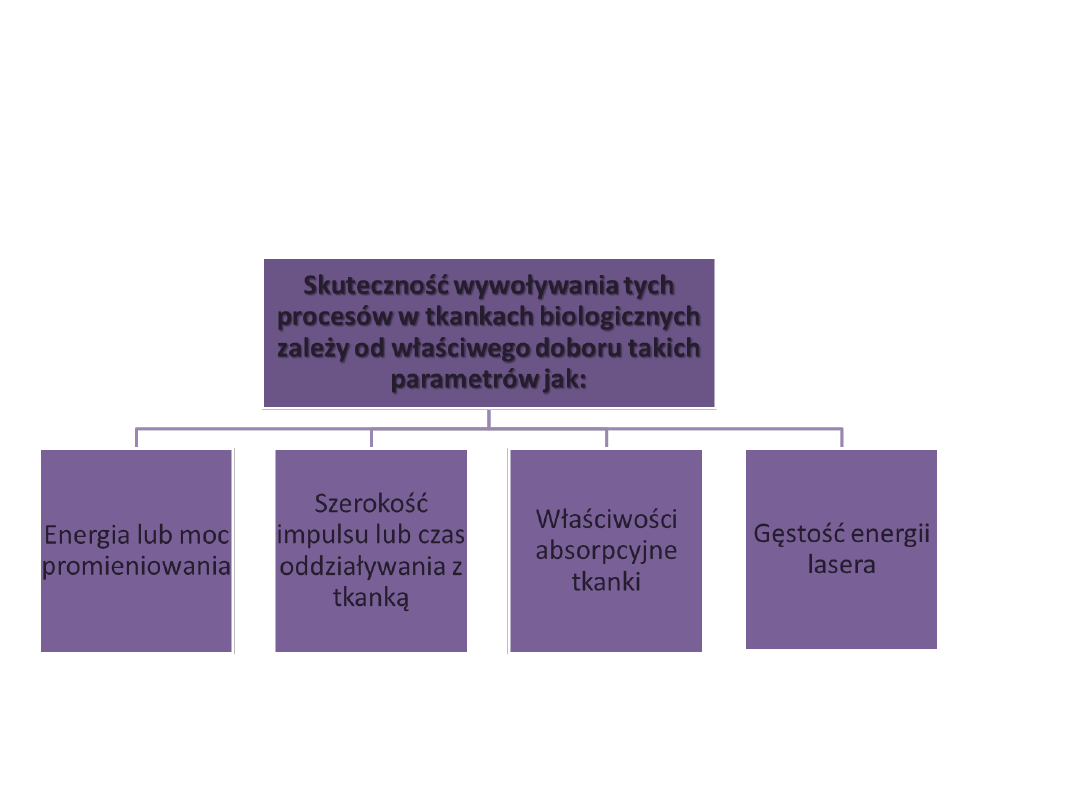
Efekty fototermiczne
Procesy fototermiczne usunięcia tkanek
miękkich prowadzą do następujących
zmian wraz ze wzrostem temperatury:
• 36,6-37 ⁰C biostymulacja nietrmiczna
• 37-42 ⁰C fotobioaktywacja termiczna
• Powyżej 42⁰C nieodwracalna denaturacja
• 60-65 ⁰C koagulacja
• 65-90 ⁰C całkowita martwica
• 90-100 ⁰C gwałtowne odparowanie wody z
tkanki, zwęglenie, odparowanie tkanki z
ekpansją cieczy i pary

Korzyści płynące z zastosowania tych urządzeń
w praktyce tworzą długą i imponującą listę.
Zabiegi wykonywane techniką laserową są
niebolesne
i bezkrwawe, co zapewnia dobre samopoczucie
pacjenta
oraz lepszą widoczność pola operacyjnego.
Rany goją się szybko, nie pozostawiając blizn. W
aseptycznej terapii laserowej nie grożą również
żadne powikłania, co skraca znacznie czas
leczenia i sprawia, że nie ma potrzeby
dokonywania żadnych korekt.

Efekt przeciwzapalny, uzyskany po zastosowaniu lasera
biostymulacyjnego zawdzięczamy także miejscowemu
wzrostowi serotoniny uwalnianej z płytek krwi, która
powoduje obkurczenie naczyń krwionośnych.
Zaobserwowano także zmianę stężenia histaminy i
heparyny, która umożliwia poprawę mikrokrążenia, przez co
obrzęki pourazowe ulegają wchłonięciu. Światło lasera
powoduje także hamowanie wzrostu przepuszczalności
naczyń krwionośnych, narastania obrzęku w ostrej fazie
zapalenia,
oraz formowania się ziarniny.

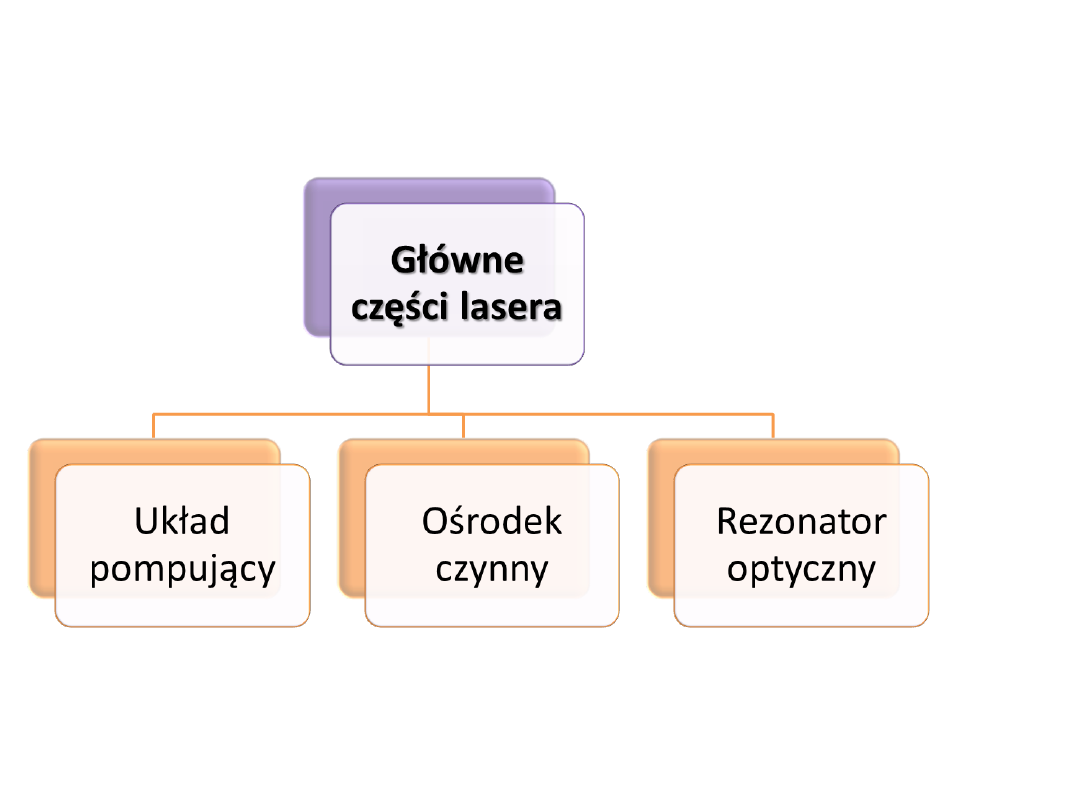
Podział laserów
• ŹRÓDŁO EMISJI
–
Gaz (CO2, He:Ne,
argonowy)
–
Ciało stałe (Nd:YAG,
Er:YAG, Ho:YAG)
–
Ciecz
–
Półprzewodnik lub dioda
• SPOSÓB PRACY
–
ciągła
–
Impulsowa
• PROWADZENIE
WIĄZKI
–
Światłowód
–
System zwierciadeł
• MOC
–
mała (1-5 mW)
– średnia (6-500mW)
– duża (>500mW)
• DZIAŁANIE NA
TKANKI
– Niskoenergetyczne
(biostymulujące) -
miękkie
– Wysokoenergetyczne
(chirurgiczne) - twarde

Przeciwwskazania
• BEZWZGLĘDNE:
– Nowotwory złośliwe
– wszelkie zmiany
rozrostowe,
– Zap. Dziąseł rozrostowe i
ziarninowe
– Nadziąślaki,
brodawczakowatość,
nadmierne rogowacenie
błony śluzowej
– Ciąża
– choroby krwi,
– obecność rozrusznika
serca,
– Niewydolność naczyniowo-
sercowa
– brak zgody pacjenta
• WZGLĘDNE
– Wysoka gorączka
– Miesiączka
– Padaczka
– Nadczynność i
niedoczynność tarczycy
– nieustabilizowana
cukrzyca
– Arytmia serca
– cieżkie zakażenia wir. i
grzyb.
– nadwrażliwość na
światło
– przyjmowanie leków
światłouczulających


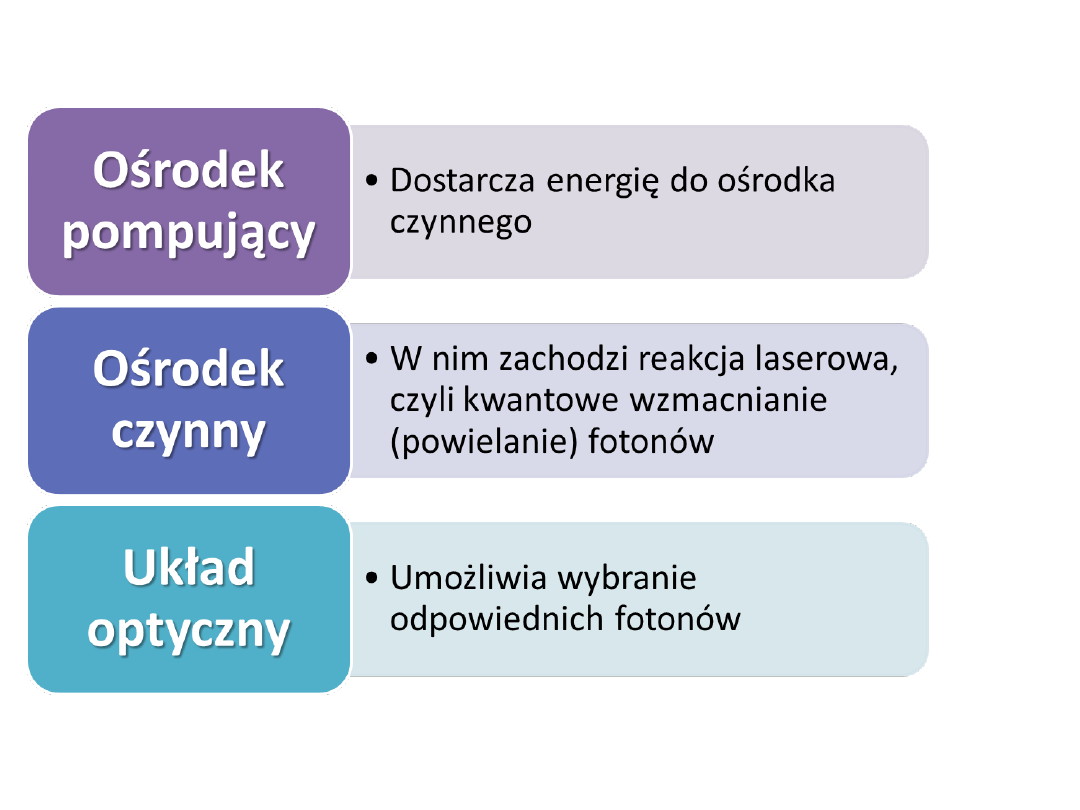
LASERY O MAŁEJ MOCY
LASERY O MAŁEJ MOCY

Zakres zastosowań laserów
Zakres zastosowań laserów
biostymulacyjnych w stomatologii
biostymulacyjnych w stomatologii
Światło typowych laserów biostymulacyjnych ma moc
od 1 do 500mW. W stomatologii znajdują one
zastosowanie głównie w nieinwazyjnym leczeniu
chorób błony śluzowej, znieczulaniu i zatrzymywaniu
krwawienia. Promieniowanie laserowe poprzez swoje
właściwości sterylizujące działa przeciwzapalnie i
przeciwobrzękowo. Skutecznie aktywizuje regenerację
komórek. Dzięki zwiększeniu produkcji przeciwciał
pobudza system immunologiczny. Promieniowanie
tego lasera powoduje zanik objawów szczękościsku.

Zastosowanie lasera
biostymulacyjnego przed
rozpoczęciem
opracowywania ubytku
próchnicowego podnosi
próg bólu i czyni zabieg
znacznie mniej bolesnym.
Lasery te są bardzo
użyteczne w zabiegach
przeciwbólowych przy
stomatopatiach
protetycznych, ropniach
przyzębia,
paradontopatiach,
obrzękach, opryszczce
wargowej, zapaleniach
miazgi.

Działanie lasera powoduje przyspieszenie
gojenia się ran po zabiegach ekstrakcji,
przecinania wędzidełka i resekcji, a ponadto
przy przewlekłych zapaleniach tkanki
okołozębowej. Użycie lasera zapobiega
stanom zapalnym i jest bardzo przydatne w
leczeniu nerwobólów. Dzięki tym aparatom
zmniejszyć można krwawienie i przyspieszyć
gojenie po zabiegu, a także likwidować
ogniska zapalne. Zastosowanie lasera
poprawia terapeutyczne skutki zabiegów,
zmniejsza ryzyko infekcji, przyspiesza
regenerację uszkodzonych tkanek.

Wskazani
Wskazani
a:
a:
•
stany zapalne miazgi, zatok, zębodołu,
•
Neuralgie (np. nerwu trójdzielnego
•
choroby dziąseł, przyzębia i błony śluzowej jamy ustnej
•
grzybica jamy ustnej
•
bóle w stawach skroniowo-żuchwowych,
•
odczulanie odsłoniętej zębiny ból i obrzęk pozabiegowy,
•
opryszczka, afty,
•
zapalenie ślinianek,
•
likwidacja szczękościsku,
•
gojenie zębodołu po ekstrakcji,
•
ból i obrzęk po złamaniach szczęki
•
przyspieszanie gojenia po tradycyjnych zabiegach chirurgicznych w
jamie ustnej (np. po plastyce wędzidełek, resekcji, sterowanej
regeneracji kości, zabiegach płatowych, gingiwektomiach,
przeszczepach i implantach)

LASERY O DUŻEJ MOCY
LASERY O DUŻEJ MOCY

Drugą grupę laserów stosowanych w
stomatologii stanowią lasery dużej mocy. Do
najbardziej rozpowszechnionych należą trzy
najważniejsze:
•laser chirurgiczno-zabiegowy
na dwutlenku węgla, tzw.laser CO
2
•laser do zabiegów endodontycznych i
mikrochirurgii kontaktowej, tzw. laser jagowo-
neodymowy (YAG:Nd)
•laser do opracowywania twardych tkanek zęba
między innymi ubytków próchnicowych,
tzw. laser jagowo-erbowy (YAG:Er)

Laser gazowy CO2 jest wyróżniającym się
jakościowo narzędziem w stomatologii i chirurgii
jamy ustnej. Promieniowanie laserowe jest dobrze
absorbowane przez wodę, a tym samym przez
dobrze uwodnione tkanki miękkie. W tkankach
twardych promieniowanie to wyróżnia się także
efektywną absorpcją, ale jego działanie ogranicza
się tu głównie do procesów nadtapiania i
rekrystalizacji powierzchniowych warstw szkliwa i
zębiny.
Zastosowanie tego lasera w zbiegach kanałowych
jest ograniczone ze względu na zwierciadlany, a nie
na światłowodowy sposób prowadzenia wiązki.
Laser CO
Laser CO
2
2

Najszersze więc pole
zastosowań lasera CO
2
to zabiegi na tkankach
miękkich jamy ustnej.
Zmieniająca się w ciepło
zogniskowana energia
promieniowania wywołuje
kontrolowany efekt cięcia.
Głębokość i szybkość cięcia
oraz obszar martwicy
wzrastają proporcjonalnie
do mocy promieniowania. Pojedyncze
nacięcie tkanki promieniowaniem o mocy
ok. 6W realizuje się na głębokość od 0,2 do
0,5mm. Większą głębokość realizuje się
albo mniejszą szybkością cięcia albo
większą mocą promieniowania.

W zabiegach bezkontaktowego cięcia laserem CO
2
uzyskuje się
działanie hemostatyczne i sterylizujące. Zmniejsza się także
miejscowy odczyn zapalny. Aplikator zabiegowy jest oddalony
od pola operacyjnego, co umożliwia wygodny dostęp i dobrą
widoczność. Urządzenie to podczas cięcia koaguluje naczynia
krwionośne w trakcie zabiegu chirurgicznego, a zatem jest
nieocenione przy usuwaniu zmian chorobowych wysoce
ukrwionych narządów, np. języka. Możliwość ciągłej hemostazy
eliminuje konieczność zakładania szwów, a absolutnie sterylną
ranę można pozostawić bez zabezpieczenia opatrunkiem.
Pooperacyjne bliznowacenie i skurcz tkanek jest ograniczony.
Wyniki procesu zdrowienia są zwykle doskonałe. Laser CO
2
jest
szczególnie efektywny w usuwaniu wczesnych zmian
chorobowych takich jak nadziąślaki, włókniaki, i brodawczaki, w
przecinaniu wędzidełek warg i języka, w pogłębieniu
przedsionka, w wycinaniu przerośniętych dziąseł, w usuwaniu
naczyniowych zmian chorobowych, w przygotowywaniu jamy
ustnej do protezowania itp.

Należy podkreślić, że działanie
hemostatyczne lasera CO2 ma szczególne
znaczenie w zabiegach: rozległych,
związanych z dużą utratą krwi w obficie
unaczynionych tkankach
u pacjentów z zaburzeniami układu
krzepnięcia
usuwania zmian naczyniowych
w chirurgii onkologicznej, dla zmniejszenia
niebezpieczeństwa rozsiewu komórek
nowotworowych poprzez naczynia
krwionośne.
Działanie koagulacyjne lasera CO2 w
zabiegach na silnie zainfekowanej tkance sterylizuje brzegi rany.

Laser chirurgiczny CO
Laser chirurgiczny CO
2
2
Model CTL-1401,
Model CTL-1401,
wersja stolikowa o mocy
wersja stolikowa o mocy
12W
12W

Laser chirurgiczny CO
Laser chirurgiczny CO
2
2
Model CTL-1401,
Model CTL-1401,
wersja wolnostojąca
wersja wolnostojąca
o mocy 25W
o mocy 25W

Laser jagowo-neodymowy
emituje falę o długości 1064nm,
która do pola operacyjnego
doprowadzana jest za pomocą
giętkiego światłowodu o grubości
0,2mm, 0,3mm lub 0,4mm.
Światłowody są niezwykle
elastyczne, lekkie i wygodne w
obsłudze dla lekarza. Dzięki temu
urządzenia te wykorzystuje się
przede wszystkim do leczenia
endodontycznego zębów - do
sterylizacji i poszerzania światła
kanałów. Promieniowanie tego
lasera działa silnie sterylizująco,
przez co ogranicza ewentualne
wystąpienie ponownej infekcji.
Leczenie kanałowe wykonuje się w
ciągu jednego zabiegu co także
zapewnia pacjentom większy
komfort.
Laser jagowo-
Laser jagowo-
neodymowy firmy
neodymowy firmy
Mydon
Mydon

Jednym z częstszych zastosowań lasera Nd:YAG jest leczenie
nadwrażliwości zębów. Zaledwie jeden zabieg eliminuje to
uciążliwe schorzenie poprzez zeszkliwienie powierzchni zęba i
zamknięcie kanalików zębiny. Innym przykładem jest leczenie
zmian początkowych w szczelinach i bruzdach, gdyż
promieniowanie laserowe, utwardzając szkliwo jednocześnie
niszczy bakterie. Laser ten jest także bardzo dobrym
narzędziem do leczenia próchnicy, gdyż w mechanizmie
fotoablacji wybiórczo likwiduje próchniczo zmienione tkanki, nie
naruszając zdrowej zębiny. Ponadto laser ten jest stosowany do
przygotowania ubytku bezpośrednio
przed założeniem wypełnienia poprzez
zwiększenie powierzchni wiązania dla żywic
pośrednich, co skutecznie eliminuje potrzebę
wytrawiania ubytku kwasem fosforowym.
Naświetlanie promieniowaniem lasera Nd:YAG
powierzchni korzenia niszczy kamień
i usuwa resztki osadów.

Zabiegi wykonywane tym
laserem, podobnie jak
laserem CO
2
, są bezkrwawe i
bezbolesne, a bardzo cienki
światłowód umożliwia
dotarcie do miejsc, do
których trudno byłoby
dotrzeć za pomocą
konwencjonalnych metod.
Laser firmy Waterlase
Laser firmy Waterlase
MD
MD

Laser Nd:YAG
Laser Nd:YAG
Model CTL-1503
Model CTL-1503

Laser jagowo-erbowy stanowi
przełom w stomatologii
zachowawczej. Najszerszym
polem jego zastosowań
klinicznych jest obróbka
twardych tkanek zęba, gdzie
z powodzeniem zastępuje
wiertarki turbinowe. Emituje
falę o długości 2940nm
najsilniej ze znanych fal
laserowych absorbowaną
przez wszystkie składniki
twardej tkanki zęba.
Laser jagowo-erbowy
Laser jagowo-erbowy
Azuryt Plus
Azuryt Plus

Z powodu bardzo krótkich impulsów i relatywnie
długiego czasu przerwy między nimi, tkanki
sąsiadujące z miejscem oddziaływania
promieniowania laserowego nie odczuwają prawie
wcale efektu termicznego. Laser ten pracuje w
sposób impulsowy z częstotliwością w zakresie (1-
10)Hz i już przy 5 impulsach na sekundę (5Hz)
można usunąć warstwę zębiny grubości 0,3mm
lub warstwę szkliwa o grubości 0,2mm. Średnica
powstałego przy tym krateru wynosi typowo
0,5mm. Mechanizm oddziaływania
promieniowania tego lasera na tkankę, jednakowo
skuteczny na szkliwo, zębinę czy cement, jest
ściśle fotoablacyjny tzn. usuwanie twardych
tkanek ma formę "mikrowybuchów", przez co
zabieg jest praktycznie bezbolesny nawet w
przypadku
odsłonięcia miazgi.

Pozwala to wyeliminować
czynnik lęku przed wizytą
u stomatologa. Zastosowanie
typowego systemu chłodzenia
sprayem wodnym dodatkowo
zapobiega nagrzewaniu się
powierzchni i zwiększa
skuteczność oddziaływania
promieniowania. Należy też
zwrócić uwagę na to,
że w procesie fotoablacji nie dochodzi do
nadtapiania zmineralizowanych tkanek, dzięki
czemu ściany krateru zachowują odpowiednią
chropowatość
i doskonale wiążą wypełnienie.

Działanie promieniowania lasera Er:YAG nie
powoduje nadtapiania brzegów opracowywanej
tkanki zębowej, w przeciwieństwie do lasera CO2,
którego działanie ma charakter ściśle termiczny i
powoduje miejscowe stopienie i rekrystalizację
mineralnych składników tkanki zębowej. Laser
ten nadaje się również do usuwania wszelkich
spoiw, amalgamatów i kompozytów.

Laser Er:YAG,
Laser Er:YAG,
Model CTL-1601
Model CTL-1601
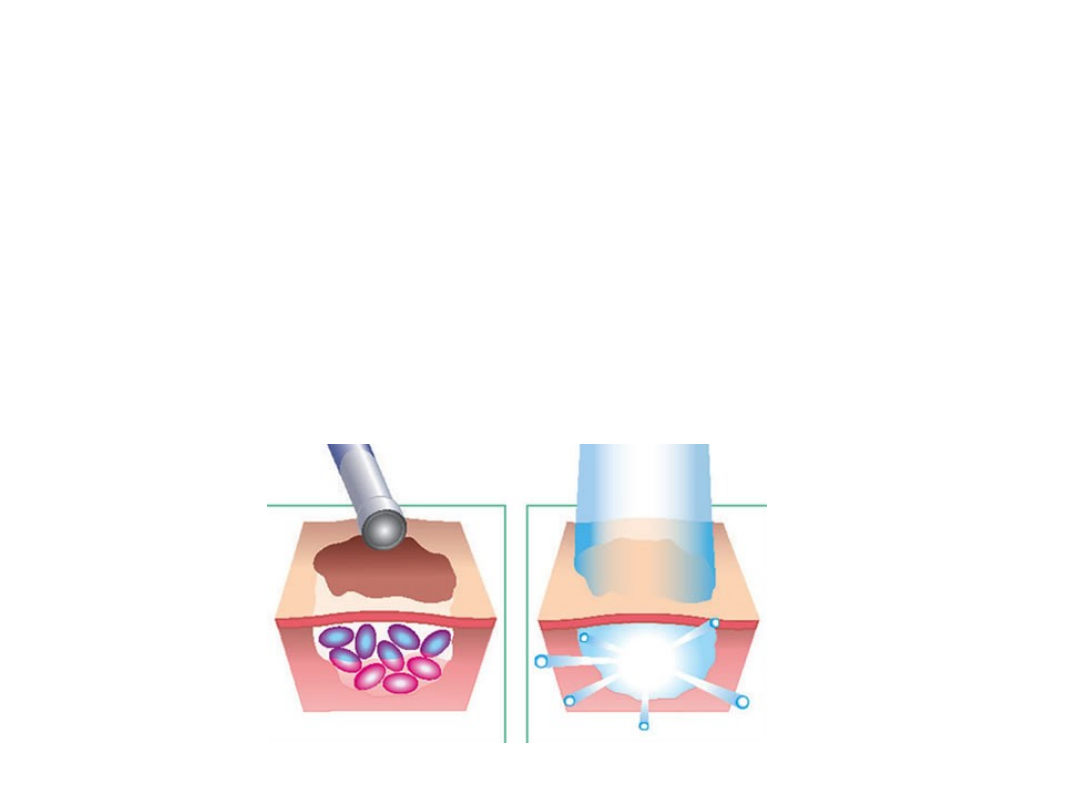
FOTODYNAMICZNA METODA TERAPII LASEROWEJ
FOTODYNAMICZNA METODA TERAPII LASEROWEJ
Metoda fotodynamiczna (ang. PhotoDynamic Therapy - PDT)
jest wielce obiecującą metodą leczenia chorób
nowotworowych. Oparta jest na prostej zasadzie. Pierwszym
etapem jest wprowadzenie do organizmu pacjenta preparatu -
fotouczulacza, tzw. sensybilitazora. Powoduje on uczulenie
tkanki biologicznej na światło o określonej długości fali.
Preparat wydalany jest przez zdrowe komórki i gromadzi się
głównie w komórkach nowotworowych. Po upływie 12-24
godzin, zależnie od rodzaju sensybilitazora, w guzie
nowotworowym znajduje się wielokrotnie więcej fotouczulacza
niż w zdrowej tkance.

Diagnostykę zmian nowotworowych realizuje się
poprzez wzbudzenie sensybilitazora światłem
laserowym i wywołanie świecenia
fluorescencyjnego w zakresie widzialnym.
Przykładowo naświetlanie sensybilitazora
hematoporfirynowego (HpD) promieniowaniem o
długości fali 405nm wywołuje fluorescencję o
barwie czerwonej, łatwo widoczną nieuzbrojonym
okiem.

W terapii chorób nowotworowych
wykorzystuje się fakt, że światło
laserowe o określonej barwie (dla
HpD jest to 632nm) wywołuje
rozpad cząsteczek tlenu na formę
atomową. Tlen atomowy jest
bardzo reaktywny i cytotoksyczny.
Jego obecność w obszarze zajętym
przez komórki nowotworowe
powoduje ich niszczenie, nie
uszkadzając jednocześnie komórek
zdrowych. W związku z tym, że dla
znanych obecnie fotouczulaczy
stosuje się promieniowanie
laserowe od 630nm do 690nm,
które wnika w tkankę na głębokość
do kilku centymetrów, metoda PDT
jest najskuteczniejsza w walce z
guzami nowotworowymi o takich
właśnie wymiarach.

Zalety fotodynamicznej metody
PDT:
- wysoka efektywność
- nietoksyczność
- nieinwazyjność
- możliwość wielokrotnego
powtarzania terapii
- wspomaganie leczenia
chirurgicznego
- możliwość prowadzenia wiązki
giętkim światłowodem
wprowadzonym do organizmu
poprzez urządzenia endoskopowe
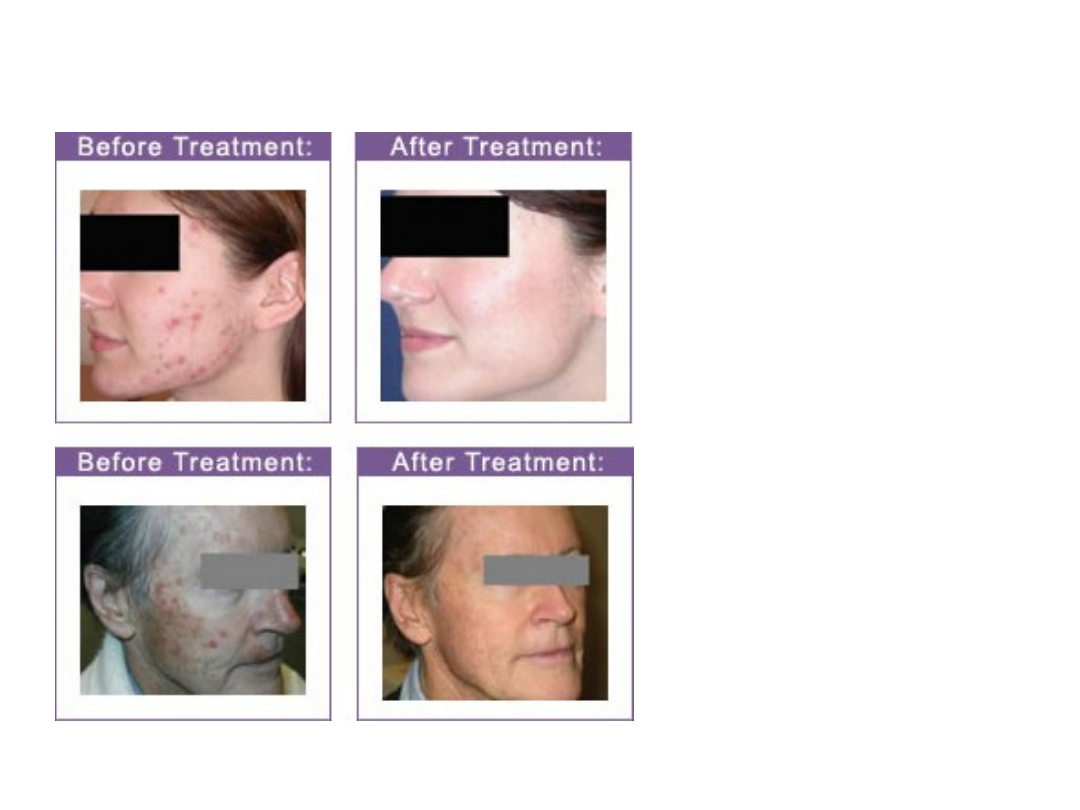
Rys. Pacjenci przed
i po terapii
fotodynamicznej
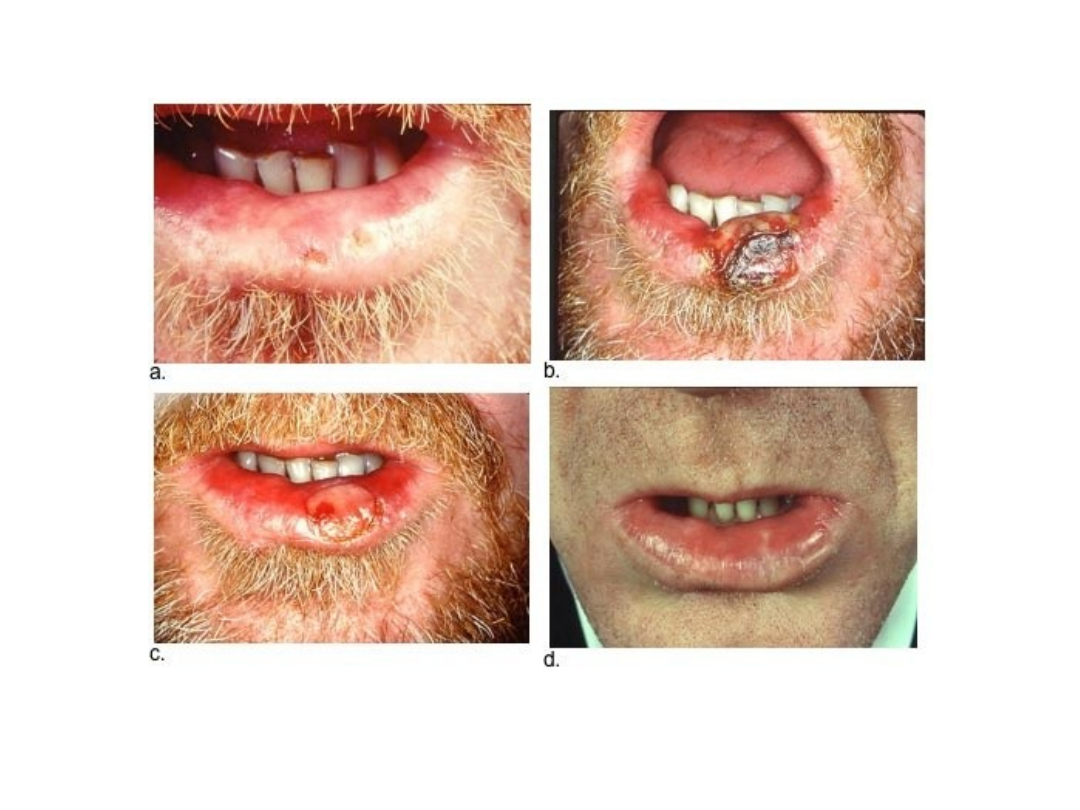
Rys. Pacjent po terapii PTD

ZASADY BEZPIECZEŃSTWA
Podział laserów na klasy ze względu na
zagrożenia w związku z użytkowaniem:
• Klasa 1 – bezpieczne w każdych warunkach
• Klasa 2 – 400-700nm, niecałkowicie
bezpieczne, zachowany odruch mrugania
• Klasa 3A – niebezpieczne (warunkowo
bezpieczne przy patrzeniu na wiązkę przez
przyrządy optyczne
• Klasa 3B – niebezpieczne dla oczu w każdych
warunkach
• Klasa 4 – niebezpieczne, należy chronić oczy i
skórę przed promieniowaniem bezpośrednim
i rozproszonym
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
Wyszukiwarka
Podobne podstrony:
Lasery pp
LaseryPodstawyFizyczne
lasery nr 2007 13
ściąga lasery
lasery id 263574 Nieznany
Zrodla swiatla lasery
Lasery kolos id 263587 Nieznany
lasery swiatlowodowe pytania
lasery w kosmetyce
LTM, LASERY-3, Labolatorium Laserowych Technologi Metali
strona lasery?wki
test lasery
Emisja wymuszona lasery(1)
05. Lasery poprawione, stoma 1 rok, biofizyka
lasery i ich zastosowanie X4EN4MWIIECA3CUDB2DHEX4S6DURNH7T4V4I6GI
więcej podobnych podstron