
TRYBY POSTĘPOWANIA
PO POSTAWIENIU DIAGNOZY
RATOWNICZEJ
Karolina Dąbrowska
Sebastian Wajda

Diagnoza
Rozpoznanie kliniczne – identyfikacja choroby
lub zespołu chorobowego, na które cierpi
pacjent, wniosek wynikający z dokonanej
przez lekarza lub ratownika krytycznej oceny
objawów subiektywnych, stwierdzonych w
badaniu
podmiotowym
i
obiektywnych,
stwierdzonych w badaniu przedmiotowym
oraz w oparciu o wyniki badań laboratoryjnych
i obrazowych (dawniej nazywanych badaniami
dodatkowymi),
łącznie
z
przypisaniem
zespołowi tych objawów właściwej nazwy.

W medycynie ratunkowej najważniejsza jest jak
najszybsza diagnoza pacjenta, umożliwiająca
dalszą specjalistyczną pomoc medyczną.
Badanie fizykalne ma na celu określenie ogólne-
go stanu pacjenta i wstępną klasyfikację (triage)
Często jest jedyną dostępną formą stawiania
diagnozy, gdy badanie podmiotowe nie jest
możliwe, np. pacjent nieprzytomny, brak
świadków zdarzenia.

Diagnoza…zgon
Czasem zespół ratownictwa medycznego
musi stwierdzić zgon pacjenta, jeśli jest to
zespół P, musi wezwać zespół S, gdyż tylko
lekarz może oficjalnie wypisać kartę zgonu.
Poszczególne znamiona występują w
różnym czasie i z różną szybkością
ewoluują, ale łączy je to, że całkowicie
wykształcają
się
w
pierwszych
12
godzinach po zgonie, dlatego są nazywane
wczesnymi cechami śmierci.

Diagnoza…zgon
• Plamy opadowe (livores mortis) – 3 - 10 godzin po
śmierci.
• Stężenie pośmiertne (rigor mortis) – 8 godzin po
śmierci stężenie wszystkich mięśni, czwartego dnia
ustępuje.
• Oziębienie zwłok (algor mortis) – zależy od
temperatury otoczenia, ubrania, tuszy.
• Rozkład pośmiertny (putrefactio)
• Zmiany w oku – w chwili śmierci źrenice są
rozszerzone, nie reagują na bodźce świetlne. Po
śmierci rogówka i spojówka matowieją, gałka oczna
wiotczeje i zapada się do oczodołu.

Diagnoza…zgon
Po stwierdzeniu zgonu zespół
pozostawia denata
na miejscu zdarzenia. Ciałem zajmują
się dalsze
Instytucje, jak zakłady pogrzebowe.

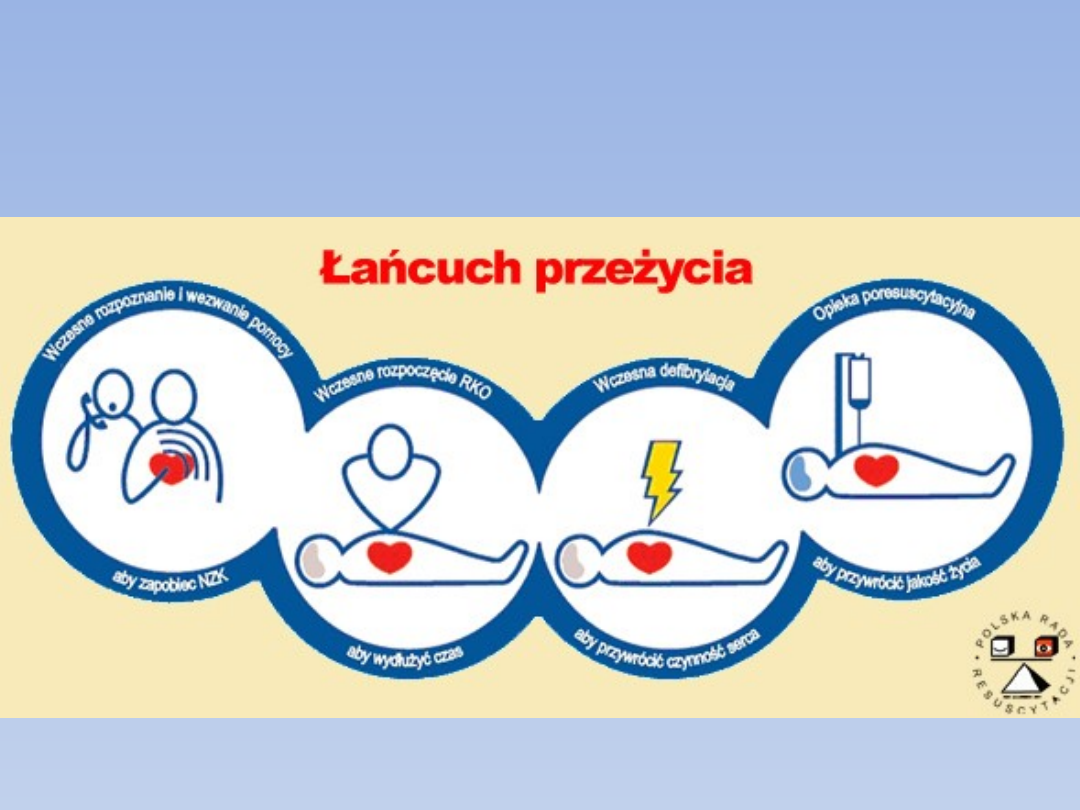
Postępowanie przy NZK
Jeśli zespół ratownictwa postawił
diagnozą o nagłym zatrzymaniu
krążenia,
powinien
podjąć
natychmiastową
resuscytację
poszkodowanego. Nie należy takiego
pacjenta transportować dopóty nie
przywrócimy samoistnego krążenia.
Zespół
powinien
zastosować
algorytm ALS.

Postępowanie przy NZK
Po wstępnej ocenie stanu chorego ( wygląd
ogólny, stan świadomości, czynności życiowe –
drożność dróg oddechowych, krążenie), zespół
reanimacyjny podejmuje reanimację -
ożywianie( sztuczne oddychanie, masaż serca,
farmakoterapię i elektroterapię – defibrylację.
Powinna ona odbywać się wg schematu ABC.
-Airway – drogi oddechowe
-Breathing – oddychanie
-Circulation – krążenie krwi.
Czynności te z wyjątkiem defibrylacji, wykonuje
się bez jakiegokolwiek sprzętu.
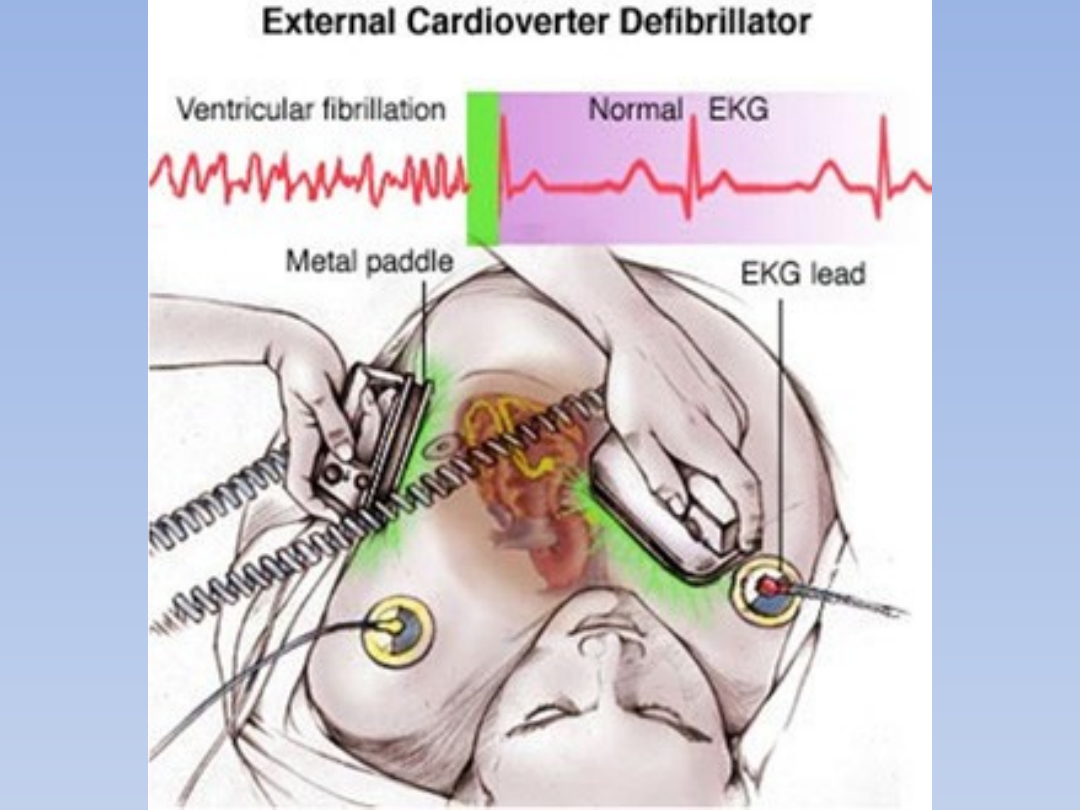
Postępowanie przy NZK

ALS
1. Zachować bezpieczeństwo swoje i poszkodowanego.
2. Sprawdzić przytomność.
3. Udrożnić drogi oddechowe.
4. RKO 30:2(u dorosłych) do momentu podłączenia
monitora. U dzieci 15:2. Ocena rytmu serca.
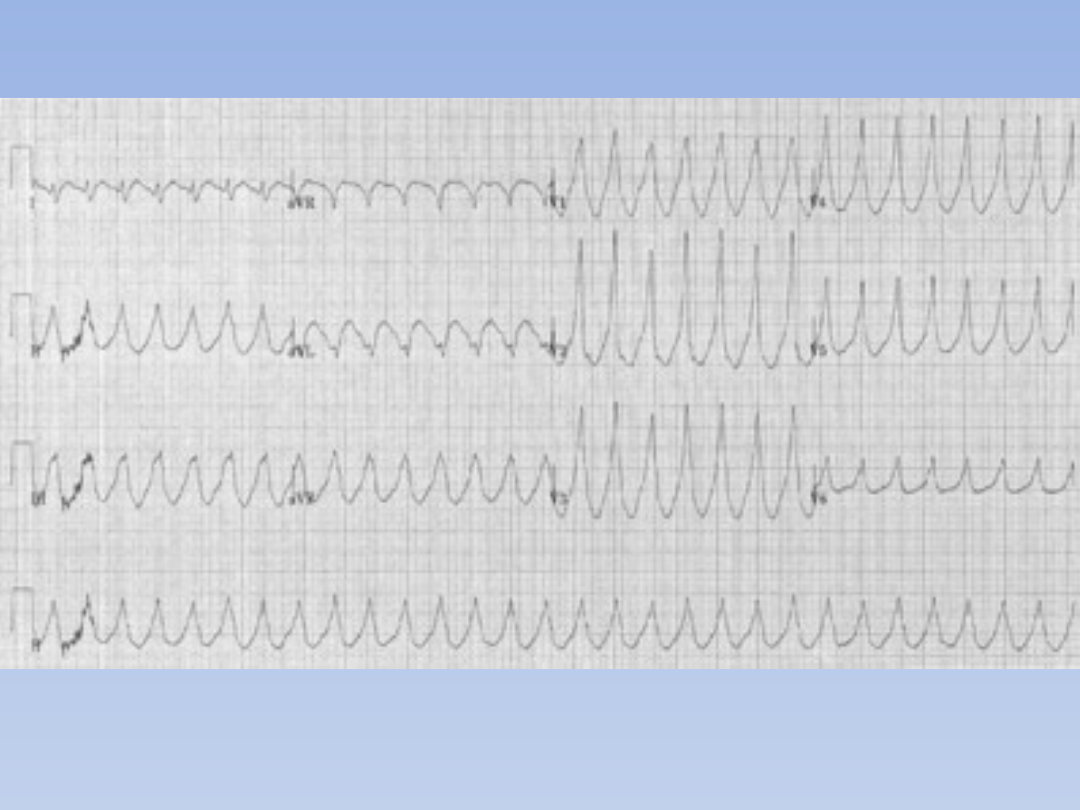
5. Defibrylacja przy częstoskurczu i migotaniu komór,
bez tętna – 1 x 150-360 J, dwufazowa lub 360J
jednofazowa( u dorosłych i dzieci pow. 7 r.ż.). U dzieci
młodszych 4 J /kg m. ciała.
6. Natychmiast podjąć RKO 30:2 przez 2 min (u
dorosłych). U dzieci 15:2 przez 2 min.
7. W trakcie RKO sprawdzić położenie i przyleganie
elektrod
8. Wykonać, bądź sprawdzić dostęp do żyły, drożność
dróg oddechowych, stosować tlenoterapię.
9. Podać Adrenalinę co 3-5 min(0,4 mg/kg m.c.).
Dzieciom 10 uq/kg m.c.
10.Rozważyć podaż Magnezu, Atropiny, Amidoranu.

Postępowanie przy NZK
Zespół ratownictwa po postawieniu
diagnozy NZK i podjęciu działań
resuscytacyjnych
powinien
zawiadomić
dyspozytora
o
prowadzonych działaniach i w razie
potrzeby, jeśli jest to zespół P,
wezwać zespół S, szczególnie gdy
długotrwała
resuscytacja
nie
przynosi zamierzonych skutków.

Load and GO (czyt. Lołd end
goł)
„Ładuj i jedź” jest to tryb
polegający na jak najszybszym
transporcie poszkodowanego do
specjalistycznej jednostki, związany
z kompromisowaniem działań na
miejscu
na
rzecz
wyższych
priorytetów. Nie oznacza to jednak,
że nie należy robić niczego w czasie
transportu.
Należy
ograniczyć
działania na miejscu do minimum,
resztę
czynności
wykonać
po
drodze.

Load and GO (czyt. Lołd end
goł)
Tryb ten stosujemy między innymi
przy
dużych
krwotokach,
szczególnie wewnętrznych, gdzie
tylko interwencja chirurgiczna może
zatrzymać krwawienie. Doraźną
pomocą są wlewy dożylne celem
wypełnienia łożyska naczyniowego
płynem, celem utrzymania ciśnienia
krwi, może temu służyć sól
fizjologiczna lub HES.

Load and GO (czyt. Lołd end
goł)
- Twardy brzuch
- Perforacja jelita
- Poród
- Ostre niedrożności górnych dróg
oddechowych
-
Ostre
zespoły
wieńcowe
(ograniczony
przepływ
tętnic
wieńcowych, który w konsekwencji
może prowadzić do obumarcia
mięśnia
sercowego
i
w
konsekwencji NZK
Load and GO (czyt. Lołd end
goł)
- Twardy brzuch
- Perforacja jelita
- Poród
- Ostre niedrożności górnych dróg
oddechowych
-
Ostre
zespoły
wieńcowe
(ograniczony
przepływ
tętnic
wieńcowych, który w konsekwencji
może prowadzić do obumarcia
mięśnia
sercowego
i
w
konsekwencji NZK

Load and GO (czyt. Lołd end
goł)
1. Podczas oceny wstępnej :
a)
zaburzenia świadomości
b)
zaburzenia oddychania
c)
zaburzenia krążenia (wstrząs lub krwawienie
niemożliwe do opanowania)
2. Podczas szybkiego badania urazowego-
wykrywasz zmiany prowadzące do wstrząsu:
d)
odchylenia w badaniu klatki piersiowej (otwarta
rana, odma prężna, krwiak opłucnej)
e)
tkliwy, wzdęty brzuch
f)
niestabilność miednicy
g)
obustronne złamanie kości udowej
3. Kierujący akcją ratunkową oceni pilność
transportu- po ocenie miejsca zdarzenia, wieku,
podejrzenie obrażeń wewnętrznych
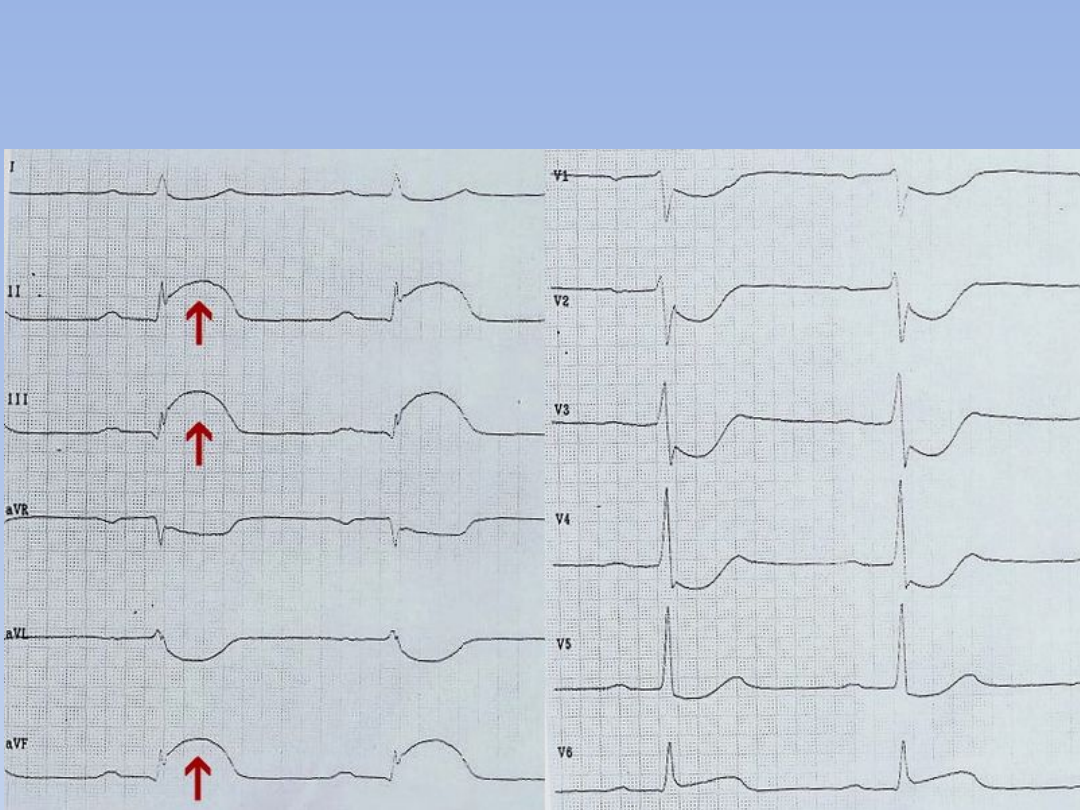
STEMI – ostry zespół
wieńcowy

Stay and play (czyt. Stej end plej)
Jest to tryb postępowania po
postawieniu diagnozy wstępnej,
kiedy należy zaopatrzyć możliwie
najlepiej pacjenta na miejscu
zdarzenia.
Tryb ten jest wdrażany przy niewielkim
stopniu zagrożenia życia pacjenta
lub gdy pacjent jest w
bezpośrednim stanie zagrożenia
życia, lecz sam transport nie byłby
wystarczający i pomoc na miejscu
jest niezbędna.

Stay and play (czyt. Stej end plej)
Po postawieniu diagnozy należy
niezwłocznie powiadomić szpital o
danym przypadku i podejmowanych
działaniach. Ma to na celu
ewentualne przygotowanie się
personelu na przyjęcie pacjenta.
Pomimo większego nacisku na
zaopatrzenie pacjenta na miejscu
zdarzenia, powinno się starać
dokonać wszystkich zabiegów w jak
najkrótszym czasie i transportować
pacjenta do danej jednostki.
Rany i krwotoki zewnętrzne
Po postawieniu diagnozy należy
niezwłocznie powiadomić szpital o
danym przypadku i podejmowanych
działaniach. Ma to na celu
ewentualne przygotowanie się
personelu na przyjęcie pacjenta.
Pomimo większego nacisku na
zaopatrzenie pacjenta na miejscu
zdarzenia, powinno się starać
dokonać wszystkich zabiegów w jak
najkrótszym czasie i transportować
pacjenta do danej jednostki.
Udrażnianie dróg oddechowych
Po postawieniu diagnozy należy
niezwłocznie powiadomić szpital o
danym przypadku i podejmowanych
działaniach. Ma to na celu
ewentualne przygotowanie się
personelu na przyjęcie pacjenta.
Pomimo większego nacisku na
zaopatrzenie pacjenta na miejscu
zdarzenia, powinno się starać
dokonać wszystkich zabiegów w jak
najkrótszym czasie i transportować
pacjenta do danej jednostki.
Złamania
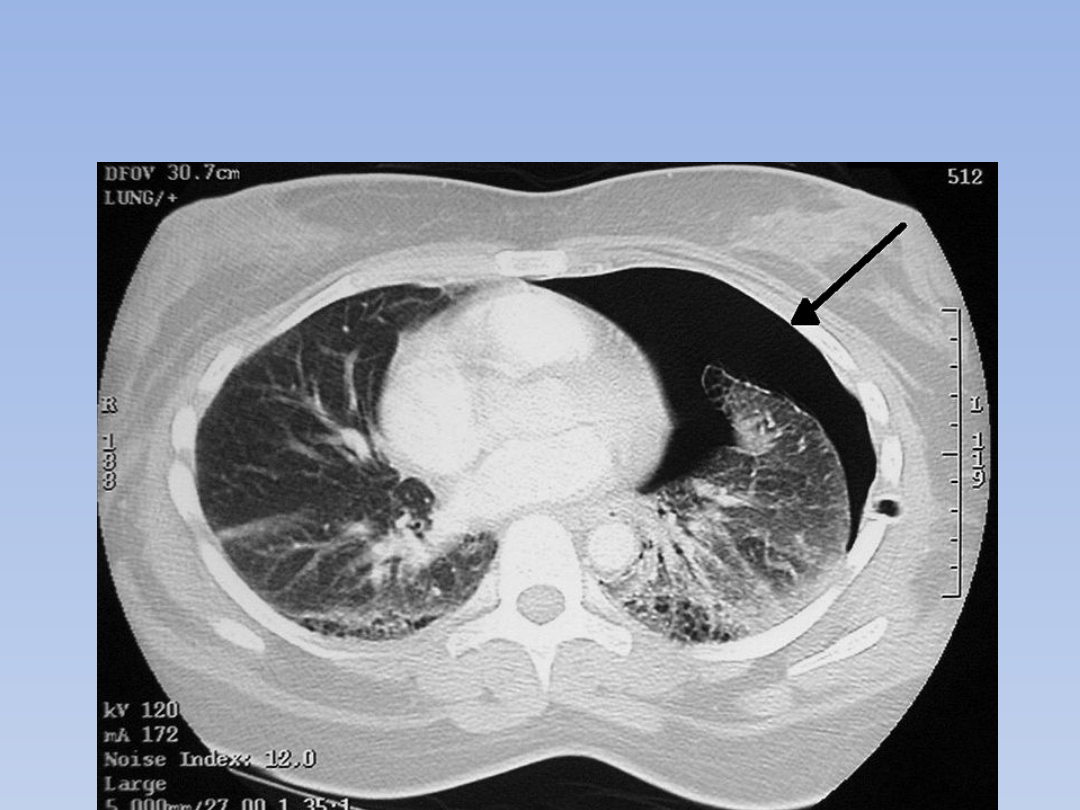
Zabiegi odbarczania, odma
opłucnowa, tamponada serca

Stay and play (czyt. Stej end plej)
Zabiegi nie są jedyną formą
zaopatrywania pacjenta. Równie
ważne jest leczenie
farmakologiczne, np.
Pacjent z niską glukozą, nieprzytomny
– podajemy glukozę – cudowne
ozdrowienie
Wstrząs anafilaktyczny – adrenalina,
płyny
Pacjent na haju – naloxon – cudowne
przebudzenie

A co jeśli ktoś udaje?

A co jeśli ktoś udaje?
Często zespół ratownictwa po
postawieniu diagnozy
stwierdza, że istniejące objawy
nie są znaczące i z pewnością
nie są adekwatne do leczenia
nagłego.
Takiego pacjenta powinno się
pouczyć, część pacjentów,
szczególnie w podeszłym wieku,
ma mgliste pojęcie o działaniu
sektorów opieki zdrowotnej i
odruchowo dzwoni na 112.

Karetka to nie
taksówka!!!
Ratownik nie
taryfiarz!!!


Document Outline
- Slide 1
- Diagnoza
- Slide 3
- Diagnoza…zgon
- Diagnoza…zgon
- Diagnoza…zgon
- Postępowanie przy NZK
- Postępowanie przy NZK
- Postępowanie przy NZK
- ALS
- Slide 11
- Slide 12
- Postępowanie przy NZK
- Load and GO (czyt. Lołd end goł)
- Load and GO (czyt. Lołd end goł)
- Load and GO (czyt. Lołd end goł)
- Load and GO (czyt. Lołd end goł)
- Load and GO (czyt. Lołd end goł)
- STEMI – ostry zespół wieńcowy
- Stay and play (czyt. Stej end plej)
- Stay and play (czyt. Stej end plej)
- Rany i krwotoki zewnętrzne
- Udrażnianie dróg oddechowych
- Złamania
- Zabiegi odbarczania, odma opłucnowa, tamponada serca
- Stay and play (czyt. Stej end plej)
- A co jeśli ktoś udaje?
- A co jeśli ktoś udaje?
- Slide 29
- Slide 30
- Slide 31
Wyszukiwarka
Podobne podstrony:
Barbie girl
Aqua Barbie Girl(1)
Barbie Girl Agua
MAKIJAŻ PIN UP GIRL
Flower Girl
LIBERIAN GIRL
barbie
I kissed a girl
Znane ¶wiatowe marki-Barbie, WSZiB w Poznaniu Zarządzanie, 3 rok zarządzanie 2009-2010 i coś z 1 i 2
Rihanna Only Girl (In The World)
I kissed a girl
Barlow Girl I?live In Love
więcej podobnych podstron