PATOFIZJOLOGIA
PATOMECHNIZM CHOROBY WIBRACYJNEJ I JEJ PODZIAŁ
• choroba wibracyjna - jest to zespół zaburzeń w układzie naczyniowym, nerwowym i kostno-stawowym
powstających w następstwie drgań mechanicznych,
• podział:
1. Postać naczyniowa i naczyniowo-nerwowa (drgania >100Hz)
a). okres zwiastunów → mrowienia, drętwienia i nocne bóle palców rąk,
b). okres wczesny → napadowe bladnięcie palców rąk (objaw Raynauda), drętwienie, ból, upośledzenie czynności nerwowej,
c). okres zaawansowany → silniejszy objaw Raynauda, skóra dłoni zasiniona, blada, chłodna, osłabiona siła mięśniowa, zaburzenia czuciowe, ból, niedokrwienie kończyn górnych.
2. Postać kostna i kostno-stawowa (drgania <100Hz)
- zmiany zwyrodnieniowe → (torbiele, ogniska osteoporozy)
- ból spoczynkowy, ograniczenie ruchomości czynnej i biernej,
- zesztywnienie stawów łokciowych, nadgarstkowych, barkowych, obojczykowo-mostkowych.
3. Zespół wibracyjny (spowodowany ogólnym działaniem wibracji):
• zespół ruchomonerwicowy,
• zwyrodnienia chrząstek, zwapnienie kręgów,
• polineuropatia czuciowa,
• hipoglikemia,
• spadek poziomu wit.C.,
• patomechanizm:
a). teoria neurogenna ⇒ drgania ⇒ wytworzenie ognisk przewlekłego pobudzenia w rdzeniu kręgowym
i ośrodkach wyżej położonych ⇒ zaburzenia neurowegetatywne i naczyniowe,
UKŁAD NACZYNIOWY
Drgania ⇒ działanie szkodliwe na elementy kurczliwe naczyń włosowatych
+ zimno ⇓
+ wilgoć skurcz
UKŁAD KOSTNO-STAWOWY
Drgania ⇒ zaburzenia przemiany mineralnej w kościach + zmiana aktywności fosfatazy zasadowej
⇓
tk.kostna traci zdolności wiązania Ca++
TERMOREGULACJA I JEJ MECHANIZMY
• ośrodek termolegulacji → podwzgórze,
• ośrodki regulujące utratę ciepła:
- okolica nadwzrokowa i przedwzrokowa między spoidłem przednim i skrzyżowaniem nerwów
wzrokowych,
• ośrodki regulujące wytwarzanie i zatrzymywanie ciepła:
- tylna część okolicy bocznej podwzgórza
• mechanizmy termoregulacyjne:
- reakcje układu nerwowego,
- reakcje układu trawienia,
- reakcje układu hormonalnego,
• TERMOREGULACJA
Wrażenia termiczne ⇒ termoreceptory obwodowe ⇒ podwzgórze lub kora mózgowa
(zmiana temp.) ⇓ ⇓
reakcje niezależne reakcje dowolne
od woli
transport
transport
do tkanek i narządów przez układ nerwowy na drodze humoralnej (np. TRF)
współczulny ⇓
do tkanek i narządów
• OZIĘBIENIE POWODUJE:
aktywne wydzielania tyreotropiny,
aktywne wydzielania hormonów gruczołu tarczowego,
wydzielanie A,
wydzielanie NA,
↑ przemiany materii,
↑ czynności moczowej,
łaknienie,
dreszcze,
zwężenie naczyń krwionośnych skóry,
zwolnienie oddechu,
↓ pojemności minutowej serca,
przemieszczenie krwi do naczyń wewnętrznych,
• PRZEGRZNIE POWODUJE:
rozszerzenie naczyń krwionośnych skóry,
przemieszczenie krwi z narządów wewnętrznych na powierzchnię,
↑ objętości krwi,
↑ pojemności minutowej serca,
przyspieszenie oddechu,
pocenie,
parowanie,
konwekcja,
upośledzenie łaknienia,
apatia,
inercja,
↓ sekrecji tyreostymuliny,
m) ↓ sekrecji hormonów gruczołu tarczowego,
n) zwolnienie do minimum przemiany materii.
PATOMECHANIZM GORĄCZKI I JEJ RODZAJE.
RODZAJE:
gorączka stała lub ciągła (febris continua) → temperatura utrzymuje się stale na odpowiednim poziomie, z wahaniami dobowymi ok. 1°C,
gorączka stała wzrastająca (febris continua ascendens) → temperatura po osiągnięciu pewnej wysokości z małymi wahaniami dobowymi wzrasta,
gorączka stała opadająca (febris continua descendens) → temperatura po osiągnięciu odpowiedniej wysokości z małymi wahaniami dobowymi maleje,
gorączka prawie stała (febris subcontinua) → dobowe wahania temperatury są większe niż w gorączce ciągłej,
gorączka zwalniająca (febris remittens) → dobowe wahania temperatury przekraczają 1°C, temperatura jednak nie obniża się do prawidłowej wysokości,
gorączka przepuszczająca (febris intermittens) → krótkie napady znacznego stopnia zwyżki temperatury ciała, po czym szybkie obniżenie do wartości prawidłowej lub niższej, krótki okres bezgorączkowy np. w zimnicy,
gorączka powrotna (febris recurens) → podobnie jw., tylko że okresy gorączkowe i bezgorączkowe trwają kilka dni np. dur powrotny,
gorączka trawiąca (febris haectica) → bardzo duże dobowe wahania temperatury wzrasta do bardzo dużej wysokości, czemu towarzyszą dreszcze i bóle głowy, podobnie obniżenie ma bardzo gwałtowny przebieg z towarzyszącym obfitym poceniem np. w gruźlicy rozpadowej płuc,
gorączka o przebiegu nieregularnym (febris irregularis) → w posocznicy, czerwonce, zapaleniu błon surowiczych.
PODZIAŁ ZE WZGLĘDU NA PRZYCZYNĘ:
gorączka zakaźna,
z nadwrażliwości,
z uszkodzenia tkanek,
w zapaleniu jałowym,
steroidozą,
z odwodnienia,
polekową,
PATOMECHANIZM GORĄCZKI
PIROGENY
endogenne egzogenne
PIROGENY ENDOGENNE (IL-1, TNF, IL-6, IFN) → aktywacja fosfolipaz A2 i C
↓
uwalnianie kw. arachidonowego
↓
stymulowanie enzymów cyklo i lipooksygennych
↓
tworzenie eikozanoidów (PGE)
↓
działa na SET POINT w podwzgórzu (biologiczny wzorzec temperatury ciała) podnosząc go na wyższy poziom
PIROGENY EGZOGENNE (kompleksy immunologiczne, toksyny, lektyny, mitogeny roslinne, lipid A)
↓
symulacja pirogenów endogennych (IL-1, IL-6, TNF, IFN)
↓
dalszy patomechanizm jw.
PRZEDSTAW MEDIATORY OSOCZOWE ZAPALENIA I ICH ZNACZENIE.
• układ dopełniacza.
• układ kininozy,
• układ krzepnięcia,
• układ fibrynolizy,
1. Układ dopełniacza - rola:
▫ aktywacja komórek fagocytujących,
▫ degranulacja komórek tucznych i bazofili,
▫ eliminacja bakterii,
▫ cytotoksyczna liza komórek,
2. Układ kininowy:
aktywuje go czynnik XII
uwalnianie bradykininy
⇓
↑ NO, prostacykliny
▫ aktywuje neutrofile, makrofagi, limfocyty T,
▫ nasila proces zapalny przez stymulację uwolnionych czynników chemotaktycznych,
PRZEDSTAW KMÓRKOWE MEDIATORY ZAPALENIA I ICH ZNACZENIE.
• cytokiny: GM-CSF, limfokiny, interleukiny, interferony, PAF, TNF,
• eikozanoidy: HETE, LTB4, LTC4, LTD4, PGF2α, PGI2, TXA2,
• aminy: H, 5-HT,
• gazy: CO, NO,
• białka ostrej fazy,
• adhezyny,
PORÓWNAJ FAZĘ OSTRĄ I PRZEWLEKŁĄ ZAPALENIA.
FAZA OSTRA
ZAPALENIE OSTRE: WSZELKIE OBJAWY ZAPALENIA:
martwicze, - dolor,
2. wysiękowe: - calor,
surowicze, - rubor,
włóknikowe, - tumor,
ropne, - funktio laesia,
rzekomobłoniaste,
krwotoczne.
• ↑ przepuszczalności naczyń
↓
spadek ciśnienia onkotycznego w świetle naczynia, bo utrata białek
↑ objętości płynu śródmiąższowego
• ↑ lepkości krwi ⇒ ↑ zawartości erytrocytów ⇒ zatrzymanie krążenia w małych naczyniach.
• najważniejszą rolę pełnią neutrolie i mediatory przez nie uwalniane:
- proteazy obojętne,
- pochodne tlenu cząsteczkowego (O2-, H2O2, OH-)
- eikozaroidy,
- PAF,
- cytokiny: IL-1, TNF, IFN-J
destrukcja śródbłonka powstaje na skutek ciężkiego oparzenia lub lizy bakteryjnej prowadzi do martwicy, rozpad komórek.
FAZA PRZEWLEKŁA
• PRZYCZYNA → długotrwała ekspozycja na czynniki toksyczne powtarzające się i przewlekłe zakażenia (gruźlica, pylica, choroby autoimmunologiczne).
• BRAK WSZELKICH OBJAWÓW ZAPALENIA: - powstaje obrzęk,
- ból,
- upośledzenie czynności,
- pozostałe objawy są słabo nasilone
• naciek komórek jednojądrzastych : - makrofagi,
- limfocyty,
- komórki palzmatyczne
• równoległa destrukcja tkanek i powstanie zmian wtórnych w postaci rozrostu tkanki łącznej narządu
(angiogeneza) lub rozwoje tkanki ziarninowej,
• najważniejszą rolę pełnią makrofagi i uwalniane przez nie mediatory:
▫ cytokiny : IL-1, 3, GM-CSF, G-CSF, TNF, IL-6, IL-8, PDGF, L
▫ inhibitory cytokin,
▫ eikozaroidy: PGE2, PGF2α, PGI2, TXA2, LTB4, LTC4,
▫ składniki dopełniacza,
▫ czynniki krzepnięcia,
▫ enzymy: lizozym, proteazy,
▫ czynniki wzrostowe: FGF
MEDIATORY CHEMOTAKSJI LEUKOCUTÓW W ZAPALENIU
LCF - czynnik przyciągający w miejsce reakcji neutrofile, bazofile i eozynofile
LIF - czynnik hamujący migrację leukocytów
LMF - czynnik mitogenny, oddziaływując w miejscu reakcji na nieuczulone limfocyty zwiększa liczbę blastów
SRF - czynnik powodujący ↑przepuszczalności kapilar. W ten sposób ułatwia on przenikanie do miejsca reakcji komórek i tworzenie się wysięku zapalnego
IF - modulator odpowiedzi immunologicznej
Produkty bakteryjne(toksyny) - egzogenne czynniki chemotaktyczne
Endogenne czynniki chemotaktyczne:
C5a(aktywuje LOX w neutrofilach i monocytach),
C567,
kininy,
leukotrieny(LTB4),
NCF-A(- powoduje chemotaksję neutrofilów do miejsca reakcji i znajduje się w ziarnistościach kom. tucznych),
PDG2 i PDF2(- chemotaktyczne działanie na eozynofile i neutrofile),
limfokiny( IL-1, 8)
CZYNNIKI WPŁYWAJĄCE NA AKTYWNOŚĆ FAGOCYTARNĄ NEUTROFILÓW
C5a - aktywuje LOX w neutrofilach i monocytach
IL-8 → chemotaksja i aktywacja neutrofili
Degranulacja i sekrecja enzymów lizosomalnych
Metabolity aa. → DAG → aktywacja nadtlenków
TNF → aktywacja
WYMIEŃ SUBSTANCJE BIOLOGICZNIE CZYNNE MAKROFAGÓW I ICH ZNACZENIE
IL-1/TNF
ostra faza reakcji: gorączka, senność, brak apetytu, ↑białek ostrej fazy, neutrofilia
reakcje ze strony śródbłonka: ↑adhezji leukocytów, ↑PGI, ↑akt. prokoagulacyjnej, ↑IL-1, 6, 8, PDGF
reakcje ze strony fibroblastów: ↑proliferacji, ↑kolagenu, ↑akt. kolagenazy, ↑akt. proteazowej, ↑PGE
IL-6
pirogen
indukcja wzrostu plazmocytów
↑liczby cz. MHC II na fibroblastach
synergia z IL-1 w produkcji białek ostrej fazy
indukcja różnicowania komórek CTL
IL-8
chemotaksja i aktywacja neutrofili
aktywacja limf. T
TNF
indukcja IL-1
↑ekspresji cz. adhezyjnych i MHC I na komórkach endotelium
pirogen
indukcja GM-CSF
efekt cytotoksyczno/cytostatyczny
indukcja sekrecji IFN-γ
GM-CSF
wzrost granulocytów i komórek progenitorowych
↑produkcji leukotrienów przez eozynofile
G-CSF
wzrost granulocytów
M-CSF
wzrost monocytów
TGF-α
angiogeneza
proliferacja keratynocytów
resorpcja kości
wzrost nowotworu
PDGF
chemotaksja komórek mm. gładkich oraz komórek zapalnych
czynnik mitogenny wraz z innymi cytokinami (TGFβ, EGSF)
↑kolagenazy
gojenie się ran
FGF
mitogen dla śródbłonka
angiogeneza
ECF-A
czynnik chemotaktyczny dla eozynofilów
lizozym
proteazy obojętne
eikozanoidy
PGs
PAF
Leukotrieny
tromboksany
aktywne pochodne tlenu
histamina i heparyna
H1 →↑przepuszczalności naczyń
H2 → ↑wydzielania soku żołądkowego
H3 w CSN
ROLA MEDIATORÓW (WTÓRNYCH) UWALNIANYCH PRZEZ MASTOCYTY.
Mediatory mastocytów i bazofilów:
pierwotnie wytwarzane:
histamina
H1 → ↑przepuszczalności naczyń, pobudzenie zakończeń włókien nerwowych (PIP2)
H2 → ↑cAMP, hamowanie funkcji Ne, Eo, Ma
tryptaza
NCF-A
ECF-A
Kininogenaza
Arylosulfataza A
wtórnie wytwarzane
LTB4,
wywołuje b. silną chemotaksję Ne i Eo
LTC4, D4, E4 (tzw. SRSA)
sk. mm. gł. oskrzeli
pobudzają gruczoły śluzowe
↑przepuszczalności naczyń
PGD2
Chemotaktyczne działanie na Ne i Eo
↑przepuszczalności naczyń
sk. mm. gł. oskrzeli
TXA2, TXB2
agregacja płytek
skurcz mm. gł. naczyń
PAF
agregacja i degranulacja płytek krwi
chemotaksja dla Ne i Mo
sk. mm. gł. jelit i oskrzeli
↑przepuszczalności naczyń
pierwotne ziarnistości
heparyna
chemytrypsyna
arylosulfataza B
Degranulatory:
FcERI
Alergeny
Anty-Ig
Kodeina
Morfina
Syntetyczny ACTH
Ca
C3a i C5a
ROLA LEUKOCYTÓW OBOJĘTNOCHŁONNYCH W ZAPALENIU
są to komórki fagocytujące wyspecjalizowane w zwalczaniu drobnoustrojów zewnątrzkomórkowych, martwych komórek, kompleksów Ag-Ab, likwidacji sekwestrów martwiczych w tkankach
jt. pierwsza linia obrony po histiocytach tkankowych, a przed monocytami pojawiająca się w miejscu zakażenia 6-12h od chwili infekcji
fagocytują i trawią dzięki enzymom lizosomalnym ziarnistości pierwotnych i wtórnych, przy udziale mechanizmu bez- i tlenowego niszczenia drobnoustrojów (oksydaza NADPH, mieloperoksydaza, jony nadtlenkowe, H2O2, zakwaszenie środowiska, hydrolazy)
opsonizacja (AB, fragmenty komplementu) → fagocytoza → fagosom → fagolizosom → trawienie jako kolejne fazy niszczenia czynnika infekcji
inne funkcje:
uwalnianie mediatorów reakcji zapalnej: leukotrienów, czynników chemotaktycznych, pirogenu i czynników granulopetycznych
działanie destrukcyjne na własne tkanki (katepsyny, elastaza, kolagenaza)
laktoferyna Ne powoduje ↓Fe w surowicy → działanie p. bakteryjne
RELACJA MASTOCYT-EOZYNOFIL
CZYNNIKI USTROJOWE WPŁYWAJĄCE NA PRZEBIEG ZAPALENIA. INDYWIDUALNY PRZEBIEG ZAPALENIA
rasa
czynnik genetyczny
waga
wiek
dieta (awitaminoza zwł. A, C, B - gorszy przebieg)
alkohol
hormony (uszkodzenie kory nadnerczy)
ROLA LEUKOTRIENÓW (LTs) W ZAPALENIU
LTB4,
wywołuje b. silną chemotaksję Ne i Eo
LTC4, D4, E4 (tzw. SRSA)
sk. mm. gł. oskrzeli (stan spastyczny oskrzeli)
pobudzają gruczoły śluzowe
↑przepuszczalności naczyń
gnerują IL-1 i INF
pobudzają kom. cytotoksyczne
LXA4
sk. mm. gł. oskrzeli
rozszerzenie tętniczek bez wzrostu przepuszczalności
chemotaksja dla Ne
EFEKTY BIOLOGICZNE C3b i C4b W ZAPALENIU
ułatwiają wiązanie bakteri, wirusów i kompleksów immunologicznych do neutrofilów, monocytów i makrofagów
pobudzają endocytozę i fagocytozę
rozpuszczanie kompleksów immunologicznych
↑przepuszczalności naczyń
ZNACZENIE PŁYTEK KRWI W ZAPALENIU
Są źródłem m.in:
PDGF
TGF-β
Inhibitorów proteinaz osoczowych
Czynników chemotaktycznych
Czynników przeciwbakteryjnych
Czynników zwiększających przepuszczalności naczyń
Immunoglobulin
Białek anionowych i kationowych
Trombospondyny
Fibronektyny
serotoniny
MEDIATORY PROCESU ZAPALNEGO UŁATWIAJĄCE NACIEKANIE LEUKOCYTÓW W TKANKACH
IL-1
mediator odpowiedzialny za tworzenie się obrzęków i gromadzenie neutrofilów i komórek jednojądrzastych w miejscu uszkodzenia
IL-8
czynnik chemotaktyczny dla leukocytów wielojądrzastych (PMN)
PDGF
silny czynnik chemotaktyczny dla komórek mm. gładkich oraz komórek zapalnych
histamina, trombina
odsłonięcie selektyny P dla neutrofili
PAF
połączony z kom. śródbłonka aktywuje adhezję neutrofili
LTB4, LXA4
silna chemotaksja dla Ne, Eo
MCAF
stymuluje chemotaksję i aktywację Mo i Ne
C5a, C567
ECF-A
MIEJSCOWE ZABURZENIA FIZYKOCHEMICZNE W ZAPALENIU
Zapalenie jako zjawisko polietiopatogenetyczne:
mechanizmy uszkadzające tkankę
zjawiska hemodynamiczne głównie w mikrokrążeniu
ischemia
przekrwienie czynne
przekrwienie bierne
skaza, obrzęk zapalny, wysięk
zjawiska fizykochemiczne, głównie miejscowe
calor, dolor, tumor, functio laesa
zakwaszenie
obrzęk, degradacja kolagenu → ↑przepuszczalności
cytoliza → hyperosmoza pozanaczyniowa
odczyny immunologiczne
procesy restytucji
regeeneracja
proliferacja tk. łącznej → bliznowacenie
zjawiska ogólnoustrojowe
↑temp.
odczyny w ww. chł., śledzionie
tachykardia
kwasica
↑białek ostrej fazy
↓masy ciała (TNF)
ogólne i miejscowe zaburzenia gospodarki lipidowej ułatwiające rozwój miażdżycy naczyń
odczyny hematologiczne
↑OB
leukocytoza
ROLA ENZYMÓW NEUTROSILÓW W ZAPALENIU
Enzymy degradujące kw. nukleinowe |
Degradacja białka |
Degradacja cukrów |
Degradacja lipidów |
Akt. hemostazy |
Inne substancje |
Fagocytoza |
Działanie p. bakteryjne |
Dezoksyrybonukleazy Rybonukleazy Nukleotydazy Kwaśna fosfataza |
Proteazy Katepsyny peptydazy |
Galaktozydaza Glukuronidaza Mannozydaza Hialuronidaza lizozym |
Fosfataza fosfoproteinowa Fosfolipaza Lipaza Fosfataza fosfatydylowa |
Czynniki prokoagulacyjne Plazminogen Białka antyheparynowe |
Fagocytyna Hemolizyna Peroksydaza Białka zasadowe |
Enzymy lizosomalne ziarnistości pierwotnych i wtórnych |
laktoferyna |
ROLA ŚRÓDBŁONKA NACZYŃ W ZAPALENIU
↑przepusczalności naczyń → ucieczka białek osocza oraz płynu do przestrzeni okołonaczyniowej → tumor
obecność selektyny P(i innych molekuł adhezyjnych) odpowiedzialnej za przyleganie Ne
synteza PAF, adenozyny, GM-, G i M-CSF
synteza z L-argininy EDRF
synteza IL-1, 8, 6, PDGF
synteza PGI → działanie antyagregacyjne, antyzapleniotwórcze funkcji leukocytów, ↓leukotrienów, pobudza fibrynolizę i angiogenezę
↑akt. prokoagulacyjnej
AKTYWACJA KOMPLEMENTU W PROCESACH ZAPALNYCH
droga klasyczna
aktywacja C3 poprzez wiązanie kopleksów imm.(IgG lub IgM)
kompleks białko C-reaktywne
+ polisacharyd C
+ fosfocholina
+ polilizyna
+ polinukleotydy
droga alternatywna
enzymy proteolityczne(plazmina, kalikreina)
LPS
Proteazy bakteryjne
Endotoksyny bakteryjne
Zagregowana IgA
PODAJ SEKWENCJE DZIAŁANIA MEDIATORÓW W ZAPALENIU
Kininy, histamina, serotonina (Ma, krew)
LTs, PAF (EC)
IL-1, TNFα, LPS (Ma, EC)
IL-8 (EC)
Adenozyna, GM-CSF (EC)
PGs
Enzymy proteolityczne i wolne rodniki
SEKWENCJE ZJAWISK W ZAPALENIU
Uszkodzenie komórkowe → degranulacja komórek tucznych → aktywacja komplementu, ukł. krzepnięcia, kinin, uwalnianie mediatorów komórkowych → przejściowy skurcz kapilar → ↑przepływu krwi → ↑przepuszczalności naczyń → obrzęk, nacieczenie komórkowe(marginacja → rolling → adhezja → diapedeza → migracja) → zakrzepy, stymulacja zakończeń nerwowych
Sekwencje komórkowe w miejscu zapalenia:
fibroblasty tkankowe i płytki przy uszkodzeniu naczyń
neutrofile
makrofagi, limfocyty
fibroblasty
INHIBITORY ZAPALENIA
glikokortykosteroidy
inhibicja fosfolipazy A2 i związane z tym zahamowanie synt. LTs i PGs
inhibitory proteinaz
↓akt. enzymów proteolitycznych odpowiedzialnych za generację kinin
↓akt. endoproteinaz błon komórkowych kom. żernych → ↓ich aktywności
białka ostrej fazy
hamowanie proteinaz
katecholaminy
skurcz naczyń
ROLA NO W ZAPALENIU
syntetyzowany z L-Arg w endotelium, Ma, neuronach CSN i NANC
pełni rolę w regulacji RR - silnie rozkurcza mm. gł. naczyń
agregacja płytek poprzez ADP i serotoninę pobudza uwalnianie NO, który jeednocześnie hamuje aktywacje płytek (synergizm z PGI2)
hamuje synt. DNA w zabijanych komórkach
bakteryjny LPS pobudza Ma do wytwarzania IL-1, TNF-β, które indukują syntezę NO w komórkach ścian naczyń i krwi, które jednocześnie w stężeniach występujących we wstrząsie wywołują martwicę komórek endotelium. No rozkurcza naczynia i obniża tym samym ich wrażliwość na środki naczynioskurczowe, co prowadzi do ↓ciśn. krwi i wstrząsu
CHOROBY NERWOWO-MIĘŚNIOWE
MYASTHENIA GRAVIS
• jest to choroba mięśni poprzecznie prążkowanych cechująca się ich nadmiernym osłabieniem, męczliwością i
przedłużonym czasem powrotu do stanu sprzed wysiłku,
• RODZAJE
miastenia oczna - częściej u mężczyzn, dotyczy tylko gałki ocznej
miastenia uogólniona ,o przebiegu:
z remisjami
przewlekle postępującym
gwałtownie postępującym
piorunującym
• Objawy chorobowe łagodzone są przez:
- odpoczynek,
- czynniki antagonizujące lub hamujące działanie cholinesterazy
• A nasilane przez:
- zaburzenia równowagi hormonalnej (ciąża, hormony tarczycy)
- nakładające się inne choroby zwłaszcza infekcje górnych dróg oddechowych oraz zatrucia pokarmowe
- silne przeżycia emocjonalne
- alkohol
• DIAGNOSTYKA
- charakterystyczny wywiad i badanie fizykalne
- test z Tensilonem
- EMG
- oznaczenie przeciwciał anty Ach-R w surowicy lub bioptacie z mięśni
• LECZENIE
- inhibitory cholinesterazy
- kortykosterydy
- azatiopryna
- plazmafereza
• PATOFIZJOLOGIA
- produkowanie przeciwciał (IgG) skierowanych przeciwko Ach-R
1. redukcja liczby receptorów
2. zmniejszenie reaktywności receptorów
• CHARAKTERYSTYCZNE CECHY CHOROBY
osłabienie mięśni dowolnych, zwłaszcza twarzy o zmiennym nasileniu
osłabienie mięśni nasilające się podczas ich aktywności
siła mięśni poprawia się po ich spoczynku
siła mięśni poprawia się po zastosowaniu leków
• MANIFESTACJA KLINICZNA
- choroba o podstępnym początku
- zwykle (90%) przypadków kolejno zajmuje:
mięśnie oczne (ptosis, diplopia), twarzy ( twarz amimiczna, objaw wiszącej szczęki), krtani, gardła
(zaburzenia połykania i mowy), mięśnie oddechowe (słaby odruch kaszlowy, dyspnöe), mieśnie
obręczy barkowej i miednicznej.
• PRZEŁOM MIASTENICZNY
Okres choroby, w którym pacjent nie jest w stanie połykać, samodzielnie usuwać wydzielin z jamy ustnej, nosowej i dróg oddechowych oraz oddychać. Jest to stan bezpośredniego zagrożenia życia.
• PRZEŁOM CHOLINERGICZNY
Spowodowany przedawkowaniem leków inhibitorów cholinesterazy. Również wymaga utrzymania drożności dróg oddechowych i sztucznej wentylacji. Odróżnianie obu przełomów testem z Tensillonem.
• RZADKIE POSTACIE
Miastenia noworodków
Mistenia noworodków
Miastenia jako objaw towarzyszący nowotworom, kolagenozom, w obrzęku śluzakowatym, po leczeniu pewnymi lekami (penicylamina)
ZESPÓŁ MIASTENICZNY EATONA - LAMBERTA
• PATOFIZJOLOGIA
-obecne są przeciwciała przeciw komórkom wywodzącym się z raka oskrzela, uszkadzające ich kanały Ca++,
wrażliwe na nifedypinę,
-przeciwciała mogą reagować krzyżowo z kanałami wapniowymi zakończeń nerwowych podobnych do kanałów
komórek nerwowych,
• OBJAWY
-osłabienie i męczliwość kończyn dolnych, później oddechowych,
-u 50% pacjentów objawy autonomiczne (m.in. suchość w ustach, impotencja)
-osłabienie odruchów ścięgnistych,
-bardzo często powiązany z drobnokomórkowym rakiem płuc
ZESPÓŁ GUILLAIN - BARRE (ostra demielinizująca polineuropatia zapalna)
• związana głównie z ziarnicą złośliwą (Hodgkina),
• histopatologia ujawnia infiltrację limfocytów w obrębie nerwów i ich odcinkowe demielinizacje,
• choroba charakteryzyje się podostro postępującym porażeniem ruchowym, zaburzeniami czucia łagodnymi w
porównaniu deficytów ruchowych oraz arefleksja,
• charekterystyczne jest ↑ poziomu białka w CSN bez współistniejącej pleocytozy,
• wykrywa się u pacjentów autoprzeciwciała skierowane przeciw mielinie.
ETAPY KARCYNOGENEZY.
ŚRODOWISKO ORGANIZM
AKTYWACJA
detoksykacja
METABOLIZM wydalenie
detoksykacja
INCJACJA
Komórka PRAWIDŁOWA
POŁĄCZENIE Z DNA, RNA,
BIAŁKAMI naprawa DNA
brak naprawy
AKTYWACJA ONKOGENÓW
Komórka OBUMARTA
REPLIKACJA DNA
brak naprawy
PROLIFERACJA
Komórka PRZENOWOTWOROWA
PROMOCJA
I PROGRESJA
PROZIFERACJA
Komórka NOWOTWOROWA
PRZYKŁADY ONKOGENEZY
Karcynogeneza chmiczna.
WYWOŁANE PRZEZ KARCYNOGENY CHEMICZNE ŚRODOWISKA
Dieta Palenie papierosów Inne
CZYNNIK |
NARZĄDY ULEGAJACE RAKOWACENIU |
MIEJSCE NARAŻENIA |
- benzopiren - benzoantracen |
Raki: płuc, krtani, skóry, pęcherza, skóry moszny |
Palacze tytoniu, pracownicy koksowni |
- benzen |
Białaczki szpikowe |
Chemicy, malarze, laboranci |
- chlorek winylu |
Wątroba |
PCV |
- chrom |
Jama nosowa, zatoki, płuca, krtań |
Huty szkła, farbiarnie |
- kadm |
Prostata nerki |
Przemysł metalurgiczny |
- beryl, - nikiel, - kobalt, |
Płuca, zatoki nosowe |
Hutnicy, przemysł zbrojeniowy |
- azbest |
Płuca, opłucna |
Górnicy, hutnicy, przemysł budowlany |
• PAPIEROSY →wywołują raka płuc, oskrzeli, krtani, jamy ustnej, przełyku.
Zawierają karcynogeny:
▫ benzopiren,
▫ dimetylonitrozoanina,
▫ hydrazyna,
▫ związki arsenu, niklu, kadmu.
• DIETA:
▫ dioksyny → spotykane ostatnio w drobiu,
▫ nitrozaminy → w wędzonkach, produktach konserwowanych,
▫ związki metali ciężkich (ołów, nikiel, kadm),
▫ aflatoksyny → orzeszki ziemne,
Wywołują: raka wątroby, przewodu pokarmowego, gruczolakoraki płuc, białaczki chłoniaki.
• STADIA CHEMICZNEJ KARCINOGENEZY
1. INICJACJA →wywołuje ją karcinogen reagujący z DNA (najczęsciej mutagen) → komórka inicjowana
2. PROMOCJA→ wywołują ją czynniki epigenetyczne, działające na białka - represory genów , elementy
cytoplazmatyczne lub błony komórkowe → rozwój nowotworu
3. PROGRESJA →”kumulacja błędów” - selekcja kom.nowotworowych przez oddziaływania
ogólnoustrojowe (immunologiczne, humoralne i metaboliczne) → postępująca autonomia.
Istnieją takie karcinogeny, które nie wymagają promocji.
• ANTYKARCINOGENY CHEMICZNE
1. ham. przekształcania prokarcinogenu do karinogenu ostatecznego,
2. aktywowanie metabolizacji karcinogenu do nie rakotwórczych pochodnych,
3. hamowanie reakcji pomiędzy karcinogenem a DNA,
4. aktywowanie procesów naprawy DNA,
5. niszczenie transformowanych komórek,
6. hamowanie metabolizacji karcinogenu oraz zwalnianie wzrostu transformowanych komórek,
Karcynogeneza fizyczna.
• karcynogeny fizyczne = promieniowanie jonizyjące,
• źródła promieniowania:
a) promieniowanie z ziemi (+ Ta),
b) zawodowe narażanie: radiolodzy, górnicy rud uranu,
c) zastosowanie w celach leczniczych lub diagnostycznych,
d) awarie elektrowni atomowych,
e) wybuchy bomb atomowych, poligony nuklearne.
• wywołują:
- białaczki szpikowe, - raka skóry,
- raka sutka, - raka kości,
- raka płuc, - raka żołądka.
- raka ślinianek,
Karcynogeneza jatrogenna.
• chirurgiczne:
- łączenie w wyniku operacji nabłonków nie stykających się ze sobą w stanie normy co usposabia do rozwoju
raków
- ca.spinocellulare częściej rozwija się w bliznach, przetokach,
- u osób predysponowanych może rozwinąć się keloid w bliźnie pooperacyjnej,
- w pewnym sensie wszczepianie kom.nowotworowych w ranę podczas operacji,
- kazuistyka: przeszczep nerki z ogniskiem ca.clarocellulare,
• leki:
- stosowane w terapii nowotworów, leki uszkadzające DNA (tzw.alkilujące) - cyklofosfamid, busulfan,
chlorambucil, melfalan
- fenacetyna (lek przeciwbólowy) rak miedniczki nerkowej i dróg moczowych,
- estrogeny (rak sutka i endometrium)
- androgeny (raka stercza i wątroby)
- anaboliki (rak wątroby)
- przewlekła immunosupresja (transplantacja): chłoniaki, białaczki, raki.
- roztwory i maści zawierające sole nieorganicznego arsenu,
• prom. jonizujące:
- scyntygrafia,
- RTG,
- radioterapia,
Karcynogeneza biologiczna.
• wirusy onkogenne DNA:
HBV - Carcinoma heptocelulare,
HPV (human papilloma viruses) - brodawczaki skóry,
wirus polyoma - brodawczaki błon śluzowych,
wirus SV40 - brodawczaki odbytu,
- brodawczaki krtani,
- r. szyjki macicy,
papova typ B,
adenowirusy,
herpes - chłoniak Burkitta,
- rak jamy nosowo-gardłowej,
- rak szyjki macicy,
EBV - rak jamy nosowo-gardłowej
6. Pox (ospy) - brodawki skórne
• wirusy onkogenne RNA:
1. retrowirusy B - rak sutka,
2. retrowirusy C - białaczki, chłoniaki,
3. retrowirusy D (HIV) - białaczka T-komórkowa (HTZV-I, HTZV- II)
- białaczki B-komórkowe
- mięsak Kaposiego (HTZV-III=LAU=HIV)
• grzyby:
Aspergillus flavus → alfatoksyna → rak wątroby, gruczolakoraki,
• bakterie:
Helicobacter pylori → karcynogenny czynnik w stopniu I w raku żołądka.
Karcinogeneza żywieniowa.
1. Kancerogeny
a) aflatoksyny (szczególnie B-1)
- wytwarzane przez aspergillus flavus
- w nieprawidłowo konserwowanej żywności
- etiologia raka wątroby i żołądka
b) nitrozaminy i inne N-nitrozwiązki
- wytwarzane przez bakterie z azotanów i azotynów
- powstają w mało kwaśnym środowisku żołądka
- z azotanów egzogennych
- woda pitna - nawozy azotowe, przenawożone warzywa
- rak żołądka i pzełyku
c) węglowodory aromatyczne i ich pochodne:
- produkty wędzone: ryby, szynka, kiełbasy
- rak żołądka
2. inne pokarmy
- obficie solone (rak żołądka, przełyku)
- dieta bogato tłuszczowa (rak sutka, jelita grubego, endometrium, prostaty)
- pokarmy przypalone
3. pokarmy o działaniu ochronnym
a) dieta bogata w błonnik (↓ wpływu endogennych karcinogenów na j.grube)
b). wit A, C, E, B6
- A- rzadziej rak płuca
- E-działanie przeciwutleniajace
- C-silny antyoksydant
- B6 - podwyższony katabolizm tryptofanu, u palaczy - ochrona przed rakiem pęcherza moczowego
c). zielona herbata (garbniki hamują procesy nadmiernej oksydacji),
d). warzywa z grup krzyżowych (kapusta, brokuły, brukselka, kalarepa, kalafior),
e). flawonoidy (kwercetyna, rutna - redukują przyswajalność związków kancerogennych i modyfikują
ich przemianę w wątrobie,
f). kwas elagikonowy - EA (winogrona, truskawki, maliny),
g). kwas chlorogenikowy - CA (kawa, jagody, jabłka,jagody, bzoskwinie)- hamują rozwój nowotworów u
szczurów.
ONKOGENY
• są to naturalne geny biorące udział w procesach rozwoju embrionalnego, regulujące procesy różnicowania
i proliferacji.
• mechanizm działania:
1.Ⴍ ekspresji onkogenów - genów odpowiedzialnych za kodowanie czynników wzrostu, rec-rów dla nich itp.
2. utrata alleli zawierających geny o właściwościach antyproliferacyjnych - geny supresorowe, antyonkogeny
• przykłady:
- czynniki wzrostowe (PDGF, FGF,)
- receptory czynników wzrostowych (dla EGF, CSF-1),
-cytoplazmatyczne kinazy tyrozynowe,
- białka działające na poziomie jądra komórkowego (myc, fos, jun, nyb, fat,),
- bialka wpływające na poziom GTP: c-Ki-ras (ostra białaczka limfatyczna, rhabdomyosarcoma),
- N-ras (ostra białaczka mielocytarna).
KARCINOGEN I KOKARCINOGEN
1 czynnik inicjujący (karcinogen)
- samodzielnie karcinogenne,
- mutageny,
- wiążą się kowalencyjnie z DNA,
- wystarczy pojedyncza ekspozycja,
- działanie nieodwracalne i kumulatywne,
- brak dawki progowe,
- konieczne zastosowanie przed czynnikiem wspierającym,
2. czynnik wspierający (kokarcinogen)
- samodzielnie niekarcinogenny,
- nie są mutagenami,
- nie wiążą się z DNA,
- konieczna długotrwała powtarzalna ekspozycja,
- działanie początkowo odwracalne, niekumulatywne,
- istnieją dawki progowe,
- konieczne zastosowanie po czynniku inicjującym,
GENY SUPRESOROWE
• są to geny które przyczyniają się do hamowania nadmiernej proliferacji poprzez swoje produkty,
• wyróżniamy geny:
Rb (retinoblastoma, mutacja prowadzi do dziedzicznej postaci - 40%),
p53(„sztandarowy” ontyonkogen, łącząc się z określonymi sekwencjami DNA zapobiega przejściu w fazę S i syntezie DNA),
APC,
WT1 (= WAGR , guz Wilmsa),
DCC (rak okrężnicy),
NF1 (neurofibromatosis typ 1),
NF2.
TRANSFORMACJA NOWOTWOROWA
• wyzwolenie się komórki spod czynników regulujących. Komórki stransformowane pod jednokierunkowym
działaniem czynników karcinogennych nie różnicują się (blok różnicowania) i dochodzi do uaktywnienia
onkogenów i zahamowania antyonkogenów.
PRZERZUTY NOWOTWOROWE I PATOMECHANIZMY ICH POWSTANIA.
• ETAPY POWSTAWANIA PRZERZUTÓW:
1. SELEKCJA klonu komórek zdolnych do migracji,
2. WYDZIELENIE się tych komórek ze struktury guza,
3. PENETRACJA do naczyń krwionośnych, limfatycznych, CSF,
4. TRANSPORT wewnątrz naczyń,
5. PRZYLEGANIE komórek do ściany naczynia (mikrozatory),
6. PROLIFERACJA ogniska pierwotnego,
7. ANGIOGENEZA
• patomechanizm:
Przerzuty powstają w wyniku przylegania komórek nowotworowych do śródbłonka naczyń:
a) dostarczanie substancji odżywczych niezbędnych do wzrostu nowotworu drogą prostej dyfuzji.
b) działanie kolagenozy prowadzi do destrukcji zdrowych tkanek,
c) synteza czynnika nowotworowego angiogenezy prowadzi do tworzenia niezależnego łożyska naczyniowego nowotworu,
d) przepływ komórek nowotworowych drogą naczyń krwionośnych i powstania niezależnego ogniska nowotworu (PRZERZUTU).
• CZYNNIKI ANGIOGENETYCZNE: CZYNNIKI HAMUJĄCE:
▫ TAF, ▫ IFN2,
▫ EAF (nabłonkowy czynnik angiogenezy), ▫ IL-12,
▫ mediatory komórkowe, ▫ TIMP (czynniki hamujące metaloprotinazę),
▫ cytokiny (histamina, IL-6), ▫ płytkowy czynnik 4,
▫ amylazy,
▫ proteazy,
▫ kolagenazy,
ZESPOŁY PARANEOPLASTYCZNE
• Są to zespoły objawów towarzyszące procesowi nowotworowemu, nie będącym bezpośrednim efektem wzrostu
nowotworu. Objawami przypominają pierwotne zaburzenia endokrynologiczne, metaboliczne, hematologiczne lub
nerwowo-mięśniowe.
• Wyróżnia się dwa główne typy:
endokrynologiczne
nieendokrynologiczne
• Występują u mniej niż 10% pacjentów nowotworowych.
• Znaczenie kliniczne:
zespół paraneoplastyczny może być pierwszą manifestacją kliniczną nowotworu,
metaboliczne lub toksyczne efekty zespołu paraneoplastycznego mogą bardziej zagrażać życiu niż sama zmiana nowotworowa,
aktywność takiego zespołu może odzwierciedlać przebieg procesu nowotworowego.
• Patomechanizm zespołu paraneoplastycznego może zależeć od:
Produkcji biologicznie aktywnych peptydów lub protein (także hormonów lub ich prekursorów),
prostaglandyn, immunoglobulin. (Mogą być normalne produkty tkanki z której guz pochodzi, ale w znacznie większych ilościach lub może dojść do produkcji ektopowej. Produkt może być identyczny z normalnie występującym lub może być odmienny strukturalnie, ale zbliżony pod względem funkcji).
Uwalniania do krążenia enzymów tkankowych normalnie w nim nieobecnych, takich jak łożyskowa
fosfataza alkaiczna. Substancje te mogą wzniecać reakcje immunologiczne, nieprawidłowo wyzwalać różne reakcje fizjologiczne lub powodować inne reakcje toksyczne.
Złuszczania protein lub antygenów z powierzchni kom.nowotworowych, co prowadzi do powstawania
kompleksów antygen-przeciwciało. Mogą one doprowadzać do zniszczenia niektórych narządów np.: nerek.
Stymulacji reakcji immunologicznej poprzez kom.nowotworowe lub ich produkty na drodze
reaktywności krzyżowej z proteinami zdrowych komórek.
ENDOKRYNOLOGICZNE ZESPOŁY PARANEOPLASTYCZNE
ZESPOŁ
Hiperkalcemia
|
MEDIATOR
PTH, PTH-P, czynnik aktywujący osteoklasty, TGF-α, IL-1, TNP, limfotoksyna, |
NOWOTWÓR
Rak piersi, rak płaskonabłonkowy płuc, głowy, szyi, Szpiczak mnogi, Rak nerki,
|
|
Zespół nieprawidłowego wydzielania ADH (SIADH) |
ADH, ANP, |
Rak drobnokomórkowy płuc, Nowotwory głowy i szyi, Choroba Hodkina, Chłoniak nieziarniczy,
|
|
Zespół Cushinga |
ACTH, CRH, |
Rak drobnokomórkowy płuc, Rakowiak,
|
|
Akromegalia |
GH-RH, GH, |
Rakowiak, Rak drobnokomórkowy płuc,
|
|
Hipoglikemia nie związana z wyspiakiem |
IGF-2 |
|
|
• mają związek z produkcją hormonów peptydowych lub białkowych, ich prekursorów oraz cząsteczek
zawierających obszary o podobnej strukturze.
• ciężkość często odzwierciedla przebieg kliniczny nowotworu, choć w niektórych guzach łagodnych lub wolno
rosnących, z.p. endokrynologiczny może być główną przyczyną choroby. Ponadto hormony te nie są zwykle
użytecznymi markerami nowotworowymi.
• zwykle wywodzą się z tkanki neuroendokrynnej lub neuroektodermy.
• możliwe mechanizmy inicjacjiekspresji genów kodujących hormony:
aktywacja genów milczących w warunkach normalnych przez onkogeny,
demetylacja genów inaktywowanych w normalnych warunkach zablokowaniem grupami metylowymi może umożliwiać ich ekspresję w gwałtownie dzielących się komórkach.
PARANEOPLASTYCZNE ZESPOŁY HEMATOLOGICZNE
ZESPOŁ |
MEDIATOR |
NOWOTWÓR |
Eryterocytoza
|
Erytropoetyna, |
Rak nerki, Rak wątroby,
|
Granulocytoza
|
G-CSF, GM-CSF, IL-6,
|
Rak płuc, Nowotwory przew. pokarmowego, Rak jajnika, |
Trombocytoza
|
IL-6, Trombopoetyna (?),
|
Rak płuc, Rak piersi, Nowotwory przew. pokarmowego, Rak jajnika, chłoniak, |
Eozynofilia
|
IL-5, |
Rak płuca, Białaczka, Chłoniaki, |
Wędrujące zakrzepowe zapalenie żył |
nieznany, |
Rak płuc, trzustki, piersi, Nowotwory przew.pokarmowego, układu moczowo -płciowego, Rak jajnika, gruczołu krokowego, Chłoniaki, |
PARANEOPLASTYCZNE ZESPOŁY SKÓRNE
Acantosis nigricans
- hiperpigmentowanie, „aksamitne” wykwity skórne zlokalizowane głównie w okolicy pachowej oraz fałdach
skóry,
- nowotwory towarzyszące to głównie gruczolaki w obrębie jamy brzusznej, zwłaszcza rak żołądka,
- może być związany z z.p. ale z endokrynopatiami,
- jeśli jest wywołany z.p. to zwykle towarzyszy mu większy świąd, występuje u osób starszych i zajmuje jamę
ustną,
Acrokeratosis paraneoplastica (zespół Basex`a)
- współistnieje zwykle z z.p. górnych dróg oddechowych, przewodu pokarmowego,
- zawsze zajmuje nos i małżowiny uszne,
Erythema gyratum repens
Uporczywy świąd skóry
Zespół Sweet`a (ostra dermatoza neutrofilowa z gorączką).
PARANEOPLASTYCZNE ZESPOŁY NEUROLOGICZNE
• Ogólna charakterystyka:
ostry lub podostry początek,
ciężkie ograniczenie lub upośledzenie funkcji,
średniego stopnia pleocytoza CSF,
↑ pozomu białka w CSF,
↑ IgG,
częste wiązanie więcej niż jednego typu komórek nerwowych,
rzadkie występowanie (<1% nowotworów),
• Mechanizmy wywołujące:
uwalnianie przez nowotwór substancji neurotoksucznej,
wirusowa lub retrowirusowa infekcjia komórek guza i/lub tkanki nerwowej może wywołać odpowiedź immunologiczną skierowaną przeciw wspolnym determinantom antygenowym guza i zajętych komorek nerwowych,
• Najczęściej występujące zespoły:
1. Ostra polineuropatia wstępująca (zespół Guillain-Barre),
2. Zespół miastemiczny Eatona-Lamberta.
3. Neuropatia czuciowa.
4. Postępująca leukoencelofalopatia wieloogniskowa.
5. Podostre zwyrodnienie móżdżkowe.
Ad.1
- ostra demielinizująca polineuropataia zapalna,
- związana głównie z ziarnicą złośliwą (choroba Hodkina),
- histopatologia ujawnia infiltrację limfocytów w obrębie nerwów i ich odcinkowe demielinizacje,
- choroba charakteryzuje się ponadto postępującym porażeniem ruchowym, zaburzeniami czucia łagodnymi w
porównaniu deficytów ruchowych oraz arefleksja,
- charakterystyczne jest ↑ poziomu białka w CSN bez współistniejącej pleocytozy,
- wyktywa się u pacjentów autoprzeciwciała skierowane przeciw mielinie.
Ad.2
Patofizjologia:
obecne są przeciwciała przeciw komórkom wywodzącym się z raka oskrzela, uszkadzające ich kanały Ca++, wrażliwe na nifedypinę,
przeciwciała mogą reagować krzyżowo z kanałami wapniowymi zakończeń nerwowych podobnych do kanałów komórek nowotworowych,
Objawy:
osłabienie i męczliwość kończyn dolnych, później oddechowych,
u 50% pacjentów objawy autonomiczne (m.in. suchość w ustach, impotencja),
osłabienie odruchów ścięgnistych,
bardzo często powiązany z drobnokomórkowym rakiem płuc.
INNE ZESPOŁY PARANEOPLASTYCZNE
NERKOWE
1. Zespół nerczycowy,
2. Nerkopochodna moczówka prosta,
REUMATOLOGICZNE
1. Polymialgia reumatica.
2. Hipertroficzna osteoartropatia płucna.
BÓL RECEPTOROWY
Jest to ból powstający pod wpływem drażnienia receptorów bólowych.
Ze względu na rozmieszczenie receptorów można go podzielić na
Powierzchowny Głęboki
Skóra 1. Naczyniowy
Błony śluzowe 2. Kostno - stawowy
Rogówka 3. Mięśniowy
Spojówka 4. Narządowy
Głęboki:
1. Naczyniowy
- powstaje w wyniku drażnienia receptorów zlokalizowanych w medii i przydance naczyń.
- są to głównie mechanoreceptory ( wrażl na rozciąganie naczynia ) i chemoreceptory.
2. Kostno - stawowy
- pochodzi z receptorów zlokalizowanych w okostnej, torebkach stawowych, tkance okołostawowej,
- mechanoreceptory i chemoreceptory,
3. Mięśniowy
- pochodzi z receptorów zlokalizowanych głównie w powięziach, ścięgnach.
- są to głównie chemoreceptory wrażliwe na kwas mlekowy (H+)
4. Narządowy
- pochodzi z rec. zlokalizowanych w błonach surowiczych pokrywających narządy (np.: otrzewna),
Polimodalne
Receptory
Monomodalne: mechaniczne, termiczne, chemiczne
WYMIEŃ SUBSTANCJE POBUDZAJĄCE I UWRAŻLIWIAJĄCE RECEPTORY BÓLOWE
5-HT BK Histamina |
Pobudzające |
Mediatory stanu zapalnego |
K+ |
Pobudzające |
Z uszkodzonych komórek |
ႯpH NA |
Pobudzające |
Niedotlenione tkanki, ↑ poziomu kwasu mlekowego w pracujących mięśniach, neuroprzekaźnik. |
PG CGRP LT SP |
Uwrażliwiające |
Mediatory stanu zapalnego, neuroprzekaźniki |
BÓL PRZEWODOWY
Powstaje na skutek działania bodźca na nerwy drogi przewodzenia czucia bólu.
Neuralgia = nerwoból, rwa.
Najczęściej dotyczy n.kulszowego (rwa kulszowa), n.udowego, n.trójdzielnego,
Patomechanizm:
Uraz n z przerwaniem ciągłości osłonek. Takie odsłonięte włókno jest bardziej wrażliwe na pobudzenie.
Uraz n z przerwaniem ciągłości osłonek. Takie odsłonięte włókno jest bardziej wrażliwe na katecholaminy, ↑NA ( stres ) → ból.
Uraz n z przecięciem włókna. Powstaje nerwiak - samoistne wyładowania.
Kauzalgia
Nerwoból z komponentą wegetatywną (współczulną). Dotyczy nerwów z włóknami czuciowymi i sympatycznymi.
Zwykle dotyczy n.medianus, n.ischiadicus. Ból ma charakter rozlany, palący. Towarzyszą mu objawy pobudzenia
współczulnego - bladość, może być sinica ( ↓ naczyń ), ↑ potliwość, zmiany troficzne w skórze.
Radicalgia
Występuje w obszarze unerwienia danego korzenia grzbietowego. Może być spowodowana uciskiem tego korzenia np. przez dysk międzykręgowy.
Ból splotowy
Występuje w obszarze unerwienia danego splotu. Może być spowodowany uciskiem przez guz, stan zapalny. Najczęściej dotyczy plexus brachialis.
Ból fantomowy
Występuje po amputacji. Chory odczuwa ból jakby pochodził z odciętej kończyny. Może też być spowodowany kanałowym leczeniem zęba.
Patomechanizm - jak w przypadku przecięcia włókna nerwowego, powstaje nerwiak.
OPISZ ZNANE CI MECHANIZMY HIPERALGEZJI
Zapalenie
Hiperalgezja jest spowodowana drażnienie nerwu przez mediatory stanu zapalnego,
tj BK, 5-HT, Histamina - pobudzają zakończenia bólowe, PG, LT - uwrażliwiają zakończenia nerwowe.
Odruch aksonalny
Bocznica nerwu dociera w pobliże receptora bólowego, uwalnia neuroprzekaźniki uwrażliwiające ten receptor.
Uraz mechaniczny
Patomechanizm:
Uraz n z przerwaniem ciągłości osłonek. Takie odsłonięte włókno jest bardziej wrażliwe na pobudzenie.
Uraz n z przerwaniem ciągłości osłonek. Takie odsłonięte włókno jest bardziej wrażliwe na katecholaminy, ↑NA ( stres ) → ból.
Uraz n z przecięciem włókna. Powstaje nerwiak - samoistne wyładowania
Uraz i związany z nim ↑ wrażliwości na katecholaminy
5. Przecięcie nerwu i powstanie nerwiaka. W trakcie regeneracji przeciętego włókna nerwowego, rosnące odśrodkowo wypustki tworzą nerwiak. Samoistne wyładowania powodują ból.
Mechanizm nerwobólu z komponentą wegetatywną
Nerwoból z komponętą wegetatywną (współczulną). Dotyczy nerwów z włóknami czuciowymi i sympatycznymi. Zwykle dotyczy n. Medianus, n. Ischiadicus. Ból ma charakter rozlany, palący. Towarzyszą mu objawy pobudzenia współczulnego - bladość, może być sinica (↓ naczyń), ↑ potliwość, zmiany troficzne w skórze.
W miejscu uszkodzenia i zniszczenia osłonek impulsy z dośrodkowego nerwu czuciowego przeskakują na sąsiedni nerw, odśrodkowy, współczulny. Impuls wędruje nim odśrodkowo i powoduje uwalnianie na zakończeniu neuroprzekaźnika. Ten neuroprzekaźnik (NA) drażni włókno czuciowe, powstaje zamknięte koło, impulsy krążą do momentu wyczerpania się neuroprzekaźnika w zakończeniu współczulnym.
DIAGNOSTYKA KRWI
Układ czerwonokrwinkowy.
• erytrocyty
kobiety 4,2mln. - 5mln./mln
mężczyźni 4,5mln. - 6,3mln/ml
• Ht
kobiety 37 - 48%
mężczyźni 40 - 50%
• Hb
kobiety 110 - 160g/L
mężczyźni 130 - 180g/L
• MCV (śr. obj.erytrocyta) 80 - 90fL
• MCH (śr. ciężar Hb w erytrocycie) 27 - 33pg
• MCHC (śr. ciężar Hb w erytrocycie) 310 - 360g/L
Układ białokrwinkowy (leukocyty 4000 - 9000/ml).
• neutrofile:
↓ liczby |
↑liczby |
- grużlica śledziony, - bruceloza, - grypa, - odra, - różyczka, - toczeń rumieniowaty, - hipersplenizm, |
nie wirusowe choroby zakaźne: - zapalenie płuc, - grzybice, wirusowe: - opryszczkowe zapalenia skóry, inne: - śpiączki, - mocznica, - wstrząs, - dna moczanowa, - stan po przetoczeniu krwi - ostre krwawienie, - hemoliza |
• limfocyty (stanowią dość szeroki zakres rozrzutu od 20 do 50% ilości krwinek białych):
↓ liczby |
↑liczby |
- AIDS, - nowotwory (chłoniaki), - zespoły niedoboru przeciwciał, - gruźlica śledziony, - napromieniowanie, - cytostatyki, |
- szkarlatyna, - bruceloza, - cytomegalia, - różyczka, - kiła, - WZW-A, - wirusowe zapalenie płuc, |
• bazofile
↓ ilości:
- zespół nerczycowy,
- colitis ulcerosa,
- obrzęk śluzakowy (głównie w niedoczynności tarczycy) ,
- ciąża,
- stres,
- środki antykoncepcyjne,
- stany po splenektomii,
• eozynofile
↑ ilości:
- schorzenia alergiczne,
- pasożyty,
- eozynofilowe zapalenie błony śluzowej żołądka, jelit, pęcherza moczowego,
- nacieki eozynofilowe w płucach (sarkoidoza w fazie ostrej, ch.Hodgina, okres zdrowienia po infekcjach).
ANEMIE
• klinicznie dość szerokie pojęcie, nie jest to jednostka chorobowa ale zespół objawów,
• kryteria anemii:
- ↓ilości erytrocytów (kobiety < 4200, mężczyźni < 4500),
- ↓Ht (kobiety < 37, mężczyźni < 40),
- ↓Hb (kobiety < 110, mężczyźni <130),
• wywiad:
- nieprawidłowe nawyki żywieniowe,
- zmiany zabarwienia stolca,
- choroba nowotworowa,
- przewlekłe stany zapalne,
- przewlekłe (obfite) krwawienia miesięczne,
- duszność, senność, bóle głowy, wzmożona wrażliwość na zimno, zaburzenia stenokardialne, objawy
dyspeptyczne,
- tachycardia, bladość spojówek i łożysk paznokci, blade fałdy skórne na wew. stronie dłoni, szmer
skurczowy, splenomegalia.
• podział:
Podział kliniczny |
Patomechanizm |
Pokrwotoczne
|
utrata krwi |
Aplastyczne - pierwotne - wtórne
|
uszkodzenie puli komorek macierzystych |
Dyserytropoetyczne - zsp.dysmielopoetyczne (DMS) - wrodzone niedokrwistości syderoachrestyczne
|
nieskuteczna erytropoeza |
Niedoborowe - wit. B12, - kwasu foliowego, - żelaza,
|
zaburzenia syntezy DNA, hemoglobiny |
Zespoły wieloniedoborowe
|
zaburzenie syntezy DNA, hemu i białka |
Hemolityczne czynniki wewnątrzkrwinkowe: - hemoglobinopatie, - enzymopatie, - talasemie, - mikrosferocytoza wrodzona,
czynniki zewnątrzkrwinkowe: - immunologiczne, - toksyczne, - fizyczne,
|
zaburzenia syntezy globiny, enzymów glikolitycznych, układów redukujących i lipidów erytrocytów
niszczenie erytrocytów przez czynniki immunologiczne |
Wtórne, w przebiegu różnych schorzeń
|
|
ANEMIA POKRWOTOCZNA
• etiopatogeneza:
▪ masywne krwotoki,
▪ w wyniku uszkodzenia naczyń tętniczych i żylnych,
▪ osłabienie mechanizmów hemostazy,
▪ krwawienie z górnego odcinka przewodu pokarmowego:
- wrzód żołądka i XII-cy,
- żylaki przełyku,
- ostre zapalenie trzustki,
- rak żołądka, przełyku,
▪ krwawienie z dolnego odcinka przewodu pokarmowego:
- rak jelita grubego,
- żylaki odbytu,
▪ krwawienie z układu moczowo-płciowego:
- uszkodzenie nerek, pęcherza moczowego, prostaty,
- uszkodzenie macicy,
- ciąża pozamaciczna,
- krwawienie okołoporodowe,
▪ krwotoki pourazowe,
▪ DIC,
• objawy:
- dynamika krwotoku determinuje ich nasilenie,
- głównie są to:
osłabienie, zawroty głowy, ↑pragnienia, poty,
słabe lub szybkie tętno, szybki oddech,
często niedociśn.ortostatyczne,
• postępowanie i rokowanie w nieokrwistościach pokrwotocznych zależy przede wszystkim od:
a). dynamiki krwotoku,
b). objętości utraconej krwi,
Nagła utrata około 30% krwi może być śmiertelna, natomiast utrata tej samej objętości krwi w ciągu 24h nie jest tak
niebezpieczna.
• badania:
- początkowo liczba erytrocytów, stężenie Hb i wartość Ht są wysokie ze względu na skurcz naczyń.
Po kilku godzinach płyn tkankowy dostaje się do krążenia i ↓liczby erytrocytów i Hb proporcjonalnie do
krwawienia oraz może wystąpić granulocytoza. Po kilku dniach retikulocytoza. W rozmazach polichromatofilia
i nieznaczna makrocytoza.
NIEDOKRWISTOŚĆ APLASTYCZNA
• są następstwem ↓masy szpiku z następową pancytopenią,
• towarzyszą temu zaburzenia różnicowania komórek macierzstych w poszczególnych liniach hemopoetycznych,
• wyróżniamy:
▪ pierwotne (wrodzone):
- zespół Fanconiego
▪ wtórne (nabyte):
- nieznana etiologia 60-70%,
- zatrucie benzenem,
- zatrucie nieorganicznymi związkami arsenu,
- promieniowanie,
- leki (antybiotyki, pw zapalne, pw drgawkowe), w momencie odstawienia leków lub
- zakażenia (najczęściej wirusowe), ustąpieniu zakażenia następuje
odnowa szpiku
• szczególnie przykładem anemii aplastycznej jest wybiórcza aplazja czerwonokrwinkowa (uszkodzenie komórek
macierzystych szeregu erytrocytarnego zaś inne komórki funkcjonują prawidłowo).
NIEDOKRWISTOŚĆ DYSERYTROPOETYCZNA
I. Zespoły dysmielopoetyzne.
• duża grupaschorzeń dotyczących komórek klonalnych pnia, gdzie charakterystyczna jest nieefektywna
hemopoeza i obwodowa cytopenia (monocytopenia, bicytopenia, pancytopenia),
• w badaniach szpiku obraz bogatokomórkowy (dużo blastów i komórek nietypowych),
• najczęściel u ludzi starszych jako efekt kumulacji zaburzeń w komórkach pnia,
II. Niedokrwistości syderoachrestyczne.
• w wyniku nieprawidłowej utylizacji Fe, czy nieprawidłowego użytkowania:
pierwotne |
objawowe |
- dziedziczne, wrodzone, - b.rzadka postać, - jest to defekt enzymatyczny polegającyna niedoborze oxydazy koproporfirynogenu, - występowanie rodzinne wyłącznie u płci męskiej, - dziedziczy się jako cecha recesywna, - ujawnia się m-dzy 20-30r.ż.,
|
- najczęstsza postać zatrucia ołowiem, - najczęściej upośledzenie syntezy hemu w wyniku niedoboru syntetazy hemu, - występują w późniejszym okresie, - nieco częściej u mężczyzn, |
NIEDOKRWISTOŚĆ NIEDOBOROWE
Niedobór Fe
• występ. najczęściej
• etiologia: dieta uboga w Fe, wit.C, Ca, weganie
• patogeneza:
- niedostaeczne wchłanianie (np.: po resekcji żołąd czy Lambliaza XII-cy), -zwiększone zapot. na Fe (obfite miesiączkowanie, okres wzrostu, ciąża, karmienie piersią), -przewl.krwawienia (zap.bł.śluz.żoł, przep.rozworu przeł, polipy)
• diagnoza: hipochemiczna, mikrocytowa
niedobór kw.foliowego
• kwas foliowy absorboway jest w XII-cy i proksymalny odcinku jelita cien.Przyczyną tej anemi jest gł.dieta uboga w jarzyny, drożdże i wątrobę. Inne czynn.etiol. to: -ch.jelita cien., ZUW, alkoholizm, leki (hydantoina, metotrexat)
• klinicznie: zmęczenie, osłabienie, ↓masy ciała, biegunka, gorączka, parestezje rąk i stóp.
• diagnoza: makrocytowa (megaloblastyczna, często z trombocytopenią i leukopenią), splenomeg. i ↓retikulocytozy
niedobór B12 (Addisona-Biermera)
• w następstwie ↓wchłan B12
• etiologia: brak wydz.enzymu przez bł.śluz.żoł zanik bł.śluz.żoł, gastrektomia, ch.Crona, resekcja j.cien, zsp.ślepej pętli, kw.paraaminosalicylowy
• klinicznie i dgn. Jw.
NIEDOKRWISTOŚĆ HEMOLITYCZNA
wewnątrz - krwinkowe |
zewnątrz - krwinkowe |
• najczęściej błąd dotyczy budowy komórkowej, oraz zaburzenia syntezy globiny, enzymów glikolitycznych, układów redukujących i lipidów błonowych erytrocytów, 1.wrodzona elipso- lub owalocytoza - niedokrwistość o nieznacznym stopniu dziedziczy się dominująco, 2. wrodzona sferocytoza: - dziedziczona dominująco, - bardziej nasilona niż poprzednia, - ze splenomegalią, - jest skutkiem niedostatku powierzchni błony komórkowej do objętości erytrocyta, stąd zaburzenia kształtu erytrocyta, dlatego nie mogą przejść przez noczynia śledziony i są uszkadzane. 3. nocna napadowa hemoglobinuria - jest następstwem nadwrażliwości błony erytrocytarnej na ↑aktywności dopełniacza pod wpływem ↓pH w godzinach nocnych. |
• pochodzenia immunologicznego jako następstwo obecności autoprzeciwciał, • mogą mieć charakter toksyczny (Metyldopa, L-Dopa, penicyliny, cefalosporyny), • następstwo hipersplenizmu (nadczynność ukł.siateczowo-śródbłonkowego + splenomegalia → sekwestracja erytrocytów, i obwodowa cytopenia + hiperplazja elementów komórkowych szpiku). |
NADKRWISTOŚĆ
PRAWDZIWA
• czerwienica pierwotna, głównie u mężczyzn około 60r.ż.
• to przewlekła ch.mieloproliferacyjna o niez.przyczynie,
• ↑liczby: erytrocytów, granulocytów i płytek
• skutkiem może być anemia, bo w końcowej fazie ↓czas przeżycia erytrocytów,
• objawy kliniczne:
- świąd skóry, -zakrzepy tt. w wywiadzie
- splenomegalia, -leukocytoza,
- bazofilia, -↑ilości płytek i ich nieprawidłowa morfologia,
- bogato komórkowy przerost szpiku.
WTÓRNA
• ↑liczby erytrocytów, ale prawidłowe parametry białych krwinek i płytek,
• hipoksemiczna:
- u pacjentów z przewlekłymi ch.płuc i przeciekami w sercu z hipoksemią, lub wskutek długotrwałego
przebywania na dużych wysokościach.
• humoralna:
- ↑sekrecji erytropoetyny (guzy, cysty nerek), wątrobiaki,
• u palaczy:
- odwracalna czerwienica spowodowana niedotlenieniem tkanek (gdyż krzywa dysocjacji oksyHb
przesunięta jest w lewo.
RZEKOMA
• inaczej zsp.Geisbocka,
• konstytucjonalny uwarunkowany ↓obj.osocza,
• głównie u mężczyzn z nadciśnieniem tętniczym, hiperlipidemią,
• pozorne zwiększenie wartości Hb i Ht wskutek ↓obj. osocza.
MECHANIZMY KOMPENSACYJNE ANEMII
1. mechanizmy centralne:
- ↑poj. min. serca → głód tlenowy ze strony serca
2. mechanizmy obwodowe:
- ↓lepkości krwi
- ↓przepływu obwodowego
- redystrybucja przepływu krwi
3. mechanizmy czerwonokrwinkowe
- ↑prod. 2,3-DPG (↑oddawania tlenu tkankom)
- ↑p50, ↓powinowactwa Hb do tlenu
4. zmiany tkankowe:
zmiany akt,. enzymów tkankowych
PATOFIZJOLOGIA UKŁADU ODDECHOWEGO
PATOMECHANIZMY PROWADZĄCE DO ZABURZEŃ WENTYLACJI UKŁADU ODDECHOWEGO.
Do zaburzeń wentylacji prowadzą:
1. schorzenia obturacyjne (zaporowe):
• powodują:
- zwężenie → ↑oporu przepływu → (np.:PZO) ↓ szybkości przepływu
- ↓elastyczności miąższu → zapadanie się dróg oddechowych (np.:rozedma) gazów w drogach odd.
• zaliczamy tu:
▫ COPD:
- przewlekłe proste zapalenie oskrzeli,
- przewlekłe zapadowe zapalenie oskrzeli,
- rozedma płuc, powodują ↓przepływu powietrza
- (mukowiscydoza) - zadania podzielone do jej klasyfikacji, przez drzewo oskrzelowe
▫ schorzenia tj.:
- ostra rozedma płuc,
- ciało obce, (obturacja),
2. schorzenia restrykcyjne (↓ bądź ilości pęcherzyków płucnych, bądź ↓ powierzchni wymiany gazowej)
▫ choroby miąższu płucnego:
- choroby pęcherzykowe i śródmiąższowe:
+ obrzęk płuc,
+ włóknienie tkanek śródmiąższa,
+ zapalenia,
- niedodma,
- resekcja tkanki płucnej,
3. choroby ściany klatki piersiowej:
- otyłość,
- skrzywienie tylno-boczne kręgosłupa,
- ZZSK,
- wielokrotne jednoczasowe złamanie żeber,
4. choroby opłucnej:
- płyn,
- odma,
- zwłóknienia opłucnowe,
5. choroby nerwowo-mięśniowe, zaburzenia nerwowe:
- zatrucie (barbituratan, morfina, narkotyki),
- wylew, bądź niedokrwienie i uszkodzenie ośrodka oddechowego,
- uraz,
- guz wpuklający się w dno komory IV,
- uszkodzenie rdzenia kręgowego (zapalenie istoty szarej),
- uszkodzenie płytki nerwowo-mięśniowej (curara, sukcynylocholina, fosforany organiczne).
PATOMECHANIZMY PROWADZĄCE DO ZABURZEŃ DYFUZJI.
1. zmiany strukturalne błony pęcherzyków płucnych:
- zwłóknienie płuc,
2. ↓ liczby pęcherzyków płucnych:
- rozedma,
3. obrzęk,
4. zapalenie płuc,
5. nawracająca zatorowość płuca,
6. niedokrwistość (skrócenie czasu przepływu krwi wokół pęcherzyka).
PATOMECHANIZM ZABURZEŃ PERFUZJI
1. zaburzenia w dopływie krwi tętniczej:
- zatory tętnicy płucnej,
2. uszczuplenie łożyska włośniczkowego:
- np. w rozedmie,
- odruch pecherzykowo-włosniczkowy (↓ przepływu krwi → ↑pCO2 w pęcherzyku →
skurcz zwieracza prekapilarnego),
3. zaburzenia w odpływie krwi:
- niewydolność LK (stenoza/niedomykalność mitralna czy aortalna oraz
spowodowana innymi czynnikami).
METODY BADANIA UKŁADU ODDECHOWEGO.
1. spirometria,
2. podatność,
3. próba rozkurczowa oskrzeli,
4. pojemność oddechowa płuc (DL),
5. stosunek V/Q,
6. gazometria.
1. spirometria
• dynamiczna lub statyczna,
• różnicowanie restrykcyjnych od obturacyjnych,
• ocena wydolności oddechowej,
• ocena skuteczności leczenia.
Test Tiffno = określenie FEV1/VC. Fizjologia 60 - 85%. Jeśli poniżej 50% to choroby obturacyjne płuc. Jeśli
powyżej 85% to domniemanie choroby restrykcyjnej co należy potwierdzić gazometrią
i obj. pojemności dyfuzyjnej.
2. podatność
• zmiana objętości wywołana w warunkach standardowych wywołana zmianą ciśnienia.
• określana jest w L/kPa lub L/cmHg2O.
Rozedma
Norma
Zwłóknienie
3. próba rozkurczowa oskrzeli
• służy do różnicowania obturacji czynnościowej od anatomicznej,
• standardowo podaje się β-mimetyk a następnie porównuje się FEV1 przed i po podaniu leku.
4. pojemność oddechowa płuc (DL)
• jest to taka objętość gazu, która w warunkach standardowych w ciągu 1 minuty przy różnicy ciśnień 1mmHg
dyfunduje przez barierę dyfuzyjną.
• DL - dla CO2 wynosi 20 ml/min/mmHg.
• ↑DLCO2 (krwawienie do pęcherzyków płucnych, przeciek l-p, czerwienica prawdziwa),
• ↓DLCO2 (rozedma, włóknienie płuc, mnogie zatory płuc, obrzęk płuc, sarkoidoza, niedokrwistość),
5. stosunek V/Q
• fizjologicznie V/Q = 0.8 (V=4l/min, Q=5l/min).Dysproporcja stosunku wentylacji do perfuzji.
• ↓V/Q świadczy o: niedodma, obturacje oskrzeli, obrzęk pęcherzyków.
• ↑V/Q świadczy o: zastój w krążeniu płucnym, niewydolność PK, zatorowość naczyń płucnych
6. gazometria
• ciśnienie parcjalne tlenu, CO2, i pH są ważnymi równoważnikami oceny czynnościowej płuc i wskazują na
stany wymiany gazowej m-dzy płucami a krwią,
• pO2 w tętnicach = 95-108mmHg,
pCO2 = 35-45mmHg,
pH = 7.35-7.45
STOPNIE NIEWYDOLNOŚCI ODDECHOWEJ WG KRYTERIÓW GAZOMETRYCZNYCH.
Stopień niewydolności |
PaO2 |
PaCO2 |
pH |
I° hiperwentylacyjne
II° częściowa niewydolność oddechowa
III° ciężka niewydolność oddechowa |
> 75mmHg
≤ 75
< 50mmHg
|
< 35mmHg
norma
> 50mmHg
|
↑ alkal.
norma
< 7,35 (kwasica oddechowa) |
CHOROBY ŚRÓDMIĄŻSZOWE (RESTRYKCYJNE)
• istota:
- rozlany naciek zapalny pęcherzyków płucnych,
• cechy:
- ograniczone rozprężanie płuc ze względu na zmiany włókniste miąższu, opłucnej lub klatki piersiowej.
- ↓VC, ↓FEV1, ↓PEF,
- prowadzą do zaburzeń wentylacji (↓RV, ↓FRC, ↓VC, ↓TLC),
- przepływ przy natężonym wydechu → ↓FEV1, ↓MVV, ale są one proporcjonalne do ↓TLC i ↓VC.
- ↓PaO2 w spoczynku jak i w wysiłku,
- brak równowagi V/Q,
- ↓dyfuzji O2 z pęcherzyków do światła naczyń włosowatych,
• choroby te prowadzą do ↓ podatności płuc.
Krzywa zależności (pętla) Q/V w chorobach restrykcyjnych i obturacyjnych
12 norma
9
6 obturacja
restrykcja
3
0
10 8 6 4 2 0
TLC RV
Pojemność płuc (L)
CHOROBY OBTURACYJNE (COPD)
• COPD - jest to przewlekła niewydolność oddechowa (przewlekłe proste zap.oskrzeli, przewlekłe zapadowe
(zaporowe) zap.oskrzeli, rozedma płuc) w której dochodzi do nieodwracalnych zmian strukturalnych w
narządzie układu oddechowego skutkiem czego są zaburzenia perfuzji i wentylacji w krążeniu małym.
Przewlekle proste zapalenie oskrzeli (PPZO)
• jeżeli w ciągu 2 kolejnych latach występuje łącznie 3-miesięczny okres produktywnego kaszlu,
• etiologia:
- 90% czynniki zewnątrzpochodne:
▪ dym tytoniowy (90%),
▪ zanieczyszczenie powietrza (tlenek siarki, pyły, kurze),
- 10% czynniki wewnątrzpochodne:
▪ niedobory immunologiczne (niedobór IgA),
▪ niedobory α-1 antytrypsyny,
▪ pierwotna dyskineza rzęsek,
Rozedma płuc
• są to nieodwracalne rozszerzenia przestrzeni pęcherzykowych, obwodowych od oskrzelików końcowych
wskutek zniszczenia ich ścian,
• 2 postacie:
- rozedma środkowej części zrazika, najczęściej jako następstwo przewlekłego zap.oskrzeli, najczęściej
dotyczy szczytowych partii płuc,
- rozedma uogólniona - dotyczy całego zrazika jako następstwo niedoboru α1-antytrypsyny, rzadko
związana z procesem zapalnym,
Etapy COPD
PPZO PZZO ROZEDMA PŁUC
(duszność, ↓ tolerancji ( - pęcherze rozedmowe,
czynn.etiologiczny (dym tytoniowy) wysiłku) - niew.oddechowa
↓ ↓ - serce płucne)
zab.ruchu rzęsek nadal działanie
↓ czynn.etiologicznego
ich następowy zanik
↓
przerost błony śluzowej
(↑↑ śluzu)
↓
metaplazja nabłonka
↓
nacieki plazmocytów i granulocytów
↓ ↓
uszk.nabłonka, uwalnianie mediatorów
(prorteazy, elastazy, tryptazy)
niszczenie struktury oskrzelika i oskrzela
↓
utrata sztywności i zapadanie się oskrzelika
lub oskrzela w czasie wydechu
COPD I JEJ POSTACIE
Postać rozedmowa |
Postać oskrzelowa |
• pink puffers (różowi dmuchacze), • starsi , > 65r.ż., • objawy: - duszność wysiłkowa, - ↓ masy ciała, - kaszel, - wykrztuszanie,
• badania: - niewielka hipoksja, - hipokapnia, • rozedma bez objawów zapalenia, • rozwój powolny, • upośledzenie parametrów V/Q, • gorzej reaguje na leczenie, ale ma lepsze rokowanie |
• blue blooters (niebiescy nadymacze), • młodzi, • objawy: - kaszel, - odksztuszanie, - ↑ masy ciała, - świsty, furczenia, - obrzęki, sinica • badania: - nasilona hipoksja, - hiperkapnia, • policytemia, • serce płucne, • znaczne zmiany w V/Q • lepiej reaguje na leczenie, ale ma gorsze rokowanie |
• diagnostyka:
▪ wywiad: palenie papierosów,
▪ fizykalne:
- wdechowe ustawienie klatki piersiowej,
- ↓ruchomości oddechowej,
- ↓udziału dodatkowych mm.oddechowych,
▪ RTG:
- rozdęcie płuc (jasne płuca),
- przywnękowo widoczna amputacja naczyń,
- spłaszczona przepona,
▪ spirometria:
- ↓ wartości FEV1, a szczególnie w postaci BB.
• leczenie:
1. rozszerzenie oskrzeli:
- metyloksantyny (teofilina, diprofilina),
- β-sympatykomimetyki (Salbutamol, Berotec),
2. sterydy (rozszerzenie oskrzeli + ↓reaktywności hormonalnej),
3. mukolityczne (ACC, Fluimucil),
4. wykrztuśne (Guajazyl),
5. leczenie zakażeń:
- antybiotyki o szerokim spekrtum działania (wcześniej wymaz),
6. szczepienia pw grypie,
7. szczepienia pw pneumocytozie,
8. rehabilitacja oddechowa (gimnastyka),
9. leczenie chirurgiczne (jeżeli jest pęcherz rozedmowy, który uciska na naczynia to go usuwamy),
10. transplantacja,
11. tlenoterapia, gdy ciśnienie parcjalne tlenu jest < 55-60mmHg,
12. podawanie α-AT,
ROKOWANIE W COPD
• należy oznaczyć FEV1 (pierwszosekundową objętość wydechową)
jeśli FEV1 < 750ml to okres 5-letnich przeżyć = 25%,
jeśli FEV1 = 1200-1400 ml to okres 5-letnich przeżyć = 50%
• po 25r.ż. FEV1 fizjologicznie ↓ o 20ml/rok, natomiast w COPD o 50-75ml/rok.
TEORIA PROTEAZ I ANTYPROTEAZ W POWSTAWANIU WRODZONEJ ROZEDMY PŁUC.
• w warunkach fizjologicznych zachowana jest równowaga między proteazami a antyproteazami,
• ↑ aktywności proteaz:
- częste zakażenia układu oddechowego (np. zapalenie płuc, zespół zatokowo - oskrzelowy,
zapalenie oskrzeli),
- zahamowanie aktywności α1 - antytrypsyny pod wpływem nadtlenków i wolnych rodników.
• wrodzone niedobory:
a). Postać homozygotyczna - fenotyp PiZZ, postać cięższa iż wartość stężenia α1 - AT jest mniejsza niż
15% należnej wartości, a to nie równoważy działania proteaz. Powstawanie cyst w wątrobie, nerkach
i oczywiście rozedma płuc, leczenie przez podawanie α1 - AT,
b). Postać heterozygotyczna - fenotyp PiS2 lub PiMZ, łagodniejsze gdyż stężenie α1 - AT wynosi
25 - 30% wartości należnej, co prawie całkowicie równoważy stosunek do proteaz i nie ma
zachwiania równowagi.
ROLA EEP W ROZEDMIE
Ciśnienie w jamie ustnej ma wartość zerową, a ciśnienie w klatce piersiowej (intrathoracalne), otaczające drogi oddechowe, wartość stałą. Dlatego na odcinku m-dzy pęcherzykami, a ustami musi pojawić się punkt zrównania ciśnienia wew. i zewn. dróg oddechowych - EEP. Ciśnienie w tym punkcie nazywamy ciśnieniem krytycznym (u osób zdrowych na wysokości oskrzeli segmentowych).
W rozedmie ciśnienie na zewn. oskrzelików wzrasta i doprowadza do ich zapadania się. Aby wyrównać to ciśnienie należy zwiększyć ciśnienie w jamie ustnej.
ASTMA OSKRZELOWA
• jest to napadowa duszność spowodowana zatkaniem dróg oddechowych rozwijającym się na podlożu
nadwrażliwego układu odechowego. Wywołana bodżcem zewntrznym lub wewnętrznym.
• klasyfikacja:
typ I - atopowa (alergiczna, zewnątrzpochodna)
- uczulenie dróg oddechowych przez alergeny u osobników atopowych predysponowanych genetycznie
do występowania dominanty autosomalnej odpowiedzialnej za tworzenie w nadmiarze IgE. Astmie tej
towarzyszy neurodermitis lub alergiczny nieżyt nosa.
typ II - niealergiczna (wewnątrzpochodna)
- jest spowodowana zakażeniami (czynniki chemiczne lub fizyczne). Związana jest z wysiłkiem
fizycznym. Często występuje zespół PAR po podaniu leku.
typ III - wysiłkowa
- wywołana wysiłkiem fizycznym, zmianami temperatury lub wilgotności powietrza
typ IV - zawodowa
- jeżeli występuje m-dzy 5 a 44r.ż. jesteśmy w 80% pewni, że mamy do czynienia z astmą atopową.
Jeżeli występuje do 5r.ż. lub po 45r.ż. w 80% jesteśmy pewni, że mamy do czynienia z astmą
nieatopową. 5-10% przypadków może być wywołane NSAID. U 100% pacjentów z astmą nieatopową
wysiłek fizyczny jest przyczyną napadu. Wysiłek fizyczny wywołuje u astmatyka atopowego napad w
60% przypadków.
PATOMECHANIZM ASTMY ATOPOWEJ
• konieczność współistnienia:
1.alergenu,
2.IgE,
3.komórki docelowej (mastocyt, bazofil),
1. alergen:
- 80% jest to roztocze,
- sierść i naskórki zwierząt domowych,
- pióra i puch ptasi,
- pyłki traw, drzew, krzewów,
2. IgE:
- produkowany przez plazmocyty B pod wpływem kontaktu alergenu z drzewem oskrzelowym (może
być wielokrotny kontakt),
- jest ciepłochwiejne, nie przechodzi przez łożysko, cytofilne do mastocyta, bazofila,
3. mają one FcRI rec z którymi się łączy a mniejsze powinowactwo do FcRII na powierzchni eozynofila,
makrofaga płucnego, płytki, neutrofila,
alergen
↓
IgE + FcRI
↓
↑ mediatorów
↓
skurcz oskrzeli, ↑ gęstego lepkiego śluzu, obrzęk nabłonka.
PATOMECHANIZM REAKCJI PSEUDOALERGICZNEJ
Reakcja ta wywołana jest działaniem NSAID po jednokrotnym ich kontakcie z układem oddechowym. Następstwem tego jest uszkodzenie błony mastocyta i uwolnienie z komórek tucznych i bazofili, mediatorów stanu zapalnego i napad astmy oskrzelowej. Od tego momentu jest ona identyczna jak astma atopowa.
MEDIATORY REAKCJI ALERGEN - IgEFcRI MASTOCYTA
Mediatory te dzielimy:
1. zdeponowane w mastocycie (prekursorowa forma)
- histamina,
- neutrofilowy czynn. chemotaktyczny
- eozynofilowy czynn. chemotaktyczny
- arylosulfataza,
- kininogenaza,
2. syntetyzowane i uwalniane w czasie reakcji:
- nadtlenki i wolne rodniki,
- LTB4, LTC4, LTD4, LTE4,
- PGE2, PGF2α, ,PGD2,
- TXA2, TXB2,
- adenozyna,
- bradykinina,
- PAF,
3. mediatory rdzenia komórki:
- heparyna,
- elastaza,
- tryptaza,
- dysmutaza,
- proteaza,
▪ nie wywołują czynn. ogólnoujstrojowych,
▪ działanie parakrynne,
Następstwa działania mediatorów:
skurcz oskrzeli |
↑ sekrecji śluzu |
obrzęk nabłonka |
- histamina (H1), - LTD4 , LTE4, - PGD2 , PGF2α , - TXA2, - bradykininy, - PAF, |
- histamina (H2), - PG, - LTC4, LTD4, LTE4, - kwasy monohydroksyejkozotetranowe |
- histamina (rec H1), - LTC4, LTD4, LTE4 - PGE2, - bradykinina, - PAF,
|
• ponadto powstają nacieki z neutrofilów i eozynofilów, które powodują ↑ wrażliwości (reaktywności)
w następstwie czynników chemotaktycznych.
• ponadto:
- bradykinina → pobudz. wł. demielinizowane → ↑SP → skurcz oskrzeli,
- adenozyna → uwalnia histaminę,
- nadtlenki → uszkodzenie nabłonka i zaburzenie równowagi proteazy / antyproteazy poprzez
hamowanie α1 - antytrypsyny.
MECHANIZM WCZESNEJ REAKCJI ASTMATYCZNEJ (EAR)
alergen → IgEFcRI mastocyta → histamina, PGD2,LTC4 → skurcz oskrzeli, obrzęk błony śluzowej
PAF, PGF2α,TXA
alergen ale w mniejszym stopniu → IgEFcRII makrofaga pęcherzyków płucnych → LTB4, LTC4, LTD4,
PAF, PGF2α,TXA2
nadtlenki, proteazy,
MECHANIZM PÓŹNEJ REAKCJI ASTMATYCZNEJ (LAR)
• w EAR uwolnione zostają czynniki chemotaktyczne z makrofagów i mastocytów: ECF-A, NCF, LTD4,PAF,
które powodują:
- skurcz oskrzeli,
- ↑sekrecji śluzu,
- napływ do miejsca reakcji: neutrofili, eozynofili, mastocytów, limfocytów, który to naciek zapalny wraz z
ww będą dawać obturację oskrzeli.
• ponadto w LAR:
PAF
eozynofile
białka cytostatyczne
(kationowe,zasadowe,neurotoksyna eozynofilowa)
uszkodzenie nabłonka,
rozluźnienie połączeń m-dzykom.,
złuszczanie nabłonka
zniesienie naturalnej bariery ochronnej
odsłonięcie włókien odsłonięcie włókien n.X infekcje bakteryjne i
zdemielinizowanych
wirusowe + ułatwiona
penetracja alergenu
odruch n.X
uwolnienie z zakończeń: ↑Ach czynn.drażniące: fiz,chem
SP, CGRP, NK-a i b
R-M3
pobudzenie receptorów drzewa
oskrzelowego i naczyń płucnch
kaszel, skurcz oskrzeli,
↑sekrecji śluzu
skurcz oskrzeli,
↑sekrecji śluzu,
rozszerzenie kapilar płucnych,
• we włóknach aferentnych n.X uwalniane są peptydy pełniące funkcję włókien współczulnych i stanowiące
przeciwwagę dla układu cholinergicznego. Są to: VIP, PHM.
• w LAR zostaje zaburzona przez peptydazy równowaga VIP,PHM / SP,CGRP,NK-a i b, co ułatwia i nasila
wystąpienie reakcji alergicznej.
OBRZĘK PŁUC
1. Obrzęk hydrostatyczny (hemodynamiczny):
W następstwie:
- NLK,
- stenoza mitralna,
- kardiomiopatie,
- niedomykalność mitralna,
- zmiany w mózgu (↑ciśń.śródcz → skurcz tt.obwodowych → napływ dużej ilości krwi do płuc), warunki nagle
obniżonego ciśnienia atmosferycznego,
↑ciśń.krwi w nacz.włosow.>30mmHg→ płyn przesiękowy w świetle pęcherzyków (pieni się-surfaktant
zachowany)
2. Obrzęk niehydrostatyczny (niehemodynamiczny) ze ↑ przepuszczalniości.
- zatrucie fosgenem, dymami kadmu, tlenkami azotu,
- zatrucie ciążowe (gestoza)
- przedawkowanie środków ogólnie znieczulających,
- wirusowe zapalenie płuc,
uszkodzenie ściany naczyń,
Toksyny
uszkodzenie pneumocytów II + niedobór surfaktantu
3. Obrzęk niehydrostatyczny z niedoboru surfaktantu.
płuco niedodęte
↓
łatwiejszy napływ krwi do naczyń w
nie rozciągniętych przegrodach
↓
płyn do pęcherzyków
(pieni się nieznacznie albo wcale)
↓
wytrącanie białek
↓
błony szkliste powlekające przegrody
MECHANIZMY ZAPOBIEGAJĄCE ENDOGENNEMI OBRZEKOWI HEMODYNAMICZNEMU
1. śródbłonek naczyń który jest w niewielkim stopniu przepuszczalny dla białek osoczowych warunkujących
ciśnienie (p) onkotyczne kapilar.
2.↑p.hydrostatycznego w kapilarach płucnych prowadzi do:
a). zagęszczenia krwi kapilarnej płuc,
b).↑odpływu płynu naczyniami chłonnymi (do 15x),
c). wypłukiwanie białek miąższu warunkujących p onkotyczne
a+b+c→↑resorpcji wody→równoważenie zwiększonej filtracji.
Jest to szczególnie ważne w ostrej niewydolności LK, kiedy to ↑nagle objętość płynu śródmiąższowego o 1-2l.
NIEWYDOLNOŚĆ ODDECHOWA
HIPOKSEMICZNA
• główna przyczyna to hipoksemia krwi tętniczej (PaO2<50mmHg), do której prowadzą:
1. ↓wdychanego pO2 (duże wys. npm.)
2. hipowentylacja→↓PAO2 i PaO2
3. ↓czasu przejścia erytrocytów przez naczynia włosowate lub pogrubienie bariery dyfuzyjnej→niewydolność
dyfuzyjna
4. miejscowe zaburzenie stosunku V/Q. Obszary płuc słabiej wentylowane (niedodma, naciek, obrzęk,
obturacja dróg odd.) → ↓utlenowania krwi.
Stopień hipoksemii zależy tutaj od wielkości odruchowego spowodowanego hipoksemią skurczu naczyń
płucnych.
5. przeciek tętn.-żylny wewnątrz sercowy (sinicze wady wrodzone serca z przeciekiem) lub płucny
(płucne połączenia tętniczo - żylne),
6. domieszka odtlenowanej krwi żylnej → ↓PaO2 u osób z chorobami płuc i zaburzeniami wymiany gazowej.
• niewydolność hipoksemiczna występuje w:
- ARDS,
- zatorach płucnych,
- obrzęku płuc,
- zapaleniu płuc.
WENTYLACYJNA
• niezdolność zapewnienia wentylacji odpowiedniej do utrzymania prawidłowego pH krwi i eliminacji CO2 bez
wywołania zmęczenia mm.oddechowych, ciężkiej duszności lub bez mechanicznego wspomagania oddechu,
• przebiega z hiperkapnią,
• następuje: ↑PaCO2 > 50mmHg
↓PaO2 < 60mmHg
• dochodzi również do:
- ↑RV, ↓VC,
- ↑FCR, ↓MVV,
- ↑FEV1,
• patomechanizm:
|
Leki uspokajające Zaburzenia świadomości Przewlekły wysiłek oddechowy Brak snu Zasadowica metaboliczna Udar mózgu Choroby nerwowo-mięśniowe Uraz klatki piersiowej
|
Uszkodzenie n.przeponowego Uszkodzenie rdzenia Osłabienie mm.oddechowych |
|
|
|
|
Zaburzenia napędu oddechowego |
Zaburzenia przewodnictwa nerwowo-mięśniowego |
|
|
|
|
Niedostateczna wentylacja |
|
|
Niewydolność wentylacyjna |
|
ZESPÓŁ OSTREJ NIEWYDOLNOŚCI ODDECHOWEJ U DOROSŁYCH (ARDS)
• mokre płuco, płuco wstrząsowe, zespół błon hialinowych u dorosłych,
• specyficzna postać ostrej niewydolności oddechowej, początkowo z hipoksją i hipokapnią, która potem
przechodzi w ↓ O2, ↑CO2, ↓powierzchni wymiany gazowej, przeciek tętniczo-żylny, nieutlenowanie krwi,
• przyczyny:
▪ bezpośrednie uszkodzenie płuc:
- aspiracja treści żołądkowej w czasie zbyt wczesnego rozintubowania gdyż krtań nie ma
wówczas tonusu. Kwas mlekowy, pepsyna → przez oskrzela→ do pęcherzyków
- zachłyśnięcie się wodą,
- inhalacja gazów toksycznych,
- inhalacja narkotyków,
- zbyt wysokie ciśn.wentylacji tlenu → uszkodzenie pneum. II → ↓surfaktantu →rozedma
i niedodma,
▪ pośrednie uszkodzenie:
- posocznica,
- urazy wielonarządowe,
- DIC,
- kwasica moczanowa, ketonowa,
- zatory tłuszczowe,
- wstrząs,
- ostre zapalenie trzustki,
PATOGENEZA ARDS.
uszkodzenie błony pęcherzykowo - włośniczkowej
uszkodzenie pneumocytów I uszkodzenie komórek śródbłonka
(biorą udział w wymianie gazowej)
↑ przepuszczalności
|
pogorszenie wymiany gazowej |
|
wysięk do przestrzeni
śródmiąższowej
↓ surfaktantu
migracja granulocytów
obojętnochłonnych
do tkanki śródmiąższowej
pogrubienie i przerost uwalnianie mediatorów
naczyń płucnych stanu zapalnego
wysięk białkowy do mikrozakrzepy napływ limfocytów i
światła pęcherzyków rozrost fibroblastów
(błony hialinowe )
zapadanie się pęcherzyków włóknienie
ekstremalne zmiany V/Q ↑ przecieku
↓ podatności płuc tętniczo - żylnego
↑ przestrzeni martwej
SERCE PŁUCNE
• etiologia:
- przewlekła obturacyjna choroba płuc (przewlekłe zap.oskrzeli, rozedma),
- pooperacyjne lub pochorobowe ubytki miąższu płucnego,
- zatorowość lub nadciśnienie płucne,
Główną przyczyną CP (cor pulmonale) jest masywna zatorowość płucna.
• patomechanizm:
a).↓wentylacji pęcherzyków → hipoksja pęcherzyków →
1. przerost mm.gładkich tętniczek płuc (naczynia silnie reagują na hipoksję)
2. obkurczenie się naczyń płucnych
b). kwasica w hiperkapni + hipoksemia → ↑obkurczenia naczyń płucnych,
c). hipoksja →wtórna policytemia → ↑lepkości krwi + ↑CO → ↑nadciśnienia płucnego,
• objawy:
- duszność wysiłkowa,
- omdlenia wysiłkowe,
- często ból dławicowy,
- skurczowe unoszenie lewej połowy kl.piersiowej,
- zaakcentowanie płucnej składowej drugiego tonu,
- w EKG cechy przerostu PK.
PATOFIZJOLOGIA UKŁADU KRĄŻENIA
DEFINICJA CHOROBY WIEŃCOWEJ
• choroba niedokrwienna serca (dusznica bolesna, dławica piersiowa)
• jest to schorzenie polegające na permanentnym lub okresowym niedostarczeniu tlenu przez naczynia wieńcowe
do lewej i prawej komory.
• postacie:
1.Stabilna (tzw. wysiłkowa)
- pacjent jest w stanie przewidzieć jakie obciążenie fizyczne wywoła ból wieńcowy,
- w EKG w czasie napadu jest uniesienie odcinka ST,
- ból nie wystąpi po Nitroglicerynie,
- mogą ją wywołać emocje oraz kontakt z zimnym, chłodnym powietrzem, gdyż dochodzi do skurczu
odruchowego prekapilar skórnych + skurcz łożyska mięśni szkieletowych dystalnych cz. kończyn →
↑ Robw. (TPR) → ↑ średnie ciśnienie tętnicze → ↑ afterload dla lewej komory → ↑ kurczliwość →
↑ zapotrzebowania na tlen,
- najczęściej wywołana jest obliteracją miażdżycową, jednej lub więcej gałęzi naczyń wieńcowych
zmniejszająca powierzchnię przekroju w miejscu przewężenia min. o 30 - 40%.
2. Niestabilna:
- ↑ ilości czasu tworzenia bólu dławicowego i nie jest to związane ze zmianą trybu pacjenta,
- bóle dławicowe mogą występować nawet w spoczynku,
- w miejscu obliteracji miażdżycowej dochodzi do powstania zakrzepu, który zmniejsza powierzchnię
przekroju o następne kilkadziesiąt procent,
- zwana stanem zawałowym,
- w okresie 3 miesięcy po ataku tej dławicy u 20% chorych wystąpi zawał serca,
- w EKG → uniesienie odcinka ST w czasie napadu.
3. Prinzmetala:
- występuje najczęściej u osób młodych,
- jest wynikiem skurczu mięśni gładkich naczynia wieńcowego,
- ból wieńcowy występuje najczęściej w spoczynku,
- w EKG → obniżenie ST w czasie napadu.
4. „Niema” tzw. cicha:
- występuje w polineuropatii będącej w wyniku wieloletniej cukrzycy, gdzie dochodzi do uszkodzeń
dośrodkowych włókien czuciowych n.X,
- w EKG → uniesienie ST,
5. Zawał mięśnia sercowego (85% - przyczyny miażdżycowe).
ENDOGENNE CZYNNIKI I MECHANIMY ZAPOBIEGANIA KRZEPNIĘCIU KRWI
Uruchamiane są równocześnie wraz z mechanizmami krzepnięcia krwi w naczyniu.
a). Tkankowy aktywator plazminogenny (t-PA).
- aktywuje plazminogen do plazminy, która rozpuszcza skrzep,
b). Inhibitory koagulantów.
1. antytrombina III (AT - III)
- łącząc się z trombiną inaktywuje ją (AT - III + T)
2. trombomodulina (TM) → śródbłonkowy receptor wystający do naczynia wychwytujący
trombinę przez co powstaje kompleks TM + T
3. aktywacja bC - reaktywnego przez TM + T do formy aktywnej, i ta forma aktywacji
odpowiedzialna jest za degradację osoczowych czynników V i VIII,
c). Mechaniczne zapobieganie adhezji i agregacji płytek
- PGI2
d). Mechanizmy lokalnie prowadzące do rozkurczu naczynia wieńcowego. Skrzep który się tworzy
hamuje dyfuzję O2 ze światła naczynia do miocytów, które przykrywa → przejście miocytów na
metabolizm beztlenowy z tlenowego
degradacja ↑ stężenia kwasu mlekowego i ↑ H+
ATP do ADP → AMP adenozyna
inozyna
(czynnik parakrynny
wazodylatacyjny)
rozkurcz naczynia
PATOMECHANIZM POWSTAWANIA ZAKRZEPU W NACZYNIACH WIEŃCOWYCH
Do wystąpienia tego zakrzepu konieczne są:
1. obecność blaszki miażdżycowej,
2. lokalny ↑zdolności do zakrzepicy (bo śródbłonek jest ułomny w okolicy blaszki),
3. skurcz naczynia.
Blaszka miażdżycowa
zmiana przepływu pęknięcie 1 nieprawidłowy 2
lamilarnego w turbulentny blaszki śródbłonek
↓Trombomoduliny
uszkodzenie odsłonięcie kolagenu ↓EDRF ↓PGI
mech. płytek ↓PGI (p/skrzepowe)
(naczyniorozsz.)
aktywacja płytek
TXA2
skurcz naczynia 3
powstawanie zakrzepu
Nie miażdżycowe przyczyny zawału (mniej niż 15%):
1. zapalenie naczyń,
2. zator w krążeniu wieńcowym,
3. wrodzone anomalie tętnic wieńcowych,
4. uraz tętnic w krążeniu wieńcowym,
5. znaczny skurcz tętnicy wieńcowej np. kokainowy,
6. ↑ lepkości naczyń.
ZMIANY WCZESNE W ZAWALE MIĘŚNIA SERCOWEGO
• dotyczą czynności i struktury ściany mięśnia sercowego,
• są następstwem niedostatecznego dowozu O2,
• ostatecznym efektem tych zmian jest całkowita martwica skrzepowa,
• zachodzą od momentu zakrzepu do końca 4 doby,
▪ 1 - 2 minuta zawału
- ↓ ATP → ↓ kurczliwości
▪ 10- 20 minuta zawału
- stężenie ATP ↓ poniżej 50% należnego → obrzęk komórki → ↓ pot. membranowego →
↑ pobudliwości (batmotropowo +) → skurcze dodat. → zaburzenia rytmu
▪ 20 - 40 minuta zawału
- nieodwracalna martwica kardiomiocyta
▪ 1 - 3 h
- makroskopowo widoczna falistość włókien mięśniowych w miejscu zawału, która jest
wynikiem obrzęku miocytów i ich przesuwania się co powoduje przerywanie połączeń
międzykomórkowych,
▪ 4 - 12 h
- krwawienie do miejsca martwicy,
- naciek obojętnochłonny,
▪ 18 - 24 h
- dochodzi do martwicy skrzepowej, która organizuje się nie odczuwalnie między 46 a 96 h,
ZMIANY PÓŹNE W ZAWALE MIĘŚNIA SERCOWEGO
▪ 5 doba - 6-8 tydzień
- żółte rozmiękanie trwa 5-7 dni → jest to usuwanie tkanki martwiczej przez makrofagi,
- proces bliznowacenia → odkładanie kalagenu, tworzy się blizna pozawałowa, która trwa do 7-8 tygodni,
blizna ma za zadanie podtrzymywać ciągłość strukturalną ściany objętej zawałem.
PATOMECHANIZM ZMIAN WCZESNYCH W ZAWALE M.SERCOWEGO
↑kwasu mlekowego
↑ H+ (↓pH)
2 min. ↓podatności ↓kurczliwości
20 min. obrzęk mitochondriów, marginalizacja chromatyny, ↓glikogenu, niszczenie błon komórkowych denaturacja białek
4 - 12 h
|
↓ O2
przejście metabolizmu tlenowego w
arytmie
zmiany potencjału błonowego
aktywacja kanałów Ca++
↑stęż. Ca++ w cytozolu
aktywacja lipazy i proteazy
uszkodz. błony kom.
obrzęk komórki
rozszerzenie miocytów falistość włókien
|
↓utleniania tłuszczów
↓ATP
upośledzenie funkcji pomp jonowych ATP - zależnych
↓Na+/K+ ATP - azy
↓K+ zewnątrzkom. ↓Na+ wewnątrzkom.
obrzęk ↑pompy Na+/Ca++ komórki
uwolnienie enzymów do krążenia |
|
|
|
OBJAWY PODMIOTOWE I PRZEDMIOTOWE ZAWAŁU MIĘŚNIA SERCOWEGO
Podmiotowe (zebranie wywiadu, jeśli możliwe):
• bardzo silny ból w klatce piersiowej, o charakterze rozpierającym, rozwierającym, palący.
Ból promieniuje do kątów żuchwy, barków i kończyn górnych z przewagą strony lewej, do pleców,
szczególnie do kąta lewej łopatki, oraz rzadko do nadbrzusza,
• w czasie zawału jest ↑↑ akt. sympatycznego (bo ↑ akt. układu wegetat.)
- blada, wilgotna, zimna skóra,
- tachycardia,
- duszność (↓ podatności L.K. → ↑ zastoju krwi w krążeniu pł.
↓
pobudz.. rec. J płucnych
↓
drogą aferentną do pnia płucnego i do ośrodka oddechowego
→ tachycardia
• ↑↑parasym. (n.X)
- nudności,
- wymioty,
- czasem samoistne oddawanie stolca,
Fizykalne:
- S4 w wyniku ↓ podatności L.K. i ↑ kurczliwości L.P.
- S3 → objawy niewydolności L.K.
- szmer skurczowy z niedrożnością zastawki dwudzielnej (zerwanie nitek lub mięśnia brodawkowego)
- cwał komorowy
- po kilku godzinach można wysłuchać tarcie osierdzia przy zawale pełnościennym (naciek
obojetnochłonny przechodzi na worek osierdziowy)
- palpacyjnie u szczupłych i zew. przed. korowy można wyczuć uderzenie dyskinetyczne koniuszka
serca („kłapanie”)
-↑ temp.
-↑ OB
- leukocytoza na skutek uwalnianych kominkowych mediotorów zapalnych
(przede wszystkim IL -1, TNF),
DIAGNOSTYKA ZAWAŁU w EKG
Zawał pełnościenny:
- uniesienie ST,
- odwrócenie załamka T,
- pojawienie się patologicznego załamka Q (zespół QS)
fizjologicznie patologicznie
- 3 msek - pow. 40 msek.
- woltaż 1mV - 25% załamka R
w danym odprowadzeniu
Zawał niepełnościenny:
- obniżenie ST,
- załamek T odwrócony,
- brak patologicznego załamka Q,
Ewolucja zmian w zapisie EKG w ciągu najbliższych dni i tygodni.
Minuty: uniesienie ST, ↓amplitudy załamka R,
Godziny: pojawia się zał. Q, fala Pardego,
1 - 2dni: widoczny zał. Q o woltażu 25% załamka R, uniesienie ST, odwrócony T,
kolejne dni: utzrymany Q, obniżone R o 15-20% od początkowego, powrót ST, utrzymany odwrócony T
4 - 5 tyg: normalizacja zapisu, q patologiczny, ↓amplitudy R, ST w linii izoelektrycznej, zał. T dodatni,
DIAGNOSTYKA ENZYMATYCZNA ZAWAŁU
Trzy enzymy: CK, AspAT, LDH,
CK
• CK jest niespecyficzne, gdyż uwalniane jest z martwiczych kardiomiocytów. CSN, mm.szkieletowych, dlatego
oznacza się izoenzym CK-MB, który uwalniany jest ze zmienionych martwiczo kardiomiocytów,
• pojawia się już po około 20.min,
• ↑CK-MB około 24h po wystąpieniu zawału,
• szczyt około 18-24h, który zależy od wielkości zawału bo:
a). jeżeli zawał był ciężki to wprowadza się terapię, która m.in. polega na wymuszonej diurezie → nie
dochodzi do kumulacji CK-MB,
b). jeżeli zawał jest lżejszy to intensywna terapia płynami nie jest konieczna i wówczas dochodzi do
kumulacji CK-MB (szczyt 24h),
• 3 - 4 doba wartość CK-MB wraca do normy,
• bardzo ważne jest monitorowanie tego izoenzymu (szybkość wzrastania, szybkość opadania, wartość max),
gdyż może to wskazać na rozległość martwicy mięśnia sercowego,
• wartość ok. 250 jednostek CK-MB to niewielka martwica, jeśli jest to rzędu 2500 jednostek, to mamy martwicę
ściany bocznej i przedniej - prawie całej,
• jeżeli pacjent będzie „uruchamiany” za szybko, tzn. nim wytworzy się blizna, może dojść do pęknięcia ściany
serca w miejscu zawału i tamponady
AspAT - w zawale ↑ on w 6-8 h, szczyt między 2-3 dobą, normalizuje się w 4-5 dobie. Może być uwolniony z
OUN, trzewi (wątroba), mięśni szkieletowych,
Dehydr. mleczanowa (LDH) - oznacza się stosunek LDH1 do LDH2, to mamy do czynienia z dokonanym zawałem mięśnia sercowego, ↑ tego enzymu w 4h, szczyt w 6-7 dobie,
a ↓ w 8 dobie.
Oznaczamy ten enzym i gdy jest on podniesiony, to jest to świeży zawał.
poziom w CK
w osoczu AspAT
LDH
1 2 3 4 5 6 7 (dni)
POWIKŁANIA ZAWAŁU MIĘŚNIA SERCOWEGO
A)
zaburzenia ukrwienia struktur zaburzenia metaboliczne
układu bodźcotwórczo-przewodzącego i elektrolityczne
farmakoterapia wzrost aktywności
(glikozydy, dopamina) układu autonomicznego
ZABURZENIA RYTMU
migotanie komór nadkomorowe zaburzenia rytmu
• najczęstsza przyczyna śmierci do 48h, • jeżeli występuje po 48 h, świadczy o ciężkiej dysfunkcji LK. Złe rokowanie |
|
• rytm zatokowy ↑ lub ↓, • przedwczesne pobudzenie przedsionków, |
|
• migotanie przedsionków, |
|
|
|
|
B) powikłania nierytmiczne:
wstrząs kardiogenny, pęknięcie wolnej ściany LK,
powikłania mechaniczne pęknięcie mięśnia brodawkowego,zapalenie osierdzia (10-15%), pęknięcie przegrody międzykomorowej,
- powikłania zakrzepowo-zatokowe, tętniak LK,
ZAOPATRZENIE MIĘŚNIA SERCOWEGO W TLEN
dystrybucja O2 ekstrakcja tlenu przepływ wieńcowy (Q)
pojemność tlenowa szybkość przepływu
krwi erytrocytów
stężenie Hb wysycenie Hb tlenem
ciśnienie perf. P
Q = opór wieńcowy R
opór małych ucisk
naczyń zewnątrznaczyniowy
CZYNNIKI DECYDUJĄCE O ZAPOTRZEBOWANIU MIĘŚNIA SERCOWEGO NA TLEN.
rytm serca zapotrzebowanie na tlen kurczliwość
naprężenie
w ścianie komory
objętość komory ciśnienie komorowe warstwa mięśnia
TONY SERCA.
Fizjologiczne rozdwojenie drugiego tonu.
• L. K. jest szybciej pobudzane niż P. K. gdyż krótsza jest odnoga pęczka Hisa do L. K. (~10 msek.),
• na szczycie wdechu obniża się przepona → ↓ ciśnienia w śródpiersiu
ucisk na v.care inf ↑ gradientu ciśnień krwi
wpływającej do serca
↑ objętości końcowo-rozkurczowej P. K.
wydłużenie wyrzutu krwi do
pnia płucnego ~ 10 msek.
opóźnienie zamknięcia zastawki tętnicy płucnej
Patologiczne rozdwojenie drugiego tonu.
• są trzy rodzaje tego rozdwojenia:
1.szerokie
a). opóźnienie zamknięcie zastawki pnia płucnego(P2),
b). może być następstwem przyspieszenia zamknięcia zastawki aortalnej (A2),
c). może być następstwem przyspieszenia A2 i opóźnienie składowej P2,
Ad. a.
- jest najczęściej następstwem bloku prawej odnogi pęczka Hisa,
- lub jest następstwem stenozy pnia płucnego przy założeniu, iż kompensacyjnie przerasta mięśniówka
ściany P. K.
Ad. b.
- w niedomknięciu zastawki mitralnej - bo w czasie fazy wyrzutowej dochodzi do wyrzutu krwi do
aorty i cofanie się krwi do przedsionka, więc maleje objętość wyrzutowa i wcześniej zamyka się
zastawka aortalna.
Ad. c.
- przy otworze międzykomorowym (bo w systole serce lewe generuje większe ciśnienie niż prawe
serce, więc będzie przeciek l-p, dojdzie do spadku objętości wyrzutowej w L. K. (wcześniejsze
zamknięcie zastawki aortalnej) oraz wzrost objętości wyrzutowej P. K. (opóźnienie zamknięcia
zastawki pnia płucnego).
2. utrwalone (sztywne, proste),
- gdy istnieje otwór międzyprzedsionkowy to objętość P. K. > L. K. to prowadzi do asymetrii w
objętości wyrzutowej i objętość ta w L. K. jest mniejsza niż w P. K. Stąd i w czasie wdechu i wydechu
słyszymy rozdwojenie drugiego tonu.
3. paradoksalne
▪ występuje w czasie wydechu i zanika w czasie wdechu.
blok prawej odnogi pęczka Hisa,
stenoza zastawki aortalnej,
przy nerwicy skurczowej serca,
przeciążenie objętości L. K. np. w przetrwałym przewodzie tętniczym Botalla,
DODATKOWE TONY SERCA
|
|||||
skurczowe |
rozkurczowe |
||||
|
śród- i późnoskurczowe kliki |
trzask otwarcia zastawki M lub T (w ich stenozie) po II tonie w czasie wdechu A2-P2 =0,5 |
III ton serca słuszalny w fazie późnego wypełniania komór |
stuk osierdziowy w fazie rozkurczu |
IV ton serca |
|
wypadanie płatka zastawki mitralnej lub trójdzielnej |
|
w wypadaniu strun ścięgnistych (fizjologicznie u dzieci lub młodzieży), a patologicznie |
w przebiegu zaciskającego zapalenia osierdzia, występuje przed cwałem komorowym |
jest następstwem kompensacyjnego przerostu LP przy ↓podatności LK. Silny skurcz przedsionków + sztywne ściany komory = cwał przedsionkowy |
|
pojawia się w fazie późnego skurczu |
|
jako objaw przeciążenia objętościowego serca np.: ostra nied. M lub T, tzw: cwał komorowy |
|
|
↑częstotliwości (ostry, trzaskający) |
|
|
|
|
|
Przedstaw patomechanizmy odpowiedzialne za powstawanie szmerów w układzie naczyniowym.
SZMERY- są następstwem zamiany przepływu laminarnego na turbulentny, skutkiem czego dochodzi do drgania
struktur naczyniowych lub sercowych ci daje falę akustyczną zwaną szmerem.
Przyczyny przepływu turbulentnego.
1. zwężenia:
- koarktacja aorty,
- stenozy w sercu,
2. zaburzenia w gładkości przekroju poprzecznego:
naczyń:
- skrzepy przyścienne,
- zmiany miażdżycowe,
- ucisk naczynia,
serca:
- zaburzenia w gładkości pierścieni zastawek np.: w gorączce reumatycznej,
3. odwrócenie kierunku przepływu krwi:
- niedomykalność zastawek
4. nieprawidłowe połączenia między częścią żylną a tętniczą:
- przecieki w tarczycy w chorobie Gravesa-Basedowa,
5. krążenie hiperkinetyczne (↑ przepływu krwi)
- choroby zakaźne z wysoką gorączką,
- niedomykalności,
- nadczynność tarczycy,
6. zmiany reologiczne krwi:
- ↑ lepkości krwi (odwodnienie, dysproteinemia, szpiczak mnogi)
- ↑ gęstości krwi (odwodnienia, przewlekłe schorzenia układu oddechowego prowadzące do
nadkrwistości wtórnych).
SZMERY SKURCZOWE
1. Szmery wyrzutowe.
• związane z wyrzutem krwi z jam komór do pni płucnych,
• występują przy zwężeniu ujścia aortalnego (↓ przekroju poprzecznego do 1,5 - 2 cm2, a krytyczne
gdy ↓ 0,8 - 0,9 cm2) i ujścia pnia płucnego,
• maja charakter szmerów crescendo - decrescendo,
• zwane romboidalnymi,
• max natężenie tego szmeru ulega przesunięciu w kierunku T2 w miarę narastającej sterozy,
• w przypadku miernej stenozy max będzie bliżej T1 lub w połowie między T1 a T2, a przy dużej stenozie
będzie bliżej T2.
2. Szmery pansystoliczne.
• trwają od końca T1 do początku T2,
• mniej więcej o tym samym natężeniu,
• przy niedomykalności mitralnej, trójdzielnej oraz przy otworze m - kom.
3. Szmery śródskurczowe i późnoskurczowe.
• szmery występują w 4 fazie cyklu sercowego (śródskurczowe) jeśli trochę później, to późnoskurczowe,
• przy wypadaniu płatka lub płatków zastawki mitralnej, wraz z cofaniem się krwi do tego przedsionka - zespół
Barlowa.
SZMERY ROZKURCZOWE
1. wczesne (wczesnorozkurczowe),
2. śródrozkurczowe i późnorozkurczowe.
Szmery wczesnorozkurczowe.
• tuż po T2,
• decrescendo,
• w wyniku cofania się krwi przez zastawkę aortalną do L K, lub w wyniku cofania się krwi przez zastawkę
pnia płucnego do P K,
• słyszalne jako „chuchniecie” po T2.
Szmery śródrozkurczowe i późnorozkurczowe.
• są następstwem stenozy zastawki mitralnej, rzadziej trójdzielnej,
• występują w fazie szybkiego wypełniania (faza VII serca),
• około 160 msek po zamknięciu zastawki aortalnej,
• decrescendo,
• jeśli stenoza aortalna jest znacząca, to słyszalna jest druga komponenta tego szmeru, słyszalnego tuż przez T1.
SZMERY CIĄGŁE (maszynowe, skurczowo - rozkurczowe)
• przetrwałym przewodzie Botalla,
• wada kombinowana (wada zastawki czyli zwężenie, które będzie dawało szmer skurczowy oraz
niedomykalność tej zastawki, która będzie dawała szmer rozkurczowy),
przetrwały przewód Botalla
S1 S2 S1
stenoza i niedomykalność zastawki aorty lub pnia płucnego
S1 S2 S1
ZWĘŻENIE ZASTAWKI MITRALNEJ.
• najczęściej na wskutek przebytej gorączki reumatycznej,
• spadek powierzchni ujścia mitralnego (fizjologicznie 4 - 6 cm2, a spadek do 2 cm2 daje to objawy kliniczne):
1. zarastanie spoideł między płatkami zastawki mitralnej ,
2. zgrubienie płatków,
3. pogrubienie i skrócenie nici ścięgnistych,
objawy kliniczne
↑ gradientu ciśnieniowego między L. K. a L. P.
↑ ciśnienia w żyłach płucnych
↑ wzrost ciśnienia w kapilarach płucnych
↑ objętości płynu śródmiąższowego w płucach
zastój w krążeniu płucnym
• po kilku latach tej niedomykalności może dojść do przerostu P K i później do niewydolności,
Rozpoznanie:
- wzmożona akcentacja S1 (szybsze zamknięcie i mogą być dodatkowo zwapniałe)
- trzask po S2 otwarcie mitralki (w połowie VII fazy cyklu serca w wyniku drgań nitek ścięgnistych w
wyniku większego ciśnienia przepływu),
- turkot,
- w EKG - cechy przerostu L. P., a po upływie miesięcy, lat dołączają się cechy przerostu P. K.
- w RTG: widoczne linie Kerlinga układające się w charakterystyczny obraz skrzydeł motyla,
odzwierciedlają przepełnienia naczyń chłonnych w wyniku zastoju krwi.
NIEDOMYKALNOŚĆ ZASTAWKI MITRALNEJ.
Warunki prawidłowego domknięcia zastawki:
• dokładne dopasowanie się płatków (koaptacja),
• wydolność strun ścięgnistych i mięśni brodawkowatych,
• prawidłowa ciągłość pierścienia zastawkowego.
Przyczyny niedomykalności:
zniekształcenia po gorączce reumatycznej,
następstwo zapalenia wsierdzia,
choroba niedokrwistości serca, która upośledza czynność mięśni brodawkowatych,
znaczne powiększenie jamy LK,
zwyrodnienie śluzakowate,
kardiomiopatia zastoinowa,
Patomechanizm:
Niedomykalność zastawki mitralnej → przewlekła niedomyk. → ↑ objętości ciśnienia w L. P. → ↑ ciśnienia z żyłach płucnych → ↑ ciśnienia w kapilarach płucnych → przesięk w miąższu płucnym → przeciążenie PK.
PORÓWNANIE OSTREJ I PRZEWLEKŁEJ NIEDOMYKALNOŚCI MITRALNEJ.
PRZEWLEKŁA
- pochodzenie reumatyczne,
- bakteryjne zap.wsierdzia,
- rozstrzeń serca
przeciek z LK do LP
↑ objętości krwi w L P ↓ objętości końcowo-skurczowej LK
cofanie się krwi ↓ objętości wyrzutowej
do krążenia płucnego
i zastój płucny
łatwe męczenie się spowodowane
małą objętością wyrzutową
Rozpoznanie niedomykalności przewlekłej:
- szmer holosystoliczny,
- obecność III tonu,
- w RTG poszerzenie LP i LK,
- rozdwojenie II tonu,
OSTRA
Nagłe uszkodzenie nici ścięgnistych, m.brodawkowatego
(podatność L P prawidłowa)
Niewielka zmiana objętości L P, a napływ krwi z LK
Cofanie się krwi do żył płucnych
Obrzęk płuc → duszność
• wywołana może być kryzą nadciśnieniową, o następującym patomechaniźmie:
↑↑ciśnienia → LK nie adoptuje się do ↑↑ fali zwrotnej → ↑ ciśnienia rozkurczowego LK →
↑ ciśnienia LP → zastój krwi w płucach i obrzęk
• rozpoznanie przewlekłej niedrożności aortalnej
opiera się m.in. na wysłuchaniu szmeru
wczesnorozkurczowego najlepiej słyszalnego
nad koniuszkiem serca ,
ZWĘŻENIE ZASTAWKI AORTALNEJ.
• miernego stopnia zwężenie - 1,5 - 2 cm2,
• krytyczne zwężenie - 0,7 - 0,8 cm2,
• typy:
1. na podłożu przebytej gorączki reumatycznej → zlepianie spoideł płatków zastawki ,
2. wrodzone - dwupłatkowa zastawka → ujawnia się jako zwężenie około 50 - 60 roku życia →
dochodzi wówczas do odkładania soli wapnia na brzegach płatków,
3. starcza - prawidłowa budowa, jest następstwem odkładania, przerostu na brzegach zastawki,
• patomechanizm:
stenoza aortalna → ↑ wzrost gradientu ciśnień między LK a aortą → przerost LK → ↓ podatności LK → przerost LP → po kilku miesiącach → ↑ ciśnienia w LP → zastój płucny → i jest to zastoinowa niewyd. LK
• dość często dochodzi do bólów dławicowych, gdyż:
1.dochodzi do ↑ masy LK ↑ zapotrzebowania ściany LK na O2
2.↑ napięcia skurczowego LK a to daje objawy dławicowe
3.może być jeszcze dodatkowo:
▪ ↑ ciśnienia i objętości LK → ↓ perfuzji → ↓ zaopatrywanie w tlen
(bo ucisk naczyń wieńcowych na wskutek wzrostu ciśnienia rozkurczowego)
▪ Wysiłek fizyczny → stenoza → ↑ pojemności minutowej osłabiony przez stenozę
↑ pojemności łożyska naczyniowego spadek ciśnienia perfuzyjnego mózgu
Omdlenie, zasłabnięcie
• rozpoznanie:
- szmer skurczowy crescendo - descrescendo,
- wolne narastanie fali tętna w tętnicach szyjnych,
- osłabienie składowej A2 II tonu,
- cwał przedskurczowy,
- EKG: przerost L. P.
NIEDOMYKALNOŚĆ AORTALNA.
• przyczyny:
1. choroby płatków zastawki → gorączka reumatyczna, zapalenie wsierdzia, wrodzona wada →
dwupłatkowość,
2. poszerzenie opuszki aorty:
- w wyniku rozstrzeni pierścienia aortalnego w wyniku nadciśnienia tętniczego,
- rozwarstwiający tętniak aorty,
- zespół Murfana,
- kiła,
• patomechanizm:
Niedrożność aortalna → fala zwrotna do LK z aorty → ↑ objętość końcowo-rozkurczowa LK → po upływie czasu przerost LK ekscentryczny → ↑ ciśnienia rozkurczowego LK → przerost LP → ↑ ciśnienia w żyłach płucnych → ↑ przesięku do tkanek śródmiąższowych
STENOZA ZASTAWKI TRÓJDZIELNEJ.
• najczęściej w wyniku gorączki reumatycznej,
1. gradient ciśnieniowy między PK a PP większy niż 4mmHg,
2. powierzchnia ujścia trójdzielnego mniejsza niż w 2cm2,
• trzask otwarcia zastawki trójdzielnej,
• szmer rozkurczowy,
• flebogram → duża fala A → bo nasilany skurcz PP,
• tętnienie i wypełnienie żył szyjnych,
NIEDOMYKALNOŚĆ ZASTAWKI TRÓJDZIELNEJ.
• częściej ma charakter czynnościowy niż anatomiczny w wyniku ↑ ciśn. i objęt. w PK → rozstrzeń PK →
niedomykalność
• rozpoznanie:
- wysokie v we flegobramie,
- tętnienie wątrobowe zgodne z akcją serca,
- szmer skurczowy w osłuchiwaniu tej zastawki.
ZABURZENIA RYTMU SERCA.
Powstają:
w wyniku zaburzenia wytwarzania bodźca,
w wyniku zaburzenia jego przewodzenia,
w wyniku zaburzenia połączenia obu w/w.
Ad. 1.
Podział ze względu na lokalizację:
w następstwie nieprawidłowej funkcji węzła SA,
w następstwie nieprawidłowej funkcji węzła AV,
zaburzenia patologiczne rytmu w wyniku powstawania bodźca w innym miejscu niż węzeł (możliwe że każdy kardiomiocyt).
a).
TACHYCARDIA
- prowadzi do tachycardii o charakterze zatokowym, powstawanie bodźców min. pow. 100 /min w kom P1. Ta tachycardia może być w wyniku silnego stresu, wysiłku ale również w odnerwieniu wagalnym serca, niedokrwistości, nadczynności tarczycy.
- są również tachycardie ektopowe, wtedy gdy kom. P1 produkuje impulsy 70-80/min, ale w wyniku np. niedokrwienia S.A., jego uszkodzenia mechanicznego, dochodzi do pobudzenia innych kom niż P1 (kom. podścieliskowe) powstanie w nich powolna spoczynkowa depolaryzacja częściej niż w P1.
BRADYCARDIA (AS < 60/min)
- zatokowa:
▪ o charakterze czynnościowym, fizjologicznie w czasie snu, trawienia, u sportowców takiego rodzaju jak
maratończyk,
▪ patologicznie w chorobie niedokrwienia serca, przy przedawkowaniu glikozydów nasercowych,
przeciwarytmicznych,
- zastępcza:
▪ z powodu patologii (niedokrwienie mięśnia serca, kom P1) dochodzi do zastąpienia ich funkcji przez
kom.podścieliska i kom.pośrednie. Powstaje tzw. rytm zastępczy.
b).
fizjologicznie częstość rytmu 30-50/min w kom.rozrusznikowych, wcześniej ulegają depolaryzacji zachodzącej z węzła SA. Kom.rozrusznikowe - tutaj powolna spoczynkowa polaryzacja zachodzi wolniej, bo wolniejszy napływ kationów i startuje z mniejszego potencjału czyli ma więcej do nadrobienia.
kom.nierozrusznikowe kom.rozrusznikowe
szybsza depolaryzacja
W wyniku uszkodzenia połączeń między kom.rozrusznikowym w obrębie węzła AV, a podporowymi dochodzi w tych pierwszych do szybszej kumulacji ładunku ⊕ i wskutek tego jest ↑ spoczynkowej depolaryzacji przewyższającej częstość pobudzeń węzła AV → przejęcie funkcji ośrodka bodźcotwórczego I-szo rzędowego.
W zapisie EKG to przejęcie funkcji przez AV będzie manifestować się:
brak rytmu zatokowego,
jeśli są P, to ujemne i tuż przed lub tuż po QRS.
c). patologiczne wytworzenie bodźców innych lokalizacjach:
• mechaniczne uszkodzenie tkanki mięśnia
rozerwanie połączeń mechanicznych i jonowych między kardiomiocytami
uszkodzenia kanałów potasowych
brak odprowadzenia ładunku + i zatrzymanie tych ładunków w komórce
powstaje powolna spoczynkowa depolaryzacja w kom nierozrusznikowych
• automatyzmy następcze wyzwalane jako następstwo depolaryzacji następczych
wczesne późne
EAD DAD
Generalnie jest to w wyniku wzrostu Ca++ śródkomórkowegotak w EAD jak i w DAD. Często EAD jest w wyniku przedawkowania leków antyarytmicznych i dochodzi do wydłużenia fazy plateau kardiomiocyta.
Depolaryzacje następcze
Wczesne późne
(w fazie repolarzacji) (po zakończeniu repolaryzacji)
niedotlenienie
wysoki poziom dośrodkowe prądy Na+
katecholamin
(przerwanie połączeń
międzykom) ↑ Ca++ śródkom
(glikozydy nasercowe, A, NA)
↑ przepuszczalności błony
dla prądów dokomórkowych
kationalnych
wydłużenie fazy plateau pot.
czynn. Przy leczeniu antyarytmicznym
(tzw. balet serca)
Ad. 2.
w obrębie AV:
a). tzw. bloki przedsionkowo-komorowe,
b). pętla re-entry,
c). dodatkowe szlaki przewodzenia przedsionkowo-komorowego,
d). bloki gałązki i odnóg pęczka Palladino-Hisa.
a).
• blok I°
klinicznie bez objawów,
w EKG wydłużenie PQ pow. 220 msek.
• blok II° typu 1
blok Mobitz 1 albo Mobitz A tzw periodyka Wencechbacha. Polega na tym, iż każede kolejne pobudzenie przechodzące przez AV ulega wydłużeniu o stałą wartość czasową, aż któreś z kolejnych nie ulega przewodzeniu, po czym następuje przerwa wyrównawcza po której zjawisko powtarza się od nowa.
W EKG: odstęp P-Q (czyli przewodzenie przez AV) w momencie przerwy jest tylko P a brak jest QRS
(wzrost czasu a spadek amplitudy i rozproszenie bodźca).
przeważnie w wyniku zaburzeń elektrolitowych.
• blok II° typu 2 (Mobitz 2, MobitzB):
blok organiczny,
nie wszystkie pobudzenia SA dochodzą do komór ale ma charakter stały, a określa się go stosowną ilością załamków P do zasp. QRS (czyli ilość bodźców z węzła do ilości bodźców docierających do komór).najcięższa postać to 2:1,
lepsza postać to 4:3,
najlepsza postać to 8:7.
• blok III° (blok całkowity):
żadne pobudzenie z SA nie dociera do komór
w wyniku tego przedsionki kurczą się swoim rytmem, a komory rytmem ektopowym 18-40/min. stosuje się wtedy stymulację endocavitarną.
EKG: załamki P prawidłowej (70-80/min) morfologii.
QRS - całkowicie zniekształcony, rozlany, trudno rozpoznać poszczególne składowe, wydłużony czas pow. 140-150msek (fizj. 80-110 msek).
b).
•
krążenie impulsów po zamkniętej pętli
400/sek fizjologia
40/sek wsierdzie
1. Blok jednokierunkowy,
2. Zjawisko zwolnienia impulsu krążącego w pętli,
3. Obszar bloku w momencie zwrotnego dotarcia impulsu musi
być w okresie po zakończeniu repolaryzacji.
Zakończona repolaryzacja blok przewodnictwa
a b bodźca wstecznego
c).
• dochodzi do omijania węzła AV,
• najczęściej jest to pęczek Kenta, który przekazuje pobudzenie z przedsionka prawego bezpośrednio do komór (z pominięciem węzła AV) - tzw. zespół Wolffa-Parkinsona-White`a,
• w EKG: widoczna jest fala „delta” ,
KARDIOMIOPATIE
• o etiologii autoimmunilogicznej lub genetycznej, inaczej uważa się iż są to schorzenia pierwotne ograniczone
do nieprawidłowej struktury i/lub ułożenia kardiomiocyta.
• przyczyny:
1. Idiopatyczne - genetyczne w budowie ciężkich łańcuchów miozyny lub autoimmunologiczne.
2. Wtórne:
a).czynniki zapalne,
- infekcyjne (wirusy Coxeckie B),
-nieinfekcyjne (ch. tkanki łącznej, kardiomiopatie okołoporodowe, w sarkoidozie),
b).czynniki toksyczne,
- chemioterapeutyki (amfoteryczna B),
- alkohol,
c).metaboliczne,
- hipokalcemia,
- niedoczynność tarczycy,
d).w schorzeniach nerwowo - mięśniowych,
PODZIAŁ KARDIOMIOPATII
1. rozstrzeniowe(zastoinowe):
▫ kryterium anatomicznym jest poszerzenie jam komór,
▫ kryterium czynnościowym jest upośledzenie czynności skurczowej,
▫ przyczyny:
- zapalenie m.*,
- czynniki toksyczne (alkohol,leki),
- metaboliczne ( ↓ karnityny i selenu)
- rodzinne (Duscheune's),
- otyłość.
- uszkodezenie miocytów→↓kurczliwości→ ↓obj.wyrzutowej→1.↑ciśn. koń-rozk (zastój płucny i obwodowy 2.↑obj.koń.-rozk. (niedo.M oraz uaktywnienie mech. Franka-Sterlinga)
2. przerostowe:
▫ kryterium anatomicznym jest przerost mięśniówki L. K. oraz przegrody międzykomorowej tuż pod zastawką
aortalną,
▫ kryterium czynnościowym jest wzrost kurczliwości,
▫ 2x rzadziej niż zastoinowa,
▫ grubość ściany 3x większa od prawidłowej, przerost często asymetryczny → septum dominująca,
-mutacja 14ch. (łańcuchy ciężkie miozyny)
▫ przerost ścian komór →↓podatności→ 1.zastój w krązeniu płucnym (duszność) 2.↑zużycia tlenu (bóle
dławicowe) 3.arytmie (omdlenia)
DYNAMICZNE ZWĘŻENIE ODPŁYWU W KARDIOMIOPATI PRZEROSTOWEJ
• w czasie skurczu i faz wyrzutowych przedni płatek zastawki mitralnej odchyla się w kierunku przerośniętej
komory → ograniczenie przepływu do aorty→ ↑ciśn.w LK i cofanie się krwi do LP oraz ↑napięcia ściany
i upośl. CO w wysiłku.
• rozpoznanie:
- 4ton
- podwójne uderzenie koniuszkowe
- szmer skurczowy crescendo-decrescendo
3.restrykcyjne:
▫ kryterium anatomicznym jest spadek podatności ścian komór, prawie do ich sztywności,
▫ kryterium czynnościowym jest upośledzenie czynn.rozkurczowej przy zachowanej czynności skurczowej.
▫ przyczyny:
- choroby naciekowe (amyloidoza, sarkoidoza),
- zwłóknieniowe choroby wsierdza (zsp. Lofflera, karcinoid),
- metaboliczne (↓karnityny),
PATOMECHANIZM KARDIOMIOPATII ROZSTRZENIOWYCH
Uszkodzenie miocytów
↓ kurczliwości
↓ objętości wyrzutowej
↑ ciśnienia końcowo-rozkurczowej ↑ objętości końcowo-rozkurczowej
zastój płucny niedom.
i obwodowy mitralna ↓ objętości wyrzutowej serca
↑ RAA ↑ SS stymulacja symp.
Mechanizm ↑ objętości krwi ↑ kurczliwości ↑AS
Franka-Starlinga krążącej
↑objętości
wyrzutu
wyrównanie obniża pojemność minutową
• rozpoznanie:
- objawy małego wyrzutu: duszność, niski próg tolerancji, zawroty głowy.
- zastój w krążeniu płucnym i obwodowym.
- charakterystyczna niewydolność LK i PK.
KARDIOMIOPATIA PRZEROSTOWA
• w 90% przypadków oprócz przerostu ściany LK dotyczy przerostu ściany międzykomorowej tuż pod
zastawką aortalną, co prowadzi do upośledzenia odpływu krwi z LK.
przerost ścian komór
spadek podatności
↑ zastoju w ↑ zużycia O2 arytmie
krążeniu płucnym
↑ zużycia O2
↑ ciśnienia w L. K. ↑ napięcia ściany upośledzenie poj.min.
i cofanie się krwi w wysiłku fizycznym
do LP
jeżeli jest zwężenie
drogi odpływu
• anatomicznie: przerost mięśniówki LK i przegrody
czynnościowo: ↑kurczliwości
• 2 razy rzadziej niż zastoinowa,
• grubość ściany 3 razy większa od prawidłowej, przerost często asymetryczny → septum dominująca,
• mutacja 14 chromosomu (łańcuchy ciężkie miozyny,
• tzw. dynamiczne zwężenie drogi odpływu
w czasie skurczu i faz wyrzutowych przedni płatek zastawki mitralnej odchyla się nieprawidłowo w kierunku przerośniętej komory.
Ograniczenie przepływu do aorty
↑ciśn. w LK i cofanie się krwi do LP ↑napięcia ściany upośledzenie CO w wysiłku
Rozpoznanie:
- IV ton i podwójne uderzenie koniuszkowe,
- szmer skurczowy crescendo-decrescendo.
KARDIOMIOPATIE RESTRYKCYJNE
• najczęstsza postać kardiomiopatii,
• patologiczna sztywność ścian przy zachowanej czynności skurczowej,
• anatomicznie: ↓podatności komór prawie do ich sztywności,
czynnościowo: znacznego stopnia upośledzenie czynn.rozkurczowej przy zachowanej czynn.skurczowej,
↓ podatności
↓ napełniania komór ↑ ciśnienia rozkurczowego
w komorach
↓ objętości minutowej zastój żylny
osłabienie, męczliwość poszerzenie żż.szyjnych
hepatomegalia obrzęki kończyn
i wodobrzusze
DEFINICJA NIEWYDOLNOŚCI SKURCZOWEJ
• jest to taki stan, w którym serce jest niezdolne do zaopatrzenia tkanek i narządów życiowo ważnych w tlen
i substancje odżywcze
• przyczyny:
kardiomiopatia rozstrzeniowa,
niedokrwienie ostre,
przeciążenie objętościowe i ciśnieniowe,
• patomechanizm:
↓ zdolności do kurczenia się (↓zdolności inotropowych) → ↑obj.koń.-skurcz.→ ↑obj. późno-rozk.
→kompensacyjny ↑wyrzutu
• krzywa zależności p-v przesunięta jest tutaj w dół i stronę prawą. EDV↑
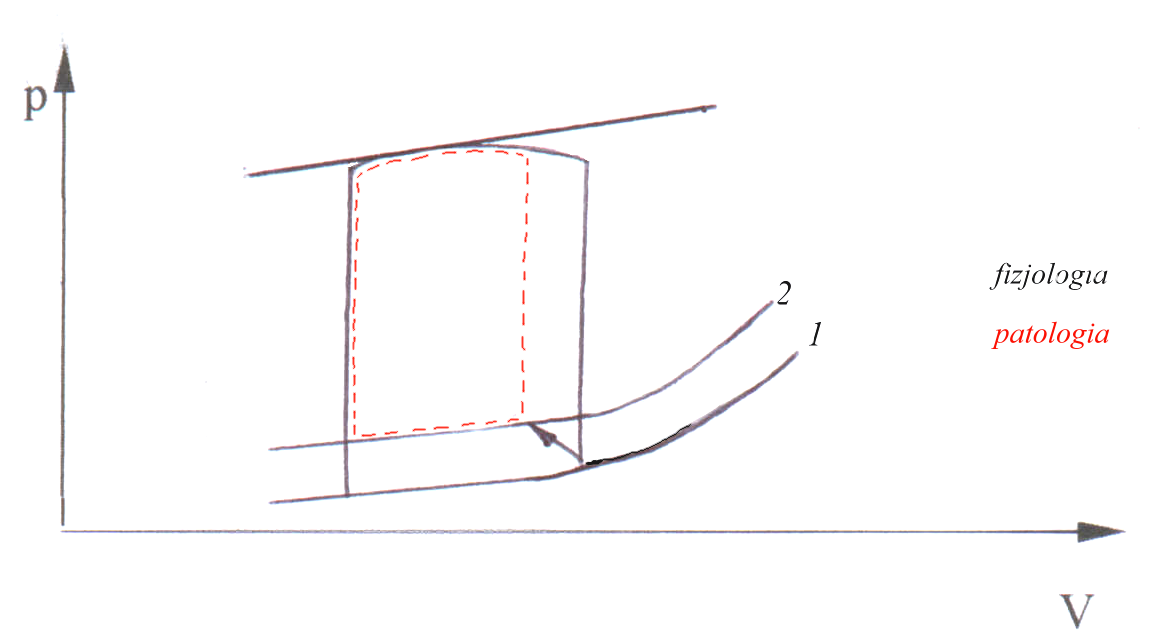
• np.: zawał m.secowego
DEFINICJA NIEWYDOLNOŚCI ROZKURCZOWEJ
• wówczas gdy serce jest zdolne do zaopatrzenia tkanek i narządów życiowo ważnych w tlen i substancje
odżywcze, ale pod warunkiem wysokich ciśnień wypełnianie jam serca,
• przyczyny:
kardiomiopatia restrykcyjna,
przerost mięśniówki komór,
niedokrwienie przewlekłe,
• patomechanizm:
niedokrwiony m.* → ↓ATP → ↓wychwytu Ca++ przez RE → ↓zdolności do relaksacji
(↓podatności) → ↑ciś.rozk. → ↑ciśnienia w ż.płucnej → zastój naczyniowy
• przesunięcie ku górze pętli v-p, spowodowane zwiększoną sztywnością ścian LK. EDV↓
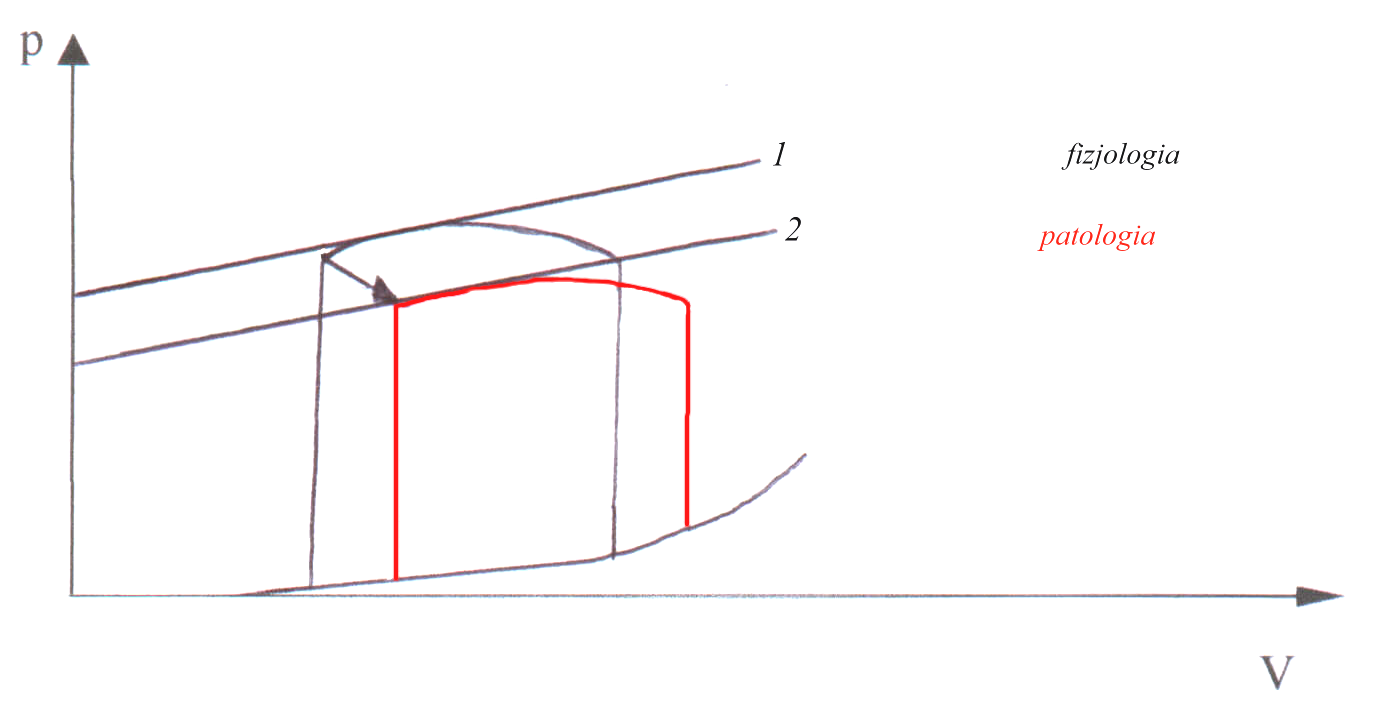
• np.: - przerost mięśnia sercowego,
- kardiomiopatia restrykcyjna,
NIEWYDOLNOŚĆ ZASTOINOWA SERCA
• ↓wyrzutu ♥ → zastój krwi w przedsionku i układzie żylnym,
• ↓CO →↑ciś. i objętości koń-roz,
• ↑ciś. w łożysku naczyń kapilarnych i żylnych poniżej niew.komory,
• ↑filtracji kapilarnej,
• skutkiem niewydolności LK jest niewydolność PK,
NIEWYDOLNOŚĆ NASTĘPCZA SERCA
• brak dostarczania krwi do układu tętniczego → niewydolność ♥
• ↓CO → ↓perfuzji życiowo ważnych organów,
• zaburzenia świadomości, zatrzymanie Na+, i H2O,
OSTRA NIEWYDOLNOŚĆ SERCA
• obrzęk płuc, funkcje skurczowe komory obniżone, normalne lub podwyższone,
• napięcie ściany↑,
• aktywność adrenergiczna ↑↑,
• układ RAA↑,
PRZEWLEKŁA NIEWYDOLNOŚĆ SERCA
• ↓ funkcji skurczowej komory,
• napięcie ściany↑,
• aktywności adrenergiczna↑,
• RAA↑↑↑,
• obrzęki obwodowe,
• ↑masy ciała,
• kardiomegalia,
MECHANIZMY KOMPENSACYJNE NIEWYDOLNOŚCI ♥
1. mechanizm Franka -Sterlinga
↓ Vwyrzutowego →↑V późno-rozk. → kompensacyjny ↑wyrzutu
2. ↑masy mięśniowki komór
↓obj.wyrzutowej → ↑masy mięśnia → kompensacyjny ↑wyrzutu
3. aktywacja układu noradrenergicznego
a). pob. współcz. →↑AS, ↑kurczl.*, skurcz naczyń żylnych i tętniczych,
b). aktywacja RAA renina → angiotensyna → skurcz naczyń ↑obj.osocza i wypełnienia łożyska
→ ↑RZ Na+ naczyniowgo
↓
pobudz. ośr. sercowego
c). ↑ADH→↑retencji wody→↑obj.osocza
MIAŻDŻYCA
• jest chorobą polietiologiczną,
• istnieją hipotezy etiologiczne, ale żadna nie jest jedyną przyczyną,
• czynniki podstawowe to:
- hiperlipidemia,
- nadciśnienie,
- palenie,
- cukrzyca typu II,
- dieta wysokotłuszczowa,
• czynniki dodatkowe to:
- styl życia,
- genetyczne,
- infekcje,
- zaburzenia hormonalne,
- zaburzenia układu krzepnięcia,
- homocysteinemia.
• hipotezy:
1.dysfunkcja śródbłonka (stan prokoagulacyjny, skurcz naczyń, ↑ przylegania monocytów),
2. infiltracja lipidowa (frakcje miażdżycorodne: LDL>5, VLDL, chylomik. resztkowe,
lipoproteina a > 3, frakcje antymiażdżycowe: HDL<0,9)
HDL:
- odbiera cholesterol z obwodowych tkanek, takich jak: naczynia krwionośne i transportuje go do
wątroby, skąd jest wydalany z żółcią do jelit lub ulega uprzednio przemianom na kwasy żółciowe i w
tej postaci jest także wydalany do jelit
- hamuje pobieranie cząsteczek LDL przez fibroblasty, śródbłonek oraz miocyty tętnicze
zapobiega powstawaniu glikozaminoglanów, które z mukopolisacharydami tworzą nierozpuszczalne
kompleksy prowadzące do zmian miażdżycowych
3. proces zapalny (wirus cytomegalii→ proces zapalny śródbłonka→↓białka C-reaktywnego
i ↑ trombiny, Chlamydia pneum. →uszkodzenie śródbłonka - ↓HDL, ↑LDL,
4. teoria zakrzepowa (trombogeneza) - rola tromboksanów, fibrynogen, czynn.VII → ↑LDL,↑VLDL,
5. homocysteinemie, gdy niedob. B12, B6, kw. foliowego (uszk.śródb., degradacja elastyny ścian naczyń
→↑nadtlenków, ↑włóknienia i kalcyfikacji),
- defekt syntetazy cystationiny zwiększa krzepliwość i uszkadza śródbłonek poprzez usiarczanowanie
proteoglikanów, ↑lipofilności, degradacje elastyny, martwicęmiocytów i agregację płytek oraz
zmiany zakrzepowo-zatorowe
- czynniki nasilające przekształcanie metioniny w tiolaktan cysteiny o toksycznym działaniu:
czynniki genetyczne, dietetyczne, starzenie się, awitaminozy,
6. teoria monoklonalna (stara),
7. genetyczne uwarunkowania,
8. uszk.mech. (nikotyna, infekcje),
9. starzenie się ustroju (wyczerpanie antyoxyd, wyczerpanie receptorów np.: dla LDL w wątrobie),
10. styl życia (mała aktyw. fizyczna, otyłość),
CZYNNIKI MOGĄCE POWSTRZYMAĆ ROZWÓJ MIAŻDŻYCY
1. dieta bogata w antyoksydanty (wit. C, E, A, karoten, selen),
2. dieta bogata w EPA i DCHA → ↑PGI3 i TXA3 ,
3. NNKT w diecie,
4. ↑PGI2 ,
5. zaprzestanie palenia i picia alkoholu,
6. leczenie nadciśnienia, hipercholesterolemi,
7. optymalizacja masy ciała, cukrzycy,
8. ergoterapia (leczenie ruchem),
EIKOZANOIDY W MIAŻDŻYCY
PGI2:
- ham.agrgację płytek,
- rozluźnia tt.wieńcowe,
- ↓ciśń.krwi.
TXA2: przeciwnie do PGI2
PGI3:
- mocniejsze od PGI2 działanie antyagregacyjne i wazodylatacyjne,
- działanie przeciwmiażdżycowe i hipocholesterolemiczne,
TXA3:
- nie wykazuje działania agregacyjnego
- działanie przeciwmiażdżycowe i hipocholesterolemiczne
NADCIŚNIENIE
POCH. HORMONALNALNEGO
• występuje w przebiegu:
- terapii estrogenowej,
- hiperaldosteronizmu,
- pheochromocytoma,
-cukrzycy,
• patomechanizm:
A. Akromegalia (↑GH→↑TPR)
B. hipotyreoza (↑rzutu serca, mukopolisach. w tkankach naczyń→↑TPR)
C. Hipertyreoza (↑inotropizmu serca, ↓TPR→ ↑ciśń.skurcz. i ↓ ciśń.rozk.)
D. Hiperkalcemia (↑tonusu mięśniówki naczyń →↑TPR)
E. nadnerczowe glikokortykoidy:
1.Cushing (zatrzymanie H2O i Na lub pobudzenie angiotensynogenu w wątrobie; hamowanie NO)
2.Hiperaldosteronizm (↑resorbcji zwr.Na)
3.Pheochromocytoma (↑↑↑Ka→↑tonusu naczyń i TPR)
F. rakowiaki
G. hormony egzogenne: estrogeny, glikokortyk. mineralokortykoidy, sympatykomimetyki
ROLA SODU W NADCIŚN. TĘTNICZYM
1. wrodzony nerkowy defekt wydalania sodu,
2. Na w diecie > 50mEq → komórkowa retencja Na+
→ retencja wody i ↑ECF
↑objęt.krwi wyrzutu serca uwolnienie do krwi inhibitorów
i inne wskazania wczesnego transportu Na→zab. funkcji ompy Na/K
nadciśnienia pierwotnego → ↑Na i Ca w komórkach →
↑reaktywności na bodźce
wazokonstrykcyjne →
wazokonstrykcja →
↑TPR→ nadciśnienie.
TEORIA MOZAIKOWA NAD.PIERWOTNEGO
1. czynniki promotorowe → zmiany oporów → NT
2. zab. autoregulacji naczyniowej (to jest produkowanych przez śródbłonek NO i EDRF),
3. obciążenie solą - wynika ze zmian genet. (ch.Liedke - uszkodz.kanałów Na). Rasa biała-50%, czarna -70%.
4. dysfunkcja ukł.autonom. (przewaga współczulna → ↑TPR;
pheochromocytoma → 1.↑Na i okresowy ↑TPR,
→ 2.↑A i zmiana, poziomu cukru)
5. rola nerki (Na nie jest należycie wydalany → retencja wody i sodu →↑ciśnienia,
6. teoria czynnimów natriuretycznych w podwzgórzu lub nadnerczu (zaham. ATP-azy→↑Na i Ca w
komórce → wazokonstrykcja → ↑TPR)
WSTRZĄS HIPOWOLEMICZNY
• jest to stan niedostatecznego utlenowania narządów życiowo ważnych, wynikający ze ↓objętości minutowej
lub zaburzonej dystrybuucji przepływu obwodowego. Zwykle przebiega ze ↓ciśn. skurczowego o > 60mmHg
niż normalne ciśnienie dla danej osoby,
• jest to najczęstsza postać wstrząsu
• patogeneza:
a).utrata 10% krwi → ↓ciśnienia końcowo - rozkurczowego ↓CO,↓SV,
- ↓obj.krwi → pobudzenie RAA→ ↑ADH, ↑ACTH
- ↑aktywności adrenergicznej (SS,CA),
- skurcz naczyń (↑PVR, ↑preload)
- skurcz zwieraczy prekapilarnych → ↓ciśnienia hydrostatycznego w kapilarach, ↓filtracji, ↑resorbcji.
b).utrata 20-25% krwi (homeostaza niewydolna)
• przyczyny:
- krwotok,
- utrata PZK (odwodnienie: wymioty, biegunki lub oparzenie)
• skutki:
- ↓objętości krwi krążącej,
- ↓powrotu żylnego,
- ↓objętości końcowo-rozkurczowej,
- ↓CO,
• prowadzi do:
- ↓CO,
- ↓RR,
- centralizacja krążenia,
- MOF,
- ostra przednerkowa niewydolność nerek,
- ATN,
• objawy kliniczne:
- spowolnienie,
- senność,
- splątanie,
- skóra zimna i wilgotna,
- tętno szybkie, nitkowate,
- ↑częstości oddychania i hiperwentylacja,
WSTRZĄS OBSTRUKCYJNY
• mechanizmy:
1. ↓napływu krwi do serca (pneumothorax, tamponada), efektem jest ↓powrotu żylnego, ↓preload, ↓CO.
2. utrudnienie odpływu:
- zatorowość płuc,
- niewydolność prawokomorowa,
- wysoka objętość końcowo-rozkurczowa,
- ↓frakcji wyrzutowej.
• przyczyny:
- tamponada,
- masywna zatorowość płucna,
- nadciśnienie płucne (pierwotne, zsp.Eisenmengera),
- odma prężna
WSTRZĄS KARDIOGENNY
• wywołany przez ↓objętości końcowo-rozkurczowej lewej komory, zwykle normowolemiczny,
• przyczyny:
- zawał serca
- pęknięcie m.brodawkowatego lub nitki ścięgnistej,
- zapalenie m.sercowego,
- niedomykalność zastawek,
- zwężenia zastawkowe,
- otwór m-dzy komorowy,
- tętniak serca,
- ostra rozstrzeń serca,
- przeszkody mechaniczne np.: płyn w worku osierdziowym,
- ostre serce płucne,
- gwałtowne zatkanie ujścia żylnego lub tętniczego,
- zaburzenia rytmu:
▫ blok przedsionkowo - komorowy,
▫ migotanie komór,
▫ rozkojarzenie elektromechaniczne serca,
• objawy:
- jak we wstrząsie hipowolemicznym,
- kwasica metaboliczna,
- ↑aktywności ukł.autonomicznego,
- ↑amin katecholowych,
- ↑krzepliwości → mikrozakrzepy,
UDAR MÓZGU
• są to schorzenia polegające na niedokrwieniu mózgu w 85%, lub udaru krwotocznego w wyniku wylewu krwi
do mózgu w 15%,
• 15% z wszystkich przyczyn zgonów,
• u 50% pacjentów po udarze następuje śmierć w ciągu 6 miesięcy, natomiast z pozostałych chorych 30%
wymaga stałej opieki,
• zespół Corsakowa -wyspy pamięci w morzu niepamięci,
Udary niedokrwienne.
• 85% wszystkich udarów,
• etiologia:
a). zmiany zatorowo - zakrzepowe:
▪ wskutek:
- tworzenia się blaszki miażdżycowej,
- oderwania się ze zmiany wrzodziejącej materiału zatorowego, który wraz z prądem krwi trafia
do mniejszego naczynia powodując jego zaczopowanie (zator),
▪ lokalizacja:
- 45% t.szyjna wewn.
- 26% t.środkowa mózgu,
- 11% t.kręgowa,
b). przyczyny sercowopochodne:
▪ stan w stabilizacji migotania przedsionków (bo w czsie migotania mogą powstać zaklrzepy w uszku
lewym serca w wyniku zastoju krwi, które po umiarowieniu mogą się oderwać tworząc później zator),
▪ zawał m.*
▪ niedomykalność mitralna (źródło materiału zatorowego),
Udary krwotoczne.
• przebieg znacznie bardziej dramatyczny niż udaru niedokrwiennego,
• towarzyszy:
- splątanie,
- zaburzenia świadomości,
- utrata przytomności,
- zmiany ogniskowe,
• etiologia:
- pęknięcie tętniaka → krwotok podpajęczynówkowy,
- komplikacja wieloletniego nadciśnienia i miażdżycy prowadzącej do pęknięcia t.soczewkowo-
prążkowiowej,
- urazy czaszkowo - mózgowe,
- naczyniaki,
- zaburzenia krzepnięcia,
- leczenie antykoagulantami,
Krwiak podopajęczynówkowy.
• jest to krwawienie do przestrzeni podpajęcznówkowej,
• etiologia:
- tętniaki 80%,
- pęknięcie naczyniaka tętniczo-żylnego 5%,
- skaza krwotoczna 2%,
- guży mózgu, białaczki, grzybica ukł.nerwowego 12%,
• tętniak:
- pęknięcie tętniaka workowatgo -2% populacji,
- najczęściej przy odejściu t.łączącej przedniej do szyjnej wewn.,
- klinika: bardzo silny ból, splątanie, zaburzenia świadomości, utrata przytomności, objawy ogniskowe,
- bardzo często uszkadza n.III co objawia się poszerzeniem źrenicy po stronie wylewu + opadanie gałki
ocznej i jej skierowanie na zewnątrz,
- rokowanie: w ciągu kilku godzin umiera ok.40%pacjentów,
w ciągu pierwszych 6 miesięcy umiera kolejne 40%,
Krwiak nadtwardówkowy:
• gromadzenie się krwi w wyniku krwawienia między oponą twardą, a sklepieniem czaszki,
• najczęściej pęka t.oponowa środkowa,
• klinika:
- krótka utrata przytomności, a potem kilkugodzinny okres bezobjawowy i znów wystąpienie objawów,
- splątanie,
- zaburzenia psychiczne,
- utrata przytomności,
- objawy porażenia n.III,
- często porażenie połowicze po stronie przeciwnej,
- objawy ↑ ciśnienia śródgałkowego,
Krwiak podtwardówkowy.
• jest wynikiem krwawienia z naczynia żylnego do przestrzeni między powierzchnią mózgowia a oponą twardą,
• objawy:
- dopiero po kilku tygodniach od rozpoczęcia krwawienia,
- zmiany osobowości,
- odmienne zachowanie,
• etiologia:
- zwykle niewielki uraz czaszki,
STOPNIE ZABURZEŃ KRĄŻENIA MÓZGOWEGO
I |
bezobjawowe zwężenie naczyń |
IIa TIA (transcient ischaemic attaks) - przemijające ataki niedokrwienia |
objawy utrzymują się do 24h i ustępują bez następstw |
IIb PRIND (prolonged reversible ischaemie neurological deficit) - przedłużony odwracalny udar niedokrwienny |
objawy utrzymują się > 24h i ustępują całkowicie |
III PS (progressive stroke) - udar mózgowy postępujący |
objawy narastają w ciągu 4tyg., tylko częściowo są odwracalne, |
IV CS (complete stroke) - udar mózgowy dokonany |
trwałe zmiany neurologiczne |
* IIa, IIb, III - wymagają natychmiastowego leczenia
PATOFIZJOLOGIA UKŁADU POKARMOWEGO
REFLUKS ŻOŁĄDKOWO-PRZEŁYKOWY (GERD).
• do refluksu żołądkowo-przełykowego dochodzi wówczas gdy zostaje zaburzona bariera antyrefluksowa na którą
składają się:
1. ślina o odpowiednim składzie, pH, objętości,
2. prawidłowa, propulsywana fala perystaltyczna,
3. tonus dolnego zwieracza przełyku (fizj. 20-40 cm H2O),
4. zachowanu kąt Hisa,
5. pseudozastawka śluzówkowa w obrębie dolnego zwieracza przełyku,
6. prawidłowa funkcja odnóg przepony w czasie wdechu.
• 20-25 epizodów lub max. 3,5% /24h zarzucania refluksowego to fizjologia,
• skutki zarzucania:
- zap. błony śluzowej przełyku,
- nadżerka,
- owrzodzenia,
- przełyk Baretta (uważany za stan przedrakowy),
• leczenie:
- leki alkalizujące,
- leki propulsuwne (Cisapride),
- leki ham. wydzielanie żołądkowe,
- utrzymanie kąta 15˚ między powierzchnią łóżka a podłogą,
|
Ciąża Praca fiz. Ascites Otyłość |
Papierosy NSAID Alkohol Tłuszcze
|
opróżnianie żółądkowe |
↑ciśn.w jamie brzusznej |
↓napięcia LES |
|
Przedłużenie rozkurczu LES |
|
|
|
Utrudnione opróżniane żółądkowe |
|
Skurcze perystaltyczne żołądka |
|
|
zap.przełyku metaplazja Baretta Nowotwór |
|
CHOROBY ZAPALNE ŻOŁĄDKA.
Schorzenia żołądka dzielimy na:
• wrodzone:
- wrodzone zwężenie odźwiernika żoł. (musi być operowane w pierwszych miesiącach życiach tzw.plastyka Z)
• nabyte:
1. Zapalenia żołądka:
▪ obejmuje śluzówkę, często o charakterze zlokalizowanym, a rzadko rozlanym,
▪ etiologia:
- leki uszkadzjące barierę śluzu (NLPZ, alkohol)
- substancje żrące (kwasy, formaldehyd)
- stres (bo zab.krążenia i niedokrwienie śluzówki oraz ↑HCl i pepsyny)
- zakażenia (Helicobacter proli, ropowice ściany żołądka, najczęściej w sepsie
gronkowcowej lub paciorkowcowej).
▪ rozpoznanie: endoskopia + biopsja (przekrwienie śluzówek, jej kruchość, powierzchniowe
owrzodzenia i nadżerki),
▪ leczenie:
- alkalia,
- H2 blokery,
- czynniki osłaniające powierzchnię (Sukralfat),
2. Przewlekłe zapalenie żołądka.
▪ powierzchniowe nacieczenie limfocytami blaszki właściwej,
▪ etiologia:
- NLPZ (aspiryna),
- alkohol,
- uraz termiczny, popromienny,
- zakażenia (Helicobacter pyroli),
▪ typy:
typ A: lokalizacja w dnie i trzonie bez pyrolus, w biopsji obecne komórki pw komórkom
okładzinowym. Duża ilość gastryny i niedokrwistość.
typ B: część przedodźwiernikowa i pyrolus, nie zajęte dno i trzon, niekiedy stwierdza się reakcję
imm. w postaci przeciwciał pw wszystkim komórkom żołądka. Często skojarzony jest z nim
GERD oraz refluks XIIczo -żołądkowy.
▪ klinika:
typ A: hypo-, bądź achloryzacja, związana często z niedoczynnością tarczycy, cukrzycą i bielactwem
typ B: normohydria, wrzody, częściej kończy się rakiem żołądka
W typie A i B po kilkunastu latach dochodzi do zaniku błony śluzowej gdy choroba nie jest leczona
co powoduje powtsanie polipowatego przerostu ściany żołądka.
3. Inne typy zapaleń.
a). zakażenie Helicobacter pylori (Gram-, spiralna bakteria), w 50-90% skojarzone z chorobą
wrzodową żołądka i XII-cy.
b). eozynofilowe zapalenie żołądka:
- naciek eozynofilowy części żołądka oraz w obrębie jelita cienkiego →zgrubienie ściany
żołądka i jelita cienkiego → niedrożność odźwiernika, a później nawet jelit.
- różnicowanie z gruźlicą, sarkoidozą, chorobą Crohna, chłoniakiem, kiłą, rakiem.
c). zapalenie ziarniakowate:
- choroba naciekowa, są serowate ziarniniaki w obrębie ściany żołądka,
- może być następstwem lub współistnieć z chorobą Crohna, sarkoidozy,
- często prowadzu do niedrożnośći,
Leczenie b i c →objawowe (kortykosterydy)
d). przerostowe zapalenie żył:
-bardzo znaczne powiększenie fałdów śluzówki żołądka,
- najcięższa postać to postać Menetriera która uważana jest za stan przedrakowy.
CHOROBY NOWOTWOROWE ŻOŁĄDKA
• najczęstsza z nich to rak żołądka,
• najczęstsza choroba nowotworowa,
• występuje m-dzy 50-70r.ż.,
• częściej u mężczyzn (M:K=2:1)
• etipatogeneza:
- nieznanaa,
- w 20 % rodzinne wytępowanie,
- częściej u osób z grupą krwi A,
- częściej przy niedoborach wit.C,
• stany przedrakowe:
- anemia złośliwa,
- zapalenie zanikowe żołądka,
- stany po gastrotektomii (Billrot 2),
- polipowatość ściany żołądka,
- pacjenci z niedoborami immunolog.,
- ostatnio wiąże się z Helicobacter pylori,
• klinika:
- ↓masy ciała i apetytu,
- ból u 70% pacjentów w nadbrzuszu z promieniowaniem na całą jamę brzuszną,
- uczucie sytości i wymioty (bo zajęty odźwiernik),
- niedokrwistość, osłabienie,
- krwawienie u 10%,
- powiększone ww.chłonne lewej okolicy nadobojczykowej (objaw Virchowa),
- wstręt do mięsa,
• diagnostyka:
- RTG żołądka z podwójnym kontrastem,
- oznaczanie CEA (antygen rakowo-płodowy),
- ↑dwuglukuronidazy w soku żołądkowym (niespecyfuiczny objaw),
- bezkwaśność czyli hipo- lub achlorydia. Jeśłi towarzyszy temu objawowi wrzód to prawie
na pewno jest to rak.
• leczenie:
- zabieg operacyjny,
- 5-letnie przeżycie 12%,
• żołądek może być również zajmowany przez chłoniaki np.: Gastroma, VIPoma.
CHOROBA WRZODOWA ŻOŁĄDKA I XII-CY
• jest to ubytek tkanki XII-cy lub żołądka, przełyku, j.cienkiego w następstwie działania HCl i pepsyny,
• częściej u mężczyzn,
• wrzód XII-cy 3x częściej niż żołądka,
• jeśli przed 40r.ż. to najczęściej wrzód XII-cy, a jeśli po 50r.ż. to żołądka,
• w 80% nawroty,
• patomechanizm:
- jako następstwo uszkodzenia bariery śluzówkowej którą stanowią:
▪ warstwa śluzu,
▪ wodorowęglany dyfundujące do w-wy śluzu,
▪ przwidłowy przepływ śluzówkowy krwi,
▪ 2-3 w-wy powierzchowne nabłonka,
▪ złącza ścisłe w tym nabłonku,
- bariera śluzówkowa wytwarza wodorowęglany, którymi miareczkowane są jony H+ i krew odpływająca
jest bardziej kwaśna niż napływająca,
• etiologia:
- ↑↑HCl (stres, palenie tytoniu, opóźnione opróżnianie żołądkowe, wysoki poziom gastryny)
- czynniki genetyczne (krewni I-go rzędu),
- grupa krwi 0,
- ↑poziomu pepsynogenu I,
- zakażenia (Helicobacter pylori -90% przy wrzodach XII-cy, a 50-70% przy wrzodach żołądka. Bakterie
występują na powierzchni żołądka i nie zajmują ściany. Skutkiem tego jest mechaniczne uszkodzenie
bariery śluzówkowej co umożliwia dyfuzję H+ do ściany żołądka i jej uszkodzenie).
• leczenie:
- leki alkalizujące, ich skuteczność jest porównywalna z blok.rec.H2,
- H2 blokery (w stanach ostrych bo uszkadz. Wątrobę poprzez cyt.p450, Ranitydyna, Famotydyna),
- blokery pompy protonowej (Omeprazol),
- 2 antybiotyki na H.p. (Amoksycylina + Metronidazol),
- Sukralfat, który zastępuje w-wę śluzu,
- sole bizmutu (wyściela owrzodzenia),
- dieta (unikanie ostrych potraw, smażonych, i częste posiłki)
• powikłania:
- w 20% krwotok - śmiertelność w 10%, należy podawać blokery wydz.żołądkowego, przetaczać masę
erytrocytarną i jeśli przez 3 dni nie pomoże to konieczny zabieg chirurgiczny,
- w 5-10% perfracje, częściej występują w XII-cy co może sprzyjać zapaleniu trzustki,
- zwężenie odźwiernika.
ZABURZENIA WYDZIELNICZE, METABOLICZNE I INNE WĄTROBY
1. zaburzenia wydzielania żółci:
• kamica żółciowa
- cholesterolowa,
- mieszna,
- duża zawartość Ca++,
• żółtaczki mechaniczne
2. zaburzenia metaboliczne:
• niedokrwistości (bo występuje marskośc):
- autoimm. w WZW B i C,
- megakariocytarna (brak B12),
- megablastyczna,
- z nadmiaru Fe,
- z niedoboru Fe,
• zsp.hipersplenizmu:
- nadciśnienie wrotne→↑akt.śledziony→↑fagocytozy elementów morfotycznych
3. trombocytopenie (gdy poniżej 30tys./ml to objawy skazy)
- marskośc,
- WZW B, C, D,
- EBV,
- alkoholizm,
4. zaburzenia hemostazy:
• ↓syntezy czynn.osoczowych V, VII, IX, XI, XII i fibrynogenu, oraz ↓wydz.białka C, S i AT-III,
• anomalie fibrynogenu i czynników,
• upośledzenie oczyszczania krwi z monomerów fibrynogenu , z powodów degradacji fibrynogenu,
IXa, Xa, XIa,
• ↑niszczenia czynników krzepnięcia jako następstwo :
- DIC,
- miejscowa akt.krzepnięcia w obrębie wątroby (dot.hepatocytów)
• małopłytkowośc,
• upśledzenie funkcji płytek po ostrym zatruciu etanolem lub wpływ czynn. degradacji fibrynogenu
lub azotemii,
5.↓ilości i aktywności zsp.protrombiny (II, VII, IX),
6. niedobór czynn. V,
7. ↓syntezy i uwalniania fibrynogenu,
8. ↓inhibitorów krzepnięcia,
9. DIC,
10. śpiączka wątrobowa - etiologia mieszana,
NADCIŚNIENIE WROTNE
• gradient m-dzy v.porte a v.cava inf. jest większy niż 5-10 mmHg,
• patogeneza:
Q = P/R Q- przepływ, P- ciśnienie, R- opór
P + R x Q nadciśnienie wrotne zależy więc od ↑R i ↑Q,
R jest wprost prop. do lepkości krwi i przekr.pop. naczynia (1/r4 - gdzie r to promień naczynia)
• przyczyny nadciśnienia wrotnego:
a). teoria ↑oporu wstecznego (może być przy marskości wątroby)
- włóknienie i regeneracja wątroby daje zaburzenia przepływu krwi w żż.zatokowych→↑ciśnienia
- ALE: nadciśnienie nie jest stałe, stopień nadciśnienia nie ma korelacji ze stanem niewydolności wątroby,
po utworzeniu połączeń obocznych nie ma ↓ciśnienia
b). teoria krążenia hiperkinetycznego →patrz dalej
c). teoria mieszana -za powstanie nadciśnienia wrotnego odpowiedzialna jest:
-w 60% teoria a).
-w 40% teoria b).
• zaburzenia hemodynamiczne w nadciśnieniu wrotnym:
a). następstwo czynników humoralnych. Ich wpływ jest następstwem upośledzonej degeneracji tych
czynników przez wątrobę oraz ↑ich stężenia i aktywności biologicznej. Glukagon, NA, Angiotensyna,
PG, 5-HT, powodują ↑CO→↑krążenia trzewnego, a i wrotnego→↑ciśn. w krążeniu wrotnym.
b). zaburzenia ukł.autonomicznego. Polineuropatia tego układu→zab.regulacji krążenia wrotnego→
↑napływu krwi do tego krążenia→nadciśnienie wrotne.
c). czynniki komórkowe. Chodzi tu o kom.gwiździstą (lipopcyt) w przestrzeni Dissego, której kurczliwość
regulowana jest przez endotelinę (+) oraz NO (-). W niewyd.wątroby niedobór NO→skurcz tych
komórek→↑oporu w przestrzeniach Dissego dla przepływającej krwi→nadciśnienie wrotne.
• podział nadciśnienia wrotnego:
a).przedwątrobowe:
- zakażenia (zap.wyrostka robaczkowego, otrzewnej, jelit i dróg żółciowych),
- stany wzrostu krzepliwości,
- zabiegi operacyjne,
- ucisk (neo) na naczynia wrotne,
- ↑przepływu krwi przez zatoki okołowrotne,
b). wątrobowe (przedzatokowe i zatokowo-pozazatokowe, które są trudno rozróżnialne od siebie):
- zwłóknienie wątroby,
- sarkoidoza,
- ch.Wilsona,
- ogniska hiperplazji guzkowej,
- marskość żółciowa,
- hemochromatoza,
- zwężenie żż.wątrobowych,
c).pozawątrobowe (dotyczy ż.wątrobowej):
- zsp.Budda - Chariego (zakrzepica w wyniku ropni z zatorów),
• następstwa nadciśnienia wrotnego:
- krążenie oboczne (żylaki przełyku, dna żołądka, odbytu, caput medusae),
- gastropatia wrotna (przewlekłe przekrwienie błony śluzowej żołądka + ↑subst. rozszerzających naczynia),
- nadmiar tworzenia i odpływu chłonki,
- encefalopatia wątrobowa,
- zab.wchłaniania i trawienia,
HIPERKINETYCZNE KRĄŻENIE PROWADZĄCE DO NADCIŚNIENIA WROTNEGO
Czynniki krążenia hiperkinetycznego:
1.czynniki humoralne.
Ich wpływ jest następstwem upośledzonej degeneracji tych czynników przez wątrobę oraz ↑ich stężenia i aktywności biologicznej. Glukagon, NA, Angiotensyna, PG, 5-HT, powodują ↑CO→↑krążenia trzewnego, a i wrotnego→↑ciśn. w krążeniu wrotnym
2.zaburzenia ukł.autonomicznego.
Polineuropatia tego układu→zab.regulacji krążenia wrotnego→↑napływu krwi do tego krążenia→nadciśnienie wrotne.
3.czynniki komórkowe.
Chodzi tu o kom.gwiździstą (lipopcyt) w przestrzeni Dissego, której kurczliwość regulowana jest przez
endotelinę (+) oraz NO (-). W niewyd.wątroby niedobór NO→skurcz tych komórek→↑oporu w przestrzeniach Dissego dla przepływającej krwi→nadciśnienie wrotne.
OSTRE ZAPALENIA TRZUSTKI
• w 70% ostre zap.trzustki jest następstwem choroby alkoholowej lub kamicy żółciowej,
• patomechanizm:
alkohol → pob.części zewnątrzwydz. trzustki (↑składowej białkowej, ↓wydz.cz.wodorowęglanowej
(płynnej))→wytrącanie złogów białkowychw przewodach wyprowadzających→wapnienie tych złogów
w marę upływu czasu→zastój wsteczny soku trzustkowego i następowy zanik segmentów trzustki
położonych proksymalnie względem złogów.
kamica żółciowa →zatkanie przew.wspólnego żółciowego (kamień przepuszcza w jedną stronę sok XII-czy
i żółć dotrzustki, stąd dochodzi do aktywacji wewnątrztrzustkowej-enzymy proteolityczne, amylazy,
trypsyna, nukleazy)→samostrawienie trzustki.
• inne czynniki etiologiczne:
- pooperacyjne (zabiegi na drogach żółciowych),
- urazy jamy brzusznej,
- hiperlipidemie skojarzone są w 15%,
- leki: estrogeny, tiazydy, sulfonamidy np.:Biseptol, tetracykliny, sterydy,
- hiperkalcemia,
- mocznica,
- wrzód trawienny XII-cy,
- zakażenia wirusowe (świnka),
• klinika:
- ból w śródbrzuszu, nadbrzuszu, opasyjący, malejący w pozycji płodowej,
- w 70% nudności, wymioty,
- tkliwość nadbrzusza,
- zaham. Perystaltyki przez odruchy wago-wagalne co prowadzi do bębnicy (bo ↓perystaltyki sprzyja
namnażaniu bakterii wydzielających gazy),
- krwawienia wewnętrzne (podbiegnięcia krwawe wokół pępka bądź w okolicy lędźwiowej lewej i prawej),
• diagnostyka:
-↑amylazy w surowicy i moczu (nieswoiste),
-↑lipazy w surowicy i moczu (swoiste),
- w RTG widoczne poziomy płynów,
• leczenie:
- płynoterapia (wyrównywanie zab.elektrolitowych),
- odsysanie treści żołądkowej z równoczesnym blokowaniem wydz.żołądkowego bo ↓wtedy wydz.
trzustkowe,
- alkalia,
- pw bólowe, oprócz morfiny,
- odżywianie dożylne (hiperalimentacja),
• powikłania:
- w 10% kończy się zgonem,
- krwotoczne zap.trzustki, które zwykle prowadzi do zniszczenia zewn. i wewnątrzwydzielniczej części
trzustki,
- ropień trzustki,
- torbiele trzustki,
- ascites,
PRZEWLEKŁE ZAPALENIE TRZUSTKI
• etiologia:
- w 90% ethylismus,
- mukowiscydoza,
- trzustka dwudzielna,
• klinika:
- po posiłku ból w nadbrzuszu, opasujący,
- zab.wchłaniania jako objaw uszkodz.cz.zewnątrzwydzielniczej →stolce tłuszczowe,
-↓masy ciała,
- czasem żółtaczka jako następstwo obrzęku i zwłóknienia głowy trzustki,
• diagnostyka:
- ciągły ból w wywiadzie,
- w RTG kamica trzustki w 30-40%,
- w ERCP poszerzone zniekształcone przewody trzustkowe szczególnie przewód Virsunga tzw. sznur pereł
lub łańcuszek jeziorek,
• leczenie:
- leki pw bólowe,
- substytucja enzymów trzustkowych,
- alkalia (H2-blokery),
- insulina,
- dieta (średniołańcuchowe TG),
NIEDROŻNOŚCI
NIEDROŻNOŚĆ
Mechaniczna Porażenna
- może ją wywołać aktywacja układu współczulnego lub zablokowanie układu przywspółczulnego
Obturacyjna Strangulacyjna
- nowotwory
kamienie kałowe
kamienie żółciowe
Prosta Złożona
( 1 część jelita ) (zatkane światło obu
odcinków jelita )
Wgłobienie:
Częsta forma niedrożności strangulacyjnej. Najczęściej występuje u dzieci i dotyczy zwykle zastawki krętniczo - kątniczej. Jelito cienkie wsuwa się w jelito grube z zaciśnięciem krezki.
U dorosłych najczęstszą przyczyną wgłobienia jest polip.
Skręt jelita:
Typ złożonej niedrożności strangulacyjnej. Segment jelita okręca się na krezce, zaciska naczynia. Często występuje u dzieci z wadami wrodzonymi przewodu pokarmowego. U starszych ludzi skręceniu może ulec esica.
Przepukliny:
Stanowią najczęstszą przyczynę niedrożności strangulacyjnej u dorosłych. U kobiet najczęstsza jest przepuklina udowa, u mężczyzn pachwinowa. Jeśli zawartość przepukliny nie jest odprowadzalna i ulegnie uwięźnięciu, dochodzi do utrudnienie odpływu a następnie odpływu krwi. Dochodzi do powiększenia worka przepuklinowego, co utrudnia jego odprowadzenie., Niedotlenienie powoduje martwicę jelita, wymaga zabiegu chirurgicznego.
OBJAWY
• ból kolkowy związany ze ↑ perystaltyki jelita przed niedrożnym odcinkiem
• w stolcu można stwierdzić martwiczą błonę śluzową i krew ( stolce żelowate )
• w miarę zaawansowania zmian martwiczych jelita ból staje się ciągły, lokalizuje się w linii środkowej ciała
• w początkowej fazie niedrożności jelita grubego chory nie wymiotuje, występuje znaczne wzdęcie brzucha
PRZEWLEKŁA NIEWYDOLNOŚĆ PROPULSYWNA ( RZEKOMA )
PRZEWLEKŁA NIEWYDOLNOŚĆ
PROPULSYWNA
Może być spowodowana
Neuropatią trzewną Miopatią trzewną
nauropatia autonomiczna - nacieki kolagenowe w sklerodermii
( amyloidoza, cukrzyca )
nadużywanie leków cholinolitycznych
niedoczynność tarczycy
genetyczne wady unerwienia
uszkodzenie polekowe, toksyczne
splotów śróściennych
KLINICZNIE:
Wzdęcia bez dolegliwości bólowych
Wymioty po posiłku
Na zdjęciach RTG widoczne rozdęte pętle jelita
Rozciągnięcie dotyczy równocześnie jelita cienkiego i grubego ( w odróżnieniu od prostej niedrożności mechanicznej )
Oprócz zaparcia występują okresowe biegunki, związane z kolonizacją bakteryjną treści spowodowaną upośledzeniem perystaltyki jelita cienkiego i grubego.
DYSPEPSJE
Niestrawność czynnościowa jest zespołem objawów w obrębie nadbrzusza obejmującym:
ból lub dyskomfort
uczucie pełności w nadbrzuszu
uczucie wczesnej sytości
wzdęcia
odbijania
zgaga ( w wyróżnianej do niedawna d refluksowej )
nudności
wymioty
brak apetytu
nietolerancja tłustych pokarmów
DYSPEPSJE
ULD DYSMOTORYCZNE
Dominuje dobrze zlokalizowny ból Dominują nudności i wymioty.
W nadbrzuszu - dolegliwości Patomechanizm:
Przypominają chorobę wrzodową, - zaburzenia śródżołądkowej dystrybucji
Jednak nie stwierdza się zmian pokarmu. Nie gromadzi się w części
Organicznych. Proksymalnej, tylko w antrum.
Zaburzenia motoryczne: - u większości chorych występuje ↓ motoryki
- ↑ czasu MMC antrum i ↓ opróżniania żołądkowego
- refluks dwunastniczo - żołądkowy - zmiany sa spowodowane ↓ aktywności
- opóźnienie opróżniania żołądka układu autonomicznego
- wydłużenie tranzytu treści jelitowej
- ważną rolę odgrywa zakażenie Hp
IBS
• zespół jelita nadwrażliwego. Dotyczy jelita cienkiego i grubego. Występują bóle brzucha ze wzdęciami. Rozróżnia
się dwie postacie; z biegunką i z zaparciem.
• Patogeneza:
Zaburzenia czucia trzewnego ( ↓ progu bólowego, ↑ wrażliwości na czynniki pobudzające - CCK ) →
→ aktywności skurczowej mięśni gładkich i bóle brzucha.
BIEGUNKI
• Biegunka klinicznie oznacza ↑objętości stolców > 250g/24h, przy normalnej diecie, oraz ↑częstości oddawania stolca.
PODZIAŁ ZE WZGLĘDU NA MECHANIZMY
Biegunka osmotyczna
Kiedy słabo wchłaniany składnik pokarmu zatrzymuje wodę w świetle jelita ( transport wody przez ścianę
jelita zachodzi zgodnie z gradientem osmotycznym ), mogą to być związki Mg2+ ( leki alkalizujące, np.
Maalox ) lub sorbitolu ( gumy do żucia ).
Mechanizm osmotyczny biegunki leży też u podstaw zaburzeń trawienia i wchłaniania.
Biegunka wydzielnicza
Spowodowana ↑ wydzielania jelitowego elektrolitów i wody, przekraczającego zdolności zwrotnego
wchłaniania w jelicie grubym. W odróżnieniu od biegunki osmotycznej stężenie Na+, K+, Cl-,
wodorowęglanów w stolcu jest wysokie. Występuje między innymi w zespołach paraneoplastycznych, po
lekach, toksynach, w chorobach nowotworowych.
Biegunka zapalna
Spowodowana uszkodzeniem śluzówki. Zaburza wchłanianie związków osmotycznie czynnych → gradient
osmotyczny zwiększa objętość treści jelitowej. Znacznie ma również wysięk zapalny zawierający dużą ilość
białek. W stolcu obecne są leukocyty i krew. W treści występuje ↑ ilość kinin zapalnych.
Biegunka motoryczna
Przy szybkim tranzycie jelitowym pokarm tak szybko przechodzi przez jelita, że nie ulega wchłonięciu. Jest to
skutkiem ↑ perystaltyki po operacjach omijających i zespole krótkiego jelita.
PODZIAŁ WEDŁUG LOKALIZACJI:
Biegunka
Jelita cienkiego Jelita grubego
- wodnista, obfita - często małe ilości
- bez krwi i śluzu - z krwią i śluzem
- upośledzenie czynności zagęszczającej okrężnicy przy:
- ↑ wydzielania jelita cienkiego
- ↑ dowozie substancji osmotycznie czynnych
PODZIAŁ ZE WZGLĘDU NA PRZEBIEG
|
|
Ostre
|
Przewlekłe |
|
|
COLITIS ULCEROSA
• Colitis ulcerosa = wrzodziejące zapalenie jelita grubego = rectocolitis haemorrhagica.
• przyczyny choroby nie są znane.
• dużą rolę przypisuje się czynnikom infekcyjnym, alergicznym, psychogennym (CU uważa się też za chorobę
psychosomatyczną )
• występuje częściej w Krajach Skandynawskich, USA, Wielkiej Brytanii, Niemczech, niż np. w Afryce
• przebieg choroby:
▫ kruchość śluzówki i krwotoczność wyprzedzają pojawienie się owrzodzeń, pozostają też po ich zagojeniu. W
lekkich postaciach mogą być jedyną widoczną zmianą.
▫ przebieg choroby może być bardzo różny
▫ część pacjentów jest zdolna do pracy i prawidłowego funkcjonowania mimo kilku śluzowo - krwistych
wypróżnień dziennie, odznaczają się dobrym ogólnym wyglądem zewnętrznym.
▫ taki stan przerywany remisjami może trwać kilkadziesiąt lat.
▫ często zwracają uwagę następujące cechy usposobienia: niepokój, nadpobudliwość, natręctwo, bezsenność.
▫ endoskopowo śluzówka jelita grubego jest krucha i przekrwiona, broczy przy dotknięciu instrumentem.
▫ często występują objawy alergiczne
▫ nasilająca się częstość wypróżnień i bolesne parcia uniemożliwiają pracę.
▫ pojawia się brak apetytu, aż do anorexii włącznie.
▫ dochodzi do odwodnienia zaburzeń składu płynów, różnych niedoborów.
▫ w niektórych przypadkach występuje gorączka
▫ po ciężkich rzutach następuje okres remisji
▫ niekiedy choroba przybiera tzw. postać piorunującą, nagłą, szybko nasilającą się, nie dającą się niczym
powstrzymać, prowadzącą do zgonu w ciągu kilku tygodni.
ENTEROPATIA WYSIĘKOWA
• jest to zespół objawów cechujący się znaczną utratą białka do przewodu pokarmowego,
• synteza białka w wątrobie nie nadąża za jego utratą przez przewód pokarmowy →Hypoproteinemia→Obrzęki i
przesięki,
• odróżnia się od hypoproteinemii i obrzęków nerczycowych małą zawartością tłuszczu w osoczu,
• w RTG i gastroskopii widoczny jest obrzęk i przerost śluzówki,
• dieta powinna być bogatobiałkowa i uboga w sól,
• normalne tłuszcze powinny być zastąpione takimi, w których skład wchodzą średniołańcuchowe kwasy tłuszczowe,
• w razie potrzeby leczenie substytucyjne obejmuje też hyposyderozę i hypokalcemię,
ZESPÓŁ ZOLLINGERA - ELISONA
• obraz kliniczny:
▫ dominuje ↓ pH treści żołądkowej. Jest spowodowany wtórną hiperplazją śluzówki żołądka na skutek
hipergastrynemii,
▫ owrzodzenia żołądka i dwunastnicy. Zwykle źle się goją i mają tendencję do nawrotów,
▫ do częstych objawów należy biegunka ( może występować biegunka tłuszczowa - ↓ pH treści jelitowej
powoduje inaktywację lipazy → ↓ trawienie i wchłanianie tłuszczy ),
▫ ↓masy ciała,
▫ Wymioty,
▫ u 25% chorych występują krwotoki z wrzodów,
▫ guzy wydzielające gastrynę najczęściej są zlokalizowane w trzustce, mogą też występować w ścianie
żołądka i dwunastnicy. Bywają pojedyncze oraz mnogie.
▫ gruczolak wydzielający gastrynę często wchodzi w skład zespołu MEN w skojarzeniu z gruczolakiem
przytarczyc, przysadki, kory nadnercza, rakiem rdzeniastym tarczycy, carcinoidem, guzem
chromochłonnym,
▫ prawie 70% guzów wydzielających gastrynę ma charakter raka. Dają przerzuty zwłaszcza do pobliskich
węzłów chłonnych i wątroby,
▫ wczesne rozpoznanie znacząco poprawia rokowanie,
• diagnostyka:
▫ oznaczanie pH treści żołądkowej
▫ stosunek BAO/MAO > 0,6 nasuwa podejrzenie gastrinoma.
▫ wydzielanie podstawowe ( BAO ) ? 15mM/h również nasuwa podejrzenie gastrinoma.
▫ poziom gastryny w zespole Zollingera - Elisona może przekraczać nawet 1000pg/ml, kiedy już poziom
200pg/ml jest uznawany za patologiczny ( normalnie - 75mg/ml )
▫ ↑ stężenia gastryny występuje również w:
- niedokrwistości Addisona - Biermera,
- zespoleniach poresekcyjnych,
- zaawansowanym zapaleniu zanikowym żołądka,
- raku żołądka,
- przeroście komórek G w antrum,
- u chorych z niewydolnością nerek ( ze względu na ↓ degradacji gastryny ),
PATOFIZJOLOGIA UKŁADU MOCZOWEGO
KAMICA MOCZOWA
• Stwierdza się w ok. 1% wszystkich badań pośmiertnych.
• Przyczyny:
↑ soli Ca2+ - ↑ substancji promotorowych tworzących centra krystalizacji
↑ szczawianów - ↓ inhibitorów krystalizacji ( cytryniany, Mg2+, nefrokalcyna )
↓ objętość moczu
• Wielkość:
- od mikroskopijnych ognisk krystalizacji do złogów o średnicy kilku cm.
- Kamień odlewowy (coraliformis) może wypełniać cały układ kielichowy nerki.
• Skład kamieni:
- 90% - sole Ca2+ zwłaszcza szczawiany
- 5% kwas moczowy
- 2% cystyna
- 3% fosforany magnezowo - amonowe (kamica struwitowa)
kamica wapniowa
U większości pacjentów występuje hiperkalciuria. Przyczyny:
↑ wchłanianie z przewodu pokarmowego ( ↑ wit D3 )
↑ mobilizacja z kości ( nadczynność przytarczyc, przewlekłe unieruchomienie, ch nowotworowa )
↓ resorbcji zwrotnej w kanalikach ( przeciek nerkowy )
kamica szczawianowa
Jedno i dwuwodne szczawiany. Hiperoksaluria 10x bardziej niż hiperkalciuria sprzyja powstawaniu złogów. Źródła szczawianów:
produkcja podczas metabolizmu puryn i aminokwasów
↑ wchłanianie z przewodu pokarmowego ( przewlekłe zapalenia jelit, zespół krótkiego jelita )
kamica moczanowa
Kwaśny mocz i ↑ stężenie kwasu moczowego → krystalizacja. Kamienie są niewidoczne w RTG.
kamica cystynowa
W cystynurii. Cystynuria jest chorobą genetyczną, dziedziczoną autosomalnie recesywnie. Występują w niej zaburzenia wchłaniania cystyny, ornityny, lizyny, argininy ( COLA ). Krystalizacja w ↓ pH.
kamica struwitowa
Rozwija się przy zastoju moczu, obecności ciał obcych w drogach moczowych. W zasadowym pH, na skutek zakażenia bakteriami ureazododatnimi ( rozkładającymi mocznik do amoniaku ).
• objawy:
Kamica piaskowa jest najczęściej bezobjawowa. Kiedy kamień zablokuje kielich, miedniczkę, lub moczowód - występuje ból. Charakterystyczny jest krwiomocz po wysiłku. W przypadku przesuwania się złogów występuje kolka nerkowa, charakteryzująca się bardzo silnym bólem, zaczynającym się zazwyczaj w okolicy lędźwiowej, promieniuje w dół brzucha, najczęściej w kierunku narządów płciowych i wewnętrznej powierzchni ud. Objawy ze strony układu pokarmowego mogą utrudnić rozpoznanie, są wynikiem odruchowej aktywacji układu autonomicznego ( kryza Dietla ).
W okresie ostrej kolki nerka może nie funkcjonować ( uropatia zaporowa ).
Uropatia zaporowa może też być spowodowana czynnikami zewnętrznymi, tj guzy przestrzeni zaotrzewnowej, tętniaki, zwłóknienia zaotrzewnowe, zabiegi operacyjne.
OSTRA MARTWICA KANALIKOWA ( ATN )
Zespół kliniczny charakteryzujący się martwicą nabłonka kanalików, czasem błony podstawnej.
Przyczyny
Ischemia Powodują
W stanach ↓ perfuzji nerek ( niewydolność krążenia, wstrząs ) uszkodzenie
Toksyny kanalików
CCl4, związki organiczne fosforu, metale ciężkie ( np. Hg ) proksymalnych
Przebieg i patomechanizm
W ciągu kilku dni rozwija się ONN. W okresie regeneracji występuje poliuria i hipokaliemia.
Niedokrwienie Skurcz tt. doprowadzających
Redystrybucja integryn, utrata cytoszkieletu ↑ ciśnienia śródcewkowego
Odrywanie się komórek, przeciekanie przesączu do tkanki śródmiąższowej → obrzęk tkanki śródmiąższowej
ATP staje się substratem produkcji adenozyny
Skurcz naczyń doprowadzających kłębuszków
Niedokrwienie kłębuszków, śródbłonek uwalnia:
- endoteliny
- tromboksany
↓ GFR
Mechanizmy uszkodzenia toksycznego:
Aminoglikozydy: silne powinowactwo do kanalika proksymalnego
Antybiotyki: uszkadzają błony lizosomów i mitochondriów
Cefalosporyny I generacji ( cefalorydyna ): gromadzą się w nabłonku kanalików, nie mogąc przejść do światła.
Środki cieniujące: działanie haptenowe.
ONN, PRZYCZYNY I PATOMECHANIZM
ONN - ostra niewydolność nerek. Zespół objawów związany z nagłym upośledzeniem czynności nerek i gwałtownym narastaniem azotemii. Przebiega najczęściej ze skąpomoczem ( < 500 ml/24h ) lub bezmoczem ( < 100 ml/24h ), czasem z wielomoczem ( mocz izostenuryczny ).
PRZYCZYNY
Przednerkowe Nerkowe Pozanerkowe
Niedostateczna perfuzja: - zapalenie kłębuszków - niedrożność dróg moczowych
- krwotok - zapalenie tk śródmiąższowej
- ↑ utraty płynów - martwica brodawek i kory
( p. pok, skóra, nerki ) - ch naczyń nerkowych
- niewydolność krążenia - przedłużająca się ischemia
- niewydolność wątroby - działanie toksyn, leków
- posocznica
BIAŁKOMOCZ
• z białkomoczem mamy do czynienia wówczas gdy ilość białka w zbiórce dobowej moczu jest > 150mg/24h,
• 30% to albuminy, a 70% białko Tamma-Horsfalla (białko cewkowe),
• przyczyny:
1. ↑wartości prawidłowych lub nieprawidłowych białek osoczowych → jest to tzw. białkomocz z
przeładowania np.: w szpiczaku mnogim,
2. ↑ wydzielania białek przez kom.nabłonka cewek,
3. ↓wchłaniania zwrotnego białek w prawidłowym kłębuszku w chorobach kanalikowo-
śródmiąższowych nerek,
4. utrata białek przez kłębuszki w wyniku zaniku ładuku „-” błony filtracyjnej lub poprzez zaburzenia
budowy błony klębuszka,
5. wydzielanie białka w chorobach dróg moczowych,
• podział białkomoczu:
a). przednerkowy (szpiczak mnogi, wydalanie Igλ i IgК)
b). nerkowy (charakter stały, zwykle jest dowodem organicznej choroby nerek),
1. duży (powyżej 4g/24h), ↑przep., czynnościowy, o podłoży strukturalnym kłębuszków:
- ostre i przewlekłe zap.kłębuszków,
- nerczyca lipidowa,
- stwardnienie m-dzy włośniczkowe kłębuszków,
- złośliwe stwardnienie nerek,
- toczeń rumieniowaty,
- zakrzepica ż.nerkowej,
- ↑ciś.żylnego w wapniejącym zap.osierdzia,
- zaawansowana niew.prawokomorowa,
2. mierny (500mg - 4g/24h)
- etiologia jw. oraz
- odmiedniczkowe zap.nerek,
- nadciścnienie tętnicze,
3. nieznaczny (150 - 500mg)
- tubulopatie
- schyłkowe stadium przewlekłego zap.nerek,
- torbiele,
c). pozanerkowy
-zap.cewki, pęch.moczowego, moczowodów,
-zap.prostaty,
-zap.najądrzy i jęder,
1. czynnościowy, najczęściej ma charakter ortostatyczny, lordotyczny (zmiana pozycji i nasilenie lordozy u
szczupłych) również po wysiłkach fizycznych, w chorobach gorączkowych, w stresie.
Rzadką postacią jest napadowa hemoglobinuria nocna prowadząca do niedokrwistości.
Może być też mioglobinuria - po najcięższych wysiłkach fizycznych, niewytrenowanych grup mięśni,
również po zmiażdżeniach mięśni.
• podział białkomoczu ze względu na selektywność:
a). wysoce selektywny (albuminuria)
b). średnioselektywny (albuminuria i γ-globinuria)
c). niskoselektywny (α-makroglobinuria, β-lipoproteinuria)
Oznaczenie tej selektywności umożliwia określenie stopnia i miejsca uszkodzenia.
NERKOPOCHODNE NADCIŚNIENIE TĘTNICZE
NERKOPOCHODNE NADCIŚNIENIE TĘTNICZE
Nerkowo - miąższowe Naczyniowo - nerkowe
Hiperwolemiczne.
Skutek zatrzymania Na+
i wody. Występuje Wrodzone Nabyte
w nefropatiach kłębuszkowych.
Wczesne nadciśnienie jest Jest objawem niedokrwienia spowodowanego patologią
objawem glomerulopatii. jednej z tt nerkowych.
W nefropatiach przewlekłych ma charakter Przyczyna:
hiperwolemiczny i naczynioskurczowy. - przerost włóknisto mięśniowy ściany naczynia
- zmiany miażdżycowe
↓RBF
Aktywacja RAA
Naczynioskurczowe Wtórny hiperaldosteronizm
Działanie AII
Zatrzymanie Na+ i wody
↑ ciśnienia tętniczego
krwi
↑ ciśnienia dotyczy również zdrowej nerki
PRA jest wysoka. Jest to faza reninozależna nadciśnienia.
Obciążenie perfuzyjne zdrowej nerki → uszkodzenie →
uniezależnienie od RAA
Nadciśnienie naczyniowo - nerkowe dotyczy młodych
Jest związane z hipokaliemią i zmniejszeniem się nerki
• Na skutek zmian zakrzepowych t nerkowej powstaje marska
nerka endokrynna. Leczenie z wyboru - nefrektomia.
NERKA PAGE'A:
Spowodowana urazami nerki, ultradźwiękowym rozbijaniem kamieni ( ESWL ). Pod ich wpływem powstają krwiaki → włóknieją → ucisk miąższu → niedokrwienie → nadciśnienie tętnicze.
Powstaje 6 - 9 miesięcy po urazie.
ZESPÓŁ WĄTROBOWO - NERKOWY
Czynnościowa niewydolność nerek w przebiegu niewydolności wątroby. Najczęściej w rozwiniętej marskości wątroby lub w jej końcowym stadium. Następuje czynnościowe zwężenie tt doprowadzających, bez zmian strukturalnych. Prawdopodobnie jest odpowiedzią na hypowolemię wynikającą z marskości.
Istnieją 2 teorie:
↑ aktywności układu współczulnego → zwężenie tt doprowadzających
↑ RAA → zwężenie tt doprowadzających
Bardziej prawdopodobna jest ta druga.
Klinicznie:
Okres przedmocznicowy ( jeszcze nie występuje ↑ poziomu mocznika, już ↓ klirens kreatyniny, ↑ kreatyniny w osoczu, zaawansowane wodobrzusze, stan taki może trwać wiele miesięcy )
Okres mocznicowy
↑ stężenia mocznika w osoczu
toksykacja toksynami mocznicowymi
senność
osłabienie
zaburzenia ze strony układu pokarmowego
nadmierne pragnienie ( wynikające z ↑ mocznika )
Narasta mocznica taka jak w końcowym stadium niewydolności nerek.
Wodobrzusze w marskości:
upośledzenie inaktywacji aldosteronu
↓ albumin ( hipoproteinemia → ↓ ciśnienia onkotycznego osocza )
nadciśnienie wrotne
ENDOKRYNOPATIE O PODŁOŻU AUTOIMMUNOLOGICZNYM
Moczówka prosta podwzgórzowo - przysadkowa ( w 50% )
Niedoczynność PPPM
Choroba Graves - Basedowa
Wole Hashimoto
Pierwotna niedoczynność przytarczyc
Choroba Addisona
Cukrzyca
ZESPÓŁ NERCZYCOWY
Zespół objawów:
białkomocz >3,5g/24h
hipoalbuminemia < 2,5g%
hipercholesterolemia > 250mg%
bardzo masywne obrzęki
Przyczyny zespołu nerczycowego:
Zaburzenia dotyczące błony filtracyjnej w kłębuszkach nerkowych
Zespół nerczycowy
Pierwotny Wtórny
Glomerulopatie pierwotne Uszkodzenie nerek w przebiegu:
( kłębuszkowe zapalenie nerek ) - cukrzycy
Dzieci: najczęściej submikroskopowe - amyloidozy
zapalenie kłębuszków nerkowych, - kolagenoz
ogniskowe stwardnienie kłębuszków - szpiczaka mnogiego
nerkowych. - paciorkowcowe kłębuszkowe zapalenie
nerek
Dorośli: błoniaste zapalenie kłębuszków - infekcji wirusowych ( WZW, HIV,
cytomegalia
- nadciśnienia
- spowodowane lekami ( penicylamina,
- NSAID, interferon α, kaptopril )
- uszkodzenie alergiczne
PATOMECHANIZM
Patomechanizm zespołu nerczycowego = patomechanizm białkomoczu o charakterze kłębuszkowym.
Zapalenie kłębuszków → zmiana składu błony podstawnej ( ↓ siarczan heparanu, który jest głównie odpowiedzialny za ujemny ładunek błony podstawnej ) - defekt bariery elektrycznej → przechodzenie przez barierę drobnych białek ( albuminy ).
Powstawanie tzw „dużych porów”.
DIAGNOSTYKA ONN
wykluczenie zaostrzenia PNN
( n cukrzycowa - ok. 35% przypadków, n nadciśnieniowa 25%, kolagenozy, przewlekłe zapalenie kłębuszków )
Kryterium |
PNN |
ONN |
Stan nawodnienia |
Odwodnienie / objawy przewodnienia |
Na ogół przewodnienie |
Ośrodkowe ciśnienie żylne |
↑ |
↑ / norma |
Ilość moczu |
Oliguria |
Anuria |
Gęstość moczu |
Duża ( > 1015 ) |
Mała, ok. 1010 - izostenuria |
Osmolarność |
> 500 |
Zbliżona do osmolarności osocza |
RFI |
< 1 |
> 2 |
Frakcyjne wydzielanie moczu |
< 1% |
> 1% |
Wykluczenie przyczyn pozanerkowych
nagły bezmocz
bezmocz przepuszczający ( w zmianach położenia kamienia moczowego )
powiększenie i bolesność nerek
powiększony, bolesny pęcherz moczowy
USG, CT, RTG, ewentualnie ( ze względu na obciążający charakter ) urografia
Różnicowanie na przyczyny przednerkowe, nerkowe ( ATN ), nerka zapalna
Podczas zapalenia nerek występują ogólne objawy zapalenia.
ENDOKRYNOPATIE W PNN
Niedobór erytropoetyny
Niedobór kalcytriolu
Niedobór hormonów gonadalnych
↑ PTH
↑ IGF I, IGF II ( somatomedyny )
↑ PRL
↑ANP
↑BNP
↑INS
↑GG
↑PP
↑VIP
↑ IL-1, IL-6, TNF ( u chorych dializowanych )
Większość zaburzeń hormonalnych normalizuje się po przeszczepie nerki.
PATOFIZJOLOGIA UKŁADU HORMONALNEGO
MOCZÓWKA PROSTA.
• patomechanizm:
Niedobór ADH ⇒ upośledzone zagęszczenie moczu ⇒wydalanie dużych ilości moczu o małej gęstości ⇒ utrata dużej ilości moczu ⇒ symulacja ośrodka pragnienia i polidypsja.
• rodzaje:
1. PODWZGÓRZOWO-PRZYSADKOWA
Niedobór ADH:
▫ wrodzony a) genetycznie uwarunkowany defekt w rozwoju lub czynności
powzgórza szlaku nadwzrokowo-przysadkowego lub tylnego
płata przysadki,
b) autoprzeciwciała przeciw komórkom produkującym ADH.
▫ nabyty a) uraz czaszki,
b) nowotwory,
c) gruźlica, kiła,
d) operacje gruczolaka przysadki,
Nabyty niedobór ADH może być pierwotny (np.:idiopatyczny) lub wtórny.
2. POCHODZENIA NERKOWEGO → ↓ ilości rec. komórek cewek dystalnych nefronów dla ADH
▫ wrodzony ⇒ histiocytoza X
▫ nabyty ⇒ a) hiperkalcemia,
b) sarkoidoza,
c) amyloidoza,
d) raki (sole litu, demoklocyklina, amfoterycyna),
e) tubulopatie,
3. MIESZANA ⇒ leczenie w postaci oporności na podawaną egzogennie ADH
• objawy:
- poliuria (ok. 30 litrów/dobę),
- mocz o zmniejszonym c. właściwym (1.000 - 1.003),
- polidypsja,
- odwodnienie ustroju zagęszczenie krwi ⇒ ostra niewydolność krążenia,
- hiperosmolarność osocza,
- zaburzenie równowagi wodno - elektrolitowej.
• etapy choroby:
I → poliuria (tydzień) ⇒ nagłe uruchomienie drogi podwzgórz - przysadkowej,
II → oliguria (kilka dni) ⇒ hamowanie produkcji moczu przez ↑ osmolarności osocza,
III → ustalona poliuria z zachowaną polidypsją.
ZESPÓŁ SCHWARZA - BARTTERA.
• przyczyny:
▫ uszkodzenie obszaru podwzgórzowo-przysadkowego (zapalenie opon mózgowo-rdzeniowych,
zapalenie lub ropnie mózgu, wylew podpajęczynówkowy, ostra porfiria, gruźlica przysadki),
▫ ektopiczna produkcja ADH (rak grasicy, rak owsianokomórkowy oskrzela),
▫ prawokomorowa niewydolność serca (odhamowanie receptorów objętości w lewym przedsionku),
▫ choroby nerek i wątroby (inaktywacja ADH),
▫ niedoczynność kory nadnerczy i tarczycy,
▫ polekowe (Winkrystyna)
• patomechanizm:
↑ ADH ⇒ zmniejszenie klirensu wolnej H2O
⇓
hiponatriemia + hipotonia płynów ustrojowych
⇓
zwiększenie śród i pozakomórkowych przestrzeni wodnych
⇓
↑ przesączania kłębuszkowego, zahamowanie resorbcji Na+ w cewkach bliższych nerek
⇓
ładunek Na+ docierający do cewki dalszej wzrasta
⇓
↑ wzrost wymiany Na/K
⇓
hipokaliemia
• objawy:
1. niewydolność krążenia,
2. zatrzymanie H2O w ustroju i rozcieńczeniu płynów ustrojowych,
3. hiponatriemia,
4. hipernatriuria (↑ przesączania kłębuszkowego, ↑ Na+),
5. hiperosmolarność moczu,
6. brak łaknienia, nudności, wymioty,
7. zaburzenia ze strony CSN → osłabienie siły mięśniowej, odruchy patologiczne (Babiński obecny),
8. hiperwolemia,
9. zaburzenia psycho-fizyczne,
ZESPÓŁ SHEEHANA
• masywny kawałek poporodowy lub porodowy połączony ze wstrząsem oligowolemicznym jest przyczyną
skurczu naczyń krwionośnych, a następnie zmian zakrzepowych i martwiczych obejmujących ok. 90%
przysadki.
• objawy:
1. ogólne osłabienie,
2. senność,
3. uczucie zimna,
4. zaburzenia łaknienia,
5. brak laktacji i miesiączki,
6. zanik narządów płciowych,
7. objawy niedoczynności tarczycy bez ↑ poziomu cholesterolu we krwi,
8. ↓ podst. przemiany materii,
9. ↓ poziomu glukozy we krwi,
10. zaznaczona niedoczynność wielogruczołowa,
11. może wystąpić zespół Glińskiego.
ZESPÓŁ GLIŃSKIEGO - SIMMONOSA
• zniszczenie przedniego płata przysadki z następowymi niedoborami hormonów:
-gonadotropin,
-GH,
-ACTH,
-TSH,
• przyczyna:
1. izolowane niedobory hormonów (wrodzone lub nabyte),
2. guzy (oponiaki, craniopharyngoma, gruczolaki przysadki),
3. procesy zapalne: sarkoidoza, TBC, ziarniniaki,
4. autoimmunizacja,
5. przyczyny naczyniowe ⇒ poporodowa martwica przysadki (zsp.Sheenana ),
6. urazy, operacje chirurgiczne,
7. amyloidoza, hemochromatoza,
8. zespół pustego siodła.
• objawy kliniczne:
▫ osłabienie ogólne ⇒ spadek aktywności fizycznej i umysłowej,
▫ impotencja mężczyzn,
▫ zanik miesiączki i gruczołów piersiowych kobiet,
▫ zwiększona wrażliwość na spadek temperatury,
▫ zanik typowego owłosienia płciowego,
▫ wtórna niedoczynność jajników (zanik jajników, gruczołów piersiowych, miesiączki, bezpłodność, zanik
popędu płciowego, gromadzenie się tkanki tłuszczowej na brzuchu),
▫ wtórna niedoczynność jąder (zanik, ustanie czynności hormonalnej, impotencja, utrata owłosienia łonowego),
▫ wtórna niedoczynność kory nadnerczy (osłabienie napięcia mięśniowego, hipoglikemia, większa wrażliwość
na działanie czynników chorobotwórczych, hiponatriemia, hipochloremia, śpiączka),
▫ wtórna niedoczynność tarczycy (senność, apatia, suchość skóry, słaby apetyt ⇒ brak utraty na wadze, obrzęki
twarzy, powiek, obrzęk śluzakowaty), bradykardia, hipercholesterolemia.
HIPERALDOSTERONIZM PIERWOTNY I WTÓRNY → PATOMECHANIZM I OBRAZ KLINICZNY.
PIERWOTNY = zespół Conna,
• patomechanizm:
Nadmierne, niekontrolowane wydzielanie aldosteronu wywołuje zaburzenia gospodarki wodno-elektrolitycznej i kwasowo-zasdowej:
▫ nadmierne wydzielanie K+ z moczem (zasadowica, alkaloza hipokaliemiczna),
▫ hipokaliemia prowadzi do zaburzeń:
a) zakwaszenie moczu kosztem wzmożonej aminogenezy,
b) zagęszczenia moczu,
c) skłonności do powstawania odmiedniczkowego zapalenia nerek,
d) przewodnictwa w mięśniu sercowym i skłonności do skurczów dodatkowych,
e) osłabienia siły mięśniowej i napadów tężyczkowych,
f) uporczywych zaparć,
g) depresji,
h) stanów neurastenicznych,
i) parestezji,
j) nietolerancji węglowodanowej (hipokaliemia zmniejsza sekrecje insuliny),
▫ zwiększona resorbcja zwrotna Na+ w nerkach prowadzi do hipernatriemii oraz zwiększenia przestrzeni
wolnych w organiźmie (↑ RR).
• obraz kliniczny:
- nadciśnienie tętnicze (zwłaszcza rozkurczowe), bez obrzęków (wyrzut ANP),
- osłabienie siły mięśniowej,
- bóle głowy,
- polidypsja,
- nycturia (niski c. wł. moczu),
- tężyczka (alkaloza powoduje obniżenie poziomu Ca++ w surowicy),
- alkaloza hipokaliemiczna (nadmierne wchłanianie zwrotne Na+ i wydalanie K+ i H+) z
hipomagnezemią,
- napady drgawek toniczno-klonicznych, parestezje, napady porażenia wiotkie.
WTÓRNY:
• należą tu stany chorobowe wywołane zwiększonym wydzielaniem aldosteronu pod wpływem czynników
pozanadnerczowych:
▫ nadmierna aktywacja układu renina-angiostensyna,
▫ zwiększenie wydzielania ACTH (np. wskutek defektu enzymatycznego zmniejszającego wytwarzanie
kartyzolu, pod warunkiem zachowania zdolności syntezy aldosteronu),
▫ ciąża (↑wytwarzania aldosteronu na skutek ↑ wydzielania progesteronu, który działa natriuretycznie;
wynikająca stąd skłonność do hiponatremii ma być czynnikiem pobudzającym mechanizm układu RAA,
ponadto w ciężarnej macicy następuje ↑ wytwarzania reniny → aktywacja RAA,
▫ niewydolność krążenia,
▫ niewydolność wątroby i nerek (obniżenie katabolizmu i/lub wydalania aldosteronu przez wątrobę i/lub nerki)
WTÓRNY |
|
Z NADCIŚNIENIEM |
Z PRAWIDŁOWYM CIŚNIENIEM |
- zwężenie tętnic nerkowych, - w nadciśnieniu złośliwym, - w zatruciu ciążowym (↑ angiotensynogenu na skutek ↑ sekrecji estrogenowej), - w przewlekłym stosowaniu doustnych środków antykoncepcyjnych (stymulują RAA), - w zespole Bartera (rozrost komórek aparatu przykłębkowego ze wzmożoną ich aktywnością → nadciśnienie, hipereninemia, oligowolemia), - guz chromochłonny nadnerczy, - nadczynność tarczycy.
|
- hipowolemia (wpływ na baroreceptory tętniczek doprowadzających - akt. RAA), - zespół nerczycowy, zespół utraty sodu, - marskość wątroby, - przewlekła nie wyrównana niewydolność krążenia (hipowolemia), - moczówka prosta, - ostra niewydolność nerek, - prawidłowa, fizjologiczna ciąża, - choroby nerek przebiegające z utratą soli. |
PRZEWLEKŁA PIEWOTNA NIEWYDOLNOŚĆ KORY NADNERCZY.
CHOROBA ADDISONA, CISAWICA:
• objawy kliniczne:
a) ogólne osłabienie, łatwa męczliwość, chorzy poruszają się ociężale , ↓ masy ciała, towarzyszą temu
objawy ortostatyczne → wynikają z zaburzeń elektrolitowych,
b) brunatne zabarwienia skóry (brodawki sutkowe, srom, odbyt, łokcie, kolana, dłonie, pod pachami
a także śluzówek (jama ustna, policzki, dziąsła, wargi) w wyniku nadmiernego wydzielania ACTH
i MSH,
c) upośledzenie łaknienia, biegunki, utrata soli, zmniejszenie nawadniania tkanek, nudności,
wymioty → ↓ masy ciała,
d) achlorhydria HCl,
e) ↓ ciśnienia tętniczego w wyniku obniżenia poziomu Na+ i spadku nawodnienia,
f) stany hipoglikemiczne np. śpiączka (niedobór glikokortykoidów powoduje ↑ poziomu insuliny ⇒
hipoglikemia),
g) brak miesiączki, utrata owłosienia pod pachami u kobiet,
h) zanik potencji - u mężczyzn,
i) zwiększona wrażliwość na ból, zmiany temp. i zakażenia,
j) zmiany w CSN.
• jest następstwem zmniejszonego wydzielania h. k. nadnerczy (glikomineralokortykoidy, androgeny) wyniku
pierwotnego, długotrwałego uszkodzenia kory nadnerczy.
• etiopatogeneza:
▫ samoistny, idiopatyczny zanik komórek nadnerczy (autoimmunizacja),
▫ gruźlica (martwica serowata ziarniny gruźliczej w komórek nadnerczy),
▫ przerzuty nowotworowe,
▫ skrobiawica,
▫ adrenalektomia częściowa lub całkowita
▫ skaza krwotoczna,
• patomechanizm:
uszkodzenie komórek nadnerczy
zahamowanie biosyntezy zahamowanie biosyntezy androgenów
glikomineralokortykosterydów
asteria, adynamia, impotencja, zaniki mięśniowe, zanik II rzędowych cech
adynamia mięśniowa, płciowych
odwodnienie hipotoniczne,
zmiany w EKG
niedobór kortyzolu
i aldosteronu (hiperkalemia)
↓
nadmiar ACTH
(zmiana zabarwienia skóry)
• pierwotna niewydolność kory nadnerczy:
- jest spowodowana upośledzeniem funkcji lub zniszczeniem kory nadnerczy, co prowadzi do niedoboru
glikokortykoidów i mineralokortykoidów → ↑ACTH → objawy opisane powyżej,
• wtórna niewydolność kory:
- jest spowodowana niedoborem ACTH, co prowadzi do niedostatecznej produkcji glikokrtykoidów.
- objawy wtórnej niewydolności kory nadnerczy są takie same jak pierwotnej z wyjątkiem:
▫ nie występuje ciemne zabarwienie skóry, gdyż jest ono spowodowane nadmiernym wydzielaniem
ACTH i pokrewnych peptydów,
▫ brak jest objawów mineralokortykoidów, gdyż ich uwalnianie reguluje układ RAA, a nie ACTH,
▫ niewyd. kory nadnerczy towarzyszyć mogą inne objawy niewyd. Przysadki,
▫ hipoglikemia jest częstsza dla wtórnej niewydolności ze względu na łączny niedobór ACTH i GH
OSTRA PIERWOTNA NIEDOCZYNNOŚĆ KORY NADNERCZY
ZESPÓŁ WATERHOUSE'A FRIDERICHSENA
• krwotoczna martwica nadnerczy,
• obraz kliniczny:
rozsiew i rozmnożenie bakterii,
zaburzenia świadomości,
objawy oporowe,
zaburzenia ośrodka termoregulacji (skacząca gorączka),
sinica,
nitkowate tętno,
↓ RR,
CSF ma cechy ropne,
IC,
hipoglikemia,
hyponatriemia,
hiperkaliemia,
skaza krwotoczna,
rozwój martwicy (w miejscu wybroczyn).
• etiopatogeneza:
▫ posocznica meniongokowa,
▫ rozległe wylewy krwawe do nadnerczy,
▫ terapia środkami przeciwzakrzepowymi,
▫ adrenalektomia,
▫ nagłe przerwanie długotrwałej kortykoterapii
ZESPÓŁ NADNERCZOWO - PŁCIOWY.
• patomechanizm:
a) niedobór 11β-hydroksylazy (objawy wirylizacji, nadciśnienie tętnicze pochodzenia nerkowego,
⇓ ⇓
nadmiar dezoksykortykosteronu wzmożona synteza DOC + retencja Na+
b) niedobór 21-hydroksylazy (zespół wirylizacji lub zespół wirylizacji z utratą sodu),
c) niedobór 17-hydroksylazy (↑ stężenia ACTH, DOC, kortykosteronu, mała kortyzolemia i aktyw.
reninowa osocza oraz nadciśnienie tętnicze).
↑ aldosteronu ⇒ nadciśnienie tętnicze i alkaloza hipokaliemiczna
d) niedobór 18-hydroksylazy (⇒ hipoaldosteronizm ⇒ ↓ RR, hiponatriemia i hiperkalemia),
• objawy kliniczne:
POJAWIAJĄCY SIĘ W NIEMOWLĘCTWIE:
▫ wymioty, biegunki ⇒ odwodnienie + nadmierna utrata Na+ z moczem,
▫ hiperkaliemia i hiponatriemia w surowicy krwi,
▫ u dziewcząt ⇒ objawy obojnactwa nerkowego (przerost łechtaczki, skrotalny wygląd warg
sromowych przy prawidłowo zróżnicowanych narządach płciowych wewnętrznych),
▫ u chłopców ⇒ owłosienie płciowe, płody męskie zazwyczaj obumierają,
POJAWIAJĄCY SIĘ W OKRESIE DOJRZEWANIA PŁCIOWEGO:
▫ u chłopców ⇒ nadmierne owłosienie, niski wzrost, macrogenitosomia, herkulesowa budowa,
▫ u dziewcząt ⇒ owłosienie typu męskiego, przerost łechtaczki, upośledzony rozwój sutków, krępa
budowa ciała, duża masa mięśniowa, niski wzrost, pierwotny brak miesiączki,
patomechanizm:
Genetyczny defekt enzymatyczny w syntezie KORTYZOLU
⇓
nadmierne wytwarzanie ACTH
⇓
stymuluje wzrost warstwy siatkowatej
kory nadnerczy do wytwarzania nadmiernej
ilości ANDROGENÓW.
NABYTY ZESPÓŁ NADNERCZOWO - PŁCIOWY
• patomechanizm:
guz kory nadnerczy
⇓
dwustronny przerost kory nadnerczy i jej nadczynność
⇓
↑ ANDROGENÓW
• objawy kliniczne:
przede wszystkim u płci żeńskiej:
- zanik gruczołów płciowych i macicy,
- przerost łechtaczki,
- zanik miesiączkowania,
- obniżenie barwy głosu,
- owłosienie typu męskiego,
- trądzik,
- nadciśnienie lub zespół utraty soli,
- ↑ poziomu 17-ketosterydów w moczu
PHEOCROMOCYTOMA.
• objawy kliniczne:
▫ nadciśnienie tętnicze o charakterze napadowym (↑A) lub utrwalonym (↑NA),
▫ hipotonia ortostatyczna,
▫ bóle głowy,
▫ bladość powiek,
▫ niepokój,
▫ tachykardia, kołatanie serca, tachyproe (nadprodukcja katecholamin),
▫ chudnięcie (↑ metabolizmu),
▫ uczucie ciepła, gorąca,
▫ zaburzenia rytmu serca (migotanie przedsionków lub komór, częstoskurcze, ekstrasystole),
▫ chromanie przestankowe,
▫ objawy naczynioruchowe → mrowienie, drętwienia,
▫ objawy brzuszne (kolka żółciowa, zaparcia, niedrożność porażenna).
• lokalizacja:
▫ 90% w nadnerczach,
▫ w ścianie pęcherza moczowego,
▫ w jajniku,
▫ w jądrze,
▫ wzdłuż pni sympatycznych,
▫ w śledzionie,
▫ w wątrobie,
• nadprodukcja katecholamin:
głównie NA
A (uczynnia układ fosforylazy wątrobowej i powoduje uwalnianie zasobów glikogenowych wątroby,
↑ RR, hiperglikemia),
rzadko DA → świadczy o wysokiej złośliwości guza.
CHOROBA GRAVESA-BASEDOWA
• w chorobie G-B obecność TSI (LATS, LATS-P, IgG) zdolnych do wypierania TSH z kompleksu z receptorem
błonowym dla TSH oraz zdolnych do pobudzania komórek pęcherzykowych tarczycy → dochodzi do
nadprodukcji hormonów gruczołu przy niskim stężeniu TSH (hamowanie zwrotne).
• objawy:
wole (rozlane) zazwyczaj symetryczne, - niepokój ruchowy,
tachykardia, - ↑ apetytu,
migotanie przedsionków, - utrata masy ciała,
↑ A ciśnienia, - bezsenność,
uczucie gorąca, - obrzęk śluzowaty podudzi,
nadmierna potliwość, - obecność TSI,
aksamitna skóra,
CHOROBA PLUMMERA
• obecność w tarczycy 1 lub kilku guzków, wydzielających nadmierną ilość hormonów. Jeden z guzków
(rzadko kilka) wykazuje nadmierną aktywność hormonalną,
• objawy:
wole guzkowe,
tachycardia,
stopniowy spadek ciężaru ciała,
migotanie przedsionków + niewydolność krążenia + niedomoga wieńcowa=tyreocardiac,
brak wyraźnych objawów ocznych i obrzęku śluzowakowatego goleni.
PRZEŁOM TARCZYCOWY HIPOMETABOLICZNY
• Niedoczynność tarczycy znacznego stopnia → ↓ do minimum procesów życiowych i czynności OUN →
zmiany ilościowe przechodzą w jakościowe (w ciągu kilku, dni pod wpływem przypadkowego zakażenia,
urazu, alkoholu) → przełom tarczycowy hipometaboliczny (coma hypothyreoticum)
• objawy kliniczne:
zamroczenie (śpiączka),
sina sucha skóra o obniżonej ciepłocie,
płyn puchlinowy w jamach opłucnowych i otrzewnej,
hiponatremia i hipoglikemia,
PRZEŁOM TARCZYCOWY HIPERMETABOLICZNY
• Zespół objawów równoznaczny z bardzo silnie wyrażoną nadczynnością tarczycy. To thyreotoxicosis o
zwielokrotnionej ciężkości. Bezpośrednią przyczyną jest zła tolerancja ustroju na nadprodukcję hh. tarczycy.
• Przyczyny (pośrednie):
- źle lub nie leczona nadczynność,
- ch. Graves-Basedova powikłana zakażeniem,
- drobne interwencje (ekstrakcja zębów, usuwanie polipów),
- nagłe wyzwolenie po użyciu alkaloidów przez chorych z nadczynnością tarczycy,
Objawy kliniczne:
▫ burza tarczycowa:
- pobudzenie psychiczne,
- zaburzenia orientacji,
- tętno 140-160/min,
- ostra niewydolność serca,
- gorączka sięgająca 40°C i objawy hirpermetabolizmu,
- ostra niewydolność kory nadnerczy.
PIERWOTNA NADCZYNNOŚĆ PRZYTARCZYC
• Spowodowana najczęściej gruczolakiem przytarczyc, rozrostem gruczołu, bądź hormonalnie czynnym
rakiem przytarczyc → nadmiar wydzielanego PTH niezależnie od poziomu Ca++,
• biochemicznie:
- hiperkalcemia,
- hipofosfatemia,
- hipokalciuria,
- hiperfosfaturia,
• narządowo:
nerki |
przewód pokarmowy |
kości |
układ nerwowy |
- kamica, - piasek nerkowy, - nefrokalcitoza, - przewlekła niewydolność nerek, - krwiomocz,
|
- ↑ gastryny, - wrzody, - zaparcia, - nudności, - zgagi, - zwapnienia w trzustce |
- osteopatia, - przebudowa kości, - wypłukiwanie Ca++, - torbiele, - guzy brunatne, - złamania patologiczne,
|
- senność, - astenia, - psychonerwice, - odkładanie złogów (wysoki poziom Ca++),
|
WTÓRNA NADCZYNNOŚĆ PRZYTARCZYC
• wynika z uprzednio istniejących chorób, które doprowadzają do hipokalcemii:
ostra i przewlekła niewydolność nerek,
zespoły upośledzonego wchłaniania,
krzywica z niedoborem wit. D3,
zsp. Cushinga,
rak tarczycy z komórek C.
• mechanizm powstania
brak aktywnej wit. D3 → ↓ wchłaniania wapnia w jelicie → hipokalcemia → ↑ PTH → narastanie
poziomu wapnia i fosforanów → wytwarzanie złogów i odkładanie w tkankach.
NIEDOCZYNNOŚĆ PRZYTARCZYC PIERWOTNA
• spowodowana brakiem PTH
• przyczyny:
w 95 % powikłania pooperacyjne po operacji tarczycy lub przytarczyc,
leczenie z użyciem jodu,
urazy,
nowotwory,
MEDAC,
zsp. DiGeorga
• biochemicznie:
hipokalcemia,
hiperfosfatemia,
hipokalcuria,
hipofosfaturia
• objawy:
▫ wzmożona nadpobudliwość nerwowo-mięśniowa,
▫ nadmierna wrażliwość tkanek pochodzenia ektodermalnego (soczewka, skóra),
▫ odkładanie złogów (wysoki poziom fosforanów)
• Inne objawy:
▫ grzybice,
▫ mrowienia,
▫ drętwienia,
▫ parestezje,
▫tężyczka (bolesne symetryczne skurcze toniczna mięśni ciała),
RÓWNOWAŻNIKI TĘŻYCZKI
(zawroty głowy, objaw Raynaud, skurcz krtani, oskrzeli, dusznica bolesna, epizod padaczki, angina abdominalis, nagła utrata przytomności)
NIEDOCZYNNOŚĆ PRZYTARCZYC RZEKOMA
• o podłożu genetycznym, rzadko nabyta wada AC, brak białka GS, 1-α hydroksylazy,
• biochemicznie:
- hipokalcemia,
- hiperfosfatemia,
- ↓ poziomu D3,
- nieprawidłe stężenie metabolitów,
- ↑ PTH
• nie reaguje na leczenie PTH ale dobrze na D3.
• różne typy kliniczne (zależy od efektora). Te same objawy + wypłukiwanie wapnia z kości.
• objawy zsp. Albrighta:
▫ niska, krępa budowa,
▫ płetwowatość szyi,
▫ szpotawe stopy,
▫ niedorozwój umysłowy,
▫ nadciśnienie
CUKRZYCA
HETEROGENNOŚĆ CUKRZYCY
• istnienie odrębnych zab. w większości rzadkich, których objawem jest nietoler. glukozy
• istnienie dużych różnic w częstości występowania głównych postaci cukrzycy wśród różnych ras i grup
etnicznych w świecie
• chorzy z nietol. glukozy są b.zróżnicowani fenotyowo
• postacie cukrzycy rozwijające się w wieku młodzieńczym różnią się od postaci wieku dorosłego
(na co wskazują wyniki badań genet. immu. i klinicznych)
• u młodych ludzi postać cukrzycy niewymagająca insuliny dziedziczona autosomalnie dom. różni od klasycznej
ostro rozpoczynającej się u dzieci
• w krajach tropikalnych kilka postaci klinicznych, w tym postać związana z włókniejąco - wapniejącym
zap.trzustki
RÓŻNICOWANIE CUKRZYCY
Typ I
• początek(przed 30r.ż) • etiologia (nie poznana do końca -czynn.genet, infekcje wirusowe, procesy autoimm),
• waga ciała (N, lub ↓)
• częstość zachorowań (< 0,5%)
• przebieg (chwiejny)
• skłonność do powikłań (mikroangiopatia i neuropatia)
• przyczyna zgonu (mocznica z powodu
nefropatii cukrzycowej, zawał*, mózgu)
Typ II
• początek (po 40r.ż.) • etiologia (współdział.czynn. dziedzicznych i środowiskowych) • waga ciała (najczęśc. otyłość) • częstość zachorowań (3-5%)
• przebieg (stacjonarny)
• skłonność do powikłań (najczęściej makroangiopatia - miażdżyca)
• przyczyna zgonu (miażdżyca, zawał*, mózgu zgorzel stopy)
ŚPIĄCZKA HIPO I HIPER GLIKEMICZNA
CECHY |
HYPO |
HIPER |
Przyczyna Stan ogólny Rozwój Skóra Nadmierna pobudliwość Uczucie głodu Pragnienie Wymioty Oczy Babiński Glikemia Acetonemia Ketonemia |
↑↑dawka insuliny dobry nagły wilgotna często duże brak rzadkie szerokie żrenice często + zmniejszona nieobecna nieobecna |
za mała dawka zły powolny sucha nieobecna brak duże często zapadnięte nieobecne ziększona obecna obecna |
HIPERGLIKEMIA w zab. hormonalnych:
• przyczyny:
1. cukrzyca I (↓insuliny w wyniku niszczenia kom.β)
2. II (nied.insuliny z umiarkowaną insulinoopornością, lub przeważająca insulinoop. z umiakowanym
nied.insul)
3. ch.trzustki: przewlekłe zap. trzustki, dieta (Azja, Afryka) → choroby trzustki
4. zsp.Cushinga (↑↑glikokortyko), akromegalia (↑GH), pheochromocytoma (↑AK), pierwotny aldosteronizm
(aldosteron wykazuje dział. glikokortykoidowe), ch.Graves-Basedowa (↑hormonów tarczycy), Hashimoto
(bo jest stadium nadczynności), Addisona (↑ACTH), glucagonoma (↑glukagonu), somatostatynoma,
prolaktynoma (↑PRL).
5. cukrzyca lipodystroficzna i w acanthosis nigricans,
• do hormonów, które będą powodować ↑ stęż. Glukozy we krwi (poprzez pobudzenie glukoneogenezy,
glikogenolizy lub poprzez komórkowe hamowanie zużycia glukozy. Należą tutaj ACTH, kortykosteroidy, GH,
glukagon, AK, w pewnych warunkach estrogeny i androgeny, hormony tarczycy, PRL.
• glikokortykosteriody i GH: powodują nasilenie glukoneogenezy, oraz ham.tkankowe zużycie glukozy
• Glukagon: dział. pw wstawne do insuliny, pobudza glikogenolizę i glukoneogenezę
• Adrenalina: najsilniej pobudza glikogenolizę
• hormony tarczycy: nasilenie glikogenolizy w wątrobie i ↑wchłaniania glukozy z jelita
• estrogeny: zmniejszają tolerancję glukozy
116
UGRUPOWANIA
ELEKTROFILNE
PROKARCYNOGEN
KARCYNOGEN
TRWAŁE USZKODZENIE DNA
⊕
K+
- 70 mV
- 90 mV
- 70 mV
- 90 mV
Re-entry
Duszność
Omdlenia
Bóle dławicowe
Wyszukiwarka
Podobne podstrony:
kartki z uczuciami www prezentacje org
kartki rozne id 729745 Nieznany
Kartki świąteczne, Scenariusze zajęć
SCENARIUSZ ZAJĘĆ embosing kartki
gielda kartki) 42
Jak zrobić kartkę na urodziny, Rękodzieło, Kartki
Kończę roczek, Rękodzieło, Kartki
kartki bożonarodzeniowe
kartki świateczne
KARTKI śWIĄTECZNE tył
Kartki ze slowami do uzupelnienia
Kartki z testem
Wiersze na dzień dziadka i babci, kartki dla Babci i Dziadka
skrypt?bol do druku 4 kartki na stronie!! OK!!
kartki? 98 giełda
więcej podobnych podstron