
Bóle brzucha u dzieci
Klinika Alergologii
Gastroenterologii i Żywienia
Dzieci III Katedry Pediatrii UM

Bóle brzucha
• ostre
• przewlekłe
• organiczne
• czynnościowe

Bóle brzucha
• Przyczyny spoza przewodu
pokarmowego
początkowy okres chorób zakaźnych,
angina,
zapalenie płuc,
zakażenie układu moczowego,
kamica nerkowa,
przełomy hemolityczne,
choroba Schőnleina i Henocha

Bóle brzucha
• Schorzenia chirurgiczne
niedrożność
wgłobienie
zapalenie otrzewnej

Przewlekłe bóle brzucha u
dzieci
• Należą do najczęstszych przyczyn
poszukiwania pomocy pediatry
• Dotyczą około 30% populacji dziecięcej
• Przewlekły ból brzucha u około
67%
dzieci
ma charakter
czynnościowy
, u
33%
podłoże
organiczne

OBJAWY ALARMUJĄCE (TZW. CZERWONE FLAGI)
U DZIECI I MŁODZIEŻY
Z PRZEWLEKŁYMI BÓLAMI BRZUCHA
• Przewlekający się ból brzucha
w prawym górnym lub
prawym dolnym kwadrancie
brzucha
• Dysfagia
• Przewlekające się wymioty
• Krwawienie z przewodu
pokarmowego
• Biegunka w nocy
• Nieswoiste zapalenia jelit,
celiakia, choroba wrzodowa
w wywiadzie rodzinnym
• Ból, który budzi dziecko w
nocy
• Zapalenie stawów
• Zmiany okołoodbytnicze
• Niezamierzone
zmniejszenie masy ciała
• Zwolnienie tempa wzrostu
• Opóźnione dojrzewanie
płciowe
• Niewyjaśniona gorączka
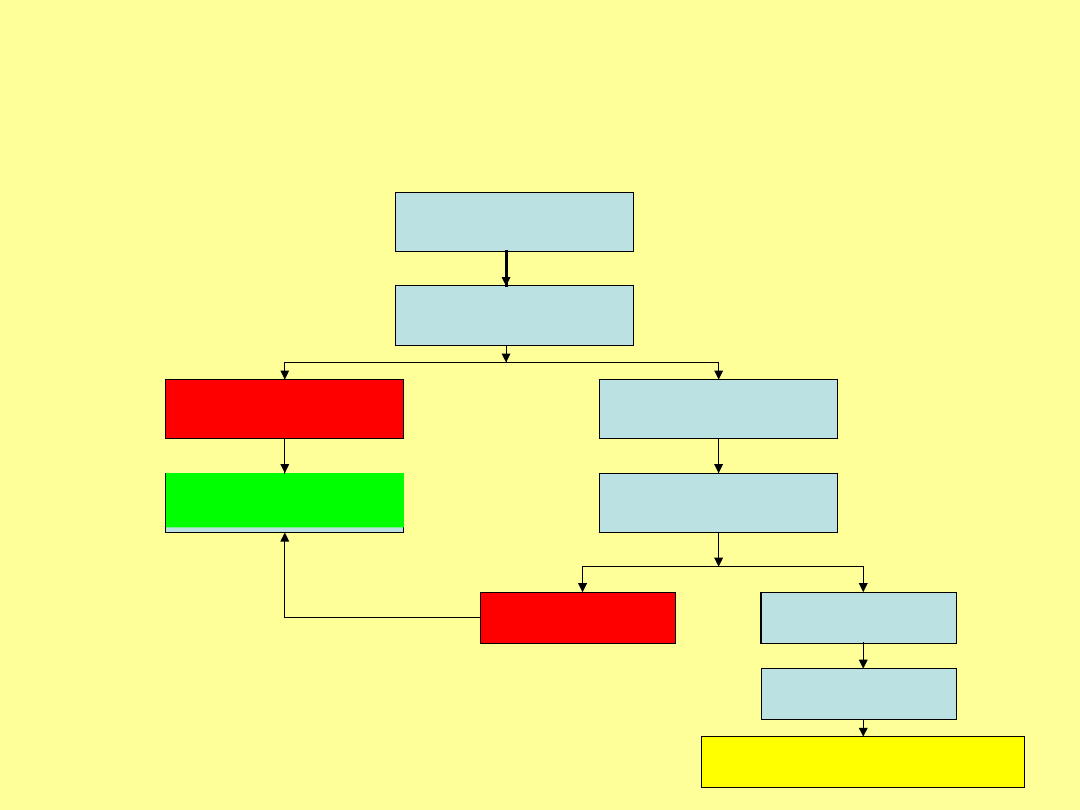
METODYKA
PRZEWLEKŁY
BÓL BRZUCHA
WYWIAD
+
BADANIE
FIZYKLANE
OBJAWY ALARMUJĄCE
(+)
OBJAWY ALARMUJĄCE
(-)
UKIERUNKOWANA
DIAGNOSTYKA
WYNIKI BADAŃ
(+)
WYNIKI BADAŃ
(-)
BADANIA
POMOCNICZE
ORYGINALNY
KWESTIONARIUS
Z
KLASYFIKACJA CZPP
ZWIĄZANYCH
Z BÓLEM BRZUCHA

Badania pomocnicze
• Morfologia krwi obwodowej z obrazem odsetkowym
leukocytów, OB
• Aktywność aminotransferaz, lipazy w surowicy
• Poziom bilirubiny i aktywność fosfatazy zasadowej i GGTP w
surowicy
• Poziom białka i albumin w surowicy
• Poziom p/ciał przeciwko H. pylori, IgE
• Badanie ogólne moczu
• Badanie na krew utajoną
• Badanie stolca bakteriologiczne
• Badanie stolca w kierunku obecności jaj i dojrzałych postaci
pasożytów jelitowych
• Badanie ultrasonograficzne jamy brzusznej
• Wodorowy test oddechowy (WTO)
• Specjalistyczne badania laboratoryjne
• Badania endoskopowe z oceną histopatologiczną bioptatów
• Badania radiologiczne (w tym kontrastowe) przewodu
pokarmowego
• Badanie bilimetryczne, pH-metria przełyku
• Inne specjalistyczne badania obrazowe

Czynnościowe zaburzenia
przewodu pokarmowego
związane z bólem brzucha
przewlekłe lub nawracające
dolegliwości bólowe ze strony
jamy brzusznej, które nie są
związane
z
patologią
o
charakterze:
- anatomicznym
- biochemicznym
- zapalnym
- zakaźnym

2006- III Klasyfikacja Rzymska
H2. Czynnościowe zaburzenia przewodu
pokarmowego
związane
z bólem brzucha
H2a. Dyspepsja czynnościowa
H2b. Zespół jelita drażliwego
H2c. Migrena brzuszna
H2d. Czynnościowy ból brzucha
H2d1. Zespół czynnościowego bólu brzucha u dzieci
KLASYFIKACJE CZYNNOŚCIOWYCH
ZABURZEŃ PRZEWODU
POKARMOWEGO

H2a. Dyspepsja czynnościowa
Muszą występować wszystkie z wymienionych poniżej
objawów:
1. Przedłużający się lub nawracający ból albo dyskomfort
w nadbrzuszu (powyżej pępka).
2.
Ból nieustępujący po defekacji i niezwiązany ze zmianą
częstotliwości wypróżnień lub konsystencji stolca (tzn. nie
spełnia kryteriów IBS)
3 Nieobecność objawów wskazujących na proces zapalny lub
nowotworowy, wadę anatomiczną albo metabolizmu, które
mogłyby wyjaśnić dolegliwości pacjenta.
Powyższe objawy muszą występować co najmniej raz w
tygodniu, przez co najmniej 2 miesiące przed ustaleniem
rozpoznania.

H2b. Zespół jelita drażliwego
Muszą występować wszystkie z wymienionych poniżej objawów:
1.
Uczucie dyskomfortu w jamie brzusznej (nieprzyjemne
uczucie nieopisywane jako ból) lub ból spełniający co
najmniej 2 z poniżej wymienionych warunków przez
minimum 25% czasu:
a. poprawa po defekacji
b. początek związany ze zmianami w częstotliwości
wypróżnień
c. początek związany ze zmianami konsystencji
(wyglądu) stolca
2. Nieobecność objawów wskazujących na proces zapalny lub
nowotworowy, wadę anatomiczną albo metabolizmu, które
mogłyby wyjaśnić dolegliwości pacjenta.
Powyższe objawy muszą występować co najmniej raz w tygodniu, przez co
najmniej 2 miesiące przed ustaleniem rozpoznania.

H2c. Migrena brzuszna
Muszą wystąpić wszystkie z wymienionych poniżej objawów:
•
Napadowe epizody intensywnego, ostrego bólu brzucha
zlokalizowanego w okolicy pępka, który utrzymuje się co
najmniej 1 godzinę.
•
Okresy powrotu do poprzedniego stanu zdrowia trwające kilka
tygodni do miesięcy.
•
Ból zakłóca normalną aktywność.
•
Bólowi towarzyszą co najmniej 2 z wymienionych poniżej
objawów:
- brak łaknienia
-światłowstręt
- nudności
- bladość skóry
- wymioty
- ból głowy
Nieobecność objawów wskazujących na proces zapalny lub
nowotworowy, wadę anatomiczną albo metabolizmu, które
mogłyby wyjaśnić dolegliwości pacjenta.
Powyższe objawy muszą wystąpić co najmniej 2 razy w ciągu
poprzedzających
12 miesięcy

H2d. Czynnościowy ból brzucha
Muszą występować wszystkie z wymienionych poniżej objawów:
1.
Epizodyczny lub ciągły ból brzucha
2.
Niewystarczające kryteria do rozpoznania innych CZPP
3.
Brak objawów wskazujących na proces zapalny lub nowotworowy,
wadę anatomiczną albo metabolizmu, które mogłyby wyjaśnić
objawy u pacjenta
Powyższe objawy muszą występować co najmniej raz w tygodniu, przez
co
najmniej 2 miesiące
Ostre i przewlekłe zapalenie
trzustki
• problem rzadki w praktyce pediatrycznej
• częstość ZT u dzieci w Polsce wynosi 10-15/1000
000/rok
• ostre zapalenie trzustki (OZT)- wyzwolenie
kaskady enzymatycznej w obrębie trzustki
(trypsynogen→trypsyna) prowadzi do zmian
zapalnych z samostrawieniem narządu. Po
przebytym ozt morfologia i funkcja trzustki
powracają do stanu prawidłowego
• przewlekłe zapalenie trzustki (PZT)- stały proces
prowadzący do włóknienia i nieodwracalnego
uszkodzenia trzustki ze stopniowym upośledzeniem
jej czynności zewnątrz- i wewnątrzwydzielniczej

Przyczyny OZT i PZT:
• urazy brzucha (szczególnie tzw. uraz rowerowy)
• patologia dróg żółciowych (kamica żółciowa i torbiel dróg
żółciowych)
• zakażenia wirusowe (świnka, różyczka, odra, Coxackie B,
zapalenie wątroby A i B), zakażenie Mycoplasma
pneumoniae
• zaburzenia odpływu soku trzustkowego (kamica dróg
żółciowych, torbiel rzekoma trzustki, brak przewodu
trzustkowego, torbiel PŻW, glistnica, trzustka dwudzielna)
• wrodzone (mukowiscydoza, wrodzona nadczynność
przytarczyc, hiperlipoproteinemie)
• leki (m.in. paracetamol, pochodne amfetaminy,
antykoagulanty, L-asparaginaza, azatiopryna,
cholestyramina, cymetydyna, klonidyna,
glikokortykosteroidy, estrogeny, furosemid, izoniazyd, 6-
merkaptopuryna, metyldopa, opiaty, prokainamid,
rifampicyna)
• inne (operacje, wstrząs, reakcja odrzucania przeszczepu,
zespół Reya, niedożywienie)

OZT
OZT może przebiegać jako:
– postać obrzękowa (lżejszy przebieg)
– martwiczo-krwotoczna (10%)
Objawy kliniczne:
– nagły, silny ból w nadbrzuszu, promieniujący do grzbietu
i lewego podżebrza
– uporczywe wymioty
– rzadziej gorączka lub biegunka

Rozpoznanie OZT
• badania dodatkowe:
– wzrost aktywności lipazy, amylazy w moczu i surowicy
– wskaźniki ostrej fazy (CRP, OB, fibrynogen elastaza-1, D-
dimery)
– hiper/ hipoglikemia
– wzrost wskaźników cholestazy
• badania obrazujące:
- usg
- CT
- MRI
- ECPW

Rozpoznanie OZT u dzieci
• OZT należy podejrzewać u dzieci z:
– objawami klinicznymi
– co najmniej 3 x ↑ aktywności enzymów
trzustkowych w odniesieniu do początku bólu
brzucha
– i/lub zmianami w badaniach obrazowych
trzustki

Leczenie OZT
• Leczenie p/bólowe (paracetamol, pyralgina)
• Wyrównanie gospodarki wodno-elektrolitowej
• Ograniczenie sekrecji trzsutkowej ( głodówka,
blokery r. H2 lub inhibitory pompy protonowej)
• Antybiotykoterapia parenteralna (karbapenemy,
chinolony, cefuroksym)
• Żywienie enteralne/pozajelitowe
• Leczenie zablokowanego odpływu trzustkowego
(ECPW z nacięciem brodawki Vatera, usunięciem
złogów, protezowaniem przewodu trzustkowego)

PZT
Objawy kliniczne są niecharakterystyczne:
– wzdęcia brzucha, nudności, wymioty, utrata masy ciała
– stopniowe narastanie dolegliwości bólowych
– w postaci zaawansowanej choroby objawy niewydolności
trzustki (biegunka trzustkowa, cukrzyca)

Rozpoznanie PZT
• badania dodatkowe:
– poziom enzymów trzustkowych
– badania laboratoryjne oceniające czynność zewnątrzwydzielniczą
trzustki (chymotrypsyna i elastaza w kale, test sekretynowo-
pankreozyminowy, bilans tłuszczów w kale)
– badania laboratoryjne oceniające czynność wewnątrzwydzielniczą
trzustki (dobowy profil glikemii, test doustnego obciążenia
glukozą, oznaczenie hormonów- insulina i glukagon)
– chlorki w pocie
• badania obrazujące:
- usg
- CT
- MRI
- ECPW

Leczenie PZT
• leczenie p/ bólowe w okresie zaostrzeń
• enzymoterapia
• leczenie upośledzonego drenażu trzustkowego (ECPW z
nacięciem brodawki Vatera, usunięciem złogów,
protezowaniem przewodu trzustkowego lub w wybranych
przypadkach leczenie chirurgiczne)
• dieta wysokokaloryczna, dobowa racja pokarmowa powinna
być rozłożona na 4-5 posiłków (w przypadku cukrzycy dieta
cukrzycowa)
• w przypadku objawów zespołu złego wchłaniania podaż
witamin rozpuszczalnych w tłuszczach (A,D,E,K)

CELIAKIA
(glutenozależna choroba trzewna,
coeliac disease, CD)
uwarunkowana genetycznie enteropatia polegająca na trwałej
nietolerancji glutenu
• Gliadyna (pszenica)
• Sekalina (żyto)
• Hordeina (jęczmień)
• Awenina (owies)
w której powstaniu uczestniczą procesy autoimmunologiczne
• częstość występowania w Europie i USA: 1:300-1:80 dzieci
między 2,5-15 r.ż. (czyli u 3-13/1000 dzieci)

Zmodyfikowane kryteria
diagnostyczne wg ESPGHAN
(Budapeszt, 1989)
• Objawy kliniczne zespołu złego wchłaniania po
wprowadzeniu produktów zbożowych do diety
• Stwierdzenie obecności swoistych przeciwciał
(p/ciała
przeciwko
transglutaminazie
tkankowej, endomysium mięśni głakich)
• Stwierdzenie typowych dla celiakii zmian
morfologicznych w błonie śluzowej dwunastnicy
• Ustąpienie
objawów
klinicznych
po
zastosowaniu diety bezglutenowej
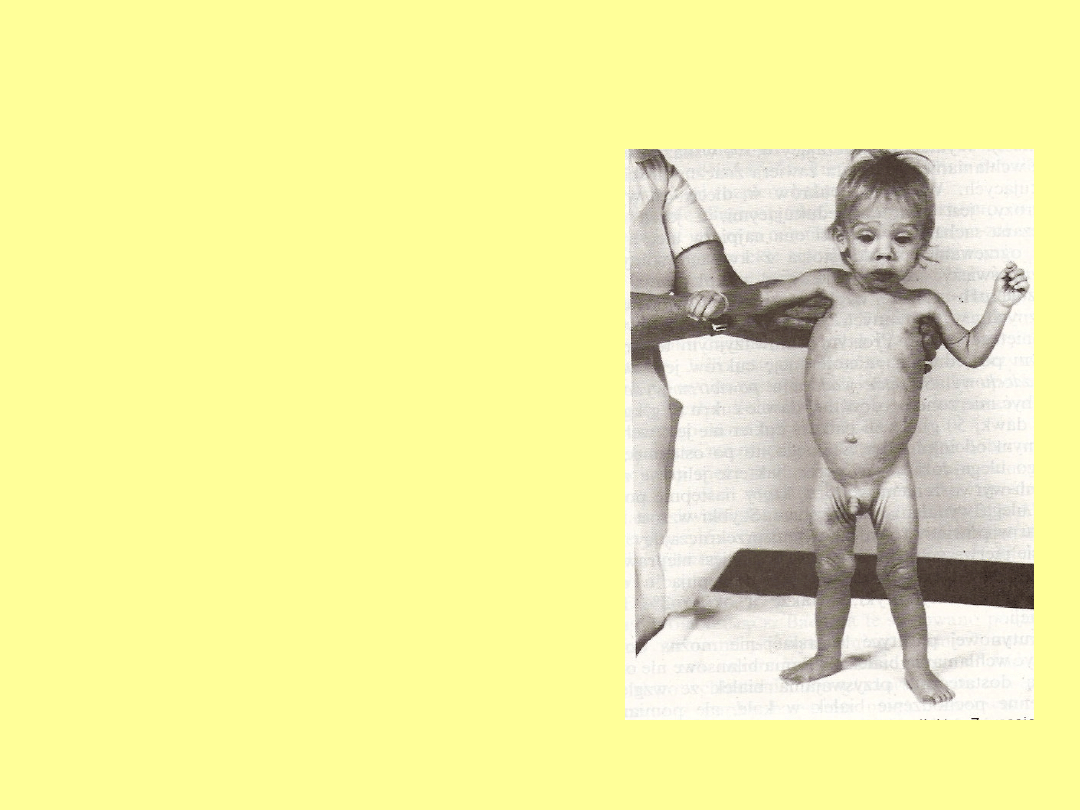
Celiakia klasyczna
• Biegunka (stolce obfite,
cuchnące, pieniste,
sfermentowane)
• Upośledzone łaknienie
• Słaby przyrost lub brak przyrostu
masy ciała
• Postępujące niedożywienie→
wyniszczenie
• Upośledzone wzrastanie
• Bóle brzucha, wymioty, zaparcia
• Powiększenie obwodu brzucha,
wzdęcia (pseudoascites) →
sylwetka celiakalna
• Zaburzenia zachowania
tzw. encefalopatia celiakalna

LECZENIE
• Dieta bezglutenowa stosowana przez całe życie
pozostaje jedynym naukowo potwierdzonym sposobem
leczenia chorych na celiakię
• Leczenie należy rozpocząć tylko wówczas, gdy
rozpoznanie zostało potwierdzone biopsją jelitową
• Pod okresową kontrolą przeciwciał EMA – ‘test kłamstwa’

Nietolerancja laktozy
• Laktoza jest podstawowym cukrem pokarmu
kobiecego i mleka innych ssaków → „cukier
mleczny”
• U zdrowych dzieci laktoza jest trawiona
(hydrolizowana) w jelicie cienkim przez
laktazę (ß- laktozydazę)- enzym rąbka
szczoteczkowego enterocytów- na glukozę i
galaktozę
• Monocukry te są następnie wchłaniane przez
błonę śluzową jelita cienkiego na drodze
transportu aktywnego
Niedobór laktazy
• pierwotny (uwarunkowany genetycznie)
- wrodzony (schorzenie ujawnia się
bezpośrednio po urodzeniu)
- nabyty (hypolaktazja typu dorosłych)
• wtórny (objaw uszkodzenia enterocytów)
enteropatia poinfekcyjna i alergiczna,
uszkodzenie polekowe, celiakia, zapalne
uszkodzenie kosmków

Nietolerancja laktozy
Objawy kliniczne nietolerancji dwucukrów:
• dyskomfort jelitowy
• kruczenie, przelewanie
• wzdęcia
• bóle brzucha
• biegunka
• wymioty

Diagnostyka
• Test doustnego obciążenia laktozą:
- interpretacja opiera się na ocenie wzrostu poziomu
glikemii po doustnym obciążeniu laktozą (2g/kg mc; max
50g). Wzrost o mniej niż 20mg% świadczy o hypolaktazji
• Wodorowy test oddechowy:
- pomiar stężenia jonów wodorowych w powietrzu
wydychanym z płuc w ciągu 2 godzin po doustnym
obciążeniu laktozą (oznaczenia wykonywane w odstępach
15-minutowych)
- stężenie H
2
powyżej 20 ppm w 2-ej godzinie trwania testu
świadczy o złym wchłanianiu laktozy (hypolaktazji)
• Analityczne badanie stolca: pH<6, obecnośc substancji
redukujących
• Pomiar aktywności dwusacharydaz w bioptacie jelitowym
(Dalquist 1962)
(Dalquist 1962)

Leczenie nietolerancji
laktozy
• Dietetyczne:
- eliminacja dwucukru
- obniżenie podaży laktozy w diecie poprzez
zmianę rodzaju produktu (mleko fermentowane,
sery, jogurty)
• Farmakoterapia:
- enzym Laktaza 15-30 min przed posiłkiem
mlecznym

Lamblioza
• Giardia lamblia jest pasożytem, który bytuje w
górnym
odcinku przewodu pokarmowego
• źródłem zarażenia są ludzie, niektóre zwierzęta domowe,
np. pies, kot
• objawy kliniczne: bóle w nadbrzuszu, upośledzone
łaknienie, nudności, wymioty, stany podgorączkowe, złe
samopoczucie, biegunki, utrata masy ciała, zaburzenie
wchłaniania (niedobór Fe, witamin)
• rozpoznanie: badanie stolca na obecność pasożytów lub
wykrycie swoistego antygenu G. lamblia za pomocą testu
immunoenzymatycznego (ELISA)
• leczenie: metronidazol 15 mg/kg w dawkach przez 7 dni,
tinidazol 50md.kg w 1 dawce przez 7 dni lub nitazoksamid
przez 3 dni

Jersinioza
• Gram- ujemna pałeczka należąca do rodziny
Enterobacteriaceae
• Gatunki patogenne dla człowieka: Y.pestis,
Y.enterocolitica, Y. pseudotuberculosis,
• Rezerwuarem bakterii są zwierzęta; zakażenie
następuje na skutek spożycia zakażonych pokarmów,
jak mleko, mięso (najczęściej wieprzowina), warzywa i
owoce
• Objawy kliniczne: postać jelitowa,
rzekomowyrostkowa, zakażenie uogólnione

Jersinioza
• Rozpoznanie:
- badanie bakteriologiczne kału
- odczyn immunoenzymatyczny ELISA-
oznaczenie stężenie p/ciał w klasie IgA,
IgG, IgM dla antygenów Yersinia
• Leczenie- cefalosporyny III gen.,
piperacylina, aminoglikozydy, tetracykliny,
fluorochinolony, trimetoprim-
sulfametoksazol

Inflammatory Bowel Disease
(Nieswoiste zapalenia jelit )
niejednorodna grupa przewlekłych zapaleń jelit o nieustalonej
etiologii
• Wrzodziejące zapalenie jelita grubego-colitis ulcerosa (UC) –
1859
Samuel Wilks – Londyn
– przewlekły stan zapalny dotyczący jelita grubego
• Choroba Leśniowskiego-Crohna (CD) – 1932 (1903)
Leśniowski, A. Przyczynek do chirurgii kiszek. Medycyna (Warszawa), 31, 460-464, 483-489, 514- 518. 1903.
Crohn, BB, Ginzburg, L, Oppenheimer, GD. Regional ileitis; a pathologic
and clinical entity. Journal of the
American
Medical Association (Chicago), 99, 1323-1329. 1932.
– przewlekły stan zapalny dotyczący głównie jelita cienkiego,
mogący jednak obejmować każde piętro przewodu
pokarmowego
• Niesklasyfikowane zapalenie jelit (IC)

Nieswoiste zapalenia jelit
U podstaw choroby leży zaburzenie
odpowiedzi
immunologicznej
na
antygeny pochodzące z przewodu
pokarmowego u osób genetycznie
predysponowanych, które prowadzi
do
nieprawidłowej
odpowiedzi
zapalnej
z
powstaniem
niespecyficznych uszkodzeń jelit

Epidemiologia
•
wyraźny wzrost zachorowalności na nzj. w
ostatnich dziesięcioleciu:
CD - z 0,1/100 000 – Australia 71r
. Phavichitr, Cameron i wsp
.
do 4,6/100 000 -USA 2003r
.
Kugathsan, Judd i wsp
.
UC - z 0,5/100 000 -Francja
Gottrand
do 3,2/100 000
-Szwecja
95r
.
Lindberg
Polska – wyniki wstępne 2,7/100tyś : CD-0,6/100 tyś; UC-
1,3/100tyś; IC-0,8/100 tyś
• u około 25 - 30% wszystkich pacjentów choroba
rozwija się przed 18 rokiem życia.
Mamula i wsp. Gastroenterol. Clin. North Am 2003

Etiopatogeneza
Czynniki
genetyczne
Odpowiedź
immunologiczna
Czynniki
środowiskowe
ZAPALENIE

Wrzodziejące zapalenie jelita grubego
(wzjg, colitis ulcerosa)
• Przewlekły nieswoisty proces zapalny z
powtarzającymi się okresami zaostrzeń i remisji,
obejmujący całość lub część tego jelita i
ograniczony do błony śluzowej
• Objawy kliniczne:
- biegunka z domieszką krwi i/lub śluzu, uczucie
parcia na stolec
- bóle brzucha (zwykle w lewym podbrzuszu),
gorączka, utrata masy ciała
- niekiedy choroba zaczyna się objawami
pozajelitowymi (skórnymi, stawowymi lub ocznymi)

Choroba Leśniowskiego-Crohna (ch. L-
C)
• Przewlekły proces zapalny, z wieloletnimi naprzemiennymi
okresami remisji i zaostrzeń, obejmujący całą grubość
ściany, mogący być zlokalizowany w całym przewodzie
pokarmowym
• Objawy kliniczne:
- niecharakterystyczne objawy, takie jak: gorączka, brak
łaknienia, osłabienie, uczucie wyczerpania
- bóle brzucha o różnym nasileniu i lokalizacji (u 1/3
pacjentów zlokalizowane w prawym dole biodrowym)
- utrata masy ciała, nudności, wymioty, wzdęcia brzucha i
uczucie pełności po posiłkach
- zmiany okołoodbytnicze (ropnie, przetoki i szczeliny), afty
Suttona w jamie ustnej
- niekiedy choroba zaczyna się objawami pozajelitowymi
(skórnymi, stawowymi lub ocznymi)

Rozpoznanie
• wywiad
• badanie
przedmiotowe
• badania
laboratoryjne
• endoskopia+badan
ie
histopatologiczne
• USG jamy brzusznej
• badanie
radiologiczne
przewodu
pokarmowego(pasaż
jelitowy, enterokliza)
• markery
immunologiczne w
surowicy (pANCA,
ASCA)

Badanie endoskopowe
• UC
zmiany o charakterze
ciągłym od prostnicy w
kierunku proksymalnym
w remisji przekrwienie,
obrzęk, kruchość błony,
granulacja
w zaostrzeniu zlewne,
nieregularne
owrzodzenia
polipy rzekome
• CD
mogą zajmować każdy
odcinek przewodu
pokarmowego
obrzęk i granulacja
błony śluzowej, drobne
owrzodzenia, afty
polipy rzekome
zniekształcenia,
zwłóknienia, przetoki
odcinkowy charakter
zmian
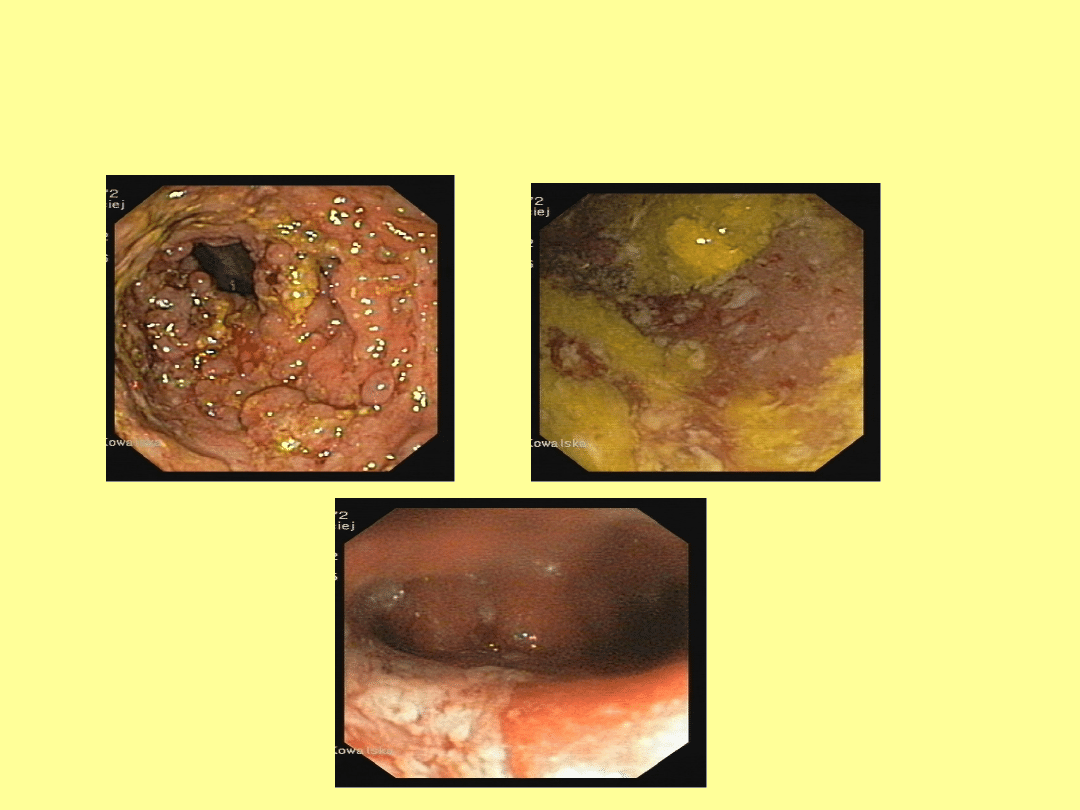
Kolonoskopia

Badanie histopatologiczne
• UC
zmiany zapalne
ograniczone do błony
śluzowej
i podśluzowej
owrzodzenie błony
śluzowej
ropnie kryptowe
skupiska komórek
limfoidalnych
równomierny stopień
aktywności zmian
Po 10 latach może dojść
do dysplazji
• CD
zmiany zapalne
przekraczają blaszkę
graniczną
ziarniniaki lub
mikroziarniniaki
naciekanie i szerzenie
się nacieków przez
ścianę jelita
przerost limfoidalny
powstawanie szczelin,
owrzodzeń,
rozszerzenie naczyń
chłonnych

Leczenie IBD
• farmakologiczne
• żywieniowe
• chirurgiczne
Wybór terapii uzależniony jest od:
• postaci choroby - jej lokalizacji
• aktywności
• ciężkości przebiegu
• czas trwania
• indywidualnej reakcji na zastosowane leczenie.

Farmakoterapia
Terapia biologiczna
Cyklosporyna,
MTX,
AZA/6-merkaptopuryna
Budesonid, antybiotyki, 5-ASA
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
Wyszukiwarka
Podobne podstrony:
Bole brzucha u dzieci
BÓLE BRZUCHA u DZIECI
bóle brzucha u dzieci sem IV rok
bóle brzucha u dzieci sem Iv rok rodz
bole brzucha u dzieci rodz 2012
Bole brzucha
Bóle brzucha u dorosłych, MEDYCYNA, RATOWNICTWO MEDYCZNE, BTLS+chirurgia
BOLE BRZUCHA[1], Medycyna, Interna, Gastroenterologia
04. Diagnostyka różnicowa bólów brzucha u dzieci, Uczelnia, rodzinna
Różne przypadki wzrok, zaparcia, bóle brzucha, mięsień przepony, tarczyca, przykurcze palców
BOLE BRZUCHA, INTERNA, Gastroentero
bóle brzucha
Bóle brzuchaschematem1
Ostre bóle brzucha w chorobach internistycznych
Bˇle brzucha u dzieci seminarium
Bóle brzucha
więcej podobnych podstron