
PIERWSZA
POMOC
PRZEDMEDYCZNA

1 ZASADA
1.Najpierw sprawdź, czy
bezpiecznie możesz
udzielić pomocy.
2.Ostrożnie zbadaj ofiarę.
3.Sprawdź, czy jest przytomna,
oraz skontroluj podstawowe
funkcje życiowe, takie jak
tętno i oddech.
4.Delikatnie odchyl jej głowę
do tyłu, często ten ruch
przywraca normalny oddech

Jeśli ranny nie oddycha, zastosuj
sztuczne oddychanie. Jeśli jest krwotok,
staraj się go zatamować.
Jeśli przestało pracować serce i
poszkodowany nie oddycha, trzeba
podjąć czynności reanimacyjne i
wezwać pogotowie.
Gdy ofiara ma poważne obrażenia szyi
lub pleców, nie wolno jej ruszać –
chyba, że ratujemy ją przed pożarem,
wybuchem itp.
U ofiar wypadków samochodowych
zawsze
musisz podejrzewać uszkodzenie
kręgosłupa

Wezwanie pomocy
W każdym wypadku komunikacyjnym należy jak najszybciej wezwać
Pogotowie Ratunkowe oraz ekipę ratowniczą, która wyposażona w
odpowiednie przyrządy umożliwi dostęp do poszkodowanych we wraku
samochodu.
Telefony alarmowe: "
112 z telefonu komórkowego "
999 pogotowie ratunkowe "
997 policja "
998 straż pożarna
• 601 100 100 - numer Wodnego Ochotniczego Pogotowia Ratunkowego, połączenie
z każdego
• telefonu komórkowego
• 601 100 300 - numer komórkowy Górskiego oraz Tatrzańskiego Ochotniczego
Pogotowia
• Ratunkowego, dostępny jest dla wszystkich, a bezpłatny dla abonentów sieci Plus
Dyspozytorowi należy przekazać następujące informacje: " dokładne miejsce
wypadku " co się wydarzyło " kiedy doszło do wypadku " jaki jest stan
poszkodowanych " jaki rodzaj pomocy został udzielony
Nigdy nie odkładaj pierwszy słuchawki!
Poczekaj na ewentualne pytania dyspozytora.

Meldunek o wypadku powinien
zawierać następujące dane (dotyczy
wszystkich numerów
ratunkowych):
• CO?
– rodzaj wypadku (np. zderzenie samochodów, upadek
z drabiny, utonięcie, itp.),
• GDZIE?
– miejsce wypadku,
• ILE?
– liczba poszkodowanych
• JAK?
– stan poszkodowanych,
• CO ROBISZ?
– informacje o udzielonej dotychczas pomocy,
• KIM JESTEŚ?
– dane personalne osoby wzywającej pomoc
(numer telefonu, z którego dzwonisz).
• Gdy istnieje dodatkowe niebezpieczeństwo (np. cysterna) –
poinformuj o tym.
• Nigdy pierwszy nie odkładaj słuchawki!!!

Pierwsza pomoc -
zespól czynności
udzielanych przez
osoby
niewykwalifikowane,
czyli każdego z Nas.

• Ważnym elementem w pierwszej pomocy jest
bezpieczeństwo ratownika. Przyjmuje się zasadę, że:
martwy Ratownik to żaden Ratownik. Na przykład
podczas wypadku drogowym z udziałem cysterny
przewożącej niebezpieczne substancje chemiczne nie
należy wchodzić w strefę zagrożenia, gdyż z ratownika
staniemy się poszkodowanym. Nasza pomoc będzie
się ograniczała do poinformowania o zdarzeniu
odpowiednie służby ratownicze takie jak: straż
pożarna (998), pogotowie ratunkowe (999), policja
(997). Jeżeli jednak nie występuje strefa zagrożenia i
ratownik może udzielić pierwszej pomocy powinien
pamiętać o dodatkowym
zabezpieczeniu się poprzez
rękawiczki jednorazowe
. Zapobiegają one
przedostaniu się chorób przenoszonych za
pośrednictwem krwi. Rana powstaje wskutek urazu
mechanicznego, wysokiej lub niskiej temperatury,
substancji chemicznych. W zależności od siły urazu
mogą zostać uszkodzone: naczynia krwionośne,
nerwy, mięśnie, tkanka kostna, naczynia wewnętrzne.

Skutkiem rany jest:
ból spowodowany uszkodzeniem zakończeń nerwowych,
(nasilenie bólu zależy od miejsca i rozmiarów rany. Ból z
rany jest między innymi czynnikiem wstrząsorodnym, tzn.
jest czynnikiem wywołującym nagłe zasłabnięcie/zagrożenia
życia poszkodowanego i wpływa ujemnie na ogólny stan
rannego)- krwawienie w wyniku uszkodzenia naczyń, (silne
krwawienia mogą zagrozić życiu rannego, jednak nawet
nieznaczne mogą same lub w połączeniu z bólem
spowodować zaburzenia w krążeniu, tzn. wstrząs - inaczej
szok, zespól objawów występujących wówczas, gdy
mechanizmy regulacyjne ustroju nie są w stanie zapewnić
dostatecznego przepływu krwi przez Nasz organizm do
narządów i tkanek). - zakażenie uszkodzona skóra nie
chroni nas przed drobnoustrojami chorobotwórczymi.
Pierwszym objawem zakażenia jest: pulsujący ból,
gorączka, wystąpienie czerwonych smug wychodzących od
rany.

ŚRODKI OPATRUNKOWE:
W przypadku braku środków
opatrunkowych posługujemy się
ubraniem poszkodowanego, gdyż każdy
z Nas posiada swoją florę bakteryjną i
Nasze ubranie (Nasza flora bakteryjna)
może zaszkodzić poszkodowanemu.
Dostępne środki opatrunkowe: - plaster
bez opatrunku, - plaster z opatrunkiem
- opatrunek osobisty, - kompresy
gazowe jałowe, - gazy opatrunkowe, -
opaski opatrunkowe dziane, - chusta
trójkątna, - opaska elastyczna, - siatka
opatrunkowa (Codefiks)

ŚRODKI DEZYNFEKCYJNE:
W pierwszej pomocy nie stosujemy
żadnych środków
dezynfekcyjnych, gdyż przy
obfitym krwawieniu wypływająca
krew usuwa zanieczyszczenia.
Jedynie w przypadku otarcia
naskórka ranę możemy przemyć:
- czysta wodą, - Riwanolem, -
wodą utlenioną, - NaCl 0,9%

RODZAJE RAN:
Otarcie naskórka
Rana płytka
, uszkodzona jest tylko powierzchowna warstwa skóry. Nie
należy jednak lekceważyć, gdyż może być przyczyną zakażeń
ropnych.
Rana cięta
- W następstwie działania ostrego, tnącego przedmiotu np.
noża. Obficie wypływająca krew z rany sama usuwa
zanieczyszczenia.
Rana kłuta
- Powstaje w wyniku zranienia ostrym, długim wąskim
narzędziem. Otwór zewnętrzny jest mały, natomiast kanał drążący
może być głęboki. Może dojść do uszkodzenia narządów wewnętrzny
np. płuco, serce, wielkie naczynie krwionośne, również może dojść
do krwawienia wewnętrznego i natychmiastowego zgonu.
Rany jamy brzusznej
z uwagi na możliwość uszkodzenia jelit grożą
zapaleniem otrzewnej i śmiercią, jeżeli chory nie zostanie we
właściwym czasie poddany zabiegowi operacyjnemu.
Ciało obce w ranie
- dopóki tkwi w ranie zapobiega zwykle krwawieniu z
uszkodzonych tkanek. Dopiero po wyciągnięciu przedmiotu otwierają
się uciśnięte duże naczynia krwionośne, wykazując groźny czasem
krwotok.
Dlatego przyjęto zasadę, że nie usuwa się ciała obcego z
rany!!!

Rana tłuczona
- powstaje w wyniku uderzenia
tępym narzędziem np. kamień, młotek.
Krwawienia jest skąpe, ponieważ naczynie ulega
zgnieceniu. Stłuczone tkanki łatwo obumierają,
powstaje martwica, na bazie, której rozwija się
zakażenie.
Rana miażdżona
- powstaje na wskutek silnie
działającego tępego urazu. Poddane
nadmiernemu ciśnieniu tkanki powodują
rozerwanie naczyń krwionośnych i tworzenia się
głębokiego krwiaka. Brzegi rany są z reguły
nieregularne i najczęściej zanieczyszczone. Może
również dojść do zmiażdżenia tkanki kostnej.
Stwarza szczególnie duże zagrożenie
zakażeniem.
Rana szarpana
- charakteryzuje się nieregularnymi
brzegami rany i dodatkowo zranienie okolicznych
tkanek. Rana ta dotyczy głownie skóry i
bezpośrednio pod nią znajdujących się tkanek.
Często następuje zabrudzenie rany już w
momencie urazu.

Rana postrzałowa
- może być wlotowa i wylotowa.
Wlotowa rana jest mała i gładka (może również
wystąpić poparzenie), natomiast wylotowa jest
stosunkowo większa o postrzępionych brzegach.
W okolicy wylotu występują zmiażdżenia i
podbiegnięcia krwawe. Brak rany wylotowej
świadczy, iż pocisk pozostał w ciele rannego
(tzw. ślepy strzał). W ranach postrzałowych
bywają często uszkodzone Narwy, naczynia
krwionośne, narządy wewnętrzne. Towarzyszy
temu częsta utrata krwi.
Rana kąsana
przez węża, żmiję - charakterystyczny
wygląd ukąszenia przez żmiję, węża są dwie
dziurki jak po ukłuciu szpilą, położone blisko
siebie. Niebezpieczeństwo ukąszenia polega na
możliwości przeniknięcia jadu do organizmu.
Objawy to: zawroty głowy, nadmierna potliwość,
zaburzenia oddychania i krążenia.

OPIS WYKONANIA
POSZCZEGÓLNYCH OPATRUNKÓW
:
Otarcie
- w zależności od wielkości skaleczenia: plaster z
gotowym opatrunkiem, gazik + bandaż.
Opatrunek uciskowy
- rany silnie krwawiące. Bezpośrednio
na miejsce krwawienia przykładamy gazę + zwinięty bandaż
(uzyskamy w ten sposób ucisk) wszystko przybandażować
drugim bandażem.
Opatrunek stabilizujący
- stosuje się wtedy, kiedy ciało obce
(np. pręt, szyba) wbije się Nam w ciało, owy przedmiot
należy unieruchomić podczas transportu do szpitala.
Uruchomienie
wykonamy poprzez obłożenie ciała obcego po
dwóch stronach gazikami + zwiniętymi bandażami i ich
przybandażowanie.
Opatrunek uszczelniający
- stosujemy w odmie wentylowej,
sposób wykonania: jałową gazę przykładamy w miejscu
przebicia płuca następnie na to przykładamy folie (woreczek
foliowy) i obklejamy plastrem z 4 stron.

Opaska uciskowa
- jako opaskę może nam
podłużyć np. pasek do spodni. Nie
stosujemy żadnych kabli, drutów.
Opaskę zakładamy tylko w dwóch
wypadkach:
1 w przypadku ukąszenie przez węża,
2 amputacji kończyny (amputowaną część
wkładamy do czystego woreczka a
następnie do worka z zimną wodą. Ową
opaskę zakładamy 5-10 cm powyżej rany)
Opatrywanie głowy - w przypadku
krwawienia przy nieuszkodzonej podstawy
czaszki zakładamy opatrunek uciskowy.
Gdy mamy do czynienia z uszkodzoną
czaszka (można to rozpoznać wtedy, kiedy
wypływa płyn rdzeniowo mózgowy) wtedy
wykonujemy opatrunek wchłaniający.

Wytrzewienie jelit
w przypadku wydostania się jelit na
zewnątrz nie należy ich wpychać do
środka jamy brzusznej. Nie możemy
również doprowadzić do wysuszenia,
sklejenia się jelit. Zapobiegniemy temu
dzięki przyłożeniu mokrej gazy a
następnie delikatnie opatrujemy ranę. Do
zwilżenia gazy możemy użyć: wody
mineralnej niegazowanej, soli
fizjologicznej 0,9%. Aby zmniejszyć
napięcie mięśniowe i ulżyć
poszkodowanemu w bólu kładziemy go z
zgiętymi nogami w kolanach i
przykrywamy kocem lub folią termiczn

KRWAWIENIE Z NOSA:
Do uszkodzenia dochodzi zwykle drobnych
naczyń, najczęściej w skutek przyczyny
mechanicznej (kichnięcie, uraz). Niewielkie
krwawienie ustaje samo po przyłożeniu na kark
zimnego, wilgotnego okładu (obkurczenie się
małych naczyń krwionośnych). Krew powinna
mieć ujście na zewnątrz przez nozdrza. Bezcelowe
jest upychanie waty czy innego środka
opatrunkowego do nozdrzy. W żadnym wypadku
pacjent nie powinien jej łykać. Zbierająca się
krew w żołądku po krótkim czasie może wywołać
wymioty. Najlepiej posadzić pacjenta w pozycji
lekko pochylonej, opuszczając głowę do dołu -
czoło jest podparte, oddychanie przez usta.

Złamania
Złamania polegają na przerwaniu ciągłości
tkanki kostnej. Złamania dzielimy na: "
zamknięte , gdy skóra wokół złamanej kości jest
nienaruszona " otwarte , gdy dochodzi do
rozerwania skóry a kość może zostać narażona
na zanieczyszczenia z zewnątrz Objawami
złamania mogą być: " ból, obrzęk i zasinienie
nasilające się przy uciśnięciu lub próbie
poruszenia kończyną " trudności w poruszaniu
uszkodzoną kończyną " deformacja kształtu
kończyny " w przypadku złamań otwartych
widoczne odłamy kostne
Pierwsza pomoc w przypadku złamań polega na:
" unieruchomieniu miejsca złamania wraz z
przynajmniej dwoma sąsiednimi stawami (poniżej
i powyżej miejsca złamania) " zatamowaniu
krwawienia w przypadku złamań otwartych

Wstrząs
Wstrząs jest stanem, w którym dochodzi
do wielonarządowych zmian powstałych
na skutek przedłużającego się
upośledzenia przepływu, czyli perfuzji
krwi w łożysku naczyń włosowatych i
niedotlenienia tkanek. Objawami
wstrząsu są: " silne uczucie osłabienia "
niepokój " bladość skóry " zimne poty "
przyspieszony i płytki oddech "
przyspieszone, słabo wyczuwalne tętno "
utrata przytomności

Wstrząs
Poszkodowanego należy ułożyć w
pozycji antywstrząsowej.
Polega ona na :
ułożeniu poszkodowanegona wznak
i uniesieniu nóg nad poziom głowy
na wysokość około 30-40 cm.
Gdy poszkodowany jest
nieprzytomny należy go ułożyć w
pozycji bezpiecznej.
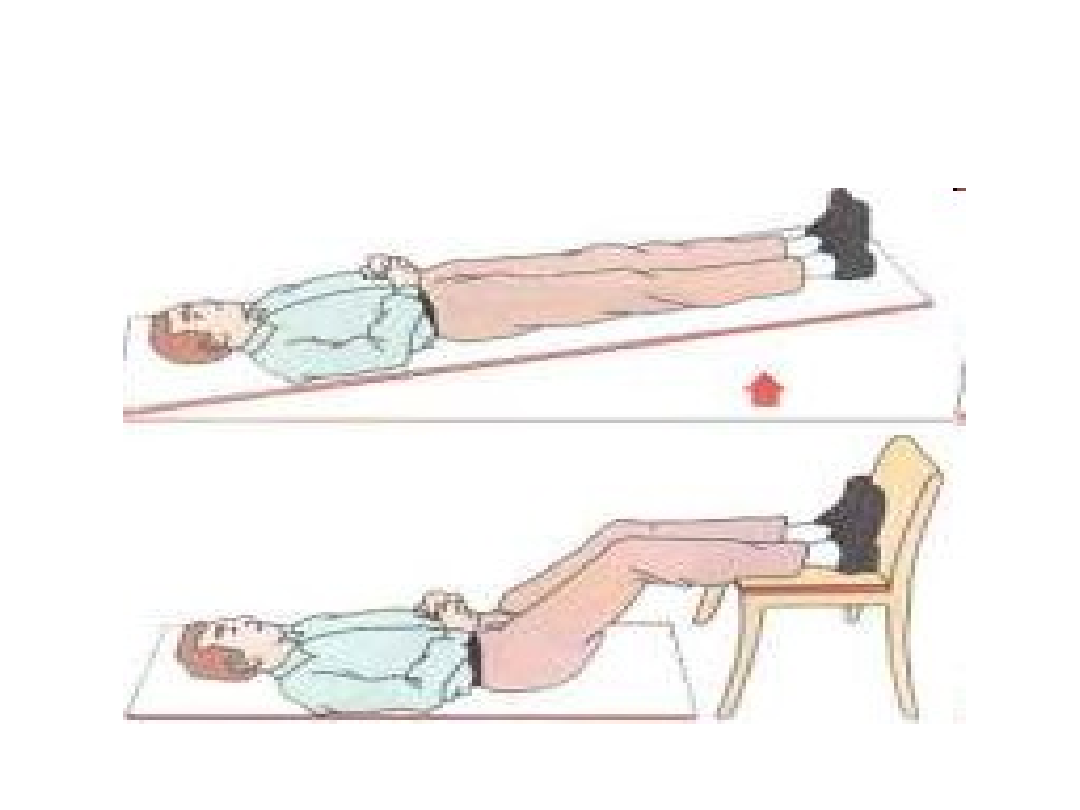
Wstrząs

Uwaga, pozycji
antywstrząsowej nie wolno
stosować przy podejrzeniu
urazu kręgosłupa!
Wyróżniamy 3 etapy wstrząsu:
1. Niepostępujący, gdy uruchomione mechanizmy
kompensacyjne są wydolne i zapewniają minimalny
przepływ krwi przez narządy obwodowe.
2. 2. Postępujący, gdy wydolność mechanizmów
kompensacyjnych ulega zmniejszeniu lub jest
niewystarczająca dla przeciwdziałania utrzymującej
się przyczynie wstrząsu (np. trwającej utracie krwi),
co doprowadza do postępującego niedokrwienia
narządów obwodowych.
3. 3. Nieodwracalny, gdy niewydolność mechanizmów
kompensacyjnych powoduje niedokrwienie,
niedotlenienie i martwicę komórek prowadzącą do
niewydolności narządów.

Rodzaje wstrząsów
• Wstrząs kardiogenny
Spowodowany jest
ostrym spadkiem wydajności pracy
serca.
• Wstrząs anafilaktyczny
rozszerzenie
łożyska naczyniowego pod wpływem
histaminy i kininy ,jadu owadów
• Wstrząs hipowolemiczny
Wynika ze
zmniejszonej zawartości krwi w
naczyniach
• Wstrząs neurogenny
Wynika w skutek
rozszerzenie łożyska naczyniowego pod
wpływem silnych bodźców bólowych
• Wstrząs septyczny
porażenie błony
mięśniowej naczyń przez bakterie,
toksyny, leki

Oparzenie
• Drobniejsze oparzenia jak
najszybciej ozięb zimną wodą lub
przyłóż kostki lodu i trzymaj,
• dopóki ból nie ustąpi. Nie stosuj
żadnych maści ani tłuszczów.
Pęcherze na skórze przykryj
• sterylnym opatrunkiem. Nie
przebijaj ich ani nie wyciskaj.

Oparzenia termiczne
• Rozróżniamy 3 stopnie oparzenia:
• oparzenie pierwszego stopnia
: uszkodzeniu ulega tylko
powierzchowna wartswa skóry - występuje zaczerwienienie i
ból,
• oparzenie drugiego stopnia:
nastepuje uszkodzenie
głębszych warstw tkanek, włosy i gruczoły łojowe zostają
nienaruszone - występuje rumień skóry, ból, obumarcie
powierzchownej warstwy skóry, uszkodzenie ścianek naczyń
krwionośnych, wydzielający się płyn tkankowy tworzy
pęcherze pod naskórkiem,
• oparzenie trzeciego stopnia:
zniszczeniu ulegają głębokie
tkanki skóry wraz ze strukturami dodatkowymi, często
uszkodzone są mięśnie znajdujące się pod skórą, spalone -
występują obumarłe tkanki, które są częściowo
śnieżnobiałe, bywają czasem też brunatnoczarne, brak jest
często reakcji bólowej.

Oparzenia chemiczne
• Przyczyną oparzeń mogą być kwasy i ługi. Środki
parząco-żrące niszczą skórę i błony śluzowe oraz
leżące pod nimi głębsze tkanki. Przy zażyciu
doustnym może dołączyć się jeszcze zatrucie.
• Przy oparzeniach kwasami tworzą się na skórze i
szczególnie wyraźnie na błonach śluzowych
mocno przylegające strupy o charakterystycznej
barwie (kwas solny - białe, kwas azotowy - żółte,
kwas siarkowy - czarne).
• Oparzenia ługami powodują powstawanie
szklistego obrzmienia. Wszystkie oparzenia
chemiczne są bardzo bolesne. Uszkodzenie skóry
stanowi prócz tego zagrożenie zakażenia rany.

• Prostymi testami można bardzo szybko ustalić
pH:
• - test palec - język
: dotknij palcem oparzoną
powierzchnię i połóż palec na koniuszku języka,
jeśli będzie to kwas - odczujesz gorzki smak,
jeśli zasada - to nie odczujesz smaku, jedynie
szczypanie i pieczenie języka; test jest
bezpieczny,
• - test ślinowy
: nanieś nieco śliny z palca na ranę
oparzeniową, jesli zetknie się z zasadą
wytworzy się mydłowata emulsja. Kwas nie
wyzwoli żadnej reakcji.
• Oparzenie przełyku i przewodu pokarmowego
powoduje natychmiastowy silny, palący ból w
ustach, w gardle i w przełyku. Na wargach i
błonach śluzowych tworzą się strupy lub
szklisto-maziste zmiany. Błony śluzowe są
często zaczerwienione, czasami krwawią. Często
pojawiają się problemy w przełykaniu i slinotok.
Istnieje obawa przedziurawienia przełyku.

Porażenie cieplne
• Następuje wówczas, gdy organizm
znacznie obciążony podczas silnego
upału przy niedostatecznym
parowaniu potu traci dużą ilość
płynu.

Zatrucia
• Jeśli kogoś bardzo boli brzuch, ma biegunkę,
wymioty lub zawroty głowy albo gorączkę,
• wezwij natychmiast lekarza. Poinformuj, czym
najprawdopodobniej ofiara się zatruła – nim
• przyjedzie, powie Ci, co robić. Nie wywołuj
wymiotów, jeśli ofiara połknęła substancję żrącą, a
• także jeśli śpi lub ma drgawki. Jeśli jest to zatrucie
pokarmowe, postaraj się dostarczyć lekarzowi
• próbkę „podejrzanej” potrawy, jej analiza może
przyśpieszyć leczenie. Przy zatruciu czadem
• wynosimy poszkodowanego z zagazowanego
pomieszczenia uważając na własne
bezpieczeństwo.

Porażenie słoneczne (dawniej:
udar słoneczny)
Przy tym porażeniu następuje
podrażnienie opon mózgowych i
mózgu przez bezpośrednie działanie
promieni nadfioletowych. Porażenie
słoneczne może wystąpić
równocześnie z udarem cieplnym i
wówczas objawy obu tych schorzeń
nawarstwiają się. Przyczyna
porażenia słonecznego: brak
nakrycia głowy.

Padaczka
• Choremu grozi niebezpieczeństwo zachłyśnięcia
oraz uraz głowy, który może doznać, padając
• na ziemię lub w wyniku nieskoordynowanych
ruchów w czasie napadu. Klękamy od strony
głowy
• chorego, a rękoma i udami przytrzymujemy jego
głowę, aby zapobiec jej urazom. W jeden kącik
ust
• możemy włożyć chusteczkę, zapobiegając
przygryzaniu sobie przez chorego języka i warg.
Nie
• wolno w czasie ataku chorego unieruchamiać
siłą.

Urazy głowy
• Przy uderzeniu w głowę istnieje
niebezpieczeństwo urazu
mózgowego i późniejszych
• poważnych komplikacji. Jeśli
głowa krwawi, załóż opatrunek,
zabandażuj i każ rannemu leżeć,
• dopóki nie przyjedzie lekarz

Atak serca
• Najczęstsze objawy ataku serca to ból w
klatce piersiowej i okolicach, czasem
promieniujący
• do szyi i ramion. Ofiara może się pocić i tracić
przytomność. Wezwij pogotowie. Jeśli chory
ma
• kłopoty z oddychaniem, pomóż mu przybrać
wygodną pozycję. Rozepnij obcisłe ubranie.
Zachowaj
• spokój i spróbuj go uspokoić. W przypadku
utraty przytomności sprawdź oddech i tętno,
gdy
• trzeba, podejmij czynności reanimacyjne.

POSTĘPOWANIE PRZY
OMDLENIACH
Omdlenie
do krótkotrwała utrata
przytomności, spowodowana
niedostatecznym mózgu.
Niedotlenienie może powstać z
różnych przyczyn, np. braku
tlenu w powietrzu, zaburzenia
oddychania, zwężenia naczyń
krwionośnych w obrębie mózgu,
zbyt niski poziom cukru we krwi.

Objawy omdlenia mogą
poprzedzać:
- zawroty głowy,
- zaburzenia widzenia,
- kołatanie serca,
- nudności,
- wymioty,
- przyśpieszony oddech,
- bladość powłok skórnych,
- pocenie się,
- człowiek przewraca się, kontroluje to
resztkami świadomości,

Nie wolno:
- zostawiać ratowanego samego,
- podawać niczego doustnie,
- polewać twarzy wodą,
- podkładać pod głowę np.
poduszki (może to spowodować
zwężenie lub zamknięcie dróg
oddechowych).

Należy:
ułożyć rannego w pozycji
czterokończynowej, tj. na wznak z
uniesieniem wszystkich kończyn pod kątem
90º do tułowia,

pozostawić w tej pozycji
20 sekund, następnie
opuścić je na około 10 -
15 sekund i ponownie
unieść; powtarzać przez
około 2 - 3 minuty,

spróbować ustalić przyczynę
omdlenia; sprawdzić czy ratowany
doznał urazu i czy krwawi, - jeżeli
objawy ustępują, po kilku minutach
pomóc wstać; pozostać przy
ratowanym, gdyż omdlenie może się
powtórzyć, - sprawdzić czy u
ratowanego pojawiły się następujące
objawy: nierówność źrenic, zaburzenia
mowy, widzenia, osłabienie siły
mięśniowej prawej lub lewej części
ciała, opadanie prawego lub lewego
kącika ust (może to być udar mózgu),
- obserwować ratowanego;

jeżeli ponownie zemdleje,
ułożyć go w pozycji bocznej
bezpiecznej

Odmrożenie
Odmrożenie to miejscowa zmiana
powstająca w tkankach na skutek
wpływu na nie zimna. Predysponowane
części ciała to: stopy, dłonie, twarz, nos,
uszy. Czynniki sprzyjające to: nadużycie
alkoholu, narkotyków, palnie
papierosów, choroby przewlekłe naczyń
obwodowych. Do odmrożenia dochodzi
poprzez pozakomórkowe zamarzanie
wody, co prowadzi do odwodnienia i
rozpadu komórek.

Objawy:
W zależności od głębokości odmrożenia
wyróżniamy trzy stopnie:
I stopień:
Obejmuje zasięgiem powierzchowne
warstwy naskórka. Skóra jest blada, zimna,
odczuwalne jest mrowienie w odmrożonych
częściach ciała, występuje upośledzenie
ruchów palców, zachowane jest czucie bólów.
Postępowanie:
przerwanie narażenia na zimno,
zdjęcie mokrej odzieży, ogrzanie odmrożonej
części ciała, odmrożone dłonie można okryć
własnymi bądź włożyć je pod pachy lub
między uda.

II stopień:
Obejmuje wszystkie warstwy
naskórka oraz sięga ogniskowo do skóry
właściwej. Skóra jest biała, woskowa,
twarda. Pojawiają się pęcherze, obrzęk,
po ogrzaniu zaczerwienie, czucie jest
zachowane.
Postępowanie:
przerwanie narażenia na
zimno, przeniesienie poszkodowanego
do ogrzanego pomieszczenia, zdjęcie
mokrej odzieży, odmrożonych części
ciała nie należy pocierać gdyż kryształki
lodu mogłyby pogłębić uszkodzenia -
należy je ogrzać własnymi dłońmi
następnie okryć jałowym, suchym
opatrunkiem. Poszkodowanego powinno
się okryć np. kocem, aby nie narażać go
na dalszą utratę ciepła.

III stopień:
Obejmuje skórę i głębiej położone
tkanki oraz narządy. Skóra jest biała i twarda,
są obecne pęcherze i obrzęk wykraczający
poza granice odmrożenia, również martwica,
całkowity brak możliwości poruszania objętą
częścią ciała, utrata czucia.
Postępowanie:
przerwanie narażenia na zimno,
przeniesienie poszkodowanego do ogrzanego
pomieszczenia, zdjęcie mokrej odzieży,
ogrzewanie części ciała najbardziej
narażonych, szczególnie kończyn, w ciepłej
wodzie; innych części ciała takich jak nos czy
uszy- własnymi dłońmi. Po osuszeniu
ogrzanych części ciała należy okryć te miejsca
jałowym, suchym opatrunkiem a w przypadku
odmrożenia stóp opatrunek można umieścić
także między palcami. Jest wskazane okrycie
kocem (zahamowanie dalszej utraty ciepła) i
podawanie ciepłych płynów do picia.

Hiperglikemia - śpiączka
cukrzycowa
Cukrzyca dotychczas
nierozpoznana lub
niedostatecznie leczona może
doprowadzić do utraty
przytomności. Śpiączka
cukrzycowa jest ciężkim, ostrym
powikłaniem cukrzycy.

Przyczyny hiperglikemii:
zwiększone spożycie
węglowodanów (cukrów)
sytuacje stresowe
obciążenia psychiczne
niedostateczna dawka insuliny
(zaniechanie iniekcji, zbyt mała
dawka, niewłaściwa insulina, np.
krótkodziałająca zamiast
długodziałającej)

Skutki:
• wzmożone pragnienie
(organizm próbuje w ten
sposób "rozcieńczyć" zbyt dużą ilość cukru we
krwii)
• wzmożone oddawanie moczu
(organizm
pozbywa się z moczem nadmiaru cukru)
• wzmożonym łaknieniem
(w przeciwieństwie do
krwi, poziom cukru w komórkach jest bardzo
niski, a to właśnie ten poziom odpowiada
pośrednio za odczuwanie głodu)
Energia produkowana jest więc z tłuszczów,
których metabolity (są nimi ciała ketonowe)
powodują śpiączkę i
charakterystyczny zapach acetonu z
ust!

Rozpoznanie:
A. Jeśli pacjent jest przytomny to:
uczucie pragnienia
bóle brzucha
A. Jeśli jest nieprzytomny, to:
zapach acetonu z ust , sucha
:skóra, śluzówki, język (nie ma
mechanizmów obronnych-
nieprzytomny nie pije a
produkuje dużą ilość moczu) ,
przyspieszone tętno

Postępowanie:
Udzielający pomocy z reguły nie
ma możliwości oznaczenia
poziomu cukru na miejscu
zdarzenia. Przy trudnościach w
rozpoznaniu, czy ma się do
czynienia z hiper- czy z hipo-
glikemią, należy:

1. Jeśli poszkodowany ma
zachowaną świadomość
-
podajemy cukier,może być
rozpuszczony w herbacie,
nigdy zaś w postaci suchego
proszku!
2. Jeśli poszkodowany jest
nieprzytomny
- ułożenie w pozycji bocznej
ustalonej
- wezwanie karetki
- prowadzenie kontroli ważnych
funkcji życiowych (oddech, tętno)
- dbanie o utrzymanie ciepła
chorego (np. okrycie kocem)

Hipoglikemia -
niedocukrzenie
Do tego stanu dochodzi u
cukrzyków, u których poziom cukru
we krwi jest obniżony, najczęściej w
wyniku zbyt wysokiego poziomu
insuliny. W sytuacji zbyt niskiego
poziomu cukru we krwi dochodzi do
utraty przytomności jak w
przypadku omdlenia, z tą różnicą, że
tutaj przyczyną jest "niedożywienie"
mózgu a nie niedotlenienie.

Objawy:
Z początku:
uczucie głodu
mroczki przed oczami
drżenie mięśni
Później dołączają się objawy wstrząsu:
zimny pot
przyspieszone tętno
stan pobudzenia
niepokój
w końcu - utrata przytomności.

Postępowanie:
Jak przy śpiączce hiperglikemicznej:
1. Jeśli poszkodowany ma zachowaną
świadomość- podajemy cukier. Może być
rozpuszczony w herbacie, nigdy zaś w
postaci suchego proszku!
2. Jeśli poszkodowany jest nieprzytomny to:
ułożenie w pozycji bocznej ustalonej
wezwanie karetki
prowadzenie kontroli ważnych funkcji
życiowych (oddech, tętno)
dbanie o utrzymanie ciepła chorego (np.
okrycie kocem)

Zatrzymanie krążenia i
oddychania
Niezbędnym warunkiem przeżycia jest dostarczenie komórkom organizmu
tlenu i substancji odżywczych i zależy od prawidłowego
funkcjonowania układów decydujących o podstawowych funkcjach
życiowych.
Jeżeli pierwsze nastąpiło zatrzymanie krążenia to w ciągu krótkiego czasu
ustaje także oddech. Wrażliwość różnych komórek organizmu jest
różna i związana z szybkością ich metabolizmu. Najbardziej wrażliwe
na niedotlenienie są komórki ośrodkowego układu nerwowego.
Śmierć kliniczna
to okres od zatrzymania krążenia, w którym nie doszło
jeszcze do nieodwracalnych zmian w ośrodkowym układzie nerwowym
- około 4-6 minut -
podjęcie reanimacji w tym okresie powoduje
przywrócenie funkcji układów krążenia, oddychania i ośrodkowego
układu nerwowego - powrót świadomości.
Czynności ratownicze po tym okresie -
resuscytacja
- na skutek
nieodwracalnego uszkodzenia Obwodowego Układu Nerwowego
prowadzą do przywrócenia funkcji układów oddechowego i/lub
krążenia.
Śmierć biologiczna-
jeżeli nie podejmie się koniecznych działań na czas,
nieodwracalnie ustanie czynność biologiczna wszystkich komórek
organizmu

Jak rozpoznać zatrzymanie
krążenia?
po ok. 5-8 sekundach następuje utrata
przytomności
po ok. 45 sekundach następuje brak
oddechu
niewyczuwalne tętno na dużych
tętnicach
źrenice szerokie, brak reakcji na światło
szare lub sine zabarwienie skóry
obniżone napięcie mięśniowe

Resuscytacja krążeniowo-
oddechowa osoby dorosłej
Drogi oddechowe
Sprawdź czy poszkodowany jest przytomny. W tym celu chwyć go za
barki i potrząśnij. Zadaj proste pytanie: "Co się stało?
Jeżeli poszkodowany nie reaguje to jest nieprzytomny.
Wezwij pomoc. Zrób to sam, albo jeśli w pobliżu jest inna osoba, niech
ona to zrobi.
Ułóż poszkodowanego na plecach. Jeżeli poszkodowany mógł doznać
wcześniej urazu głowy lub kręgosłupa - najpierw go unieruchom.
Udrożnij drogi oddechowe. U osoby nieprzytomnej samoistnie
dochodzi do zablokowania dróg oddechowych przez opadający język
i nagłośnię. Dlatego powinieneś wykonać jeden z rękoczynów:
- stań z boku poszkodowanego,odegnij głowę ku tyłowi kładąc rękę
na czole poszkodowanego i unieś żuchwę dwoma palcami drugiej
ręki.
-
stań za głową poszkodowanego,wysuń żuchwę ku przodowi i unieś
uciskając z obu stron w okolicy jej kąta. Rękoczyn ten stosuje się
przy podejrzeniu urazu głowy lub kręgosłupa.
Sprawdź zawartość jamy ustnej. Przeszkodą może być proteza,
wymiociny lub pokarm. Zastosuj manewr wymiatania - sięgnij
palcem wskazującym do tylnej ściany gardła i usuń ciało obce.

Oddychanie
Sprawdź czy poszkodowany oddycha.
Pochyl się nad poszkodowanym
Staraj się usłyszeć szmer
wdychanego/wydychanego powietrza
Obserwuj ruchy klatki piersiowej
Oddech bada się przez 10 sekund
Jeżeli poszkodowany nie oddycha - nie
wykonuj wstępnych wdechów!
Mimo wszystko powietrze w płucach
zawiera wystarczającą ilość tlenu dla
przeżycia poszkodowanego.

Metody prowadzenia
oddechu zastępczego:
Metoda usta - usta
ratownik obejmuje swoimi ustami usta
poszkodowanego, jednocześnie palcami zatyka
nozdrza. Po wykonaniu wdechu zwalnia ucisk nosa.
Metoda usta - nos
ratownik wdmuchuje powietrze przez nos
poszkodowanego zamykając jednocześnie jego usta.
Metoda usta - przetoka
jeżeli poszkodowany ma przetokę tchawiczą
tracheostomię - ratownik wdmuchuje powietrze przez
ten otwór zatykając jednocześnie otwory naturalne.

Po każdym wdechu trwającym 1,5-2
sekundy powinien nastąpić bierny
wydech. Ratownik cały czas powinien
kontrolować ruchy oddechowe klatki
piersiowej poszkodowanego. W celu
zapobieżenia wdmuchnięciu powietrza
do żołądka stosuje się rękoczyn
Sellicka polegający na uciśnięciu
chrząstki pierścieniowatej wykonuje go
drugi ratownik. Jeżeli po wykonaniu
dwóch wdechów klatka piersiowa
poszkodowanego nie opada, należy
ponownie sprawdzić stan dróg
oddechowych.

Krążenie
Sprawdzenie tętna na dużych tętnicach
Na tętnicy szyjnej - dwoma palcami do
tyłu od chrząstki tarczowatej krtani i
do przodu od przyśrodkowego brzegu
mięśnia mostkowo-obojczykowo-
sutkowego.
Na tętnicy udowej - w 1/3
przyśrodkowej części więzadła
pachwinowego.
Tętno bada się przez 10 sekund.

Jeżeli nie umiesz zbadać
tętna - sprawdź oznaki
krążenia:
Ruchy oddechowe
Połykanie
Ruchy kończyn
Zabarwienie skóry
Uderzenie przedsercowe - jeżeli do zatrzymania krążenia doszło w
obecności ratownika, może on uderzyć pięścią z wysokości 30-40 cm.
w część środkową mostka.
Zewnętrzny masaż serca
Poszkodowany leży na plecach na twardym podłożu.
Ratownik klęka z boku poszkodowanego.
Ratownik kładzie część dłoniową nadgarstka na mostku 2 palce powyżej
łuku żebrowego. Splata palce obu dłoni jednej nad drugą.
Uciska mostek na głębokość 4,5 - 5,5 cm w tempie 100/minutę.
Wykonuje się w cyklach 30:2 -30 uciśnięć - 2 wdechy; ok. 2,5
cyklu/minutę.
Wykonuje się wykorzystując ciężar własnego ciała przy wyprostowanych
łokciach.
Sprawdzenie oddechu i tętna po minucie i następnie po każdych 5
minutach.

Resuscytację prowadzi się
do momentu
Powrotu oddychania i krążenia
Przekazania poszkodowanego
lekarzowi
Zmęczenia ratownika
uniemożliwiającego dalszą
akację ratunkową

Resuscytacja kobiety w
ciąży
U ciężarnej może dojść do ucisku żyły
głównej dolnej i aorty przez macicę -
zespół aortalno-żylny Ucisk na żyłę
główną dolną prowadzi do zmniejszenia
objętości krwi dopływającej do serca,
przez co obniża się rzut serca i ciśnienie
tętnicze. Ucisk na aortę obniża przepływ
krwi w krążeniu łożyskowym i może
doprowadzić do niedotlenienia płodu.
Uniesienie prawego biodra o kąt 30
stopni eliminuje ucisk macicy na aortę i
żyłę główną dolną.

Resuscytacja dziecka
1-8 lat Drogi oddechowe
Sprawdź czy dziecko jest przytomne. W tym celu chwyć je za barki
i potrząśnij. Zadaj proste pytanie: "Co się stało?" Jeżeli nie
reaguje to jest nieprzytomny.
Wezwij pomoc. Zrób to sam, albo jeśli w pobliżu jest inna osoba,
niech ona to zrobi. Nie możesz oddalić się od dziecka.
Ułóż dziecko na plecach. Jeżeli dziecko mogło doznać wcześniej
urazu głowy lub kręgosłupa - najpierw je unieruchom.
Udrożnij drogi oddechowe. U osoby nieprzytomnej samoistnie
dochodzi do zablokowania dróg oddechowych przez opadający
język i nagłośnię. Dlatego powinieneś wykonać jeden z
rękoczynów:
-stań z boku dziecka, odegnij głowę ku tyłowi kładąc rękę na czole
dziecka i unieś żuchwę dwoma palcami drugiej ręki. Głowa
dziecka nie odchyla się tak bardzo jak u dorosłego - uzyskaj
efekt skierowania ust w górę.
- stań za głową dziecka. Wysuń żuchwę ku przodowi i unieś
uciskając z obu stron w okolicy jej kąta. Rękoczyn ten stosuje
się przy podejrzeniu urazu głowy lub kręgosłupa.
Sprawdź wzrokiem zawartość jamy ustnej. Przeszkodą może być
proteza, zabawka, wymiociny lub pokarm. Tylko jeżeli
stwierdzisz obecność ciała obcego - usuń je. Nie stosuj
manewru wymiatania na ślepo.

Oddychanie
Sprawdź czy dziecko oddycha.
Pochyl się nad dzieckiem
Staraj się usłyszeć szmer
wdychanego/wydychanego powietrza
Obserwuj ruchy klatki piersiowej
Oddech bada się przez 10 sekund
Jeżeli dziecko nie oddycha - nie wykonuj
wstępnych wdechów!
Mimo wszystko powietrze w płucach
zawiera wystarczającą ilość tlenu dla
przeżycia poszkodowanego.

Metody prowadzenia
oddechu zastępczego:
Metoda usta - usta
- ratownik obejmuje swoimi ustami usta
dziecka, jednocześnie palcami zatyka
nozdrza. Po wykonaniu wdechu zwalnia ucisk
nosa.
Metoda usta - nos
- ratownik wdmuchuje powietrze przez nos
dziecka zamykając jednocześnie jego usta.
Metoda usta - przetoka - jeżeli dziecko ma
przetokę tchawiczą tracheostomię
- ratownik wdmuchuje powietrze przez ten
otwór zatykając jednocześnie otwory
naturalne.

• Po każdym wdechu trwającym 1,5-2
sekundy powinien nastąpić bierny
wydech. Ratownik cały czas powinien
kontrolować ruchy oddechowe klatki
piersiowej dziecka. W celu
zapobieżenia wdmuchnięciu powietrza
do żołądka stosuje się rękoczyn
Sellicka polegający na uciśnięciu
chrząstki pierścieniowatej - wykonuje
go drugi ratownik. Jeżeli po wykonaniu
dwóch wdechów klatka piersiowa
poszkodowanego nie o pada, należy
ponownie sprawdzić stan dróg
oddechowych.

Krążenie
Sprawdzenie tętna na dużych tętnicach
Na tętnicy szyjnej - dwoma palcami do tyłu od chrząstki
tarczowatej krtani i do przodu od przyśrodkowego
brzegu mięśnia moskowo-obojczykowo-sutkowego.
Na tętnicy udowej - w 1/3 przyśrodkowej części
więzadła pachwinowego. o Tętno bada się przez 10
sekund. Jeżeli nie umiesz zbadać tętna - sprawdź
oznaki krążenia:
-Ruchy oddechowe
-Połykanie
- Ruchy kończyn
- - Zabarwienie skóry
- Uderzenie przedsercowe - jeżeli do zatrzymania
krążenia doszło w obecności ratownika, może on
uderzyć pięścią z wysokości 30-40 cm. w część
środkową mostka.

Zewnętrzny masaż serca
Dziecko leży na plecach na twardym podłożu.
Ratownik klęka z boku poszkodowanego
Ratownik kładzie część dłoniową nadgarstka
na mostku 2 palce powyżej łuku
żebrowego.
Masaż u dziecka wykonuje się jedną ręką.
Uciska mostek na głębokość 2,5 - 3,8 cm w
tempie 100/minutę
Wykonuje się w cyklach 30:2 - 30 uciśnięć - 2
wdechy; ok. 2,5 cyklu/minutę
Sprawdzenie oddechu i tętna po minucie i
następnie po każdych 5 minutach.

Resuscytację dziecka
prowadzi się do momentu:
• Powrotu oddychania i krążenia
Przekazania poszkodowanego
lekarzowi Zmęczenia ratownika
uniemożliwiającego dalszą akcję
ratunkową

Resuscytacja niemowlęcia
do 1 roku życia
Drogi oddechowe
Sprawdź czy niemowlę jest przytomne.
W tym celu uderz w stópkę i obserwuj reakcję. Jednocześnie sprawdź
reakcję na głos. Jeżeli nie reaguje to jest nieprzytomne.
Wezwij pomoc. Zrób to sam, albo jeśli w pobliżu jest inna osoba, niech
ona to zrobi. Nie możesz oddalić się od niemowlęcia.
Ułóż niemowlę na plecach. Jeżeli niemowlę mogło doznać wcześniej
urazu głowy lub kręgosłupa - najpierw je unieruchom.
Udrożnij drogi oddechowe. U osoby nieprzytomnej samoistnie
dochodzi do zablokowania dróg oddechowych przez opadający język
i nagłośnię. Dlatego powinieneś wykonać jeden z rękoczynów:
-
stań z boku niemowlęcia, odegnij głowę ku tyłowi kładąc rękę na
czole niemowlęcia i unieś żuchwę dwoma palcami drugiej ręki.
Głowa niemowlęcia nie odchyla się tak bardzo jak u dorosłego -
uzyskaj efekt skierowania ust w górę.
-
stań za głową niemowlęcia. Wysuń żuchwę ku przodowi i unieś
uciskając z obu stron w okolicy jej kąta. Rękoczyn ten stosuje się
przy podejrzeniu urazu głowy lub kręgosłupa.
Sprawdź wzrokiem zawartość jamy ustnej. Przeszkodą może być
zabawka, wymiociny lub pokarm. Tylko jeżeli stwierdzisz obecność
ciała obcego - usuń je. Nie stosuj manewru wymiatania na ślepo.

Oddychanie
Sprawdź czy niemowlę oddycha.
Pochyl się nad niemowlęciem
Staraj się usłyszeć szmer
wdychanego/wydychanego powietrza
Obserwuj ruchy klatki piersiowej
Oddech bada się przez 10 sekund
Jeżeli niemowlę nie oddycha - nie
wykonuj wstępnych wdechów!
Mimo wszystko powietrze w płucach
zawiera wystarczającą ilość tlenu dla
przeżycia poszkodowanego.

W wentylacji niemowlęcia
stosuje się inne metody:
Metoda usta - usta - nos
- ratownik obejmuje swoimi ustami
jednocześnie usta i nos
niemowlęcia.
Metoda usta - nos
- ratownik wdmuchuje powietrze
przez nos niemowlęcia zamykając
jednocześnie jego usta.

• Także objętość powietrza jest mniejsza i
zajmuje tyle ile mieści się w ustach
ratownika. Wdechy takie określane są
jako pufnięcia. Ratownik cały czas
powinien kontrolować ruchy oddechowe
klatki piersiowej niemowlęcia. Po
każdym wdechu trwającym 1,5-2
sekundy powinien nastąpić bierny
wydech. Jeżeli po wykonaniu dwóch
wdechów klatka piersiowa nie opada,
należy ponownie sprawdzić stan dróg
oddechowych. Jeżeli u niemowlęcia
stwierdza się tylko brak oddechu z
zachowaniem krążenia - prowadzi się
wentylację w tempie 20 oddechów na
minutę (1 wdech na 3 sekundy).

Krążenie
Sprawdzenie tętna na dużych
tętnicach
Na tętnicy ramiennej - dwoma
palcami na powierzchni
przyśrodkowej ramienia.
Na tętnicy udowej - w 1/3
przyśrodkowej części więzadła
pachwinowego.
Tętno bada się przez 10 sekund.

Jeżeli nie umiesz zbadać
tętna - sprawdź oznaki
krążenia:
Ruchy oddechowe
Połykanie o Ruchy kończyn
Zabarwienie skóry " Zewnętrzny masaż serca
Metoda pierwsza
Dwóch fachowych ratowników
Niemowlę leży na plecach na twardym podłożu.
Ucisk dwoma kciukami w dolnej połowie mostka 1 cm poniżej linii
międzysutkowej obejmując dłońmi tułów niemowlęcia
Ucisk mostka na głębokość 1,5 - 2 cm w tempie powyżej 100/minutę
Wykonuje się w cyklach 15:2 - 15 uciśnięć - 2 wdechy; ok. 5 cykli/minutę
Sprawdzenie oddechu i tętna po minucie i następnie po każdych 5
minutach.
Metoda druga
Jeden lub dwóch ratowników
Niemowlę leży na plecach na twardym podłożu.
Ucisk opuszkami dwóch palców w dolnej połowie mostka 1 cm poniżej linii
międzysutkowej
Ucisk mostka na głębokość 1,5 - 2 cm w tempie powyżej 100/minutę
Wykonuje się w cyklach 15:2 - 15 uciśnięć - 2 wdechy; ok. 5 cykli/minutę
Sprawdzenie oddechu i tętna po minucie i następnie po każdych 5
minutach.

Resuscytację niemowlęcia
prowadzi się do momentu:
Powrotu oddychania i krążenia
Przekazania poszkodowanego
lekarzowi
Zmęczenia ratownika
uniemożliwiającego dalszą akcję
ratunkową.

Powikłania resuscytacji
Nadmuchanie powietrza do żołądka może
prowadzić do cofnięcia się treści żołądkowej i
przedostania się jej do płuc w efekcie czego
może rozwinąć się zachłystowe zapalenie płuc.
Zbyt silny nacisk na mostek może prowadzić do
jego złamania
Źle zlokalizowany nacisk może prowadzić do
złamania żeber, oderwania ich od mostka.
Złamane żebra mogą uszkodzić opłucną
powodując odmę, uszkodzić naczynia
powodując krwiak.
Złamany wyrostek mieczykowaty może uszkodzić
wątrobę i śledzionę

Odma
Jest to obecność powietrza w jamie
opłucnowej (pomiędzy opłucną ścienną i
płucną).
Przyczyny:
- uraz penetrujący klatki piersiowej
- uszkodzenie tchawicy, oskrzeli lub
miąższu płucnego, urazowe lub samoistne
Skutki:
- zaburzenie wentylacji przez
nagromadzone w opłucnej powietrze,
uciskające miąższ płucny.

Wyróżniamy 3 typy
odmy:
Odma samoistna
Przyczyny: najczęściej jest wynikiem pęknięcia pęcherzy
rozedmowych, do odmy samoistnej predysponują wcześniejsze
zmiany w miąższu płucnym wywołane: przewlekłym nieżytem
oskrzeli, astmą oskrzelową, gruźlicą, sorkoidozą płucną, pylicą
guzami, ropniami płuc; może ją poprzedzić znaczny wysiłek
fizyczny, silny kaszel i parcie; przyczyna może być też
nieuchwytna, bez wcześniejszych zmian w płucach
Objawy: nagły, ostry, kłujący ból w klatce piersiowej, kaszel,
duszność, płytki oddech, tachypnoe (przyspieszony oddech),
sinica, utrata przytomności, może też wystąpić nagły zgon
Postępowanie:
1. Zapewnienie drożności dróg oddechowych
2. Odbarczenie odmy przez nakłucie ściany klatki piersiowej
UWAGA! Tylko przeszkoleni ratownicy mogą wykonać odbarczenie!
3. Poprawienie wentylacji zdrowego płuca poprzez ułożenie
poszkodowanego na boku po stronie odmy. Stabilizuje to
dodatkowo klatkę piersiową 4. Wezwanie pogotowia ratunkowego
5. Regularna kontrola podstawowych funkcji życiowych

Odma urazowa
Przyczyny: uszkodzenie opłucnej przez złamane żebro w przebiegu
wypadków komunikacyjnych, upadków z wysokości, masażu
pośredniego serca; uszkodzenie ściany klatki piersiowej przez ciało
obce (zakłucie nożem); uszkodzenie jatrogenne (powikłanie kaniulacji
żył centralnych, biopsji)
Objawy: jak w odmie samoistne; widoczna rana klatki piersiowej;
przedmiot wywołujący odmę może tkwić dalej w ranie; syk
towarzyszący ruchom oddechowym słyszalny w miejscu uszkodzenia
ściany klatki piersiowej spowodowany przeciekiem powietrza.
Postępowanie:
1. Udrożnienie dróg oddechowych
2. Otwartą ranę klatki piersiowej zabezpieczyć szczelnym, najlepiej
foliowym, jałowym opatrunkiem. Ma to za zadanie zapobiec dalszemu
dopełnianiu się odmy. Jeśli nim nie dysponujemy, ranę przykryć ręką
lub należy poszukać innego materiału, aby ranę zamknąć.
3. W odmie obustronnej należy najpierw wykonać głębokie wdmuchnięcie
powietrza do płuc (patrz: resuscytacja krążeniowo-oddechowa) i na
szczycie wdechu założyć opatrunek na rany klatki piersiowej.
4. Ciało obce penetrujące ścianę klatki piersiowej należy pozostawić w
miejscu penetracji. Trzeba je ustabilizować tak, aby nie powodowało
dalszych uszkodzeń i uszczelnić opatrunkiem ranę wokół.
5. Ułożenie poszkodowanego na chorym boku
6. Wezwanie pomocy
7. Regularna kontrola podstawowych funkcji życiowych
Odma wentylowa
Aby zrozumieć mechanizm tej odmy, najprościej wyobrazić sobie opłucną
jako 2 szczelne worki włożone jeden w drugi. W prawidłowo
działającym płucu rozciąganie worka zewnętrznego powoduje również
rozciąganie tego położonego wewnątrz i powietrze jest dzięki temu
zasysane przez górne drogi oddechowe do płuc. Jeśli jednak z
zewnętrznym worku zrobimy dziurę, jego rozciąganie spowoduje
napływ powietrza przez tą dziurę, a worek wewnętrzny zostanie
uciśnięty przez to powietrze i nie dojdzie do zassania powietrza
drogami oddechowymi. Tak właśnie powstaje odma wentylowa.
Skutki: każdy wdech powoduje dopełnienie się odmy bez możliwości
ewakuacji powietrza z opłucnej w trakcie wydechu. Gromadzące się
powietrze może nawet spowodować ucisk na stronę zdrową i tam też
zaburzać wentylację; rosnące ciśnienie w klatce piersiowej zmniejsza
powrót krwi żylnej do serca. Objawy: silny, nagły, kłujący ból w klatce
piersiowej; płytki i szybki oddech; duszność " sinica " poszerzone żyły
szyjne " objawy wstrząsu na skutek zmniejszonego powrotu żylnego;
nie leczona może prowadzić do utraty przytomności i zatrzymania
krążenia
Postępowanie: odbarczenie odmy przez nakłucie ściany klatki piersiowej
grubą igłą w drugiej przestrzenie międzyżebrowej w linii
środkowoobojczykowej. Na igłę należy nałożyć gumowy balon z
niewielkim otworem. W trakcie wdechu opróżniony balon zapobiegnie
niekontrolowanemu napływowi powietrza do jamy opłucnowej przez
igłę, natomiast w momencie wydechu powietrze będzie mogło się
ewakuować przez otwór w balonie.
UWAGA! Tylko przeszkoleni ratownicy mogą
wykonać odbarczenie!

ZA UWAGĘ
DZIĘKUJE
BEATA
PREUHS
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
Wyszukiwarka
Podobne podstrony:
Pierwsza pomoc przedmedyczna 2
pierwsza pomoc przedmedyczna, Pierwsza pomoc
KAMICA NERKOWA, Pierwsza Pomoc Przedmedyczna, Medycyna, Uklad moczowy
pierwsza pomoc przedmedyczna, Świetlica
Kwalifikowana pierwsza pomoc przedmedyczna
konspekty, klasa-4-pierwsza-pomoc-przedmedyczna, Konspekt lekcji techniki dla klasy 4
Pierwsza pomoc przedmedyczna
Ostra i przewlekła, Pierwsza Pomoc Przedmedyczna, Medycyna, Uklad moczowy
resuscytacja, pierwsza pomoc przedmedyczna
Pierwsza pomoc przedmedyczna
Pierwsza pomoc przedmedyczna PREZENTACJA MONIKI 1
Przewlekła białaczka szpikowa(1), Pierwsza Pomoc Przedmedyczna, Medycyna, Onkologia
propedeutyka medy(1), Pierwsza Pomoc Przedmedyczna, Medycyna, Interna
więcej podobnych podstron