
Schizofrenia
Objawy podstawowe
schizofrenii wg Bleulera
Cztery A
zaburzenia asocjacji (formalne
zaburzenia myślenia, rozluźnienie
kojarzeń)
zaburzenia afektu
autyzm
ambiwalencja
Objawy dodatkowe
schizofrenii wg Bleulera
Złudzenia, omamy
Urojenia
Objawy katatoniczne
Zaburzenia pamięci
Zmiana cech osobowości
Zmiany mowy
różne
Ogólne kryteria schizofrenii wg
ICD 10
Co najmniej jedno z następujących:
1.
echo myśli, nasyłanie myśli oraz rozgłaśnianie
(odsłonięcie) myśli
2.
urojenia oddziaływania, wpływu lub owładnięcia wyraźnie
odnoszone do ruchów ciała lub kończyn, albo do określonych
myśli, działań czy odczuć; spostrzeżenie urojeniowe
3.
głosy omamowe komentujące na bieżąco zachowanie
pacjenta albo dyskutujące o nim między sobą, albo innego
typu głosy omamowe pochodzące z jakiejś części ciała
4.
utrwalone urojenia innego rodzaju, których treść jest
niedostosowana kulturowo i całkowicie niemożliwa do
zaistnienia (np.. Zdolność oddziaływania na pogodę,
pozostawanie w łączności z przybyszami z innego świata)
Ogólne kryteria schizofrenii wg
ICD 10
lub co najmniej dwa z następujących:
1.
utrwalone omamy z zakresu jakiegokolwiek zmysłu, jeżeli
występują każdego dnia w ciągu co najmniej miesiąca i
towarzyszą im urojenia (mogą być zwiewne lub na wpół
ukształtowane) bez wyraźnej treści afektywnej lub
utrwalone treści nadwartościowe
2.
neologizmy, przerwy, wstawki w toku myślenia,
prowadzące do rozkojarzenia lub niedostosowania
wypowiedzi
3.
zachowania katatoniczne
4.
objawy „negatywne”, tj. apatia, zubożenie wypowiedzi oraz
spłycenie lub niespójność reakcji emocjonalnych (należy
stwierdzić, że nie są spowodowane depresją lub lekami)
Ogólne kryteria schizofrenii wg
ICD 10
Wymienione objawy występują przez większość
czasu trwania epizodu choroby psychotycznej
utrzymującego się przez co najmniej jeden
miesiąc (lub okresowo w ciągu większości dni tego
okresu).
Jeżeli pacjent spełnia kryteria epizodu
depresyjnego lub maniakalnego, kryteria
schizofrenii muszą być spełnione przed
wystąpieniem zaburzeń nastroju.
Zaburzenie nie jest uwarunkowane chorobą
mózgu, zatruciem, uzależnieniem lub
odstawieniem alkoholu albo innych substancji.
Schizofrenia paranoidalna
Spełnione ogólne kryteria schizofrenii
Nasilone urojenia i omamy (tj. urojenia
prześladowcze, odnoszące, wysokiego
urodzenia, szczególnej misji, zmiany postaci
ciała, niewiary; głosy zagrażające lub
nakazujące, omamy węchowe lub dotykowe,
wrażenia seksualne lub cielesne innego rodzaju)
Spłycenie lub niedostosowanie afektu, objawy
katatoniczne albo rozkojarzenie wypowiedzi nie
dominują w obrazie klinicznym, choć mogą
występować z mniejszym nasileniem
Schizofrenia hebefreniczna
Spełnione ogólne kryteria schizofrenii
Występuje którekolwiek z następujących:
1.
wyraźne i utrzymujące się spłycenie lub pustka afektywna
2.
wyraźne lub utrzymujące się niespójność lub
niedostosowanie afektu
Występuje którekolwiek z następujących:
1.
zachowanie raczej bezcelowe i niepowiązane niż
ukierunkowane celowo
2.
wyraźne zaburzenia myślenia, przejawiające się
wypowiedziami niepowiązanymi, chaotycznymi lub
rozkojarzonymi
Omamy lub urojenia nie dominują w obrazie klinicznym,
choć mogą występować z mniejszym nasileniem
Schizofrenia katatoniczna
Spełnione ogólne kryteria schizofrenii
Przez okres co najmniej 2 tygodni występuje jedno lub
więcej z następujących zachowań katatonicznych:
1.
osłupienie (znaczny spadek reaktywności wobec otoczenia oraz
zmniejszenie spontanicznej ruchliwości i aktywności) lub mutyzm
2.
pobudzenie (wyraźnie bezcelowa aktywność ruchowa, nie poddająca
się wpływowi bodźców zewnętrznych)
3.
zastyganie (dobrowolne przyjmowanie i utrzymywanie pozycji
niedostosowanych lub dziwacznych)
4.
negatywizm (wyraźnie nieumotywowany opór wobec wszelkich poleceń
lub prób spowodowania ruchu, albo ruch w przeciwnym kierunku
5.
sztywność (utrzymywanie sztywnej pozycji przy próbach spowodowania
ruchu)
6.
giętkość woskowa (utrzymywanie kończyn i tułowia w pozycjach
nadanych z zewnątrz)
7.
automatyzm nakazowy (automatyczne poddawanie się poleceniom)
Schizofrenia niezróżnicowana
Spełnione ogólne kryteria
schizofrenii
Zastosowanie znajduje którekolwiek
z następujących:
1.
objawy nie spełniają kryteriów żadnej z
postaci schizofrenii
2.
objawy są tak liczne, że spełniają kryteria
więcej niż jednej z postaci schizofrenii
Schizofrenia prosta
Przez okres co najmniej roku powolny, lecz
postępujący rozwój wszystkich trzech
z następujących:
1.
znacząca, konsekwentna i rozległa zmiana jakości niektórych
aspektów indywidualnego zachowania, przejawiająca się utratą
napędu i zainteresowań, bezcelowością, bezczynnością,
zamknięciem w sobie i społecznym wycofaniem się
2.
stopniowe ujawnianie się i pogłębianie objawów negatywnych, tj
znaczna apatia, ubóstwo wypowiedzi, niedostateczna aktywność,
spłycenie afektu, bierność i brak inicjatywy oraz słaba
komunikacja niewerbalna (za pośrednictwem wyrazu twarzy,
kontaktu wzrokowego, modulowania głosu czy pozycji ciała)
3.
znaczny spadek funkcjonowania społecznego, szkolnego lub
zawodowego
Schizofrenia prosta
W żadnym okresie nie występowały ani objawy
należące do ogólnych kryteriów schizofrenii ani
omamy lub dobrze ukształtowane urojenia
jakiegokolwiek rodzaju. Zaburzenia nigdy nie
spełniały kryteriów jakiejkolwiek innej postaci
schizofrenii ani jakiegokolwiek innego
zaburzenia psychotycznego.
Brak przesłanek do rozpoznania otępienia lub
jakiegokolwiek innego zaburzenia
organicznego.
Schizofrenia rezydualna
Ogólne kryteria schizofrenii spełnione w jakimś okresie
czasu w przeszłości lecz obecnie nie występują
Co najmniej 4 z następujących objawów negatywnych
utrzymywały się w okresie poprzedzających 12 miesięcy:
1.
spowolnienie psychoruchowe lub niedostateczna aktywność
2.
wyraźne spłycenie, zblednięcie afektu
3.
bierność i brak inicjatywy
4.
zubożenie ilości lub treści wypowiedzi
5.
słabość pełnienia ról społecznych i troski o swoje sprawy
6.
słaba komunikacja niewerbalna za pośrednictwem mimiki,
kontaktu wzrokowego, modulacji głosu albo postawy ciała
Depresja poschizofreniczna
Ogólne kryteria schizofrenii były
spełnione w ciągu ostatnich 12 miesięcy,
lecz obecnie nie są stwierdzane.
Jeden ze stanów wymienionych w drugiej
grupie kryteriów ogólnych schizofrenii
występuje nadal.
Objawy depresyjne spełniają kryteria co
najmniej łagodnego epizodu
depresyjnego.
Przebieg psychozy
faza przedchorobowa
faza prodromalna
pierwszy epizod
remisja
kolejne epizody
Najczęstsze objawy
prodromalne wg Hafnera
depresja 19%
lęk 18%
zaburzenia uwagi 16%
martwienie się 15%
brak pewności 13%
spowolnienie 12%
trudności w pracy 11%
wycofanie społeczne 10%
Objawy prodromalne
wg Aitchinson
zaburzenia nastroju (
depresja, lęk, drażliwość,
nagłe zmiany nastroju)
zaburzenia myślenia
(upośledzenie
sprawności w pracy, niezwykłe, dziwaczne idee)
zmiany w odbieraniu siebie i otoczenia
zmiany zachowania
(wycofanie społeczne,
utrata zainteresowań, podejrzliwość,
upośledzenie w pełnieniu ról)
zmiany fizyczne
(snu, łaknienia, utrata energii,
spowolnienie, zanik motywacji)
Czynniki prognostyczne
osobowość przedchorobowa „stabilna”
dobre przystosowanie społeczne przed
zachorowaniem
późniejszy wiek zachorowania
ostry początek choroby
obecność reaktywnych czynników wyzwalających
falujący przebieg
brak zaburzeń myślenia, objawów deficytowych,
dysfunkcji neuropoznawczych
krótkie hospitalizacje
szybkie ustępowanie zaostrzeń
Przebieg choroby
Typ liniowy – cechuje szybkie lub wolne,
stopniowe lub skokowe, czasem z okresami
zatrzymania się lub stabilizacji, ale zawsze
postępujące narastanie zaburzeń.
Typ falujący – cechuje się występowaniem
epizodów zaburzeń rozdzielonych okresami
pełnego lub częściowego powrotu do
zdrowia.
Atypowy
Etapy leczenia
leczenie intensywne –
celem jest
eliminowanie ostrych lub zaostrzających się
zaburzeń
leczenie podtrzymujące –
obejmuje okres
częściowej lub pełnej remisji, celem jest
zapobiegania nawrotom
rehabilitacja –
obejmuje okres po utrwaleniu
się zaburzeń i następstw życiowych, celem jest
ograniczenie ich rozmiaru i wpływu na sposób życia
Formy terapii
Farmakoterapia
EW
Psychoterapia
Terapia społeczna
1.
terapia rodzin
2.
psychoedukacja
3.
kluby pacjenta
4.
warsztaty terapii zajęciowej
5.
hostele
Zasady wyboru leku
obraz zaburzeń
zamierzone cele
droga podawania
działania niepożądane
preferencje pacjenta
dostępność leku
Postacie leku
tabletki/kapsułki
syrop
krople
zastrzyki
leki o przedłużonym działaniu –
forma depot
Szlaki dopaminergiczne
Mezolimbiczny szlak dopaminergiczny –
od pola brzusznego nakrywki pnia mózgu do obszaru
limbicznego, odgrywa on rolę w powstawaniu
omamów, urojeń, zaburzeń myślenia. Do objawów
pozytywnych dochodzi w wyniku nadaktywności
dopaminergicznej bez względu na to czy stanowi ona
część składową schizofrenii, jest wywołana
przyjmowaniem substancji psychoaktywnych, czy
też towarzyszy manii, depresji, otępieniu. Blokada
receptorów D2 wpływa p/psychotycznie.
Szlaki dopaminergiczne
Mezokortykalny szlak dopaminergiczny-
od
brzusznego pola nakrywki pnia mózgu do kory mózgowej. Niedobór
dopaminy w obszarach projekcji mezokortykalnej, zwłaszcza w
grzbietowo-bocznej korze przedczołowej, odpowiada za objawy
negatywne. Stosowanie leków – blokerów receptorów D2, nasila te
objawy.
Nigrostriatalny szlak dopaminergiczny
– przewodzi
impulsy z ciał neuronów dopaminowych substancji czarnej pnia, do
zwojów podstawy prążkowia. Hamowanie aktywności
dopaminergicznej w tym szlaku odpowiada za powstawanie objawów
podobnych do zespołu Parkinsona.
Guzkowo-lejkowy szlak dopaminergiczny –
z
podwzgórza do przysadki. Neurony te hamują uwalnianie prolaktyny,
jeżeli zostaną zablokowane (LPP) wzrasta poziom tego hormonu.
Podział leków p/psychotycznych
ze względu na strukturę
chemiczną
pochodne fenotiazyny
alifatyczne
chlorpromazyna (Fenactil), promazyna, lewomepromazyna
(Tisercin)
piperazynowe
flufenazyna (Mirenil), perazyna, perfenazyna (Trilafon),
trifluoperazyna (Apo-Trifluoperazine)
piperydynowe
tioridazyna
pochodne tioksantenu
chlorprotiksen, klopiksol, flupentiksol (Fluanksol)
pochodne butyrofenonu
haloperidol
Podział leków p/psychotycznych
ze względu na strukturę
chemiczną
pochodne indolowe
pochodne difenylobutyloaminy
pochodne dibenzodiazepiny
klozapina, kwetiapina (Ketrel), olanzapina
(Zolafren, Zalasta, Olzapin)
pochodne benzamidu
amisulprid (Solian), sulpiryd
leki o budowie dwupierścieniowej
ziprasidon, risperidon (Rispolept)
Klasyczne leki
p/psychotyczne są
antagonistami receptorów:
- D2
- H1
- alfa 1
- M1
Różnica między klasycznymi
a atypowymi lekami
p/psychotycznymi polega na
blokowaniu przez atypowe
LPP receptorów
serotoninergicznych 5HT2A
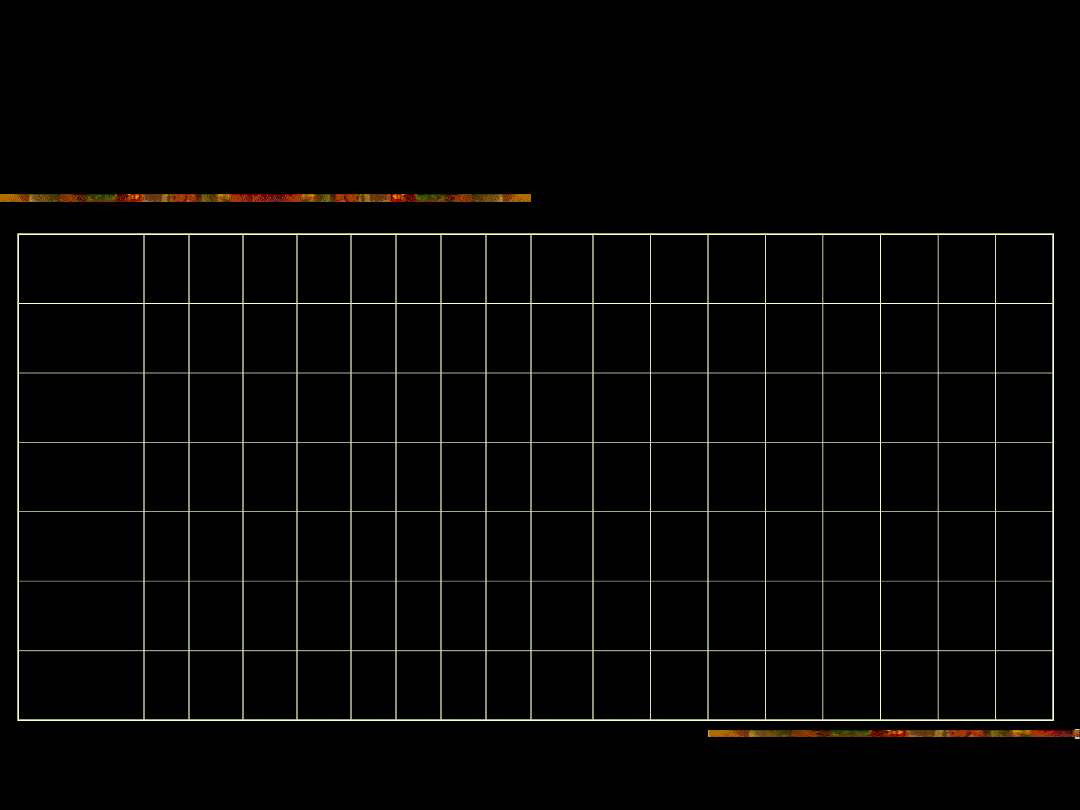
Powinowactwo atypowych leków
p/psychotycznych do receptorów
H
1
Alf
a1
Alf
a2
M1
D
1
D
2
D
3
D
4
5HT
1a
5HT
1d
5HT
2a
5HT
2c
5HT
3
5HT
6
5HT
7
SRI
NRI
klozapina
x
x
x
x
x
x
x
x
x
x
x
x
x
x
risperido
n
x
x
x
x
x
olanzapin
a
x
x
x
x
x
x
x
x
x
x
x
kwetiapin
a
x
x
x
x
x
x
x
ziprasido
n
x
x
x
x
x
x
x
x
x
x
aripipraz
ol
x
x
x
x
x
x
x
x
x
Zakres dawek terapeutycznych
– w psychozach – klasyczne LPP
chlorprotixen – Chlorprotixen 300-450mg/d
flupentixol – Fluanxol 3-15 mg/d,
haloperidol – Haloperidol 10-30 mg/d
lewomepromazyna – Tisercin 150-300mg/d
perazyna – Pernazinum 300-600mg/d
perfenazyna – Trilafon 24-64 mg/d
promazyna – Promazin 300-450 mg/d
sulpiryd – Sulpiryd 300-600 mg/d
tioridazyna – Thioridazyn 300-450mg/d
trifluoperazyna – Apo-Trifluoperazine 20-40mg/d
Zakres dawek terapeutycznych
– w psychozach- atypowe LPP
aripiprazol – Abilify 15-30mg/d
amisulprid – Solian 300-600mg/d
klozapina – Klozapol 300-450 mg/d
kwetiapina – Ketrel 300-750 mg/d
olanzapina – Zolafren 10-20mg/d
risperidon – Rispolept 4-6mg/d
ziprasidon – Zeldox 80-160mg/d
Szlaki dopaminergiczne
Szlak nigrostriatalny –
neurony
serotoninowe unerwiają tu neurony dopaminowe,
serotonina po związaniu się z receptorem 5HT2A
neuronu dopaminowego hamuje uwalnianie
dopaminy. Antagoniści 5HT2A znoszą to działanie –
w tym wypadku nie dochodzi do objawów
pozapiramidowych. Leki blokują jednak nie tylko
receptory serotoninergiczne, ale też D2, w tej
sytuacji dopamina może rywalizować z lekiem o
miejsca receptorowe. W tym obszarze więcej jest
receptorów D2.
Szlaki dopaminergiczne
Mezokortykalny –
tutaj dominują receptory 5HT2A,
czyli lek łączy się głównie z tym właśnie receptorem,
dochodzi do wzrostu poziomu dopaminy – poprawa w
zakresie objawów negatywnych.
Guzkowo-lejkowy
– serotonina stymuluje uwalnianie
prolaktyny (dopamina hamowała pobudzając rec. D2),
zatem antagoniści receptora 5HT2A, hamują uwalnianie
prolaktyny
Mezolimbiczny
– prawdopodobnie w tym obszarze
antagonistyczne działanie serotoniny nie jest w stanie
„odblokować” rec. D2
Atypowe LPP szybko dysocjują z
miejsc wiązania. Jest to działanie
określone jako „uderz i uciekaj”.
Wiążą się z receptorem na tyle
długo aby doszło do działania
p/psychotycznego, ale na tyle
krótko, by nie powstały objawy
niepożądane.
Ryzyko nawrotu objawów
w ciągu 5 lat,
mimo przyjmowania leków
sięga 60-70%.
Nie należy wnioskować
o nieskuteczności leku
przed upływem 3-4 tygodni
Czas trwania leczenia
podtrzymującego powinien
wynosić 1-2 lata po pierwszym
epizodzie,
5 lat po kolejnym. W przypadku
wielokrotnych nawrotów leczenie
powinno być bezterminowe.
Jeżeli lek nie działa
Czy był dobrze dobrany (jednostka
chorobowa)?
Czy była wystarczająco wysoka dawka?
Czy był przyjmowany wystarczająco
długo?
Czy w ogóle był przyjmowany?
Czy działały czynniki zmniejszające
skuteczność leku?
Objawy niepożądane po LPP
dysfunkcje z OUN
1.
zaburzenia poznawcze
2.
dysfunkcje pozapiramidowe
3.
stłumienie
4.
niepokój/pobudzenie
5.
obniżenie progu drgawkowego
6.
depresje polekowe
7.
zespół antycholinergiczny
dysfunkcje z układu krążenia
1.
tachykardia
2.
działanie kardiotoksyczne
3.
ortostatyczna hipotensja

Objawy niepożądane po LPP
Dysfunkcje z układu krwiotwórczego
1.
zmiany krzepliwości
2.
leukopenia, granulocytopenia
Dysfunkcje z ukł. pokarmowego
1.
suchość w ustach/ślinotok
2.
zmiany motoryki
3.
działanie hepatotoksyczne
Dysfunkcje z układu dokrewnego
1.
hiperglikemia
2.
hiperprolaktynemia
Dysfunkcje seksualne
1.
zaburzenia libido, orgazmu, wzwodu, wytrysku, lubrykacji
Objawy niepożądane po LPP
Zmiany metaboliczne
1.
przyrost masy ciała
Zmiany skórne
1.
reakcje alergiczne
2.
nadwrażliwość na światło
Zaburzenia termoregulacji
1.
hipotermia/hipertermia
Zmiany oftalmologiczne
1.
zaburzenia akomodacji
2.
zmiany barwnikowe
Dysfunkcje z układu moczowego
1.
nietrzymanie moczu
2.
opóźnienie lub zatrzymanie moczu
Ośrodkowy zespół
antycholinergiczny
Przejaw cholinolitycznego działania leków na OUN
Ryzyko wzrasta przy jednoczesnym stosowaniu kilku
leków cholinolitycznych, u osób starszych, z organicznym
uszkodzeniem OUN
Objawy:
1.
Nasilone zaburzenia wegetatywne (wysychanie błon śluzowych,
suchość skóry, zaburzenia akomodacji, utrudnione oddawanie moczu)
2.
Niepokój
3.
Zaburzenia snu
4.
Zaburzenia koncentracji uwagi, pamięci, precyzji myślenia
5.
U chorych z depresją poprawa nastroju przypominająca hipomanię
6.
Przymglenie świadomości, majaczenie
Należy odstawić lek, w ciężkich stanach - fizostygmina
Kryteria diagnostyczne
złośliwego zespołu
neuroleptycznego
Leczenie lekiem neuroleptycznym
Podwyższona temperatura> 38 st.C
Sztywność mięśniowa
Co najmniej 5 spośród następujących objawów:
1.
zmiana stanu psychicznego
2.
tachykardia
3.
chwiejność ciśnienia tętniczego
4.
przyspieszenie oddychania/hipoksja
5.
drżenie
6.
pocenie/ślinotok
7.
zanieczyszczanie się
8.
kwasica metaboliczna
9.
leukocytoza
10.
wzrost poziomu CPK
Brak innych przyczyn hipertermii
Leczenie złośliwego zespołu
neuroleptycznego
Leczenie podtrzymujące, intensywna opieka
medyczna, pielęgnacja
Leczenie farmakologiczne
1.
lorazepam 1-2mg 3x dziennie, i.m. lub i.v. (1-8
mg/dobę)
2.
amantadyna 100mg 3x dziennie p.o. lub przez
zgłębnik żołądkowy (200-400mg/d)
3.
bromokryptyna 2,5-5 mg 3x dziennie p.o. lub przez
zgłębnik żołądkowy (< 30mg/d)
4.
dantrolen 1-2,5mg/kg m.ciała i.v. (1mg/kg 4x dziennie
EW 6-10 zabiegów
Agranulocytoza
1% pacjentów przyjmujących klozapinę,
śmiertelność do 3%
80% w ciągu pierwszych 16 tygodni
Mechanizm toksyczny (stopniowy rozwój)
albo alergiczny (gwałtowny)
U pacjentów przyjmujących klozapinę
kontrola morfologii (leukocyty min>3500) co
tydzień przez pierwsze 18 tygodni, potem
1x w miesiącu – przez cały okres
przyjmowania leku
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
Wyszukiwarka
Podobne podstrony:
Prezentacja Genetyka Schizofrenii
schizofrenia 12
wyklad 5 psychoterapia schizofrenii
lęk w chorobie afektywnej dwubiegunowei i schizofrenii
CEREBRAL VENTICULAR ASYMMETRY IN SCHIZOPHRENIA A HIGH RESOLUTION 3D MR IMAGING STUDY
10 tez o schizofrenii, psychologia
R9 Schizofrenia
O schizofrenii, terapii egzystencjalnej Lainga, przyjaciołach i powrocie do rzeczywistości
Jakość życia a schizofrenia
schizofreniaaa(1), Farmacja, Farmakologia(1), Neuroleptyki, Schizofrenia
schizo, psychologia
więcej podobnych podstron