
Immunologia
Transfuzjologiczna

Serologia grup krwi (immunohematologia )- nauka
o procesach odpornościowych, wywołanych
antygenami znajdującymi się na krwinkach
czerwonych oraz reakcjach między antygenami a
skierowanymi przeciw nim przeciwciałami. Serologia
jest zatem dziedziną wiedzy powiązaną z hematologią
i immunologią-nauką o odporności. Badania
immunohematologiczne, które wchodzą w skład
serologii transfuzjologicznej obejmują oznaczanie
antygenów oraz wykrywanie i
diagnozowanie allo- i autop/ciał. Wykonuje się je
u biorców i dawców celem:
1. bezpiecznego leczenia krwią
2. przewidywania i rozpoznania
konfliktu serologicznego u kobiet w ciąży
3. rozpoznania i odpowiedniego leczenia krwią noworodków z
chorobą hemolityczną noworodków (ChHN)
4.
dodatkowa znajomość podstaw genetyki wykorzystywana jest w
sprawach sądowych dochodzenia ojcostwa.

ANTYGENY - są to związki chemiczne, będące integralnymi
składnikami krwi, które wprowadzone drogą pozajelitową
do ustroju osób, które ich nie posiadają pobudzają
do wytwarzania p/ciał skierowanych przeciw nim.
W zależności od obecności lub braku danego antygenu
w błonie komórkowej składników krwi dzielimy ludność
na odmienne serologicznie grupy krwi. Grupy krwi są
cechami dziedzicznymi, przekazywane z pokolenia na
pokolenie wg praw Mendla. Większość antygenów
powstaje w życiu płodowym i w momencie urodzenia jest
już prawidłowa wykształcona. Cechą każdego antygenu
jest jego immunogenność, czyli zdolność do pobudzania
produkcji swoistych dla niego p/ciał. To pobudzenie =
immunizacja= uodpornienie w obrębie tego samego
gatunku nosi nazwę alloimmunizacji, w odróżnieniu od
heteroimmunizacji (obcogatunkowej). Antygeny tworzą
układy grupowe- zespół antygenów o wspólnych cechach
dziedziczenia oraz podobieństwie chemicznym i
serologicznym. Obecnie znane są 23 układy grupowe.
Antygeny danego układu składają się na fenotyp danego
osobnika.

PRZECIWCIAŁA - są białkami
osocza we frakcji globulinowej,
która związana jest z odpowiedzią
immunologiczną, stad nazywane są
immunoglobulinami (Ig). Należą
do klasy IgG, IgM i rzadko do IgA.
P/ciała dzielimy na:
1. NATURALNE –
obecność ich nie jest związana z
działaniem obcego antygenu,
większość należy do klasy IgM - p/c
kompletne - aglutynują krwinki
w roztworze NaCl, reakcja zachodzi
bez dodatkowych czynników
- regularne- występują u
wszystkich ludzi danej grupy
(anty-A, anty-B)
- nieregularne- występują tylko u
niektórych osób
(anty- M, anty-A1, anty-P1)

2. ODPORNOŚCIOWE –obecność
ich związana jest z
przetaczaniem krwi lub
obcogrupowa ciążą. Są
przeważnie klasy IgG – p/c
niekompletne- nie mają
zdolności wiązania krwinek w
aglutynaty bez stworzenia
specjalnych warunków. Dzieje
się tak, ponieważ błona
komórkowa erytrocytów ma
ładunek ujemny i krwinki
odpychają się, zachowując
odległość między sobą , a p/c
klasy IgG są krótkimi
łańcuchami białek. Stąd należy
stosować różne odczynniki
ułatwiające reakcje aglutynacji
np.:
papaina nadtrawia błonę
komórkową krwinek czerwonych
i odsłania determinanty
antygenowe, do których mogą
przyłączyć się p/ciała,
surowica antyglobulinowa.
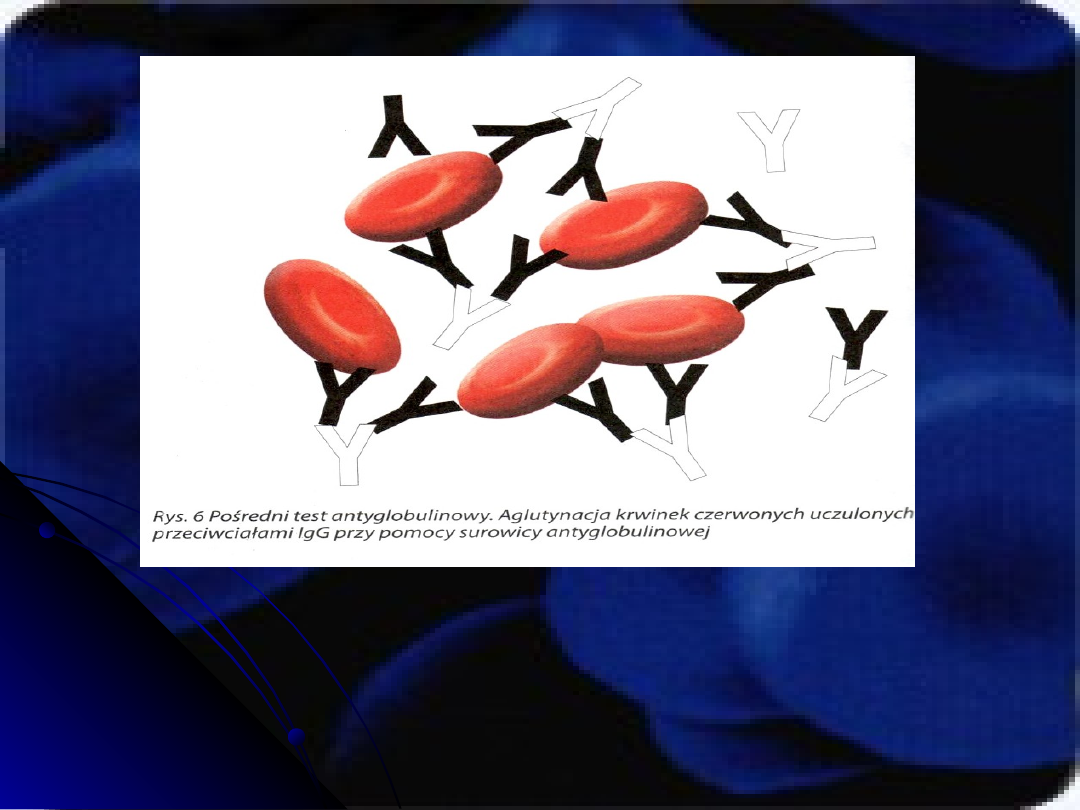
Wśród p/ciał wyróżniamy alloprzeciwciała, które
powstają w odpowiedzi na obce antygeny oraz
autoprzeciwciała, które reagują z antygenami na
własnych krwinkach.

Przeciwciała pojawiają się w osoczu jako odpowiedź na
obcy antygen. W następstwie zetknięcia się po raz
pierwszy z obcym antygenem powstają najpierw p/c klasy
IgM, a później IgG. Jest to tzw. pierwotna odpowiedź
immunologiczna. Jest to proces długi i trwa od 2 do 6
miesięcy. Ilośc wytwarzanych przeciwciał może obniżać
się poniżej progu wykrywalności, ale pozostaje pamięć o
nich w limfocytach, zwanych komórkami pamięci.
Ponowne zetknięcie się z tym samym antygenem
stymuluje szybkie wytwarzanie p/c klasy IgG (proces ten
trwa od 2 do kilku dni). Jest to tzw. wtórna odpowiedź
immunologiczna, która zależy od:
- rodzaju antygenu, jego immunogenności
- ilości antygenu i ilości wprowadzonych krwinek
czerwonych do ustroju
- drogi wprowadzenia (z krwią więcej niż w ciąży)
- właściwości
osobniczych
- rodzaju schorzenia (wysoki % u chorych z marskością
wątroby, NAIH)
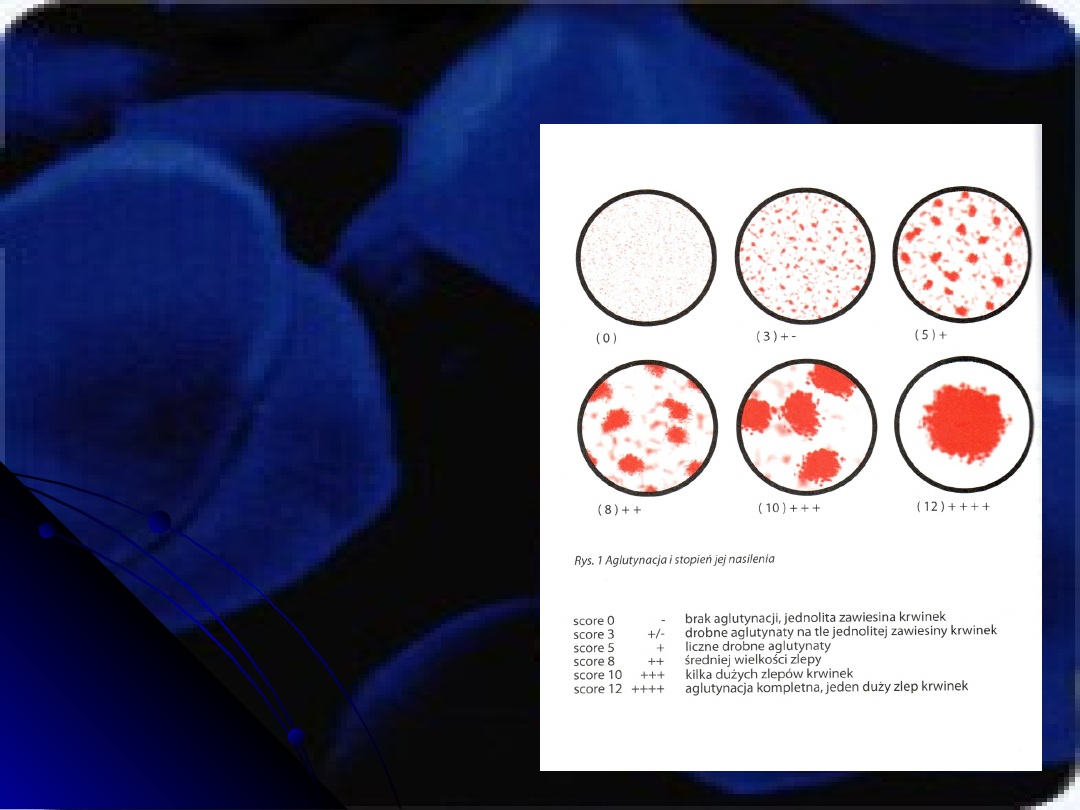
REAKCA ANTYGEN - PRZECIWCIAŁO
Wyniki badań serologicznych polegają
na swoistej reakcji między antygenem
a przeciwciałem i ujawniają się jako
reakcja aglutynacji, która przebiega
dwuetapowo:
I ETAP ( faza
uczulenia ) – dochodzi do wiązania
antygenu z p/ciałem
II ETAP – krwinki
zbliżają się do siebie przez ‘mostki
przeciwciałowe i wypadają z roztworu
w postaci aglutynatów. Na przebieg tej
reakcji ma wpływ budowa antygenu i
p/ciał, jak również czynniki
zewnętrzne: temperatura, pH, siła
jonowa środowiska (IgM w NaCl).

Czasami zamiast aglutynacji obserwuje
się hemolizę krwinek czerwonych,
podczas której na błonie krwinkowej
zostaje związany dopełniacz.
DOPEŁNIACZ – KOMPLEMENT jest to
zespół składników białkowych
prawidłowej surowicy. Odgrywa rolę w
reakcji antygen – p/ciało, w procesach
zapalnych, w krzepnięciu krwi,
fibrynolizie. Uzupełnia on działanie p/ciał,
dlatego nadano mu nazwę komplementu.
Znanych jest 9 składników, a proces
przemian od C1 do C9 nosi nazwę
kaskady dopełniacza. Największą
zdolność wiązania dopełniacza na błonie
krwinek czerwonych mają p/ciała klasy
IgM, przede wszystkim anty-A i anty-B z
układu ABO, co prowadzi do szybkiego
wewnątrznaczyniowego niszczenia
krwinek czerwonych.

UKŁADY GRUPOWE KRWI
Największe znaczenie kliniczne związane z
przetaczaniem krwi ma układ grupowy ABO.
Układ grupowy Rh jest następnym klinicznie
ważnym układem, w którym najistotniejszą rolę
odgrywa antygen D, będący najsilniejszym
immunogenem.
Inne układy zaliczane do klinicznie ważnych to:
Kell, Duffy, Kidd, MNS

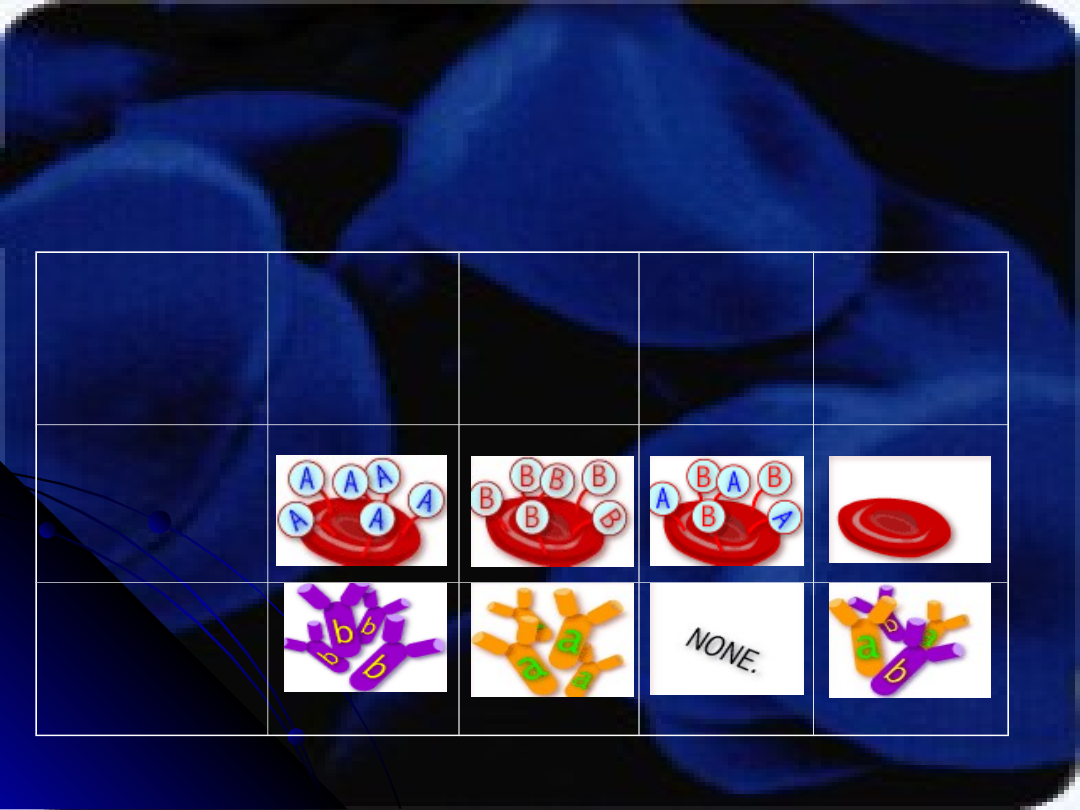
UKŁAD GRUPOWY ABO
Został odkryty w 1901 roku przez Karola Landsteinera. Charakteryzuje się
obecnością dwóch antygenów A i B. Kombinacja ich obecności lub brak
stwarza możliwość istnienia 4 grup krwi: A, B, AB, O. Charakterystyczną cechą
tego układu jest obecność w surowicy danego osobnika p/ciał skierowanych
przeciw antygenowi nieobecnemu na jego krwinkach.
NAZWA GRUPY KRWI ANTYGEN NA KRWINKACH ALLOP/C. W SUROWICY
A A anty – B
B B anty –
A AB A, B
brak O brak
anty – A i anty – B
GENETYKA UKŁADU ABO.
Obecność na krwinkach czerwonych antygenów A, B jako cech
dziedzicznych zależy od 3 genów A, B, O, znajdujących się na długim ramieniu
chromosomu 9. Geny te kodują swoiste enzymy, które biorą udział w syntezie
antygenów. Gen O jest amorficzny i nie steruje syntezą żadnego antygenu.
GEN – SWOISTA TRANSFERAZA – ANTYGEN
Możliwe genotypy: A/A A/O B/B B/O O/O A/B
Fenotyp: A A B B O AB
Częstość występowania fenotypów: O-32,5%, A1-31,5%, A2-9%, B-19%,
A1B-6,4%, A2B-1,6%.
Obecność lub brak antygenu daje
możliwość podziału na grupy.
Grupa
Grupa
Krwi
Krwi
Grupa
Grupa
A
A
Grupa
Grupa
B
B
Grupa
Grupa
AB
AB
Grupa
Grupa
O
O
Antygeny
Antygeny
Powierzchniowe
Powierzchniowe
występujące na
występujące na
Erytrocytach
Erytrocytach
(Fenotyp)
(Fenotyp)
Przeciwciała
Przeciwciała
występujące w
występujące w
osoczu
osoczu
(Fenotyp)
(Fenotyp)

PRAWA DZIEDZICZENIA GRUP KRWI
Antygen
A lub B obecny na krwinkach dziecka musi występować chociaż
u jednego z rodziców. Natomiast rodzice grupy A lub B mogą mieć dziecko
grupy O. Jeżeli oboje rodzice należą do grupy O to ich dziecko musi mieć
grupę O i nie może należeć do innej grupy krwi.
Osoba grupy AB nie może mieć dziecka grupy O, a osoba grupy O nie może
mieć dziecka grupy AB. Osoba grupy AB dziedziczy gen A od jednego
z rodziców a gen B od drugiego, jest więc heterozygotą i w jej genotypie nie ma
miejsca na gen O.
Cechy dziedziczenia grup krwi stałe, trwałe i nie zmieniają się przez całe życie.
Antygeny A i B rozwijają się wcześnie w życiu płodowym. Podstawową
substancją, z której powstają jest antygen H, którego ekspresja jest osłabiona
u osób z antygenem A i B, pozostaje niezmieniona u osób grupy O. Antygeny
A i B występują również w innych tkankach organizmu, z wyjątkiem tkanki
nerwowej i u 80% ludzi są obecne w wydzielinach, wydalinach i innych płynach
ustrojowych. Najwięcej substancji grupowych zawiera ślina. Właściwości
wydzielania są kontrolowane przez parę genów układu ABO. Geny te są
nazwane genami sekrecji wydzielania: Se i se. Osoby Se to wydzielacze,
a se to niewydzielacze, gdyż w ich płynach ustrojowych nie ma substancji
grupowych ABO.

SŁABE I MOCNE ODMIANY W UKŁADZIE ABO
Wykryto je badając krew osobników grupy A za pomocą surowic
wzorcowych i zaobserwowane różne nasilenie reakcji dało podstawę do
wyodrębnienia odmian antygenu A: A1 i A2.
Grupa krwi A1 charakteryzuje się na krwinkach obecnością antygenu A
o silnej ekspresji. Osoby, których krwinki czerwone są aglutynowane
przez p/c anty-A1 zalicza się do grupy A1, stanowią one ok. 80% osób
grup A i AB.
Grupa krwi A2 cechuje się słabszą ekspresją antygenu A, stanowi ok. 20%
osób grup A i AB. Krwinki tych osób nie są aglutynowane przez p/c anty-
A1.
Najwięcej substancji H, z której powstają antygeny A i B znajduje się u
osób z grupą O. Im słabsza odmiana antygenu w układzie ABO, tym więcej
antygenu H na krwinkach: O> A2> A2B> B> A1> A1B.
Oprócz odmian A1 i A2 istnieją jeszcze słabsze odmiany antygenu A: A3,
Ax, Am, Ael
U osób z grupą B rzadziej wykrywa się słabe odmiany.
Słabe i mocne odmiany antygenów A i B podlegają też prawom
dziedziczenia.

FENOTYP BOMBAY - Oh
Fenotyp ten po raz pierwszy został odkryty w
hinduskiej rodzinie w Indiach. Jest on bardzo
rzadki i jest fenotypem null, gdyż osoba grupy
O nie posiada determinant antygenowych A
lub B i prekursorowego łańcucha H. Dziedziczy
się w obecności rzadkiego recesywnego allela
h i jednocześnie u osób z genotypem sese
(niewydzielacz). Większość ludzi jest
homozygotami HH, mało jest heterozygot Hh i
dlatego homozygota hh zdarz się wyjątkowo
rzadko. Osoba o fenotypie Bombay wytwarza
p/c anty-A, anty- B i anty- H, wszystkie
aktywne w 37
o
C i może otrzymać tylko krew
Oh.

PRZECIWCIAŁA UKŁADU ABO
Są to allop/ciała występujące jako stały składnik surowicy krwi
u osób z brakiem odpowiadającego im antygenu na krwinkach.
Osoby z grupą krwi O wytwarzają p/c anty-A i anty- B, z grupą A
anty- B, z grupą B anty- A, osoby grupy AB nie mają p/c w układzie
ABO. Wytwarzanie tych p/c rozpoczyna się w okresie niemowlęcym
i czasem można je wykryć już w 3 miesiącu życia. Z wiekiem
poziom ich wzrasta i jest największy u młodych ludzi. U starszych
osób mogą być nieco osłabione, ale występują przez całe życie.
P/ciała grupowe ABO to przede wszystkim alloprzeciwciała
naturalne, regularne i kompletne klasy IgM, w mniejszym stopniu
IgG. P/c IgM aglutynują krwinki czerwone najsilniej w niskich
temperaturach, ale są również aktywne w 37
o
C Oprócz zdolności
do aglutynacji mają właściwość hemolizowania krwinek. Te ich
właściwości: aktywność w temperaturze ciała ludzkiego i zdolność
do lizy komórek są przyczyną ciężkich powikłań u biorcy po
przetoczeniu krwi innej grupy, prowadzących nawet do śmierci.

Ponieważ p/c te powstają niezależnie od wcześniejszego kontaktu
z obcą krwią, to pierwsze przetoczenie krwi z antygenami, których
chory nie posiada na ogół wywołuje groźną dla życia reakcję
poprzetoczeniową. Stosuje się zasadę przetaczania krwi
jednoimiennej, czyli biorca i dawca mają tę samą grupę krwi
w zakresie układu ABO. Biorca krwi grupy O zawsze otrzymuje
krwinki grupy O, ale biorcy innych grup, w przypadku braku krwi
jednoimiennej mogą otrzymać krwinki grupy O, a biorcy AB krwinki
grupy O, A i B. Przetoczone krwinki zawierają bardzo mało osocza,
a więc mają bardzo małą ilość p/c grupowych dawcy, które po
rozcieńczeniu w objętości krwi biorcy nie powinny spowodować
reakcji hemolitycznej. Niekiedy kobiety w ciąży grupy krwi 0
wytwarzają p/c odpornościowe anty- A lub anty- B, które
łatwo przechodzą przez łożysko i mogą powodować ChHN
w układzie ABO, są p/c klasy IgG. Natomiast ChHN z powodu
niezgodności
w układzie ABO u noworodków matek grupy A i B zdarza się rzadko,
gdyż w surowicy osób gr. A i B przeważają p/c klasy IgM.

UKŁAD GRUPOWY Rh
Został odkryty w 1939 roku przez Levine i Stetsona. Wykryli oni p/c
w surowicy kobiety, której dziecko zmarło z powodu choroby
hemolitycznej. P/c te reagowały z krwinkami jej męża i 85%
badanych ludzi. W rok później Landsteiner i Wiener immunizując
króliki i świnki morskie krwią małp Macacus Rhesus otrzymali p/c,
które reagowały z krwią małp i aglutynowały również krwinki
czerwone badanych ludzi. Wykryty u ludzi przy pomocy zwierzęcej
surowicy czynnik nazwano Rh od nazwy Rhesus. Powiązanie tych
dwóch odkryć pozwoliło na wyodrębnienie nowego układu
grupowego i podział ludzi na 2 grupy: Rh dodatnią i Rh ujemną.
Antygeny układu Rh znajdują się wyłącznie na krwinkach
czerwonych. Zależne są od dwóch sprzężonych genów leżących
na krótszym ramieniu chromosomu pierwszego. Gen RHD kontroluje
syntezę antygenu D, a drugi gen RHCE syntezę antygenów C i c
oraz E i e. Antygeny układu Rh są polipeptydami, do tej pory
zidentyfikowano 49 antygenów tego układu. W życiu płodowym
pojawiają się wcześnie, ok. 8 tyg. życia.

ANTYGEN D Z UKŁ. Rh
–
ma największe znaczenie
kliniczne spośród wszystkich antygenów tego układu.
Na podstawie jego obecności lub braku dzieli się ludzi
na dwie grupy:
- Rh dodatnią - krwinki czerwone zawierają antygen
D ( 85% )
- Rh ujemną – krwinki osób tej grupy pozbawione są
antygenu D
Kliniczne znaczenie tego antygenu wiąże się z jego
immunogennością. Właściwość ta polega na tym, że
antygen ten wprowadzony do ustroju osoby Rh- łatwo
pobudza go do produkcji p/ciał anty– D. Antygen D może
dostać się do ustroju osoby Rh- z przetaczaną krwią Rh+
lub podczas ciąży (gdy matka jest Rh-) niewielkie ilości
krwinek czerwonych Rh+ płodu przechodzą przez
łożysko do krążenia matki, pobudzając produkcję p/ciał.
95% wszystkich konfliktów matczyno- płodowych
powstaje
na tle niezgodności serologicznej w antygenie D.

Pierwsze zetknięcie się organizmu matki z obcym
antygenem pobudza mechanizm pierwotnej odpowiedzi
immunologicznej. Dziecko Rh+ z pierwszej ciąży jest
z reguły zdrowe, gdyż matka nie produkuje jeszcze p/c,
które niszczyłyby krwinki dziecka. Z kolei w następnej ciąży
krwinki Rh+ płodu przenikając do krwioobiegu matki
wywołują wtórna odpowiedź immunologiczną, powodującą
intensywną produkcję p/c anty- D, które dostają się do
krążenia dziecka, wiążą się z ant. D na jego krwinkach
i niszczą je. Zespół objawów niszczenia krwinek dziecka
nosi nazwę choroby hemolitycznej noworodków.
P/c anty- d nie zostały wykryte, co przemawia za tym, że
ant. d nie istnieje. Gen d, podobnie jak gen O, ma
charakter amorficzny tzn. nie kieruje syntezą antygenu.

Antygen D słaby i D VI.
Nasilenie
antygenu D bywa różne u poszczególnych osób. W
1946 Stratton opisał antygen D o słabszej mocy od
przeciętnie spotykanej. Odmiana ta została nazwana
D słaby – antygen D posiada pełną ilość determinant
antygenowych, ale o obniżonej ekspresji. Odmiana ta
w rasie białej najczęściej występuje łącznie z
antygenem C, rzadziej z antygenem E. Niekiedy
spotykana jest kategoria D VI (anomalie w budowie
ant. D), która charakteryzuje się zredukowaną ilością
miejsc antygenowych. Osoby z tak zmienionym
antygenem łatwo się immunizują, otrzymując krew z
ant. D kompletnym.
Biorcy krwi, u
których wykryto słabą ekspresję antygenu D lub
kategorię D VI są zaliczani do grupy Rh ujemnej,
natomiast dawcy do grupy Rh dodatniej.

Rh null.
W 1961 roku zostały opisane krwinki czerwone, które nie
reagowały z żadną z surowic zawierających p/ciała do
poszczególnych antygenów układu Rh. Nadano im nazwę Rh
null. Przyczyną jest zaburzenie genetyczne, którego
następstwem jest brak obu polipeptydów Rh na krwince
czerwonej. Fenotyp Rh null w następstwie braku genów
strukturalnych RHD i RHCE zalicza się do typu amorficznego i
jest cechą dziedziczną. Ponieważ występuje on bardzo rzadko, w
następnym pokoleniu ujawniają się antygeny z układu Rh
przekazane od jednego z rodziców, posiadające prawidłowe
geny Rh. U dzieci osoby Rh null ekspresja antygenów jest
słabsza, ponieważ dziecko dziedziczy jeden haplotyp
pozbawiony genów Rh. Zapis genotypu może być: --- / DCe.
Jeżeli istnieje konieczność przetoczenia krwi należy dobierać
wyłącznie krew od osób Rh null, gdyż osoby pozbawione genów
RH uodparniają się wszystkimi antygenami tego układu.

Antygeny C i c z układu Rh. Są syntetyzowane przez gen RHCE.
W rasie kaukaskiej częstość występowania antyg. C wynosi ok.68%,
a ant. c ok. 81%. Opisano szereg odmian tych antygenów, w Polsce
najistotniejsza odmiana to Cw. Ant. Cw może być przyczyna
odczynów poprzetoczeniowych i ChHN. Ze względu na wysoką
częstość występowania tego antygenu w Polsce (5%), określa się
go w badaniach fenotypów krwiodawców.
Antygeny E i e z układu Rh. Są syntetyzowane przez gen RHCE.
Ant. E w rasie kaukaskiej występ. z częstością ok.29 %, natomiast
ant. e zalicza się do antygenów powszechnych, częstość jego
występowania wynosi ok.98%.
Najczęściej występujące fenotypy w Polsce.
DCcee –
33,58%
dccee – 16,17%
DCCee – 15,22%
DccEe – 12,82%
DCcEe – 10,03%
Dccee – 3,5%
DCwcee –
2,74%
DccEE – 1,73%

PRZECIWCIAŁA UKŁADU
Rh
Mają charakter przeciwciał odpornościowych, należą do klasy
IgG, mimo że w pierwotnej odpowiedzi immunologicznej jako
pierwsze pojawiają się p/c IgM (produkcja ich jest
krótkotrwała i nie wykrywa się ich w badaniach
serologicznych). P/ciała IgG z układu Rh są wyrazem
odpowiedzi immunologicznej w wyniku zetknięcia się z obcym
antygenem z układu Rh. P/ciała te nie wchodzą w reakcje
z komplementem. Enzymy proteolityczne wzmacniają reakcje
p/ciał anty-Rh z antygenami układu Rh. Wykazują one tzw.
efekt dawki tzn., że reagują silniej z krwinkami, które
posiadają antygen w podwójnej dawce. P/ciała anty-Rh mogą
być przyczyną ciężkich powikłań poprzetoczeniowych i ChHN.
Najczęściej występują p/c anty-D, często łącznie z p/c anty-C
lub anty-E. Rzadziej pojawiają się p/c anty-c i anty-e.

UKŁAD GRUPOWY KELL
Nazwa układu pochodzi od nazwiska kobiety
Kelleher, u której wykryto p/ciała anty-K będące
przyczyną ChHN. Do układu zalicza się 24 antygeny,
które występują tylko na krwinkach czerwonych i
tworzą się we wczesnym etapie erytropoezy,
antygen K jest już obecny ok.10 tyg. życia
płodowego. Stad też dziewczynkom i kobietom w
wieku rozrodczym nie przetacza się krwi
z antygenem K, ponieważ będąc one osobami
K ujemnymi mogą wytworzyć p/c anty- K,
które w przyszłości będą reagowały z
krwinkami płodu (o ile płód będzie K dodatni) i będą
niszczyły je zanim osiągną swoją dojrzałość.

Najważniejszym antygenem układu jest antygen K
ze względu na częstość występowania (ok.2%) i
immunogenność. P/ciała anty-K są odpornościowe
i są przyczyną rekcji poprzetoczeniowych oraz
ChHN. Obliczono, że 1/10 biorców K ujemnych
wytworzy p/ciała anty- K po przetoczeniu jednostki
krwinek K dodatnich. W przypadku ChHN uważa
się, że antygen K jest 10 razy mniej immunogenny
niż antygen Rh-D, o czym świadczy częsty brak
p/ciał u kobiet K ujemnych w drugiej ciąży
po urodzeniu dziecka K dodatniego.
Udział allop/ciał
odpornościowych anty- K wiąże się z ich
podwójnym działaniem: niszczeniem krwinek
czerwonych płodu i hamowaniem erytropoezy.

Drugim antygenem tego układu jest antygen
Cellano (powszechnie występujący 99,8%
populacji). Jego brak, czyli fenotyp KK (0,2%
populacji), to duży problem transfuzjologiczny, gdy
osoba taka wytworzy p/ciała anty- k.
Prawdopodobieństwo znalezienia dla niej dawcy o
zgodnym fenotypie jest niewielkie.
Inne antygeny tego układu to: Kpa, Kpb, Jsa, Jsb.
P/c do tych antygenów mogą wywoływać reakcje
poprzetoczeniowe od łagodnej do średnio ciężkiej
oraz łagodną ChHN.
Fenotyp Ko oznacza brak wszystkich antygenów
układu Kell, czyli jest to fenotyp null.
Odpowiedzialnych za ten fenotyp jest 8 różnych
mutacji.
Fenotyp Kmod oznacza wszystkie fenotypy (KK, Kk,
kk) z obniżoną ekspresją antygenów Kell.

INNE UKŁADY GRUPOWE
UKŁAD GRUPOWY Kidd.
Nazwa pochodzi od nazwiska rodziny, w której wykryto
p/c anty- Jka. Geny tego układu kontrolują syntezę
antygenów Jka, Jkb, Jk3. Częstość występowania
fenotypów Kidd:
Jk(a+b-) – 26,3%,
Jk(a-b+) – 23,4%,
Jk(a+b+) – 50,3%,
Jk(a-b-) – bardzo rzadko ( 0,9% Polinezja).
P/ciała tego układu
maja charakter odpornościowy, są klasy IgG, mogą
wywoływać reakcje poprzetoczeniowe. Reakcje te bywają
związane z niewykrywalnymi p/ciałami, ponieważ anty-
Kidd mają tendencję do zanikania nawet w ciągu kilku
miesięcy od wykrycia . ChHN spowodowana p/c anty- Jka
występuje stosunkowo rzadko.

UKŁAD GRUPOWY DUFFY.
Nazwa pochodzi od nazwiska rodziny, w której
po raz pierwszy wykryto p/c anty- Fya. W skład
układu wchodzi 6 antygenów: Fya, Fyb, Fyab,
Fyc, Fy5, Fy6. Najczęściej występujący fenotyp
w rasie kaukaskiej to Fy (a+b+) - 49%,
natomiast Fy (a-b-) w 68% występuje w rasie
czarnej. Krwinki o tym fenotypie nie są
wrażliwe na zakażenie pierwotniakami malarii.
P/ciała tego układu są odpornościowe, mogą
być przyczyną reakcji poprzetoczeniowych i
ChHN od łagodnej do ciężkiej.

UKŁAD GRUPOWY MNS.
Zawiera 43 antygeny. Najważniejsze z nich to
M, N, S, s. Antygeny M i N odkryli Landsteiner
i Levine, gdy podawali królikom ludzkie
krwinki czerwone, a uzyskana surowica
reagowała z krwinkami czerwonymi różnych
osób. Stwierdzili oni, że u ludzi rasy białej
fenotypy MM, MN, NN występują z częstością:
28, 50 i 20%. Allop/ciała anty- M występują
głównie jako naturalne, które optymalnie
reagują w 4
o
C i słabo lub wcale w 37
o
C
Należą do klasy IgM, choć zdarzają się anty-M
IgG. Rzadko są przyczyną reakcji
poprzetoczeniowych i ChHN

Allop/ciała anty- N występują rzadziej niż
anty- M, są naturalnymi, zimnymi
aglutyninami klasy IgM, które nie reagują
powyżej 20-25st. Allop/ciała anty- S tylko
wyjątkowo bywają naturalne, częściej są
odpornościowe i zdarzają się u osób, którym
wielokrotnie przetoczono krwinki czerwone.
Anty- s występują rzadko i mogą należeć
do klasy IgG lub IgM.

UKŁAD GRUPOWY P1.
Odkryty przez Landsteinera i Levina podczas badania
surowic uzyskanych po szczepieniu królików ludzkimi
krwinkami czerwonymi. Obecnie do układu zalicza się
tylko jeden antygen P1. Brak antygenu P1 oznacza się
jako P2. Antygen P1 występuje stosunkowo często
u ludzi rasy czarnej (94%) i często u ludzi rasy białej
(78%).
Ekspresja tego antygenu jest bardzo zróżnicowana,
obniżona u chorych na nowotwory złośliwe. P/c tego
układu należą do klasy IgM, bardzo rzadko do IgG
i reagują w temp.4-20
o
C Rzadko wiążą składniki
dopełniacza, nie wywołują ChHN i rzadko są przyczyną
reakcji poprzetoczeniowych.

UKŁAD GRUPOWY LEWIS.
Nazwa pochodzi od
nazwiska dawcy, u którego wykryto p/c anty-
Le
a
. Do układu należy 6 antygenów.
Najważniejsze z nich to : Le
a
, Le
b
. Antygeny,
oprócz krwinek czerwonych występują w
limfocytach, płytkach krwi, w trzustce, błonie
śluzowej żołądka i jelit. Antygeny te nie
powstają w błonie komórkowej erytrocytów,
lecz są adsorbowane z osocza krwi.
Popularny w rasie kaukaskiej fenotyp to:
Le(a-b+) - 72%,
Le(a+b-) - 22%,
Le(a-b-) – 4-6%.

P/ciała tego układu występują u osób
Le(a-b-). Często wykrywa się je u kobiet w
ciąży, gdyż ich krwinki tracą zdolność
adsorbowania antygenu Leb i przejściowo
mają fenotyp Le(a-b-). Również krwinki
noworodka zachowują się jak Le(a-b-).
Podczas pierwszych 15 miesięcy życia
krwinki czerwone stają się najpierw
Le(a+b-), a następnie Le(a-
b+) jeżeli taki jest ostateczny fenotyp
osobnika. P/ciała tego układu należą do
klasy IgM, rzadko do IgG i wiążą składniki
dopełniacza. Najlepiej reagują w temp.
pokojowej, ale są również aktywne w 37
o
C
w PTA i w testach enzymatycznych.
P/ciała są bardzo rzadko przyczyną reakcji
poprzetoczeniowych i nigdy ChHN.

INNE UKŁADY GRUPOWE
Lutheran,
I,
Diego,
Dombrock,
Colton,
Gerbich,
Cromer,
Knops.

OZNACZANIE ANTYGENÓW I ALLOPRZECIWCIAŁ UKŁADU
ABO
Aby określić grupę krwi układu ABO, należy
oznaczyć antygeny na krwinkach czerwonych i
alloprzeciwciała w surowicy. Obecność
antygenów i alloprzeciwciał stwierdza się na
podstawie obecności lub braku aglutynacji krwinek
badanych z odczynnikami monoklonalnymi anty- A
i anty- B ( oznaczanie antygenów ) oraz na
podstawie obecności lub braku aglutynacji
surowicy badanej z krwinkami wzorcowymi grup 0,
A1, B ( oznaczenie regularnych alloprzeciwciał ).
Do oznaczania antygenów układu ABO należy
zastosować dwie różne serie odczynników
monoklonalnych anty- A i anty- B, pochodzących
z dwóch różnych klonów.
Wszystkie do badań probówki, płyty jednorazowego
użytku należy opisać numerem próbki badanej
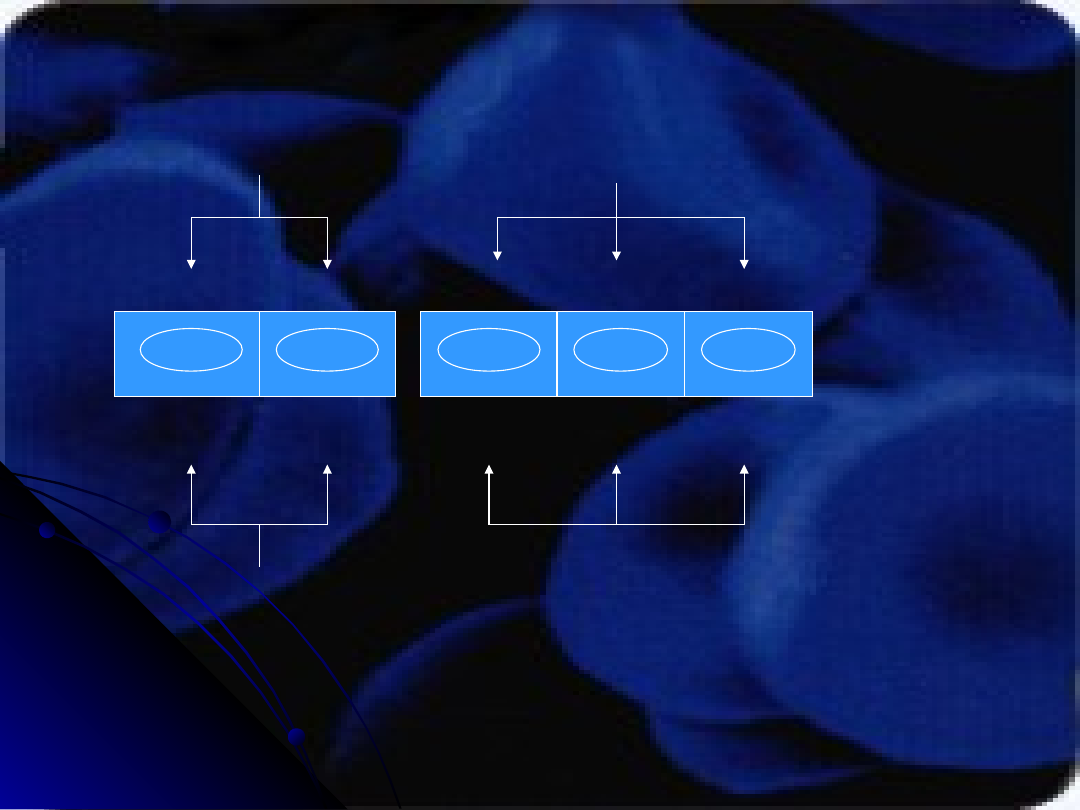
Schemat wykonania badania
1
2
3
4
5
Odczynniki monoklonalne
Surowica badana
anty- B
anty- A
Krwinki
badane
0
A
1
B
Krwinki
wzorcowe
Wgłębienia nr 1i 2 – oznaczanie antygenów układu ABO na krwinkach
przy użyciu odczynników monoklonalnych anty- A i anty- B
Wgłębienia nr 3, 4, 5 – wykrywanie naturalnych, regularnych allop/c
przy użyciu krwinek wzorcowych grup O, A
1
, B

Schemat wyników badań grup krwi układu ABO
Nr badanej Surowice wzorcowe Krwinki wzorcowe Wynik
badania
próbki Anty-A Anty- B O A1 B
1 - - - +++ +++ O
2 +++ - - - +++ A
3 - +++ - +++ - B
4 +++ +++ - - - AB

OZNACZANIE ANTYGENU D Z UKŁADU Rh
Antygen D z układu Rh określa się na podstawie obecności lub braku
aglutynacji krwinek czerwonych z odczynnikami monoklonalnymi anty-
D.
U biorców krwi antygen D oznacza się tylko w teście bezpośredniej
aglutynacji, stosując metodę szkiełkową lub probówkową. Jedynie u
dawców krwi można zastosować w diagnostyce słabych odmian antygenu
D metodą pośrednią PTA- LISS.
Do oznaczenia antygenu D z układu Rh należy
stosować dwie różne serie odczynników monoklonalnych pochodzących z
dwóch różnych klonów. Wszystkie używane do badań probówki należy
opisać numerem próbki badanej.
Interpretacja wyników badania antygenu D z układu Rh.
Numer badanej Odczynniki monoklonalne Wynik
badania
próbki Anty-D Blend Anty- D RUM1
1 ++++ ++++ Rh+ dodatni
2 +++ +++
Rh+ dodatni 3 ++ ++
Rh+ dodatni 4 -
- Rh- ujemny

Dziękujemy
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
Wyszukiwarka
Podobne podstrony:
Ćw 06a Odpowiedź immunologiczna typu komórkowego Transformacja blastyczna
Ćw 06 Odpowiedź immunologiczna typu komórkowego Transformacja blastyczna
T7 Transformacja układu odniesienia
SEMINARIUM IMMUNOLOGIA Prezentacja
11 BIOCHEMIA horyzontalny transfer genów
Transformacje91
Testy immunologiczne
Seminarium 6 Immunologia transplantacyjna farmacja 2
5 Algorytmy wyznaczania dyskretnej transformaty Fouriera (CPS)
Cw 7 IMMUNOLOGIA TRANSPLANTACYJNA
Immunologia nowotworów
Immunoterapia1
11Tor z transformatoramiid 13123 ppt
więcej podobnych podstron