
Powikłania
zakrzepowo-
zatorowe

Małgorzata Złotorowicz
Klinika Anestezjologii i Intensywnej
Terapii
Centrum Medyczne
Kształcenia Podyplomowego
Warszawa

Triada Virchowa
• zwolnienie przepływu krwi,
• zmiany w śródbłonku naczyń,
• zmiany w układzie krzepnięcia
krwi.
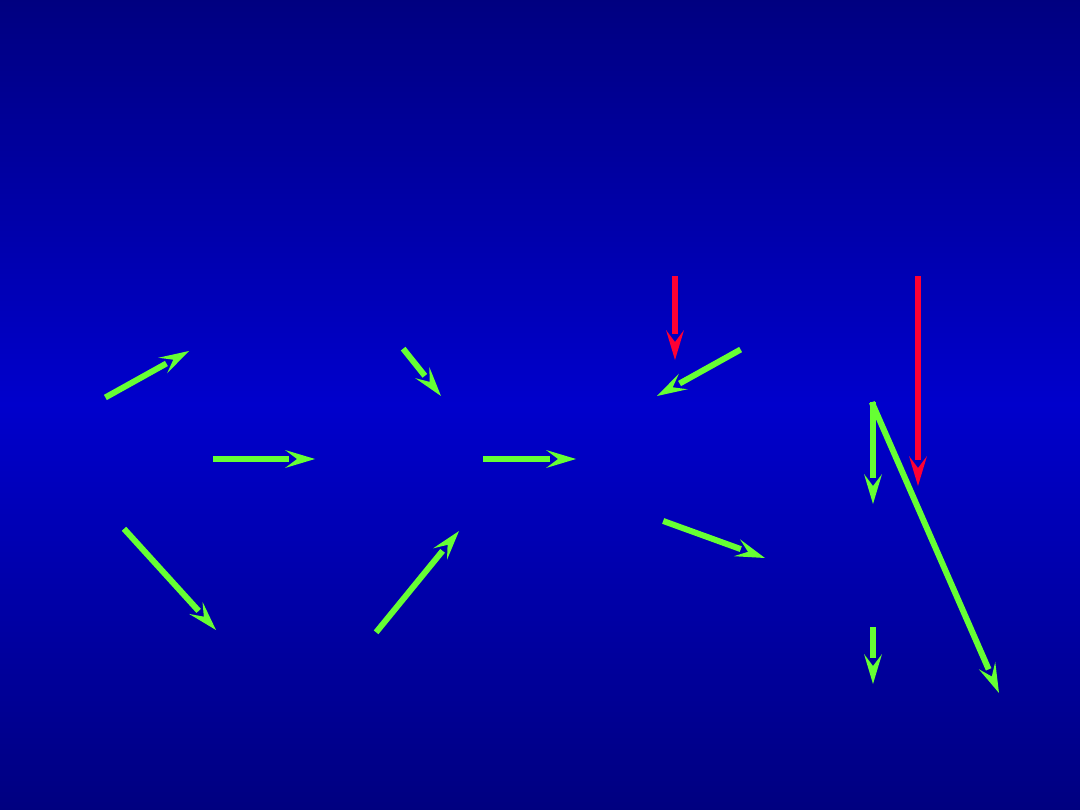
Powstawanie skrzeplin
żylnych
Niedotlenienie
Aktywacja
krzepnięcia
Uwalnianie
z płytek
serotoniny
i histaminy
Inhibitory
Fibrynoliza
Zwolnienie
Obkurczanie
Odsłonięcie
przepływu
komórek
błony
żylnego
śródbłonka
podstawnej
Agregacja
i adhezja
płytek
Zakrzepica

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych [1, 2]:
1. Żylna choroba zakrzepowo-zatorowa (żczz) w
wywiadzie.
2. Choroby żył (żylaki kończyn dolnych).
3. Otyłość.
4. Wiek powyżej 40 lat.
5. Nowotwory złośliwe.
6. Niewydolność krążenia.
7. Zawał m.sercowego.
8. Ograniczenie aktywności ruchowej.

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych c.d.:
9. Leczenie estrogenami i progesteronem.
10. Nadpłytkowość.
11. Zabieg operacyjny- rodzaj operacji i czas
trwania.
12. Zakażenia pooperacyjne.
13. Ciąża, połóg.
14. Zespół nerczycowy.
15. Grupa krwi A.

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych c.d.:
16. czynniki biochemiczne:
a) trombofilie (niedobór AT III, białka C, białka
S),
b) dysfirbrynogenemia,
c) obecność przeciwciał antyfosfolipidowych,
d) obecność antykoagulantu tocznia.

Ocena zagrożenia
zakrzepowego u
chorych poddanych
zabiegom operacyjnym
(European Consensus
Statement 1992)

Stopień zagrożenia
zakrzepicą:
duże zagrożenie
• wiek > 40 lat,
• w wywiadzie żylna choroba zakrzepowo-
zatorowa
lub trombofilia,
• większe zabiegi w chorobie nowotworowej,
• duże zabiegi ortopedyczne na kończynach
dolnych.
Zakrzepica żył goleni
40-80 %
Zakrzepica żył proksymalnych
10-30 %
Śmiertelny zator tętnicy płucnej
1-5 %

Stopień zagrożenia
zakrzepicą:
umiarkowane zagrożenie
• zabiegi operacyjne trwające powyżej 30
minut,
• wiek > 40 lat,
• u kobiet < 40 r.ż. przyjmujących doustne
środki antykoncepcyjne
Zakrzepica żył goleni
10-40 %
Zakrzepica żył proksymalnych
2-10 %
Śmiertelny zator tętnicy płucnej
0,1-
0,7 %

Stopień zagrożenia
zakrzepicą:
małe zagrożenie
• zabiegi operacyjne u chorych <40 r.ż. bez
dodatkowych czynników ryzyka,
• zabiegi operacyjne trwające < 30 min u
chorych > 40 r.ż. bez dodatkowych czynników
ryzyka
Zakrzepica żył goleni
> 10 %
Zakrzepica żył proksymalnych
> 1 %
Śmiertelny zator tętnicy płucnej
>
0,01 %

Stopień zagrożenia
zakrzepowego w
ginekologii
i położnictwie
(European Consensus
Statement 1992)

Zagrożenie zakrzepowe
duże
Ginekologia
• przebyta choroba
zakrzepowo-
zatorowa,
• wiek> 60 lat,
• choroba
nowotworowa
Położnictwo
• przebyta choroba
zakrzepowo-
zatorowa,
• trombofilia

Zagrożenie zakrzepowe
umiarkowane
Ginekologia
większe zabiegi
operacyjne
u kobiet w wieku > 40
r.ż. lub
< 40 r.ż.
przyjmujących
środki
antykoncepcyjne
Położnictwo
• wiek > 40 r.ż

Zagrożenie zakrzepowe
małe
Ginekologia
• zabiegi operacyjne
u kobiet w wieku <40
lat bez dodatkowych
czynników ryzyka
• zabiegi operacyjne
trwające <30 min.
u kobiet w wieku
> 40 r.ż bez
dodatkowych
czynników ryzyka

Testy przesiewowe
• czas protrombinowy,
• czas kaolinowo-kefalinowy,
• czas trombinowy,
• fibrynogen,
• liczba płytek

Testy potwierdzające
• D - dimery,
• monomery fibryny,
• AT III,

Najczęstsze
koagulopatie osoczowe
wykrywane testami
przesiewowymi
Czas protrombinowy
• choroby wątroby z niedoborem cz. II, VII, IX, X
• niedobór witaminy K
• leczenie doustnymi lekami przeciwzakrzepowymi
Czas częściowej aktywowanej tromboplastyny
• hemofilia A i B
• zespół von Willebranda
• leczenie heparyną ( z wyjątkiem - heparyn
drobnocząsteczkowych )

Najczęstsze
koagulopatie osoczowe
wykrywane testami
przesiewowymi c. d.
Czas trombinowy
• ciężka uogólniona fibrynoliza
• leczenie heparyną ( z wyjątkiem - heparyn
drobnocząsteczkowych )
Fibrynogen
• hipofibrynogemia, afibrynogemia
• ciężka uogólniona fibrynoliza

Przesiewowe testy
czynności płytek krwi
Rodzaj testu
Typ układu krzepnięcia
• Czas krwawienia Płytki krwi
Naczynia krwionośne
• Tromboelastografia
Płytki krwi
( Dalsze metody :Osoczowe czynniki trombografia
rezonansowa
krzepnięcia
i orbitometria )

Metody fizykalne w
profilaktyce powikłań
zakrzepowo-zatorowych
1. Wczesne uruchomienie chorego,
2. Poprawa odpływu żylnego z kończyn dolnych,
a) pończochy elastyczne o stopniowym ucisku,
b) powtarzający się ucisk pneumatyczny kończyn
dolnych,
c) pobudzenie mięśni goleni do skurczu za
pomocą aparatu, który wytwarza co kilka
sekund krótkotrwały impuls prądu stałego o
małym natężeniu.

Metody farmakologiczne w
profilaktyce powikłań
zakrzepowo-zatorowych
• heparyna:
- drobnocząsteczkowa,
-
standardowa,
• dekstrany,
• doustne antykoagulanty,
• aspiryna,
• mieszanina glikozaminoglikanów:
( siarczan
heparanu + siarczan dermatanu + + heparyna
drobnocząsteczkowa = LOMOPARAN),
• hirudyna
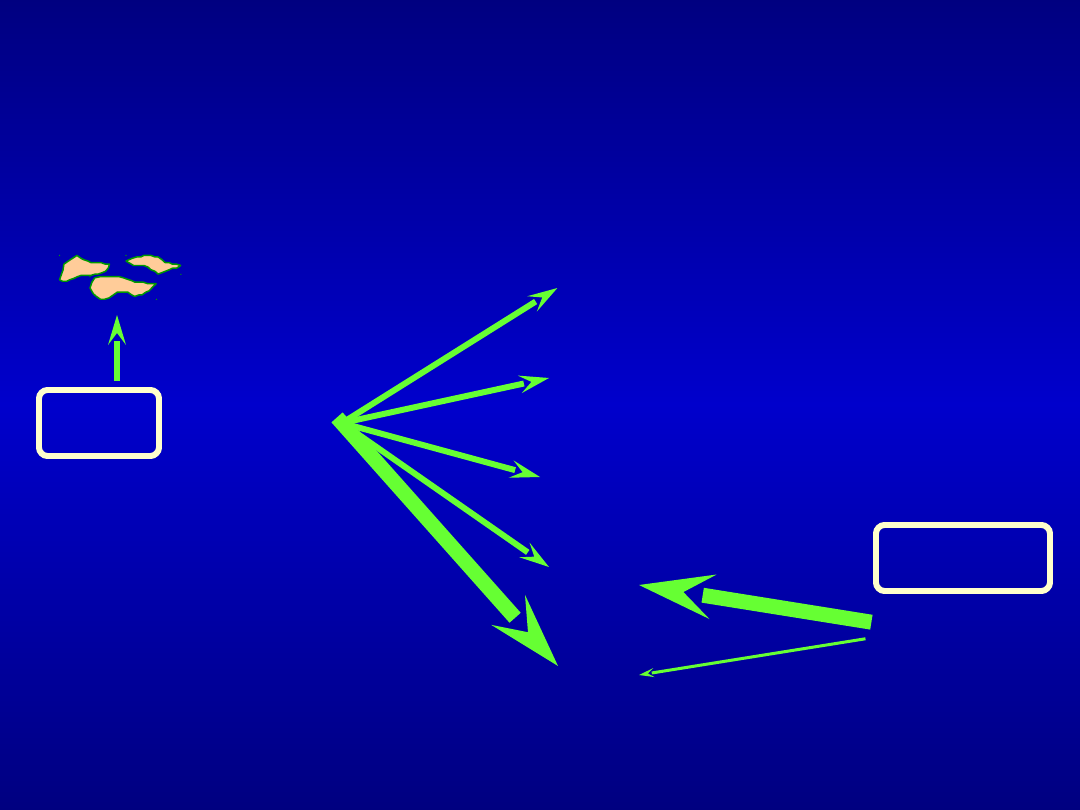
Działanie heparyny na
czynniki krzepnięcia
płytki
UFH
+ AT III
XIIa
XIa
IXa
Xa
IIa
LMWH
+ AT III

Porównanie heparyn
Ciężar cząsteczkowy
4-40 kD,
śr. 15-16 kD
1-10 kD,
śr. 4-5 kD
Hamowanie Xa / Iia
1:1
4:1 - 2:1
Okres półtrwania
30-150 minut
2-4 razy dłuższy
Wiązanie z białkami
TAK
NIE
Hamowanie
funkcji płytek
ZNACZNE
SŁABE
Wiązanie
ze śródbłonkiem
ZNACZNE
NIEWIELKIE
Dostępność
biologiczna
wysoka przy
stosowaniu dużych
dawek
wysoka przy
stosowaniu małych
dawek
Standardowe
LMWH

Preparaty:
•
enoxaparin: Lovenox, Clexane 20 mg, 2000 IU anty-
Xa
40 mg, 4000 IU anty-Xa
•
nadroparin: Fraxyparin
7500 j. IC, 3075 IU anty-Xa
1 mg preparatu enoxaparin = 90 - 110 j.m. anty-
Xa
1 j.m. anty-Xa = 2,4 j. IC anty-Xa
Właściwości heparyny niefrakcjonowanej i niskocząsteczkowej
Właściwości
Heparyna
niefrakcjonowana
Heparyna o niskiej
masie cząsteczkowej
Okres półtrwania
Dostępność biologiczna
po podaniu
dożylnym
podskórnym
Monitorowanie
Można użyć
w czasie ciąży
Krótki
Bardzo różne
Różne
Konieczne podczas
stosowania dożylnego
tak
Przedłużony
Dobra
Bardzo dobra
Nie, gdyż hamuje głównie
czynnik X aktywny
tak
Właściwości heparyny niefrakcjonowanej i niskocząsteczkowej
Właściwości
Heparyna
niefrakcjonowana
Heparyna o niskiej
masie cząsteczkowej
Stosowanie w innych
wskazaniach
Czy można lek
zastąpić
Występowanie
wywołanej przez
heparynę zakrzepicy
małopłytkowej
Koszt
tak
tak
2 - 5%
umiarkowany
Zależy od produktu
nie
nie
wysoki

Porównanie heparyn
Ciężar cząsteczkowy
4-40 kD,
śr. 15-16 kD
1-10 kD,
śr. 4-5 kD
Hamowanie Xa / Iia
1:1
4:1 - 2:1
Okres półtrwania
30-150 minut
2-4 razy dłuższy
Wiązanie z białkami
TAK
NIE
Hamowanie
funkcji płytek
ZNACZNE
SŁABE
Wiązanie
ze śródbłonkiem
ZNACZNE
NIEWIELKIE
Dostępność
biologiczna
wysoka przy
stosowaniu dużych
dawek
wysoka przy
stosowaniu małych
dawek
Standardowe
LMWH

Zastosowanie LMWH
1. Profilaktyka powikłań zakrzepowo-
zatorowych:
• chirurgia ogólna,
• ortopedia,
• ginekologia,
• urologia,
• pacjenci internistyczni, neurologiczni,
• onkologia

Zastosowanie LMWH
c.d.
2. Hemodializa.
3. Pacjenci ze sztucznymi zastawkami,
nie mogący przyjmować doustnych
antykoagulantów.
4. Leczenie choroby zakrzepowo-
zatorowej.
5. Niektóre postacie DIC.

Dawkowanie LMWH
aktywność anty-Xa
<
0,05 IU/ml
0,2 IU/ml
>
Zakrzepica
żył głębokich
Powikłania
krwotoczne

Biodostępność
LMWH > UFH
AT III
PF4
UFH
Witronektyna
LMWH
Fibronektyna
vWF

Ryzyko powikłań
krwotocznych
UFH>LMWH
cz. Xa
cz. IIa
Heparyna
Heparyna
standardowa
agregacji
drobnocząsteczkowa
(UFH)
płytek
(LMWH)
wiązania
vWF
z płytkami

Ogólne zasady
profilaktyki żylnej
choroby zakrzepowo-
zatorowej przy pomocy
Clexane w dyscyplinach
zabiegowych
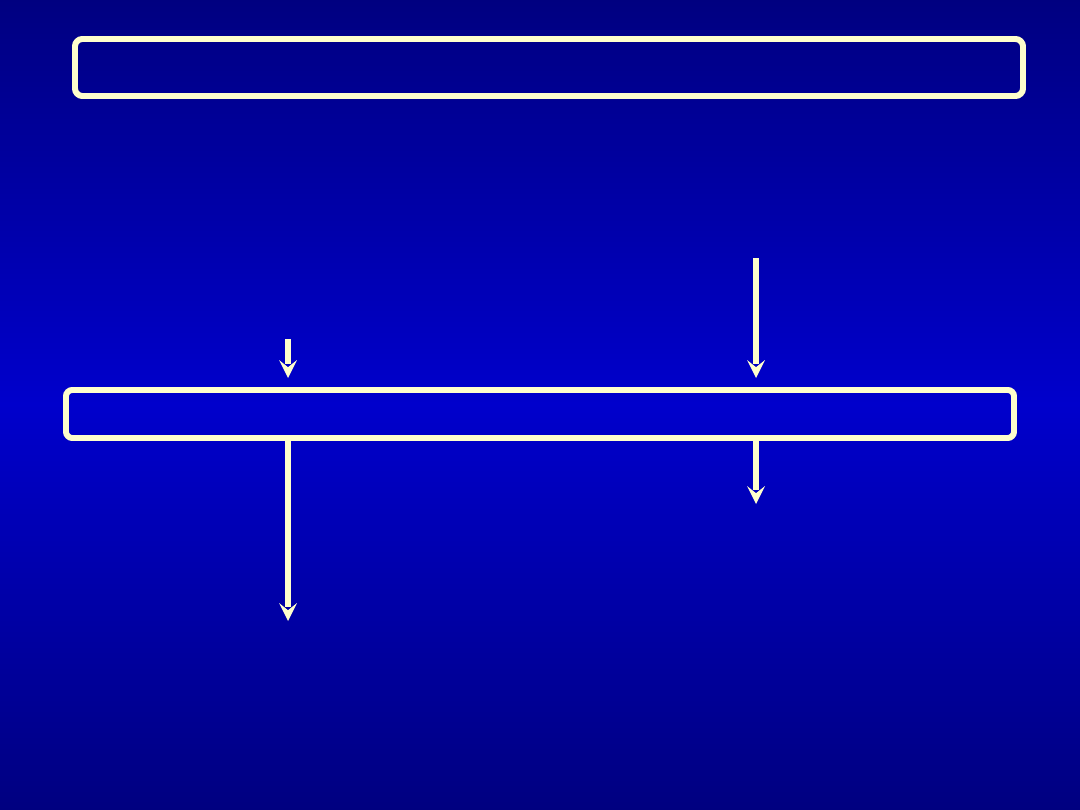
Chorzy średniego ryzyka
Chorzy
wysokiego ryzyka
12 h przed operacją
40 mg Clexane (4000 IU
anty-Xa)
podskórnie
2 h przed operacją
20 mg Clexane (2000 IU anty-Xa)
podskórnie
Operacja
12 h po operacji
40 mg Clexane podskórnie
22 do 24 h po operacji
20 mg Clexane podskórnie

Kontynuacja
profilaktyki
Podskórne wstrzyknięcia 20 mg
Clexane
1 raz dziennie
• do chwili objęcia pacjenta opieką
ambulatoryjną lub dłużej,
• albo do uzyskania efektu
antykoagulacyjnego doustnymi
pochodnymi dikumarolu.

Rekomendowane
dawkowanie Clexane w
rozpoznanej zakrzepicy żył
głębokich
i w hemodializie
• rozpoznana zakrzepica żył
głębokich: 1 mg/kg m.c. Clexana
podskórnie,
• hemodializa:
1 mg/kg m.c. Clexane do
zabiegu
dializacyjnego.

Chirurgia ogólna
• Drobnocząsteczkowe heparyny: Enoxaparin
(Clexane) 20 mg,
Fraxiparine 7500 j. IC anty-Xa,
Fragmin 2500 anti-Xa IU,
* 2 h przed zabiegiem injekcja podskórna,
a następnie ta sama dawka 1 x dziennie
przez 5-7 dni
• Heparyna niefrakcjonowana (Heparyna S,
Polfa)
5000jm 2 h przed zabiegiem a następnie tę
samą dawkę
co 8 h do czasu uruchomienia

Chirurgia ogólna
• Dekstran 70 000 I.V. 1000 ml w dniu zabiegu
(500 ml w czasie i 500 ml po zabiegu),
następnie 500 ml codziennie przez 2-3 dni.
Wskazane przetoczenie Haptenu Dekstranu
1000
(100ml) dla związania przeciwciał
przeciwdekstranowych.
• Pończochy przeciwzatorowe T.E.D. o
stopniowanym ucisku
• Aparat do ciśnieniowego masażu nóg
(sequential compression device)

Wszczepienie protezy
całkowitej
stawu biodrowego
Drobnocząsteczkowe heparyny (SC)
• Enoxaparin (Clexane) 20-40 mg 1x dziennie
(pierwsza injekcja 12 h przed zabiegiem) do
czasu uruchomienia,
• Fraxiparine 100 j. I.C. anty-Xa/kg 1x dziennie
przez 3 dni po zabiegu (pierwsza injekcja 12 h
przed operacją), a następnie 150 j. IC anty-Xa/kg
1x dziennie przez kolejne 4 dni

Wszczepienie protezy
całkowitej
stawu biodrowego
• Dekstran 70 000 I.V. 1000 ml w dniu zabiegu
(500 ml w czasie i 500 ml po zabiegu),
następnie 500 ml codziennie przez 2-3 dni.
Wskazane przetoczenie Haptenu Dekstranu 1000
(100ml) dla związania przeciwciał
antydekstranowych
• Znieczulenie nadoponowe + pończochy
przeciwzatorowe T.E.D. o stopniowanym ucisku
lub
• Aparat do ciśnieniowego masażu nóg
(sequential compression device)

Neurochirurgia
• Pończochy przeciwzatorowe
T.E.D.
o stopniowanym ucisku
• Aparat do ciśnieniowego
masażu nóg
(sequential compression device)

Zabiegi ginekologiczne
nienowotworowe i
nowotworowe
• Drobnocząsteczkowe heparyny
Enoxaparin (Clexane) 20 mg,
Fraxiparine 7500 j. IC anty-Xa,
2 h przed zabiegiem injekcja podskórna
a następnie ta sama dawka 1 x dziennie
przez 5-7 dni
• Heparyna niefrakcjonowana (Heparyna S,
Polfa)
5000jm 2 h przed zabiegiem a następnie tę
samą dawkę
co 8 h do czasu uruchomienia

Zabiegi ginekologiczne
nienowotworowe i
nowotworowe
• Pończochy przeciwzatorowe T.E.D. o
stopniowanym ucisku
• Aparat do ciśnieniowego masażu nóg
(sequential compression device)
• Dekstran 70 000 I.V. 1000 ml w dniu zabiegu
(500 ml
w czasie i 500 ml po zabiegu), następnie 500 ml
codziennie przez 2-3 dni. Wskazane przetoczenie
Haptenu Dekstranu 1000 (100ml) dla związania
przeciwciał przeciwdekstranowych.

Otwarta prostatectomia
lub przezcewkowa
elektroresekcja
• Drobnocząsteczkowe heparyny:
Enoxaparin (Clexane) 20mg,
Fraxiparine 7500 j. IC anty-Xa,
2 h przed zabiegiem injekcja podskórna, a
następnie
ta sama dawka 1 x dziennie przez 5-7 dni
• Pończochy przeciwzatorowe T.E.D.
o stopniowanym ucisku
• Aparat do ciśnieniowego masażu nóg
(sequential compression device)

Cesarskie cięcie + ZŻG w
wywiadzie
• Clexane 20 mg 2 h przed porodem
i 12 h po porodzie,
• Heparyna niefrakcjonowana
(Heparyna S, Polfa) 5000jm 2 h
przed zabiegiem,
a następnie tę samą dawkę co 8 h
do czasu uruchomienia

Postępowanie zmniejszające
możliwość powikłań
po znieczuleniu przewodowym, jeśli
chory otrzymywał heparynę
Profilaktyka
przeciwzakrzepowa
Postępowanie zmniejszające
możliwość powikłań
Heparyna niefrakcjonowana
Wykonać znieczulenie przed
podaniem pierwszej dawki
heparyny lub 4-6 godzin po
ostatniej dawce
Heparyna niskocząsteczkowa Wykonać znieczulenie przed
rozpoczęciem kuracji lub 12
godzin po ostatniej dawce
Aspiryna
Wykonać znieczulenie przed
rozpoczęciem kuracji lub 7-10
dni po ostatniej dawce

Postępowanie zmniejszające
możliwość powikłań
po znieczuleniu przewodowym, jeśli
chory otrzymywał heparynę c.d.
Przedoperacyjne leczenie
przeciwzakrzepowe lub
koagulopatia
Nie wykonywać znieczulenia
Antykoagulanty
śródoperacyjnie
Zaczynać po 1 godzinie od
znieczulenia
Leczenie przeciwzakrzepowe
po operacji
Podać dożylnie 2 godz. przed
usunięciem cewnika lub 12
godzin po podaniu ostatniej
dawki

Steroidy anaboliczne
Zapobiegają pooperacyjnemu
zahamowaniu osoczowej
fibrynolizy

Hirudyna:
specyficzny inhibitor
trombiny
Rekombinowana hirudyna (PEG-hirudyna):
• działa bez AT III,
• inaktywuje trombinę wolną i związaną,
• całkowicie blokuje powstawanie nowego skrzepu,
• nie wpływa na czynność płytek,
• nie jest wiązana przez białka osocza,
• nie kumuluje się w organizmie,
• wydalana z moczem w postaci czynnej,
• słabo immunizuje,
• przechodzi przez łożysko,
• dawkowanie: 0,2-0,4 mg/kg iv. co 24 h; p.S.C.. co 48h.

Heparyna standardowa:
działanie biologiczne
• inaktywuje osoczowe czynniki
krzepnięcia: Xa, IXa, VIIa, XIIa,
• neutralizuje trombinę: - w kompleksie z
AT III,
- poprzez II kofaktor heparyny,
• hamuje wywołaną przez trombinę
aktywację czynnika V i VII,
• przywraca ujemny ładunek śródbłonka
naczyń

Heparyna standardowa:
działanie biologiczne
c.d.
• zwiększa przepuszczalność ściany
naczyniowej,
• hamuje proliferację komórek mięśniówki
gładkiej naczyń,
• zwiększa lokalne uwalnianie czynników
wzrostu naczyń krwionośnych: - FGF
(czynnik wzrostu fibroblastów), -
angiogeniny (czynnik wzrostowy
komórek endotelialnych)

Inne właściwości heparyny
Hamuje czynność płytek. Tę zdolność
posiadają głównie
heparyny wielkocząsteczkowe o małym
powinowactwie
do AT III.
Zwiększa przepuszczalność ściany
naczyniowej.
Hamuje proliferację komórek mięśniówki
gładkiej naczyń.
Może nasilać agregację płytek poprzez
wchodzenie
w kontakt z błoną płytkową z następowym
uruchomieniem
przepływów wapnia wewnątrzpłytkowego
i zapoczątkowaniem wielu procesów m.in.
uczynnienia
przemiany prostaglandyn (zaobserwowano
zahamowanie
agregacji indukowanej heparyną po
zastosowaniu
inhibitorów cyklooksygenazy).

Inne właściwości heparyny c.d.
Zwiększa aktywność lipazy
lipoproteinowej LPL.
Powinowactwo heparyny do LPL jest
większe niż
do AT III
Obniża RR w tętnicy płucnej
Zmniejsza lepkość krwi
Hamuje kininogenezę (blokuje przejście
trypsynogenu
w trypsynę)
Zapobiega uwalnianiu hydrolaz
lizosomalnych
z komórek pęcherzykowych zmienionej
zapalnie
trzustki

Po podaniu dożylnym
heparyna wiąże się z wieloma
białkami surowicy:
• glikoproteiną bogatą w histydynę,
• czynnikiem płytkowym 4,
• fibronektyną,
• witronektyną,
• czynnikiem von Willebranda.

Porównanie aktywności
biologicznej różnych heparyn
drobnocząsteczkowych
Okres
półtrwania
Heparyna
niskocząsteczk
owa LMWH
Nazwa
handlowa
Działanie (j.m.
anty-X a)
Działanie (j.m.
anty-II a)
Średnia masa
( daltony)
4 godz.
Enoxyparyna
sól sodowa 20
mg
Lovenox
Clexane
Klexane
2000 / 2 ml
520 / 0,2 ml
4206
4 godz.
Enoxyparyna
40 mg
Lovenox
Clexane
Klexane
4000 / 4 ml
1090 / 0,4 ml
4206
3,7 godz.
Nadroparyna
sól wapniowa
7500 j.m.
Fraxiparine
307 / 0,3 ml
860 / 0,3 ml
4519

Odsetki przypadków żylnej
choroby zakrzepowo-
zatorowej 1957-1987
• oddział chirurgiczny
31,5- 42,1%
• oddział ortopedyczny 32,2- 60,7%
• oddział onkologiczny
32,5- 44,9%
• oddział chorób zakaźnych 26,7- 35,3%
• oddział chorób wewnętrznych 26,1- 35,3%

Częstość występowania
zakrzepicy żył
głębokich
• Po uszkodzeniu rdzenia kręgowego 75- 80%
• Po operacjach ortopedycznych 50- 80%
• Na oddziałach ch.ogólnej
10- 33%
• Na oddzialach urologicznych
20- 50%
• Zabiegi przezcewkowe 10%

Zabiegi z powodu
złamania kości udowej
• Dekstran 70 000 I.V. 1000 ml w dniu zabiegu
500 ml w czasie i 500 ml po zabiegu),
następnie 500 ml. codziennie przez 2-3 dni.
Wskazane przetoczenie Haptenu Dekstranu 1000
(100ml) dla związania przeciwciał
przeciwdekstranowych.
• Znieczulenie nadoponowe + pończochy
przeciwzatorowe T.E.D. o stopniowanym ucisku
lub
• Aparat do ciśnieniowego masażu nóg
(sequential compression device)

Stopień
Częstość występowania powikłań w %
zagrożenia zakrzepicą
Zakrzepica
żył goleni
Zakrzepica żył
proksymalnych
Śmiertelny
zator
tętnicy płucnej
Duże zagrożenie:
wiek > 40 lat,
w wywiadzie żylna choroba zakrzepowo-
zatorowa lub trombofilia,
większe zabiegi w chorobie nowotworo-
wej,
duże zabiegi ortopedyczne na kończynach
dolnych.
40-80%
10-30%
1-5%
Umiarkowane zagrożenie:
zabiegi operacyjne trwające powyżej 30
minut,
wiek > 40 lat,
u kobiet <40 r.ż. przyjmujących doustne
środki antykoncepcyjne
10-40%
2-10%
0.1-0.7%
Małe zagrożenie:
zabiegi operacyjne u chorych <40 r.ż. bez
dodatkowych czynników ryzyka,
zabiegi operacyjne trwające < 30 min u
chorych > 40 r.ż. bez dodatkowych czynni-
ków ryzyka
< 10%
< 1%
< 0.01%
Zagrożenie zakrzepowe
Ginekologia
Położnictwo
DUŻE
przebyta choroba
zakrzepowo-zatorowa,
wiek> 60 lat,
choroba nowotworowa
przebyta choroba
zakrzepowo-zatorowa,
trombofilia
UMIARKOWANE
większe zabiegi operacyjne
u kobiet w wieku > 40 r.ż. lub
< 40 r.ż. przyjmujących środki
antykoncepcyjne
wiek > 40 r.ż
MAŁE
zabiegi operacyjne u kobiet
w wieku <40 lat bez dodat-
kowych czynników ryzyka
zabiegi operacyjne trwające
<30 min. u kobiet w wieku
> 40 r.ż bez dodatkowych
czynników ryzyka

Powikłania
zakrzepowo-
zatorowe

Małgorzata Złotorowicz
Klinika Anestezjologii i Intensywnej
Terapii
Centrum Medyczne
Kształcenia Podyplomowego
Warszawa

Triada Virchowa
• zwolnienie przepływu krwi,
• zmiany w śródbłonku naczyń,
• zmiany w układzie krzepnięcia
krwi.

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych [1, 2]:
1. Żylna choroba zakrzepowo-zatorowa (żczz) w
wywiadzie.
2. Choroby żył (żylaki kończyn dolnych).
3. Otyłość.
4. Wiek powyżej 40 lat.
5. Nowotwory złośliwe.
6. Niewydolność krążenia.
7. Zawał m.sercowego.
8. Ograniczenie aktywności ruchowej.

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych c.d.:
9. Leczenie estrogenami i progesteronem.
10. Nadpłytkowość.
11. Zabieg operacyjny- rodzaj operacji i czas
trwania.
12. Zakażenia pooperacyjne.
13. Ciąża, połóg.
14. Zespół nerczycowy.
15. Grupa krwi A [1,2].

Czynniki ryzyka powikłań
zakrzepowo-zatorowych u
chorych chirurgicznych c.d.:
16. czynniki biochemiczne:
a) trombofilie (niedobór AT III, białka C, białka
S),
b) dysfirbrynogenemia,
c) obecność przeciwciał antyfosfolipidowych,
d) obecność antykoagulantu tocznia.

Odsetki przypadków żylnej
choroby zakrzepowo-
zatorowej 1957-1987
• oddział chirurgiczny
31,5- 42,1%
• oddział ortopedyczny 32,2- 60,7%
• oddział onkologiczny
32,5- 44,9%
• oddział chorób zakaźnych 26,7- 35,3%
• oddział chorób wewnętrznych 26,1- 35,3%

Częstość występowania
zakrzepicy żył
głębokich
• Po uszkodzeniu rdzenia kręgowego 75- 80%
• Po operacjach ortopedycznych 50- 80%
• Na oddziałach ch.ogólnej
10- 33%
• Na oddzialach urologicznych
20- 50%
• Zabiegi przezcewkowe 10%

Metody fizykalne w
profilaktyce powikłań
zakrzepowo-zatorowych
1. Wczesne uruchomienie chorego,
2. Poprawa odpływu żylnego z kończyn dolnych,
a) pończochy elastyczne o stopniowym ucisku,
b) powtarzający się ucisk pneumatyczny kończyn
dolnych,
c) pobudzenie mięśni goleni do skurczu za
pomocą aparatu, który wytwarza co kilka
sekund krótkotrwały impuls prądu stałego o
małym natężeniu.

Heparyna standardowa:
działanie biologiczne
• inaktywuje osoczowe czynniki
krzepnięcia: Xa, IXa, VIIa, XIIa,
• neutralizuje trombinę: - w kompleksie z
AT III,
- poprzez II kofaktor heparyny,
• hamuje wywołaną przez trombinę
aktywację czynnika V i VII,
• przywraca ujemny ładunek śródbłonka
naczyń

Heparyna standardowa:
działanie biologiczne
c.d.
• zwiększa przepuszczalność ściany
naczyniowej,
• hamuje proliferację komórek mięśniówki
gładkiej naczyń,
• zwiększa lokalne uwalnianie czynników
wzrostu naczyń krwionośnych: - FGF
(czynnik wzrostu fibroblastów), -
angiogeniny (czynnik wzrostowy
komórek endotelialnych)

Metody farmakologiczne w
profilaktyce powikłań
zakrzepowo-zatorowych
• heparyna:
- drobnocząsteczkowa,
-
standardowa,
• dekstrany,
• doustne antykoagulanty,
• aspiryna,
• mieszanina glikozaminoglikanów:
( siarczan
heparanu + siarczan dermatanu + + heparyna
drobnocząsteczkowa = LOMOPARAN),
• hirudyna

Testy przesiewowe
• czas protrombinowy,
• czas kaolinowo-kefalinowy,
• czas trombinowy,
• fibrynogen,
• liczba płytek

Testy potwierdzające
• D - dimery,
• monomery fibryny,
• AT III,

Postępowanie zmniejszające
możliwość powikłań
po znieczuleniu przewodowym, jeśli
chory otrzymywał heparynę
Profilaktyka
przeciwzakrzepowa
Postępowanie zmniejszające
możliwość powikłań
Heparyna niefrakcjonowana
Wykonać znieczulenie przed
podaniem pierwszej dawki
heparyny lub 4-6 godzin po
ostatniej dawce
Heparyna niskocząsteczkowa Wykonać znieczulenie przed
rozpoczęciem kuracji lub 12
godzin po ostatniej dawce
Aspiryna
Wykonać znieczulenie przed
rozpoczęciem kuracji lub 7-10
dni po ostatniej dawce

Postępowanie zmniejszające
możliwość powikłań
po znieczuleniu przewodowym, jeśli
chory otrzymywał heparynę c.d.
Przedoperacyjne leczenie
przeciwzakrzepowe lub
koagulopatia
Nie wykonywać znieczulenia
Antykoagulanty
śródoperacyjnie
Zaczynać po 1 godzinie od
znieczulenia
Leczenie przeciwzakrzepowe
po operacji
Podać dożylnie 2 godz. przed
usunięciem cewnika lub 12
godzin po podaniu ostatniej
dawki

Hirudyna:
specyficzny inhibitor
trombiny
Rekombinowana hirudyna (PEG-hirudyna):
• działa bez AT III,
• inaktywuje trombinę wolną i związaną,
• całkowicie blokuje powstawanie nowego skrzepu,
• nie wpływa na czynność płytek,
• nie jest wiązana przez białka osocza,
• nie kumuluje się w organizmie,
• wydalana z moczem w postaci czynnej,
• słabo immunizuje,
• przechodzi przez łożysko,
• dawkowanie: 0,2-0,4 mg/kg iv. co 24 h; p.S.C.. co 48h.

Zastosowanie LMWH
1. Profilaktyka powikłań zakrzepowo-
zatorowych:
• chirurgia ogólna,
• ortopedia,
• ginekologia,
• urologia,
• pacjenci internistyczni, neurologiczni,
• onkologia

Zastosowanie LMWH
c.d.
2. Hemodializa.
3. Pacjenci ze sztucznymi zastawkami,
nie mogący przyjmować doustnych
antykoagulantów.
4. Leczenie choroby zakrzepowo-
zatorowej.
5. Niektóre postacie DIC.

Steroidy anaboliczne
Zapobiegają pooperacyjnemu
zahamowaniu osoczowej
fibrynolizy

Ogólne zasady
profilaktyki żylnej
choroby zakrzepowo-
zatorowej przy pomocy
Clexane w dyscyplinach
zabiegowych
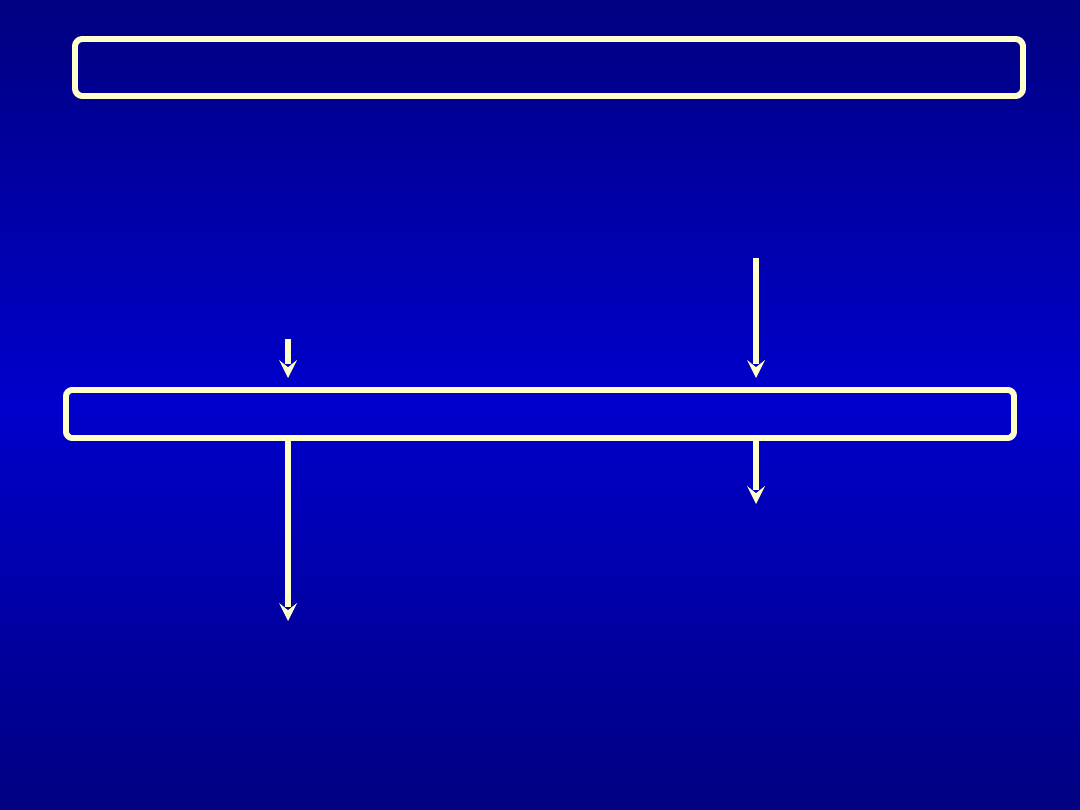
Chorzy średniego ryzyka
Chorzy
wysokiego ryzyka
12 h przed operacją
40 mg Clexane (4000 IU
anty-Xa)
podskórnie
2 h przed operacją
20 mg Clexane (2000 IU anty-Xa)
podskórnie
Operacja
12 h po operacji
40 mg Clexane podskórnie
22 do 24 h po operacji
20 mg Clexane podskórnie

Kontynuacja
profilaktyki
Podskórne wstrzyknięcia 20 mg
Clexane
1 raz dziennie
• do chwili objęcia pacjenta opieką
ambulatoryjną lub dłużej,
• albo do uzyskania efektu
antykoagulacyjnego doustnymi
pochodnymi dikumarolu.

Rekomendowane
dawkowanie Clexane w
rozpoznanej zakrzepicy żył
głębokich
i w hemodializie
• rozpoznana zakrzepica żył
głębokich: 1 mg/kg m.c. Clexana
podskórnie,
• hemodializa:
1 mg/kg m.c. Clexane do
zabiegu
dializacyjnego.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
- Slide 78
- Slide 79
- Slide 80
- Slide 81
- Slide 82
- Slide 83
- Slide 84
- Slide 85
Wyszukiwarka
Podobne podstrony:
Profilaktyka powikłań zakrzepowo zatorowych
Niewydolnośc oddechowa, odmy opłunowe,Powikłania zakrzepowo zatorowe
Powikłania zakrzepowo zatorowe w chirurgii
Powikłania zakrzepowo zatorowe w chirurgii 2
Profilaktyka powikłań zakrzepowo zatorowych
13 zakrzepowo zatorowa
Zakrzepica i zatorowość
[6] Zylna choroba zakrzepowo zatorowa
profilaktyka choroby zakrzepowo zatorowej
Żylna Choroba Zakrzepowo Zatorowa
wykład żylna choroba zakrzepowo zatorowa
Żylna Choroba Zakrzepowo – Zatorowa
Żylna choroba zakrzepowo zatorowa
więcej podobnych podstron