
Profilaktyka chorób
nowotworowych
narządów rodnych
Barbara Jakubczyk
Anna Kremska
Aleksandra Krupińska

Profilaktyka chorób nowotworowych
narządów rodnych
• Profilaktyka pierwotna – jej celem jest zapobieganie
rozwojowi nowotworu. Można to zastosować poprzez
eliminację czynników zwiększających ryzyko zachorowania.
• Profilaktyka wtórna – jej celem jest wczesne wykrywanie
i leczenie istniejącej już choroby w momencie, gdy nie
występują żadne jej objawy podmiotowe i przedmiotowe.
Realizację tego celu umożliwia stosowanie populacyjnych
badań przesiewowych, czyli skriningowych. Przesiewowe
badania populacyjne prowadzi się
u osób zdrowych, u których nie występują objawy choroby,
w celu wykrycia choroby w jej wczesnym stadium najlepiej
na etapie zmian przednowotworowych.

Nowotwory narządów rodnych
Każdy rak to nowotwór, ale nie każdy nowotwór to rak!
• Nowotwór (łac. Neoplasma) to grupa chorób, w których
komórki organizmu dzielą się w sposób niekontrolowany
przez organizm,
a nowo powstałe komórki nowotworowe nie różnicują się w
typowe komórki tkanki
• Rak (łac. Carcinoma) to nowotwór złośliwy wywodzący się z
tkanki nabłonkowej

Nowotwory narządów rodnych
• Rak szyjki macicy
• Rak błony śluzowej trzonu macicy
• Rak jajnika i jajowodu
• Rak piersi

Markery nowotworowe oznaczane w
ginekologii
Marker – substancja, której obecność we krwi chorego lub jej
zmienny poziom w toku leczenia albo po jego zakończenia
sugeruje obecność nowotworu, czynną chorobę nowotworową.
• Ca – 125 – antygen rakowy oznaczany w raku jajnika. Górna
granica wartości prawidłowych wynosi 35 jedn./ml
• AFP – alfafetoproteina – oznaczana w diagnostyce raka powstałego
z komórek rozrodczych gonad. Górna granica wartości
prawidłowych wynosi 10 jedn./ml
• β HCG – gonadotropina kosmówkowa – oznaczana w guzach jajnika
oraz
w rozrostach trofoblastu (zaśniad groniasty). Górna granica normy
dla mężczyzn i kobiet nieciężarnych to 1,2 ng/ml lub 6 jedn./litr
• Ca 15 – 3 – antygen raka piersi – stężenie o granicznych
wartościach 30 – 40 jedn./ml jest prawidłowe
• CEA – antygen karcinoembrionalny – występuje w
gruczolakorakach, wykorzystywany do kontroli wyników leczenia.
Norma dla niepalących <3 ng/ml i 10 ng/ml dla palaczy

Rak szyjki macicy
Epidemiologia
• Rak szyjki macicy jest drugim co do częstości występowania
nowotworem narządów kobiecych
• W Polsce każdego roku rejestrowanych jest ok. 4000 nowych
zachorowań na ten nowotwór, a ok. 2300 kobiet umiera z tego
powodu

Rak szyjki macicy
Czynniki ryzyka
Główne czynniki ryzyka
• Zakażenie HPV, wiek, wczesne rozpoczęcie współżycia,
duża liczba partnerów seksualnych, duża liczba porodów,
nikotynizm, niski status socjoekonomiczny, śródnabłonkowa
neoplazja szyjki macicy (CIN)
Prawdopodobne czynniki ryzyka
• Wieloletnia antykoncepcja hormonalna, dieta uboga
w antyoksydanty, zakażenia HIV, nieleczone infekcje:
Chlamydia trachomatis, Neisseria gonorrhoea

Rak szyjki macicy
Diagnostyka
• Większość programów na świecie rekomenduje rozpoczęcie
badań przesiewowych maksymalnie 3 lata po rozpoczęciu
współżycia, jednak nie później niż w 21. r. ż.
• Badaniu temu powinna poddać się każda kobieta bez
względu na wiek przynajmniej raz w roku. Jeśli w 3.
kolejnych badaniach rozpoznano I grupę wg Pap, następne
badanie wykonuje się po 3 latach.
• Cytologia raz w roku powinna być wykonywana u kobiet
o zwiększonym ryzyku wystąpienia raka szyjki macicy.
• U kobiet po 65. r. ż. Badanie należy wykonywać co 5 lat.
• Samo badanie cytologiczne nie może stanowić podstawy do
rozpoznania raka!

Rak szyjki macicy
Diagnostyka
• Wycinki celowane
• Biopsja endometrialna, frakcjonowane wyłyżeczkowanie
macicy
• Histeroskopia
• Badanie radiologiczne klatki piersiowej
• Cystoskopia
• Urografia
• Usg jamy brzusznej
• Usg narządu rodnego
• Wlew doodbytniczy
• Tomografia komputerowa
• Rezonans magnetyczny
• Scyntygrafia

Rak szyjki macicy
Objawy
• Dysplazja szyjki macicy, rak przedinwazyjny oraz wczesne
przypadki raka inwazyjnego najczęściej przebiegają
bezobjawowo
i wykrywane są najczęściej w wyniku przeprowadzonego
badania cytologicznego z następową weryfikacją
histopatologiczną wycinków lub fragmentów szyjki macicy.
• Najczęstszym objawem są plamienia i krwawienia z dróg
rodnych (tzw. plamienia kontaktowe przy współżyciu).
Wzrost guza
z towarzyszącą martwicą powoduje pojawienie się
cuchnących upławów. Ból nie jest charakterystyczny dla
wczesnych przypadków raka szyjki macicy. W przypadkach
zaawansowanych miejscowo obserwuje się bóle miednicy,
okolicy krzyżowej o różnym nasileniu

Rak szyjki macicy
• Objawy rwy kulszowej charakterystyczne są dla
zaawansowanych przypadków przebiegających z
naciekaniem przymacicz i splotów nerwowych miednicy.
Objawy urologiczne – krwiomocz, mocznica, anuria
występują w przypadkach raka naciekającego pęcherz
moczowy i moczowody. Krwawienia z jelita grubego,
podniedrożność i niedrożność. Przerzuty odległe
charakteryzują się mnogością objawów w zależności od
objętego obszaru.

Rak szyjki macicy
Rozpoznanie
Podstawą rozpoznania jest badanie mikroskopowe
wycinków
z szyjki macicy.
Najczęstszym typem histopatologicznym raka szyjki
macicy jest rak płaskonabłonkowy.

Rak szyjki macicy
Profilaktyka pierwotna
Szczepienia przeciw wirusowi HPV
• Szczepionki te chronią przed zmianami przedrakowymi,
wywołanymi przez dwa najczęstsze typy wirusa HPV: 16 i
18, które łącznie odpowiadają za ponad 70% przypadków
raka szyjki macicy na świecie.
• Szczepionka powinna zostać podana dziewczynkom od 9 r.
ż., lub kobietom do 26 r. ż., u których wykluczy się
zakażenie wirusem brodawczaka. Aby wytworzyć
odpowiedni poziom przeciwciał musi zostać ona podana
trzykrotnie.

Rak szyjki macicy
Szczepienia przeciw wirusowi HPV
• Szczepionka przeciw HPV jest wskazana nie tylko dla
dziewcząt
i kobiet, ale również dla chłopców w wieku od 9 do 15 lat.
Podanie szczepionki chłopcom jest wskazane, gdyż w
przyszłości zaszczepieni młodzi mężczyźni nie będą zakażali
swoich partnerek.
• Zaszczepić mogą się także osoby, które są już zakażone,
gdyż szczepionka będzie chronić ich przed infekcją innymi
typami wirusa HPV. Szczepienie nie zmienia jednak
przebiegu choroby już istniejącej.

Rak szyjki macicy
Szczepienia przeciw wirusowi HPV
• Szczepionka działa co najmniej 5 lat, a prawdopodobnie
dłużej. 5 lat to najdłuższy okres obserwacji osób poddanych
szczepieniom.
• W Polsce dostępne są 2 rodzaje szczepionek przeciw HPV:
Silgard i Cervarix. Silgard jest szczepionką czterowalentną i
powoduje odpornośc na zakażenie wirusami HPV typu 6, 11,
16 i 18. Typy 6 i 11 powodują kłykciny kończyste, a typy 16
i 18 powodują zmiany nowotworowe. Cervarix to
szczepionka dwuwalentna i zapobiega przed zakażeniem
typami 16 i 18 wirusa HPV.

Rak szyjki macicy
Szczepienia przeciw wirusowi HPV
Należy pamiętać, że żadna ze szczepionek nie chroni
całkowicie przed rakiem szyjki macicy, ponieważ
wysokoonkogenne typy HPV (16 i 18), przeciw którym
skierowane są szczepionki odpowiedzialne są za nieco
ponad 70% przypadków raka szyjki macicy. Wykonywanie
badań cytologicznych po szczepieniach jest więc nadal
konieczne, ponieważ pozostaje istotny margines
przypadków raka, przed którymi szczepionka nie jest w
stanie zabezpieczyć.

Rak szyjki macicy
Profilaktyka wtórna
• Cytologia – najskuteczniejsza metoda wykrywania
nieprawidłowych zmian w komórkach szyjki macicy, które
mogą stanowić pierwsze objawy raka szyjki macicy. Badanie
cytologiczne pozwala ocenić, czy wśród komórek szyjki
macicy nie ma komórek nieprawidłowych, zmian
przedrakowych lub komórek raka. Polega ono na delikatnym
pobraniu przez lekarza (ginekologa) lub położną za pomocą
szpatułki lub specjalnej szczoteczki niewielkiej ilości
komórek
z powierzchni szyjki macicy.
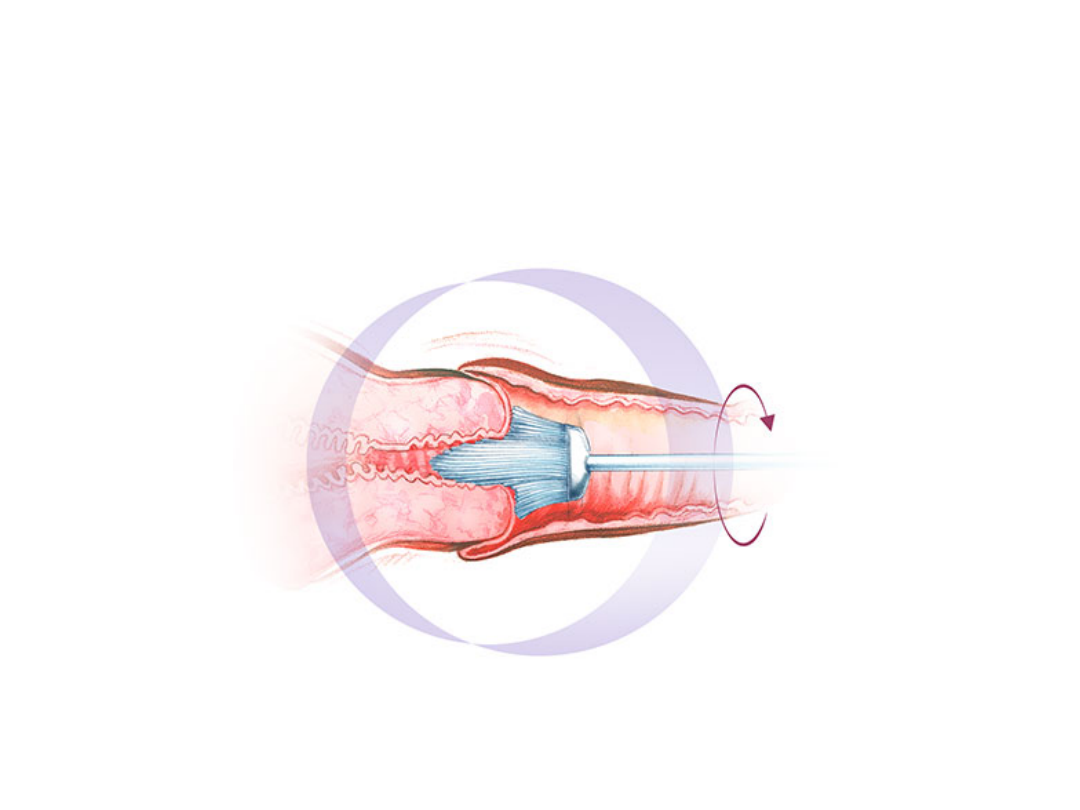
Badanie cytologiczne

Rak szyjki macicy
Badanie cytologiczne najlepiej przeprowadzać:
• co najmniej 2 dni po ostatnim dniu miesiączki i nie później
niż 2 dni przed rozpoczęciem miesiączki,
• co najmniej 4 dni po użyciu globulek dopochwowych,
• co najmniej jeden dzień po badaniu ginekologicznym czy
USG dopochwowym,
• w dniu badania nie należy współżyć, wykonywać irygacji
pochwy ani zakładać tamponów
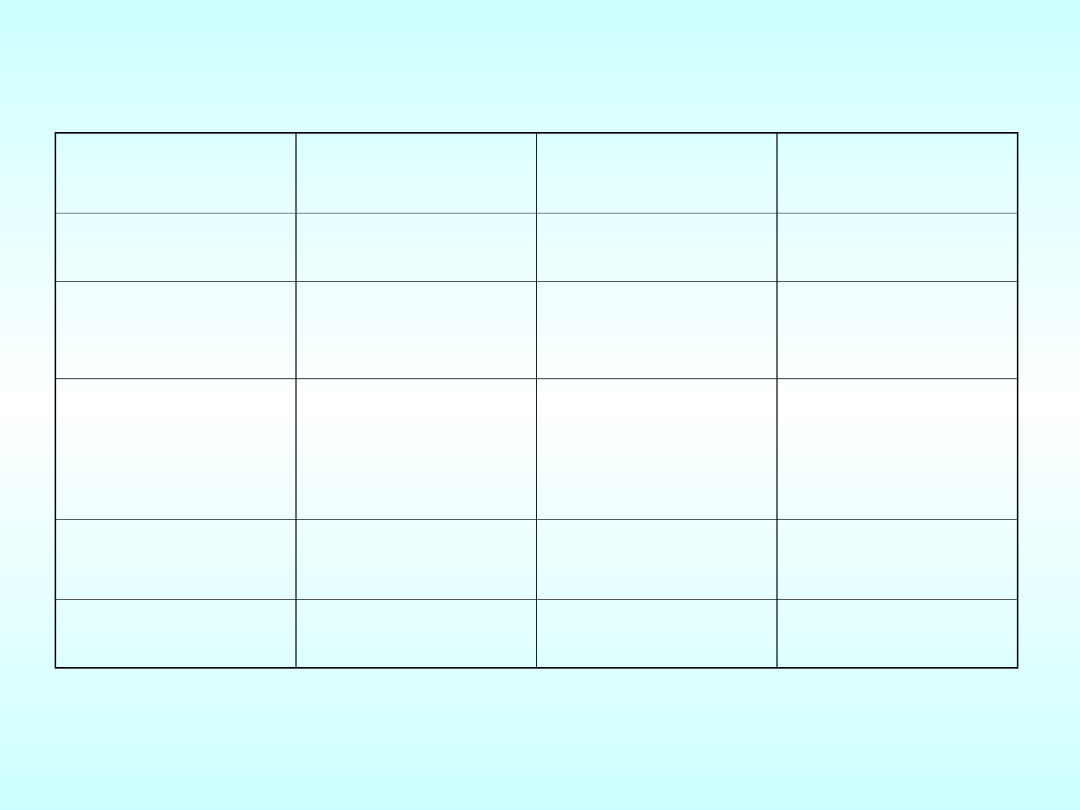
Rak szyjki macicy
CIN I – śródnabłonkowa neoplazja (nowotworzenie komórek)
CIN II – dysplazja średniego stopnia
LGSIL – zmiany śródnabłonkowe małego stopnia
CIN III – dysplazja dużego stopnia
HGSIL – zmiany śródnabłonkowe dużego stopnia
Amerykańskie
Towarzystwo Walki z
Rakiem
Grupa Cytologiczna
Pap.
System Bethesdy
Ocena wyników
Zalecenia dla lekarza
Rozmaz prawidłowy
I
Komórki prawidłowe
Powtórzenie badania za
rok
Rozmaz podejrzany
II
Nie ma komórek
nowotworowych, są
komórki nieprawidłowe,
zapalne
Konieczność leczenia
przeciwzapalnego
Rozmaz podejrzany co
do istnienia nowotworu
III
CIN I i CIN II LGSIL ±
HPV
Obecne komórki
atypowe podejrzane
jako nowotworowe
Powtórzenie badania po
leczeniu w ciągu 3
mies., jeśli nadal
rozpoznawana jest gr. III
zalecana kolposkopia
i/lub biopsja
Rozmaz pozytywny co
do istnienia nowotworu
IV
CIN III ± HGSIL lub ca in
situ
Obecne komórki
prawdopodobnie
nowotworowe
Badanie
histopatologiczne
Rozmaz pozytywny jw..
V
Rak płaskonabłonkowy
Obecne komórki
nowotworowe
Badanie
histopatologiczne

Rak błony śluzowej trzonu macicy
Epidemiologia
Polska 1999 r.:
• Zachorowalność – 3109
• Umieralność – 759

Rak trzonu macicy
Czynniki ryzyka
Ryzyko
Otyłość Waga
> 78 kg
> 96 kg
x 2,3
x 4,3
Bezdzietność vs 1
poród
vs 5
porodów
x 2
x 3
Późna menopauza >52 r. ż.
x 2
Cukrzyca i nadciśnienie tętnicze
x 2,8
Uwarunkowania genetyczne
Zespół Lynch II
Hyperestrogenizm
x 3,1
Tamoxifen
x 1,4

Rak trzonu macicy
Czynniki ryzyka
Estrogeny
w
nadmiernym
stopniu
powodują
niekontrolowany rozrost endometrium. Rozrosty bez cech
atypii nie są stanami przednowotworowymi. Ryzyko
występowania raka błony śluzowej macicy wzrasta w
przypadku istnienia rozrostu złożonego z atypią
i wynosi 30 – 50%.
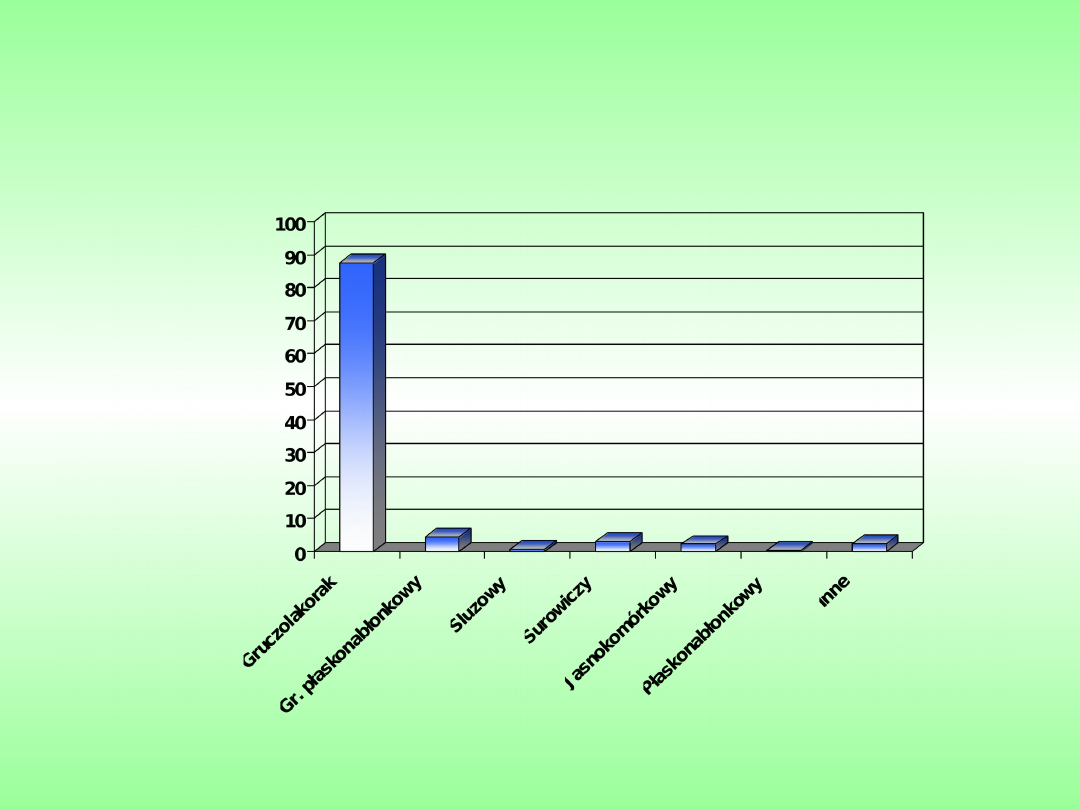
Typy histologiczne raka trzonu macicy

Rak trzonu macicy
Objawy
•
Krwawienia acykliczne i nieprawidłowe krwawienia po
okresie menopauzalnym
•
Nawracające upławy
•
Bóle podbrzusza

Rak trzonu macicy
Diagnostyka
• Pobranie wyskrobin z trzonu i szyjki macicy do weryfikacji
histopatologicznej
• Histeroskopia – metoda precyzyjnego pobrania materiału z
macicy

Rak trzonu macicy
Profilaktyka
• Ochronne działanie ma progesteron przyjmowany np. w
trakcie hormonalnej terapii zastępczej. Jednak wadą HTZ
jest wzrost częstości raka sutka.
• Utrzymanie prawidłowej wagi ciała
• Systematyczne badania ginekologicze
Nie ma jednak metody, która spełniałaby warunki
sreeningu
w przypadku raka trzonu macicy (tzn. byłaby czuła, tania i
ogólnie
dostępna).
Niezwykle
istotne
jest
więc
wyodrębnienie
pacjentek
z grup „wysokiego ryzyka” oraz ich ścisła kontrola,
szczególnie
w przypadku otyłych kobiet z wieloletnim wywiadem
dotyczącym nadciśnienia tętniczego i cukrzycy.

Rak jajnika i jajowodu
Epidemiologia
Zapadalność na raka jajnika wynosi 11,2/100 000.
Rocznie
w Polsce notuje się ponad 3000 nowych zachorowań. Rak
jajnika
zajmuje
drugie
miejsce
co
do
częstości
występowania wśród nowotworów narządu rodnego (po
raku szyjki macicy).
Pierwotny rak jajowodu należy do najrzadszych i źle
rokujących nowotworów żeńskich narządów płciowych.
Szczyt zachorowań przypada na 6. dekadę życia. Częstość
jego
występowania
wynosi
0,18-1,8%
wszystkich
nowotworów
złośliwych
narządu
rodnego
kobiet,
zachorowalność ocenia się na około 3,6 przypadków/ 1 mln
kobiet/rok.

Raj jajnika i jajowodu
Czynniki ryzyka
• Podeszły wiek
• Bezdzietność
• Zachorowanie na raka piersi, trzonu macicy lub okrężnicy
• Rodzinne występowanie raka jajnika (mutacje w genach
BRCA1
i BRCA2)
• Wysokie spożycie tłuszczy
• Duże spożycie kawy i przetworów mlecznych
• Talk

Rak jajnika i jajowodu
Czynniki ochronne
• Długotrwałe stosowanie hormonalnej antykoncepcji
• Liczne ciąże
• Karmienie piersią

Rak jajnika i jajowodu
Objawy wg częstości występowania
• Powiększenie obwodu brzucha
• Bóle brzucha
• Zaburzenia żołądkowe
• Częstsze oddawanie moczu
• Krwawienia z pochwy
• Utrata masy ciała
Rak jajnika często daje objawy dopiero w późnych stadiach.

Rak jajnika i jajowodu
Diagnostyka
• W przypadku stwierdzenia badaniem ginekologicznym guza
przydatków konieczne jest wykonanie badania usg i
oznaczenia markera Ca – 125.

Rak jajnika i jajowodu
Profilaktyka
• Nie istnieją badania przesiewowe w kierunku raka jajnika
(za
wyjątkiem
postaci
dziedzicznych).
Badanie
ginekologiczne oraz badanie usg pozwala na wykrycie tego
nowotworu
dopiero
w późnych stadiach (kiedy jego średnica przekracza 5 cm).
• Doskonałym badaniem diagnostycznym w przypadku
podejrzenia raka jajnika lub określenia rozległości procesu
nowotworowego jest PET-CT. Jednak badanie to jest bardzo
drogie
i
dostępne
tylko
w kilku miastach Polski, więc nie spełnia warunków
screeningu.

Rak piersi
Epidemiologia
• Częstotliwość 1 na 8-12 kobiet (ogólna populacja)
• Dziedziczne raki 5-10%
• ~1/3 spowodowane przez uszkodzenie jednego genu
– BRCA1
– BRCA2
Rak piersi jest najczęstszym nowotworem złośliwym
kobiet na świecie. Stanowi około 21% wszystkich
zachorowań na nowotwory złośliwe u Polek

Rak piersi
Czynniki ryzyka
• Zależne od estrogenów
– Wczesne pokwitanie
Przed 12 rż
wzrost ryzyka
– Późna menopauza
Po 55 rż
wzrost ryzyka
– Rodność
Kobiety bezdzietne
wzrost ryzyka
Pierwszy poród po 30 rż
wzrost ryzyka
– Doustne tabletki antykoncepcyjne
Podwyższone ryzyko zmniejsza się z momentem
odstawienia leku
– Długa terapia hormonalna
Ponad 5 lat –> wzrost ryzyka

Rak piersi
• Wynikające ze stylu życia
– Alkohol
Jeden lub więcej kieliszków alkoholu dziennie –> wzrost
ryzyka
– Papierosy
• Środowiskowe czynniki ryzyka
– Toksyny mogą uszkadzać DNA
– Ekspozycja na promienie RTG

Rak piersi
Czynniki ochronne
• Karmienie piersią
– Rok i powyżej –> obniżone ryzyko
• Dieta
– Dużo warzyw i owoców –> obniżone ryzyko
• Ćwiczenia
– Regularne –> obniżone ryzyko
• Waga
– Utrzymywanie prawidłowej wagi –> obniżone ryzyko

Rak piersi
Objawy
• Asymetria piersi
• Zmiany skórne piersi
• Zmiany konsystencji gruczołu
• Pojawienie się podbarwionej krwią wydzieliny z brodawki
• Złuszczanie się skóry wokół piersi
• Ból
• Zniekształcenie brodawki/otoczki
• Powiększone węzły chłonne

Rak piersi
Diagnostyka
Badania obrazowe:
1.
Mammografia
2.
Galaktografia
3.
Ultrasonografia
4.
Biopsja gruboigłowa pod kontrolą usg
5.
Biopsja cienkoigłowa pod kontrolą usg

Rak piersi
Diagnostyka
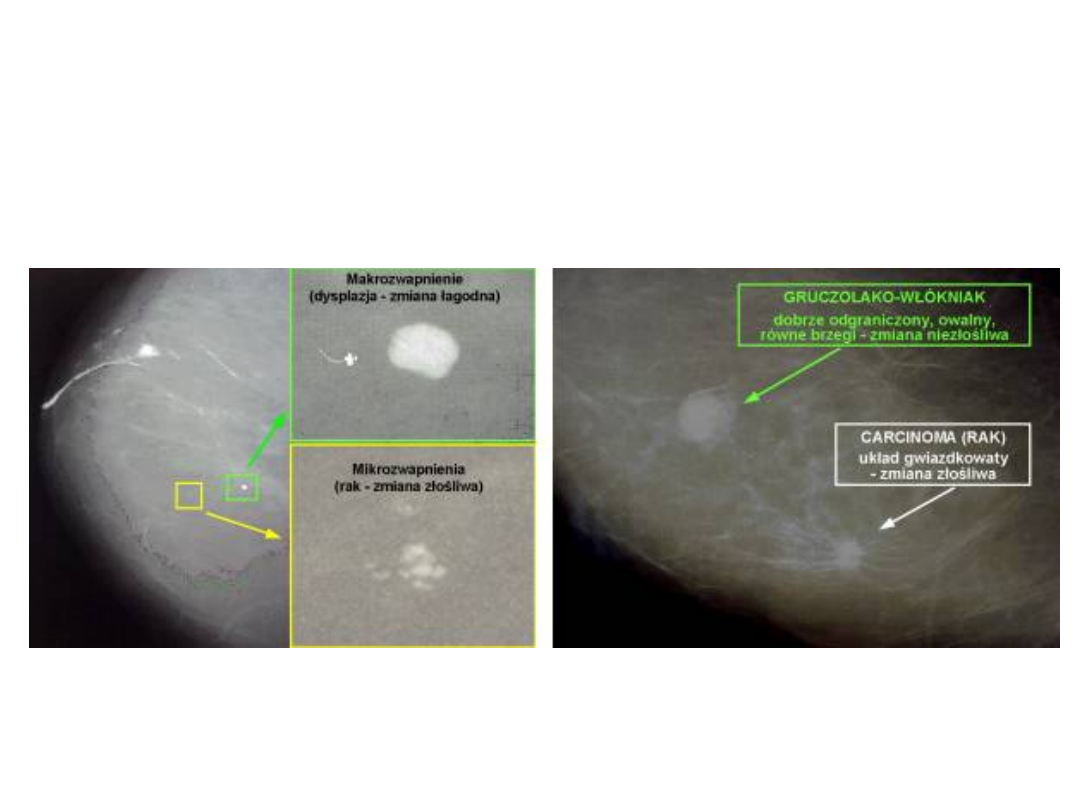
Mammografia
–
Objawy radiologiczne raka piersi:
•
Nieprawidłowe i nieregularne zacienienie
•
Mikrozwapnienia
•
Zaburzenia architektoniki utkania zrębu
łącznotkankowego sutka
•
Niesymetryczne powiększenie węzłów chłonnych
Badanie mammograficzne zalecane jest u kobiet po 40 r.
ż., ponieważ w tym wieku w gruczole piersiowym
dominuje utkanie tłuszczowe.

Rak piersi
Diagnostyka
Galaktografia
Badanie to polega na wykonywaniu zdjęć rtg piersi po
podaniu środka cieniującego do wydzielającego przewodu
mlecznego. Oceniane są zarysy przewodów mlecznych i
ewentualne ubytki wypełnienia. Ułatwia rozpoznanie u
chorych
z
wyciekiem
z
piersi,
u których istnieje podejrzenie zmian w zakresie przewodów
mlecznych.

Rak piersi
Diagnostyka
Ultrasonografia
Wartość usg piersi zależy od jakości aparatury
diagnostycznej oraz od doświadczenia lekarza.
Cechy sonograficzne nieprawidłowych struktur w piersi
to niskoechogeniczna zmiana ogniskowa, bezechowa jak w
torbielach lub o obniżonej echogeniczności jak w zmianach
litych.
Usg sutków wykonuje się u kobiet młodych (do 40 r. ż.),
u których dominuje utkanie gruczołowe miąższu.
Rak piersi

Rak piersi
Diagnostyka
Biopsja gruboigłowa – wykonywana jest przy rozsianych
radiologicznie mikrozwapnieniach na większych obszarach
piersi np. w jednym kwadrancie bez ewidentnego
zacienienia. Pobrany materiał jest poddawany badaniu
histopatologicznemu, precyzyjnie określającemu charakter
zmiany.
Biopsja cienkoigłowa – wykonywana jest wówczas, gdy
widoczne jest wyraźne zacienienie, często gwiazdkowate
lub gdy widoczne jest skupisko mikrozwapnień. Pobrane
komórki rozprowadzane są na szkiełku mikroskopowym,
odpowiednio barwione i poddawane badaniu pod
mikroskopem w celu stwierdzenia obecności komórek
nowotworowych.
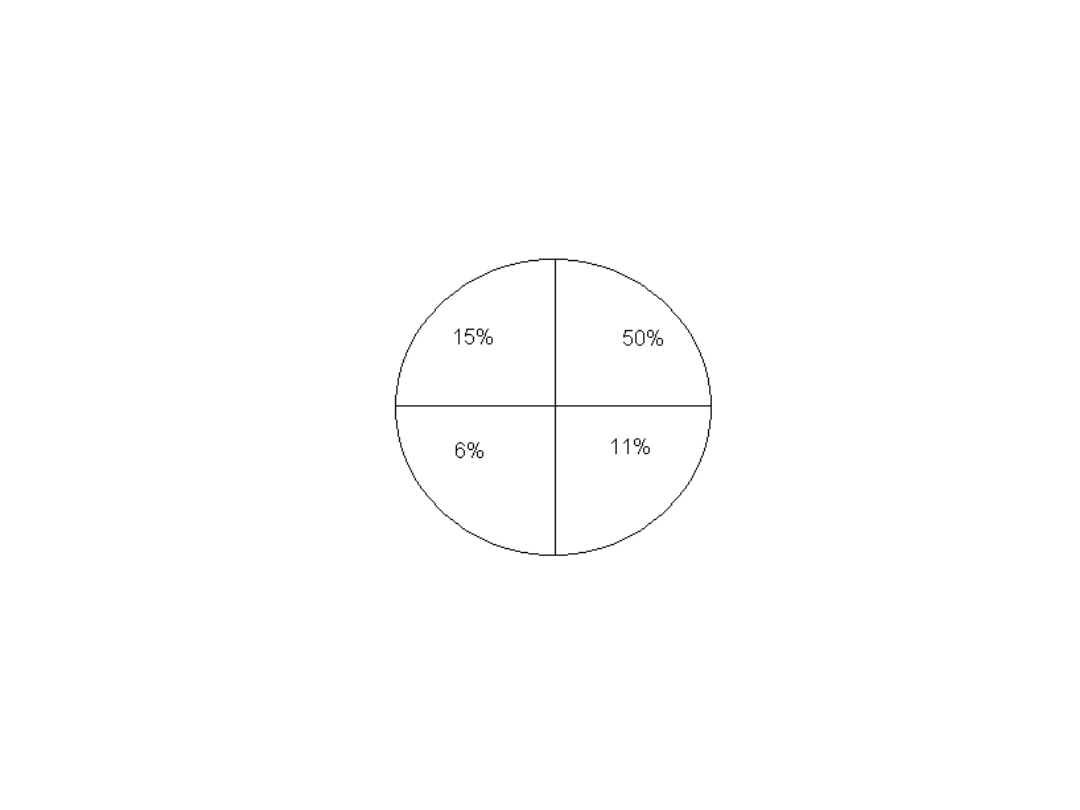
Rak piersi
Rozkład zmian

Rak piersi
Profilaktyka pierwotna
Profilaktyka pierwotna jest ograniczona przez wielość
czynników ryzyka raka piersi i jego niewyjaśniona etiologia.
Do profilaktyki pierwotnej raka piersi można zaliczyć:
• Zwalczanie palenia
• Zwalczanie nadmiernego picia alkoholu
• Upowszechnianie diety ubogiej w tłuszcze zwierzęce, a
bogatej
w warzywa i owoce

Rak piersi
Profilaktyka wtórna
• Okresowe badania kliniczne (wykonane przez
przeszkolonego specjalistę)
• Badania przesiewowe (screening mammograficzny)
• Samobadanie piersi

Rak piersi
Profilaktyka wtórna
Okresowe badania kliniczne
• U kobiet w wieku 20 – 39 lat wykonywane co 3 lata
• U kobiet od 40. r. ż. Wykonywane corocznie

Rak piersi
Profilaktyka wtórna
Badania przesiewowe
Mammografia przesiewowa – badanie radiologiczne u osób
bez dolegliwości ani żadnych podejrzanych zgrubień.
• Kobiety po 40 r. ż. powinny zgłaszać się na mammografię co
2 lata
• Kobiety po 50 r. ż. powinny zgłaszać się na mammografię co
roku
• Kobietom poniżej 49 r. ż. z przypadkami raka piersi w
rodzinie zalecana jest konsultacja w poradni specjalistycznej

Rak piersi
Profilaktyka wtórna
Badania przesiewowe
Czułość
badania
mammograficznego
(zdolność
wykrycia) określa się na 80%, natomiast specyficzność
(zdolność wyleczenia) dochodzi do 95%.
Wyraźny korzystny wpływ w postaci obniżenia
umieralności stwierdza się, gdy w badaniach bierze udział
ponad 70% populacji badanej. Na podstawie badań CBOS i
GUS można oszacować, że częstość wykonywania
mammografii profilaktycznej w Polsce nie przekracza 5%
kobiet rocznie.

Rak piersi
Profilaktyka wtórna
Samobadanie piersi
• Badania muszą być systematyczne. Powtarzanie badania
raz na miesiąc ma tę zaletę, że poznaje się bardzo
dokładnie budowę własnych piersi i uczy się wykrywać
nawet drobne zmiany
• Najlepszy moment na badanie piersi u kobiet
miesiączkujących przypada na 7-10 dzień cyklu
• Kobiety niemiesiączkujące- regularnie 1 raz w miesiącu

Rak piersi
Profilaktyka wtórna
Samobadanie piersi
Guz, który można wyczuć palcami w trakcie
comiesięcznego badania ma średnicę ok. 1 cm. Taki guz
rośnie 4 lata, a nawet dłużej, w ciągu tego czasu można go
wykryć za pomocą mammografii lub badania usg. Guz
wielkości 1 – 2 cm można skutecznie leczyc. Średnio 3mm
średnicy ma guzek, który wykrywa się u kobiety regularnie
poddającej się mammografii, wtedy szanse na wyleczenie
są niemal stuprocentowe. Ok. 12 mm mierzy zmiana
wykrywana
podczas
comiesięcznego
badania.
21
milimetrowy guz zauważa u siebie kobieta, która bada się
nieregularnie, 40 mm – to wielkość guza wykrywanego u
kobiety, która nigdy wcześniej nie badała piersi. Tak
zaawansowany nowotwór zmniejsza szansę na skuteczne
leczenie.

Rak piersi
Profilaktyka wtórna
Samobadanie piersi – instrukcja
1.
Stań rozebrana przed dużym lustrem w dobrym
oświetleniu.
2.
Oceń symetrię obu piersi, ich kształt wygląd skóry,
brodawek wraz z otoczkami.
3.
Oglądaj je w różnych pozycjach:
•
Z rękami podniesionymi do góry
•
Z rękami na biodrach
•
Z rękami opuszczonymi wzdłuż tułowia
4.
Badaj każdą pierś oddzielnie, opuszkami palców (nie
paznokciami!), każdy kwadrant po kolei, następnie także
okolicę nad- i podobojczykową oraz pachową.

Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
Wyszukiwarka
Podobne podstrony:
Profilaktyka chorób nowotworowych narządów rodnych
PROFILAKTYKA CHORÓB NOWOTWOROWYCH
Profilaktyka chorób nowotworowych u kobiet, Poloznictwo
Nowotwory narządów rodnych, położnictwo, PołożnictwoII
GENEZA I PROFILAKTYKA CHORÓB NOWOTWOROWYCH 2
CHOROBY NOWOTWOROWE NARZĄDÓW PŁCIOWYCH ŻEŃSKICH, Pielęgniarstwo
choroby nowotworowe profilaktyka i diagnostyka
DIAGNOSTYKA CHORÓB NARZĄDÓW RODNYCH, Pielęgniarstwo
Leczenie bólu i opieka paliatywna w chorobach nowotworowych
Leczenie uzupełniające nowotworów narządu rodnego chemioterapia, radioterapia
Nowotwory narządu rodnego
Pielgnowanie w chorobach nowotworowych jelita grubego
CHOROBY NOWOTWOROWE A PROMOCJA ZDROWIA
więcej podobnych podstron