
O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
68
LECZENIE SPASTYCZNOŚCI I INNYCH
OBJAWÓW NEUROLOGICZNYCH
dr n.med. Tomasz Kmieć
Klinika Neurologii i Epileptologii, Instytut Pomnik Centrum Zdrowia Dziecka
pastyczno
ść
(wg. Lance, 1980) jest to zaburzenie ruchowe, charakteryzuj
ą
ce si
ę
wzmo
ż
eniem (nadpobudliwo
ś
ci
ą
) tonicznych odruchów
ś
ci
ę
gnistych na rozci
ą
ganie
(wzmo
ż
eniem napi
ę
cia mi
ęś
niowego) w zale
ż
no
ś
ci od szybko
ś
ci rozci
ą
gania. Wynika to z
odhamowania odruchu rozci
ą
gowego jako składowej uszkodzenia motoneuronów na
wy
ż
szym poziomie.
Spastyczno
ś
ci, okre
ś
lanej tak
ż
e napi
ę
ciem typu scyzorykowego, towarzyszy zwykle niedowład lub
pora
ż
enie z wygórowaniem odruchów
ś
ci
ę
gnistych, obecno
ś
ci
ą
odruchów patologicznych, stopotrz
ą
s,
ł
ą
cznie okre
ś
lane mianem tzw. zespołu górnego neuronu. Zespół górnego neuronu powstaje w
wyniku uszkodzenia zst
ę
puj
ą
cych dróg ruchowych (piramidowych) na poziomie kory ruchowej, pnia
mózgu lub rdzenia kr
ę
gowego; spastyczno
ść
ulega ewolucji w ci
ą
gu dni lub tygodni od uszkodzenia.
W przypadku ostrego uszkodzenia przed wyst
ą
pieniem spastyczno
ś
ci mi
ęś
nie s
ą
wiotkie, a odruchy
ś
ci
ę
gniste osłabione i w zale
ż
no
ś
ci od poziomu uszkodzenia stan taki mo
ż
e utrzymywa
ć
si
ę
przez
kilka dni do kilku miesi
ę
cy.
Spastyczno
ść
zapocz
ą
tkowuje seri
ę
zdarze
ń
, które poprzez ograniczenie prawidłowej funkcji mi
ęś
ni i
wzrost ich napi
ę
cia prowadzi do powstawania przykurczów mi
ęś
niowo-
ś
ci
ę
gnistych, deformacji ko
ś
ci i
sztywno
ś
ci lub niestabilno
ś
ci stawów.
PATOFIZJOLOGIA
Patofizjologiczna przyczyna spastyczno
ś
ci nadal nie jest do ko
ń
ca wyja
ś
niona. Podło
ż
em
spastyczno
ś
ci jest zaburzenie równowagi mi
ę
dzy mechanizmami pobudzaj
ą
cymi i hamuj
ą
cymi w
regulacji motoneuronów alfa i gamma rdzenia kr
ę
gowego.
Regulacja napięcia mięśniowego
zale
ż
y od aktywno
ś
ci:
I.
o
ś
rodków nadrdzeniowych:
a. hamuj
ą
ce: grzbietowa droga siatkowato-rdzeniowa (w sznurach bocznych rdzenia
kr
ę
gowego)
b. pobudzaj
ą
ce:
i. brzuszno-przy
ś
rodkowa droga siatkowato-rdzeniowa (w sznurach przednich
rdzenia kregowego)
ii. droga przedsionkowo-rdzeniowa
II.
o
ś
rodków rdzeniowych (segmentarnych)
c. z licznymi neuronami wstawkowymi (interneuronami)
i. interneurony presynaptyczne hamuj
ą
ce akso-aksonalne na zako
ń
czeniach Ia
(GABA-ergiczne), s
ą
kontrolowane przez drogi zst
ę
puj
ą
ce z o
ś
rodków
nadrdzeniowych
ii. interneurony hamuj
ą
ce unerwienia na zako
ń
czeniach Ia (neuroprzeka
ź
nik
glicyna): uszkodzenie powoduje zaburzenia synchronicznej pracy agonistów i
antagonistów – powoduje to zjawisko ko-kontrakcji mi
ęś
nia antagonisty zamiast
jego rozkurczu (objaw: np. klonus stopy) lub znacznego osłabienia m.
antagonisty (np. przykurcz
ś
ci
ę
gna Achillesa: stopa ko
ń
ska czyli wzrost
aktywno
ś
ci
m.trójgłowego
łydki
powoduje
nadmierne
osłabienie
m.
piszczelowego przedniego) w zale
ż
no
ś
ci od miejsca uszkodzenia dróg
siatkowato-rdzeniowych i przewagi bod
ź
ców hamuj
ą
cych lub pobudzaj
ą
cych
S

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
69
iii. komórki Renshaw – tzw. hamowania nawracaj
ą
cego, powoduj
ą
ce zwrotne
hamowanie zarówno zako
ń
cze
ń
Ia, jak i motoneuronów alfa.
Mechanizmy powstawania spastyczności:
o
wypadni
ę
cie
funkcji
interneuronów
hamuj
ą
cych
powoduje
nadpobudliwo
ść
motoneuronów rdzenia (utrata kontroli przez o
ś
rodki nadrdzeniowe)
o
zmiany we wła
ś
ciwo
ś
ciach błon motoneuronów alfa powodujacych ich nadmiern
ą
nadpobudliwo
ść
(z powodu „odci
ę
cia” kontroli od górnego motoneuronu)
o
i tworzeniem na ich powierzchni nowych licznych zako
ń
cze
ń
o
zmiana wewn
ę
trznych mechanicznych wła
ś
ciwo
ś
ci mi
ęś
ni prowadz
ą
cych do rozwoju
trwałych przykurczów
Występowanie spastyczności
(w bardzo wielu chorobach OUN):
o
stwardnienie rozsiane
o
udar mózgu
o
mózgowe pora
ż
enie dzieci
ę
ce
o
urazy mózgu i rdzenia kr
ę
gowego
o
post
ę
puj
ą
ce choroby zwyrodnieniowe układu nerwowego z zaj
ę
ciem górnego neuronu
ruchowego z objawami piramidowymi i pozapiramidowymi (leukodystrofie, choroba
Hallervordena-Spatza, ceroidolipofuscynoza, choroba Huntigntona i in.)
OCENA I BADANIE STOPNIA SPASTYCZNOŚCI
Ocena stopnia spastyczno
ś
ci polega na stwierdzeniu, które mi
ęś
nie lub grupy mi
ęś
ni s
ą
nadaktywne i
okre
ś
laj
ą
efekt spastyczno
ś
ci we wszystkich aspektach funkcjonowania pacjenta takich, jak: zdolno
ść
poruszania si
ę
, mo
ż
liwo
ść
pracy i codziennej aktywno
ś
ci
ż
yciowej. Fizjoterapeuci i terapeuci
zaj
ę
ciowi nale
żą
do zespołu, który ocenia i prowadzi leczenie pacjenta ze spastyczno
ś
ci
ą
.
Identyfikacja spastycznych mi
ęś
ni jest zło
ż
onym zadaniem, gdy
ż
wiele mi
ęś
ni mo
ż
e zaburza
ć
ruchomo
ść
stawu, a nie wszystkie mi
ęś
nie potencjalnie powoduj
ą
ce deformacj
ę
s
ą
spastyczne.
Badanie EMG z diagnostycznym blokowaniem przy u
ż
yciu miejscowych
ś
rodków znieczulaj
ą
cych
pozwala na testowanie przyczyn deformacji i uzyskiwania informacji dotycz
ą
cej długoterminowego
leczenia przez odnerwienie.
Diagnostyczne blokowanie punktów ruchowych ko
ń
czyn pozwala na stwierdzenie czy wybrane
post
ę
powanie lecznicze osłabiaj
ą
ce mi
ęś
nie jest wskazane dla obni
ż
enia np. sztywno
ś
ci kolana.
Spastyczno
ść
przywodzicieli i zginaczy biodra mo
ż
e prowadzi
ć
do skrzywienia miednicy. Cz
ę
sto
zło
ż
one deformacje kolana i biodra wymagaj
ą
kombinacji stosowanych sposobów leczenia (neuroliza,
chemodenerwacja).
Badanie stopnia spastyczno
ś
ci polega na kompleksowej ocenie i badaniu neurologiczym,
ortopedycznym, fizjoterapeutycznym, z okre
ś
leniem zakresu dziennej aktywno
ś
ci
ż
yciowej przed
specyficznym leczeniem i po jego zastosowaniu. Obejmuje ona badanie napi
ę
cia mi
ęś
niowego,
ruchomo
ś
ci, siły, równowagi i wytrzymało
ś
ci. Dla obiektywnej oceny pacjenta ze spastyczno
ś
ci
ą
stosuje si
ę
m.in.: pomiary goniometryczne, ilo
ś
ciow
ą
komputerowa obiektywn
ą
analiz
ę
chodu,
zmodyfikowan
ą
skal
ę
Ashwortha oceny napi
ę
cia mi
ęś
nowego w stopniach od 0 do 4 (gdzie 0
oznacza brak wzmo
ż
enia napi
ę
cia mi
ęś
ni, a 4 sztywno
ść
mi
ęś
ni przy zginaniu i prostowaniu), pomiar
obustronny przywodzicieli i inne. Dobór testu jest stosowany w zale
ż
no
ś
ci od spodziewanych zmian i
wyników po zastosowanym wybranym sposobie leczenia. Zauwa
ż
ono,
ż
e zmiany w pomiarach
technicznych spastyczno
ś
ci nie zawsze musz
ą
dobrze korelowa
ć
z uzyskan
ą
popraw
ą
kliniczn
ą
.
Spastyczność kończyn górnych:
Mi
ęś
nie powoduj
ą
ce spastyczno
ść
i dysfunkcj
ę
z przywiedzeniem i rotacj
ą
wewn
ę
trzn
ą
ramienia to:
m. latissimus dorsi, m. teres major, m. pectoralis major, m. subscapularis; tzw. łokie
ć
zgi
ę
ciowy: m.
brachioradialis, m. biceps, m. brachialis; nadgarstek zgi
ę
ciowy: m. flexor carpi radialis (objaw cie
ś
ni
kanału nadgarstka), a zaci
ś
ni
ę
cie pi
ęś
ci: mi
ęś
nie dłoni i palców.

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
70
Spastyczność kończyn dolnych:
Spastyczna deformacja ko
ń
czyn dolnych wpływa na uło
ż
enie w łó
ż
ku, siedzenie, zakres czynno
ś
ci w
fotelu, na przemieszczanie i wstawanie. Stopa ko
ń
sko-szpotawa jest najcz
ę
stszym objawem
patologicznym widocznym w ko
ń
czynach dolnych i kluczow
ą
deformacj
ą
ograniczaj
ą
c
ą
codzienne
funkcjonowanie lub przemieszczanie si
ę
bez pomocy. Nadaktywno
ść
mi
ęś
ni zginaczy podudzi mo
ż
e
wskazywa
ć
,
ż
e sztywno
ść
kolana zapobiega upadkowi blokuj
ą
c nagłe jego zgi
ę
cie.
PRZEGLĄD METOD LECZENIA SPASTYCZNOŚCI
Ró
ż
ne s
ą
obecnie sposoby leczenia spastyczno
ś
ci. Leczenie dzieci ze spastyczno
ś
ci
ą
jest tematem
niezliczonej liczby publikacji, w wi
ę
kszo
ś
ci jednak bez porównania z grup
ą
kontroln
ą
. Podstawow
ą
praktyczn
ą
zasad
ą
, któr
ą
nale
ż
y kierowa
ć
si
ę
przed rozpocz
ę
ciem terapii jest to czy s
ą
wskazania do
leczenia spastyczno
ś
ci i jakie b
ę
d
ą
spodziewane efekty tego sposobu post
ę
powania.
Celem leczenia spastyczno
ś
ci, który chcemy uzyska
ć
jest:
- poprawa jako
ś
ci chodu (spastyczno
ść
ogniskowa-grupa mi
ęś
ni)
- umo
ż
liwienie wła
ś
ciwej higieny i piel
ę
gnacji (ok. krocza, r
ę
ka)
- poprawa wykonywania czynno
ś
ci codziennych
- zmniejszenie bólu, cz
ę
sto
ś
ci i siły napi
ęć
mi
ęś
ni (dyskomfort)
- eliminacja nieprzyjemnych bod
ź
ców
- zapobieganie powstawania trwałych przykurczów
- odło
ż
enie w czasie do pełnego rozwoju mi
ęś
ni zabiegów ortopedycznych
Metody leczenia spastyczno
ś
ci:
1.Farmakoterapia
- Leki doustne:
o
benzodiazepiny:diazepam,clonazepam,tetrazepam
o
baklofen (lioresal)
o
dantroleum (dantrium)
o
tizanidine (sirdalud)
o
mydocalm
- Leki dokanałowe – baklofen w pompie (ITB)
- Leki podawane miejscowo – do mi
ęś
nia:
o
toksyna botulinowa BTXA (Botox, Dysport)
o
alkohol, fenol.
2. Leczenie chirurgiczne
o
tenotomia (przeci
ę
cie
ś
ci
ę
gien)
o
rizotomia (przeci
ę
ci korzeni grzbietowych)
o
DREZ-tomia (microsurgical dorsal root entry zone lesions) (drezotomia -
mikrochirurgiczne przeci
ę
cie korzeni grzbietowych w strefie wej
ś
cia do rdzenia)
o
elektrostymulacja (na poziomie rdzenia, mó
ż
d
ż
ku i mózgu
3. Rehabilitacja
o
kinezyterapia
o
fizjoterapia
o
terapia zaj
ę
ciowa

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
71
Leczenie ci
ęż
kiej postaci uogólnionej spastyczno
ś
ci, np. w stwardnieniu rozsianym, po urazach
rdzenia kr
ę
gowego, w mózgowym pora
ż
eniu dzieci
ę
cym, polega obecnie na podawaniu baklofenu do
kanału kr
ę
gowego w pompie automatycznej.
Leczenie spastyczno
ś
ci ogniskowej w mózgowym pora
ż
eniu dzieci
ę
cym w przypadku stopy
„dynamicznej” (kiedy obecny jest niewielki zgi
ę
ciowy grzbietowy ruch czynny lub bierny w stawie
skokowym) lub w dystonii ogniskowej takiej, jak: kurcz powiek, dystonia ustno-
ż
uchwowa, dystonia
gardłowa, kurczowy kr
ę
cz szyi, kurcz pisarski, polega na miejscowym podaniu toksyny botulinowej.
Tabela 1.: Metody leczenia spastyczności
LECZENIE NEUROCHIRURGICZNE:
RYZOTOMIE
LECZENIE ORTOPEDYCZNE:
TENOTOMIE
BAKLOFEN DOKANAŁOWO
INIEKCJE MIEJSCOWE / MIĘŚNIE/:
BTX A, ALKOHOL, FENOL
LEKI DOUSTNE
REHABILITACJA
LECZENIE PRZECIWBÓLOWE
Farmakoterapia doustna
(farmakologiczna regulacja napi
ę
cia mi
ęś
niowego).
Farmakologiczne leczenie doustne oparte jest na metodzie prób i bł
ę
dów. Nale
ż
y informowa
ć
pacjentów o niewielkiej poprawie i niecałkowitej skuteczno
ś
ci stosowanych leków doustnych. Dlatego
te
ż
chorzy nie powinni oczekiwa
ć
zupełnego ust
ą
pienia objawów spastyczno
ś
ci czy dystonii. Leki
doustne nale
ż
y stosowa
ć
codziennie. Wszystkie one maj
ą
potencjalne działanie niepo
żą
dane, co
nale
ż
y uwzgl
ę
dni
ć
przy ocenie korzy
ś
ci płyn
ą
cych z zastosowania danego leku. Niekiedy decyzja, co
do leczenia nale
ż
y do pacjenta i przy ocenie skuteczno
ś
ci terapii najwa
ż
niejsze jest jego zdanie, a nie
wyniki badania neurologicznego. Je
ś
li pacjent uwa
ż
a,
ż
e leczenie jest skuteczne i nie ma działa
ń
niepo
żą
danych albo jest ich niewiele, z reguły zaleca si
ę
dalsze przyjmowanie leku. Przy próbach
wprowadzania leków doustnych obowi
ą
zuj
ą
dwie proste zasady. Po pierwsze nale
ż
y wł
ą
czy
ć
lek
mo
ż
liwie w najmniejszej dawce i stopniowo zwi
ę
ksza
ć
dawkowanie. Po drugie nale
ż
y stosowa
ć
najmniejsz
ą
mo
ż
liw
ą
dawk
ę
podtrzymuj
ą
c
ą
..
Grupy leków:
1. Benzodiazepiny (receptor GABA-A):
o
Diazepam (Realnium, Valium); 5-60 mg/dzie
ń
w 3 dawkach, tabl. po 2 i 5 mg
o
Clonazepam (Rivotril); 0,5-20 mg/dzie
ń
w 3 dawkach, tabl. po 0,5 i 2 mg
o
Myolastan; 12,5 – 100 mg/dzie
ń
w 2 dawkach, tabl. po 50mg
2. Baclofen (Lioresal) (receptor GABA-B):
o
10-100 mg/dzie
ń
w 3 dawkach, tabl. po 10 i 25 mg.
3. Tizanidine (Sirdalud) (poprzez glicyn
ę
, działaj
ą
c
ą
na alfa-motoneurony i hamowanie odruchu H,
zmniejsza st
ęż
enie aminokwasów pobudzaj
ą
cych i substancji P): 1 – 36 mg/dzie
ń
w 2-4 dawkach,
tabl. po 4mg
4. Dantrolene (Dantrium) (hamuje uwalnianie jonów wapnia z siateczki sarkoplazmatycznej): 5-
400mg/dzie
ń
, dzieci 0,5 - 3mg/kg/dzie
ń
, kaps. po 25, 50, 100mg.
Objawy niepo
żą
dane stosowanych leków: senno
ść
, osłabienie, hipotensja, objawy
ż
oł
ą
dkowo-
jelitowe, zaburzenia pami
ę
ci, niezborno
ść
, spl
ą
tanie, depresja, ataksja.
Uwaga:
pacjenci otrzymuj
ą
cy benzodiazepiny, baklofen, sirdalud powinni pozostawac pod nadzorem
lekarskim z powodu mo
ż
liwo
ś
ci wyst
ą
pienia nadmiernej sedacji i depresji OUN oraz
hepatotoksyczno
ś
ci.
5. Inne leki doustne obni
ż
aj
ą
ce napi
ę
cie mi
ęś
niowe:
o
Klonidyna (Catapres) – agonista alfa 2-receptora oraz substancji P
o
Gabapentyna (Neurontin) – wpływa na metabolizm kwasu glutaminowego

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
72
o
Lamotrygina (Lamictal) – blokuje kanał sodowy i kwas glutaminowy
o
Cytroheptadyna – antagonista 5-HT serotoniny
o
Tolperyzon (Mydocalm) – oddziaływuje na interneurony rdzenia
Tabela 2.: Leki stosowane w spastyczności
Lek
Mechanizm działania
Diazepam (Relanium)
Receptor GABA
Tetrazepam (Myolastan)
Receptor GABA
Baklofen (Lioresal)
Receptor GABA B
Tizanidine (Sirdalud)
Glicyna
Tolperisone (Mydocalm)
Interneurony rdzenia
Dantrolena (Dantrium)
Zahamowanie uwalniania Ca z siateczki sarkoplazmatycznej
Toksyna botulinowa A (Botox, Dysport)
Działa na złącze nerwowo-mięśniowe i hamuje wydzielanie Ach
Gabapentin (Neurontin)
Hamuje kwas glutaminowy
Lamotrigine (Lamictal)
Działa na kanały Na i kwas glutaminowy
Cytroheptadine
Antagonista 5-HT (serotoniny)
Neuroliza po użyciu neurotoksyn, chemodenerwacja, miejscowe znieczulenie.
Iniekcje toksyny botulinowej, alkoholu czy lidokainy mog
ą
dawa
ć
znaczn
ą
popraw
ę
u odpowiednio
wybranych pacjentów i stanowi
ą
cz
ęść
kompleksowego planu leczenia spastyczno
ś
ci. Wielu
klinicystów stosuje ró
ż
ne kombinacje leczenia w zale
ż
no
ś
ci od rodzaju uogólnionej czy ogniskowej
spastyczno
ś
ci, w której najskuteczniejsze jest miejscowe podanie toksyny botulinowej.
ZASTOSOWANIE TOKSYNY BOTULINOWEJ (BTX A)
Toksyna botulinowa stosowana jest w leczeniu spastyczno
ś
ci w mózgowym pora
ż
eniu dzieci
ę
cym, w
stwardnieniu rozsianym, po udarach mózgu, po urazach mózgu i rdzenia kr
ę
gowego i w wielu
post
ę
puj
ą
cych chorobach zwyrodnieniowych układu nerwowego.
Toksyna botulinowa jest białkiem produkowanym przez G(+) laseczki Clostridium botulinum. W roku
1980 została zastosowana w leczeniu zeza i połowiczego kurczu twarzy. W 1995 r. poznano
mechanizm działania, który polega na nieodwracalnym hamowaniu w błonie presynaptycznej
wydzielania acetylocholiny (Ach).
Właściwości BTX A:
o
pocz
ą
tek działania: 24-72 godziny po iniekcji; czas działania
ś
r. 2 – 8 miesi
ę
cy
o
powrót funkcji mi
ęś
nia polega na reinerwacji poprzez tworzenie nowych zako
ń
cze
ń
nerwowo-mi
ęś
niowych (z ang. sprouting).
Sposób stosowania BTX A:
1.
Preparaty BTX A:
a. Botox (Allergan,USA) w fiol. po 100 j.
b. Dysport (Beaufour Ipsen Itc., Anglia) w fiol. po 500 j., gdzie 1 jedn. Botoxu = 4 - 5 jedn.,
Dysportu.
2.
Dawki lecznicze:
c. Botox 2 - 4 - 6 j./kg.m.c. do maks.10 j./kg m.c. w czasie jednej sesji, przy całkowitej dawce
na sesj
ę
do 300-500 j. tj. 4 - 6 j./kg m.c./mi
ę
sie
ń
d. Rozcie
ń
czenie: 1-2 ml 0,9%NaCl; strzykawki do próby tuberkulinowej, igły 23 - 25
e. 1 – 2 grupy mi
ęś
ni w kilku punktach (np. mm. przywodziciele, m. trójgłowy łydki)
f. w jednej sesji podawanie do maks. 2 - 3 grup mi
ęś
ni
g. powtarzanie co 3 – 5 m-cy (cz
ę
stsze powoduje wytwarzanie przeciwciał)

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
73
Wskazania do leczenia BTX A rokujące poprawę:
1.
Mpdz: stopa ko
ń
sko-szpotawa „dynamiczna”, przykurcz miejscowy z niedowładem
ś
redniego
i małego stopnia; optymalny wiek: 2 – 6 r.
ż
ycia, co umo
ż
liwia jeszcze prawidłowy wzrost
mi
ęś
nia i hamuje rozwój trwałych przykurczów
2.
Diagnostyka przedoperacyjna
3.
Łagodzenie dystonii i bólu.
4.
Zwi
ę
kszenie skuteczno
ś
ci redresji gipsowych
Przeciwskazania i objawy niepożądane stosowania BTX A:
1.
Wiek poni
ż
ej 18 m-ca
ż
ycia
3.
Miastenia i wrodzone zespoły miasteniczne
4.
W okresie leczenia nie wolno podawa
ć
antybiotyków, które działaj
ą
na zł
ą
cze nerwowo-
mi
ęś
niowe (aminoglikozydy, tetracyklina, ampicillina)
5.
Obecno
ść
utrwalonych przykurczów – p-wskazanie wzgl
ę
dne
6.
Objawy niepo
żą
dane: Rzadko gor
ą
czka, miejscowe zaczerwienienie, podra
ż
nienie, ból,
osłabienie mi
ęś
ni do 2 tyg., przej
ś
ciowe nietrzymanie moczu ( m. przywodziciele)
Podsumowanie korzyści stosowania BTX A:
1.
Efekt przewidywalny, zale
ż
ny od dawki i całkowicie odwracalny.
2.
Prosty sposób podawania.
3.
Działanie tylko miejscowe, wył
ą
czaj
ą
ce okre
ś
lon
ą
grup
ę
mi
ęś
ni.
4.
Lepszy od innych metod efekt kliniczny.
5.
Zmniejszenie napi
ę
cia, poprawa funkcji, hamowanie rozwoju przykurczy.
7.
Metoda bezbolesna.
8.
Mo
ż
liwo
ść
ł
ą
czenia z innymi lekami i metodami leczenia.
9.
Metoda diagnostyczna, symuluj
ą
ca zabieg ortopedyczny i jego efekty.
Ograniczenia w stosowaniu BTX A:
1.
Konieczne powtarzanie wstrzykni
ęć
co 3-5 m-cy.
2.
Relatywnie wysoki koszt leczenia.
3.
Mo
ż
liwo
ść
(3-10%) wytwarzania p-ciał z wtórn
ą
utrat
ą
wra
ż
liwo
ś
ci na leczenie.
DOKANAŁOWE PODAWANIE BAKLOFENU
Pompa baklofenowa
W 1985 r. oraz 1988 r. Dralle i Zierski zastosowali dokanałowo baklofen w leczeniu dzieci ze
spastyczno
ś
ci
ą
podchodzenia mózgowego i rdzeniowego z dobrym, zach
ę
caj
ą
cym efektem
klinicznym.
Dokanałowe podawanie baklofenu przez pomp
ę
ma zastosowanie w ci
ęż
kiej spastyczno
ś
ci o ró
ż
nej
etiologii. Oczekiwanymi efektami tej metody jest redukcja napi
ę
cia mi
ęś
niowego, skurczów, bólu,
poprawa zakresu ruchów, poprawa jako
ś
ci snu, kontroli p
ę
cherza moczowego, samodzielno
ś
ci i
wygl
ą
du, samopoczucia oraz obni
ż
enia i/lub odstawienia innych leków relaksacyjnych.
Dobór pacjentów ze spastycznością do stosowania pompy baklofenowej:
1.
ci
ęż
ka spastyczno
ść
uogólniona oraz ko
ń
czyn dolnych
2.
brak efektów stosowanych leków doustnych
3.
okres powy
ż
ej jednego roku po urazie mózgu
4.
wiek powy
ż
ej 4 lat

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
74
5.
dodatnia odpowied
ź
na dokanałow
ą
prób
ę
z baklofenem w dawce 50-100 mcg
6.
wykluczenie chorych z nadwra
ż
liwo
ś
ci
ą
na doustny baklofen.
Wszczepialny system infuzji dokanałowej baklofenu (Medtronic Synchromed Infusion System) składa
si
ę
z:
o
pompy ze zbiornikiem i programatorem dozowania leku (10 lub 18 ml),
o
cewnika dokanałowego,
o
telemetrycznego zewn
ę
trznego programatora,
o
baterii (trwało
ść
4-5 lat)
Pomp
ę
baklofenow
ą
wszywa si
ę
podskórnie blisko talii pod powi
ę
zi
ą
na mi
ęś
niu zewn
ę
trznym
sko
ś
nym i prostym brzucha, koniec podskórnego cewnika prowadzonego z tyłu od wci
ę
cia
l
ę
d
ź
wiowego i umieszcza si
ę
w przestrzeni od C7 do Th2 lub od Th10-Th12 u dzieci i L1-L2 u
dorosłych. Pomp
ę
programuje si
ę
telemetrycznie, a jej zbiornik napełnia si
ę
przez nakłuwanie co 4-12
tygodni specjalnej membrany. Dawkowanie jest powolne, ostro
ż
ne i indywidualne. Zakres dawek
stosowanych u chorych wg danych z pi
ś
miennictwa wynosi:
o
dzieci poni
ż
ej 12 lat:
ś
r. dawka dzienna wynosi 274 mcg/24 godz.(24-1199 mcg/dzie
ń
)
o
w spastyczno
ś
ci pochodzenia mózgowego: 22-1400mcg/dzie
ń
(wi
ę
kszo
ść
pacjentów =
90-703 mcg/dzie
ń
)
o
w spastyczno
ś
ci rdzeniowej 12-2000 mcg/dzie
ń
(wi
ę
kszo
ść
pacjentów = 300-
800mcg/dzie
ń
.
Konieczne jest pozostawienie pewnego stopienia napi
ę
cia mi
ęś
niowego dla utrzymania czynno
ś
ci
oddechowej oraz zapobiegania gł
ę
bokim zakrzepom
ż
ylnym. Ułatwia to równie
ż
wykonywanie
czynno
ś
ci
ż
ycia codziennego, opiek
ę
i piel
ę
gnacj
ę
. Dostosowanie zmian napi
ę
cia mi
ęś
niowego przy
u
ż
yciu pompy baklofenowej wymaga ustalenia równowagi miedzy stanem pacjenta, wykonywaniem
czynno
ś
ci i potrzebami fizjologicznymi. Stosowanie pompy musi by
ć
odpowiednie do ogólnego
stopnia upo
ś
ledzenia (od lekkiego do stanu wegetatywnego), stosowanego leczenia, zakresu
wykonywanych czynno
ś
ci, uzgodnione z pacjentem, rodzin
ą
i zespołem prowadz
ą
cym opiek
ę
przed
rozpocz
ę
ciem tego rodzaju leczenia. Podsumowuj
ą
c, chorzy musz
ą
by
ć
odpowiednio wybrani z jasno
okre
ś
lonym i realnym sposobem leczenia rokujacym najbardziej obiektywn
ą
popraw
ę
.
LECZENIE CHIRURGICZNE
Bardzo wa
ż
n
ą
rol
ę
w leczeniu przewlekłej spastyczno
ś
ci odgrywa leczenie chirurgiczne. Najcz
ęś
ciej
stosuje si
ę
ł
ą
cznie leczenie neurochirurgiczne i ortopedyczne. Dzieci ze spastyczno
ś
ci
ą
stanowi
ą
zawsze wyzwanie dla podejmuj
ą
cych leczenie, poniewa
ż
ich spastyczno
ść
mo
ż
e zmienia
ć
si
ę
w
czasie wzrostu i rozwija
ć
si
ę
, a zastosowane etapowe leczenie chirurgiczne mo
ż
e pozwoli
ć
na
bardziej prawidłowy rozwój ko
ś
ci i mi
ęś
nia. Zabieg chirurgiczny mo
ż
e da
ć
popraw
ę
siły lub osłabienie,
ale nie zawsze zupełnie usuwa spastyczno
ść
.
Leczenie neurochirurgiczne
Leczenie neurochirurgiczne spastyczno
ś
ci obejmuje cztery ró
ż
ne poziomy: mózg, rdze
ń
kr
ę
gowy,
nerwy obwodowe, mi
ęś
nie mo
ż
e wzmacnia
ć
, osłabia
ć
, nigdy nie likwiduje zupełnie spastyczno
ś
ci.
Zabiegi stereotaktyczne na strukturach mózgu (gałka blada, j
ą
dro brzuszne wzgórza, mó
ż
d
ż
ek) daj
ą
niewielk
ą
popraw
ę
i obecnie odst
ą
piono od ich wykonywania.
Najbardziej skutecznym, najcz
ęś
ciej stosowanym sposobem leczenia jest wybiórcza ryzotomia
grzbietowa (tylna). Zabieg polega na przeci
ę
ciu wybranych korzeni nerwów pomi
ę
dzy poziomami L2
do S1. Włókna korzeni le
żą
zewn
ę
trznie na kr
ę
gosłupie, przewodz
ą
bod
ź
ce nerwowe do i z rdzenia
kr
ę
gowego. Włókna przewodz
ą
informacje czuciowe do rdzenia z mi
ęś
nia i s
ą
celem dla chirurga,
gdy
ż
odgrywaj
ą
prawdopodobnie rol
ę
w generowaniu spastyczno
ś
ci. W fizjologicznych warunkach
bod
ź
ce pobudzaj
ą
ce z tych nerwów czuciowych s
ą
równowa
ż
one bod
ź
cami hamuj
ą
cymi z mózgu,
utrzymuj
ą
cymi prawidłowe napi
ę
cie mi
ęś
niowe. Upraszczaj
ą
c, kiedy uszkodzenie mózgu lub rdzenia
zaburza t
ę
równowag
ę
, nadmiar sygnałów czuciowych mo
ż
e prowadzi
ć
do spastyczno
ś
ci. Wybiórcza
ryzotomia tylna ma na celu zmniejszenie spastyczno
ś
ci przez cz
ęś
ciow
ą
popraw
ę
fizjologicznej
równowagi pomi
ę
dzy obwodami w łuku odruchowym. Metod
ę
stosuje si
ę
w leczeniu ci
ęż
kiej
spastyczno
ś
ci ko
ń
czyn dolnych, wpływaj
ą
cej na ich ruchomo
ść
i ustawienie u dzieci z mpdz.

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
75
Najlepszym kandydatem do jej zastosowania jest pacjent z dobr
ą
sił
ą
i równowag
ą
, z małymi i
nieutrwalonymi przykurczami w ko
ń
czynach dolnych oraz z siln
ą
motywacj
ą
. Ryzotomia stosowana
jest wtedy, gdy mniej inwazyjne metody nie s
ą
skuteczne w odpowiednim zmniejszeniu
spastyczno
ś
ci. Wybiórcza ryzotomia tylna jest wykonywana w znieczuleniu ogólnym. Wybrane do
przeci
ę
cia korzenie, s
ą
stymulowane elektrycznie, a te, które przewodz
ą
nieprawidłowe bod
ź
ce -
przecinane (zwykle 25-50% testowanych korzeni jest przecinane). Badania kontrolne operowanych
dzieci z mpdz wykazały,
ż
e u wi
ę
kszo
ś
ci pacjentów uzyskano zmniejszenie spastyczno
ś
ci i popraw
ę
zakresu ruchomo
ś
ci po zabiegu operacyjnym nawet po kilku latach. Nale
ż
y podkre
ś
li
ć
,
ż
e dobre
wyniki operacji gwarantuje tylko aktywny udział „pacjenta z motywacj
ą
” w intensywnym procesie
rehabilitacji.
Inne zabiegi chirurgiczne dotycz
ą
ce struktur mózgu i nerwów obwodowych lub stymulacja mó
ż
d
ż
ku
po do
ś
wiadczeniach z przeszło
ś
ci nie s
ą
obecnie stosowane w leczeniu spastyczno
ś
ci.
LECZENIE ORTOPEDYCZNE
Chirurgia kostno-mi
ęś
niowa nadal odgrywa wa
ż
n
ą
rol
ę
w leczeniu przykurczy wtórnych do
spastyczno
ś
ci. Zabiegi ortopedyczne polegaj
ą
na wydłu
ż
eniu i rozlu
ź
nieniu mi
ęś
ni i
ś
ci
ę
gien oraz
zabiegach na ko
ś
ciach. Najwi
ę
ksz
ą
liczb
ę
zabiegów wykonuje si
ę
u dzieci w wieku 4-8 lat. Dotycz
ą
ś
ci
ę
gien Achillesa i korekcji stopy „ko
ń
sko-szpotawej”, przykurczy mi
ęś
ni: kolan, bioder, barków, łokci
i nadgarstków. Osteotomie i artrodezy s
ą
tak
ż
e do
ść
cz
ę
sto wykonywane w poł
ą
czeniu z uwalnianiem
przykurczy mi
ęś
ni celem pełnej korekcji zdeformowanych stawów.
Rehabilitacja i terapia zajęciowa
Ten sposób leczenia słu
ż
y do obni
ż
enia napi
ę
cia mi
ęś
ni, utrzymania i poprawienia zakresu ruchu,
wzmocnienia siły i poprawy koordynacji, a tak
ż
e poprawy komfortu
ż
ycia codziennego.
Dobór sposobu leczenia jest zindywidualizowany odpowiednio do oczekiwanych potrzeb dziecka ze
spastyczno
ś
ci
ą
. Post
ę
powanie lecznicze powinno zawiera
ć
:
o
rozci
ą
ganie, które jest podstaw
ą
leczenia spastyczno
ś
ci, pomaga w utrzymaniu
pełnego zakresu ruchu w stawie i zapobiega przykurczom
o
ć
wiczenia wysiłkowe, które maja na celu odzyskanie wła
ś
ciwego poziomu siły
osłabionych mi
ęś
ni i obni
ż
enie wzmo
ż
onego napi
ę
cia niedowładnej ko
ń
czyny
o
stosowanie ortoz, łusek, wielokrotnej redresji gipsowej pozwala na likwidowanie
nieprawidłowych uło
ż
e
ń
i przykurczów; ortoza stawu skokowego pomaga w utrzymaniu
w zgi
ę
ciu grzbietowym stopy i obni
ż
a przykurcze mi
ęś
ni łydki.
o
odpowiednio skorygowane ustawienie ko
ń
czyny, które zmniejsza spastyczno
ść
i
poprawia wzorzec chodu.
o
stosowanie elektrostymulacji słabego mi
ęś
nia, które uaktywnia te mi
ę
snie tak aby
mogły przeciwstawia
ć
si
ę
aktywno
ś
ci pozostałych spastycznych mi
ę
sni; niekiedy
zmniejsza to spastyczno
ść
jednak zwykle na krótki okres czasu.(np. wspomaganie
zgi
ę
cia grzbietowego stopy, prostowania palców r
ę
ki).
INNE NEUROLOGICZNE ZABURZENIA RUCHOWE U DZIECI
Do zaburze
ń
ruchowych oprócz spastyczno
ś
ci nale
żą
dyskinezy (dystonia, pl
ą
sawica i balizm, tiki,
mioklonie, dr
ż
enie), zespoły hipokinetyczno-hipertoniczne (parkinsonizm) i ataksja. Wi
ę
kszo
ść
niezwykłych ruchów mimowolnych wyst
ę
puj
ą
cych u dzieci jest przemijaj
ą
ca i niekoniecznie wywołane
s
ą
one procesami chorobowymi. Je
ś
li potwierdzimy z cał
ą
pewno
ś
ci
ą
obecno
ść
zaburze
ń
ruchowych
to musimy je zakwalifikowa
ć
do wymienionych uprzednio kategorii ruchów mimowolnych.
Ró
ż
nicowanie napadów padaczkowych z zaburzeniami ruchowymi typu dyskinez mo
ż
e by
ć
trudne z
uwagi na ich nagły, napadowy charakter, aur
ę
i pozytywn
ą
odpowied
ź
na leki przeciwpadaczkowe.
Nale
ż
y tak
ż
e okre
ś
li
ć
etiologi
ę
nieprawidłowych ruchów mimowolnych, czy s
ą
dziedziczne,
sporadyczne lub objawowe, w czym mo
ż
e pomóc dokładnie zebrany wywiad i precyzyjnie wybrane
badania pomocnicze. Dopiero wtedy mo
ż
emy zada
ć
sobie pytanie, jaki b
ę
dzie najlepszy sposób
leczenia obserwowanych zaburze
ń
ruchu.

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
76
Tabela 3.: Zaburzenia ruchowe u dzieci
Rodzaj zaburzeń
Opis objawów klinicznych
Spastyczność
Zespół klinicznych objawów wzmożonego napięcia mięśniowego, wygórowanych odruchów ścięgnistych,
osłabienia siły i złej koordynacji ruchowej
Pląsawica
Mimowolne, nieregularne, niecelowe, nierytmiczne, nagłe, szybkie niestałe ruchy
Balizm
Obszerne ruchy pląsawicze ksobnych części kończyn
Atetoza
Powolne, skręcające, ciągłe ruchy mimowolne z towarzyszącymi stałymi skurczami powodujące nieprawidłowe
pozy
Dystonia
Spowodowana jednoczesnym skurczem mięśni agonistów i antagonistów tworzące przymusowe pozy i ruchy
skręcające
Mioklonie
Nagłe szarpnięcia, ostre, niezależne ruchy spowodowane skurczem mięśnia (pozytywne mioklonie) lub
zahamowaniem (negatywne), zwykle pochodzenia ośrodkowego
Drżenie
Rytmiczne, mechaniczne oscylacje przynajmniej jednej części ruchowej ciała
Tiki
Nieprawidłowe ruchy samoistne lub po bodźcach akustycznych
POSTĘPOWANIE LECZNICZE W DYSTONIACH
Ruchy dystoniczne spowodowane s
ą
jednoczesn
ą
kontrakcj
ą
mi
ęś
ni agonistów i antagonistów,
charakteryzuj
ą
si
ę
wyst
ą
pieniem przymusowych, skr
ę
caj
ą
cych, utrzymuj
ą
cych si
ę
na szczycie
ruchów, co powoduje nieprawidłowe utrwalone, przymusowe pozycje ciała. Szybko
ść
ruchów jest
bardzo ró
ż
na od wolnych (dystonia atetotyczna) do nagłych (dystonia miokloniczna). Atetoza to
wolne, skr
ę
caj
ą
ce, ci
ą
głe ruchy mimowolne z cz
ę
sto towarzysz
ą
cymi skurczami, powoduj
ą
cymi
nieprawidłowe, dziwaczne pozy. Z tego opisu wynika,
ż
e atetoz
ę
miesza si
ę
z dystoni
ą
. Niekiedy te
ruchy mimowolne s
ą
szybsze jak w pl
ą
sawicy i okre
ś
lamy je mianem choreoatetozy.
FARMAKOLOGICZNE LECZENIE DYSTONII
Leczenie farmakologiczne dystonii ogólnionej, połowiczej i atetozy jest nadal bardzo mało skuteczne.
W przypadkach dystonii obejmuj
ą
cych ko
ń
czyny, uogólnionej dystonii torsyjnej idiopatycznej, a tak
ż
e
dystonii w mózgowym pora
ż
eniu dzieci
ę
cym, nale
ż
y zastosowa
ć
małe dawki lewodopy celem
wykluczenia dystonii wra
ż
liwej na lewodop
ę
. W wielu przypadkach, kiedy nie uzyskuje si
ę
pozytywnej
odpowiedzi na lewodop
ę
, stosuje si
ę
ró
ż
ne
ś
rodki farmakologiczne, a leczenie modyfikuje si
ę
z
czasem w oparciu o metod
ę
prób i bł
ę
dów.
U dzieci z wszystkimi typami dystonii mo
ż
na zastosowa
ć
leki antycholinergiczne np. trihexyphenidyl
(parkopan) od 2-4 mg/dzie
ń
, zwi
ę
kszany o 2,5 mg co tydzie
ń
do dawki maksymalnej 60 mg/dzie
ń
. W
przypadku braku poprawy, mo
ż
na zastosowa
ć
kombinacj
ę
z pimozide (antagonista dopaminy) w
dawce 1 mg/dzie
ń
, zwi
ę
kszanej co tydzie
ń
do 6-12 mg/dzie
ń
. W ci
ęż
kich postaciach dystonii mo
ż
na
zastosowa
ć
tzw. koktajl Marsdena zło
ż
ony z tetrabenazine (niedost
ę
pna w Polsce), pimozide,
trihexyphenidylu. Alternatyw
ą
mo
ż
e by
ć
stosowanie
ś
rodka antycholinergicznego (trihexyphenidyl)
ł
ą
cznie ze zwi
ę
kszanymi dawkami benzodiazepin (diazepam) pod kontrol
ą
wyst
ę
powania
niepo
żą
danego działania sedatywnego.
Doustne podawanie baklofenu w dawce od 40-180 mg/dzie
ń
daje niekiedy niewielk
ą
popraw
ę
.
Objawy uboczne to senno
ść
, sucho
ść
ust, zawroty głowy, a przy nagłym odstawieniu psychoza i
napady padaczkowe. W dystoniach napadowych skuteczne s
ą
leki przeciwpadaczkowe jak
karbamazepina (n. nocne), fenytoina (n. kinezygenne) lub acetazolamid (n. niekinezygenna).
NEUROCHIRURGICZNE LECZENIE DYSTONII
1. Dokanałowe podawanie baklofenu.
o
chocia
ż
mechanizm działania baklofenu w ci
ęż
kiej uogólnionej i połowiczej dystonii nie
jest znany, to od chwili pierwszego doniesienia Narayan’a z 1991 r. o skuetczno
ś
ci
jego stosowania, w ostatniej dekadzie wzrosło znacznie u
ż
ywanie pompy baklofenowej
w leczeniu dystonii. Z dotychczasowych do
ś
wiadcze
ń
wynika,
ż
e metoda ta jest
skuteczniejsza w przypadkach wtórnych dystonii ni
ż
w dystoniach pierwotnych i
dziedziczno-zwyrodnieniowych.
O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
77
o
implantacji pompy baklofenowej dokjonuje si
ę
w ten sam sposób, jak w leczeniu
spastyczno
ś
ci, z tym
ż
e koniec cewnika nale
ż
y umieszcza
ć
jak najwy
ż
ej w kanale
kr
ę
gowym, powy
ż
ej Th4, co potwierdzono wi
ę
ksz
ą
skuteczno
ś
ci
ą
działania.
Wymagane s
ą
te
ż
wy
ż
sze dawki dzienne baklofenu,
ś
rednio 610 mcg/dzie
ń
, a lek
podaje si
ę
raczej w okresowych bolusach, ni
ż
w sposób ci
ą
gły. W trakcie leczenia
obni
ż
ał si
ę
stopie
ń
dystonii uogólnionej szyi, tułowia i ko
ń
czyn a popraw
ę
stwierdzono
u 90% chorych.
2. Leczenie stereotaktyczne polegaj
ą
ce na trwałym uszkadzaniu wzgórza lub gałki bladej
ust
ą
piło obecnie metodzie gł
ę
bokiej stałej stymulacji j
ą
der podstawy.
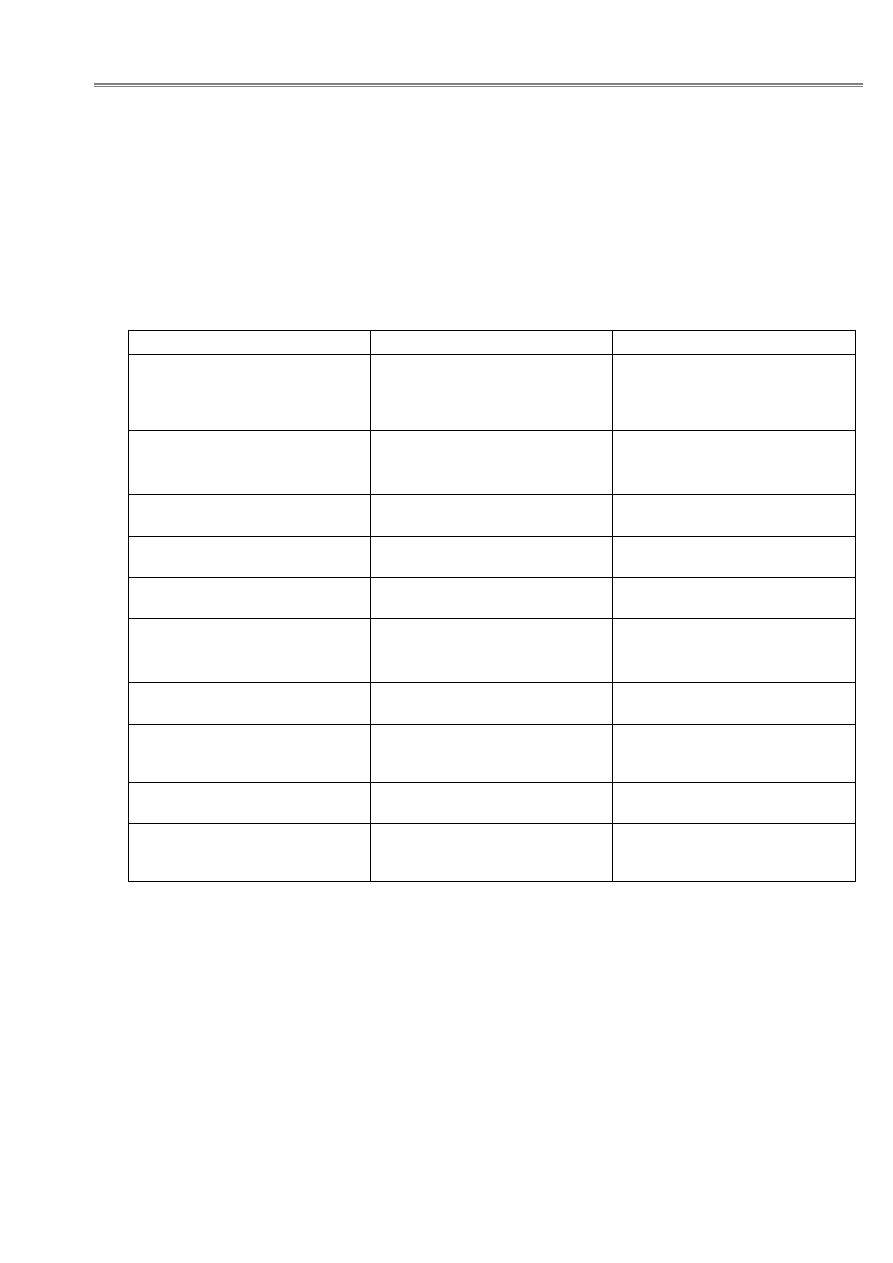
Tabela 4: Podsumowanie dostępnych metod farmakologicznego i niefarmakologicznego leczenia dystonii.
Nazwa
Zastosowanie
Dawkowanie
Lewodopa
stosowana obowiązkowo we wszystkich
przypadkach przez 1-3 miesiące jako test
diagnostyczny dla dystonii wrażliwej na
lewodopę
25-300 mg/dobę
Benzhexol,
Trihexyphenidyl (Artan, Parkopan),
Leki antycholinergiczne
złagodzenie objawów dystonii
od 2-4 mg/dobę, powoli zwiększane
(2,5mg co 14 dni) aż do 30-80 mg/dobę w
zależności od tolerancji
Baklofen (GABA – antagonista beta
receptora)
obniżenie napięcia mięśniowego
40-120 mg/dobę
Klonazepam, Myolastan, Diazepam,
obniżenie
napięcia
mięśniowego,
złagodzenie skurczy mięśni
w odpowiednio wysokiej dawce dobowej
Kombinacja: benzhexolu, haloperidolu,
pimozidu, fenaktilu
złagodzenie
dystonii,
sztywności,
hipokinezy, hiperkinezy, skurczy mięśni
w
odpowiednio
stopniowanych
i
dobranych dawkach indywidualnych
Karbamazepina,
Fenytoina,
Kwas walproinowy
zwykle dodawane do innych leków
odpowiednio do masy ciała
Toksyna botulinowa A i B
zmniejszenie przykurczy w wybranych
grupach mięśni
odpowiednio do masy ciała
Stereotaktyczna pallidotomia lub
talamotomia
w ciężkim zaawansowanych stanach
dystonicznych przebiegających z bólem i
zaburzeniami oddechowymi
w
specjalistycznych
ośrodkach
neurochirurgicznych
Głęboka stymulacja zwojów podstawy
mózgu (gałka blada)
Dokanałowa infuzja baklofenu, ze
zwiotczeniem mięśni oddechowych i
wspomaganiem oddechu
w stanie dystonicznym z opistotonus
w oddziale intensywnej terapii
POSTĘPOWANIE LECZNICZE W PLĄSAWICY I BALIZMIE
Pl
ą
sawica w przebiegu nadczynno
ś
ci tarczycy, zaka
ż
enia lub postac polekowa sa najcz
ęś
ciej
podatne na leczenie farmakologiczne. Łagodna pl
ą
sawica nie powinna by
ć
leczona w ogóle, gdy
ż
w konsekwencji mo
ż
na spowodowa
ć
raczej pogorszenie, ni
ż
krótkotrwał
ą
popraw
ę
. Nie ma
ustalonego post
ę
powania w leczeniu pl
ą
sawicy pochodzenia autoimmunologicznego, gdzie
stosuje si
ę
ł
ą
cznie kortykosteroidy i immunoglobuliny do
ż
ylne. Niespecyficzne złagodzenie
objawów pl
ą
sawicy mo
ż
na uzyska
ć
po wł
ą
czeniu benzodiazepin np. klonazepamu w dawce od
0,5 do 6 mg/dzie
ń
. Natomiast leki antycholinergiczne nasilaj
ą
tylko objawy.
Najskuteczniejsz
ą
grup
ę
leków w terapii nasilonej pl
ą
sawicy stanowi
ą
zwi
ą
zki selektywnie
hamuj
ą
ce aktywno
ść
dopaminy (przez receptor D2) takie, jak haloperidol 0,5 do 20 mg/dzie
ń
i
pimozid 1-10 mg/dzie
ń
.
W ci
ęż
kich przypadkach pl
ą
sawicy mo
ż
na stosowa
ć
reserpin
ę
0,1-0,3mg/dzie
ń
. Opisywano tak
ż
e
dobre działanie kwasu walproinowego.

O P I E K A P A L I A T Y W N A N A D D Z I E Ć M I
IX Konferencja Naukowo-Szkoleniowa dla Lekarzy i Pielęgniarek, Rynia, 10-14 października, 2003
78
POSTĘPOWANIE LECZNICZE W MIOKLONIACH
Padaczki miokloniczne i mioklonie pochodzenia korowego dobrze odpowiadaj
ą
na leczenie
kwasem walproinowym, w dawce 250-4000 mg/dzie
ń
i klonazepamem, w dawce 4-10 mg/dzie
ń
.
Je
ś
li nie uzyskuje si
ę
poprawy nale
ż
y poda
ć
piracetam 8-24 g/dzie
ń
. W padaczce mioklonicznej
Unverrichta-Lunborga skutecznym okazał si
ę
zonisamid. Łagodne mioklonie dobrze reaguja na
primidon, propranolol lub leki antycholinergiczne.
POSTĘPOWANIE LECZNICZE W DRŻENIU
Podawane chorym leki mog
ą
tylko zmniejsza
ć
amplitud
ę
dr
ż
enia, nie wpływaj
ą
c na jego
cz
ę
stotliwo
ść
. Najbardziej popularne s
ą
primidon, beta blokery (propranolol) i benzodiazepiny.
Podawanie primidonu rozpoczyna si
ę
od dawki 25 mg/dzie
ń
, rzadko dochodz
ą
c do 250 mg/dzie
ń
.
Niedawno stwierdzono pozytywny efekt zmniejszenia dr
ż
enia po zastosowaniu topamaxu do
dawki 400 mg/dzie
ń
.
W zespole hipokinetycznym ze sztywno
ś
ci
ą
oraz w ataksji nie stwierdzono w chwili obecnej
ż
adnego skutecznego doustnego leczenia farmakologicznego.
Tiki i ruchy mimowolne wymagaj
ą
kompleksowego leczenia farmakologicznego i post
ę
powania
psychoterapeutycznego.
PODSUMOWANIE
Spastyczno
ść
jest przewlekłym zaburzeniem neurologicznym polegaj
ą
cym na utrzymywaniu si
ę
nieprawidłowo wzmo
ż
onego napi
ę
cia mi
ęś
niowego, które zaburza prawidłow
ą
kontrol
ę
i funkcj
ę
mi
ęś
ni ko
ń
czyn. Upo
ś
ledza niekiedy w du
ż
ym stopniu sprawno
ść
ruchow
ą
i obni
ż
a komfort
ż
ycia
pacjenta. Powy
ż
ej przedstawiono najwa
ż
niejsze schorzenia o
ś
rodkowego układu nerwowego, w
których spastyczno
ść
jest bardzo uci
ąż
liwa dla chorego. Do schorze
ń
tych nale
żą
urazy mózgu i
rdzenia kr
ę
gowego, udary, dystonie, stwardnienie rozsiane i mózgowe pora
ż
enie dzieci
ę
ce.
Omówiono dotychczas stosowane oraz powoli wprowadzane metody leczenia wzmo
ż
onego
napi
ę
cia
mi
ęś
niowego.
Spectrum
post
ę
powania
terapeutycznego
obejmuje
ś
rodki
farmakologiczne doustne i podawane miejscowo, leczenie ortopedyczne, neurochirurgiczne w
poł
ą
czeniu z rehabilitacj
ą
i terapi
ą
zaj
ę
ciow
ą
. Wobec nie ustalonych ostatecznie mechanizmów
powstawania spastyczno
ś
ci, leczenie ma głównie charakter objawowy. Dlatego praktyka
codzienna wykazuje,
ż
e mimo kompleksowego postepowania z udziałem wielu specjalistów,
skuteczna terapia spastyczno
ś
ci nadal pozostaje poza zasi
ę
giem tak osób chorych, jak i
personelu medycznego. Leczenie z reguły nie spełnia oczekiwa
ń
lecz
ą
cego i pacjenta.
PIŚMIENNICTWO
1.
Albright A.L. et al. Pediatric movement disorders. J Child Neurology,18,suppl.1, 2003, S1-S89.
2.
Adler Ch.H.: Sposoby postępowania w leczeniu dystonii, Medycyna po dyplomie,10, 7, 2001,144-150.
3.
Brown P.: Pathophysiology of spasticity, J.Neurol.Neurosurg.Psychiatry,1994,57,773-777.
4.
Heinen F. i wsp.: Interventional neuropediatrics: treatment of dystonic and spastic muscular hyperactivity with botulinum toxin
A. Neuropediatrics, 1997,28,307-313.
5.
Kmieć T.: Choroby układu pozapiramidowego. Postępy w diagnostyce i leczeniu chorób układu nerwowego u dzieci, Tom 4,
BiFolium, 2002.
6.
Mertens P i wsp.: Long-term clinical, electrophysiological and urodynamic effects of chronic intrathecal Baclofen infusion for
treatment of spinal spasticity, Acta Nerochir.,1995,supl-64,17-25.
7.
Michałowicz R., Jóźwiak S.: Neurologia Dziecięca. 1999, Urban i Partner.
8.
Sławek J., Maciąg-Tymecka I.: Toksyna botulinowa w leczeniu spastyczności w mózgowym porażeniu dziecięcym, Klinika
Pediatryczna, 2001 vol.6, no 4, 477-482.
9.
Sławek J.:Toksyna botulinowa typu A w leczeniu spastyczności – podstawy terapii, skuteczność i tolerancja w różnych
wskazaniach . Aktualności .Neurolog, 2001,1,no.3, 194-205
Wyszukiwarka
Podobne podstrony:
Chirurgiczne leczenie guza Wart Nieznany
Leczenie trombolityczne w udarz Nieznany
leczeniu infekcji grzybiczych i Nieznany
Przewodnik po leczeniu ran 2 id Nieznany
Skuteczność toksyny botulinowej A w leczeniu spastyczności kończyn dolnych u dorosłych – doniesienie
Leczenie poliomyelitis i innych chorób wirusowych witaminą C raport Klennera
Leczenie prostaty id 264608 Nieznany
Leczenie endodontyczne zebow pr Nieznany
Immunomodulacja Leczenie zywie Nieznany
podstawy diagnostyki i leczenia Nieznany
więcej podobnych podstron