
Stany zagrożenia
życia w chorobach
wewnętrznych

Stany zagrożenia c.d.
Tamponada serca
Definicja- zespół objawów
hemodynamicznych,
spowodowanych gromadzeniem się
w worku osierdziowym płynu, krwi
lub powietrza, co powoduje ucisk na
serce i stanowi przeszkodę dla
napływu żylnego i zmniejsza rzut
serca
Stany zagrożenia c.d.
Tamponada serca c.d.
Stany zagrożenia c.d.
Tamponada serca c.d.

Stany zagrożenia c.d.
Tamponada serca c.d.
Podział:
- ostra- bardzo szybkie gromadzenie
się płynu w worku osierdziowym (50-
100ml)
- podostra- wolniejsze narastanie
objawów (kilka, kilkanaście godzin),
ilość płynu znacznie większa niż w
ostrej

Stany zagrożenia c.d.
Tamponada c.d.
Przyczyny:
- rany kłute klatki piersiowej
- pęknięcie wolnej ściany LK w
przebiegu świeżego zawału serca
- rozwarstwienie aorty do wnętrza
worka osierdziowego

Stany zagrożenia c.d.
Tamponada serca c.d.
Przyczyny c.d.:
- jatrogenne uszkodzenie serca (cewnik,
elektroda)
- niewydolność nerek (hemodializa,
podanie heparyny)
- choroba nowotworowa i/lub związana z
nią radioterapia
- leczenie przeciwzakrzepowe
- ostre zapalenie osierdzia o różnej etiologii

Stany zagrożenia c.d.
Tamponada serca c.d.
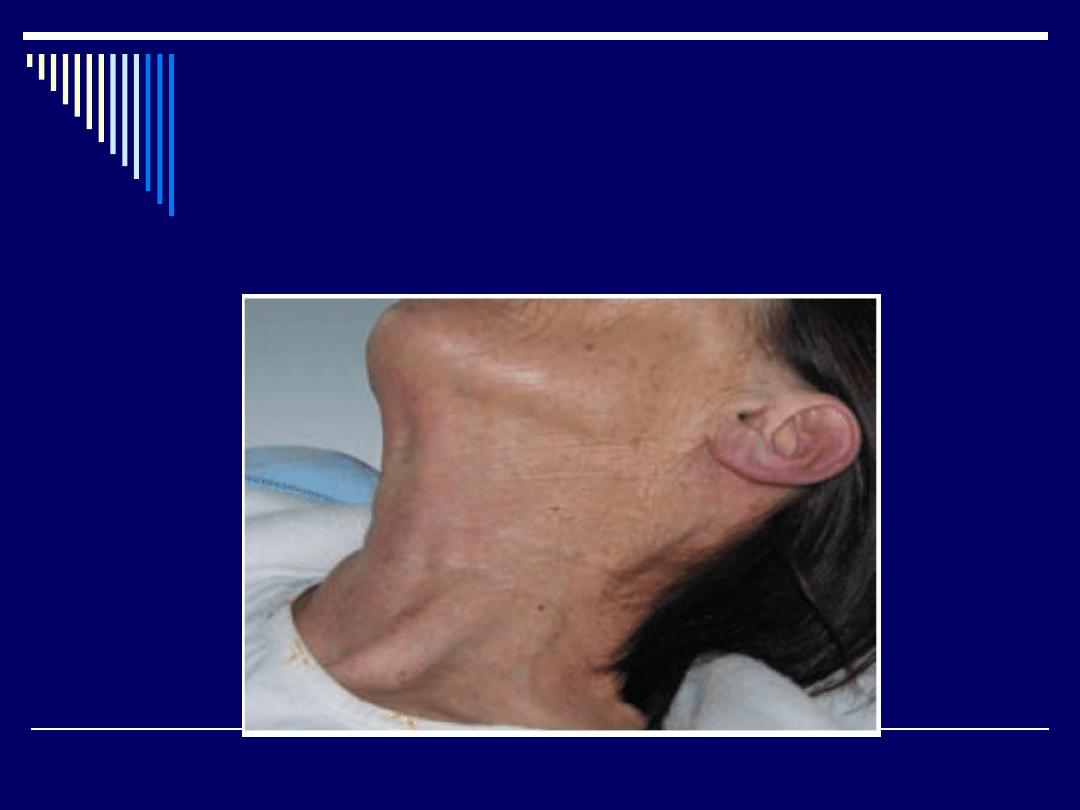
Objawy:
- spadek ciśnienia tętniczego (mała
amplituda skurczowo-rozkurczowa)
- zanik tonów serca
- przepełnienie żył szyjnych
(narastające przy wdechu)
Stany zagrożenia c.d.
Tamponada serca c.d.

Stany zagrożenia c.d.
Tamponada serca c.d.
Objawy c.d.:
- duszność
- ból w klatce piersiowej
- kaszel
- zasłabnięcie (z utratą
przytomności włącznie)

Stany zagrożenia c.d.
Tamponada serca c.d.
Badanie fizykalne:
- zimna i blada skóra
- tachykardia
- tętno paradoksalne (spadek RR
skurczowego podczas wdechu o
>10-15mmHg)
- bolesne powiększenie wątroby

Stany zagrożenia c.d.
Tamponada serca c.d.
ostra tamponada- podobnie jak we
wstrząsie kardiogennym (gł. objawy
„małego rzutu”)
tamponada narastająca powoli-
objawy prawokomorowej
niewydolności krążenia

Stany zagrożenia c.d.
Tamponada serca c.d.
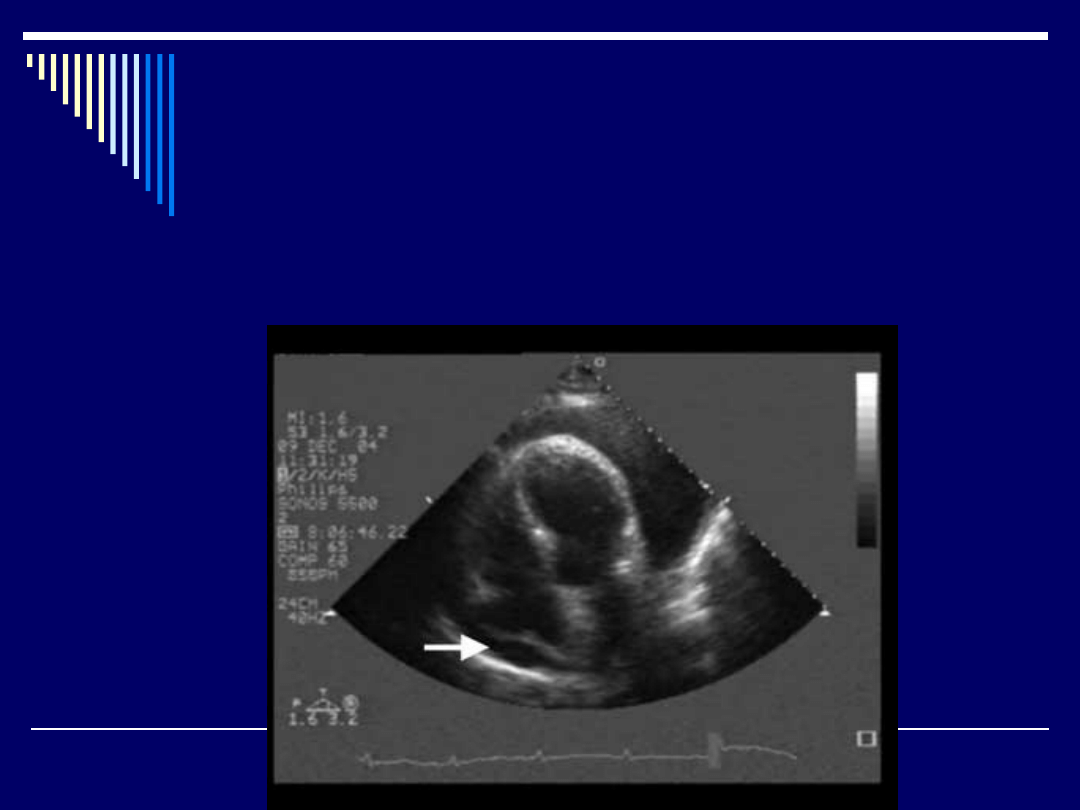
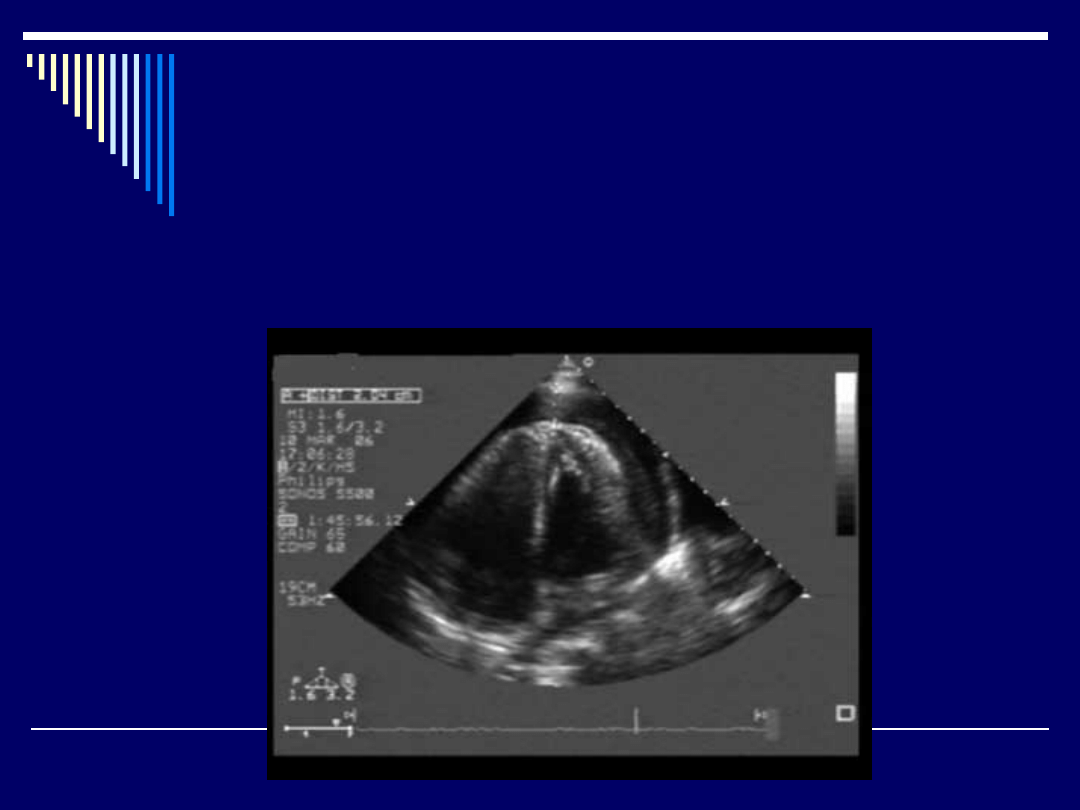
Diagnostyka:
- echokardiografia: obecność płynu
w worku osierdziowym, zapadanie
się ścian PP, PK lub obu w fazie
rozkurczu
- rtg- powiększenie sylwetki serca w
całości (kształt kulisty)

Stany zagrożenia c.d.
Tamponada serca c.d.
Diagnostyka c.d.:
- ekg- niski woltaż załamków (gł. w
odprowadzeniach przedsercowych)
Różnicowanie: ciężka niewydolność
prawokomorowa lub obukomorowa,
zawał PK, zator tętnicy płucnej,
odma opłucnowa

Stany zagrożenia c.d.
Tamponada serca c.d.
Leczenie:
- tlenoterapia
- dostęp naczyniowy
- podłączenie do monitora ekg
- wypełnienie łożyska naczyniowego
(płyny)- doraźna poprawa
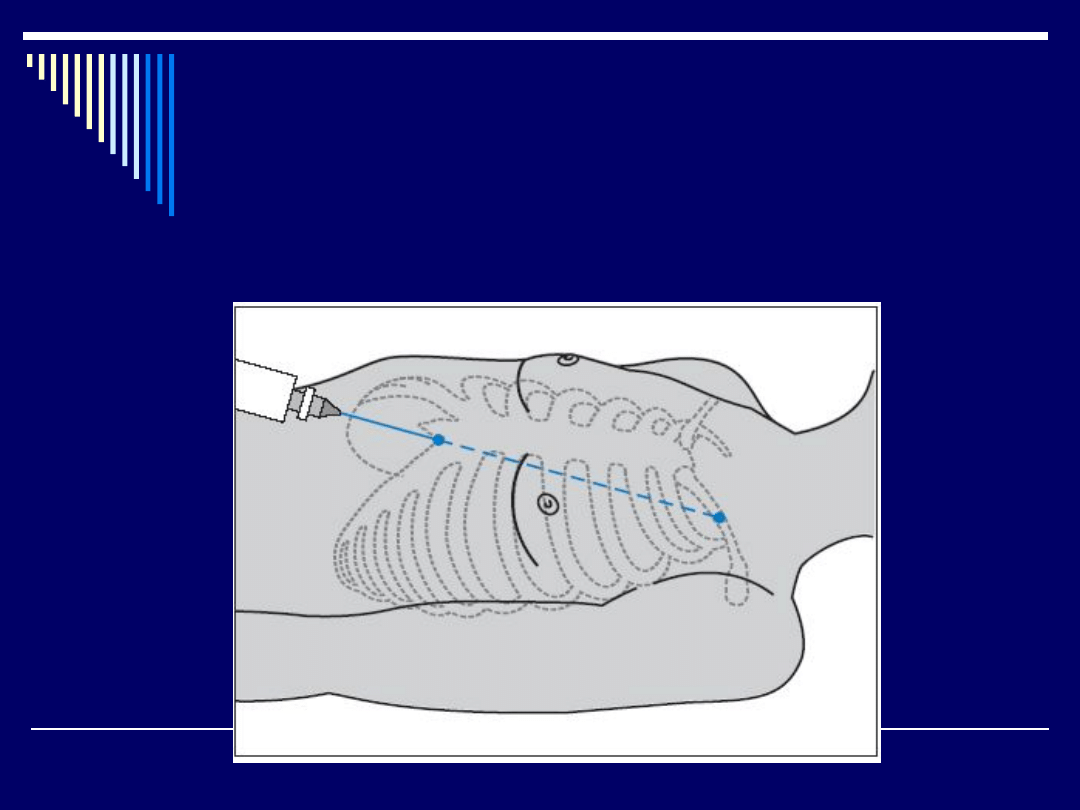
- nakłucie worka osierdziowego (kontrola
echo)

Stany zagrożenia c.d.
Tamponada serca c.d.
Leczenie c.d.:
- przyczyna urazowa- pilne leczenie
operacyjne
- leki inotropowo dodatnie
(dobutamina)- leczenie
wspomagające
Stany zagrożenia c.d.
Tamponada serca c.d.

Stany zagrożenia c.d.
Wstrząs kardiogenny
Wstrząs- stan chorobowy
charakteryzujący się uszkodzeniem
wielonarządowym
Wstrząs kardiogenny- postać
wstrząsu spowodowana
zmniejszeniem objętości
wyrzutowej i/lub minutowej serca

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Przyczyny:
- upośledzone napełnianie serca
(tamponada, znaczna tachy- lub
bradykardia lub inne zaburzenia
rytmu)
- osłabienie siły skurczu serca (stany
zapalne mięśnia sercowego,
toksyczne uszkodzenie, zawał)

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Przyczyny c.d.:
- zmiany strukturalne mięśnia
sercowego (oderwanie mięśnia
brodawkowatego lub struny
ścięgnistej, przedziurawienie
przegrody międzykomorowej)
Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Przyczyny c.d.:
- przeszkoda mechaniczna
(nowotwór serca, masywny zator t.
płucnej, odma wentylowa płuc,
uszkodzenie protezy zastawki)

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Obraz kliniczny- objawy:
- krążeniowe- hipotensja, ↓amplitudy
tętna, ↓RR, tachykardia, bradykardia
(rzadko), zapadnięcie żył
- psychiczne- stan lękowy,
pobudzenie psychomotoryczne,
upośledzenie sprawności umysłowej,
zaburzenia świadomości

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Obraz kliniczny- objawy c.d.:
- płucne- płytki i przyspieszony
oddech, sinica
- nerkowe- skąpomocz, bezmocz
- z przewodu pokarmowego-
wzdęcia, nudności, biegunka

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Obraz kliniczny- objawy c.d.:
- skórne- blada, zimna, wilgotna
skóra, sinica warg oraz palców rąk i
stóp

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Rozpoznanie:
- wywiad
- wynik ekg- cechy zawału serca,
zaburzenia rytmu
- echokardiografia
- rtg klatki piersiowej- cechy zastoju
- cechy kwasicy metabolicznej we
krwi

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Leczenie:
- tlenoterapia + dostęp do dużego
naczynia żylnego
- najlepiej w ośrodku kardiologicznym
(określenie objętości wyrzutowej
serca, pomiar oporu naczyń
krwionośnych i ciśnienia napełniania
komór)

Stany zagrożenia c.d.
Wstrząs kardogenny c.d.
Leczenie c.d.:
- chorzy pobudzeni lub z bólami-
diazepam (10mg i.v) lub morfina (5mg
i.v.), gdy bradykardia- atropina (0,5mg)
- glikokortykosteroidy w dużych
dawkach (hydrokortyzon 0,5-2,0g,
metylprednizolon 0,5-1,5g,
deksametazon 50-200mg)

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Leczenie c.d.:
- korekcja zaburzeń wodno-
elektrolitowych
- dalsze leczenie w zależności od
wyników OĆŻ (ewentualnie dekstran)
- w zależności od RR- leki wazopresyjne
(<80mmHg)dopamina, dobutamina;
gdy RR>85mmHg- nitroprusydek sodu,
fentolamina, nitrogliceryna

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Leczenie c.d.:
- leczenie przyczynowe- zawał: tromboliza,
PTCA; blok p-k: elektrostymulacja lub
farmakoterapia; ostra niedomykalność
zastawki: chirurgiczne; zator t. płucnej:
fibrynoliza lub embolektomia;
tamponada: drenaż worka osierdziowego;
zaburzenia rytmu: elektrostymulacja,
kardiowersja, leki antyarytmiczne

Stany zagrożenia c.d.
Wstrząs kardiogenny c.d.
Leczenie c.d.:
- wcześniej wymienione
nieskuteczne: krążenie
wspomagane (kontrpulsacja
wewnątrz- lub zewnątrzaortalna)

Stany zagrożenia c.d.
Obrzęk płuc
Definicja- poważne restrykcyjne
zaburzenie czynności płuc na
skutek gwałtownego wzrostu
ciśnienia hydrostatycznego w
żylnym i kapilarnym łożysku
naczyniowym, przekraczając
wewnątrznaczyniowe ciśnienie
onkotyczne

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Przyczyny:
- choroba serca: zawał, niestabilna
dusznica bolesna, zaostrzenie przewlekłej
niewydolności serca, wada mitralna
(ciasna stenoza, ostra niedomykalność
mitralna), wada aortalna (ciężka stenoza,
niedomykalność- rozwarstwienie Ao,
bakteryjne zapalenia wsierdzia),
zaburzenia rytmu, ciężkie nadcisnienie

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Przyczyny c.d.:
- przewodnienie: przetoczenie nadmiernej
ilości płynów, niewydolność nerek
- zmniejszony drenaż limfatyczny lub
zwiększenie przepuszczalności naczyń
włosowatych płuc- zapalenie płuc,
zatorowość płucna, uraz płuca, oparzenia
chemiczne, termiczne i popromienne,
reakcje alergiczne

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Objawy:
- nagły początek
- duszność (często b. nasilona),
wymuszona pozycja siedząca,
pobudzenie, znaczne osłabienie,
kaszel (odksztuszanie pienistej,
różowej plwociny), skurcz naczyń
obwodowych (zimne kończyny, sinica
obwodowa)

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Badanie przedmiotowe:
- tachykardia (ew. zaburzenia rytmu),
ściszenie tonów, szmer (wada)
- nad płucami trzeszczenia, świsty i
furczenia (jeśli jest skurcz oskrzeli)
- RR prawidłowe, podwyższone lub
obniżone
- inne objawy- zależnie od przyczyny
obrzeku

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Różnicowanie:
- astma oskrzelowa (świsty i
furczenia, wydłużenie fazy
wydechowej, młodsi pacjenci,
podobne epizody w przeszłości po
wysiłku lub kontakcie z alergenem)
- zator t. płucnej (ból opłucnowy,
krwioplucie, zakrzepica głęboka)

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Różnicowanie c.d.:
- zapalenie płuc (gorączka, ból opłucnowy,
zdjęcie rtg)
- zaostrzenie POCHP
- niedrożność krtniowa (anafilaksja,
pokrzywka, hipotonia)
- niedrożność tchawiczo-oskrzelowa
(stridor wdechowy, pisk wdechowy)
- tamponada serca (przepełnienie żył
szyjnych, hipotonia)

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Leczenie:
- przedszpitalne: pozycja siedząca
(opuszczone nogi), tlen, dostęp
naczyniowy, pomiar RR
Prawidłowe RR- furosemid i.v., NG
s.l., morfina lub droperidol i.v., opaski
uciskowe na kończyny, aminofilina
i.v., upust krwi (250-500ml),
digoksyna i.v.

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Leczenie c.d.:
- przedszpitalne c.d.: transport do
szpitala w pozycji siedzącej
Jeśli RR niskie→dopamina we
wlewie, dopiero ↑ RR powyżej 90-
100mmHg pozwala na podanie NG

Stany zagrożenia c.d.
Obrzęk płuc c.d.
Leczenie c.d.:
- szpitalne: OIOM, kontynuacja
dotychczasowego + diagnostyka w
kierunku przyczyny

Niewydolność krążenia
Przewlekła: to stan, w którym wskutek
trwałej dysfunkcji serca pojemność
minutowa serca jest zmniejszona w
stosunku do zapotrzebowania
metabolicznego tkanek, co powoduje
wystąpienie objawów podmiotowych,
bądź właściwa pojemność minutowa
utrzymywana jest kosztem
podwyższonego ciśnienia napełniania
LK

Niewydolność krążenia c.d.
Przyczyny:
- choroba niedokrwienna serca
(m.in. zawał)
- źle kontrolowane nadciśnienie
tętnicze

Niewydolność krążenia c.d.
Objawy podmiotowe
- zmniejszenie tolerancji wysiłku
- duszność (w spoczynku lub
podczas wysiłku)
- kaszel, najczęściej suchy
- nykturia (przy większym
zaawansowaniu skąpomocz)

Niewydolność krążenia c.d.
Objawy podmiotowe c.d.:
- zatrzymywanie wody w ustroju:
obrzęki w najniżej położonych
częściach ciała, ból lub uczucie
dyskomfortu w jamie brzusznej
(powiększenie wątroby)

Niewydolność krążenia c.d.
Objawy podmiotowe:
- bladość i ochłodzenie skóry
kończyn, wzmożona potliwość
- tachykardia
- ↓ amplitudy RR, niewielki ↑ DBP
- nadmierne wypełnienie żył szyjnych
- trzeszczenia i rzężenia
drobnobańkowe u podstawy płuc

Niewydolność krążenia c.d.
Objawy przedmiotowe c.d.:
- płyn przesiękowy w jamach
opłucnych
- płyn w jamie brzusznej
- powiększenie i tkliwość wątroby w
badaniu palpacyjnym, niewielka
żółtaczka, brak apetytu, nudności
- zaparcie (zastój żylny w błonie
śluzowej żołądka i jelit, czasem zespół
złego wchłaniania)

Niewydolność krążenia c.d.
Objawy przedmiotowe c.d.:
- zaburzenia przepływu mózgowego
(głownie u osób starszych)
- czasem stan podgorączkowy
(obkurczenie naczyń skórnych i
ograniczenie utraty ciepła)

Niewydolność krążenia c.d.
Podział:
- lewokomorowa- dominują objawy
zastoju żylnego w krążeniu płucnym
→ duszność
- prawokomorowa- dominują objawy
zastoju żylnego w krążeniu dużym →
obrzęki obwodowe, przesieki do jam
ciała, powiększenie wątroby,
poszerzenie żył szyjnych

Niewydolność krążenia c.d.
Klasa NYHA Objawy kliniczne
I Chorzy z chorobą serca, która nie
powoduje jednak u nich ograniczenia aktywności fizycznej.
Zwykłe codzienne czynności nie powodują nadmiernego
zmęczenia, kołatania serca, duszności ani bólu dławicowego.
II Chorzy z chorobą serca z
niewielkim upośledzeniem codziennej aktywności, których
wykonanie powoduje pojawienie się powyższych objawów.
Dolegliwości nie występują w spoczynku.
III Chorzy z chorobą serca ze
znacznie ograniczoną aktywnością, wskutek pojawiania się
dolegliwości przy małych wysiłkach, takich jak mycie lub
ubieranie się. Dolegliwości w spoczynku nie występują.
IV Chorzy z chorobą serca u których
najmniejszy wysiłek powoduje pojawienie się zmęczenia,
duszności, kołatania serca lub bólu dławicowego, a
dolegliwości pojawiają się także w spoczynku.

Niewydolność krążenia c.d.
Badania laboratoryjne:
- niedokrwistość lub ↑ Htk
- hiponatremia z rozcieńczenia
- hipokaliemia (u leczonych
diuretykami)
- ↑ kreatyniny w surowicy krwi
- ↑ bilirubiny, aminotransferaz
- badanie ogólne moczu- duży ciężar
właściwy, niski Na, białkomocz

Niewydolność krążenia c.d.
Inne badania dodatkowe:
- ekg- cechy niedokrwienia mięśnia
sercowego, przebytego zawału,
zaburzenia rytmu
- rtg klatki piersiowej- powiększenie
serca, cechy zastoju żylnego w
krążeniu płucnym, płyn w jamach
opłucnowych
- echokardiografia- czynność
skurczowa i rozkurczowa LK, EF

Niewydolność krążenia c.d.
Cele postępowania diagnostycznego:
- ustalenie rozpoznania PNS
- ocena stopnia ciężkości PNS
- wykrycie przyczyny
- ustalenie czynników wywołujących i
nasilających objawy
- zidentyfikowanie chorób
współistniejących, które mogą mieć wpływ
na PNS
- leczenie PNS

Niewydolność krążenia c.d.
Postępowanie niefarmakologiczne:
- zatrzymywanie Na i wody→ ograniczenie
podaży Na (do 2g/d) i płynów (1,5-2,0 l/d)
- otyłość→ redukcja masy ciała
- niedożywienie→ poprawa stanu
odżywienia
- regularna kontrola masy ciała (przyrost
>2kg w ciągu 3 dni może świadczyć o
zatrzymywaniu wody

Niewydolność krążenia c.d.
Postępowanie niefarmakologiczne c.d.:
- abstynencja lub ograniczenie
spożycia alkoholu (tylko niewielkie
ilości)
- zaprzestanie palenia tytoniu
- unikanie leków nasilających PNS:
NLPZ, glikokortykosteroidy,
trójpierścieniowe leki
przeciwdepresyjne, blokery kanału
wapniowego, ά1-blokery, biguanidy

Niewydolność krążenia c.d.
Postępowanie niefarmakologiczne
c.d.:
- coroczne szczepienia przeciwko
grypie i zakażeniom
pneumokokowym (zmniejszenie
częstości wystepowania zakażeń
układu oddechowego)
- trening fizyczny (rehabilitacja)

Niewydolność krążenia c.d.
Postępowanie farmakologiczne
- diuretyki- zniesienie objawów
przewodnienia
- inhibitory konwertazy angiotenzyny
i receptora angiotenzynowego
- ß-blokery- zwalnianie czynności
serca, ↓zapotrzebowania na tlen,
poprawa napełniania LK

Niewydolność krążenia c.d.
Postępowanie farmakologiczne c.d.:
- glikozydy naparstnicy: poprawa
kurczliwości mięśnia sercowego
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
Wyszukiwarka
Podobne podstrony:
RM 16
RM 4 praktyczne
01 Certyfikat 650 1 2015 Mine Master RM 1 8 AKW M
Oferta RM 3D
Projekt zmiany ustawy o RM
hipoksja RM 1, Patofizjologia
RM 2008 IV, Patofizjologia
Rozporz+RM+z+23.10.09+Dz.+U.+190, Straż Graniczna
Akumulator do ITMA Sirio 4 RM Sirio 4 RM
Rm win
projekt ustawa rm 04062006
07 Aneks 1 Certyfikat 650 1 2015 Mine Master RM 1 8 AKW M (AWK) (nr f 870 MM)
2 RM w sprawie warunków technicznych jakim powinny odpowiadać budynki i ich usytuowanie
więcej podobnych podstron