
LIMFADENOPATIE
Węzły chłonne biorą zawsze udział w procesach ,w
które jest zaangażowany układ odpornościowy.
Szczególna ich rola
w walce z zakażeniem .
Razem ze śledzioną i innymi rozsianymi w organizmie
elementami układu limfatycznego węzły pełnią funkcję
stacji przejściowych dla wędrujących limfocytów.
Są siedliskiem makrofagów i polem kontaktu komórek
T i B
z antygenem , miejscem aktywacji i transformacji
komórek immunokompetentnych w odpowiedzi na
antygen.

Bardzo wczesnym objawem reakcji na antygen
jest zwiększony przepływ krwi przez zajęte
węzły – stymulacja antygenowa i zachodzące
reakcje immunologiczne w węźle powodują jego
powiększenie nawet 10 – krotne.
U ludzi zdrowych można wyczuć węzły chłonne
w różnych typowych miejscach. Wielkość nie
przekracza 1 – 2 cm – niebolesne i ruchome.
Najczęściej świadczą o przebytych przed laty
zakażeniach bakteryjnych i wirusowych.

Przyczyny powiększenia węzłów:
• Zwiększenie liczby limfocytów i makrofagów w
odpowiedzi
na antygen
• Powstanie nacieku zapalnego bezpośrednio w węźle
chłonnym
• Pierwotna złośliwa proliferacja limfocytów i
makrofagów
• Nacieczenie węzłów przez przerzutowe komórki
nowotworowe
• Nacieczenie węzłów przez zmienione makrofagi w
zaburzeniach gospodarki lipidowej
W chorobach zakaźnych występują tylko 2 pierwsze
przyczyny.

U osób młodych i dzieci obserwuje bardzo często
powiększenie węzłów, zwykle przejściowe.
U osób poniżej 30 roku życia w 80% limfadenopatia ma
charakter łagodny, z reguły na podłożu infekcyjnym.
Natomiast u osób powyżej 50 roku życia przyczyną
powiększenia węzłów tylko w 40 % bywają zakażenia, stąd
wymagania
szybszego
wyjaśnienia
przyczyny
ich
powiększenia.
Wskazówki co do charakteru limfadenopatii – cechy
fizyczne powiększonych węzłów:
•konsystencja
•bolesność
•ruchomość
•tendencja do
tworzenia
pakietów lub
ropienia
•lokalizacja
•stan kliniczny
pacjenta

W procesach zapalnych węzły są tkliwe lub
bolesne, ruchome, powiększenie ich nie występuje
symetryczne.
W chłoniakach węzły są sprężyste, elastyczne,
niebolesne przy palpacji i łączą się w pakiety.
W nowotworowych zmianach przerzutowych węzły
są twarde, nieruchome, zrośnięte z podłożem.
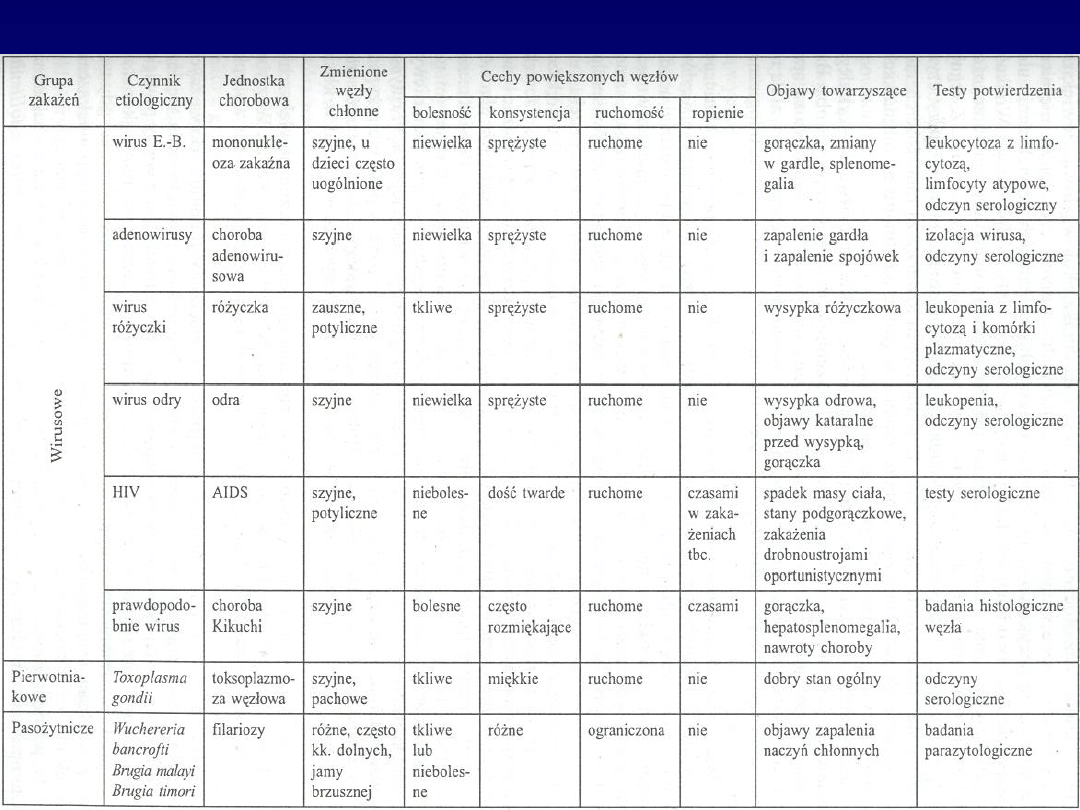
LIMFADENOPATIE ZAPALNE

GRZYBICE
Objawy kliniczne choroby
Reakcje nadwrażliwości – antygeny grzybicze mogą
wywołać reakcje alergiczne u gospodarza.
Stany wywołane zatruciem:
Mykotoksykoza – powstaje w następstwie spożycia
pokarmów skażonych grzybami wydzielającymi toksyny.
Toksyny są produktem ubocznym metabolizmu w
komórkach grzybów, którego substratem są związki
znajdujące
się
w
pożywieniu.
Zatrucie grzybami mycetysmus – powstaje po spożyciu
grzybów zawierających gotowe toksyny np. zatrucie
muchomorem.

Zakażenia grzybicze – następstwo bezpośredniej
inwazji grzyba do tkanek lub narządów :
Grzybice powierzchowne – skórne ograniczone do
zewnętrznej warstwy skóry, paznokci i włosów
spowodowane przez dermatofity.
Grzybice podskórne są ograniczone do tkanki
podskórnej i bardzo rzadko przechodzą w grzybicę
uogólnioną. Zwykle wywołują głębokie, wrzodziejące
zmiany skórne i mają przedłużający się przebieg
kliniczny. Zakażenia najczęściej są zlokalizowane na
kończynach dolnych.
Grzybice uogólnione – głębokie - dotyczą narządów
wewnętrznych i są zakażeniami ogólnoustrojowymi.

Grzybice powierzchowne – skóry
Grzybica skóry owłosionej
Dotyczy głównie dzieci, jest zakaźna i może przybierać
postać epidemii – występuje w postaci:
grzybicy strzygącej – owalne lub okrągłe ognisko
złuszczania 2-3 cm w obrębie którego włosy są ułamane co
sprawia wrażenie wyłysienia – mogą dotyczyć znacznej
części głowy
grzybica drobnozarodnikowa – przyleganie zarodników do
ułamanych włosów powoduje zmianę ich zabarwienia – w
obrębie ognisk stwierdza się drobnopłatowe złuszczanie
skóry.
grzybica woszczynowa – charakterystyczne jest tworzenie
tarczek woszczynowych – kolonie grzyba rozwijającego się w
otoczeniu torebki włosa – zajęte włosy wypadają a ucisk
tarczki powoduje zanik skóry, blizny i ogniska trwałego
wyłysienia.

Źródło zakażenia – człowiek chory na grzybicę
oraz używane przez niego przedmioty, jak szczotki
do włosów, grzebienie, czapki, części odzieży.
Zakażenie grzybami zoofilnymi może być
przeniesione przez chore na grzybicę zwierzęta,
jak kot, pies, bydło domowe.
Leczenie – stosowanie doustne leków
p/grzybiczych – flukonazol, itrakonazol
Zapobieganie i zwalczanie – przestrzeganie
higieny osobistej, poprawa stanu sanitarnego,
indywidualne grzebienie, szczotki, okresowa
kontrola dzieci, szybkie wdrożenie leczenia.

Grzybica skóry nieowłosionej
Istnieje wiele postaci – powstają okrągłe lub owalne
wykwity szerzące się obwodowo a ustępujące i zanikające w
części środkowej. W części obwodowej stwierdza się mierny
stan zapalny, zaczerwienienie, nieznaczny obrzęk, a nawet
wytwarzanie się pęcherzyków.
Źródło zakażenia – człowiek a rzadziej zwierzęta
Leczenie – środki p/grzybicze miejscowo a w razie
potrzeby doustnie
Grzybica stóp
Boczne powierzchnie palców i dno fałdów są pokryte
warstwami i łuskami zrogowaciałego naskórka, występuje
zaczerwienie
i złuszczanie się skóry, a czasami drobne pęcherzyki i
krostki.
Źródło zakażenia chory człowiek.
Leczenie – miejscowo leki p/grzybicze, niekiedy doustnie.

Grzybica paznokci
Występuje zazwyczaj łącznie z grzybicą innych okolic
skóry.
Paznokcie tracą połysk, stają się łamliwe, powierzchnia
jest nierówna, chropowata,. W płytce paznokciowej
pojawiają
się
szare
i żółte plamki i prążki – paznokcie mogą być
podminowane nawarstwieniem mas rogowych, zmiany
postępują od wolnego brzegu paznokcia.
Źródło zakażenia – człowiek
Zapobieganie i zwalczanie - leczenie choroby,
używanie osobnego ręcznika do nóg, zachowanie higieny
stóp, odkażanie skarpetek przez gotowanie.
Leczenie- flukonazol, itrakonazol

Łupież pstry
wywoływany przez Pityrosporum ovale nie należy do
dermatofitów.
Charakterystyczne
są
plamiste
odbarwienia
zakażonej
skóry,
którym
może
towarzyszyć swędzenie.
Leczenie – ketokonazol.

Zakażenia drożdżakowe
Zmiany zapalne błon śluzowych, skóry, niekiedy paznokci
wywołane przez grzyby drożdżopodobne, głównie
Candida albicans. W przypadkach załamania odporności
mogą mieć charakter układowy ( problem u chorych z
AIDS ), szczególnie często spotyka się u niemowląt,
często u dorosłych z niewyrównaną cukrzycą.
Objawy zależne od umiejscowienia zmian chorobowych.
Najczęściej spotykane są wyprzenia drożdżakowe –
dobrze odgraniczone, rumieniowo-wysiękowe, czasami
swędzące ogniska o różnym kształcie i wielkości w
dołach pachowych, okolicach podsutkowych, pępka,
pachwin, odbytu, fałdów pośladkowych,
w przestrzeniach międzypalcowych stóp i rąk; czasami
kandydoza obejmuje wały paznokciowe i płytki
paznokciowe.

Często kandydoza obejmuje srom i pochwę – żółte upławy,
stan zapalny, ścian pochwy i sromu z silnym świądem i
pieczeniem – rzadziej dotyczy żołędzi prącia i worka
mosznowego.
Zmiany w jamie ustnej charakteryzują się białymi,
śmietankowymi nalotami dającymi się zeskrobać z zapalnie
zmienionej błony śluzowej policzków i języka – pleśniawki –
często u niemowląt i dzieci.
Źródło zakażenia chory człowiek, bądź inwazja własnych
drożdżaków, zachowujących się dotychczas jako saprofity.
Drogi szerzenia – bezpośredni kontakt, kontakty seksualne.
Zapobieganie i zwalczanie – kontrola jamy ustnej u
niemowląt
i leczenie, dezynfekcja zakażonych przedmiotów, zachowanie
higieny.
Leczenie - leczenie miejscowe – klotrimazol, nystatyna,
ketokonazol.

GRZYBICE UOGÓLNIONE - GŁĘBOKIE
Grzybica kropidlakowa – aspergiloza
Najczęściej wywołana przez Aspergillus fumigatus.
Występuje na całym świecie – szeroko
rozpowszechniony w przyrodzie.
Objawy kliniczne
Zakażenie może się umiejscowić niemal w każdej
tkance, ale najczęściej dotyczy układu oddechowego.

Postać alergiczna – np. astma oskrzelowa –
nadwrażliwość na antygeny grzyba
Postać inwazyjna – komórki grzyba naciekają miąższ
płucny – najczęściej u chorych z upośledzoną
odpornością.
Grzybniak kropidlakowy – aspergolloma - zazwyczaj
powstaje w jamach pogruźliczych – charakterystyczny
obraz rtg – półksiężycowate kieszenie powietrzne
częściowo otaczające okrągłą masę grzybni znajdującą
się w jamie.
Leczenie – postać alergiczna unikanie ekspozycji
( trudne ), odczulanie,
Grzybniaka kropidlakowego leczy się chirurgicznie
Leczenie p/grzybicze amfoterycyną B, intrakonazolem.

Kandydoza głęboka
Zakażenie przez grzyby drożdżopodobne Candida
albicans
Dotyczy
osób
z
neutropenią,
po
zabiegach
chirurgicznych, po oparzeniach rozległych.
Rozpoznanie ustala się na podstawie posiewu z
krwi.
Leczenie flukonazol, intrakonazol

KRYPTOKOKOZA
Wywołana przez grzyb drożdżopodobny Cryptococcus
neoformans – występuje na całym świecie, często u
osób z upośledzoną odpornością.
Objawy kliniczne
Kryptokokowe
zapalenie
opon
mózgowo-
rdzeniowych ostre, podostre oraz przewlekłe i rozwija
się przez kilka miesięcy – zaburzenia widzenia, bóle
głowy, objawy oponowe, śpiączka
Zakażenie skóry i płuc.
Rozpoznanie – badanie płynu mózgowo-rdzeniowego
swoisty odczyn aglutynacji lateksu wykrywający
antygen grzyba
Leczenie - Amfoterycyna B i 5–fluorocytozyna

Bardzo rzadkie głębokie grzybice
•MUKORMYKOZA
•MONOSPORIOZA
•SPOROTRYCHOZA
•FUSARIOZA
•MALASEZJOZA
•HISTOPLAZMOZA
•KOKCYDIOIDOMYKOZA
•BLASTOMYKOZA
–
drożdżyca
północnoamerykańska
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
Wyszukiwarka
Podobne podstrony:
Choroby zakaźne tekst, Limfadenopatie w chorobach zakaźnych, Limfadenopatie w chorobach zakaźnych
Choroby zakaźne tekst, Limfadenopatie w chorobach zakaźnych, Limfadenopatie w chorobach zakaźnych
Choroby zakaźne pokazy, varia pasożyty
Limfadenopatie w chorobach zakaźnych, V rok, Choroby zakaźne
choroby zakaźne w ciąż
walki z chorobami zakaznymi
Choroby zakazne wieku dzieciecego do druku
Choroby zakażne
Choroby zakaźne a ciąża 3
004b Podstawowe pojęcia epidemiologii chorób zakaźnych
267 Ustawa o ochronie zdrowia zwierząt oraz zwalczaniu chorób zakaźnych zwierząt
ustawa zakazy, Weterynaria, Choroby zakaźne koni
egzamin z zakazow, 5 ROK, CHOROBY ZAKAŹNE
zakazy u p.Profesor2, 5 ROK, CHOROBY ZAKAŹNE
więcej podobnych podstron