
„
„
Czynniki regulujące
Czynniki regulujące
poziom glukozy w
poziom glukozy w
surowicy”
surowicy”

Homeostaza glikemii zależy od
Homeostaza glikemii zależy od
prawidłowego współdziałania różnych
prawidłowego współdziałania różnych
hormonów, napięcia układu
hormonów, napięcia układu
nerwowego, zwłaszcza
nerwowego, zwłaszcza
wegetatywnego, ilości i jakości
wegetatywnego, ilości i jakości
spożywanych posiłków, natężenia
spożywanych posiłków, natężenia
wysiłku fizycznego oraz wpływów
wysiłku fizycznego oraz wpływów
środowiska. Wśród hormonów
środowiska. Wśród hormonów
szczególnie silny wpływ na regulacja
szczególnie silny wpływ na regulacja
stężenia glukozy we krwi wywierają:
stężenia glukozy we krwi wywierają:
insulina, glukagon i adrenalina. Istotny
insulina, glukagon i adrenalina. Istotny
jest też wpływ hormonu wzrostu i
jest też wpływ hormonu wzrostu i
kortyzolu.
kortyzolu.

Po spożyciu pokarmu zwiększa się
Po spożyciu pokarmu zwiększa się
dostępność prekursorów
dostępność prekursorów
glukoneogenezy: aminokwasów,
glukoneogenezy: aminokwasów,
mleczanów i glicerolu. Związki te w
mleczanów i glicerolu. Związki te w
wyniku działania glukagonu zostają
wyniku działania glukagonu zostają
zmetabolizowane do glukozy
zmetabolizowane do glukozy
(glukoneogeneza). Zjawisko to
(glukoneogeneza). Zjawisko to
wskazuje na istotną rolę glukagonu
wskazuje na istotną rolę glukagonu
w rozwoju hiperglikemii
w rozwoju hiperglikemii
poposiłkowej.
poposiłkowej.

Stężenie glukozy we krwi na czczo
Stężenie glukozy we krwi na czczo
jest utrzymywane głównie przez:
jest utrzymywane głównie przez:
wytwarzanie glukozy w wątrobie;
wytwarzanie glukozy w wątrobie;
wychwyt i produkcję glukozy przez nerki;
wychwyt i produkcję glukozy przez nerki;
obwodowe zużycie glukozy;
obwodowe zużycie glukozy;
stężenie insuliny i hormonów
stężenie insuliny i hormonów
kontrregulujących, przede wszystkim
kontrregulujących, przede wszystkim
glukagonu, w mniejszym stopniu
glukagonu, w mniejszym stopniu
adrenaliny, hormonu wzrostu i kortyzolu.
adrenaliny, hormonu wzrostu i kortyzolu.

NIEKTÓRE METABOLICZNE
NIEKTÓRE METABOLICZNE
SKUTKI DZIAŁANIA
SKUTKI DZIAŁANIA
HORMONÓW
HORMONÓW

Insulina:
Insulina:
hamowanie glukoneogenezy w wątrobie;
hamowanie glukoneogenezy w wątrobie;
zwiększenie syntezy glikogenu w wątrobie
zwiększenie syntezy glikogenu w wątrobie
i mięśniach szkieletowych;
i mięśniach szkieletowych;
zdynamizowanie glikolizy;
zdynamizowanie glikolizy;
przyspieszenie wychwytu glukozy przez
przyspieszenie wychwytu glukozy przez
komórki, m.in. mięśni szkieletowych i
komórki, m.in. mięśni szkieletowych i
komórki tłuszczowe (stymulacja
komórki tłuszczowe (stymulacja
transportera GLUT-4);
transportera GLUT-4);
działanie antylipolityczne.
działanie antylipolityczne.

Glukagon:
Glukagon:
Zwiększenie glikogenolizy;
Zwiększenie glikogenolizy;
Zwiększenie glukoneogenezy;
Zwiększenie glukoneogenezy;
Zwiększenie lipolizy (uwolnienie
Zwiększenie lipolizy (uwolnienie
wolnych kwasów tłuszczowych i
wolnych kwasów tłuszczowych i
glicerolu);
glicerolu);
Zwiększenie katabolizmu (?)
Zwiększenie katabolizmu (?)

Adrenalina:
Adrenalina:
hamowanie wydzielania insuliny;
hamowanie wydzielania insuliny;
zwiększanie wątrobowej produkcji
zwiększanie wątrobowej produkcji
glukozy (nasilenie glikolizy);
glukozy (nasilenie glikolizy);
zwiekszenie lipolizy;
zwiekszenie lipolizy;
hamowanie obwodowego wychwytu
hamowanie obwodowego wychwytu
glukozy (zwiększenie
glukozy (zwiększenie
insulinooporności).
insulinooporności).

Hormon wzrostu:
Hormon wzrostu:
zwiększenie wątrobowej produkcji
zwiększenie wątrobowej produkcji
glukozy;
glukozy;
zmniejszenie obwodowego
zmniejszenie obwodowego
wychwytu glukozy;
wychwytu glukozy;
zwiększenie uwalniania wolnych
zwiększenie uwalniania wolnych
kwasów tłuszczowych.
kwasów tłuszczowych.

Kortyzol:
Kortyzol:
zwiększenie wątrobowej produkcji
zwiększenie wątrobowej produkcji
glukozy;
glukozy;
zmniejszenie obwodowego
zmniejszenie obwodowego
wychwytu glukozy;
wychwytu glukozy;
zwiększenie uwalniania wolnych
zwiększenie uwalniania wolnych
kwasów tłuszczowych.
kwasów tłuszczowych.

Stężenie glukozy we krwi po
Stężenie glukozy we krwi po
posiłku zależy głównie od:
posiłku zależy głównie od:
stężenia glukozy we krwi przed posiłkiem;
stężenia glukozy we krwi przed posiłkiem;
składu posiłku;
składu posiłku;
czynności mechanicznej żołądka (szybkość
czynności mechanicznej żołądka (szybkość
opróżniania);
opróżniania);
ilości glukozy przechodzącej z jelit do
ilości glukozy przechodzącej z jelit do
krwiobiegu (szybkość absorpcji
krwiobiegu (szybkość absorpcji
determinowana przez aktywność enzymów
determinowana przez aktywność enzymów
jelitowych, np.
jelitowych, np.
α
α
-glukozydazy);
-glukozydazy);
sekrecji inkretyn, w tym zwłaszcza peptydu
sekrecji inkretyn, w tym zwłaszcza peptydu
insulinotropowego zależnego od glukozy
insulinotropowego zależnego od glukozy
(GIP), sekretyny, cholecystokininy i gastryny;
(GIP), sekretyny, cholecystokininy i gastryny;

Stężenie glukozy we krwi po
Stężenie glukozy we krwi po
posiłku zależy głównie od:
posiłku zależy głównie od:
(c.d.)
(c.d.)
sekrecji insuliny w odpowiedzi na
sekrecji insuliny w odpowiedzi na
bodziec pokarmowy (podstawowe
bodziec pokarmowy (podstawowe
znaczenie ma prawidłowy charakter
znaczenie ma prawidłowy charakter
pierwszej fazy sekrecji insuliny);
pierwszej fazy sekrecji insuliny);
stężenia glukagonu;
stężenia glukagonu;
dynamiki wychwytu i metabolizmu
dynamiki wychwytu i metabolizmu
glukozy w wątrobie i tkankach
glukozy w wątrobie i tkankach
obwodowych.
obwodowych.

W warunkach fizjologicznych zasadnicza
W warunkach fizjologicznych zasadnicza
produkcja glukozy w okresie
produkcja glukozy w okresie
poabsorbcyjnym odbywa się w wątrobie,
poabsorbcyjnym odbywa się w wątrobie,
w znacznie mniejszym – glukoza jest
w znacznie mniejszym – glukoza jest
uwalniania do krążenia przez nerki. U
uwalniania do krążenia przez nerki. U
ludzi uwalnianie glukozy z wątroby do
ludzi uwalnianie glukozy z wątroby do
krwiobiegu na czczo zachodzi w wyniku
krwiobiegu na czczo zachodzi w wyniku
glikogenolizy (45%), i glukoneogenezy
glikogenolizy (45%), i glukoneogenezy
(55%) i wynosi 10-11 umol/min/kg. W
(55%) i wynosi 10-11 umol/min/kg. W
tym samym czasie zużycie glukozy przez
tym samym czasie zużycie glukozy przez
tkanki obwodowe waha się od 9 do 12
tkanki obwodowe waha się od 9 do 12
umol/min/kg.
umol/min/kg.

Głównymi magazynami glikogenu u
Głównymi magazynami glikogenu u
człowieka są mięsnie szkieletowe i
człowieka są mięsnie szkieletowe i
wątroba, przy czym jedynie w
wątroba, przy czym jedynie w
wątrobie występuje glukozo-6-
wątrobie występuje glukozo-6-
fosfataza. Rozpad glikogenu dzięki
fosfataza. Rozpad glikogenu dzięki
działaniu tego enzymu prowadzi do
działaniu tego enzymu prowadzi do
uwalniania glukozy. Rozpad glikogenu
uwalniania glukozy. Rozpad glikogenu
w mięśniach szkieletowych prowadzi
w mięśniach szkieletowych prowadzi
do uwalniania mleczanów.
do uwalniania mleczanów.

Wyspy trzustkowe
Wyspy trzustkowe
Komórki
Komórki
typu A
typu A
(ok. 20%)
(ok. 20%)
syntetyzują i uwalniają glukagon.
syntetyzują i uwalniają glukagon.
Komórki
Komórki
typu B
typu B
(ok. 60-75%)
(ok. 60-75%)
syntetyzują i uwalniają insulinę.
syntetyzują i uwalniają insulinę.
Komórki
Komórki
typu D
typu D
(ok. 5%)
(ok. 5%)
syntetyzują i uwalniają somatostatynę (SOM,
syntetyzują i uwalniają somatostatynę (SOM,
SRIF)
SRIF)
Komórki
Komórki
typu F
typu F
lub
lub
PP
PP
(ok. 5-10%)
(ok. 5-10%)
syntetyzują i uwalniają polipeptyd trzustkowy
syntetyzują i uwalniają polipeptyd trzustkowy
(PP).
(PP).

Regulacja czynności
Regulacja czynności
trzustki
trzustki
W trzustce istnieje charakterystyczny
W trzustce istnieje charakterystyczny
układ krążenia
układ krążenia
wrotnego
wrotnego
– krew w tętniczkach zrazikowych przepływa przez część
– krew w tętniczkach zrazikowych przepływa przez część
wewnątrzwydzielniczą, gdzie tworzy pierwotną sieć naczyń
wewnątrzwydzielniczą, gdzie tworzy pierwotną sieć naczyń
włosowatych, a następnie część zewnątrzwydzielniczą,
włosowatych, a następnie część zewnątrzwydzielniczą,
gdzie tworzy sieć wtórną, co umożliwia regulację
gdzie tworzy sieć wtórną, co umożliwia regulację
wewnątrzgruczołową dzięki układowi sprzężeń zwrotnych
wewnątrzgruczołową dzięki układowi sprzężeń zwrotnych
(tzw. oś endokrynno- egzokrynna).
(tzw. oś endokrynno- egzokrynna).

Regulacja czynności
Regulacja czynności
trzustki
trzustki
Czynność trzustki podlega wpływom regulacyjnym podwzgórza i
Czynność trzustki podlega wpływom regulacyjnym podwzgórza i
układu autonomicznego.
układu autonomicznego.
Część brzuszno-boczna podwzgórza (VLH) poprzez receptory dla
Część brzuszno-boczna podwzgórza (VLH) poprzez receptory dla
insuliny i glukozy rejestruje stan metaboliczny organizmu i drogą
insuliny i glukozy rejestruje stan metaboliczny organizmu i drogą
nerwu błędnego zwrotnie reguluje czynność trzustki (pobudza
nerwu błędnego zwrotnie reguluje czynność trzustki (pobudza
wydzielanie insuliny). Część brzuszno-przyśrodkowa (VMH)
wydzielanie insuliny). Część brzuszno-przyśrodkowa (VMH)
hamuje wydzielanie insuliny, a pobudza wydzielanie glukagonu.
hamuje wydzielanie insuliny, a pobudza wydzielanie glukagonu.
Włókna przywspółczulne – cholinergiczne nerwu błędnego
Włókna przywspółczulne – cholinergiczne nerwu błędnego
pobudzają wydzielanie insuliny, a współczulne – adrenergiczne
pobudzają wydzielanie insuliny, a współczulne – adrenergiczne
poprzez receptor
poprzez receptor
hamują ten proces.
hamują ten proces.

Insulina
Insulina
Jest polipeptydem, którego strukturę koduje gen znajdujący się w krótkim
Jest polipeptydem, którego strukturę koduje gen znajdujący się w krótkim
ramieniu chromosomu 11, zbudowanym z dwu podjednostek (A-21aa
ramieniu chromosomu 11, zbudowanym z dwu podjednostek (A-21aa
i B-30aa) połączonych mostkiem disiarczkowym, syntetyzowanym
i B-30aa) połączonych mostkiem disiarczkowym, syntetyzowanym
w komórkach B trzustki w postaci jednołańcuchowej proinsuliny.
w komórkach B trzustki w postaci jednołańcuchowej proinsuliny.
We krwi insulina transportowana jest w postaci wolnej, a okres jej
We krwi insulina transportowana jest w postaci wolnej, a okres jej
półtrwania w krążeniu wg różnych źródeł wynosi od 3-5 do nawet
półtrwania w krążeniu wg różnych źródeł wynosi od 3-5 do nawet
20 minut.
20 minut.
Za jej eliminację z krążenia odpowiada głównie wątroba, nerki i łożysko.
Za jej eliminację z krążenia odpowiada głównie wątroba, nerki i łożysko.

Insulina
Insulina
„Dojrzewanie” prohormonu
„Dojrzewanie” prohormonu
Charakterystyczna sekwencja sygnałowa na N-końcu łańcucha
Charakterystyczna sekwencja sygnałowa na N-końcu łańcucha
proinsuliny umożliwia transport cząsteczki z miejsca syntezy do
proinsuliny umożliwia transport cząsteczki z miejsca syntezy do
wnętrza cysterny siateczki, gdzie następuje odszczepienie
wnętrza cysterny siateczki, gdzie następuje odszczepienie
proinsuliny i takie zwinięcie jej łańcucha, które umożliwia
proinsuliny i takie zwinięcie jej łańcucha, które umożliwia
powstanie odpowiednich mostków disiarczkowych.
powstanie odpowiednich mostków disiarczkowych.

Insulina
Insulina
„Dojrzewanie” prohormonu
„Dojrzewanie” prohormonu
„
„
Pączkowanie” błon siateczki umożliwia transport proinsuliny do aparatu
Pączkowanie” błon siateczki umożliwia transport proinsuliny do aparatu
Golgiego, gdzie dochodzi do ostatecznego dojrzewania jej cząsteczki
Golgiego, gdzie dochodzi do ostatecznego dojrzewania jej cząsteczki
(odszczepianie fragmentów białkowych przez egzopeptydazy i endopeptydazy).
(odszczepianie fragmentów białkowych przez egzopeptydazy i endopeptydazy).
Pączkowanie błon aparatu Golgiego umożliwia powstanie pęcherzyków
Pączkowanie błon aparatu Golgiego umożliwia powstanie pęcherzyków
wydzielniczych, w których dochodzi do stopniowego zagęszczenia zawartości
wydzielniczych, w których dochodzi do stopniowego zagęszczenia zawartości
(heksamery z cynkiem), czyli powstania ziarnistości
(heksamery z cynkiem), czyli powstania ziarnistości
.
.
Wzrost wewnątrzkomórkowego stężenia wapnia zjonizowanego powoduje
Wzrost wewnątrzkomórkowego stężenia wapnia zjonizowanego powoduje
zmiany konformacji układu mikrotubul przypominające skurcz komórki
zmiany konformacji układu mikrotubul przypominające skurcz komórki
mięśniowej, co prowadzi do przesunięcia pęcherzyków pod błonę komórkową
mięśniowej, co prowadzi do przesunięcia pęcherzyków pod błonę komórkową
i ich egzocytozy.
i ich egzocytozy.
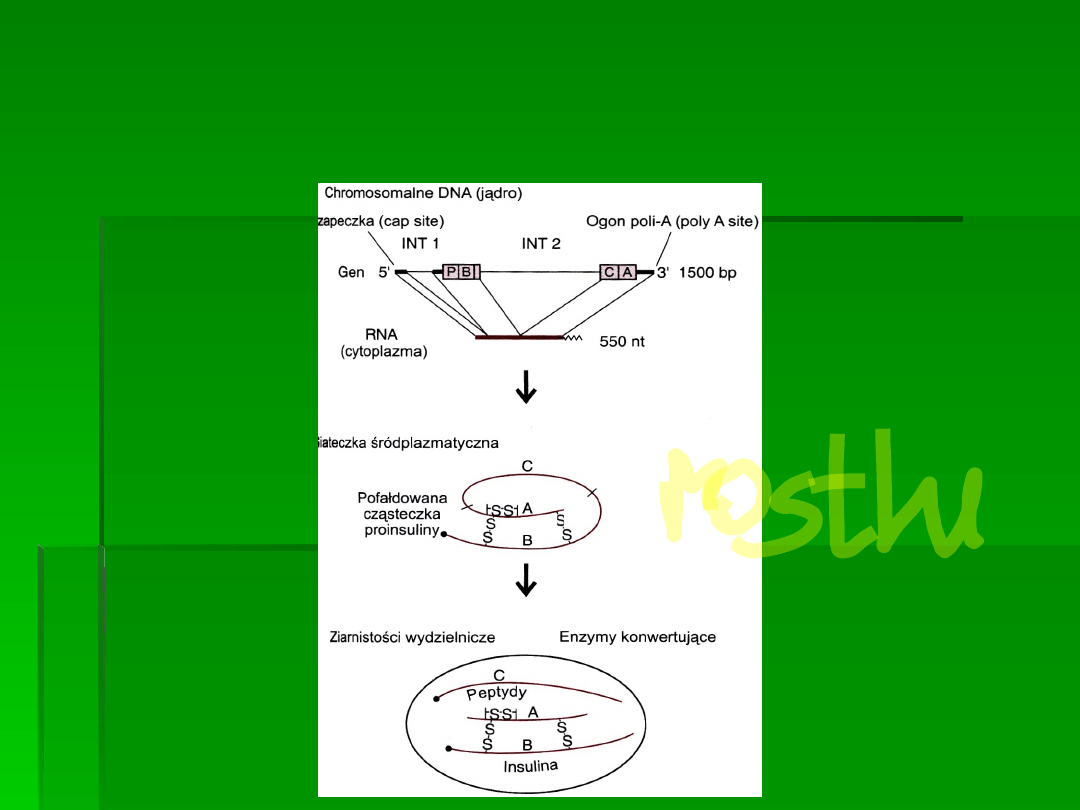
Synteza insuliny
Synteza insuliny

Insulina
Insulina
W komórkach docelowych insulina wiąże się z receptorem
W komórkach docelowych insulina wiąże się z receptorem
błonowym indukując odpowiedni sygnał metaboliczny.
błonowym indukując odpowiedni sygnał metaboliczny.
Kompleks
hormon-receptor
ulega
następnie
internalizacji,
Kompleks
hormon-receptor
ulega
następnie
internalizacji,
receptosomy wędrują do aparatu Golgiego, gdzie ulegają
receptosomy wędrują do aparatu Golgiego, gdzie ulegają
przebudowie polegającej na rozpadzie kompleksu.
przebudowie polegającej na rozpadzie kompleksu.
Receptor powraca do błony komórkowej, a pęcherzyki z insuliną
Receptor powraca do błony komórkowej, a pęcherzyki z insuliną
zlewają się z lizosomami, co prowadzi do ostatecznej proteolizy
zlewają się z lizosomami, co prowadzi do ostatecznej proteolizy
hormonu.
hormonu.

Mechanizm działania
Mechanizm działania
insuliny
insuliny
NIE ZOSTAŁ DO KOŃCA ROZSZYFROWANY !!!
NIE ZOSTAŁ DO KOŃCA ROZSZYFROWANY !!!
Receptor insulinowy, dla którego gen znajduje się w chromosomie 19,
Receptor insulinowy, dla którego gen znajduje się w chromosomie 19,
to heterodimer (2
to heterodimer (2
+ 2
+ 2
połączone mostkiem disiarczkowym).
połączone mostkiem disiarczkowym).
Podjednostka
Podjednostka
zlokalizowana na zewnątrz błony komórkowej
zlokalizowana na zewnątrz błony komórkowej
odpowiada za przyłączenie insuliny. Podjednostka
odpowiada za przyłączenie insuliny. Podjednostka
jest białkiem
jest białkiem
transbłonowym pełniącym rolę przekaźnika sygnału, a jej część
transbłonowym pełniącym rolę przekaźnika sygnału, a jej część
cytoplazmatyczna ma aktywność kinazy tyrozynowej i posiada obszar
cytoplazmatyczna ma aktywność kinazy tyrozynowej i posiada obszar
o właściwościach autofosforylujących.
o właściwościach autofosforylujących.
RECEPTOROWA KINAZA TYROZYNOWA
RECEPTOROWA KINAZA TYROZYNOWA

Mechanizm działania
Mechanizm działania
insuliny
insuliny
Powstanie kompleksu hormon-receptor
Powstanie kompleksu hormon-receptor
autofosforylacja
autofosforylacja
zmiany
zmiany
konformacji receptora
konformacji receptora
mikroagregacja (dimeryzacja) receptorów
mikroagregacja (dimeryzacja) receptorów
internalizcja receptorów
internalizcja receptorów
powstanie tzw. IRS
powstanie tzw. IRS
aktywacja licznych
aktywacja licznych
kinaz białkowych, fosfataz, innych białek umożliwiających interakcje
kinaz białkowych, fosfataz, innych białek umożliwiających interakcje
z białkami G monomerycznymi (Ras), fosfolipazami, kanałami
z białkami G monomerycznymi (Ras), fosfolipazami, kanałami
błonowymi, oddziaływania genomowe (IRE)
błonowymi, oddziaływania genomowe (IRE)
wyzwolenie wielu
wyzwolenie wielu
zróżnicowanych sygnałów wewnątrzkomórkowych.
zróżnicowanych sygnałów wewnątrzkomórkowych.
Dotychczas nie wyjaśniono ostatecznie istoty śródkomórkowych
Dotychczas nie wyjaśniono ostatecznie istoty śródkomórkowych
sygnałów tego hormonu. Propozycje obejmują: samą insulinę, wapń,
sygnałów tego hormonu. Propozycje obejmują: samą insulinę, wapń,
cykliczne
nukleotydy
(cAMP,
cGMP),
peptydy
pochodzenia
cykliczne
nukleotydy
(cAMP,
cGMP),
peptydy
pochodzenia
błonowego, błonowe pochodne fosfatydyloinozytolowe, kationy
błonowego, błonowe pochodne fosfatydyloinozytolowe, kationy
jednowartościowe, kinazy tyrozynowe, treoninowe, serynowe.
jednowartościowe, kinazy tyrozynowe, treoninowe, serynowe.
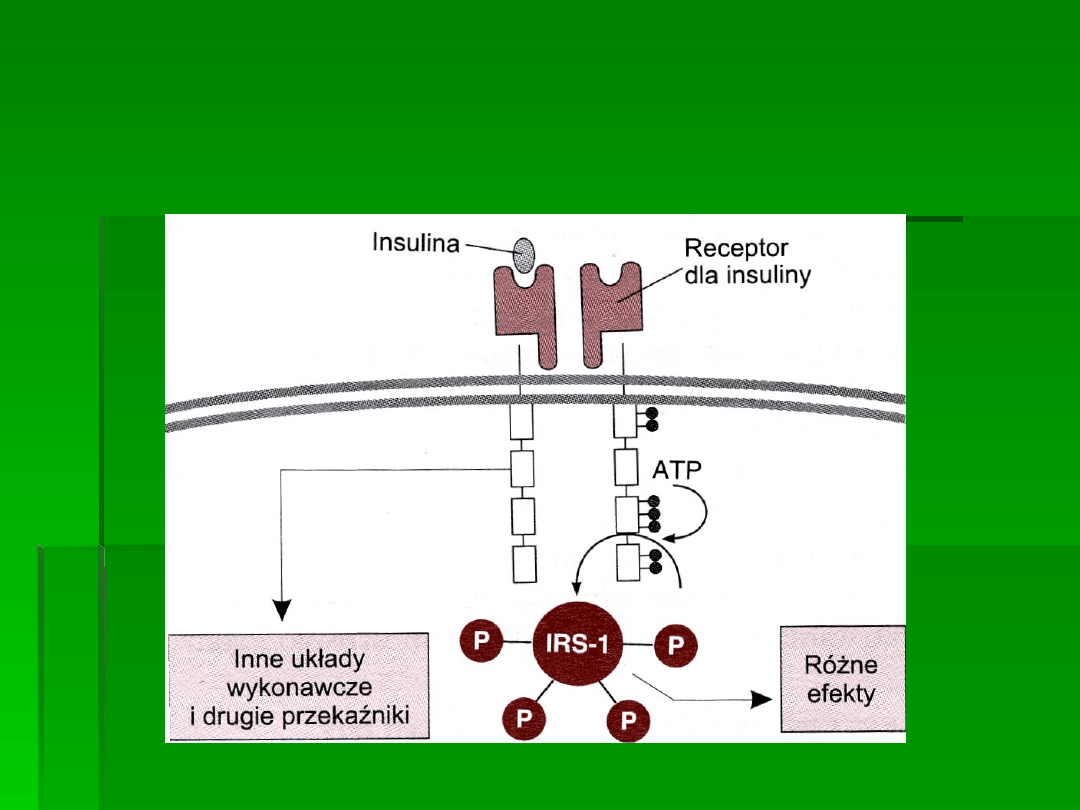
Receptor insulinowy
Receptor insulinowy

Insulina
Insulina
Czynniki pobudzające
Czynniki pobudzające
wydzielanie insuliny:
wydzielanie insuliny:
•
wzrost glikemii;
wzrost glikemii;
•
wzrost stężenia we krwi aminokwasów, WKT, substancji pośrednich
wzrost stężenia we krwi aminokwasów, WKT, substancji pośrednich
cyklu Krebsa (pirogronian, fumaran) i ciał ketonowych;
cyklu Krebsa (pirogronian, fumaran) i ciał ketonowych;
•
wzrost stężenia hormonów jelitowo-żołądkowych: GIP (IRP), CCK,
wzrost stężenia hormonów jelitowo-żołądkowych: GIP (IRP), CCK,
sekretyny, enteroglukagonu (tzw. oś jelitowo-trzustkowa);
sekretyny, enteroglukagonu (tzw. oś jelitowo-trzustkowa);
•
pobudzenie części podwzgórza (VLH) i nerwów błędnych
pobudzenie części podwzgórza (VLH) i nerwów błędnych
(acetylocholina
(acetylocholina
receptory muskarynowe
receptory muskarynowe
IP
IP
3
3
i DAG, Ca
i DAG, Ca
2+
2+
);
);
•
wzrost stężenia glukagonu (cAMP);
wzrost stężenia glukagonu (cAMP);
•
wysokie stężenia STH, kortyzolu, laktogenu łożyskowego,
wysokie stężenia STH, kortyzolu, laktogenu łożyskowego,
estrogenów i gestagenów (prawdopodobnie przez wzrost glikemii);
estrogenów i gestagenów (prawdopodobnie przez wzrost glikemii);
•
agoniści receptorów
agoniści receptorów
-adrenergicznych? – bardzo mało tych
-adrenergicznych? – bardzo mało tych
receptorów w kom. B;
receptorów w kom. B;
•
wzrost galaktozemii u noworodków;
wzrost galaktozemii u noworodków;
•
leki stosowane w cukrzycy typu II (pochodne sulfonylomocznika)
leki stosowane w cukrzycy typu II (pochodne sulfonylomocznika)
wpływając bezpośrednio na kanały potasowe.
wpływając bezpośrednio na kanały potasowe.

Mechanizm działania
Mechanizm działania
glukozy na wydzielanie
glukozy na wydzielanie
insuliny
insuliny
glikemii
glikemii
dyfuzja ułatwiona glukozy do komórek B
dyfuzja ułatwiona glukozy do komórek B
nasilenie
nasilenie
metabolizmu glukozy (glukokinaza)
metabolizmu glukozy (glukokinaza)
syntezy ATP
syntezy ATP
zamknięcie
zamknięcie
kanałów potasowych zależnych od ATP i depolaryzacja błony
kanałów potasowych zależnych od ATP i depolaryzacja błony
komórkowej
komórkowej
otwarcie bramkowanych elektrycznie kanałów
otwarcie bramkowanych elektrycznie kanałów
wapniowych
wapniowych
Ca
Ca
2+
2+
w cytoplazmie
w cytoplazmie
aktywacja endopeptydazy
aktywacja endopeptydazy
wapniowowrażliwej (nasilenie potranslacyjnych przemian insuliny)
wapniowowrażliwej (nasilenie potranslacyjnych przemian insuliny)
i egzocytoza ziarnistości
i egzocytoza ziarnistości

Czynniki hamujące
Czynniki hamujące
wydzielanie insuliny
wydzielanie insuliny
Agoniści receptorów
Agoniści receptorów
2
2
-adrenergicznych poprzez hamowanie
-adrenergicznych poprzez hamowanie
aktywności cyklazy adenylanowej prowadzące do zmniejszenia
aktywności cyklazy adenylanowej prowadzące do zmniejszenia
wewnątrzkomórkowego stężenia cAMP.
wewnątrzkomórkowego stężenia cAMP.
Parakrynnie somatostatyna uwalniana przez komórki D.
Parakrynnie somatostatyna uwalniana przez komórki D.

Efekty biologiczne insuliny
Efekty biologiczne insuliny
Gospodarka węglowodanowa
Gospodarka węglowodanowa
(działanie hipoglikemizujące)
(działanie hipoglikemizujące)
•
kontrola dokomórkowego transportu glukozy w tkankach
kontrola dokomórkowego transportu glukozy w tkankach
insulinozależnych (GLUT 4 w miocytach i adipocytach);
insulinozależnych (GLUT 4 w miocytach i adipocytach);
•
kontrola napływu glukozy do komórek wątroby poprzez wpływ
kontrola napływu glukozy do komórek wątroby poprzez wpływ
na aktywność enzymów fosforylujących glukozę;
na aktywność enzymów fosforylujących glukozę;
•
aktywacja glikolizy, cyklu heksozomonofosforanowego (HMP)
aktywacja glikolizy, cyklu heksozomonofosforanowego (HMP)
i glikogenogenezy;
i glikogenogenezy;
•
hamowanie glukoneogenezy i glikogenolizy.
hamowanie glukoneogenezy i glikogenolizy.


Kinetyka głównych
Kinetyka głównych
kierunków działania
kierunków działania
insuliny
insuliny
Szybkie (sekundy)
Szybkie (sekundy)
Zwiększony transport glukozy, aminokwasów, jonów K
Zwiększony transport glukozy, aminokwasów, jonów K
+
+
do komórek wrażliwych na insulinę.
do komórek wrażliwych na insulinę.
Pośrednie (minuty)
Pośrednie (minuty)
Stymulacja syntezy białek.
Stymulacja syntezy białek.
Hamowanie rozpadu białek.
Hamowanie rozpadu białek.
Aktywacja syntezy glikogenu i enzymów glikolitycznych.
Aktywacja syntezy glikogenu i enzymów glikolitycznych.
Hamowanie fosforylazy i enzymów glukoneogenezy.
Hamowanie fosforylazy i enzymów glukoneogenezy.
Późne (godziny)
Późne (godziny)
Zwiększenie ilości mRNA dla enzymów odpowiedzialnych
Zwiększenie ilości mRNA dla enzymów odpowiedzialnych
za lipogenezę.
za lipogenezę.

TRANSPORTER
TRANSPORTER
FUNKCJA
FUNKCJA
WYSTĘPOWANIE
WYSTĘPOWANIE
SGLT 1
SGLT 1
Absorpcja glukozy
Absorpcja glukozy
Jelito cienkie, kanaliki nerkowe
Jelito cienkie, kanaliki nerkowe
SGLT 2
SGLT 2
Absorpcja glukozy
Absorpcja glukozy
Kanaliki nerkowe
Kanaliki nerkowe
GLUT 1
GLUT 1
Pobieranie glukozy
Pobieranie glukozy
Łożysko, mózgowie, bariera krew-
Łożysko, mózgowie, bariera krew-
mózg, erytrocyty, nerki, okrężnica,
mózg, erytrocyty, nerki, okrężnica,
inne narządy
inne narządy
GLUT 2
GLUT 2
Czujnik glukozy kom. B
Czujnik glukozy kom. B
Transport z jelit i kom.
Transport z jelit i kom.
nabłonka nerkowego
nabłonka nerkowego
Kom. B wysp trzustki, wątroba,
Kom. B wysp trzustki, wątroba,
nabłonek jelita cienkiego, nerki
nabłonek jelita cienkiego, nerki
GLUT 3
GLUT 3
Pobieranie glukozy
Pobieranie glukozy
Mózgowie, łożysko, nerki, inne
Mózgowie, łożysko, nerki, inne
narządy
narządy
GLUT 4
GLUT 4
Insulinozależne
Insulinozależne
pobieranie glukozy
pobieranie glukozy
Mięśnie szkieletowe, mięsień
Mięśnie szkieletowe, mięsień
sercowy,
sercowy,
tkanka tłuszczowa,
tkanka tłuszczowa,
GLUT 5
GLUT 5
Transport fruktozy
Transport fruktozy
Jelito czcze, sperma
Jelito czcze, sperma
GLUT 6
GLUT 6
Brak
Brak
Pseudogen
Pseudogen
GLUT 7
GLUT 7
Transport glukozo-6-
Transport glukozo-6-
fosforanu w siateczce
fosforanu w siateczce
sarkoplazmatycznej
sarkoplazmatycznej
Wątroba, inne tkanki
Wątroba, inne tkanki

Glukagon
Glukagon
Zbudowany jest z jednego łańcucha polipeptydowego (29aa)
Zbudowany jest z jednego łańcucha polipeptydowego (29aa)
syntetyzowanego
w
komórkach
A
trzustki,
w
osoczu
syntetyzowanego
w
komórkach
A
trzustki,
w
osoczu
transportowany jest w postaci wolnej, na komórki docelowe
transportowany jest w postaci wolnej, na komórki docelowe
wpływa przez receptory błonowe, a jego narządami docelowymi są
wpływa przez receptory błonowe, a jego narządami docelowymi są
jedynie
wątroba
jedynie
wątroba
i tkanka tłuszczowa.
i tkanka tłuszczowa.
Okres półtrwania glukagonu we krwi wynosi około 5 minut,
Okres półtrwania glukagonu we krwi wynosi około 5 minut,
a głównym narządem eliminującym go z krążenia jest wątroba, a
a głównym narządem eliminującym go z krążenia jest wątroba, a
także proteazy osoczowe.
także proteazy osoczowe.
Glukagon jest metabolicznym antagonistą insuliny, choć (z pozoru
Glukagon jest metabolicznym antagonistą insuliny, choć (z pozoru
paradoksalnie) nasila jej wydzielanie. Pozwala to jednak na
paradoksalnie) nasila jej wydzielanie. Pozwala to jednak na
pełniejsze wykorzystanie przez tkanki obwodowe uwolnionej pod
pełniejsze wykorzystanie przez tkanki obwodowe uwolnionej pod
jego wpływem z wątroby glukozy.
jego wpływem z wątroby glukozy.

Glukagon
Glukagon
Czynniki pobudzające wydzielanie
Czynniki pobudzające wydzielanie
:
:
•
obniżenie glikemii;
obniżenie glikemii;
•
wzrost stężenia aminokwasów we krwi (głównie glukogennych);
wzrost stężenia aminokwasów we krwi (głównie glukogennych);
•
obniżenia stężenia lipidowego materiału energetycznego we
obniżenia stężenia lipidowego materiału energetycznego we
krwi (WKT);
krwi (WKT);
•
pobudzenie układu współczulnego i agoniści receptorów
pobudzenie układu współczulnego i agoniści receptorów
-adr.;
-adr.;
•
cholecystokinina i gastryna;
cholecystokinina i gastryna;
•
kortyzol;
kortyzol;
•
wysiłek fizyczny, stres;
wysiłek fizyczny, stres;
•
infekcje;
infekcje;
•
teofilina.
teofilina.

Glukagon
Glukagon
Czynniki hamujące wydzielanie
Czynniki hamujące wydzielanie
:
:
•
podwyższenie stężenia glukozy (nie ustalono czy
podwyższenie stężenia glukozy (nie ustalono czy
bezpośrednio, czy pośrednio przez insulinę lub IGF-I);
bezpośrednio, czy pośrednio przez insulinę lub IGF-I);
•
podwyższenie stężenia insuliny i insulinopodobnych czynników
podwyższenie stężenia insuliny i insulinopodobnych czynników
wzrostu (bezpośrednio); GABA
wzrostu (bezpośrednio); GABA
•
agoniści receptorów
agoniści receptorów
-adrenergicznych? – bardzo niewiele tych
-adrenergicznych? – bardzo niewiele tych
receptorów w komórkach A
receptorów w komórkach A
•
somatostatyna;
somatostatyna;
•
sekretyna;
sekretyna;
•
podwyższone stężenie WKT i ciał ketonowych we krwi;
podwyższone stężenie WKT i ciał ketonowych we krwi;

Mechanizm działania
Mechanizm działania
glukagonu
glukagonu
Praktycznie
wszystkie
skutki
działania
glukagonu
można
Praktycznie
wszystkie
skutki
działania
glukagonu
można
wytłumaczyć aktywacją cyklazy adenylowej i zwiększeniem
wytłumaczyć aktywacją cyklazy adenylowej i zwiększeniem
wewnątrzkomórkowego stężenia cAMP, co prowadzi do aktywacji
wewnątrzkomórkowego stężenia cAMP, co prowadzi do aktywacji
kinazy białkowej A.
kinazy białkowej A.
Ponadto glukagon może aktywować cykl inozytolofosforanowy, co
Ponadto glukagon może aktywować cykl inozytolofosforanowy, co
prowadzi do wzrostu stężenia IP
prowadzi do wzrostu stężenia IP
3
3
i DAG, do aktywacji kinazy
i DAG, do aktywacji kinazy
białkowej C i zwiększenia wewnątrzkomórkowego stężenia wapnia
białkowej C i zwiększenia wewnątrzkomórkowego stężenia wapnia
zjonizowanego.
zjonizowanego.

Efekty biologiczne
Efekty biologiczne
glukagonu
glukagonu
Wpływy metaboliczne
Wpływy metaboliczne
•
aktywacja glikogenolizy i glukoneogenezy w wątrobie;
aktywacja glikogenolizy i glukoneogenezy w wątrobie;
•
hamowanie glikolizy i glikogenogenezy w wątrobie;
hamowanie glikolizy i glikogenogenezy w wątrobie;
•
aktywacja lipolizy w tkance tłuszczowej;
aktywacja lipolizy w tkance tłuszczowej;
•
aktywacja ureogenezy i ketogenezy;
aktywacja ureogenezy i ketogenezy;

Wpływ hipoglikemii na
Wpływ hipoglikemii na
wydzielanie niektórych
wydzielanie niektórych
hormonów
hormonów

Przygotowali:
Przygotowali:
Marta Kujawska
Marta Kujawska
Marta Zagozda
Marta Zagozda
Grzegorz Kajak
Grzegorz Kajak
Łukasz Wyrowski
Łukasz Wyrowski
Gr.II, dietetyka, II rok
Gr.II, dietetyka, II rok
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
Wyszukiwarka
Podobne podstrony:
Intensywna kontrola ciśnienia tętniczego i stężenia glukozy we krwi chorych na cukrzycę typu 2
Czynniki regulujące szerokość światła oskrzeli
Podwyższone stężenie glukozy uszkadza serce
Stężenie cynku w surowicy jako obwodowy marker zaburzeń depresyjnych
gielda 2, Zmniejszenie stężenia zjonizowanego wapnia w surowicy Nie spowoduje:
Dz U 02 217 1833 dopuszczalne stężenia i natężenia czynniki szkodliwe dla zdrowia (1)
RMPiPS w sprawie najwyższych dopuszczalnych stężeń i natężeń czynników szkodliwych dla zdrowia w śro
do Spraw Najwyższych Dopuszczalnych Stężeń i Natężeń Czynników Szkodliwych dla Zdrowia w Środowisku
WYTYCZNE w sprawie prowadzenia pomiarów i oceny stężeń czynników chemicznych i pyłu w środowisku pra
Zarządzenie Ministra Zdrowia i Opieki Społecznej z dnia 12 03 1996 W sprawie dopuszczalnych stężeń i
Korzystny wp³yw suplementacji diety produktami na bazie soi na stężenie lipidów i czynniki ryzyka ch
do Spraw Najwyższych Dopuszczalnych Stężeń i Natężeń Czynników Szkodliwych dla Zdrowia w Środowisku
Wpływ diety laktoowowegetariańskiej na stężenie witaminy B12 w surowicy krwi – pięcioletnie badanie
MP 96 19 231 dopuszczalne stezenia czynnikow szkodliwych
Czynnik środowiskowy, a czynnik ekologiczny
Analiza czynnikowa II
epidemiologia, czynniki ryzyka rola pielegniarki rak piersi szkola, nauczyciel
więcej podobnych podstron