
TLENOTERAPIA
PODSTAWY WENTYLACJI
MECHANICZNEJ
DR HAB. N. MED. GRZEGORZ
MAZUR


TLEN
•
Odkryty w 1774r. Przez Priestleya
•
Jest jednym z najstarszych leków
•
Wskazaniem do podania są sytuacje
prowadzące do obniżenia ciśnienia
parcjalnego tlenu lub saturacji krwi
tętniczej
•
W wysokich stężeniach jest toksyczny w
stosunku do tkanki płucnej
•
Jest suchym gazem i wymaga nawilżania

ODKRYCIE TLENU 1772
Carl Wilhelm Scheele
niemiecki chemik i farmaceuta
Dom i apteka Scheele’sa
Kopnig
Tlen, azot, chlorki, inne związki chemiczne.
„smakował” chemikalia ? Przyczyna śmierci w wieku 43

Odkrycie tlenu 1774
Joseph Priestly 1774
Minister i nauczyciel → wspierał amerykańską i francuską rewolucję
wyizolował 8 gazów, w tym tlen
Wyemigrował do Stanów Zjednoczonych

Odkrycie tlenu 1775
Antoine- Laurent Lavoisier
Prawnik → Naukowiec → Paryski Arsenał→ francuska rewolucja→ gilotyna1794
Tlen: produkcja kwasów,
zidentyfikowany jako element
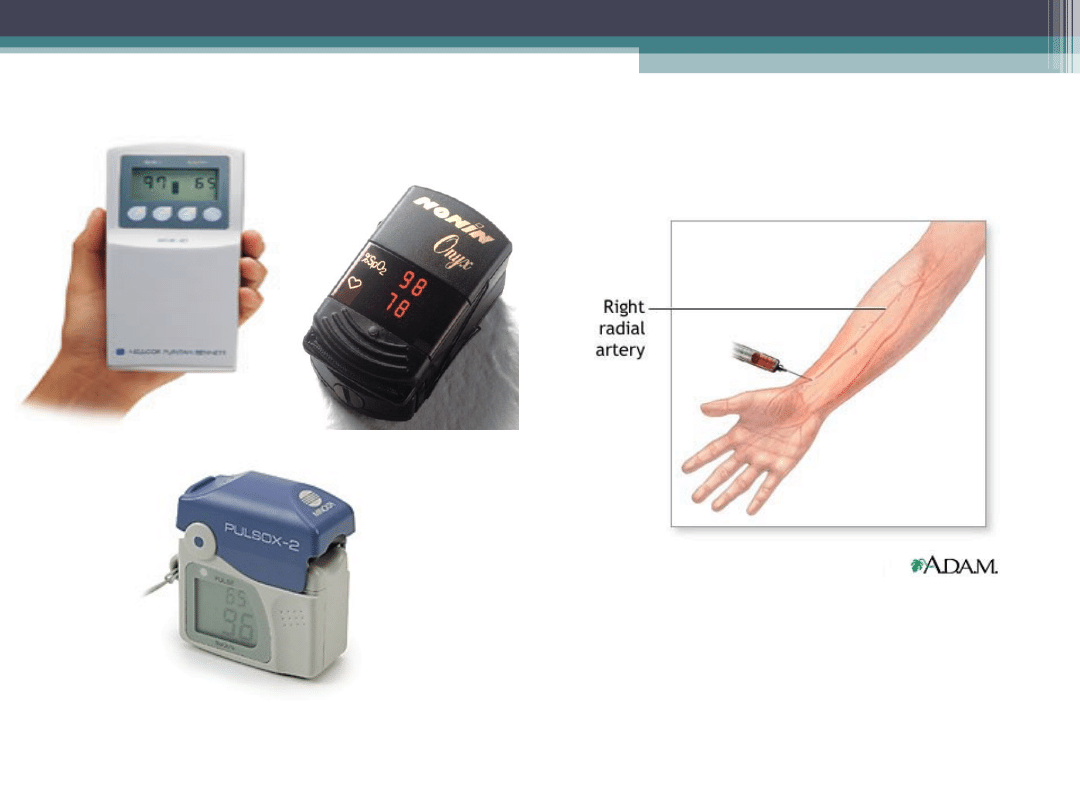
Sposoby oceny utlenowania
Ocena gazometryczna
Saturacja tlenu lub O
2
sat

TLENOTERAPIA
•
U chorych z obrażeniami ciała konieczne
jest wzbogacanie powietrza wdechowego
tlenem
•
Dotyczy to zwłaszcza chorych
nieprzytomnych
•
Powszechnie wiadomo, że chorzy po
urazach czaszkowo-mózgowych często są
niedotlenieni

Metody podawania tlenu
Terapia niskimi przepływami
Terapia wysokimi przepływami
(Tlenoterapia bierna i czynna)
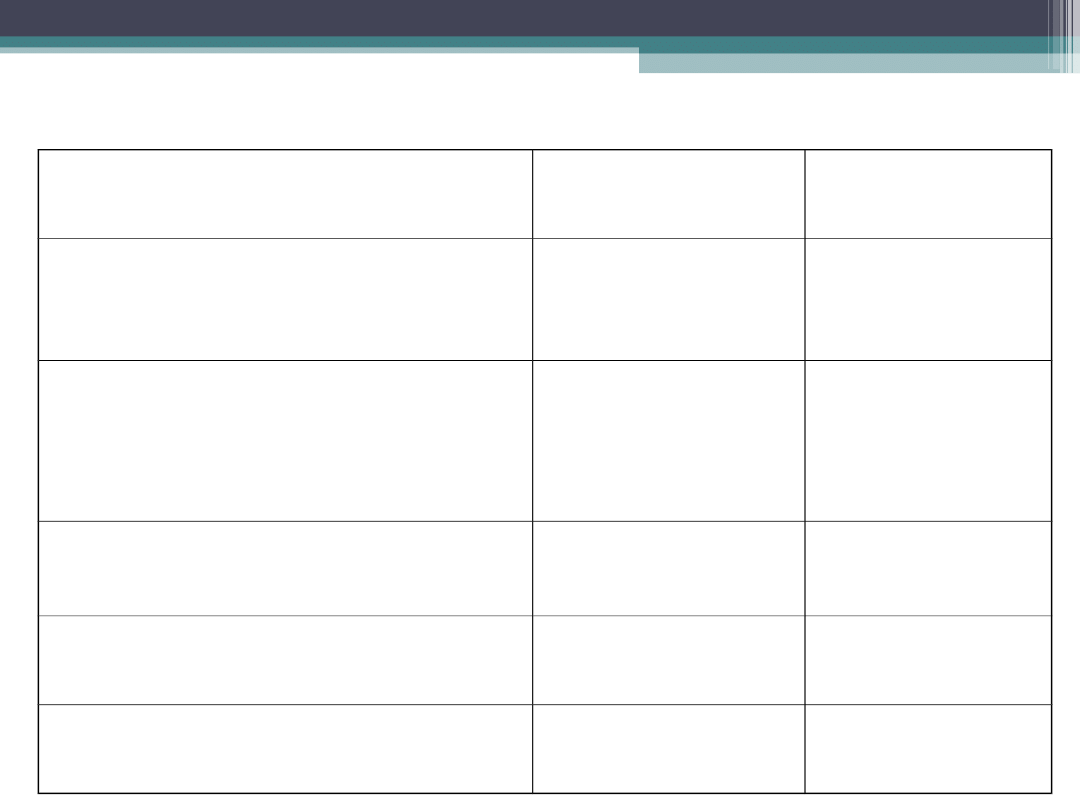
Układy niskoprzepływowe
urządzenie
urządzenie
Przepływ O
Przepływ O
2
2
/min.
/min.
Osiągane FiO
Osiągane FiO
2
2
Okulary tlenowe
Okulary tlenowe
1 - 2
1 - 2
3 – 5
3 – 5
6
6
0,23 - 0,3
0,23 - 0,3
0,3 - 0,4
0,3 - 0,4
0,42
0,42
Cewnik w noso-gardle
Cewnik w noso-gardle
1 - 3
1 - 3
4
4
5
5
6
6
0,21 - 0,34
0,21 - 0,34
0,34
0,34
0,38 - 0,42
0,38 - 0,42
0,42 – 0,46
0,42 – 0,46
Cewnik w przedsionku nosa
Cewnik w przedsionku nosa
uszczelniony gąbką
uszczelniony gąbką
3 - 5
3 - 5
0,3 – 0,4
0,3 – 0,4
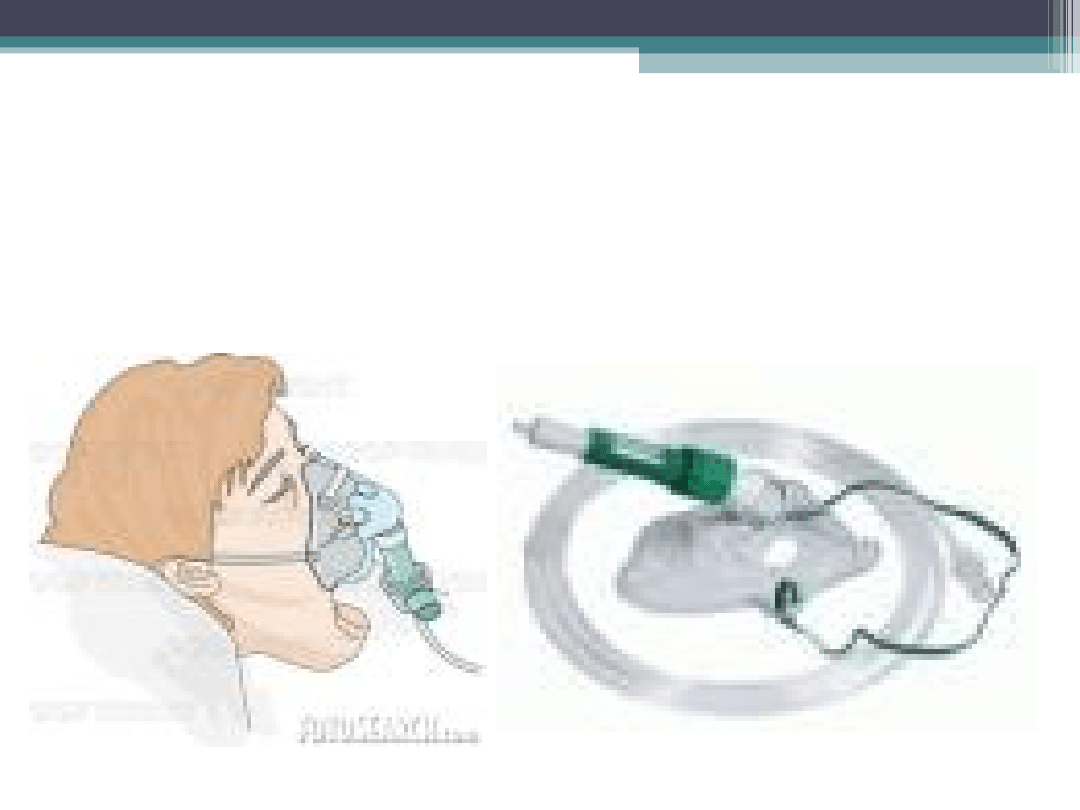
Maska Venturiego
Maska Venturiego
4 – 6
4 – 6
6 - 8
6 - 8
0,24 – 0,28
0,24 – 0,28
0,3 – 0,4
0,3 – 0,4
Maska tlenowa
Maska tlenowa
5 - 10
5 - 10
0,4 – 0,6
0,4 – 0,6
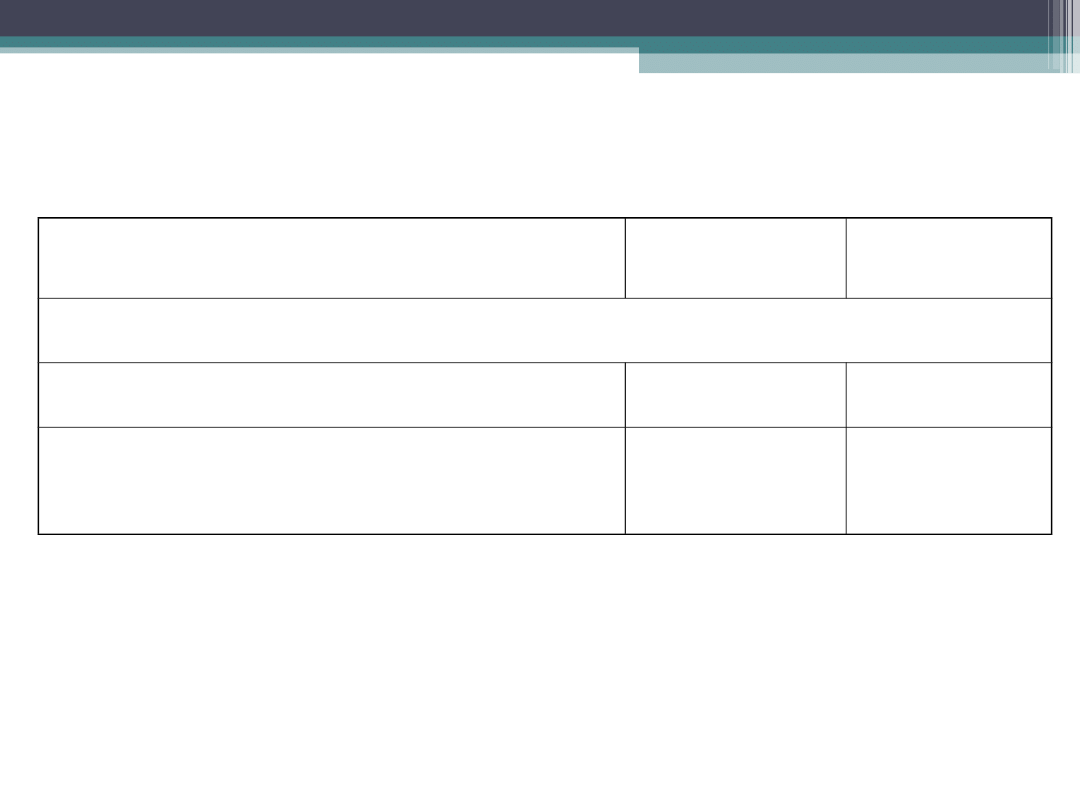
Układy wysokoprzepływowe
urządzenie
urządzenie
Przepływ
Przepływ
O
O
2
2
/min.
/min.
Osiągane
Osiągane
FiO
FiO
2
2
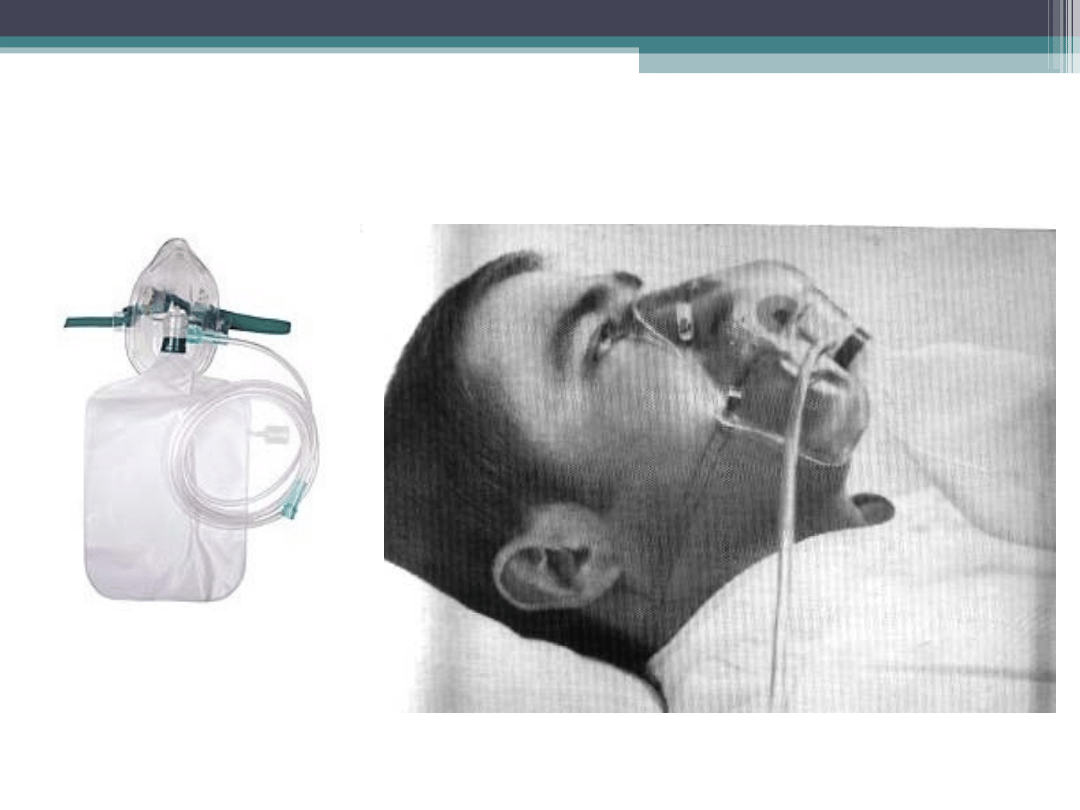
Maska z workiem rezerwuarowym
Maska z workiem rezerwuarowym
z częściowym oddechem zwrotnym
z częściowym oddechem zwrotnym
5 -7
5 -7
0,35 – 0,75
0,35 – 0,75
Bez oddechu zwrotnego
Bez oddechu zwrotnego
Dopływ tlenu musi przekraczać wentylację
Dopływ tlenu musi przekraczać wentylację
minutową
minutową
5 -10
5 -10
0,4 – 1,0
0,4 – 1,0
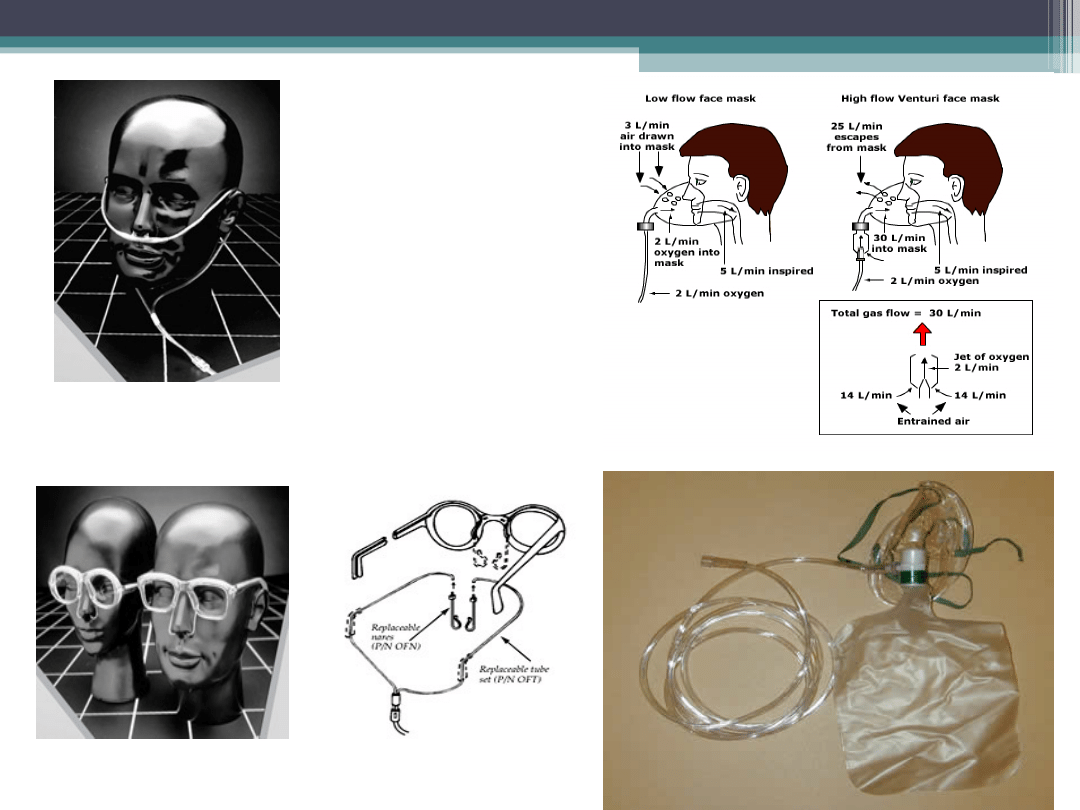
Okulary tlenowe
Kaniule
donosowe
Maski twarzowe

Cewniki donosowe -
zalety
Niski koszt
Dobra tolerancja
Proste w użyciu
Brak konieczności przerywania
tlenoterapii w czasie jedzenia
Zwiększają odsetek tlenu jedynie 0 25-
30%
Ich zastosowanie należy ograniczyć
jedynie do chorych, którzy nie tolerują
maski twarzowej

Cewniki donosowe
-
wady
Wysuszanie błony śluzowej nosa
Zmienność FiO
2
w zależności od zmian
oddechowych chorego
Rozstrzeń żołądka

O2
O2
przez kaniule nosową
przez kaniule nosową
FiO2
FiO2
wzrasta o
wzrasta o
4%
4%
na każdy litr
na każdy litr
przepływu
przepływu
Przepływ większy niż 6 l/min
Przepływ większy niż 6 l/min
nie jest tolerowany
nie jest tolerowany

Niskoprzepływowe maski
tlenowe
Osiąganie tylko nieznacznie wyższej
maksymalnej wartości FiO
2
w
porównaniu z cewnikiem donosowym
Szybkość przepływu 10-12 l/min
Zawartość tlenu zwiększa się
do 40-50%

Maski z workiem
rezerwuarowym
•
Większa możliwość kontrolowania
stężenia wdychanego gazu
•
Konieczność ścisłego przylegania do
twarzy (niemożność karmienia nawet
przez sondę)
•
Przy przepływie 12-15 l/min zwiększają
zawartość tlenu do 60-90%

•
Worek samorozprężalny to urządzenie o
stałej objętości
•
Średnia objętość dostarczana choremu to
800 ml
•
Dzięki ściskaniu worka oburącz można
osiągnąć średnie objętości do 1 litra
•
Worka należy używać ze zbiornikiem
tlenowym lub dodatkową rurą, gdyż worki
bez nich mogą dostarczać tlen w stężeniu
jedynie 40-50%
Worek samorozprężalny

MASKA Z WORKIEM
SAMOROZPRĘŻALNYM
•
Największym problemem podczas
wentylacji przez maskę z workiem
samorozprężalnym (bag-valve mask -
BVM) jest utrzymanie dostatecznej
objętości wdechowej
•
Nieszczelność pomiędzy maską a
twarzą może spowodować zmniejszenie
dostarczanej objętości o 40% i więcej

•
Maski starego typu mają dużą przestrzeń
martwą, co dodatkowo utrudnia
dostarczenie odpowiedniej objętości
choremu
•
Nowsze maski z pompowanym kołnierzem
mają mniejszą przestrzeń martwą i
zapewniają lepszą szczelność układu
•
Szczególnie zalecane do stosowania u
chorych z obrażeniami ciała
MASKA Z WORKIEM
SAMOROZPRĘŻALNYM
Maska niskoprzepływowa z
rezerwuarem
Maska wysokoprzepływowa
(VENTIMASK)
Pozwala na podawanie określonego
stężenia O2 od 24% d0 50%

Bezpieczne a toksyczne stężenia
tlenu
•
FiO
FiO
2
2
równe 0,6
równe 0,6
uważane jest za
punkt krytyczny oddzielający bezpieczne
stężenie tlenu od toksycznego

Toksyczna ekspozycja
•
Oddychanie mieszaniną gazu z
FiO
FiO
2
2
> 0,6
> 0,6
dłużej niż 24 godziny
dłużej niż 24 godziny
jest dla pacjenta toksyczną ekspozycją na
tlen
Po 48 godz. należy zastosować inne metody
Po 48 godz. należy zastosować inne metody
(np. wentylację mechaniczną)
(np. wentylację mechaniczną)

Toksyczność tlenu
•
W stosunku do tkanki płucnej - objawy jak w
ARDS ( niedobór antyoksydantów )
•
Zmniejszenie napędu oddechowego u
pacjentów z przewlekłą hiperkapnią
•
Zwłóknienie pozasoczewkowe i ślepota u
noworodków

Tlenoterapia
Tlen jest lekiem toksycznym
FiO2 > 0,6 przez dłużej niż 24 godz. jest
ekspozycją toksyczną na tlen
Powinien być podawany tylko w
przypadku wskazań i właściwie
dawkowany
Wraz z rozpoczęciem tlenoterapii należy
wziąć pod uwagę postępowanie
zapobiegające działaniu toksycznemu O2
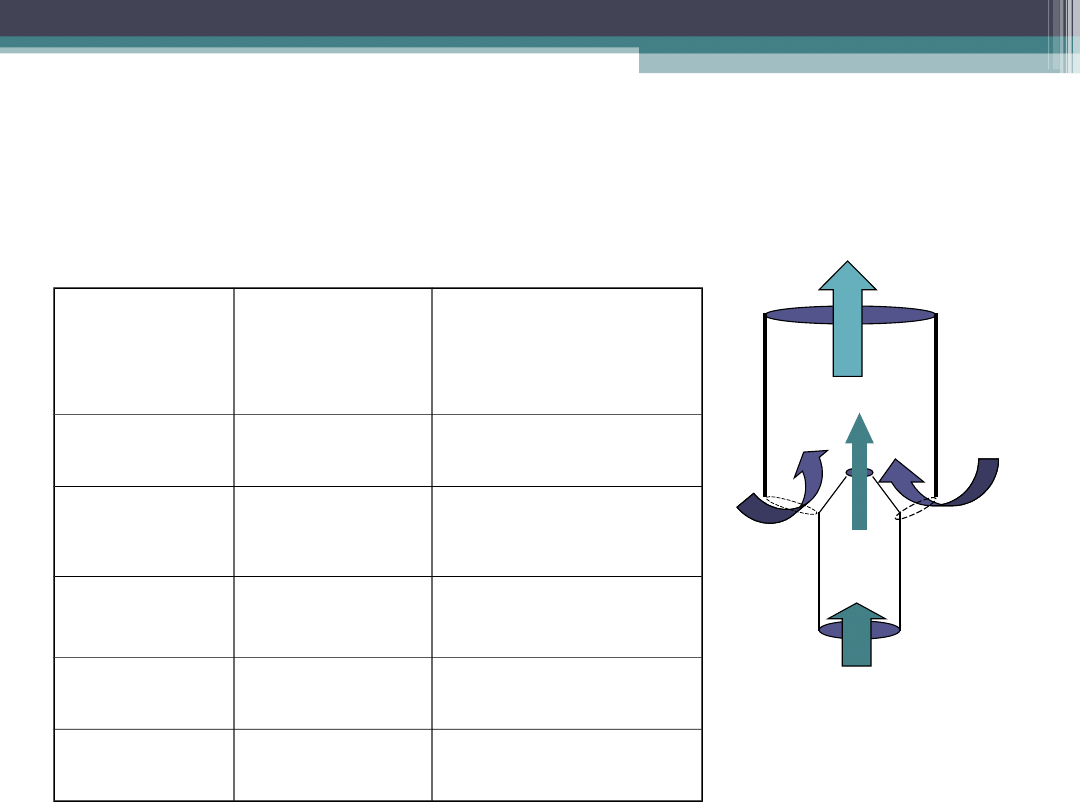
Jak dawkować tlen?
Przepływ tlenu [L/min]
Zwężka Venturiego
Zwężka
Zwężka
Venturieg
Venturieg
o
o
Przepływ
Przepływ
O2
O2
[ L/min]
[ L/min]
Dostarczane
Dostarczane
Stężenie O2 [%
Stężenie O2 [%
%]
%]
Niebieska
Niebieska
2
2
24
24
Biała
Biała
4
4
28
28
Zielona
Zielona
8
8
35
35
Czerwona
Czerwona
8
8
40
40
Zielona
Zielona
12
12
60
60
O
2
100%
powietrze
24-60% O2
[m/sek]

Niebezpieczeństwa
tlenoterapii
Toksyczność O
2
:
- CUN -
toksyczność i drgawki
- uszkodzenie naczyń włosowatych,
przeciekanie i zwłóknienie płuc
- zwłóknienie
pozasoczewkowe
Narkoza dwutlenkowęglowa:
-
wzrost p
a
CO
2
wywołujący śpiączkę i kwasicę
- p
a
CO
2
wzrasta wtórnie do
a) zniesienie niedotlenienia jako napędu
oddechowego
b) wzrostu przestrzeni martwej

Wentylacja mechaniczna –
zasadnicze determinanty
Dostarczenie O2
↑ F
i
O
2
↑ Średnie ciśnienie
pęcherzykowe
PEEP- otwiera
pęcherzyki
↓ przecieku
PEEP – poprawa
natlenienia
Eliminacja CO2
↑ częstość
oddychania
↑ wzrost objętości
oddechowej (TV)

PRWIDŁOWA WENTYLACJA
•
WENTYLACJA to ruch powietrza do płuc i na
zewnątrz
•
W spoczynku dorosły człowiek podczas każdego
wdechu nabiera do płuc ok. 400-600 ml powietrza –
tzw. OBJĘTOŚĆ ODDECHOWA (tidal volume)
•
Pomnożenie tej wielkości przez liczbę oddechów na
minutę (respiratory rate) daje POJEMNOŚĆ
MINUTOWĄ, czyli ilość powietrza wdychanego i
wydychanego w każdej minucie (normalnie 5-12 l/min)
•
Prawidłowa wentylacja zapewni prężność tlenu w krwi
tętniczej równą ok. 100 mmHg, a dwutlenku węgla 35-
40 mmHg

•
Hipo- i hiperwentylacja nie korelują z prężnością tlenu we krwi,
a raczej z prężnością dwutlenku węgla
•
Jeśli prężność dwutlenku węgla zmniejsza się <35 mmHg,
mówimy o hiperwentylacji
•
Wartości >40 mmHg świadczą o hipowentylacji
•
CO2 znacznie łatwiej niż tlen przechodzi przez błony
pęcherzykowe płuc, sprawia to, że znacznie łatwiej wydalać
CO2 niż utlenowywać krew
•
Jeśli klatka piersiowa lub płuca są uszkodzone, może dojść do
niedotlenienia nawet przy prawidłowych wartościach CO2
•
Chory ze stłuczeniem płuca może oddychać z częstotliwością
36/min, mieć prężność CO2 30 mmHg i prężność tlenu 80
mmHg
PRWIDŁOWA WENTYLACJA

•
Pomimo hiperwentylacji poszkodowany
jest niedotleniony
•
Dalsze przyspieszenie oddechu nie
spowoduje zwiększenia stężenia tlenu we
krwi
•
Należy zastosować tlenoterapię
•
Jeśli nie jesteś pewien, co robić, podaj
tlen
PRWIDŁOWA WENTYLACJA

•
Prawidłowe oddychanie jest możliwe dzięki
istnieniu ujemnego ciśnienia w jamie opłucnej,
które przy ruchach klatki piersiowej „pociąga”
płuca, rozprężając je i wciąga powietrze
•
Jeśli proces ten nie zachodzi, trzeba
wpompowywać powietrze lub tlen do płuc
przez głośnię. Jest to
tzw. wentylacja
przerywanym ciśnieniem dodatnim
(intermittent positive pressure ventilation -
IPPV)
PRWIDŁOWA WENTYLACJA

IPPV
•
Można ją prowadzić różnymi sposobami ,
od metody usta-usta do wentylacji workiem
samorozprężalnym przez rurkę dotchawiczą
•
Pompowanie powietrza do jamy ustno-
gardłowej nie gwarantuje, że przejdzie ono
przez wejście głośni i dalej do płuc
•
Gardło prowadzi również do przełyku, a
ciśnienie gazów w gardle >25 cm H2O
przewyższają ciśnienie zamknięcia
zwieracza przełyku i mogą doprowadzić do
rozdęcia żołądka

WENTYLACJA DODATNIM
CIŚNIENIEM
•
Zarówno respirator i worek samorozprężalny
zasilany tlenem mogą generować ciśnienia >25
cm H2O, stąd ważny w czasie udrażniania dróg
oddechowych jest rękoczyn Sellica (ucisk na
chrząstkę pierścieniowatą ku tyłowi)
•
Podczas wentylacji IPPV należy orientować się,
jaką objętość dostarcza się choremu z każdym
oddechem
•
Wentylację minutową łatwo ocenić, mnożąc
objętość oddechową przez częstotliwość
oddechów

•
Respirator zasilany tlenem dostarcza tlen z
prędkością 40 l/min, co daje około 700 ml w
każdej sekundzie aktywacji urządzenia
•
Jeśli nie zastosuje się rękoczynu Sellicka, taki
przepływ z ciśnieniem ok. 50 cm H2O niemal
na pewno powoduje wtłoczenie powietrza do
żołądka i wszystkie z tym związane komplikacje
•
Przy prowadzeniu wentylacji workiem
samorozprężalnym przez maskę można
wygenerować ciśnienie nawet 60 cm H2O
WENTYLACJA DODATNIM
CIŚNIENIEM

•
Objętości podawane za pomocą worka z
maską są zwykle mniejsze niż przez
respirator
•
Worek ma objętość 1800 ml (górna
granica) podawanej objętości przy
całkowitym ściśnięciu worka
•
Używając jednej ręki dorosły człowiek jest
w stanie „wycisnąć” ok. 1200 ml, choć w
większości przypadków 800-1000 ml
•
Podane objętości docierają do chorego
tylko, jeśli jest on zaintubowany (w innej
sytuacji – przeciek na masce)
WENTYLACJA DODATNIM
CIŚNIENIEM

•
ZASADY:
•
Powinno się dodawać tlen do mieszaniny
oddechowej
•
Niezbędny jest bezpośredni dostęp do ssania
•
Wentylację należy prowadzić ostrożnie - nie
pompować powietrza do żołądka
•
Należy zapewnić odpowiednią wentylację
minutową 12-15 l /min, ocena wentylacji jest
łatwiejsza, gdy chory jest zaintubowany
WENTYLACJA MASKĄ
TWARZOWĄ

•
Jeśli założymy, że dorosły ratownik podczas
wentylacji workiem uzyskuje objętość 800 ml, to
wykonując wdech co 3-4 sek (15-20 razy na
minutę), zapewnia średnią wentylację minutową
12-16 l
•
W przypadku wentylacji workiem przez maskę
należy wziąć pod uwagę straty ok. 40%
przecieku przez nieszczelności układu
•
Przeciek można ograniczyć dzięki zastosowaniu
nadmuchiwanego kołnierza lub gdy wentylację
prowadzi dwóch ratowników
WENTYLACJA MASKĄ
TWARZOWĄ

•
W sytuacji stresowej większość
ratowników ma tendencję do zwiększania
jest zwiększania częstotliwości oddechu
kosztem objętości oddechowej i wentylacji
minutowej
•
Prawidłowa częstotliwość wynosi18-24
oddechów/min
•
PAMIĘTAJ: zwiększanie częstotliwości nie
kompensuje zmniejszania objętości
WENTYLACJA MASKĄ
TWARZOWĄ

PODATNOŚĆ klatki na
wentylację
•
Kiedy powietrze wchodzi do płuc chorego, elastyczność
ścian klatki piersiowej wpływa na łatwość prowadzenia
wentylacji
•
W przypadku normalnej elastyczności wentylacja workiem i
maską umożliwi wprowadzenie powietrza do głośni przy
minimalnym wtłoczeniu do żołądka
•
Jeśli elastyczność jest zmniejszona , wentylacja może być
trudna
•
Podatność może się pogorszyć w przebiegu niektórych
chorób płuc lub urazów klatki
•
W przypadku nagłego zatrzymania krążenia podatność się
pogarsza z powodu zmniejszonego przepływu przez mięśnie
•
W przypadku intubacji podatność jest ważnym klinicznie
objawem, wskazującym na zmiany stanu dróg oddechowych

•
Pogorszenie podatności może być
objawem odmy prężnej
•
Zła podatność może być wynikiem
intubacji jedynie jednego oskrzela –
podciągnięcie rurki spowoduje
natychmiastową poprawę podatności i
warunków wentylacji
PODATNOŚĆ klatki na
wentylację


NIEINWAZYJNE WSPOMAGANIE
ODDYCHANIA
•
Stosunkowo nową metodą wspomagania
oddychania jest zastosowanie ciągłego
dodatniego ciśnienia w drogach
oddechowych (CPAP) bez konieczności
intubacji tchawicy
•
Wymaga ona użycia dobrze dopasowanej
maski twarzowej , wyposażonej w
odpowiednią zastawkę i połączonej z
układem oddechowym aparatu
•
Metoda ta poprawia oddychanie źle
wentylowanych pęcherzyków płucnych, np.
w przebiegu zapalenia płuc

CPAP
•
Stosowanie metody CPAP wymaga
współpracy ze strony pacjenta,
zachowania jego odruchów obronnych
oraz zdolności kaszlu
•
Niedogodności metody:
•
- zła tolerancja maski twarzowej
•
-możliwość rozdęcia żołądka

•
Zasadniczym celem stosowania wybranej techniki
wentylacji zastępczej jest uzyskanie efektywnego
ciśnienia rozprężającego pęcherzyki płucne
•
W ostrej niewydolności oddechowej dąży się do
czasowego zastąpienia wentylacji płuc pacjenta
przez urządzenia (respiratory) i do jak
najszybszego przywrócenia oddychania
spontanicznego
•
Decyzję taką podejmuje się u chorych, u których
parametry wentylacji i utlenowania krwi tętniczej
pogarszają się, mimo stosowanej tlenoterapii

WSKAZANIA DO WENTYLACJI
MECHANICZNEJ
•
Objętość oddechowa <5 ml/kg mc (norma
7.5 ml/kg mc)
•
Częstość oddechów >35 /min (norma 12-
20/min)
•
PaO2 <70 mmHg (przy FiO2 0.35-0.4)
•
PaCO2 > 55 mmHg

Podstawy wentylacji
mechanicznej
Zalety:
•
Wolny ratownik kiedy chory jest
zaintubowany
•
Możliwość trzymania maski dwoma rękoma
jeżeli chory nie jest zaintubaowany
•
Możliwość dokładnego ustawienia objętości
oddechowej i liczby oddechów
•
Wysokie FiO
2
•
Można stosować maskę twarzową,
krtaniową, Combitube, rurkę intubacyjną

WENTYLACJA MECHANICZNA
Nieinwazyjna – przez maską lub tzw. „żelazne
płuca” – znaczenie historyczne
Inwazyjna – przez rurkę dotchawiczą /
tracheostomię
- odciążenie pracy mm. oddechowych
Przy hyperkapni:
-WM zwiększa wentylacją pęcherzykową
obniżając
p
a
CO
2
i korygując pH
Przy hypoksemii:
- gdy tlenoterapia sama nie umożliwia
skorygowania
niedotlenienia wywołanego przez przeciek
-najczęstszą przyczyną przecieku jest płyn
wypełniający światło pęcherzyków lub zapadnięte
pęcherzyki (obrzęk płuc)
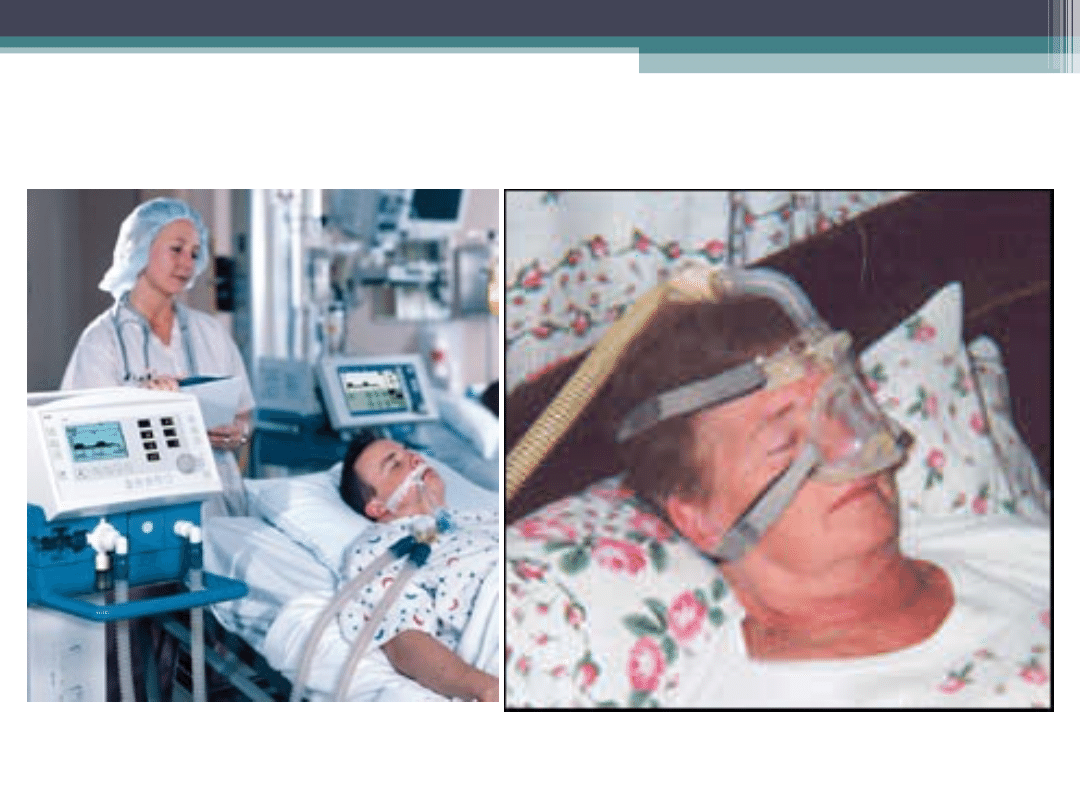
Respirator
wentylacja inwazyjna i nieinwazyjna

•
urządzenie reanimacyjne, umożliwiające
sztuczne, wymuszone oddychanie tlenem,
wykorzystywane w sytuacjach ustania
czynności oddechowej (w wyniku urazu,
choroby lub zastosowania leków blokujących
przewodnictwo nerwowo-mięśniowe), bądź
celem jej ułatwienia (gdy pacjent wprawdzie
oddycha samodzielnie, lecz czynność ta jest
utrudniona lub ze względu na stan pacjenta nie
zaspokaja zapotrzebowania organizmu na
tlen).
RESPIRATOR

RESPIRATOR
•
zapewniają choremu stały przepływ
mieszaniny oddechowej podczas wdechu
indukowanego w sposób naturalny przez
pacjenta lub wyzwalanego przez maszynę
•
Klasyczna wentylacja opiera się na
zasadach mechaniki oddechowej
•
Wtłaczanie powietrza do płuc następuje
przez wyzwalanie dodatniego ciśnienia w
drogach oddechowym

RESPIRATOR
•
W przeszłości uważano, że stosowanie
wysokociśnieniowych respiratorów zasilanych tlenem
(zastawka na żądanie) u chorych z obrażeniami ciała jest
zbyt niebezpieczne
•
Doświadczenia z nowymi urządzeniami spełniającymi
wymogi American Heart Association - przepływ tlenu 40
l/min przy maksymalnym ciśnieniu ok. 50 cm H2O
wskazują, że bezpieczeństwo ich stosowania jest
porównywalne z workami samorozprężalnymi z maską
twarzową
•
Ich zaleta polega na dostarczaniu 100% tlenu i możliwości
używania dwóch rąk do trzymania maski twarzowej

•
Użycie respiratorów o ograniczonym
przepływie nie jest obarczone większym
ryzykiem napompowania żołądka niż
zastosowanie worka samorozprężalnego z
maską twarzową
RESPIRATOR

Wentylacja mechaniczna
Wentylacja z zastosowaniem ciśnień ujemnych
(NIP)
Wentylacja z przerywanym ciśnieniem dodatnim
IPPV
Wentylacja kontrolowana wymuszona, parametry
wentylacji nie zależą od pacjenta- A/CMV
Przerywana wentylacja wymuszona - IMV
Synchronizowana Przerywana Wentylacja
Wymuszona- SIMV
Obowiązkowa Wentylacja Minutowa - MMV
Wentylacja Kontrolowana Ciśnieniem – PCV

Wentylacja o Odwróconym Stosunku Wdechu do Wydech -
IRV
Wentylacja Wspomagana Ciśnieniem – czynne podawanie
choremu gazów przez respirator pod zaprogramowanym
ciśnieniem i przez zaprogramowany czas wdechu PSV
Dodatnie Ciśnienie w końcowej Fazie Wydechu - PEEP
Stałe Dodatnie Ciśnienie w Drogach Oddechowych CPAP
Wentylacja z uwalnianiem Ciśnienia w Drogach
Oddechowych
Wentylacja dwufazowa - BIPAP- APRV
Wentylacja Dyszowa z Wysoką Częstością HFJV
Wentylacja oscylacyjna HFO / OV
Wentylacja mechaniczna


- Objętościowo-zmienny
- Ciśnieniowo-zmienny
- Czasowo-zmienny
- Przepływowo-zmienny
Wg kryterium zmiany fazy wdechowej /
Wg kryterium zmiany fazy wdechowej /
wydechową
wydechową
Sposoby wentylacji
Wg ilości pracy respiratora
- wspomagana (Assist)
- kontrolowana (Control)
Wg celu jaki ma być osiągnięty pod koniec
wdechu
- objętościowa
- ciśnieniowa
- czasowa

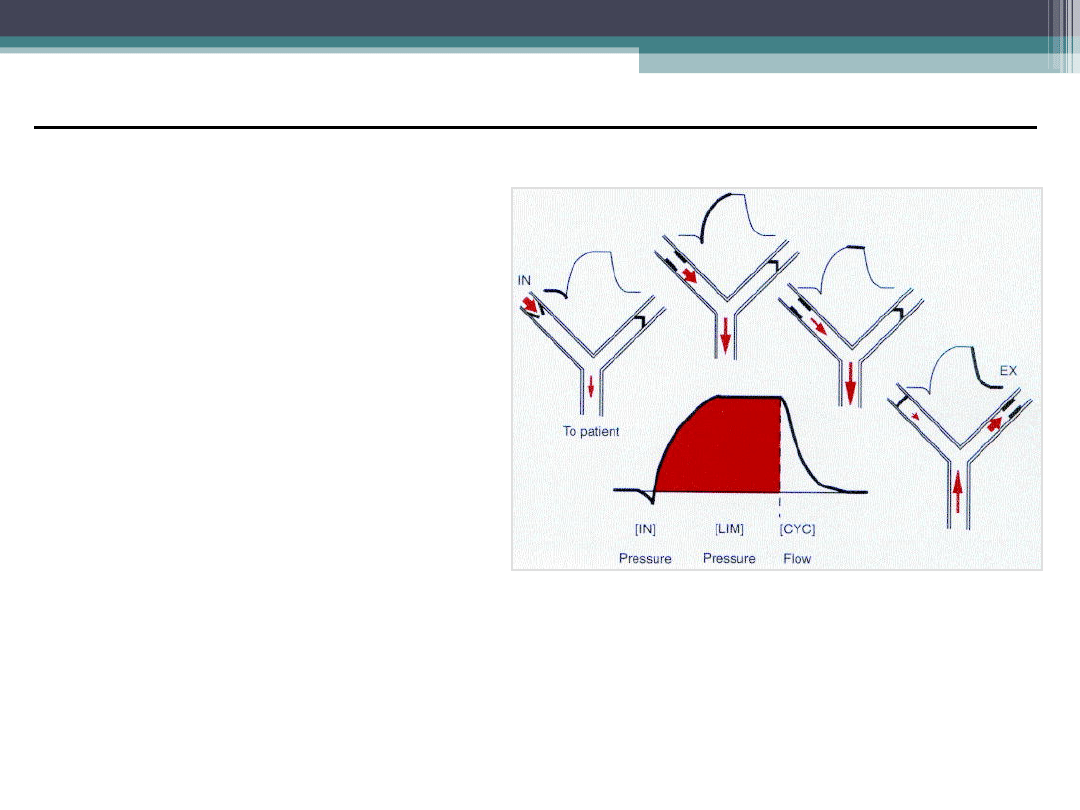
Zasady Wentylacji
Mechanicznej
•
Zapewnienie wystarczającej wentylacji
pęcherzykowej , by utrzymać prawidłowe p
a
CO
2
•
Zapewnienie wystarczającego utlenowania p
a
O
2
•
Ułatwienie współpracy pacjenta z respiratorem
•
Zastosowanie dodatniego ciśnienia w końcowej
fazie wydechu (PEEP) w celu utrzymania rekrutacji
pęcherzyków
•
Stosowanie najniższego możliwego F
I
O2 (stęż.O
2
•
Unikanie nadmiernego rozdęcia pęcherzyków płuc
•
Unikanie auto-PEEP
1 Zasada wentylacji
1 Zasada wentylacji
Zapewnienie wystarczającej wentylacji pęcherzykowej
Zapewnienie wystarczającej wentylacji pęcherzykowej
prawidłowe paCO2
•Wentylacja Minutowa (V
E
)
• Całkowita obj. Gazu
wydychiwana/min.
• V
E
= (RR) x (T
V
) *
• V
E
składa się z 2 czynników
• V
A
= wentylacji pęcherzykowej
• V
D
=
wentylacji
przestrzeni
martwej
• V
D
/V
T
= 0.33
• V
E
wentylacja minutowa
regulowana przez pień
mózgu,
w odpowiedzi na pH i P
a
CO
2
•Wentylacja w OIT
• Wzrost produkcji CO
2
• Gorączka, sepsa, uraz
• Zwiększona przestrz. martwa
VD
• Niedodma,
uraz
ARDS,
zatorowość
• Regulacja: Częstość odd. i T
V
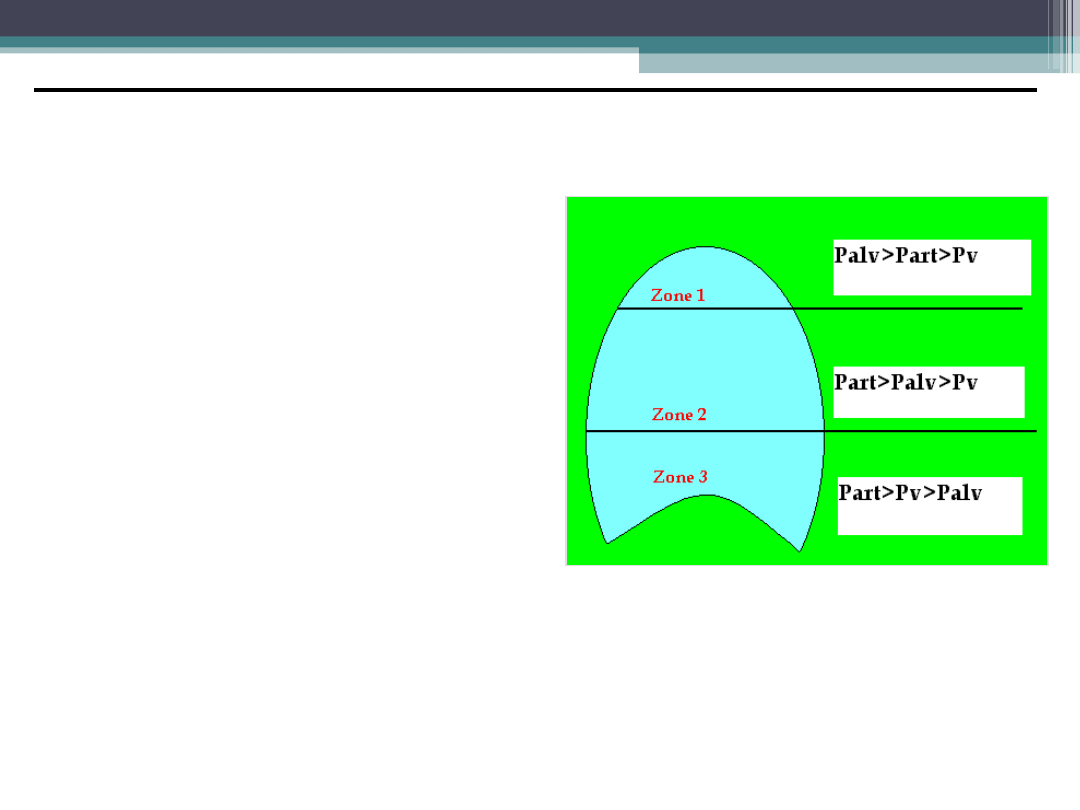
Zaburzenia stosunku wentylacji do perfuzji
1.Wentylacja przestrzeni martwej
2.Prawidłowa perfuzja i wentylacja
3.Przeciek
*RR=częstość odd T
V
= obj. oddechowa
2 Zasada - utlenowanie
2 Zasada - utlenowanie
Zapewnić maksymalną dostawę O2 do krwi O
2
(P
a
O
2
)
•Pęcherzykowo-tętnicza
różnica (P
A
O
2
– P
a
O
2
)
• Równowaga pomiędzy tlenem
we krwi i w pęcherzykach
• gradient A-a miarą
skuteczności utlenowania
• P
a
O
2
tylko częściowo zależy od
wentylacji ale bardziej od
zaburzeń V/Q
•Utlenowanie w kontekstcie
OIT
• Zaburzenia stosunku V/Q
• Ułożenie pacjenta (na wznak)
• Ciśnienie w dr. oddech, choroby
miąższu płuc i drobnych dr.odd.
• Regulacja : FiO
2
i PEEP
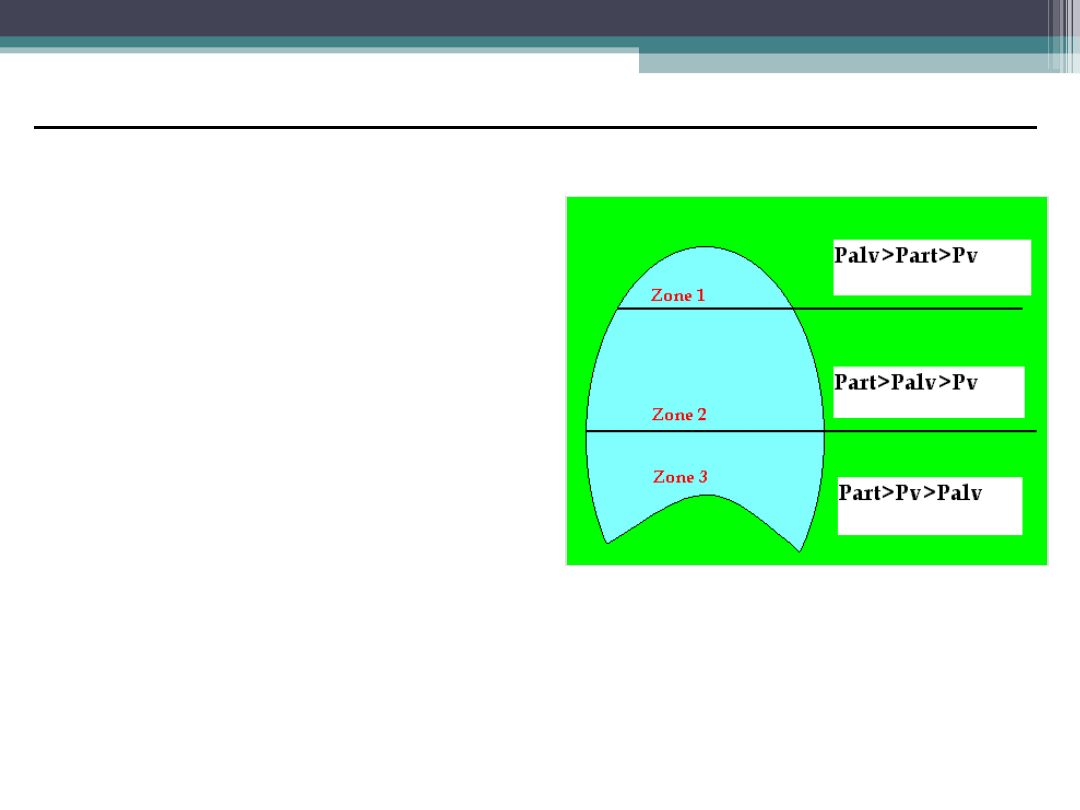
Zaburzenia stosunku wentylacji
do perfuzji
1.Wentylacja przestrzeni
martwej
2.Prawidłowa perfuzja i
wentylacja
3.Przeciek
Wentylacja ciśnieniowa a wentylacja
Wentylacja ciśnieniowa a wentylacja
objętościowa
objętościowa
Wentylacja Ciśnieniowa dostarcza stałe ciśnienie i zmienną objętość
Wentylacja Objętościowa dostarcza stałą objętość przy zmiennym ciśnieniu
•Tryb Ciśnieniowo-zmienny
• Pressure Support Ventilation
(PSV)
• Pressure Control Ventilation
(PCV)
• CPAP
• BiPAP
•Tryb Objętościowo-zmienny
• Control
• Assist
• Assist/Control
• Intermittent Mandatory
Ventilation (IMV)
• Synchronous Intermittent
Mandatory Ventilation (SIMV)
Z wentylacją Objętościową wiąże
się ryzyko volotraumy
Wentylacja Wspomagana Ciśnieniem
Wentylacja Wspomagana Ciśnieniem
Pressure Support Ventilation (PSV)
Pressure Support Ventilation (PSV)
Pacjent określa częstość oddechów, V
E
, czas wdechu – tryb wentylacji spontan.
•Parametry:
• Oddechy wyzwalane przez
pac.
• Ograniczenie ciśnieniem
• Dotyczą tylko wdechu
•Użycie:
• Składowa wentylacji
objętościowo-zmienn (np.
SIMV)
•Nie zwiększa Tv lecz
przezwycięża opór rur
oddechowych
• Tylko PSV
•Ułatwia odzwyczajenie od
respiratora
•Zwiększa objętość wdechu w
trakcie oddychania
spontanicznego
• BiPAP (CPAP plus PS)
PSV najczęściej jest używana łącznie z innym
trybem wentylacji objętościowo-zmiennym.
Zapewnia Odpowiednie ciśnienie dla
Pokonania oporu rur respiratora i działa tylko
w czasie wdechu
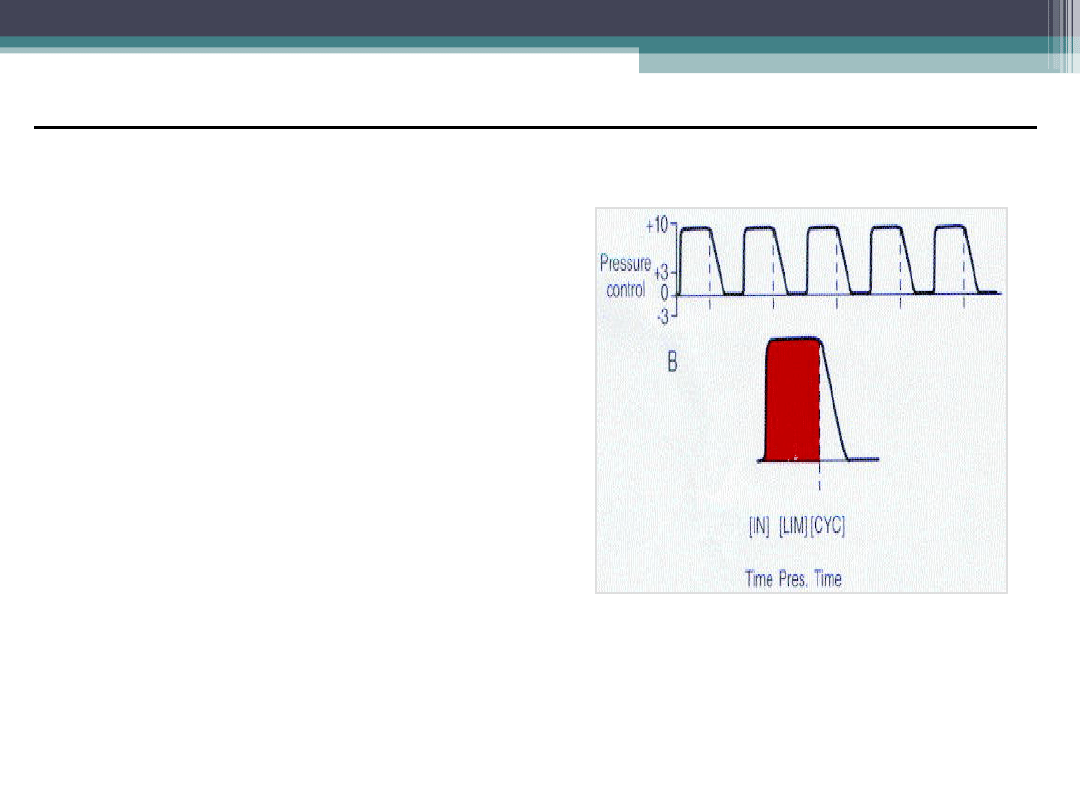
Wentylacja Kontrolowana Ciśnieniem
Wentylacja Kontrolowana Ciśnieniem
Pressure Control Ventilation (PCV)
Pressure Control Ventilation (PCV)
Wentylator określa czas wdechu – bez udziału pacjenta
•Parametry:
• Wyzwalana przez czas
• Ograniczana przez ciśnienie
• Wpływa tylko na wdech
•Wady:
• Wymaga częstej regulacji
utrzymać odpowiednią V
E
Pacjent z niepodatnymi
płucami wymaga zmian
czasu wdechu by osiągnąć
odpowiednią objętość
oddechową TV

Oddychanie ze stałym dodatnim
Oddychanie ze stałym dodatnim
ciśnieniem w drogach oddechowych
ciśnieniem w drogach oddechowych
CPAP
CPAP
i
i
BiPAP
BiPAP
CPAP to stały PEEP; BiPAP to CPAP plus PS
•Parametry:
CPAP – PEEP ustawić na 5-10 cm H2O
BiPAP – CPAP z Pressure Support (Wspomaganie
Ciśnieniem)
(5-20 cm H2O)
Zmniejsza konieczność intubacji i śmiertelność u
pacjentów z POChP
Wskazania:
Gdy zawodzi zwykła terapia (tachypnoe, hypoksemia,
kwasica oddechowa)
Stosowane łącznie z bronchodilatatorami, sterydami,
antybiotykami celem uniknięcia/opóźnienia intubacji
Odzwyczajanie od respiratora
Obturacyjny Bezdech Nocny
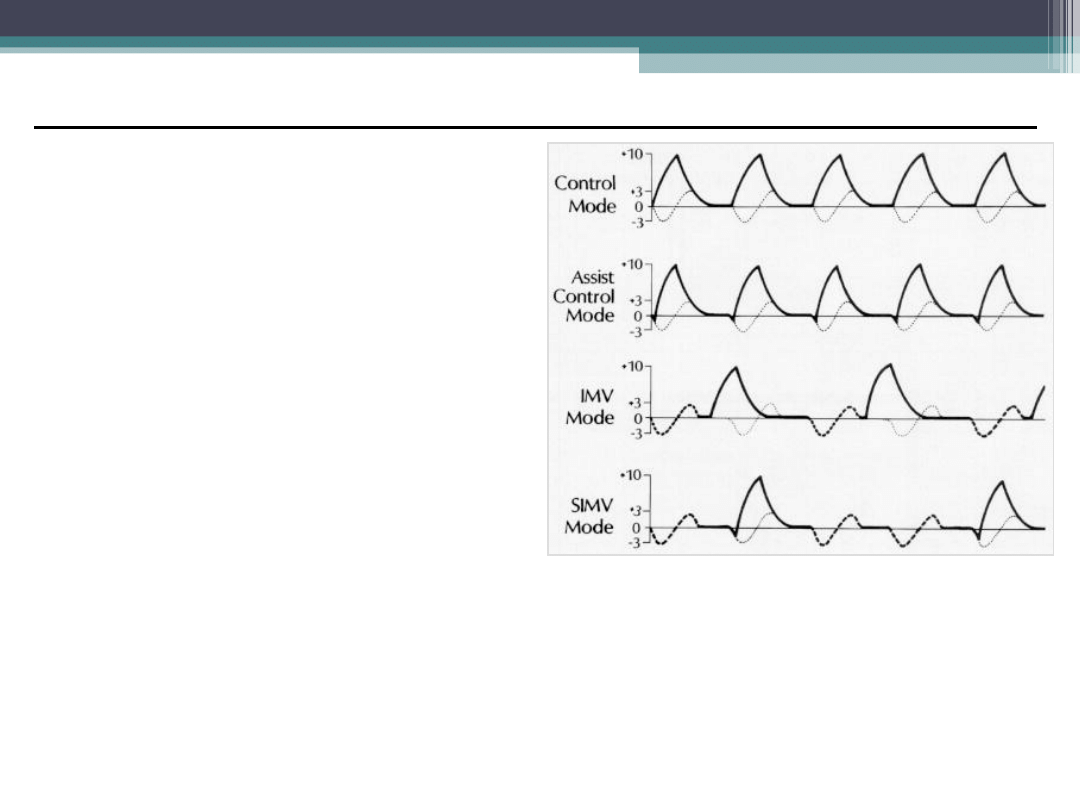
Tryb Wspomagany / Kontrolowany
Tryb Wspomagany / Kontrolowany
Assist/Control Mode
Assist/Control Mode
•Tryb Kontrolowany
-Control
• Pacjent otrzymuje stałą,
nastawioną ilość oddechów,
nie może oddychać pomiędzy
• Podobny do Trybu wentylacji
Kontrolowanej ciśnieniem
•Tryb Wspomagany -Asist
• Pac. Inicjuje oddechy, które
wyzwalają dalszy wdech z
respiratora o ustalonej obj.
TV
• Pacjent kontroluje
częstość,ale zawsze
otrzymuje wdech masz.
•Tryb Assist/Control Mode
• Tryb wspomagany dopóki
częstość odd. nie spadnie
poniżej ustalonej w
respiratorze
• Wtedy respirator przełącza
się na tryb kontrolowany
• Szybko oddychający pacjent
może być nadmiernie
wentylowany i wywołać ciężką
alkalozę oddechową i
nadmierne rozdęcie płuc
(hyperinflacja) (auto-PEEP)
Wentylator dostarcza stałą objętość
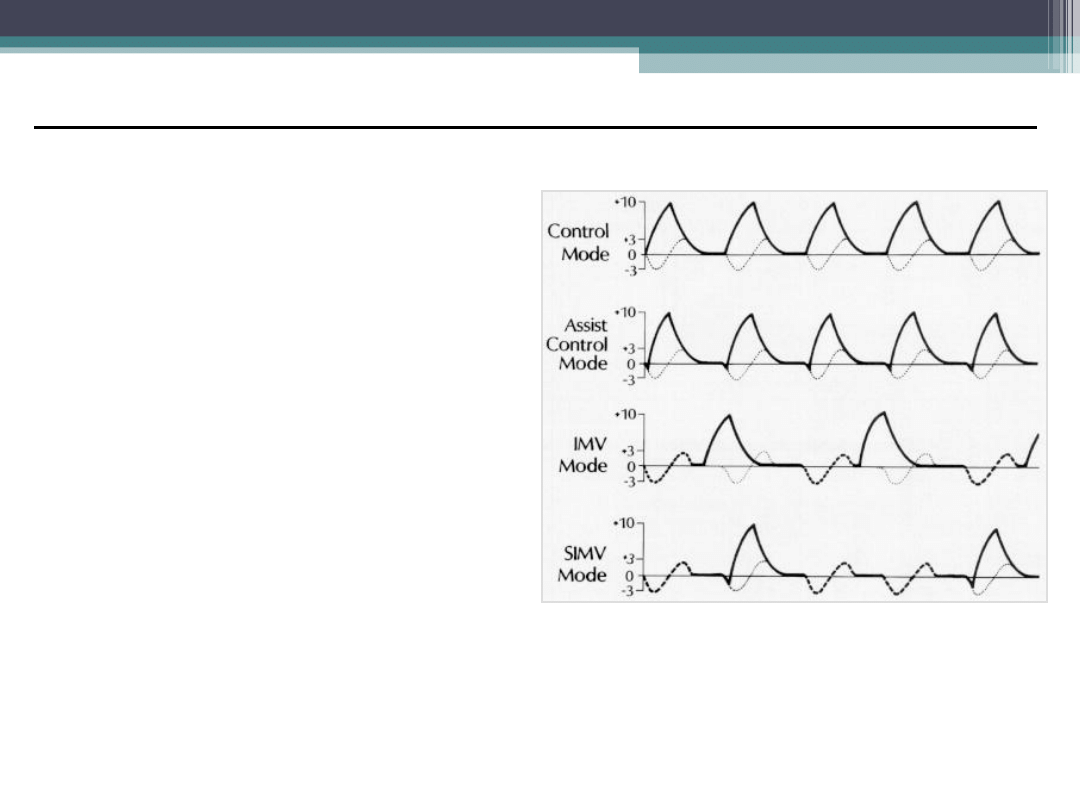
Przerywana / Synchronizowana
Przerywana / Synchronizowana
Wentylacja Obowiązkowa
Wentylacja Obowiązkowa
SIMV
SIMV
Tryb objętościowo-Zmienny typowo wzmacniany Wsp.Ciś. Pressure Support
•SIMV
• Tryb stosowany najczęściej
• Oddechy spontaniczne i
obowiązkoowe
• Obowiązkowe oddechy z
respiratora są
synchronizowane ze
spontanicznymi oddechami
pacjenta
• Gdy brak spontanicznych
oddechów pacjent otrzymuje
zaplanowane na respiratorze
oddechy obowiązkowe
• Przy zbyt niskich częstościach
nastawionych na respiratorze
możliwa hypowentylacja
• SIMV wraz z PS ułatwia
odzwyczajaniem od wentylacji

Nastawy respiratora dla poprawy utlenowania
•FIO
2
stężenie tlenu w mieszaninie powietrza
oddechowego
• Najprostszy sposób podniesienia P
a
O
2
• Przy długotrwałym stosowaniu O2 w stężeniu >60% -
toksyczność
• Szkodliwość wolnych rodników
•Gdy utlenowanie jest niedostateczne przy 100% FiO
2
zwykle spowodowane jest to przeciekiem płucnym
• Zapadnięte pęcherzyki - niedodma
• Ropna wydzielina w pęcherzykach – zapalenie płuc
• Woda / Białka – ARDS
• Woda – zastoinowa niewydolność krążenia
• Krew - krwawienie
PEEP i FiO
2
są nastawiane wspólnie
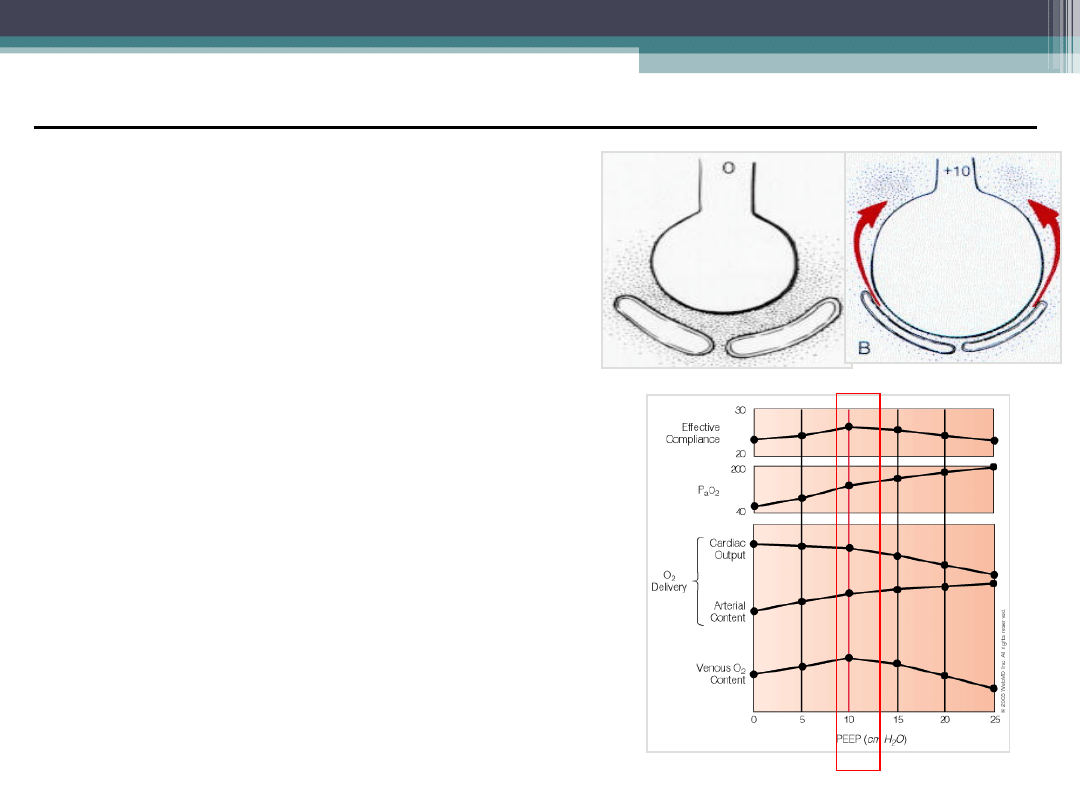
Nastawy respiratora dla poprawy
Nastawy respiratora dla poprawy
utlenowania
utlenowania
PEEP
PEEP
=
=
Dodatnie Ciśnienie w Końcowej Fazie
Dodatnie Ciśnienie w Końcowej Fazie
Wydechu
Wydechu
•PEEP
• Zwiększa FRC
• Zapobiega postępowaniu niedodmy i
przeciekowi płucnemu
• Zapobiega powtarzalnym
zapadaniem/otwieraniem się
pęcherzyków
• Rekrutuje zapadnięte pęcherzyki i
poprawia stosunek V/Q
• Zmniejsza przeciek płucny
• Poprawia podatność
• Umożliwia utrzymanie właściwego
PaO2 przy bezpiecznym stężeniu O2
(FiO2)
• Wady:
• Zwiększa ciś. Wewnątrz kl. piersiowej
(może być konieczny Cewnik S-G)
• Może powodować ARDS
Dostarczanie O2 (DO
2
), a nie PaO
2
, powinno być
używane do oceny optymalnego PEEP.

Nastawianie respiratora dla poprawy
Nastawianie respiratora dla poprawy
wentylacji
wentylacji
•Częstość oddechów (RR)
• Maks. RR 35 odd/min
• Skuteczność wentylacji
zmniejsza się wraz ze wzrostem
częstości
•T
V
– Objętość oddechowa
• Docelowa 10 ml/kg
• Ryzyko wolotraumy
•Inne sposoby obniżenia
P
a
CO
2
aktywności
mięśniowej/drgawek
obciążenia węglowodanami
• Kontrola stanu
hypermetabolizmu
•Permisywna hyperkapnia
• granicą jest pH > 7.15
• Tv 6 ml/kg
RR i T
V
są nastawiane by utrzymać V
E
i P
a
CO
2
•I:E ratio (IRV)
• Przedłużony czas
wdechu:wydechu, zwiększa
Tv ale może auto-PEEP
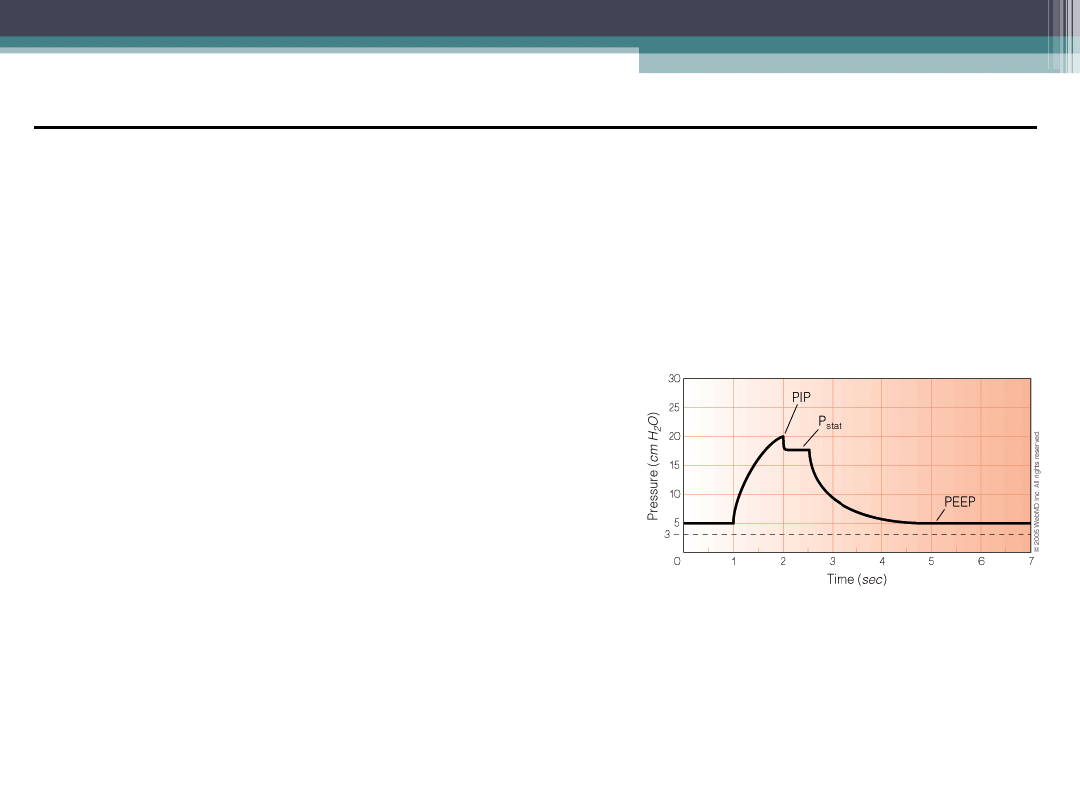
•PIP szczytowe ciś.
wdechowe
• Za duże PIP sugeruje
zmianę z trybu Obj. na
ciśnieniowy
• Utrzymywany <45cm H
2
O
minimalizuje barotraumę
•Ciśnienie Plateau P
plat
• Pomiar pod koniec fazy
wdechu
• Utrzymywane <30-35cm H
2
O
zmniejsza barotraumę
Metody alternatywne
Metody alternatywne
•I:E inverse ratio ventilation
(IRV)
odwrócony stosunek wdech :
wydech
• ARDS i ciężkie niedotlenienie
• Przedłużony czas wdechu (3:1)
lepsza dystrybucja gazu z niższym
PIP
• Poprawia rekrutacją pęcherzyków
• Nie ma przewagi statyst. nad PEEP,
nie zapobiega powtarzanym
zapadaniom i otwieraniom
pęcherzyków
•Pozycja na brzuchu (prone pos)
• Nakierowana na niedodmę w
podstawych regionach
• Poprawia rekrutację i FRC, zmienia
ciś. Trzewi na przeponę, poprawia
drenaż wydzieliny
• Trudności techniczne
•Airway Pressure Release (APR)
CPAP, który wspomaga wentylację
•High-Frequency Oscillatory
Ventilation (HFOV)
• Wysoka częstość, niska
amplituda wentylacji nałożona
na podwyższone P
aw
• Zapobiega
otwieraniu/zamykaniu
• Zapobiega rozdęciu płuc
• Dobrze tolerowana, poprawa
utlenowania, niejasny wpływ na
śmiertelność
• Wady
• Upośledzenie hemodynamiki
• Odma opłucnowa
• Środki zwiotczające
Wentylacja płynowa
wentylacja płuc wypełnionych
perfluorocarbonem (śr. krwiozastępczy)
•ECHMO –Pozaustrojowe
Przezbłonowe Utlenowanie
Krwi

Pielęgnacja pacjenta
wentylowanego
•
Pozycja pacjenta – półsiedząca *
•
Okresowe spłycanie sedacji,
•
Wspomaganie aktywności pacjenta
•
Toaleta drzewa oskrzelowego
•
Fizykoterapia oddechowa
•
Kontrola ciśnienia w mankiecie
uszczelniającym
•
Umocowanie i kontrola położenia rurki

WENTYLACJA
MECHANICZNA
•
Wybór sposobu i trybu wentylacji
podyktowany jest rodzajem choroby lub
zaburzeń oddechowych
•
Parametry wentylacji: objętość oddechowa,
częstość oddechów, końcowo-wydechowe
dodatnie ciśnienie, stosunek czasu wydechu
do wdechu można programować
•
Np. w stanie astmatycznym celowo wydłuża
się fazę wydechu, by doszło do skutecznego
opróżnienia pęcherzyków płucnych

Powikłania MW
Respiratorowe Zapalenie Płuc (VAP)
Barotrauma
Volotrauma
Dynamiczna hyperinflacja (astma,
POChP)

WYPOSAŻENIE DO
ZAOPATRYWANIA DRÓG
ODDECHOWYCH
•
Najważniejsze – utrzymywanie sprzętu w
należytym porządku, sprawności i gotowości
do użycia
•
Ratownik musi dysponować:
•
- ubraniem ochronnym, rękawiczkami
•
Sztywnymi noszami ortopedycznymi
•
Dopasowanym kołnierzem do usztywniania
szyi
•
Zestawem do udrażniania dróg oddechowych
•
Podręczną apteczką

•
Butla z tlenem
•
Przenośny ssak
•
Dreny do tlenu i masek twarzowych
•
Zestaw do intubacji
•
Worek samorozprężalny z maską twarzową i
zbiornikiem na tlen
•
Maski kieszonkowej z wejściem bocznym na
tlen
•
Kaniula do wentylacji przezkrtaniowej i
ręczny respirator
WYPOSAŻENIE DO
ZAOPATRYWANIA DRÓG
ODDECHOWYCH

DZIĘKUJĘ ZA UWAGĘ
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
- Slide 69
- Slide 70
- Slide 71
- Slide 72
- Slide 73
- Slide 74
- Slide 75
- Slide 76
- Slide 77
Wyszukiwarka
Podobne podstrony:
Opracowanie-TLENOTERAPIA BIERNA, Pielęgniarstwo licencjat AWF, Podstawy pielęgniarstwa
kap bierna, czynna odsaczalnosc
Logopedia mowa bierna i czynna, prezentacja
14. Tlenoterapia bierna, MEDYCZNE, ANASTEZOLOGIA i PIEL ANSTZJOLOGICZNE
Bierna i czynna odporność przeciw chorobom zakaźnym u oseska do okresu okołoodsadzeniowego(1)
stabilizacja bierna czynna
Tlenoterapia bierna
Tlenoterapia bierna
11 moc czynna bierna i pozorna
Tlenoterapia Hiperbaryczna, Rat med rok 2, Intensywna terapia
kielin profil osiagniec mowa czynna mowa bierna
rekreacja czynna bierna, zagospodarowanie przestrzenne, projekt
nr 10 Zabawy z muzyką relaksacja czynna i bierna
Strona czynna i bierna
TLENOTERAPIA 2
więcej podobnych podstron