
Tomografia
komputerowa
Katedra i Zakład Radiologii
Ogólnej i Stomatologicznej
PAM

Wstęp
Rentgenowska tomografia
komputerowa (ang. X-Ray Computed
Tomography) jest transmisyjną
techniką diagnostyczną umożliwiającą
uzyskiwanie warstwowych obrazów
narządów pacjenta
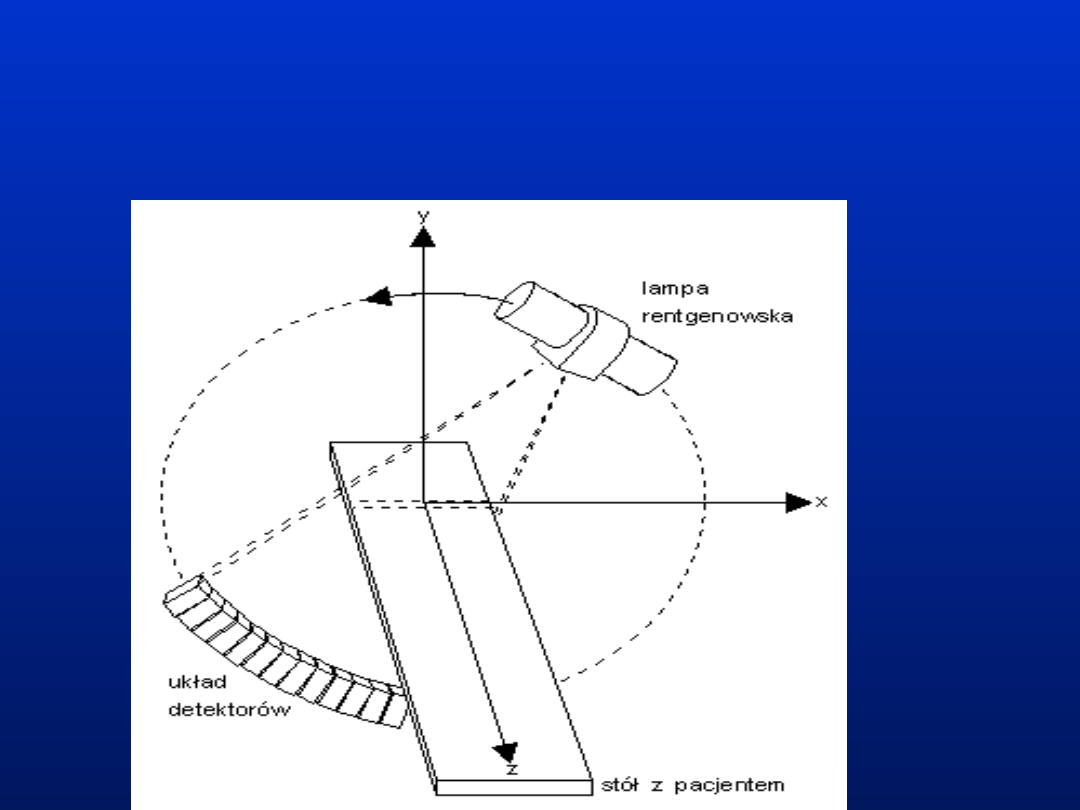
Schemat podstawowych elementów
typowego tomografu komputerowego

Ze względu na przyjęte rozwiązania
konstrukcyjne obrazowana warstwa
zawiera się w płaszczyźnie prostopadłej
do osi pacjenta (zwykle możliwe jest
odchylenie jej o pewien kąt, nie większy
od 15°)
Źródło promieniowania stanowi
obracająca się wokół pacjenta lampa
rentgenowska emitująca skolimowaną
wiązkę w kształcie wachlarza o wybranej
grubości (w zależności od pożądanej
grubości obrazowanej warstwy, typowo z
zakresu 0,5-10 mm)
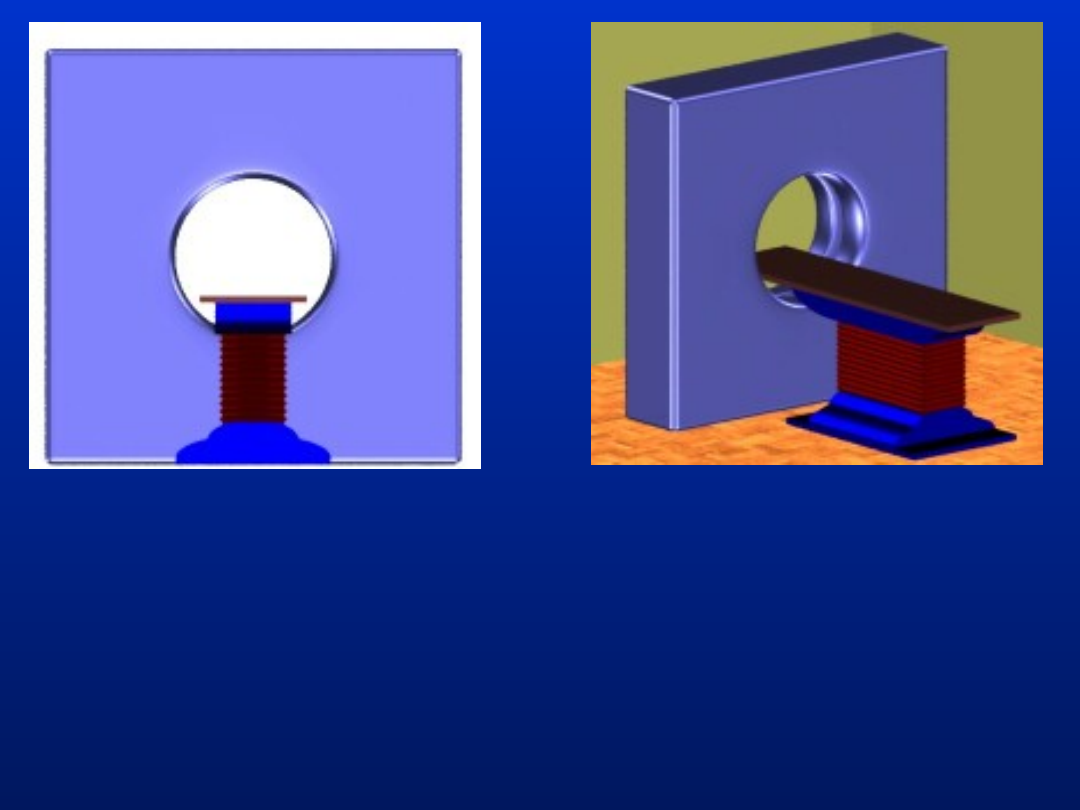
Wybór warstwy realizowany jest
przez przesunięcie ruchomego
stołu z leżącym pacjentem
względem lampy i układu
detektorów
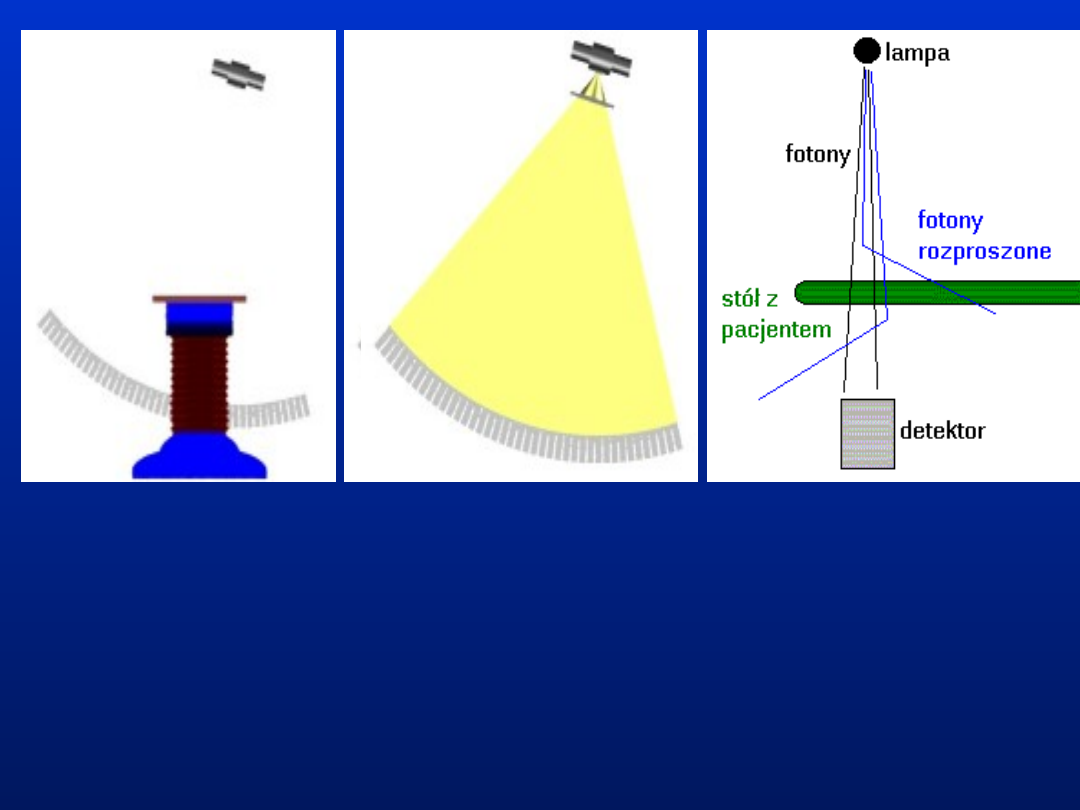
Dzięki ograniczeniu grubości warstwy
promieniowanie rozproszone (nie niosące
informacji o badanym obiekcie) praktycznie nie
jest rejestrowane w detektorach, co zapewnia
mniejszy szum i znacznie lepszy niż uzyskiwany
w tradycyjnych technikach rentgenowskich
kontrast obrazu

Pozostałe fotony są rejestrowane w detektorach
i tworzą profil absorpcji promieniowania
rentgenowskiego w tkance (inaczej zwany
projekcją).
Profile zarejestrowane dla zakresu kątów obrotu
lampy wynoszącego co najmniej 180° stanowią
dane wystarczające do komputerowej
rekonstrukcji współczynników osłabienia
promieniowania w tkance.
Rozmiar macierzy odtworzonego obrazu jest
dostosowany do możliwej do uzyskania
rozdzielczości obrazu, która jest ograniczona
liczbą zarejestrowanych pod różnymi kątami
profili oraz liczbą detektorów mierzących każdy
profil

Każdy element zrekonstruowanego
obrazu reprezentuje średni współczynnik
osłabienia promieniowania w elemencie
objętości tkanki leżącym w obrazowanej
warstwie. Wartość liczbowa elementu
obrazu wyrażana jest w powszechnie
używanej w tomografii komputerowej
skali Hounsfielda
(HU, ang. Hounsfield Units):
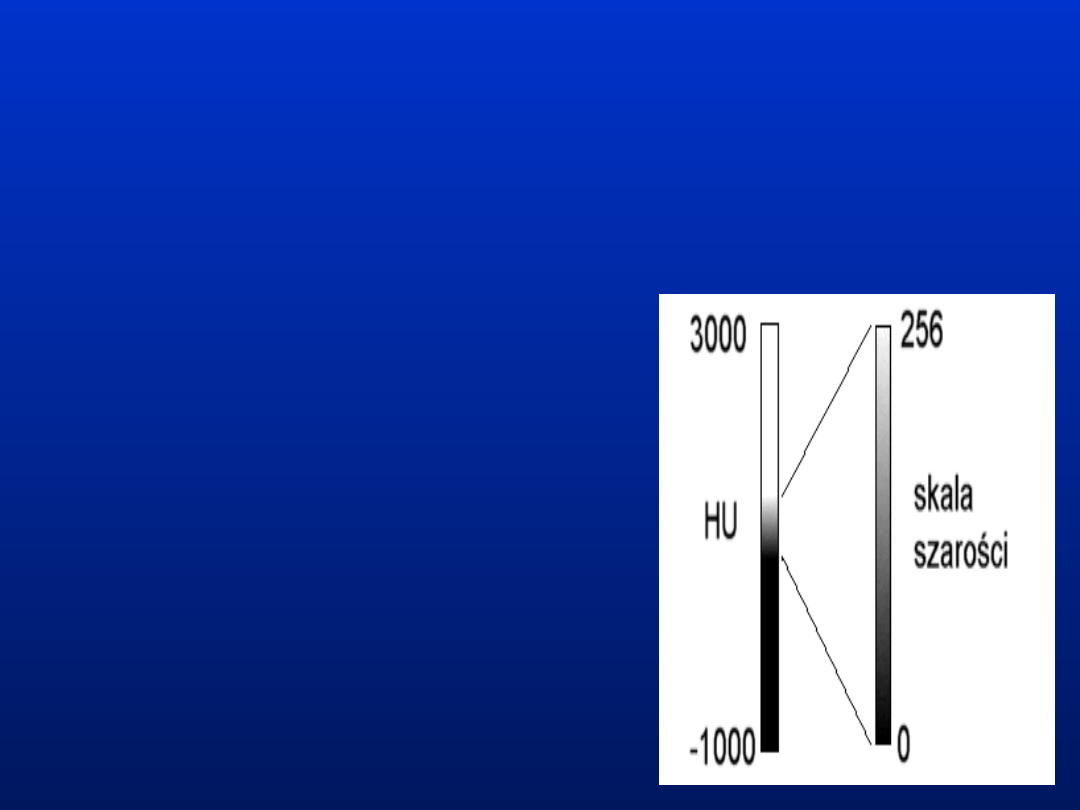
Wartość liczbowa elementu obrazu wynosi zero
dla wody, około -1000 dla powietrza (zgodnie z
powyższym wzorem dokładnie -1000 dla
próżni) i do około +3000 dla kości. Dla
zobrazowania tych wielkości wykorzystuje się
skalę poziomów szarości (od koloru czarnego
dla niskich wartości HU do koloru białego dla
wartości wysokich).
Ponieważ oko ludzkie nie jest w
stanie rozróżnić
(a monitor komputera wyświetlić)
aż 4000 poziomów szarości,
w praktyce zwykle stosuje się
skalę 256 poziomów szarości
pokrywających pewien wybrany
zakres (okno) wartości HU.
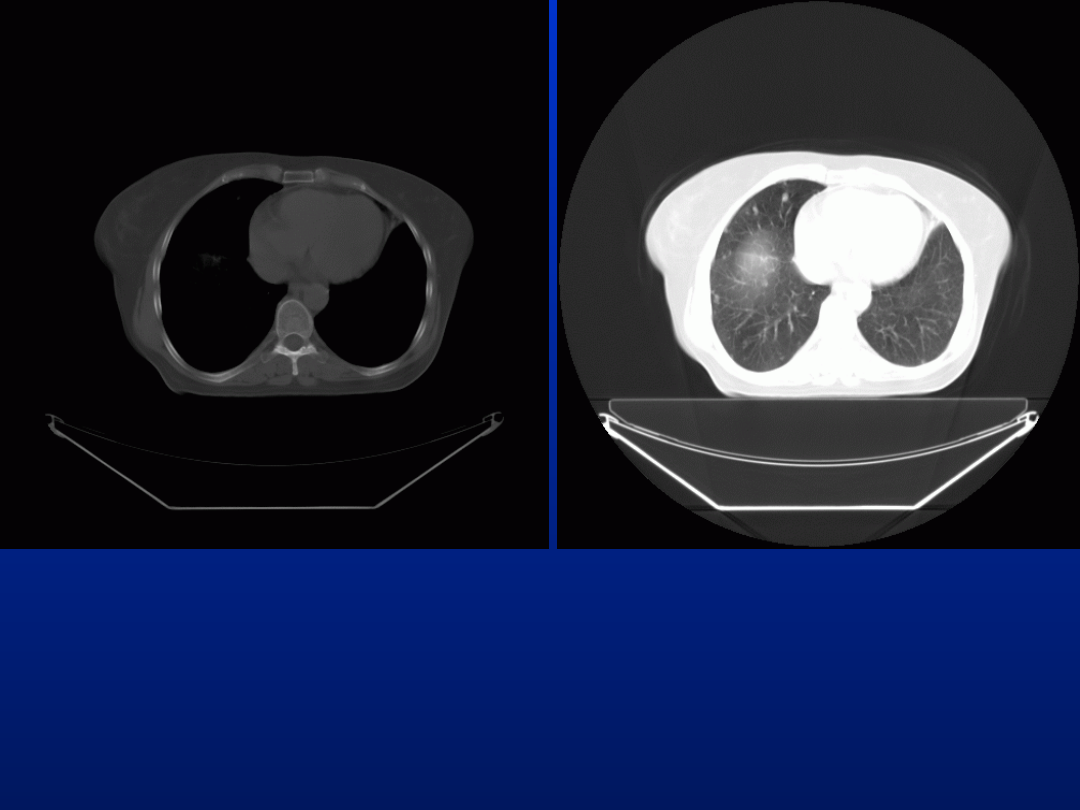
Na obu rysunkach jest ten sam obraz
tomograficzny z różnie dobranym oknem
szarości:
dla najlepszej wizualizacji kości (widoczne np.
żebra)
i płuc (z prawej)

Tomografia komputerowa umożliwia
także uzyskiwanie obrazów o geometrii
takiej, jak w klasycznym badaniu
radiologicznym. Obraz taki (topogram)
otrzymuje się przesuwając stół wraz z
pacjentem, podczas gdy lampa i
detektory pozostają nieruchome (brak
ruchu obrotowego).
Topogramy wykorzystuje się
zwykle do zlokalizowania
obszaru właściwego badania
tomograficznego.

Porównując rentgenowską tomografię
komputerową z metodami
diagnostycznymi stosującymi techniki
planarne, a w szczególności z
klasyczną radiodiagnostyką, należy
zwrócić uwagę na następujące
aspekty:
• dane zbierane są tylko z wybranej warstwy
tkanki, dzięki czemu otrzymujemy
odwzorowanie warstwy kilkumilimetrowej
grubości na płaszczyznę, podczas gdy w
metodach tradycyjnych otrzymujemy
dwuwymiarowy obraz reprezentujący
trójwymiarową strukturę anatomiczną;

• tylko metody tomograficzne
umożliwiają otrzymywanie obrazów
warstw prostopadłych do długiej osi
pacjenta;
• dzięki rejestrowaniu promieniowania
tylko z warstwy określonej grubości
zdecydowana większość
promieniowania rozproszonego w
tkance nie jest rejestrowana w
detektorach, co umożliwia znaczną
poprawę kontrastu w porównaniu z
metodami planarnymi.
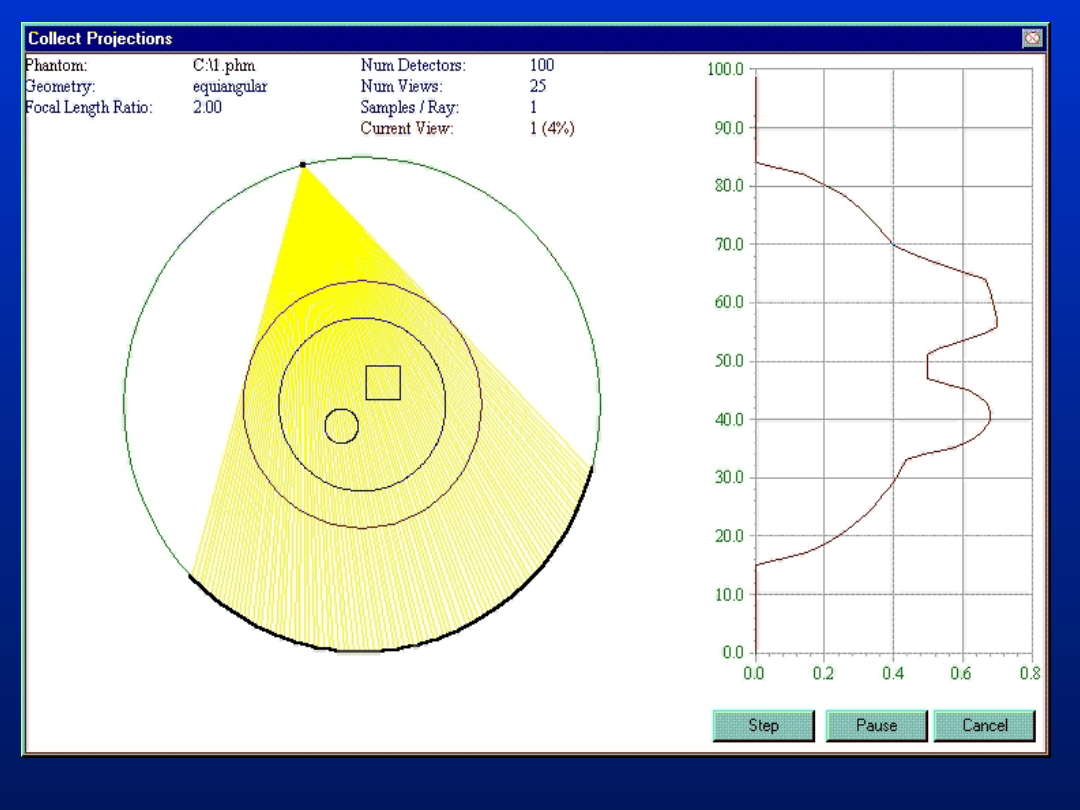
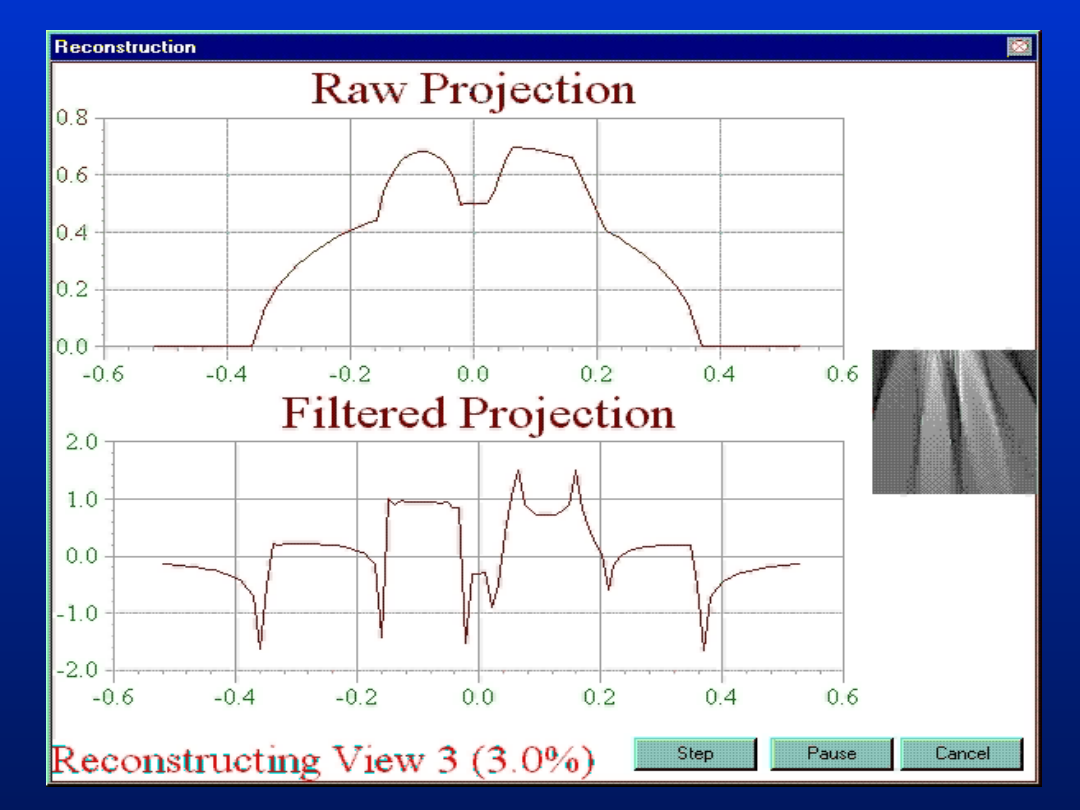

EFEKT OSTATECZNY, PO
NAŁOŻENIU WSZYSTKICH
PROJEKCJI:

Pierwsze, eksperymentalne tomografy
komputerowe wykorzystywały źródła
izotopowe i pojedyncze detektory. Jednak
źródła izotopowe miały liczne wady.
Najważniejszą z nich była niska wydajność
bardzo wydłużająca czas zbierania danych
(nawet do kilku dni dla jednej warstwy w
pierwszych próbach Hounsfielda). Zostały
one szybko zastąpione przez lampy
rentgenowskie. Ich wadą z kolei jest
polichromatyczność promieniowania
powodująca "utwardzanie się" wiązki
(zmianę jej widma) podczas przechodzenia
przez tkankę, jej wpływ można ograniczyć
poprzez filtrację wiązki.

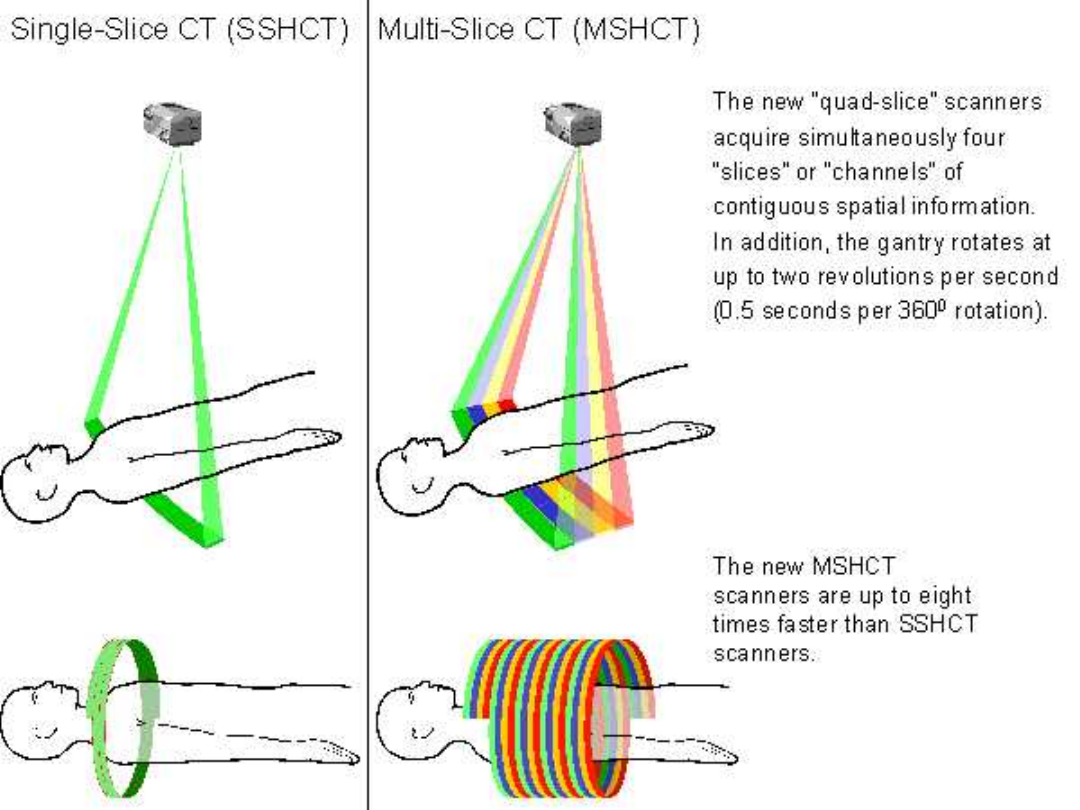
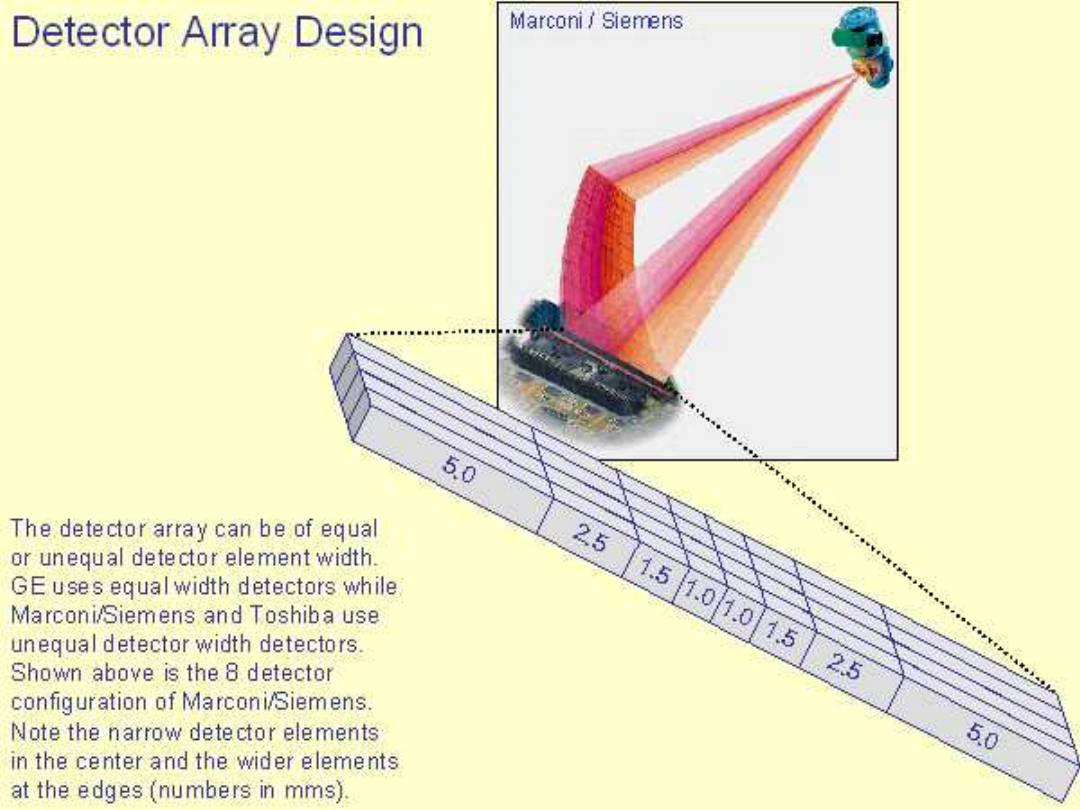
W ostatnich latach zaznacza się tendencja do
zwiększania liczby układów detektorów tak, by
możliwa była jednoczesna rejestracja więcej niż
jednej warstwy. Pierwszy produkowany seryjnie
aparat mający takie możliwości pojawił się na
rynku w 1992 (Elscint Twin). Jest to tomograf
trzeciej generacji umożliwiający jednoczesne
zbieranie danych z dwu warstw pacjenta (także w
trybie spiralnym). Od drugiej połowy 1998
dostępne są także tomografy umożliwiające
jednoczesne zbieranie danych z czterech warstw
za pomocą 8-34 układów detektorów
rozmieszczonych wzdłuż osi z tomografu. Obecnie
na rynku dostępne są już tomografy
umożliwiające jednoczesną rejestrację 16 warstw
grubości 0,5 mm każda. Jednocześnie czas obrotu
lampy wokół pacjenta został skrócony do 0,5 s.
Rozwiązaniem pozwalającym na dalsze
zwiększenie liczby jednocześnie rejestrowanych
warstw jest podwójne ognisko
.
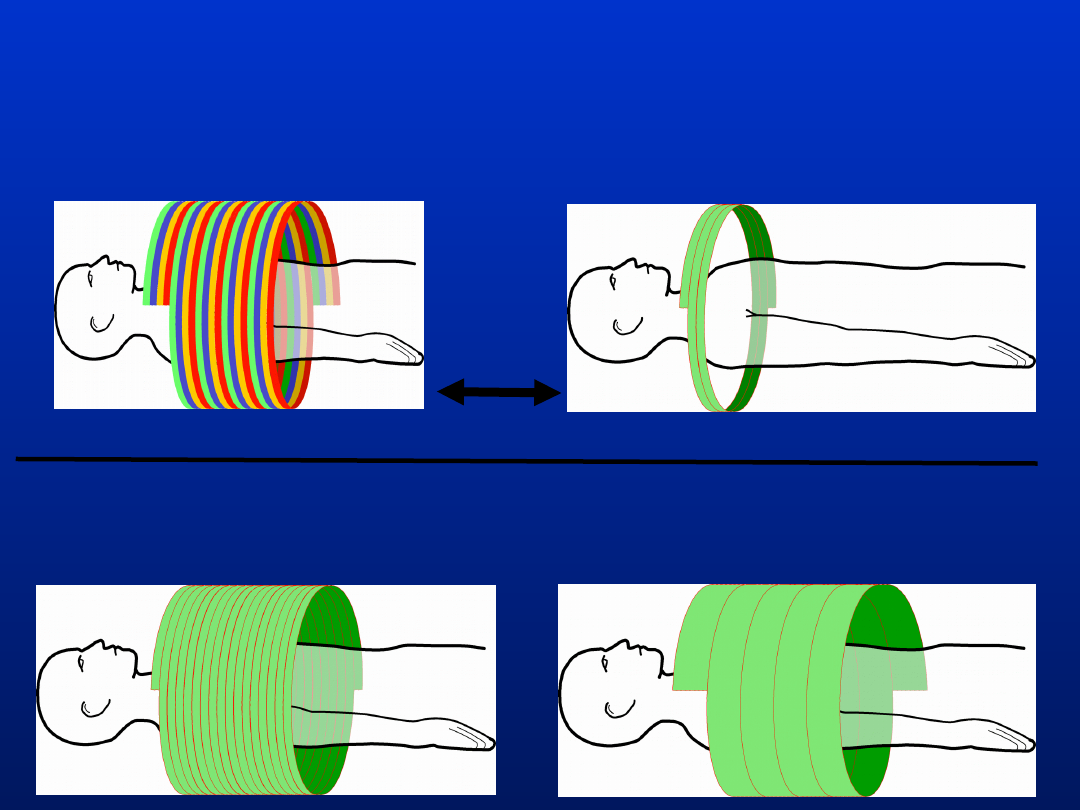
SSHCT
MSHCT
MSHCT is 8 times faster than
SSHCT
To cover the same distance with SSHCT a trade-off in time or resolution is
required:
Longer scanning time
Wider collimation
equal scanning times
Quad-channel
0.5 second gantry rotation time
One-channel
1.0 second gantry rotation time
{
{

Postępy te pozwalają na:
1. wielokrotne skrócenie czasu badania
2. wykonywanie badań klatki piersiowej lub
brzucha podczas pojedynczego
wstrzymania oddechu przez pacjenta
3. znaczne poprawienie rozdzielczości wzdłuż
osi z, co umożliwia wykonywanie
rekonstrukcji dobrej jakości obrazów w
różnych płaszczyznach lub rekonstrukcji
trójwymiarowych
4.
dawek otrzymywanych przez
pacjentów
5. użycie tomografii komputerowej do

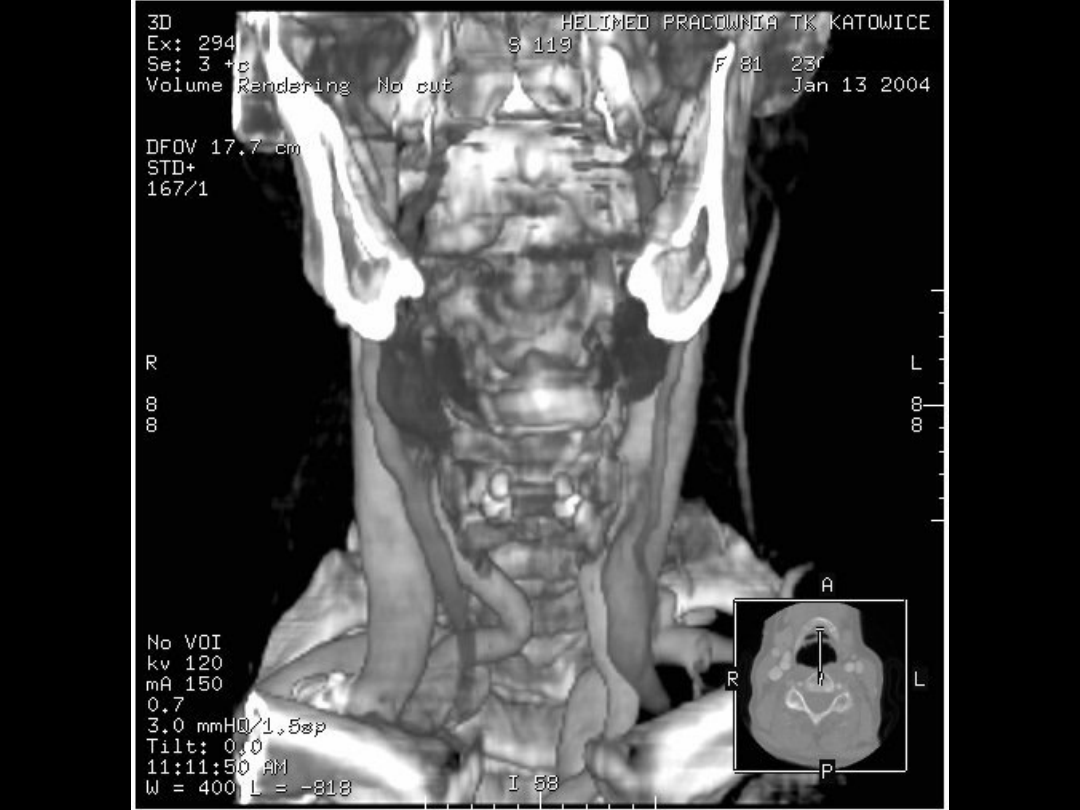
Jakie są wskazania do badania głowy?
1. stan po urazie - w celu uwidocznienia szczeliny
złamania kości czaszki i stopnia uszkodzenia tkanki
mózgowej
2. diagnostyka i różnicowanie udarów
niedokrwiennych i krwotocznych
3. podejrzenie malformacji naczyniowych i tętniaków
mózgu
4. podejrzenie procesów nowotworowych w obrębie
mózgowia, opon i kości czaszki
5. w celu oceny stopnia poszerzenia układu
komorowego przy podejrzeniu wodogłowia
6. krwotok podpajeczynówkowy
7. podejrzenie przerzutów do mózgu
8. ocena zmian wstecznych tkanki mózgowej
9. ocena stopnia uszkodzenia kości i tkanek miękkich
po urazie twarzoczaszki przed planowanym
zabiegiem rekonstrukcji

Jakie są wskazania do badania
kręgosłupa?
1. ocena stopnia uszkodzenia
kręgosłupa po urazie,
2. podejrzenie różnego rodzaju
nowotworów kręgosłupa -
pierwotnych i przerzutowych,
3. podejrzenie przepukliny krążka
międzykręgowego,
4. ocena osteoporozy,
5. ocena poprawy po leczeniu
operacyjnym,
6. choroba zwyrodnieniowa kręgosłupa,
7. wady rozwojowe.

Jakie są wskazania do badania klatki
piersiowej?
1. podejrzenie procesu nowotworowego
(łagodnego i złośliwego, pierwotnego i
wtórnego) płuc, opłucnej i ścian klatki
piersiowej,
2. stany zapalne przewlekłe i o nietypowym
przebiegu,
3. ocena wzłów chłonnych śródpiersia,
4. ocena rozległości nacieku nowotworów
przełyku,
5. podejrzenie zatorowości płucnej,
6. diagnostyka zmian popromiennych,
7. ocena nacieków nowotworowych
wychodzących z osierdzia i naciekających
otoczenie
.

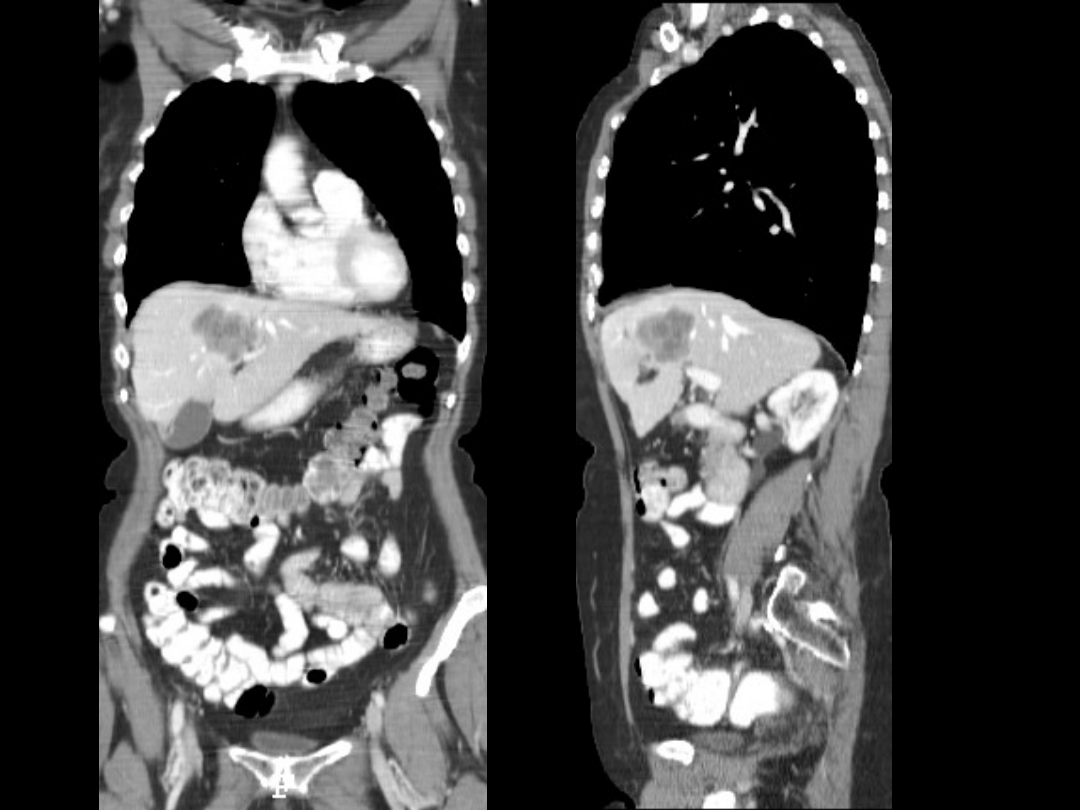
Jakie są wskazania do badania jamy
brzusznej?
1. procesy nowotworowych (łagodnych
i złośliwych, pierwotnych i wtórnych)
narządów miąższowych takich jak: wątroba,
śledziona, trzustka, nerki,
2. ostre i przewlekłe zapalenie trzustki,
3. patologie pęcherzyka żółciowego i dróg
żółciowych zewnątrz- i wewnątrz
wątrobowych z wyłączeniem kamicy ,
4. ocena rozległości nacieków zapalnych
i nowotworowych w obrębie ścian żołądka,
jelita cienkiego i grubego,
5. wznowy w loży po usuniętym guzie ,
6. patologie nadnerczy,
7. urazy.

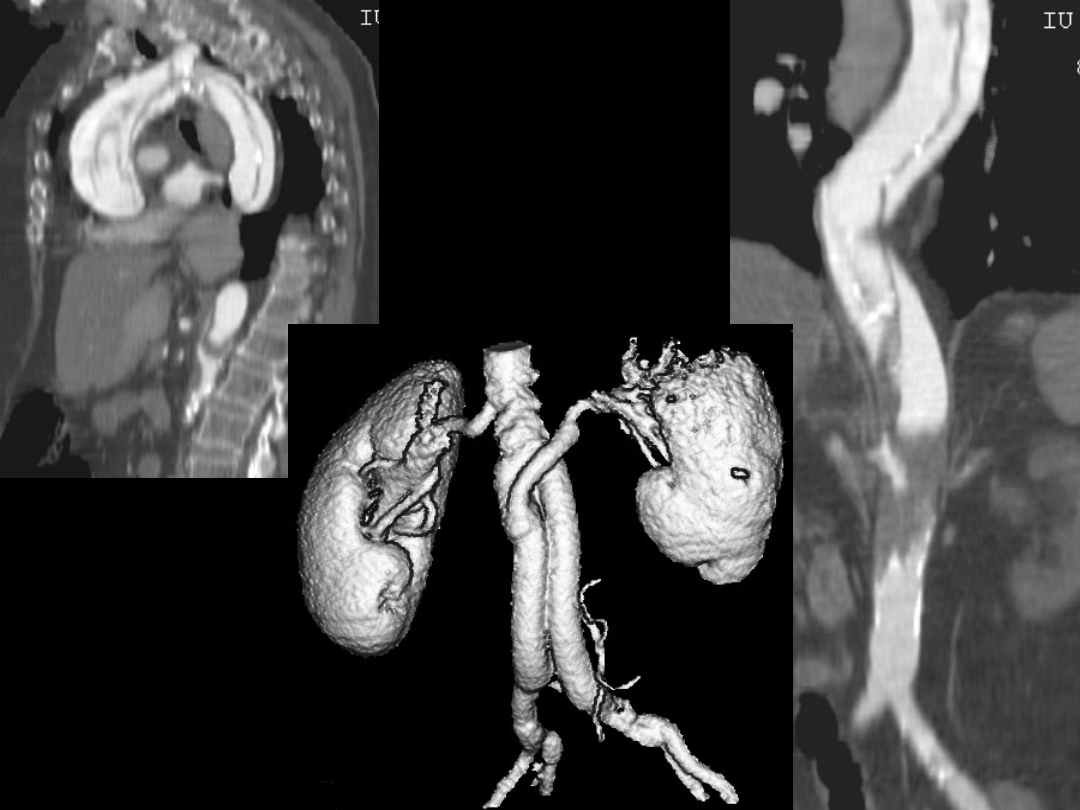
Jakie są wskazania do badania
angiografii-TK?
1. tętniak lub naczyniak,
2. guz (na zdjęciu uwidaczniają się
patologiczne naczynia),
3. zwężenia światła naczyń (np. na tle
miażdżycowym),
4. krwawienia z przewodu
pokarmowego,
5. do oceny zmian pourazowych.
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
Wyszukiwarka
Podobne podstrony:
TOMOGRAFIA KOMPUTEROW1, V rok, Radiologia
TOMOGRAFIA KOMPUTEROWA
Zasada działania emisyjnego tomografu komputerowego
Pozytonowa emisyjna tomografia komputerowa (PET) 97 03
TOMOGRAFIA KOMPUTEROWA, fizjoterapia
Tomografia Komputerowa, Radiologia
Tomografia komputerowa, V rok, Radiologia
tomograf komputerowy
TOMOGRAFIA KOMPUTEROWA 1
TOMOGRAFIA KOMPUTEROWA, podstawy pielęgniarstwa
Pozytonowa tomografia komputerowa pet, radiologia
tomografia2, TOMOGRAFIA KOMPUTEROWA
TOMOGRAFIA KOMPUTEROWA
biofizyka, Wykład 8 Transmisyjna tomografia komputerowa, TRANSMISYJNA TOMOGRAFIA KOMPUTEROWA
Perfuzja Tomografii Komputerowej w diagnostyce otępienia
TOMOGRAFIA KOMPUTEROWA
TOMOGRAFIA KOMPUTEROW1, V rok, Radiologia
więcej podobnych podstron