Profilaktyka
przeciwzakrzepowa w
chirurgii ogólnej,
ortopedii i traumatologii
Dr med. Krystyna Zdrojowy
Katedra i Klinika Angiologii,
Nadciśnienia Tętniczego i
Diabetologii

Historia pierwotnej profilaktyki
Początki profilaktyki rok 1970: HNF, u
chorych poddawanych dużym zabiegom
z zakresu chirurgii ogólnej*
Zalecenia profilaktyki p/zakrzepowej w
aloplastyce stawu biodrowego od 1986
r
Lata 90 XX wieku – HDCz, u chorych w
chirurgii onkologicznej i ortopedycznej
* Murray C.D., Best C.H – profilaktyczne podanie u 335
pacjentów po zabiegu operacyjnym 1938 rok

Profilaktyka ŻChZZ
najważniejsza interwencja
zwiększająca bezpieczeństwo
chorych, pozwalająca uniknąć
niekorzystnych stanów
zdrowotnych i zmniejszyć koszty
opieki zdrowotnej

Dlaczego ?
ŻChZZ występuje b.często zarówno u chorych
hospitalizowanych jak i po wypisaniu ze szpitala,
niemy przebieg
pierwszym objawem może być zgon z powodu ZTP
nawroty, zespół pozakrzepowy, nadciśnienie
płucne
koszty leczenia powikłań
korzyści przeważają nad ryzykiem poważnego
krwawienia
skuteczne metody zapobiegania i leczenia są
szeroko dostępne
Czynniki ryzyka ŻChZZ-
indywidualny stopień ryzyka iloraz szans: OR,odds ratio.
Silne czynniki
ryzyka (iloraz
szans>10)
Umiarkowane
czynniki ryzyka
(iloraz szans 2-9)
Słabe czynniki
ryzyka (iloraz
szans <2)
złamanie (biodro,
noga)
wymiana stawu
biodrowego lub
kolanowego
duże zabiegi
chirurgiczne
duże urazy
urazy rdzenia
artroskopia stawu
kolanowego
Wkłucia centralne
niewydolność
oddechowa i
krążeniowa
Niedowład
trombofilia
przebyty incydent
ZChZZ
unieruchomienie
w łóżku>3 dni
unieuchomienie w
pozycji siedzącej
wiek>40 r.ż
operacje
laparoskopowe
otyłość
żylaki
Stopnie ryzyka ŻChZZ (ACCP 2004)
małe
mały zabieg chirurgiczny
u chorego w wieku <40 r.
życia
średnie
mały zabieg i dodatkowe
czynniki ryzyka,
jakikolwiek zabieg u
chorego w wieku 40-60
lat
duże
wiek>60 lat, 40-60 lat +
dodatkowe czynniki
ryzyka
bardzo duże
liczne czynniki ryzyka>3,
aloplastyka stawu biodrowego
lub kolanowego,
ciężki uraz

Stopnie ryzyka wystapienia ŻchZZ u chorych
poddawanych zabiegom chirurgicznym albo po urazach (
bez stosowania profilaktyki)
Stopień
ryzyka
dystalna
proksymal
na
ZTP
objawowy
ZTP
zakończon
y zgonem
małe
2
0,4
0,2
<0,001
średnie
10-20
2-4
1-2
0,1-0,4
duże
20-40
4-8
2-4
0,4-1,0
bardzo
duże
40-80
10-20
4-10
0,2-5
Występowanie choroby zakrzepowo-
zatorowej w chirurgii ogólnej po różnych
operacjach
Rodzaj
operacji
Częstość %
Autor
doniesienia
Metoda
diagnostyki
Różne operacje
w chirurgii
ogólnej
29
Groote-Schuur
Study
I125 +flebo
Operacje w
jamie brzusznej
22
Multicenter Trial I 125
Operacje w
jamie brzusznej
40
Ziemski i wsp.
I 125
Cholecystektom
ia klasyczna
62
Cienciała i wsp.
I 125
Cholecytektomi
a
laparoskopowa
21,4
Cienciała i wsp.
I 125
Wszycie protezy
aortalnej
24
Belch i wsp.
I 125

ŻChZZ u chorych chirurgicznych
Najczęściej przebieg bezobjawowy i lokalizacja
obwodowa
Badania ze znakowanym fibrynogenem J 125
ujawniają częstość powikłań zakrzepowo-
zatorowych w chirurgii od 21,4 – do 62%
Zabieg operacyjny powoduje zwiększenie
czynników ryzyka – rodzaj zabiegu (rozległość),
technika operacji, czas trwania, rodzaj znieczulenia,
obecność zakażenia (obecność posocznicy), stopień
nawodnienia i stopień unieruchomienia po zabiegu
(unieruchomienie w opatrunku gipsowym), cewniki
w żyłach centralnych
Zabiegi operacyjne w chorobach nowotworowych 2-
6 x większe ryzyko ZZG i 3x ZTP

Ryzyko ŻChZZ u chorych urazowo-
ortopedycznych
Kolejność zagrożeń u chorych po urazach: obrażenia
wielonarządowe, złamania kręgosłupa, złamania miednicy,
złamania kończyn dolnych -bliższej nasady kości udowej, trzonu
i dalszej nasady, trzonu goleni, obwodowej nasady goleni
Duże zabiegi ortopedyczne są szczególnym zagrożeniem
ŻChZZ, pomimo stosowania HDCz zakrzepica jest wykrywana
badaniem flebograficznym:15-17% po aloplastyce stawu
biodrowego, 29-33% po aloplastyce stawu kolanowego i u 23-
31% złamanie bliższego odcinka kości udowej, przy braku
profilaktyki -50%, z czego połowa to proksymalne
Profilaktyka za pomocą niskich dawek profilaktycznych nie jest
skuteczna, wyższa skuteczność HDCZ, wysoka nadal częstość
ZŻG po operacji wymiany stawu kolanowego
Korzystne efekty połączenie metod farmakologicznych +
mechanicznych (pończochy+ „foot impulse technology”)

Rodzaje profilaktyki p/zakrzepowej
Metody mechaniczne
– poprawa odpływu
krwi żylnej: pończochy o stopniowanym
ucisku, przerywany ucisk pneumatyczny
kończyn dolnych, ucisk pneumatyczny stopy,
pobudzenie mięśni goleni do skurczu,
wczesne uruchamianie chorego
Metody farmakologiczne
– HNF, HDCz,
doustne antykoagulanty, dekstran,
heparynoidy, nowe leki: fondaparynuks,
bezpośrednie inhibitory trombiny
jednoczesne stosowanie metod fizykalnych i
farmakologicznych

Ocena ryzyka i wybór leczenia
Przed planowanym dużym zabiegiem
operacyjnym
: odstawienie przez kobiety
doustnych leków antykoncepcyjnych (?) i palenia
papierosów, dieta redukująca w przypadku
otyłości, wyrównanie niewydolności krążenia,
dobre wyrównanie cukrzycy- odstawienie
biguanidów, leczenie rozległych żylaków
Podczas operacji
: farmakoterapia-HDCz,
elastyczne pończochy uciskowe, PUP, elektryczna
stymulacja kończyn dolnych
Po operacji
: HDCz, elastyczne pończochy
uciskowe, zabiegi fizjoterapeutyczne,
wczesna
pionizacja i
uruchamianie
, ćwiczenia oddechowe

Doustne środki antykoncepcyjne
Zwiększone ryzyko dotyczy głównie chorych
stosujących środki estrogenowo-
progesteronowe poddawanych operacjom
ginekologicznym
Profilaktyka jest zalecana u kobiet operowanych
ze wskazań nagłych a do operacji planowych
jeżeli są dodatkowe czynniki ryzyka
HTZ: nie ma dowodów, że trzeba koniecznie
przerywać, ale zwykle są to kobiety obarczone
dodatkowymi czynnikami ryzyka (głównie wiek)
stopień C zaleceń

Znieczulenie regionalne:
podpajęczynówkowe lub
zewnątrzoponowe
Nie zwalnia z konieczności określonych środków
zapobiegawczych i nie powinno być traktowane
jako element zwieksząjący skuteczność
Nakłucie lędżwiowe wykonywać należy 10-12
godz. po podaniu standardowej dawki HDCz i 24
godz. po podaniu dawki wyższej
Uwaga przy usuwaniu cewnika: rano w 24 godz.
po ostatniej dawce HDCz
Nie ma dowodów na wpływ zwiększajacy ryzyko
krwiaka kanału kręgowego po stosowaniu HDCz

Metody fizykalne: stopniowany ucisk elastyczny
„pończochy przeciwzatorowe”
W trakcie operacji i w okresie pooperacyjnym
Ucisk:
8
mmHg - górna część uda,14 mmHg połowa
podudzia, do
18
-20 mmHg w okolicy stawu
skokowego
P/wskazania: niedokrwienie tętnicze ABI <0,8,
zmiany zapalne skóry, zakrzepica żylna,
zdekompensowana niewydolność krążenia, złamania
Opaski o dużej rozciągliwości (long stretch)-
współczynnik rozszerzania > 140%: wysokie
ciśnienie w spoczynku, znaczne uciśnięcie żył
powierzchownych (Sigvaris Thrombo, TED firmy
Kendall)

Powtarzany pneumatyczny ucisk kończyn
dolnych=przerywania kompresja pneumatyczna
Działanie naśladujace pompę mięśniowej podczas
marszu: faza ucisku – wzrost ciśnienia tkankowego
(około 45 mmHg), opróżnienie naczyń żylnych z
redukcją ciśnienia żylnego
Wpływ na reologię: w fazie zastoju uwalnianie
tkankowego aktywatora plazminogenu i zwiększanie
aktywności fibrynolitycznej a stopień aktywacji
fibrynolizy jest zależny od wartości aplikowanego
ciśnienia [Tarnay i wsp. 1980]; kompresja ramienia
powoduje obniżoną gotowość do formowania się
zakrzepów w skojarzeniu ze skróceniem czasu lizy
euglobulin [Knight i Dawson 1988]; obniżenie
poziomu plazminogenu i wzrost aktywności wolnej
proteazy [Summaria i wsp. 1988]

Powtarzany pneumatyczny ucisk kończyn dolnych-
badania potwiedzające skuteczność kompresji
zewnętrznej
Kamm i wsp. 1986 r: porównanie różnego rodzaju
kompresji w częstości występowania incydentów
zakrzepicy żylnej. Najbardziej skuteczna 4-komorowa
nogawica, napełniająca się sekwencyjnie powietrzem w
0,25 sek odstępach od kostki do kolana ( ciśnienia w
poszczególnych komorach od obwodu: 60,50,40,30
mmHg), czas wzrostu ciśnienia<0,5 sek, ciśnienie
utrzymywane przez 10 sek., przerwa 50 sek
Santori i wsp. 1994 r: kompresja stosowana na stopę
została uznana za skuteczne postępowanie w prewencji
ŻChZZ
Knight i wsp. 1976 r: kompresja stosowana na jedną
kończynę dolną lub kończyny górne zapobiega
zakrzepicy w zakresie obu kończyn dolnych
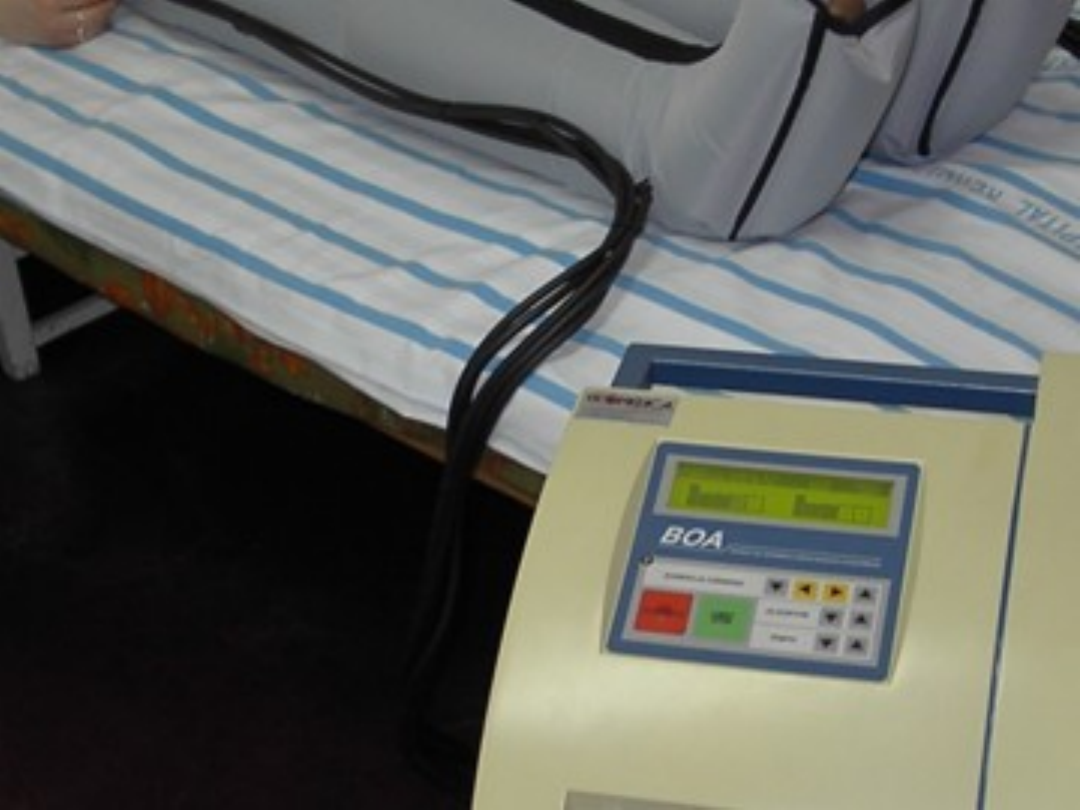

Pobudzenie mięśni goleni do skurczu-
elektrostymulacja
Impulsy prądu stałego o małym natężeniu- m.
trójgłowego i przedniego łydki- efekt: zgięcie
podeszwowe łydki
Stymulacja prądem modulowanym-
( częstotliwość niska <1000 Hz) pobudzanie
normalnie unerwionych mięśni, chory może
aktywnie współdziałać- elektrogimnastyka
Prądy diadynamiczne – elektrody płaskie ,
miejscowo wzdłuż przebiegu naczyń, prąd CP:
4-6 min, natężenie prądu od progowego do
nadprogowego, prąd DF: 1-2 min, prąd CP: 5
min, natężenie prądu : doprowadzające do
skurczu mięśni w czasie przepływu prądu MF

Fizykalne metody zapobiegania
zakrzepicy
Zaleta: łatwe w stosowaniu, wykazują wysoką
skuteczność u chorych z umiarkowanym zagrożeniem
zakrzepowym (Clagett i Reisch, 1988)
Bezpieczne szczególnie w stanach, gdy ryzyko powikłań
związanych ze stosowaniem leków przeciwzakrzepowych
jest trudne do zaakceptowania (urazy wielonarządowe,
operacje neurochirurgiczne, operacje w obrębie gałki
ocznej)
Uzyskanie optymalnej sytuacji krążenia: ćwiczenia
ogólnousprawniające, ćwiczenia izmoetryczne
synergizmy mięśniowe, poprawa wydolności oddechowej,
zachowanie siły mięśni i zakresu ruchomości stawów
Zapobieganie zaparciom: napinanie m. brzucha (powrót
perystaltyki), oddychanie przeponowe, odżywianie
bogate w błonnik, duża ilość płynów

Ćwiczenia p/zakrzepowe
Chory leżący: 1000 ruchów k. dolnych
Duża systematyczność: co 1 godz. seria
16 rytmicznych zgięć podeszwowych i
grzbietowych stóp
Ćwiczenia w pozostałych stawach
kończyn dolnych we wszystkich
płaszczyznach
Unika się ćwiczeń mięśni brzucha długimi
dżwigniami i statycznych ( na
zatrzymanym oddechu)

Zintegrowane metody fizjoterapeutyczne
Pończochy uciskowe, elewacja kończyn,
statyczne napinanie i dynamiczny ruch
kończyn, wczesne uruchamianie
Rekomendacje dla zabiegów
neurochirurgicznych i złamaniu szyjki kości
udowej i endoprotezowaniu stawu kolanowego
Częstość ZŻG po operacjach w zakresie jamy
brzusznej u chorych otrzymujących
dalteparynę wynosiła 15%, a uległa redukcji do
3% po zastosowaniu pończoch elastycznych
(Willie-Jorgensen 1991)

Metody farmakologiczne- HNF
Dawkowanie: 5000 j.m. co 8-12 h u chorych z umiarkowanym i
dużym zagrożeniem zakrzepowym. Umiarkowane zagrożenie:
pierwsza dawka: 2 h przed operacją potem co 8-12 h, duże
zagrożenie dawkowanie 3 x dziennie
Stosowanie HNF zmniejsza o około 67% częstość
pooperacyjnej zakrzepicy, o 64% ZTP, o 2% redukuje ogólną
śmiertelność szpitalną
P/wskazania: skaza krwotoczna, śródczaszkowy wylew krwi,
faza złośliwa nadciśnienia tętniczego, krwawienie z przewodu
pokarmowego, przebyta małopłytkowość poheparynowa i
uczulenie na heparynę
Powikłania: rzadko- krwiak w ranie pooperacyjnej, (2%
chorych), 0,3% HIT II
Interakcje heparyny z lekami: nierozpuszczalne kompleksy:
morfina, hydrokoryzon, antybiotyki: peni, wanko, gentamycyna

Metody farmakologiczne-HDCz
Sole sodowe heparyny z wyjątkiem nadroparyny (sól
wapniowa), aktywność wyrażona w jednostkach
międzynarodowych anty Xa, wyjątek enoksaparyna-
aktywność wyrażona w miligramach preparatu (1 mg
odpowiada 100 j.m. anty Xa). Dostępne preparaty:
enoksaparyna (Clexane), nadroparyna (Fraxiparyna),
dalteparyna (Fragimin), rewiparyna (Cilvarine),
parnaparyna
Podstawowy sposób farmakologicznej profilaktyki, z
uwagi na swoje zalety i łatwość dawkowania
wypierają HNF z profilaktyki i terapii ŻChZZ
Ilość powikłań krwotocznych nie wykazuje różnic m-
dzy HNF i HDCz, redukcja ryzyka ŻChZZ wynosi 72%
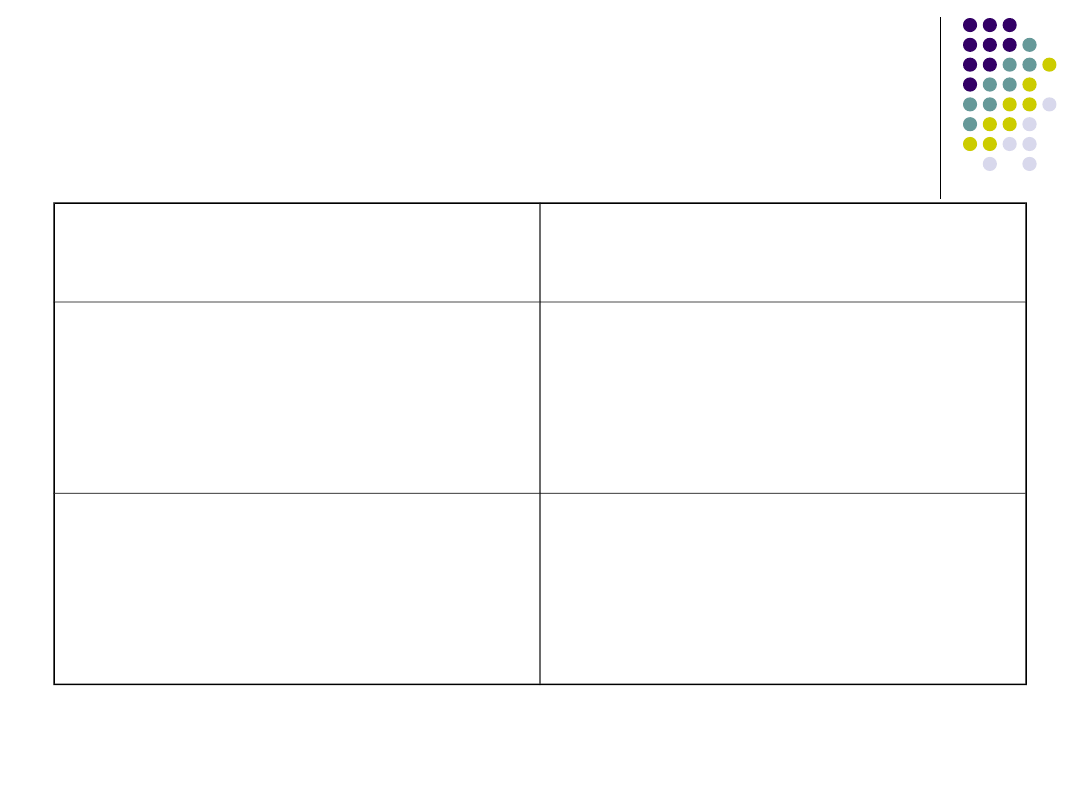
Dawki heparyn w profilaktyce
HNF
Od 80 j.m./kg s.c. co 12 h do
80 j.m./kg s.c. co 8 h
enoksaparyna
Od 20 mg s.c. co 24 h (1-2 h
przed operacją i co 24 h po
operacji) do 40 mg s.c. co 24
h (10-12 h przed operacją, 12
h po operacji i potem co 24 h
nadroparyna
Od 1900 j.m. s.c. co 24 h (2-
4h przed operacją i co 24 h po
operacji) do 5700 j.m. s.c. co
24 h (12 h przed operacją, 12
h po operacji i potem co 24 h)

Metody farmakologiczne – doustne
antykoagulanty
Redukcja ryzyka zakrzepicy żył głębokich o 66% a ZTP o
80% u chorych z dużym ryzykiem zakrzepowym
Szeroko stosowane w USA w profilaktyce p/zakrzepowej,
u chorych wysokiego ryzyka, 6-8 mg dzień przed lub w
dniu operacji, dawkę podtrzymująca ustala się
indywidualnie INR: 2,0-3,0
Są powszechnie uznanym i skutecznym lekiem w
stanach przewlekłego utrzymywania się zagrożenia
zakrzepowego, w trombofilii, w specjalnościach
niezabiegowych
W specjalnościach zabiegowych: wysoki odsetek
powikłań krwotocznych śród i pooperacyjnych: 2,7% w
tym 0,08-0,1% śmiertelnych, uciążliwość częstej kontroli
laboratoryjnej

Metody farmakologiczne- dekstran
Dekstran o m.cz. 40 000 lub 70 000- działa
p/zakrzepowo przez opłaszczenie płytek krwi,
zmniejszenie cz. von Willebranda, zwiększenie
podatności zakrzepu na proteolityczne działanie
plazminy, redukcja Ht, redukcja lepkości krwi
Nie ma przewagi nad heparynami, większa jest
utrata krwi w okresie pooperacyjnym,
zagrożenie obrzękiem płuc, niewydolność
nerek, konieczność podawania i.v.
Redukcja ryzyka ŻChZZ o 28% vs 72%
heparyny, po aloplastyce stawu biodrowego do
21,6% vs enoksaparyna do 6,5% (Danish
Enoxoparin Study Group 1991)

Heparynoidy i swoiste inhibitory enzymów
krzepnięcia
Siarczan dermatanu, heparanu (danaparoid)
i rekombinowane hirudyny: desirudyna,
lepirudyna, biwalirudyna
Danaparoid i r-hirudyny mogą być
stosowane przy obecności p/wskazań do
stosowania heparyn
Syntetyczne pentasacharydy: fondaparinux i
idraparinux- analogi następców heparyny,
są nowymi bezpośrednimi inhibitorami cz.
Xa

Bezpośrednie inhibitory
trombiny
przewaga nad heparynami: bez pośrednictwa AT
III hamują formowanie fibryny, aktywację
zależną od trombiny cz. V,VIII, XI i XIII i
indukowaną trombiną aktywację płytek
Nie wiążą się z białkami osocza, nie są
neutralizowane przez cz. 4 płytkowy
W USA dopuszczono 3 leki: hirudynę, argotroban
(HIT), bivalirudynę
desirudyna wykazała większą skuteczność w
profilaktyce p/zakrzepowej u chorych po
alopalstyce stawu biodrowego niż enoksaparyna

Fondaparinux
Syntetyczny, bogato usiarczony pentasacharyd o sekwencji
analogicznej do fragmentu heparyn wiążacego się z AT
-
większe powinowactwo do AT III
-
nie wpływa na aktywność trombiny ( b. krótki łańcuch)
-
nie łączy się z innymi białkami ani strukturami
komórkowymi, nie indukuje postawania kompleksu
heparyna/cz.płytkowy 4 – nie indukuje HIT
-
100% biodostępność
-
max. działanie 1,7 h, stosowany 1 x dziennie
-
metabolizowany przez nerki, konieczna modyfikacja dawki
w zależności od klirensu kreatyniny
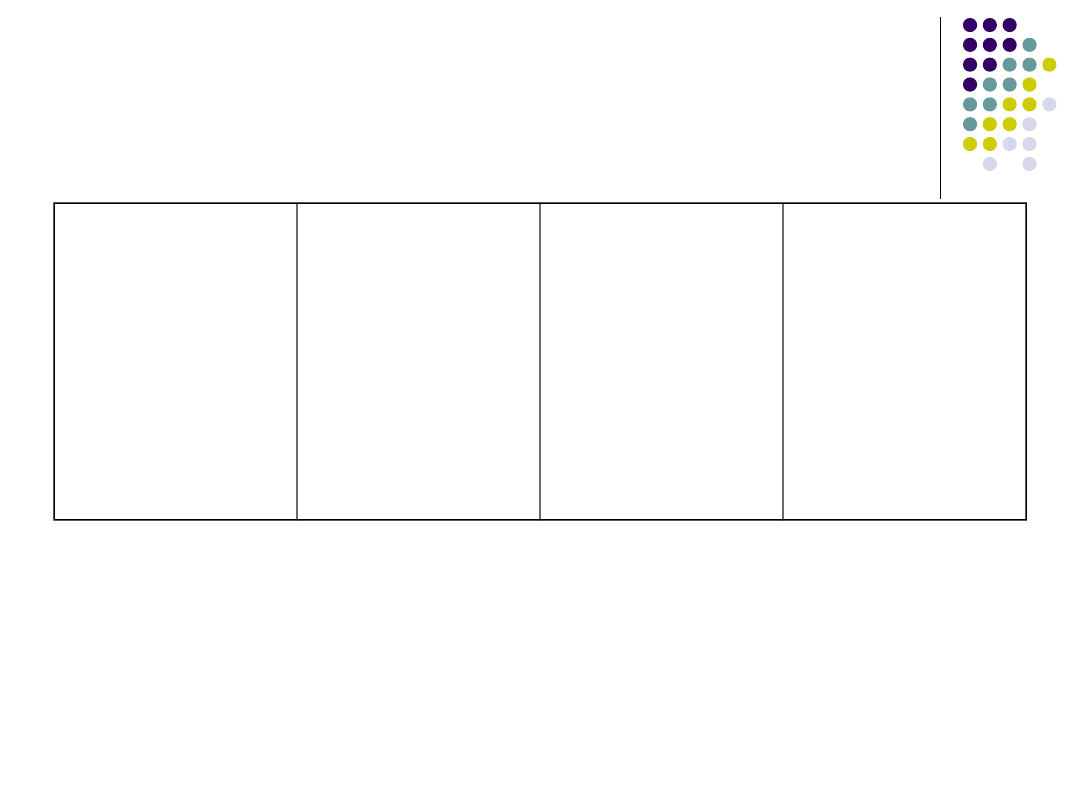
XXIIa
XIa
IXa
Xa
IIa
fibrynog
en
fibryna
AT III- heparyna
fondaparinuks
Płytka krwi-
Xa-
protrombinaza
AT III
Fondaparinux
fonaparinuks
Bogato
usiaczony
pentasachary
d, o sekwencji
analogicznej
do fragmentu
heparyn /AT
Odwracalne
łączenie się z
N-końcowym
fragmentem
AT→
inaktywacja
Xa
Przeprowadzo
no badania III
fazy w
leczeniu
początkowym
ZChZZ

Idraparinuks
hypermetylowana pochodna fondaparinuksu
wiąże się z AT III z b. dużym powinowactwem-
długo okres eliminacji: do stosowania 1 x w
tygodniu
bez konieczności monitorowania laboratoryjnego
podobnie jak fondaparinuks nie wchodzi w
interakcje z siarczanem protaminy, w przypadku
krwawień należy zastosować rekombinowany cz.
VII a
długi okres półtrwania i brak antidotum -
ograniczenia
Badania III fazy (Van Gogh DVT, Van Gogh PE i
Van Gogh Extension)

Ximelagatran
Ximelagatran doustny lek prekursorowy,po
wchłonięciu przekształca się w melagatran
zarejestrowany w Europie do profilaktyki po
wszczepieniu biodra i kolana (dabigatran w
trakcie badań)
Nie wymaga monitorowania układu krzepnięcia
Powoduje zwiększenie aktywności AlAT u około
4-10% chorych
Badania THRIVE II – grupa 2489 chorych,
wnioski: terapia ximelagatranem ma podobną
skuteczność do standardowego leczenia ŻCZZ

Planowa aloplastyka stawu
biodrowego
Duże zagrożenie zakrzepowe (mechaniczne
uszkodzenie żyły udowej, miejscowa aktywacja
krzepnięcia)
ZŻG stwierdzano u 51% chorych u których nie
stosowano farmakologicznej profilaktyki (Clagett i
wsp.1998), mimo prowadzonej profilaktyki (nawet
w zwiększonych dawkach) ZŻG, ujawniona
flebograficznie występuje u 15-17% chorych
czyniki ryzyka: otyłość, podeszły wiek,
niewydolność serca, POCHP, płeć żeńska,
przedłużone unieruchomienie

Planowa alopastyka stawu
biodrowego
wytyczne American College of Chest
Physicians 2005
HDCz w
większej
dawce profilaktycznej
Fondaparynuks (2,5mg, rozpoczynąjąc 6-8 h po
operacji), desirudyna 15 mg s.c. co 12 godz,
pierwsza dawka 5-15 min przed zabiegiem
Doustny antykoagulant (rozpoczynając przed
operacją lub wieczorem po operacji, w dawce
utrzymującej INR w przedziale 2,0-3,0)
Zalecamy nie stosować: ASA, dekstranu, HNF,
PESU, PUPS jako jedynej metody profilaktyki
p/zakrzepowej u tych chorych [1A]

Inne aspekty profilaktyki w dużych operacjach
ortopedycznych
W przypadku HDCz różnice m-dzy leczeniem
rozpoczynanym
przed
operacją i
po
operacji są
niewielkie i dopuszcza się oba sposoby postępowania
[1A]
U chorych bez objawów klinicznych po dużej operacji
ortopedycznej zalecamy nie wykonywać rutynowo
przesiewowego badania ultrasonograficznego przed
wypisaniem ze szpitala [1A]
U chorych poddawanych aloplastyce stawu
biodrowego lub operacji z powodu złamania
bliższego odcinka kości udowej zalecamy
przedłużoną profilaktykę do
28-35 dni
po operacji
[1A]

Zabiegi fizjoterapeutyczne po aloplastyce
stawu biodrowego (wymiana pełnej
endoprotezy)
Faza I: ćwiczenia oddechowe, izometria w
kierunku przywodzenia kończyny operowanej,
rozciąganie m. lędżwiowego przez maksymalne
zgięcie nieoperowanej kończyny
Faza II: od 5 dnia mobilizacja pacjenta, ruchy
ograniczone, chód 3-punktowy
Faza III: dowolne ruchy, stabilne na obciążenia,
ćwiczenia optymalnej ruchomości i siły (mm.
lędżwiowych i prostowników stawu biodrowego)

Czas profilaktyki ŻChZZ po aloplastyce stawu
biodrowego i kolanowego – metaanaliza
J.W.Eikelboom, J.D. Douketis, The Lancet, 2001
Czy przedłużona profilaktyk p/zakrzepowa po wypisaniu ze szpitala
zmniejsza ryzyko wystąpienia ŻChZZ bez jednoczesnego zwiększenia
ryzyka krwawień ?
Analizą objęto 9 badań z randomizacją 3 w USA 6 w Europie
W trakcie hospitalizacji chorzy otrzymywali profilaktycznie lek
przeciwkrzepliwy, a po wypisaniu ze szpitala byli losowo przydzieleni
do grup: 1 – otrzymywała lek przeciwkrzepliwy, 2- placebo, 3- sama
obserwacja
Wyniki: potwierdziły znany fakt, że ZŻG kończyn dolnych, która
pojawia się u około 20% w ciągu 3-4 tygodni po wypisaniu ze szpitala
nie powoduje objawów klinicznych. Przedłużając stosowanie HDCZ do
4-6 tyg, można zapobiec wystąpieniu 1 incydentu objawowej ZŻG
wśród 50 pacjentów po aloplastyce stawu kolanowego i biodrowego,
oraz dwukrotne zmniejszenie częstości bezobjawowej zakrzepicy

Porównanie fondaparynuksu i enoksaparyny w
zapobieganiu ŻChZZ po dużych operacjach
ortopedycznych
Turpie i wsp. Arch of Int. Med.,2002
Pytanie kliniczne: czy u chorych poddawanych dużym
operacjom ortopedycznym stawu biodrowego lub
kolanowego zapobiegawcze stosowanie fondaparynuksu
zmniejsza ryzyko ŻChZZ skuteczniej niż stosowanie
enoksaparyny ?
Metaanaliza badań z randomizacją metodą podwójnie ślepej
próby
Chorych podzielono losowo do 2 grup, w których
otrzymywali przez 5-9 dni odpowiednio: fondaparynuks 2,5
mg 1 x dziennie, pierwsza dawka 4-8 h po operacji, następna
po >12 h, lub enoksaparynę 30 mg 2 x dziennie, pierwsza
dawka 12-24 h po operacji ( badania PENTAMAKS i
PENTHALON 2000 ) lub enoksaparynę w dawce 40 mg 1 x
dziennie 12 h przed operacją i następnie 12-24 h po operacji
( badania PENTHIFRA i EPHESUS)

Porównanie fondaparynuksu i enoksaparyny
-cd
Wnioski: stosowanie fondaparynuksu przez 5-9 dni w dawce
2,5 mg dziennie zmniejsza o 50% (z 13,7% do 6,8%) ryzyko
ZŻG w porównaniu z enoksaparyną w zwiększonych
dawkach profilaktycznych. W 3 próbach klinicznych różnice
były istotnie statystyczne.
Dane z metaanalizy mogą wskazywać na większe ryzyko
poważnych krwawień podczas stosowania fondaparynuksu
niż u chorych otrzymujących enoksaparynę (2,7% vs 1,7%)
Dotychczasowe badania dowodzą,że fondaparynuks jest
skutecznym lekiem przeciwkrzepliwym
Przedłużona profilaktyka z 1 do 4 tyg redukuje ilość
incydentów ZżG z 35% do 1,4% go u chorych po
operacyjnym leczeniu złamań szyjki kości udowej (w
oparciu o flebografię)

Planowa aloplastyka stawu kolanowego
Rutynowe stosowanie profilaktyki
p/zakprzepowej z użyciem jednego z
wymienionych leków [wszystkie 1A]: HDCz (w
większej
dawce profilaktycznej), fondaparynuks,
doustny antykoagulant (INR:2,0-3,0)
Właściwie stosowany PUP stanowi alternatywę
dla profilaktyki z użyciem leku
przeciwkrzepliwego [1B]
Zalecamy nie stosować jako jedynej metody
profilaktyki p/zakrzepowej ASA [1A], HNF [1A],
lub PUBS [1B]

Urazy kończyny dolnej, unieruchomienie
w opatrunku gipsowym lub ortezie
HDCz w małej dawce do czasu
usunięcia opatrunku (szczególnie
złamanie nasady kości piszczelowej i
podeszły wiek)
Po zdjęciu opatrunki ZŻG potwierdzona
badaniem usg wystepuje dwukrotnie
rzadziej u chorych u których stosowano
profilaktykę

Artroskopia stawu kolanowego
Zaleca się nie stosować rutynowo profilaktyki
przeciwzakrzepowej innej niż
wczesne uruchomienie
[2B]
U chorych poddawanych artroskopii stawu kolanowego,
obciążonych większym ryzykiem ZChZZ z powodu
występujacych czynników ryzyka lub przedłużonego,
bądż powikłanego zabiegu, sugeruje się profilaktykę
przeciwzakrzepową z użyciem HDCz [2B] w małej lub
dużej dawce w zależności od oceny lekarza
Operacje kręgosłupa: HNF 80 mg j.m./kg co 8 h
pierwsza dawka po operacji lub HDCz w większej dawce
profilaktycznej, może być PUP

Zabiegi fizjoterapeutyczne po aloplastyce
stawu kolanowego
Po wszystkich operacja kolana z implantem nie wolno
wykonywać rotacji
Faza I: ćwiczeniowa- zapobieganie bólowi, ułożenie w
pozycji spoczynkowej (ew. lód maks. 2-3 min),
przytłumienie układu współczulnego, szyna mechaniczna,
bezbolesna mobilizacja, głównie prostowników, ćwiczenia
z asystą i czynna, ostrożna mobilizacja rzepki,
zapobieganie obrzękom w stawie:
izometria
m.czworogłowego, drenaż limfatyczny, elektroterapia
(profilaktyka zaników mięśni)
Faza II: częściowe obciążenie- ćwiczenia z przyrządem do
treningu ud z ciężarem lub w pozycji stojącej w wyciągu
rolkowym
Faza III: obciążeniowa- odzyskanie optymalnej siły,
funkcjonalny chód, swobodna ruchomość ( w tym terapia
manualna )

Wyniki badań klinicznych-aloplastyka stawu
kolanowego
Większe zagrożenie zakrzepowe niż w
alopastyce stawu biodrowego, bez profilaktyki
ZŻG wynosiła 61%, w tym w 25% zakrzepica
proksymalna (Calgett i wsp. 1998)
Najlepsze wyniki terapia skojarzona HDCz+PUP
DA z INR 2,0-3,0 redukują ZŻG do 36-55%, DA
są uznanym lekiem w profilaktyce
przeciwzakrzepowej głównie w USA (Geerts i
wsp. 2001). Częstość powikłań krwotocznych
była mniejsza u osób przyjmujących warfarynę
w porównaniu z grupą otrzymującą HDCz.

Leczenie operacyjne złamań szyjki kości
udowej, wytyczne ACCP 2005
Zaleca się podawanie rutynowe jednego z
wymienionych leków: fondaparynuks [1A], HDCz w
większej dawce profilaktycznej [1C+], DA (INR 2,0-
3,0)[2B], HNF [1B]
Zaleca się nie stosować samego ASA [1A]
Jeśli operacja prawdopodobnie się opóżni, zaleca się
w okresie między przyjęciem do szpitala a operacją
stosować profilaktykę z użyciem HNF lub HDCz [1C+]
Jeśli stosowanie leku przeciwkrzepilwego jest
przeciwskazane z powodu dużego ryzyka krwawienia
zalecamy stosować mechaniczne metody
zapobiegawcze [1C+]

Wyniki badań klinicznych- złamania szyjki kości
udowej
ZŻG pojawia się u 50% chorych, bez profilaktyki,
przy czym 25% odcinek biodrowo-udowy. ZTP u
14% chorych, jest czwartą co do częstości
przyczyną zgonów u tych chorych (Perez i wsp.
1995)
Często osoby w podeszłym wieku, z wielu
współistniejącymi chorobami, miejscowy uraz
nasila skłonność do krwawień, uwalnianie TF
Skuteczność ASA i HNF znikoma
DA i HDCz skuteczność podobna, siarczan
dermatanu ?

Uszkodzenia rdzenia i inne urazy-
przeciwskazania
Krwawienie śródczaszkowe i inne nieopanowane
krwawienie, poważne zaburzenia krzepnięcia,
uszkodzenie rdzenia z krwiakiem
okołordzeniowym
Stany niebędące p/wskazaniem do profilaktyki:
uraz głowy bez jawnego krwawienia, pęknięcie
lub stłuczenie narządów wewnętrznych, złamanie
miednicy z krwiakiem pozaotrzewnowym,
całkowite przerwanie ciągłości rdzenia

Ostre uszkodzenie rdzenia
kręgowego
U wszystkich chorych z ostrym uszkodzeniem
rdzenia zaleca się stosować profilaktykę
przeciwzakrzepową [1A]
Zaleca się nie stosować HNF, PUB lub pończoch
elastycznych jako jedynej metody profilaktyki [1A]
HDCz w wiekszej dawce profilaktycznej, HNF 80
j.m./kg s.c. co 8 h + PUP, HDCz w wiekszej dawce +
PUP, PUP i/lub poczochy w razie p/wskazań
Zaleca się nie stosować filtrów wprowadzanych do
żyły czczej dolnej w celu zapobiegania zatorowości
płucnej
W okresie rehabilitacji zaleca się kontynuować
profilaktykę z użyciem HDCz lub DA, INR: 2,0-3,0
[1C]

Urazy – zalecenia ACCP
U wszystkich chorych po urazie z co najmniej 1
czynnikiem ryzyka ŻChZZ zaleca się stosowanie
profilaktyki p/zakrzepowej, jeśli jest to możliwe
[1A]
Zaleca się stosowanie, jeśli nie ma istotnych
p/wskazań HDCz, rozpoczynając ją tak szybko
jak to wydaje się bezpieczne [1A]
Jeśli profilaktyka z użyciem HDCz zostaje
opóżniona lub jest p/wskazana z powodu
krwawienia lub dużego ryzyka jego wystąpienia
zaleca się stosować metody mechaniczne- PUP
w połączeniu z PESU, jeśli to możliwe [1B]

Chirurgia ogólna
Bardzo duże ryzyko: profilaktyka farmakologiczna:
HNF jak przy dużym ryzyku, HDCz: jak przy dużym
ryzyku w połączeniu z PESU i/lub PUP [1C+]
U chorych poddawanych zabiegowi z zakresu
chirurgii ogólnej, z dużym ryzykiem krwawienia
zaleca się stosować mechaniczne metody
zapobiegawcze : PESU lub PUP przynajmniej do
czasu zmniejszenia ryzyka krwawienia [1A]
U wybranych chorych po zabiegu, obciążonych
dużym ryzykiem ŻChZZ (choroba nowotworowa)
sugeruje się po wypisaniu ze szpitala stosowanie
profilaktyki z użyciem HDCz [2A]

Chirurgia ogólna
Małe ryzyko: wczesne i twałe uruchomienie [1C+]
Średnie ryzyko ŻChZZ: HNF 80 j.m. s.c. co 12 h,
pierwsza dawka 1-2 h przed operacją [1A] albo
HDCz w małej dawce, duże ryzyko krwawienia:
PUP i lub pończochy elastyczne
Duże ryzyko: HNF 80 j.m./kg s.c. co 8 h; pierwsza
dawka 1-2 h przed operacją, albo HDCz w większej
dawce, ryzyko krwawienia PUP i/lub pończochy
Ryzyko b. duże:
HNF 80 j.m./kg s.c. co 8 h + pończochy elestyczne
i/lub PUP, HDCz w większej dawce profilaktycznej
+ pończochy elastyczne i/lub PUP

Chirurgia laparoskopowa
Techniki laparoskopowe – trwają dłużej niż
konwencjonalne + procedury utrudniającymi odpływ
żylny (pneumoperitoneum, odwrócona pozycja
Trendelenburga)
Ryzyko zakrzepowe małe
ok.1%
U chorych poddawanych operacjom laparoskopowym
zaleca się nie stosować rutynowo profilaktyki
przeciwzakrzepowej innej niż
wczesne uruchomienie
[1A]
U chorych poddawanych operacjom laparoskopowym,
u których występują
dodatkowe czynniki ryzyka
ŻChZZ
, zaleca się stosować profilaktykę z użyciem
jednej z kilku wymienionych metod: HNF,
HDCz, PUP lub
PESU [1C+]

Chirurgia naczyniowa
W większości chorzy otrzymują lek przeciwkrzepliwy
w celu utrzymania drożności operowanego naczynia
U chorych poddawanych operacji naczyniowej bez
dodatkowych czynników ryzyka zakrzepowo-
zatorowego sugeruje się nie stosować profilaktyki
przeciwzakrzepowej [2B]
U chorych poddawanych
dużej operacji naczyniowej
u których występują
dodatkowe czynniki
ryzyka
zakrzepowo-zatorowego zaleca się stosować
profilaktykę z użyciem HNF lub HDCz [1C+]

Chirurgia urologiczna
ŻChZZ jest najważniejszym niechirurgicznym
powikłaniem dużych operacji urologicznych
Szczególne czynniki ryzyka to: podeszły wiek,
nowotwór złośliwy, pozycja do litotomii, operacja
w obrębie miednicy
Jeżeli ryzyko dużego krwawienia lub krwawienie:
metody mechaniczne: PUP, pończochy
Małe zabiegi: wczesne uruchomienie
Duże: HNF, HDCz w małej lub dużej dawce
B. duże jw. + PUP i(lub) pończochy

Przypadek kliniczny
76 – letni mężczyzna został wypisany do
domu 2 tygodnie po planowej aloplastyce
prawego stawu biodrowego. W szpitalu
otrzymywał heparynę drobnocząsteczkową
1 x dziennie podskórnie. Obecnie czuje się
dobrze i chodzi, opierając się na dwóch
kulach łokciowych. Jego BMI wynosi 31
kg/m2. Pacjent leczy się z powodu
przewlekłej niedoczynności tarczycy.

Pytanie 1
Zagrożenie zakrzepowe związane z
zabiegiem operacyjnym było u chorego
-
Średnie
-
Duże
-
Bardzo duże
Pytanie 1
Zagrożenie bardzo duże.
40-60%
10-20%
4-10%
0,2-5%
1,5-10% w ciągu 3 m-cy, zatorowość
płucna rzadko

Pytanie 2
Czynniki ryzyka zakrzepicy żył
głębokich (oprócz operacji) to:
-wiek, niedoczynność tarczycy
- wiek, otyłość
- wiek, płeć męska

Pytanie 2
wiek > 60 r. życia i otyłość
w niektórych badaniach ryzyko u kobiet
nie wykazano zależności ryzyka z
niedoczynnością tarczycy

Pytanie 3
U chorego po aloplastyce stawu
biodrowego należy wykonać usg żył
kończyn dolnych
- jeszcze przed wypisaniem ze szpitala
- 4-6 tyg. po operacji
- w razie wystąpienia objawów nasuwających
podejrzenie żylnej choroby zakrzepowo-zatorowej

Pytanie 3
ultrasonografia
wykonana przed
wypisem ze szpitala
nie ujawnia chorych
zagrożonych
póżnymi
powikłaniami
zakrzepowo-
zatorowymi, dlatego
jest
niecelowa

Pytanie 4
Jakie powinno być dalsze postępowanie
po wypisaniu chorego ze szpitala?
- należy zastosować heparynę drobnocząsteczkową
w większej dawce profilaktycznej przez 2-3 tyg,
ewentualnie acenokumarol z docelowym INR 2,5
( przedział od 2-3)
- należy zastosować ASA w dawce 75-150 mg/dl
przez 2-3 tyg.
- chory nie wymaga dalszej profilaktyki
p/zakrzepowej
Pytanie 4
HDCz
acenokumarol
fondaparynuks

Pytanie 5
Jaki lek można zastosować zamiast
HDCz w profilaktyce p/zakrzepowej u
chorego po aloplastyce stawu
biodrowego?
-
ASA
- dekstran
- heparynę niefrakcjonowaną

Pytanie 5
ASA nie zmniejsza ryzyka
dekstran mniej skuteczny
może być heparyn
niefrakcjonowana (APTT
>5 sek) – metody tej nie
uwzględniono pomimo
udowodnionej
skuteczności dla tego
wskazania

Dziękuję za uwagę
Document Outline
- Slide 1
- Slide 2
- Slide 3
- Slide 4
- Slide 5
- Slide 6
- Slide 7
- Slide 8
- Slide 9
- Slide 10
- Slide 11
- Slide 12
- Slide 13
- Slide 14
- Slide 15
- Slide 16
- Slide 17
- Slide 18
- Slide 19
- Slide 20
- Slide 21
- Slide 22
- Slide 23
- Slide 24
- Slide 25
- Slide 26
- Slide 27
- Slide 28
- Slide 29
- Slide 30
- Slide 31
- Slide 32
- Slide 33
- Slide 34
- Slide 35
- Slide 36
- Slide 37
- Slide 38
- Slide 39
- Slide 40
- Slide 41
- Slide 42
- Slide 43
- Slide 44
- Slide 45
- Slide 46
- Slide 47
- Slide 48
- Slide 49
- Slide 50
- Slide 51
- Slide 52
- Slide 53
- Slide 54
- Slide 55
- Slide 56
- Slide 57
- Slide 58
- Slide 59
- Slide 60
- Slide 61
- Slide 62
- Slide 63
- Slide 64
- Slide 65
- Slide 66
- Slide 67
- Slide 68
Wyszukiwarka
Podobne podstrony:
profilaktyka przeciwzakrzepowa, Pielęgniarstwo, chirurgia
Zasady profilaktyki żylnej choroby zakrzepowo – zatorowej w ortopedii i traumatologii narządu ruchu
profilaktyka przeciwurazowa
CP3 Profilaktyka przeciwzakrzepowa. Wstrząs, Medycyna Ratunkowa - Ratownictwo Medyczne
łąkotki, ortopedia i traumatologia
Gielda do profa, VI rok, VI rok, Ortopedia i traumatologia, Ortopedia i traumatologia, Zaliczenie, Z
REHABILITACJA PO URAZACH ŚCIĘGNA ACHILLESA, Ortopedia i traumatologia
Ćwiczenia 1 - Fizjoterapia kliniczna w ortpoedii i traumatologii (mgr A. Sobczyński), Fizjoterapia k
coxartroza, ortopedia i traumatologia
Test wiosna'07, PES Ortopedia 2007-2013 - testy - egzamin specjalizacyjny - Ortopedia i traumatologi
Urazy stawu skokowego, Ortopedia traumatologia
dystrofia, ortopedia i traumatologia
Leczenie złamań nadkłykciowych kości ramiennej u dzieci z Oddziału Ortopedii i Traumatologii Dziecię
Praktyczne zastosowanie krioterapii w ortopedii i traumatologii
podstawowe wiadomosci z zakresu profilaktyki przeciwpo¬arowej
więcej podobnych podstron